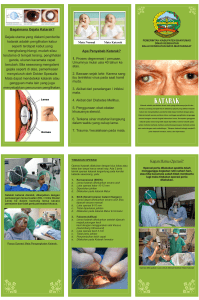
LAPORAN PENDAHULUAN KATARAK 1. Konsep Penyakit Katarak 1.1 Definisi/deskripsi Katarak adalah kekeruhan pada lensa mata yang menyebabkan gangguan penglihatan (Nurarif & Kusuma, 2015). 1.2 Etiologi Pada banyak kasus, penyebabnya tidak diketahui. Katarak biasanya terjadi pada usia lanjut dan bisa diturunkan. Pembentukan katarak dipercepat oleh faktor lingkungan, seperti merokok atau bahan beracun lainnya. Katarak bisa disebabkan oleh: cedera mata penyakit metabolik (misalnya diabetes), obat-obatan tertentu (misalnya kortikosteroid) (Nurarif & Kusuma, 2015). Katarak pada dewasa biasanya berhubungan dengan proses penuaan. Katarak pada dewasa dikelompokkan menjadi: (Nurarif & Kusuma, 2015). 1.2.1 Katarak immature: lensa masih memiliki bagian yang jernih. 1.2.2 Katarak matur: lensa sudah seluruhnya keruh. 1.2.3 Katarak hipermatur: bagian permukaan lensa yang sudah merembes melalui kapsul lensa dan bisa menyebabkan peradangan pada struktur mata lainnya. Banyak penderita katarak yang hanya mengalami gangguan penglihatan yang ringan dan tidak sadar bahwa mereka menderita katarak. Faktor yang mempengaruhi terjadinya katarak adalah: (Nurarif & Kusuma, 2015). 1.2.4 Kadar kalsium darah yang rendah 1.2.5 Diabetes 1.2.6 Pemakaian kortikosteroid jangka panjang 1.2.7 Berbagai penyakit peradangan dan penyakit metabolik 1.2.8 Faktor lingkungan (trauma, penyinaran, sinar ultraviolet) 1.3 Tanda dan Gejala 1.3.1 Penglihatan akan suatu objek benda atau cahaya menjadi kabur, buram. 1.3.2 Bayangan benda terlihat seakan seperti bayangan semu atau seperti asap. 1.3.3 Kesulitan melihat ketika malam hari. 1.3.4 Mata terasa sensitif bila terkena cahaya. 1.3.5 Bayangan cahaya yang ditangkap seperti sebuah lingkaran. 1.3.6 Membutuhkan pasokan cahaya yang cukup terang untuk membaca atau beraktifitas lainnya. 1.3.7 Sering mengganti kacamata atau lensa kontak karena merasa sudah tidak nyaman menggunakannya. 1.3.8 Warna cahaya memudar dan cenderung berubah warna saat melihat, misalnya cahaya putih yang ditangkap menjadi cahaya kuning. 1.3.9 Jika melihat hanya dengan satu mata, bayangan benda atau cahaya terlihat ganda. 1.4 Patofisiologi Lensa yang normal adalah struktur posterior iris yang jernih, transparan, berbentuk seperti kancing baju dan mempunyai kekuatan refraksi yang besar. Lensa mengandung tiga komponen anatomis. Pada zona sentral terdapat nukleus, di perifer ada korteks, dan yang mengelilingi keduanya adalah kapsul anterior dan posterior. Dengan bertambahnya usia, nucleus mengalami perubahan warna menjadi coklat kekuningan. Disekitar opasitas terdapat densitas seperti duri di anterior dan posterior nukleus. Opasitas pada kapsul posterior merupakan bentuk katarak yang paling bermakna, nampak seperti kristal salju pada jendela. Perubahan fisik dan kimia dalam lensa mengakibatkan hilangnya transparansi. Perubahan pada serabut halus multipel (zunula) yang memanjang dari badan silier ke sekitar daerah di luar lensa, misalnya dapat menyebabkan penglihatan mengalami distorsi. Perubahan kimia dalam protein lensa dapat menyebabkan koagulasi, sehingga mengabutkan pandangan dengan menghambat jalannya cahaya ke retina. Salah satu teori menyebutkan terputusnya protein lensa normal terjadi disertai influks air ke dalam lensa. Proses ini mematahkan serabut lensa yang tegang dan mengganggu transmisi sinar. Teori lain mengatakan bahwa suatu enzim mempunyai peran dalam melindungi lensa dari degenerasi. Jumlah enzim akan menurun dengan bertambahnya usia dan tidak ada pada kebanyakan pasien yang menderita katarak. 1.5 Pemeriksaan penunjang 1.5.1 Kartu mata snellen/mesin telebinokuler: mungkin terganggua dengan kerusakan kornea, lensa, akueus/vitreus humor, kesalahan refraksi, penyakit sistem saraf, penglihatan ke retina. 1.5.2 Lapang penglihatan: penurunan mungkin karena massa tumor, karotis, glukoma. 1.5.3 Pengukuran Tonografi: TIO (12 – 25 mmHg) 1.5.4 Pengukuran Gonioskopi: membedakan sudut terbuka dan sudur tertutup glukoma. 1.5.5 Tes Provokatif: menentukan adanya/tipe glukoma. 1.5.6 Oftalmoskopi: mengkaji struktur internal okuler, atrofi lempeng optic, papilledema, perdarahan. 1.5.7 Darah lengkap, LED: menunjukan anemi sistemik / infeksi 1.5.8 EKG, kolesterol serum, lipid, tes toleransi glukosa: Kontrol DM 1.6 Komplikasi Komplikasi yang terjadi dari penyakit katarak, yaitu : nistagmus dan strabismus dan bila katarak dibiarkan maka akan mengganggu penglihatan dan akan menimbulkan komplikasi penyakit berupa glukoma dan uveitis. 1.7 Penatalaksanaan 1.7.1 Non-bedah 1.7.1.1 Terapi penyebab katarak Pengontrolan diabetes mellitus, menghentikan konsumsi obat-obatan yang bersifat kataraktogenik seperti, kortikosteroid, fenotiasin, dan miotik kuat, menghindari radiasi (inframerah atau sinar-X) dapat memperlambat atau mencegah terjadinya proses kataraktogenesis. 1.7.1.2 Memperlambat progresivitas 1.7.1.3 Penilaian terhadap perkembangan visus pada katarak insipient dan imatur a. Refraksi, dapat berubah sangat cepat, sehingga harus sering dikoreksi. b. Pengaturan pencahayaan: pasien dengan kekeruhan dibagian perifer lensa (area pupil masih jernih) dapat diinstruksikan menggunakan pencahayaan yang terang. Berbeda dengan kekeruhan pada bagian sentral lensa, cahaya remang yang ditempatkan di samping dan sedikit di belakang kepala pasien akan memberikan hasil terbaik. c. Penggunaan kacamata gelap: pada pasien dengan kekeruhan lensa dibagian sentral, hal ini akan memberikan hasil yang baik dan nyaman apabila beraktifitas di luar lingkungan. d. Midriatil: dilatasi pupil akan memberikan efek positif pada lataral aksial dengan kekeruhan yang sedikit. Midriatil seperti fenilefrin 5% atau topikamid 1% dapat memberikan penglihatan yang jelas. 1.7.2 Pembedahan katarak Indikasi pembedahan pada kasus katarak mencakup: 1.7.2.1 Indikasi visus: merupakan indikasi paling sering. 1.7.2.2 Indikasi medis 1.7.2.3 Indikasi kosmetik 2. Rencana Asuhan Pasien dengan Katarak 2.1 Pengkajian 2.1.1 Riwayat Keperawatan Riwayat keperawatan mencakup riwayat penyakit sekarang dan riwayat penyakit keluarga yang berhubungan dengan katarak ataupun penyakit turunan lainnya. 2.1.2 Pemeriksaan fisik: Data fokus Tehnik yang biasanya dipergunakan dalam pemeriksaan oftalmologis adalah inspeksi dan palpasi. Inspeksi visual dilakukan dengan instrumen oftalmik khusus dan sumber cahaya. Palpasi bisa dilakukan untuk mengkaji nyeri tekan mata dan deformitas dan untuk mengeluarkan cairan dari puncta. Palpasi juga dilakukan untuk mendeteksi secara kasar (jelas terlihat) tingkat tekanan intraokuler. Seperti pada semua pemeriksaan fisik, perawat menggunakan pendekatan sitematis, biasanya dari luar ke dalam. Struktur eksternal mata dan bola mata di evaluasi lebih dahulu, kemudian diperiksa struktur internal. Struktur eksternal mata diperiksa terutama dengan inspeksi. Struktur ini meliputi alis, kelopak mata, bulu mata, aparatus maksilaris, konjungtiva, kornea, kamera anterior, iris, dan pupil. Ketika melakukan pemeriksaan dari luar ke dalam, yang dilakukan perawat adalah : a. Melakukan obsevasi keadaan umum mata dari jauh. b. Alis diobsevasi mengenai kuantitas dan penyebaran rambutnya. c. Kelopak mata diinspeksi warna, keadaan kulit, dan ada tidaknya serta arahnya tumbuhnya bulu mata. d. Catat adanya jaringan parut, pembengkakan, lepuh, laserasi, cedera lain dan adanya benda asing. 2.1.3 Pemeriksaan Penunjang 2.1.3.1 Kartu mata snellen/mesin telebinokular (test ketajaman penglihatan dan sentral penglihatan) 2.1.3.2 Lapang penglihatan 2.1.3.3 Pengukuran tonografi 2.1.3.4 Test provokatif 2.1.3.5 Pemeriksaan oftalmoskopi. 2.1.3.6 Darah lengkap, laju sedimentasi (LED) 2.1.3.7 Test toleransi glaukosa/ FBS 2.2 Diagnosa Keperawatan yang mungkin muncul Diagnosa 1: Ketakutan 2.2.1 Definisi Respons terhadap persepsi ancaman yang secara sadar dikenali sebagai sebuah bahaya 2.2.2 Batasan karakteristik 2.2.2.1 Melaporkan isyarat/peringatan 2.2.2.2 Melaporkan kegelisahan 2.2.2.3 Melaporkan rasa takut 2.2.2.4 Melaporkan penurunan kepercayaan diri 2.2.2.5 Melaporkan ansietas 2.2.2.6 Melaporkan kegembiraan 2.2.2.7 Melaporkan peningkatan ketegangan 2.2.2.8 Melaporkan kepanikan 2.2.2.9 Melaporkan terror Kognitif: 2.2.2.10 Penurunan kemampuan belajar 2.2.2.11 Penurunan kemampuan memecahkan masalah 2.2.2.12 Penurunan produktifitas 2.2.2.13 Mengidentifikasi objek ketakutan 2.2.2.14 Stimulasi diyakini merupakan ancama Perilaku: 2.2.2.15 Perilaku menyerang 2.2.2.16 Perilaku menghindar 2.2.2.17 Impulsive 2.2.2.18 Peningkatan kewaspadaan 2.2.2.19 Fokus menyempit pada sumber-sumber ketakutan Fisiologis: 2.2.3 2.2.2.20 Anoreksia, Diare 2.2.2.21 Mulut kering, Dispnea, Letih 2.2.2.22 Peningkatan keringat 2.2.2.23 Peningkatan denyut nadi 2.2.2.24 Peningkatan frekuensi nafas 2.2.2.25 Peningkatan tekanan darah sistolik 2.2.2.26 Kaku otot, Mual, Muntah, Pucat 2.2.2.27 Dilatasi pupil Faktor yang berhubungan 2.2.3.1 Berasal dari luar (mis: kebisingan tiba-tiba, ketinggian, nyeri, penurunan dukungan fisik) 2.2.3.2 Berasal dari dalam (neurotransmitter) 2.2.3.3 Kendala bebas 2.2.3.4 Respon belajar (mis: conditioning, mencontoh dari atau indentifikasi dengan orang lain) 2.2.3.5 Stimulus fobik 2.2.3.6 Gangguan sensorik 2.2.3.7 Berpisah dari sistem pendukung dalam situasi yang berpotensi menimbulkan stress (mis: rawat inap, prosedur rumah sakit) 2.2.3.8 Tidak familier dengan pengalaman lingkungan Diagnosa 2: Resiko Infeksi 2.2.4 Definisi Mengalami peningkatan resiko terserang organisme patogenik. 2.2.5 Faktor-faktor resiko 2.2.5.1 Penyakit kronis a. Diabetes mellitus b. Obesitas 2.2.5.2 Pengetahuan yang tidak cukup untuk menghindari pemajanan pathogen. 2.2.5.3 Pertahanan tubuh primer yang tidak adekuat a. Gangguan peristaltis b. Kerusakan integritas kulit (pemasangan kateter intravena, prosedur invasif) c. Perubahan sekresi pH d. Penurunan kerja siliaris e. Pecah ketuban dini f. Pecah ketuban lama g. Merokok h. Stasis cairan tubuh i. Trauma jaringan (mis, trauma destruksi jaringan) 2.2.5.4 Ketidak adekuatan pertahanan sekunder a. Penurunan hemoglobin b. Imunosupresi (mis, imunitas didapat tidak adekuat, agen farmaseutikal termasuk imunosupresan, steroid, antibody monoclonal, imunomudulator) c. Supresi respon inflamasi 2.2.5.5 Vaksinasi tidak adekuat 2.2.5.6 Pemajanan terhadap patogen lingkungan meningkat 2.2.5.7 Prosedur invasif 2.2.5.8 Malnutrisi 2.3 Perencanaan Diagnosa 1: Ketakutan 2.3.1 Tujuan dan kriteria hasil (outcomes criteria): berdasarkan NOC NOC: 2.3.1.1 Anxiety 2.3.1.2 Post Trauma Syndrom 2.3.1.3 Rape Trauma Syndrom Kriteria hasil: 2.3.1.4 Tingkat ketakutan: keparahan manifestasi rasa takut, ketegangan, atau kegelisahan yang berasal dari sumber yang dapat dikenali. 2.3.1.5 Tingkat ketakutan anak-anak: keparahan manifestasi rasa takut, ketegangan, atau kegelisahan yang berasal dari sumber yang dikenali pada anak-anak dari usia 1 tahun sampai 17 tahun. 2.3.1.6 Pengendalian diri terhadap ketakutan: tindakan individu untuk mengurangi atau menurunkan perasaan tidak mampu akibat rasa takut, ketegangan, atau kegelisahan yang berasal dari sumber yang dikenali. 2.3.1.7 Mencari informasi untuk menurunkan ketakutan. 2.3.1.8 Menghindari sumber ketakutan bila mungkin. 2.3.1.9 Menggunakan tehnik relaksasi untuk menurunkan ketakutan. 2.3.2 2.3.1.10 Memantau penurutan durasu episode ketakutan. 2.3.1.11 Memantau lamanya waktu antara episode ketakutan. 2.3.1.12 Mempertahankan control terhadap kehidupan. 2.3.1.13 Mempertahankan performa peran dan hubungan sosial. 2.3.1.14 Mengendalikan respons ketakutan. 2.3.1.15 Tetap produktif. Intervensi keperawatan dan rasional: berdasarkan NIC 2.3.2.1 Ansiety Reduction a. Gunakan pendekatan yang tenang dan meyakinkan b. Jelas menyatakan harapan untuk perilaku pasien c. Jelaskan semua prosedur, termasuk sensasi diperkirakan akan dialami selama prosedur thye d. Berusaha untuk memahami perspektif pasien dari situasi stress e. Memberikan informasi faktual tentang diagnosis, pengobatan, dan prognosa f. Tetap dengan pasien untuk meningkatkan keselamatan dan mengurangi rasa takut g. Dorong keluarga untuk tinggal dengan pasien h. Menyediakan benda keselamatan/ keamanan. yang melambangkan i. Mendorong kegiatan kompetitif j. Jauhkan peralatan pengolahan keluar dari pandangan k. Mendengarkan dengan perhatian l. Memperkuat perilaku m. Menciptakan suasana untuk memfasilitasi kepercayaan n. Mendorong verbalisasi perasaan, persepsi, dan ketakutan o. Mengidentifikasi ketika tingkat perubahan kecemasan p. Menyediakan aktifitas pengalihan diarahkan pengurangan ketegangan q. Membantu pasien mengidentifikasi situasi yang memicu kecemasan r. Kontrol rangsangan s. Mendukung penggunaan mekanisme pertahanan yang sesuai t. Membantu pasien untuk mengartikulasikan gambaran realistis dari acara mendatang u. Menentukan pasien dalam kemampuan pengambilan keputusan v. Anjurkan pasien tentang penggunaan tehnik relaksasi w. Memberi obat untuk mengurangi kecemasan x. Menilai tanda-tanda verbal dan kecemasan nonverbal. Diagnosa 2: Resiko infeksi 2.3.3 Tujuan dan kriteria hasil (oucomes criteria): berdasarkan NOC NOC: 2.3.3.1 Immune status 2.3.3.2 Knowledge: infection control 2.3.3.3 Risk control Kriteria hasil: 2.3.3.4 Pasien bebas dari tanda dan gejala infeksi 2.3.3.5 Mendeskripsikan proses penularan penyakit, faktor yang mempengaruhi penatalaksanaannya penularan serta 2.3.3.6 Menunjukkan kemampuan untuk mencegah timbulnya infeksi 2.3.4 2.3.3.7 Jumlah leukosit dalam batas normal 2.3.3.8 Menunjukan perilaku hidup sehat Intervensi keperawatan dan rasional: berdasarkan NIC 2.3.4.1 Infection control (Kontrol infeksi) a. Bersihkan lingkungan setalah dipakai pasien lain b. Pertahankan tehnik isolasi c. Batasi pengunjung bila perlu d. Instruksikan pada pengunjung untuk mencuci tangan saat berkunjung dan setelah berkunjung meninggalkan pasien e. Gunakan sabun antimikroba untuk cuci tangan f. Cuci tangan sebelum dan sesudah tindakan keperawatan g. Gunakan baju, sarung tangan sebagai alat pelindung h. Pertahankan lingkungan aseptic selama pemasangan alat i. Ganti letak IV perifer dan line central dan dressing sesuai dengan petunjuk umum j. Gunakan kateter intermiten untuk menurunkan infeksi kandung kecing k. Tingkatkan intake nutrisi l. Berikan terapi antibiotik bila perlu 2.3.4.2 infection protection (proteksi terhadap infeksi) a. Monitor tanda dan gejala infeksi sistematik dan lokal b. Monitor hitung granulosit, WBC c. Monitor kerentanan terhadap infeksi d. Batasi pengunjung e. Pertahankan tehnik asepsis pada pasien yang beresiko f. Pertahankan tehnik isolasi k/p g. Berikan perawatan kulit pada area epidema h. Inspeksi kulit dan membrane mukosa terhadap kemerahan, panas, drainase i. Inspeksi kondisi luka / insisi bedah j. Dorong masukan nutrisi yang cukup k. Dorong masukan cairan l. Dorong istirahat m. Instruksikan pasien untuk minum antibiotic sesuai resep n. Ajarkan pasien dan keluarga tanda dan gejala infeksi o. Ajarkan cara menghindari infeksi p. Laporkan kecurigaan infeksi q. Laporkan kultur positif 3. Daftar Pustaka Nurarif, Amin Huda, Hardhi Kusuma. 2015. APLIKASI ASUHAN KEPERAWATN BERDASARKAN DIAGNOSA MEDIS & NANDA NicNoc, Edisi Revisi Jilid 2, Cetakan 1. Jogjakarta: MediAction Sungai Alang, Preseptor Akademik, (Hj. Ruslinawati, Ns., M.Kep) April 2019 Preseptor Klinik, (Rida Husni, S.Kep.,Ns)