standar terkait pasien a.1. acc/apkp
advertisement

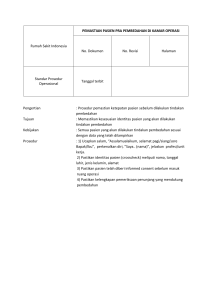
PANDUAN PENILAIAN DIRI KESIAPAN UNIT KERJA DALAM PEMENUHAN STANDAR MUTU DAN KESELAMATAN PASIEN RSCM/FKUI Mampu Memertahankan Kelulusan Paripurna KARS Tahun 2016 A. STANDAR TERKAIT PASIEN A.1. ACC/APKP A.1.1 Alur pelayanan pasien 1. Apakah unit kerja sudah memiliki alur pelayanan pasien – yang lengkap dengan jabaran siapa dan berperan apa, response time di masing-masing titik dalam alur pelayanan? 2. Apakah dapat ditunjukkan bukti evaluasi dan tindak lanjut alur pelayanan pasien tersebut? 3. Proses penerimaan pasien di rawat jalan dan rawat inap 4. Screening Baywatch di dalam alur terutama untuk IGD dan poliklinik – dapat menunjukkan upaya yang dilakukan untuk mencegah infeksi? 5. Kriteria pasien yang perlu mendapatkan pertolongan segera di triase IGD 6. Kepatuhan pencatatan asal rujukan dan rujukan pasien keluar 7. Bukti instruksi dan perjanjian untuk kontrol (Rawat Inap maupun rawat jalan) 8. Keberlanjutan terapi dari IGD ke ruang perawatan: keberlanjutan pemantauan dan terapi – terutama tatalaksana nyeri 9. Kriteria masuk dan keluar semua perawatan intensif: semua tenaga kesehatan termasuk peserta didik dapat menyebutkan, dapat membuktikan bahwa pasien yang ada saat ini memenuhi kriteria tersebut, bukti proses handover 10.Identifikasi pasien yang lebih dari 8 jam di IGD dan tindak lanjutnya 11.Kartu identitas penunggu pasien di IGD – bekerjasama untuk juga memenuhi aspek keamanan RS kita 12.Informasi yang harus disampaikan ke pada pasien yang akan menjalani proses rawat inap: hasil pemeriksaan dan alasan perawatan, target perawatan, dan perkiraan biaya A.1.2 Peran DPJP Utama 1. standar meminta adanya seseorang yang kompeten yang bertanggung jawab pada keseluruhan (semua fase) proses perawatan pasien sampai pasien dialihkan kepada penanggung jawab berikutnya – Peran DPJP (dokter penanggung jawab pelayanan) 2. dalam menjalankan tugasnya, dapat dibantu case manager (bila tersedia) 3. Keduanya bekerja sama untuk memastikan tersusunnya care plan, terimplementasikannya layanan yang seamless dan kolaboratif A.1.3 Delayed Treatment 1. informasi penting yang harus disampaikan kepada pasien yang mengalami penundaan tindakan untuk sebab apa pun dan bukti pemberian informasi tersebut 2. upaya untuk tetap memerhatikan kebutuhan pasien selama proses menunggu atau penundaan tersebut A.1.4 Discharge dan Rujukan 1. Pasien memiliki discharge planning 2. Pasien dapat dirujuk ke luar RS dengan mengikuti kaidah-kaidah yang ada (formulir pindah RS, pemantauan di perjalanan, bukti penerimaan dari RS tujuan) 3. Pendamping proses rujukan disesuaikan dengan derajat kebutuhan pasien A.1.5 Ambulance 1. Sistem ambulance terakhir: kerjasama dengan 119 dan ambulance kencana 2. Catatan penggunaan ambulance dua hari terakhir – manajemen IGD 3. Sistem pemantauan selama transportasi - formulir pemantauan kondisi pasien di perjalanan? 4. Tim ambulance terdiri dari siapa saja: a. Riwayat pelatihan (paramedik min BTLS, manajemen gadar psikiatri), kredensial, uraian tgs, personal file b. Ijin praktik (termasuk SIM utk supir) c. Peran masing-masing dan demonstrasikan 5. Hal-hal yg akan dicek oleh surveior terkait kendaraaan: a. Proses dan dokumentasi daily check - apa saja yg dicek (mis bahan bakar, oli, sirene, filter udara, radiator, cairan pendingin, dll) - bila ada kerusakan lalu? b. Proses dan dokumentasi preventive maintenance c. Mobil bila mundur - ada alarmnya atau tidak d. Pemeriksaan brankar - kelancaran menaikkan dan menurunkan dari ambulance dan tinggi rendah bed, karat dan kebersihan, belt pengaman, sistem lock roda brankar, pembersihan matras dengan dekontaminan apa dan bagaimana e. Pemantauan kualitas bengkel yg melakukan pemeliharaan dan perbaikan f. Pemantauan kondisi semua alat-alat yang ada di dalamnya: EKG, defibrilator, suction, O2, alat emergency. Pastikan tersedia juga dalam portable utk menolong korban di luar ambulance g. APD: sarung tangan (latex dan non latex (utk yg alergi latex)), masker termasuk N95 h. Obat-obatan: daftar obat, kartu stock, proses pengelolaan dan pemantauan suhu termasuk di jalan, penguncian, tanggal kadaluarsa i. APAR, spill kit tersedia dalam ambulance j. Rekapitulasi daftar pasien yang menggunakan layanan: demografi, data medik, outcome k. Kebijakan bila kondisi pasien berat - apakah perlu tim lebih komprehensif dan advance? Mis kasus intensif, kasus psikiatri 6. Struktur organisasi pengelolaan ambulance A.2 AOP/AP A.2.1 Pengkajian awal 1. Pengkajian awal lengkap dilakukan sesuai dengan bingkai waktu yang telah ditetapkan di RS – 24 jam untuk rawat inap, 2 jam untuk rawat jalan, pasien IGD (terlebih pada pasien >8jam) 2. pengkajian awal pada populasi khusus: misalnya pengkajian awal pada ibu hamil – sebelum dan sesudah persalinan 3. pengkajian dan pernyataan penilaian awal sebelum tindakan 4. Penilaian nyeri awal – apabila diidentifikasi ada rasa sakit pada asesmen awal, melakukan asesmen lebih mendalam, sesuai dengan umur pasien, dan pengukuran intensitas dan kualitas nyeri seperti karakter, kekerapan/frekuensi, lokasi dan lamanya. 5. Pengkajian awal untuk populasi khusus: Pasien anak dan remaja, geriatri, kemoterapi, radioterapi, dengan penyalahgunaan zat, dengan gangguan jiwa, dengan pengikatan fisik, korban kekerasan dan penelantaran, hemodialisis, dengan penurunan kesadaran, dengan nyeri kronik, dengan infeksi menular, dengan penurunan sistem imun tubuh, gawat darurat, dengan alat bantuan hidup, perempuan dalam proses persalinan, perempuan yang harus diterminasi kehamilannya, pasien terminal – sistem tersedia, diimplementasikan, memiliki data pemantauan 6. Cara penulisan hasil pemeriksaan penunjang di formulir pengkajian awal – mencantumkan data bermakna bukan hanya simpulan 7. Pengkajian pasien paliatif: instrumen penilaian kebutuhan layanan paliatif dan tindak lanjutnya 8. Bukti integrasi analisis masalah dan rencana tim dalam care plan A.2.2 Pengkajian ulang 1. Perhatian pada pasien yang dipindahkan dari IGD ke ruang rawat – kelanjutan pengkajian risiko jatuh, nyeri, gizi, dll lengkap cara, frekuensi, penilaian dilakukan oleh siapa, dan tindak lanjut hasil penilaian ulang 2. Bukti bahwa pengkajian ulang (terutama pada populasi khusus) dilakukan dan menghasilkan rencana tindak lanjut baru setiap hasil pemeriksaan dan rencana tatalaksana baru disampaikan ke pada pasien dan keluarga 3. Kehadiran dan pemeriksaan DPJP termasuk di hari Sabtu-Minggu dan hari libur A.2.3 Layanan Laboratorium dan Radiologi Layanan laboratorium dan radiologi yang diberikan memiliki bukti pendukung bahwa: a. peralatan dan penunjang yang digunakan berbasis bukti serta dipantau kualitasnya b. bila layanan diselenggarakan oleh pihak eksternal, maka dapat ditunjukkan bukti pemantauan terhadap layanan eksterna tersebut A.3 COP A.3.1 Proses perawatan pasien 1. memastikan bahwa setiap pasien memiliki plan of care, spesifik untuk pasien (sesuai dengan kebutuhan dari hasil pengkajian awal, multiprofesi, multi disiplin, dievaluasi secara berkala dan responsif terhadap kebutuhan saat itu) 2. keseragaman cara penulisan instruksi medik pada formulir instruksi terintegrasi 3. dokumentasi pembahasan kasus sulit secara multidisiplin dan multiprofesi dalam rekam medik pasien 4. dokumentasi implementasi rencana tatalaksana – termasuk pembedahan dan tindakan invasif lainnya 5. memastikan ada instrumen khusus untuk penilaian, pemantauan, dan protokol tatalaksana di masing-masing populasi khusus (daftar populasi khusus sesuai dengan yang tercantum dalam standar AOP/AP) disertai dengan bukti pemantauan pelaksanaan protokol A.3.2 Manajemen resusitasi 1. Daftar trolley emergency dan defibrilator - lokasi, karakteristik, keberfungsian, isi dan ketersediaan (termasuk untuk pasien anak), jaminan keamanan, sistem recall (termasuk bila poli A tidak punya trolley emergency pastikan staf tahu mana yang terdekat dan apakah bisa datang dalam 5 menit. 2. Ketersediaan trolley emergency yang memadai: kelengkapan (alat, obat, daftar dosis untuk anak), keberfungsian, kemudahan akses (tahu tempat, mudah dikenali – terutama untuk obat-obat life saving), kapasitas SDM (untuk mengelola, untuk menggunakan), kebersihan 3. Frekuensi pemantauan trolley emergency – apakah staf tahu menjawabnya? 4. Staf tahu cara mengecek defibrilator dlm kondisi kabel tdk terpasang 5. NEWSS – ada penilaian ulang oleh dokter sebelum pemanggilan code blue, terutama untuk nilai 7 (oranye) – lapor DPJP untuk segera melakukan tindakan penyelamatan 6. Bukti pelatihan NEWSS – perawat - cek pengetahuan staf tentang pengertian NEWSS 7. Bukti pelatihan code blue dan asesmen kebutuhan pelatihan code blue 8. Data TMRC: jumlah pemanggilan, unit, demografi pasien, response time, outcome, catatan tantangan dan tindak lanjut – untuk memastikan sistem TMRC yang menjamin ketersediaan bantuan 24/7 9. Kualifikasi staf dan perawat yang bekerja di layanan kritis dan perlu resusitasi spt PJT, ICU, NICU, dll - pelatihan terakhir? 10.Kebutuhan oksigen pada pasien terpenuhi 11.Bukti kolaborasi pelayanan resusitasi antara TMRC (tim respons NEWSS dan Code Blue), keperawatan, instalasi farmasi, IAL serta Bagian Diklat. A.3.3 Manajemen restraint dan layanan psikiatri 1. Alur keluar dan masuk layanan psikiatri 2. Prosedur restraint formulir pemantauan dan bukti pemantauan 3. 4. 5. 6. 7. tempat tidur di psikiatri seharusnya tidak bergerak (atau tertanam di lantai) kamar mandi aman dari risiko perlukaan bagi pasien Posisi meja periksa di ruang periksa Kebijakan ronde lingkungan yg khusus utk risk assessment terutama risiko bunuh diri Penggunaan name tag yang tidak bisa ditarik dan berisiko talinya digunakan utk melukai staf yang menggunakan 8. Keberfungsian bel emergency di kamar periksa, siapa yang memantau, apakah ada bunyi yang bisa mengidentifikasi asal ruangan yang membutuhkan bantuan 9. IPSG 1 utk identifikasi pasien melalui foto: tidak cukup hanya di rekam medik. Perlu ditambahkan kebijakan bahwa foto juga perlu dipasang di kotak obat yang digunakan untuk memberikan obat sehingga saat memberikan obat ada panduan bagi perawat dan mencegah salah pasien. 10. Terapi aktivitas kelompok: ruang yang memadai, program TAK dan bukti evaluasinya 11. Ketentuan dan kewenangan petugas yang diperkenankan mengakses dan membuka rekam medis A.3.4 Tim manajemen kasus transplantasi 1. kebijakan terkait komposisi tim dan proses pengawasan kebijakan 2. dasar hukum harus dicantumkan dalam kebijakan, jangan hanya sebagai referensi, harus dicantumkan dengan cara yang mudah dipahami 3. dalam kebijakan perlu tertera proses pra dan post transplan, informed consent, serta tanggung jawab tim 4. mekanisme pengelolaan kasus transplan dengan memertimbangkan aspek religi, kerahasiaan pasien 5. dokumentasi mengenai training yang pernah diterima, seberapa sering, kompetensi yang dihasilkan 6. proses handover antara nefrologis dan urologis 7. sikap terhadap donor – kebebasan untuk mengundurkan diri 8. perlu bukti pemantauan kualitas pemeriksaan laboratorium khusus untuk transplan yang dikirim ke luar RS A.3.5 pengelolaan makanan pengkajian kebutuhan nutrisi – proses pemesanan – pengawasan pemberian makanan A.3.6 Layanan transfusi darah 1. Proses seleksi darah 2. Proses identifikasi pasien saat pengambilan sampel, penerimaan sampel, penyerahan kantung darah, pemberian darah 3. Alur penerimaan sampel darah hingga ke distribusi darah. 4. Pengujian sampel darah 5. Proses distribusi bila ada pasien yang harus segera mendapatkan darah 6. Jangka waktu penyimpanan darah di UPTD 7. Data produk darah yang diperoleh dari pendonor 8. Pengelolaan darah yang batal digunakan 9. Alat atau tempat untuk membawa darah yang akan didistribusikan ke pasien 10.Pemantauan proses pemberian darah reaksi transfusi – bukti pelaporan dan tindak lanjut 11.Kualifikasi SDM di unit-unit pelayanan darah A.3.7 Layanan Paliatif 1. Pengkajian kebutuhan pelayanan paliatif juga melakukan identifikasi kebutuhan terkait agama, kepercayaan, budaya pasien dan keluarga. 2. Menyediakan daftar lengkap rohaniawan di seluruh unit perawatan pasien. A.4 PFR/HPK 1. apakah hak dan kewajiban pasien tersedia: mudah diakses untuk pasien dan keluarga, mudah diakses untuk tenaga front line, mudah diakses untuk tenaga kesehatan 2. masalah privasi: pengkajian kebutuhan dan upaya memenuhi kebutuhan privasi tersebut 3. terkait nilai dan keyakinan, kebutuhan pendampingan agama dan spiritual: dilakukan identifikasi di awal pertemuan, upaya pemenuhan kebutuhan, dan mampu mendemonstrasikan 4. pasien dan keluarga dilibatkan dalam proses pengambilan keputusan terkait perawatannya: demonstrasikan 5. Pelaksanaan informed consent: (demonstrasikan dan uji petik pada pasien) a. Menggunakan bahasa dan gestur yang mudah dipahami b. Menjelaskan tentang kondisi medis dan diagnosis c. Menjelaskan tentang rencana tatalaksana d. Memberikan kesempatan untuk berpartisipasi dalam pengambilan keputusan e. Pasien dan keluarga tahu siapa yang akan memberikan informasi tentang hasil tatalaksana (termasuk hasil yang diluar ekspektasi) 6. Bukti penghargaan dan dukungan terhadap rasa nyeri yang dialami pasien: penilaian dan tatalaksana yang sesuai 7. pastikan tidak ada papan di area publik yang berisikan identitas pasien 8. Orientasi pasien dan keluarga tentang RS dan perawatan mari kita lakukan uji petik pada beberapa orang pasien dan keluarga 9. Siapa yang berhak memberikan persetujuan tindakan pada pasien 10.Kebijakan tentang penulisan 2 tindakan dalam 1 informed consent: contoh SC dan tubektomi – dibuat di masing-masing formulir tidak boleh digabung A.5 IPSG/SKP A.5.1 IPSG/SKP 1 1. pastikan kelengkapan butir-butir identitas dalam barcode pasien (nama lengkap, tanggal lahir, jenis kelamin, nomor RM) 2. pastikan kelengkapan identitas pasien di setiap lembar formulir rekam medik 3. pastikan ada label di botol ASI, kolf infus dan terapi cairan lain, tempat penyimpanan obat, boks obat TB – bila ditulis secara manual, pastikan terdapat minimal 2 identitas (nama dan tanggal lahir atau NRM) 4. pasien menggunakan klip risiko yang sesuai dengan kebutuhannya 5. tersedia foto pasien di rekam medik dan wadah yang digunakan saat memberikan obat pada pasien terutama bagi pasien yang tidak dapat menggunakan gelang identitas 6. mekanisme penanganan pasien dengan nama hanya satu suku kata (saran : jika ada pasien dengan nama sama, rekam medisnya akan ditandai spidol merah dan tempat tidur pasien akan dipasang tanda “Pasien dengan nama sama”) A.5.2 IPSG/SKP 2, IPSG 2.1, dan IPSG 2.2 1. Bukti handover dari dokter triage ke PPDS, antar dokter saat shift jaga – dokumentasi? (CPPT atau formulir transfer) 2. Pelaksanaan handover perawat saat pergantian shift dengan teknik SBAR dan bukti dokumentasinya 3. Isi minimal proses handover antar tenaga kesehatan terdiri atas: a. Identitas pasien (minimal 2 identitas: nama dan tanggal lahir pasien) b. Diagnosis c. Keadaan klinis pasien, tanda vital, pemeriksaan fisik yang penting d. Pemeriksaan penunjang terkini (termasuk hasil nilai kritis bila ada) e. Diit yang diberikan dan asupan gizi pasien f. Terapi farmakologis dan non farmakologis yang sudah dan yang akan diberikan 4. 5. 6. 7. g. Rencana tindakan yang akan dilakukan h. Risiko yang terindentifikasi pada pasien Kelengkapan pengisian TBAK Menunjukkan bukti cara penetapan nilai kritis: undangan, email, hasil persetujuan para ahli – Xray, CT Scan, MRI, Lab (PK dan mikro), EKG Kelengkapan daftar diagnosis nilai kritis (EEG, EMG, PA, Kedokteran nuklir, Mamografi, Angiografi, Echocardiografi, dll) Pelaporan hasil kritis: teknik, alur pelaporan nilai kritis, bukti pelaporan hasil kritis, bukti pencatatan penerimaan hasil kritis, bukti evaluasi (indikator response time laboratorium dan radiologi) A.5.3 IPSG/SKP 3 dan IPSG 3.1 1. kebijakan cara peresepan – verbal dapat dilakukan hanya dalam kondisi gawat darurat 2. pastikan menerima obat high alert dengan stiker terpasang (termasuk LASA) 3. disimpan sesuai ketentuan yang berlaku (dalam boks atau lemari terpisah dengan garis merah) 4. penyiapan dan pemberian obat high alert – dilakukan verifikasi oleh 2 orang 5. Untuk ruangan-ruangan yang memberikan obat high alert melalui infus – apakah memiliki panduan cara menghitung cepat cara pemberian, agar menurunkan risiko kesalahan pemberian obat 6. apakah di ruangan-ruangan yang menyimpan obat high alert, tersedia daftar obat high alert 7. bukti pemantauan penyimpanan elektrolit pekat A.5.4 IPSG/SKP 4 dan IPSG 4.1 1. Penandaan lokasi operasi telah dilakukan sesuai aturan yang berlaku yaitu: c. Penandaan lokasi operasi HARUS dilakukan oleh DPJP operator d. Penandaan pasien rawat inap HARUS dilakukan saat pasien masih di ruang rawat atau paling lambat ditandai sesampainya pasien di ruang penerimaan Kamar Operasi. e. Penandaan lokasi operasi dilakukan pada semua kasus yang melibatkan dua sisi, struktur multipel (jari tangan, jari kaki, lesi) atau multipel level (tulang belakang) dan didokumentasikan pada formulir Site Marking (Penandaan Operasi). Pengecualian pada tindakan prosedur untuk organ mata dilakukan dengan memberikan tanda pada dahi pasien sesuai sisi operasi dan didokumentasikan pada formulir Site Marking (Penandaan Operasi). f. Pasien yang TIDAK dilakukan penandaan lokasi operasi atau tindakan invasif yaitu pasien bayi prematur, tindakan pada gigi, dan pasien yang menolak dilakukan penandaan. penandaan lokasi pada pasien tersebut dilakukan dengan cara memberi tanda pada formulir Site Marking atau Penandaan Operasi (khusus pada gigi, dilakukan juga dengan memberi tanda pada rontgen foto gigi bila ada) 2. Pelaksanaan time out – demonstrasi di OK, Ruang prosedur, lengkap dengan dokumentasi waktu 3. Penulisan formulir 4. Dokumentasi sign out bukti pengecekan kesesuaian alat dan kasa waktu operasi dan sesaat sebelum luka insisi ditutup A.5.5 IPSG/SKP 5 melakukan cuci tangan sesuai standar: a. benar langkah (termasuk melepaskan semua aksesoris di tangan), b. 5 momen, c. benar waktu d. tenaga kesehatan, pasien, dan pengunjung A.5.6 IPSG/SKP 6 1. Pelaksanaan dokumentasi risiko jatuh di poliklinik dan IGD 2. Dokumentasi risiko jatuh awal dan ULANG (terutama pasien pasca sedasi dan anestesi, perubahan dosis pada obat-obatan tertentu) 3. Dokumentasi pencegahan risiko jatuh dan efektivitasnya 4. Pengawasan pasien di OK, pasca induksi – pasien tertidur, apakah pengaman di bed OK sudah terpasang dengan baik 5. Manajemen risiko jatuh pada neonatus (Contoh: pemberian tanda peringatan agar pintu inkubator selalu ditutup, pemantauan yang lebih sering, edukasi cara menggendong yang aman) 6. Penanganan risiko jatuh dengan penyediaan kursi roda dengan safety belt A.6 MMU/MPO A.6.1 Kebijakan umum 1. apakah sudah mengetahui kebijakan cara peresepan, pemberian, penyimpanan nutrisi parenteral? 2. TIDAK BOLEH menggunakan singkatan di resep dan instruksi medik farmakologis 3. cara penyusunan formularium rumah sakit: terkait EBM, cara penggunaan, efek samping, dll 4. label LASA dan high alert – stiker lengkap, daftar obat tersedia 5. Satu kajian sistem manajemen obat yang didokumentasikan selama 12 bulan terakhir (tahun 2015) 6. Memastikan petugas yang melakukan supervisi manajemen obat mempunyai izin, sertifikat, terlatih, dan bukti pelaksanaan tugas supervise tersebut – pastikan dalam personal file Kepala IF, kepala satelit farmasi 7. Sistem pengelolaan obat yang dibawa oleh pasien – pastikan sesuai standar yang berlaku (teridentifikasi, tercatat baik yang bisa dipakai atau tdk dipakai, cara penyimpanan) 8. Pelaporan efek samping obat atau insiden karena obat – tindak lanjut – pemantauan berkala A.6.2 Penyimpanan Obat 1. pastikan kebersihan, kesesuaian suhu, dan kelembaban tempat-tempat penyimpanan obat termasuk kulkas dan trolley emergency (termasuk sistem di hari libur). Apa yang dilakukan bila terjadi ketidaksesuaian suhu dan kelembaban? Pastikan tidak lagi menggunakan thermometer air raksa 2. menyeragamkan keamanan dan cara penyimpanan obat di unit kerja – harus terkunci, master key untuk memercepat pengambilan obat, tidak 1 loker 1 kunci 3. perhitungan dosis obat untuk bayi/anak di emergency trolley 4. obat life saving mudah ditemukan A.6.3 Instruksi Medik, Resep, dan Penyiapan Obat 1. keterbacaan tulisan dan instruksi di formulir instruksi medik farmakologis dan non farmakologis (identitas jelas pasien dan dokter penulis, waktu penulisan, dosis, frekuensi (jam lebih baik), cara pemberian, bukti pemberian 2. Pemeriksaan kelengkapan resep di apotek harus sesuai standar untuk setiap shift, termasuk terkait risiko efek samping obat 3. Tindak lanjut terhadap ketidaklengkapan resep dan bukti tindak lanjutnya 4. Etiket obat harus selalu tersedia dan terlihat jelas nama obatnya. 5. Demonstrasi proses penyerahan obat langkah demi langkah dari farmasis ke perawat 6. Bukti penghitungan waktu dispensing obat mulai dari resep diterima hingga diserahkan ke pasien 7. Obat-obatan dan bahan kimia yang digunakan untuk menyiapkan obat diberi label secara akurat menyebutkan isi, tanggal kadaluwarsa, dan peringatan khusus 8. Sistem komunikasi antara farmasis dengan dokter yang meresepkan bila ada hal-hal yang perlu diklarifikasi atau diinformasikan – dokumentasi sistem komunikasi tersebut A.6.4 Obat Kemoterapi 1. Pengelolaan obat kemoterapi: dispensing, distribusi, pemberian, pemantauan, dan pengelolaan limbah – demonstrasi dan bukti dokumentasi hasil evaluasi setiap langkah 2. Daftar kewenangan dokter yang bisa meresepkan dan perawat yang bisa memberikan obat kemoterapi – terdapat bukti pelatihan khusus terkait obat kemoterapi 3. Daftar DPJP yang boleh meresepkan obat kemoterapi diketahui oleh apotek 4. Daftar perawat yang boleh memberikan obat kemoterapi tersedia di ruang perawatan yang menyelenggarakan layanan kemoterapi (rawat inap – jalan, dewasa – anak) 5. Pengaturan petugas pencampuran obat sitostatika yang tidak lebih dari 2 jam setiap shift serta kesiapan fasilitas eyewasher. A.6.5 Pengelolaan obat spesifik 1. pengelolaan obat dalam trolley emergensi: kemudahan akses segera untuk obat-obat kritis, kelengkapan dan kesesuaian dengan kartu stok, kadaluarsa, kebutuhan disesuaikan dengan karakteristik pasien yang dilayani (anak (dengan perhitungan dosisnya), dewasa) 2. pengelolaan spuit berisi obat di IGD, OK – identitas pasien, tanggal dan jam penyiapan, tanggal expired (misalnya obat propofol expired time-nya 12 jam) 3. pengelolaan obat-obat vaksin – label vaksin (nama, dosis, tanggal buka dan expired, nomor log) untuk memudahkan recall 4. pengelolaan obat penelitian di unit kerja: siapa yang mengelola, keterampilan pengelolaan, pengelolaan di hari libur, back up listrik 5. SPO penanganan overdosis benzodiazepin tanpa menggunakan flumazenil A.7 ASC/PAB A.7.1 Kelengkapan dokumen 1. Kelengkapan penilaian pra-anestesia 2. Kelengkapan informed consent untuk anestesia 3. Kelengkapan dokumentasi rencana asuhan pembedahan 4. Kelengkapan dokumentasi waktu mulai dan selesai anestesi dan sedasi 5. Kelengkapan dokumentasi laporan operasi atau tindakan invasive – selesai sebelum pasien meninggalkan ruang pemulihan 6. Kelengkapan dokumentasi instruksi pasca bedah dan asesmen pasca bedah 7. Kelengkapan dan ketepatan waktu pengkajian pra induksi, intra operatif, ruang pemulihan A.7.2 Anestesi Lokal 1. Pengkajian pra-anestesi lokal (tanda vital, alergi, pengkajian fisik secara umum, laboratorium sederhana) 2. Penulisan medikasi anestesi lokal (nama obat, dosis, frekuensi, cara pemberian) 3. Dokumentasi dampak dari anestesi lokal dan edukasi A.7.3 Kewenangan Pemberian Sedasi dan Anestesi 1. Kebijakan dan daftar dokter yang boleh memberikan layanan sedasi sedang-berat 2. Bukti pelatihan dan kewenangan klinis A.7.4 Pengelolaan medikasi 1. Memastikan di semua trolley emergency yang ada di daerah yang menyelenggarakan layanan sedasi memiliki antidotum (Flumazenil dan nalokson) 2. Penulisan instruksi post operasi untuk obat-obatan (misalnya antibiotik bila perlu) juga ditulis di instruksi medis farmakologi A.7.5 Layanan Implant 1. Keseragaman pengetahuan staf terkait pengelolaan alat implant termasuk recall dan edukasi penggunaan alat implant 2. Bukti pemantauan penggunaan implant oleh departemen yang menggunakan implant indikator khusus untuk layanan implant A.8 PFE/PPK 1. Program edukasi RS tahun 2015 dan 2016 2. Bukti laporan pelaksanaan program edukasi di tahun 2015 3. Pemantauan pengkajian kemampuan dan kebutuhan edukasi (termasuk hal-hal yang terkait taraf pendidikan pasien dan keluarga) 4. Siapa saja yg boleh memberikan edukasi dan bukti kelayakannya, bukti pelatihannya 5. Sistem dokumentasi pemberian edukasi. Topik edukasi standar: penggunaan obat yang aman, penggunaan peralatan medis yang aman, potensi interaksi antara obat dengan makanan, pedoman nutrisi, manajemen nyeri dan teknik-teknik rehabilitasi 6. Media edukasi berdasarkan kebutuhan pasien: mohon perhatian terutama pada pasien dengan penyakit kronik, pasca tindakan, pulang dengan alat bantu tentukan mana media yang resmi, pada formulir edukasi dituliskan nomor brosurnya saja. Pada brosur harus ada tanggal dibuatnya, versi berapa, dan nomor brosur resmi B. Standar Manajemen Organisasi Pelayanan Kesehatan B.1. FMS/MFK dan PCI/PPI B.1.1 Panduan Umum 1. menyusun daftar risiko terkait fasilitas dan melakukan analisis untuk penetapan prioritas 2. menyusun perencanaan berdasarkan analisis risiko yang dilakukan 3. melaksanakan seluruh program, menyelenggarakan pemantauan dan evaluasi, melaksanakan tindak lanjut dan melaporkannya pada pimpinan B.1.2 Kebersihan dan Kerapihan 1. Seberapa bersih lingkungan kita: debu, jamur, retak, cat terkelupas, sarang laba-laba, sampah, noda di dinding, serangga dan binatang 2. Kabel-kabel tertata rapi 3. Toilet dan wastafel berfungsi baik, lantai tidak licin (harus kering)? Tersedia sabun dan tissue di dekatnya? 4. Pastikan kebersihan kusen-kusen (pintu dan jendela) 5. Kebersihan langit-langit ruangan dan pengetahuan staf terkait metode pembersihan dan jadwal pembersihan berkala. 6. Lantai retak – perbaiki atau memberikan penanda merah 7. Apakah di sekitar terdapat tangki penampungan air? Bila ya, pastikan kondisinya bersih (tangki tidak berdebu, kotor, demikian juga lingkungan sekitar), tidak ada barang-barang bekas di sekitarnya, pipa-pipa tidak berkarat 8. Apakah semua tempat sampah atau tempat penampungan (linen, alat makan) semua memiliki penutup dan fungsi buka tutupnya berfungsi baik? Ketersediaan tempat sampah sesuai standard di lokasi strategis (banyak kegiatan pembuangan seperti kamar tindakan, ruang penunggu pasien) 9. Tempat sampah memiliki identifikasi yang membedakan sampah infeksi dan non infeksi. 10.Cleaning Service untuk memperagakan cara pembersihan cairan tubuh yang jatuh di lantai dan cara membersihkan ruangan serta cara membersihkan tong / tempat sampah baik yang inifeksi dan non infeksi. 11.Upaya pencegahan infeksi di lingkungan sekitar kita (kamar mandi, pengelolaan pasien infeksi) 12.Menanyakan filter AC apakah selalu dicek dan melakukan pengecekan pemeliharaan AC. 13.Cara pencucian ember, toilet, incubator, bathup, dan tempat sampah 14.Alat-alat yang disimpan di gudang bersih, dalam kondisi bersih, tersedia air panas untuk mencuci, dan dicantumkan tanggal pembersihan pada alat tersebut 15.Kebersihan cool box untuk membawa labu darah – tidak diperkenankan menggunakan bahan stereoform lagi 16.Cara penyimpanan kain pel harus digantung B.1.3 Kesiapan Bencana dan Kebakaran 1. Jenis-jenis bencana yang ada di lingkungan unit kita – apakah unit kita telah memiliki strategi untuk mengatasi bencana tersebut 2. Ketersediaan dan keberfungsian alat deteksi dini kebakaran Ketersediaan dan keberfungsian alat pemadam kebakaran: sprinkler, APAR, hydrant pastikan tanpa halangan 3. Pengetahuan staf terkait manajemen kebakaran dan kode darurat? 4. Sistem manajemen bencana banjir: panduan, pelatihan 5. Pelatihan kebakaran: laporan disusun dalam bentuk jabaran total staf terlatih dan persentase per jenis staf bukti pelatihan juga tersedia di unit kerja, bukti keikutsertaan seluruh staf dalam simulasi bencana serta sertifikat khusus simulasi 6. Memastikan bahwa tidak ada puntung rokok di sekitar kita 7. Memastikan tanda exit dan evakuasi yang cukup memadai (jelas, jumlah, eye catching – cukup terang untuk menuntun dalam gelap, terlihat dari segala sisi) untuk staf, pasien, keluarga, dan pengunjung 8. Pastikan lingkungan kita bebas dari barang-barang yang tidak terpakai terutama jalur evakuasi 9. Pastikan pintu emergency di wilayah kerja kita tidak terkunci atau mudah dibuka dari dalam dan tidak dapat dibuka dari luar (namun juga tidak terbuka terus) bila terjadi kondisi kedaruratan 10.Pintu tahan api harus diuji dan selalu dalam kondisi tertutup rapat. 11.Pelatihan manajemen bencana termasuk untuk vendor atau pekerja dari pihak ketiga/eksternal 12.Pelatihan-pelatihan terkait bencana – dievaluasi dalam bentuk pre dan post test B.1.4 Kondisi Bangunan 1. Apakah pecahan ubin-ubin keramik di lingkungan kita sudah masuk dalam perencanaan perbaikan? Bila saat ini belum diperbaiki, apakah sudah dilingkari dengan garis penanda (merah atau kuning hitam) 2. Apakah ada lubang, retak, ventilasi di dinding atau jendela yang tidak bisa ditutup terpasang filter sekitar kita yang berpotensi untuk pintu masuk berbagai debu, serangga, dan binatang 3. Plafon bolong, berjamur, retak 4. Eye wash berfungsi atau tidak, kontrol kuman di airnya 5. Akses terkontrol di area-area berisiko: penyimpanan obat, bayi dan anak, pasien yang tidak mampu mengambil keputusan secara mandiri 6. Akses masuk (pintu) ke IGD mudah dibuka, akses masuk ke OK – pintu selalu tidak tertutup rapat 7. Pemantauan suhu water heater 8. Apakah secara reguler unit kerja melakukan ronde FMS (lengkap dengan barang bukti) 9. Risk assessment spesifik di area-area prosedur risiko tinggi: hemodialisa, psikiatri, geriatri, anak dan remaja, radioterapi, radiologi, laboratorium, kemoterapi, layanan intensif, IGD B.1.5 Utilisasi, B3, dan Peralatan Medik 1. Sistem back up: listrik, air, dan gas di unit kerja 2. Pengelolaan gas medik: label (identitas gas), penanda kosong atau isi, kartu monitoring gas 3. Memastikan lagi pengelolaan gas medik: panduan, pemantauan, upaya tindak lanjut bila terjadi permasalahan 4. Memastikan pengelolaan B3 sesuai standar: label (nama, jenis, tanggal buka/oplos, tanggal expired), ketersediaan MSDS di dekat B3 dalam Bahasa Indonesia, tersimpan di tempat dan dalam jumlah maksimal yang ditetapkan 5. Memroses perpanjangan MoU Pengelolaan Limbah B3 dengan PPLI 6. Kemampuan mengatasi tumpahan 7. Spesimen yg diambil utk dibawa ke Patologi Anatomi harus juga terpasang label biohazard agar lbh hati-hati mbawanya 8. Pengelolaan formalin ke OK saat pasien masih di OK 9. Pengecekan DTT sejak dibuka – apakah kadarnya menurun 10.Handsrub apakah ada expirednya 11.Keseragaman pelabelan cairan desinfektan 12.Peralatan medik: data inventaris (lengkap dan akurat), inspeksi secara teratur dan mencatatnya, melakukan uji coba dan uji fungsi alat medis baru, kalibrasi, pemeliharaan, sistem recall 13.Kartu pemantauan alat untuk sterilisasi botol susu 14.Daftar aset dan bukti maintenance seluruh alat – apakah staf tahu kapan alat-alat harus dipelihara dan dikalibrasi? 15.Ketersediaan timbangan duduk di area HD dan layanan geriatrik 16.Kebersihan air dan water treatment di area HD, hidroterapi, dan layanan gigi dan mulut 17.Kondisi air di HD, hidroterapi, layanan gigi dan mulut: bukti pemeriksaan dan pemantauan kuman 18.Bukti pemeriksaan air terutama yang digunakan untuk pelayanan (contoh: air di poli gigi, dll) 19.Penanda arah pipa-pipa B.1.6 Pencegahan Infeksi 1. Orientasi dan pelatihan seluruh staf terkait program, kebijakan, dan prosedur pencegahan dan pengendalian infeksi di RS 2. Memastikan pengelolaan barang-barang steril di tempat kita memenuhi standar yang ada (kebersihan dan kelayakan lingkungan penyimpanan, indikator expired, pengelolaan FIFO dan FEFO) 3. Penyimpanan barang steril tidak boleh di lemari kayu 4. Pengelolaan single use dan reuse – daftar dan cara pelacakannya 5. Kebersihan tangan: semua termasuk pasien, keluarga, pengunjung 6. Baju yang digunakan tenaga kesehatan ketika keluar dan masuk ruang isolasi 7. Penggunaan APD di area infeksius – Laboratorium PK, PA, dan mikrobiologi 8. Data ruangan bertekanan negatif dan positif – termasuk apakah staf mampu melakukan pemeriksaan keberfungsian ruangan 9. Bahan kursi-kursi, matras: bahan kulit – tidak sobek-sobek/pecah-pecah, kebersihan permukaan; bahan kain - kotor, sobek, kutu; bahan kayu: retak-retak 10.Penggunaan pispot plastik sebaiknya diganti dengan pispot disposable atau yang berbahan stainless Laringoskop cukup DTT dan tidak boleh disimpan dalam trolley 11.Tidak boleh ada tube humidifier yang terisi air bila tidak terpakai 12.Indikator surveillance dan pemantauan kepatuhan bundle - bukti pengumpulan data di lapangan, rekapitulasi, analisis, umpan balik, rencana tindak lanjut, bukti pemenuhan rencana tindak lanjut dan pemantauan. 13.Disarankan membuat dokumentasi pemantauan siklus pembersihan scope yang terdiri dari minimal 3 kolom: nama pasien - nomor scope (scope diberi nomor yg mmudahkan identifikasi) dan catatan siklus pembersihan. Hal ini dilakukan di semua tempat: OK dan R Prosedur 14.Pengaturan alur keluar dan masuk pasien kemo – risiko terpapar infeksi dari lingkungan sekitar 15.Protocol pencegahan infeksi di ULB B.1.7 Kunci Siapa yang memegang kunci di masing-masing unit? Terutama kunci master B.1.8 Panel Listrik 1. Panel listrik tidak terkunci 2. Penandaan boks elektrikal dan identifikasi aliran 3. Memastikan semua panel listrik terkunci, memiliki identitas alur layanan listrik dari panel tersebut, label pengaman B.1.9 Bel pasien 1. Bel di setiap kamar mandi aktif dan berfungsi 2. Bel untuk memanggil perawat utamakan di ruang intensif, IGD, ruang sedasi dan anestesi, dan ruang-ruang rawat – mudah terjangkau dari tempat mandi dan closet, mudah diraih meski kondisi pasien jatuh B.1.10 Ruang CSSD 1. Surveyor akan meminta penjelasan terhadap penanggungjawab ruangan mengenai - Proses penerimaan barang hingga didistribusikan. - Kualifikasi SDM. - Shiff jaga. - Adanya penandaan biohazard - Proses pelabelan di peralatan medis. - Indikator dilabel ( warna ) - Uji mekanik setiap peralatan 2. Surveyor akan menanyakan langsung terhadap petugas yang sedang bekerja tentang SPO yang sedang dilakukan. 3. Menanyakan grafik pencatatan suhu ruang harian dan kelembaban ruang yang harus dibuat dalam bentuk grafik. 4. Mengecek trolly yang digunakan untuk pengantaran peralatan steril . 5. Proses pelaksanaan peralatan yang digunakan ulang (re-use) bila ada. 6. Penggunaan inform concent untuk penggunaan peralatan yang di re-use 7. Penanganan bila terjadi kejadian tertusuk benda tajam di ruang CSSD. 8. Perlu adanya sistem pelacakan alat steril yang digunakan pasien B.1.11 Instalasi gizi dan Unit Penyediaan Makanan: 1. Pendidikan Kepala Unit dan SDM lainnya 2. Porsi makanan yang disediakan setiap hari – dasar perhitungan, penyediaan, dan kontrol 3. Sikap terhadap pasien yang membawa makanan sendiri 4. Alur penerimaan bahan mentah hingga dimasak dan didistribusikan ke ruang perawatan. 5. Meminta staf memperagakan cara penerimaan barang, pencucian buah-buahan, dan sayur mayur. 6. Pemantauan vendor makanan: café-cafe - penyimpanan bhn makanan - suhu, campur semua makanan, kebersihan saat menyiapkan 7. Chiller penyimpanan makanan daging (apa pun) dan sayur – label, cara penyimpanan, pengolahan, dan sisa makanan 8. Kelengkapan dokumentasi dan tindak lanjut pemantauan suhu dan kelembapan di area penyimpanan makanan 9. Kegunaan dan cara mengecek masih berfungsinya insect lamp. 10.Simulasi kebakaran selama 2 tahun terakhir. 11.Pelabelan bahan makanan di gudang penyimpanan makanan. 12.Pemeliharaan AC terutama filter AC dan kartu pemeliharaan di gudang penyimpanan makanan. 13.Cara penanganan bila tangan petugas terkena pisau. 14.Pengelolaan diet khusus 15.Memeriksa tangan pemotong daging dan sayur 16.Staf memperagakan pencucian tempat makan (plato) pasien dan trolley pengantaran makanan pasien. B.1.12 Unit Pelayanan Laundry 1. Alur penerimaan linen hingga pendistribusian linen 2. Cara pengelolaan linen yang infeksi dan non infeksi 3. Pengelolaan benda tajam di linen sebelum dicuci 4. Penggunaan APD 5. Pengelolaan bahan-bahan berbahaya. 6. Penanganan bila mata petugas terkena percikan cairan berbahaya 7. Keamanan dan pemeliharaan peralatan/mesin pencuci dan mesin setrika. 8. Trolley untuk pengantaran linen kotor dan trolley linen bersih. 9. Perhatian tangan petugas yang melakukan pencucian dan penyetrikaan – terpapar bahan kimia, panas setrika, dan risiko kecelakaan kerja B.1.13 Ruang bertekanan negatif 1. Ruangan bertekanan negatif tersedia dan di monitor secara rutin untuk pasien infeksius yang membutuhkan isolasi untuk infeksi airborne 2. Cara melakukan pengecekan tekanan pada ruangan. 3. Tindakan perawat bila tekanan di ruangan tidak sesuai. 4. Penatalaksanaan pasien dari mulai masuk hingga dirawat. 5. Ketersediaan dan keberfungsian filter yang ada di ruangan (hepafilter) bila ruangan bertekanan negatif tidak segera tersedia B.1.14 Radioterapi dan radiologi nuklir 1. RS berada di lokasi yang rentan gempa – apakah ada simulasi bencana kebocoran radiasi yang dilakukan secara rutin 2. Data inventaris isotop terintegrasi 3. Simulasi team code blue ke radioterapi mengingat merupakan layanan berisiko tinggi B.1.15 Hemodialisis Dirigen dan tabung-tabung penampung air di dekat mesin-mesin HD sebaiknya diletakkan di posisi yang tidak menghalangi jalan karena kuatir akan menyebabkan seseorang tersandung dan tumpah B.1.16 Organisasi PPI 1. Memastikan organisasi di PPI sesuai dengan pelaksanaan kerja tim PPI di lapangan – untuk memastikan tidak ada kesenjangan antara kebijakan dan implementasi 2. Organisasi PPI memiliki: program kerja tahunan (bersifat komprehensif, disusun berdasarkan tingkat risiko, berdasarkan evaluasi/analisis data, menyebutkan ruang lingkup program sesuai dengan kompleksitas RS), daftar keanggotaan, kompetensi (kualifikasi individu), pertemuan rutin, cara kerja, serta pelaporan PPI 3. Panduan lain yang digunakan oleh PPI selain dari kemenkes RI. 4. Dukungan sistim IT sebagai bagian dari sistem manajemen informasi yang mendukung program pencegahan dan pengendalian infeksi 5. Pengukuran tekanan di ruang OK 6. Integrasi antara PPI dan Komite Mutu 7. Peranan PPI terhadap instalasi Gizi /dapur 8. Proses koordinasi dengan PPIRS, USL, Bagian Teknik dan unit kerja/ PJ Gedung terkait dalam rangka pengawasan proyek bersama petugas dari Unit K3RS B.2 MOI/MKI 1. Kebutuhan informasi pengelola RS, departemen medik, unit pelayanan, pasien dan keluarga, individu dan agen di luar RS termasuk dalam proses perencanaan 2. Akses pasien terhadap informasi kesehatannya – menggunakan formulir permintaan 3. kelengkapan, keterbacaan, dan keseragaman struktur rekam medik 4. penggunaan singkatan dalam rekam medik (terutama tidak diperkenankan untuk informed consent) 5. bukti pemantauan penggunaan singkatan dan umpan balik ke unit kerja 6. pengelolaan dokumen intranet: penelusuran sejarah dokumen, memastikan identifikasi dokumen obsolete dapat dilakukan 7. bukti penurunan medication error sebelum dan sesudah penggunaan peresepan on line B.3 SQE/KPS B.3.1 Umum 1. Dimulai dengan penilaian konsistensi struktur personal file (sesuai dengan daftar isi personal file) a. Ijazah b. Verifikasi ijasah berupa surat dari RS dan surat balasan dari institusi. c. Surat tanda registrasi ( STR ) d. Uji Kompetensi. e. Sertifikat pelatihan terutama BHD yang terbaru dan BHD yang sebelumnya ( 1 x/thn ) f. Uraian tugas g. Bukti orientasi di Rumah Sakit h. Kredensial dan rekredensial i. Surat kewenangan klinik ( tiap 3 tahun 1 kewenangan klinik ) j. Evaluasi kinerja 2 tahun terakhir 2. Verifikasi ke sumber utama untuk semua jenjang pendidikan (S1, S2, Konsultan) 3. Proses pengajuan kewenangan klinis dan buktinya. 4. Semua bukti yang seharusnya asli harus ditempatkan dlm personal file: spt SIP, surat dan daftar kewenangan, rekap penilaian kinerja, bukti pembinaan terkait sentinel, sertifikat-sertifikat 5. Memastikan adanya uraian jabatan dan tugas staf dan perawat 6. Standarisasi kewenangan klinis meliputi: kewenangan klinis dasar, median, spesifik, sehingga memudahkan orang lain untuk memahami. 7. Jika ada Nakes yang tidak memiliki STR, apa tindak lanjut RS? B.3.2 Staf Medik 1. Pembuatan profil penilaian kinerja untuk masing-masing DPJP per butir penilaian dlm bentuk grafik batang, dibandingkan antar dpjp per dept atau per divisi tujuannya masing-masing staf dpt melihat pencapaiannya dan terpacu untuk memerbaiki sesuai standar SQE 11 ME 2 2. Penilaian kinerja dokter yang bertugas di mana pun termasuk patient care 3. Bukti diskusi penentuan indicator patient care antara divisi dan departemen serta bukti benchmark. 4. Daftar kewenangan klinis dokter yang bertugas di unit tersebut harus tersedia di unit dan mudah diakses 5. Perlu konsep penambahan butir tentang penelitian di dalam penilaian kinerja staf medik misalnya terkait dengan kepatuhan terhadap peraturan penelitian, keterlibatan dalam riset, dll B.3.3 Staf Keperawatan Referensi standard kompetensi perawat B.3.4 Staf Tenaga Kesehatan Penilaian kinerja tenaga kesehatan – kajian terhadap kegiatan peningkatan mutu dan keselamatan pasien B.4 QPS/PMKP 1. Unit kerja memiliki Pedoman Mutu RSCM – mohon berkenan mengkaji apakah ada dalam bentuk hardcopy yang telah kami bagikan tahun 2015 atau softcopy tahun 2016 2. Unit kerja menyiapkan program mutu khusus unit kerjanya 3. Penetapan prioritas risiko RS dan unit kerja 4. Memastikan di unit kerja memiliki pemahaman indikator prioritas masing-masing unit kerja. Uji petik pemahaman staf dan peserta didik tentang nama indikator, alasan pemilihan indicator (jawaban ada di tabel penetapan prioritas tahun 2015 dn 2016), capaian, analisis akar masalah, rencana tindak lanjut. 5. Pastikan ketersediaan dan kelengkapan kamus indikator prioritas 6. Setiap departemen perlu menentukan indikator yang menilai mutu dan pelayanan yang diberikan secara obyektif dan bisa menjadi dasar penilaian kinerja SDM patient care (lengkap dengan kamusnya) 7. Pastikan seluruh indikator menggunakan data benchmarking (data internal, data eksternal, literatur) dalam penetapannya 8. Penerapan metodologi ukuran sample 9. Pastikan grafik performance board yang ada di unit kerja sesuai dengan kamus dan benar, serta terbaru (pembaharuan dilakukan maksimal setiap 3 bulan) 10.Daftar KNC (5 – 10 besar) di masing-masing unit kerja 11.Bukti pelatihan PJ Mutu dan Kepala Unit B.5 GLD/TKP B.5.1 Dewan Pengawas dan Direksi 1. Bukti evaluasi kinerja Dewas 2. Bukti pendelegasian wewenang Dewas apabila berhalangan 3. Visi misi RS disetujui dan ditandatangani oleh Dewan Pengawas, lengkap dengan Notulensi pembahasan visi misi 4. Rencana strategis-khususnya pernyataan integrasi pelayanan, pendidikan, dan penelitian, lengkap notulensi yang ditandatangani oleh Direksi dan Dewan Pengawas 5. Buku program mutu dan keselamatan pasien ditandatangani oleh Dewan Pengawas dan Direktur Utama 6. SK kebijakan sistem pelaporan mutu dan keselamatan pasien dengan klausul bahwa pelaporan ke dewan pengawas dilakukan 3 bulanan, dan bukti pelaporan terakhir. 7. Notulensi pembahasan laporan mutu dan keselamatan pasien, pencapaian visi-misi dalam rapat dewas dan surat rekomendasi dari dewas ke direktur utama. 8. Memastikan bahwa Dewas bertanggung jawab untuk melakukan evaluasi terhadap Direksi RS tertulis dalam Hospital by Laws 9. Memastikan semua unit kerja resmi telah terakomodir di dalam SOTK yang berlaku dan memasukan uraian jabatan dan persyaratan untuk menjabat sebagai Direksi dalam SK SOTK 10. Mendokumentasikan pertemuan dengan tokoh masyarakat, Rumah Sakit Jejaring, Kelompok pemangku kepentingan dalam perumusan RENSTRA RS B.5.2 Supply chain 1. Memberikan bukti terkait rekomendasi dari profesi untuk pengadaan alat kesehatan penyeragaman FORMULIR usulan perencanaan alat kesehatan dan perbekalan farmasi 2. Bukti pemantauan indikator pemenuhan kontrak 3. Daftar critical dan non critical supplies 4. Cara memilih vendor (kualifikasi dan ijin), kontrak, pengawasan terhadap pelaksanaan isi kontrak, sanksi 5. Menggambarkan proses pengadaan di RS - pemastian sistem mulai dari tahap perencanaan pemilihan - order - penerimaan - simpan - pakai - pengadaan kembali. Bukti pemantauan setiap butir dalam sistem. Contoh terkait penerimaan: bagaimana cara memastikan bahwa semua barang tersebut terjamin proses transportasinya (barang yang tidak boleh miring – alat kesehatan, bagaimana memastikan proses transportasi aman, perjalanan, pengikatan, suhu, tidak mampir-mampir) 6. Bila ada supply (obat, alkes, dll) sulit dicari - lalu bagaimana, contoh real dan tindak lanjut 7. Bila kita tergantung e-catalogue dan ternyata tidak bisa diperoleh – bagaimana tindak lanjut? 8. Upaya yang pernah dilakukan untuk mendorong pemerintah untuk memerbaiki e-catalogue 9. Cara menetapkan prioritas bila anggaran terbatas 10.Bagaimana tindak lanjut terkait bahan habis pakai yang setelah dicoba tidak memenuhi harapan 11.Sistem recall 12.Dalam pedoman KSO dan Monitoring KSO memasukan klausul mengenai mutu dalam menentukan penyusunan kontrak dan punishment bila vendor menyalahi kotrak B.5.3 Ethical framework 1. Sistem manajemen konflik antar staf, antara staf dan RS Ethical framework, code of conduct, manajemen dilemma etik 2. SPO dilemma etik yang memuat materi-materi yang terkait GLD 12.1 3. Siapkan penyelesaian dilemma etik terkait kasus transplantasi 4. Siapa authorised person yang ditunjuk Dirut untuk menjamin pelaksanaan kode etik 5. Tugas komite etik dan hukum, program kerja yang meliputi kegiatan peningkatan kapasitas, diskusi multidisiplin, komitmen institusi, alokasi sumber daya hingga ke unit 6. Code of conduct: isi, cara mengkomunikasikan atau diseminasi, cara tindak lanjut laporan, evaluasi 7. Dekan: terkait staf pengajar, peserta didik - Minta contoh nyata dan tindakan koreksi 8. Bila dihadapkan pada penetapan prioritas proyek atau program (terkait patient safety) – apa yang dilakukan, contoh nyata 9. Isu budaya keselamatan (misalnya kerjasama dr dan perawat, budaya menyalahkan, takut melapor) – contoh nyata dan cara menangani 10. Transformasi budaya yang ada di RS: tujuan, program, evaluasi 11. Kegiatan orientasi dan ronde-ronde yang dilaksanakan di RS: tujuan, program, evaluasi 12. Akses ke rekam medik: isu manipulasi rek medik (termasuk kebijakan utk adanya 2 jenis tulisan dan 2 jenis pena yg berbeda dlm penulisan 1 form rek med) dan kerahasiaan 13. Keterkaitan finansial - dari pasien, farmasi, pihak ketiga – peran SPI dan unit gratifikasi 14. Kasus transplantasi ginjal, kasus kehadiran dokter dari luar utk melaksanakan tindakan di RS kita B.5.4 PPK dan CP 1. Penggunaan CP dan pemantauan di masing-masing unit - PPDS perlu tahu dan terlibat dlm proses implementasi CP. 2. Pemantauan CP - kesesuaian atau outcome - analisisnya perlu dibuat dengan keterangan nama dokter. Karena ditujukan untuk mengurangi variasi praktik dokter. 3. Pastikan pembuatannya berdasarkan referensi terbaru sesuai ketetapan organisasi 4. Tersedia minimal 1 di masing-masing unit kerja/Departemen, meskipun tidak ditetapkan sebagai CP prioritas korporat 5. Pertanyaan bagi kepala unit kerja/departemen: a. Bagaimana memilih topik untuk PPK/CP – berdasarkan data 10 diagnosis terbanyak b. Bagaimana proses memastikan bahwa PPK/CP itu relevan untuk populasi pasien yang diidentifikasi c. Disesuaikan dengan teknologi, medikasi, dan sumber daya lain yang ada di RS atau sesuai dengan norma professional di tingkat nasional d. Nilai bukti ilmiahnya dan mendapat persetujuan oleh petugas yang ditunjuk e. Secara resmi disetujui atau diterapkan di rumah sakit f. Didukung dengan pelatihan bagi seluruh staf untuk menggunakan PPK/CP g. Secara periodik diperbaharui berbasis perubahan bukti ilmiah dan evaluasi proses serta hasil (outcome) B.5.5 Pedoman Pengorganisasian, Pedoman Pelayanan, dan Peran Kepala Unit dalam Mutu dan Keselamatan Pasien 1. Pelatihan mutu dan keselamatan pasien untuk Kepala Unit Kerja – memastikan bahwa telah memelajari program mutu (terutama terkait penetapan indikator prioritas), sistem pelaporan insiden (termasuk mengetahui KNC terbanyak di unit kerja), memahami konsep PDSA, memahami risiko yang ada di unit kerjanya (terkait SDM, finansial, lingkungan dan sarana prasarana, pelayanan) serta memahami konsep FMEA 2. Memastikan masing-masing unit kerja memiliki pedoman pengorganisasian dengan kerangka yang sama dengan ketentuan yang berlaku. Memasukkan uraian jabatan Kepala dan Koordinatorkoordinator unit kerja. 3. Memastikan masing-masing unit kerja memiliki pedoman pelayanan dengan kerangka yang sama dengan ketentuan yang berlaku. Memasukkan kualifikasi seseorang yang boleh melakukan pelayanan 4. Pedoman, kebijakan, dan prosedur (SPO) yang berlaku di RS mengacu pada tata naskah yang berlaku di RS B.6 MDGs Program terdiri atas PONEK, DOTS, dan HIV/AIDS. Standar meminta: 1. bukti penetapan tim untuk masing-masing program 2. bukti penetapan program MDGs di RS 3. panduan/pedoman layanan 4. bukti implementasi program MDGs di RS 5. bukti pelatihan tim C. Standar Academic Medical Center C.1. MPE Filosofi penerapan standar ini adalah bagaimana rumah sakit menjamin agar proses pendidikan di rumah sakit melalui peran peserta didik dan staf pengajar sebagai supervisor tetap menjamin mutu dan keselamatan pasien Peserta didik yang dimaksud termasuk: mahasiswa (S1), PPDSpesialis (Sp1), PPDSub-spesialis (Sp.2), fellow, trainee C.1.1 Bukti kesiapan fungsi berperan sebagai program studi (prodi): 1. bukti bahwa penyelenggaraan prodi ini dibutuhkan (masyarakat, peserta didik) – termasuk evaluasi apakah sudah menjawab kebutuhan tersebut 2. data rasio staf:peserta didik (untuk masing-masing level pendidikan: mahasiswa, PPDS Sp1, Sp2) 3. jumlah kasus yang diperlukan sesuai dengan kompetensi yang diharapkan 4. sarana dan prasarana penunjang pendidikan dan pelayanan untuk pendidikan 5. panduan dan buku pemantauan hasil pendidikan (termasuk yang berhubungan dengan pelayanan) 6. apakah terdapat bukti evaluasi dari external evaluator (contoh kolegium) terhadap kualitas pendidikan di Prodi? 7. bukti bahwa mahasiswa mendapat pengalaman yang seragam terkait proses supervisi 8. Hasil kepatuhan pengisian rekam medis oleh peserta didik 9. Harus ada bukti peserta didik diikutsertakan dalam pengumpulan data indikator (misalnya kepatuhan CP, cuci tangan, dll) 10.Bukti evaluasi kinerja peserta didik terhadap kepatuhan penerapan standar C.1.2 Apakah seluruh staf medik yang bertindak sebagai supervisor memiliki bukti kelayakan menjadi supervisor? 1. Penetapan jenjang supervisor 2. Bukti pemenuhan jenjang supervisor (dalam personal file) 3. SK penetapan menjadi supervisor yang menunjukkan jenjang supervisor (dalam personal file) 4. Proses penyiapan staf medik menjadi supervisor 5. Pemahaman tentang peran dan cara melakukan supervisi (termasuk instrumen yang digunakan, apa perbedaan tahap 1, 2, 3, dst) 6. Buku panduan yang berisi tingkat kompetensi PPDS, tingkat supervisi, cara melakukan supervisi (cara, frekuensi, dokumentasi) 7. Daftar terkini peserta didik (mahasiswa, PPDS spesialis dan subspesialis) 8. Mohon memastikan bukti supervisi layanan yang diberikan oleh PPDS yaitu tanda tangan DPJP di rekam medik C.1.3 Bukti survei kepuasan staf dan pasien terhadap layanan yang diberikan oleh peserta didik C.1.4 Bila memiliki RS mitra pendidikan, bukti penjaminan mutu RS mitra yang berupa: 1. Dokumentasi kerjasama dengan RS mitra pendidikan 2. Pemenuhan sarana prasarana penunjang pendidikan dan pelayanan untuk pendidikan 3. Kapasitas staf sebagai supervisor 4. Proses penyiapan staf medik menjadi supervisor 5. Pemahaman tentang peran dan cara melakukan supervisi (termasuk instrumen yang digunakan) 6. Kualitas supervisi yang diberikan – misalnya menggunakan log book yang sama C.1.5 Kesiapan terkait peserta didik: 1. Peserta didik memahami kompetensi sesuai dengan jenjang pendidikannya dan memahami cara supervise dan supervisor yang sesuai dengan jenjang pendidikannya 2. Kesiapan personal file peserta didik – termasuk kelengkapan bukti pemenuhan kompetensinya 3. Pengetahuan, keterampilan, dan bukti keterlibatan peserta didik dalam proses peningkatan mutu dan keselamatan pasien 4. Pengetahuan peserta didik tentang IPSG dan implementasinya serta manajemen laporan insiden RS 5. PPDS perlu tahu pencapaian indicator untuk cuci tangan, rekam medis, peresepan 6. Data kepatuhan cuci tangan per peserta didik di masing-masing Departemen C.1.6 Bila di dalam sistem pendidikan di program studi memberlakukan sistem supervisi berjenjang antara residen junior dan residen senior, diperlukan dokumentasi tertulis dalam rekam medik sebagai bukti supervisi C.1.7 Kesiapan tenaga kesehatan di unit layanan tempat pelayanan PPDS – apakah mengetahui tentang: jenjang peserta didik beserta kewenangannya (termasuk perbedaan warna band pada name tag PPDS) C.1.8 Pertanyaan terkait pendidikan mahasiswa kedokteran: 1. Bukti bahwa mahasiswa telah melalui kompetensi yang diharapkan 2. Kelengkapan isi personal file mahasiswa 3. Bukti penilaian keterampilan mahasiswa (dengan DOPS). Perlu penetapan keterampilan diagnosis dan prosedur 4. Kebijakan mengatur kapan melakukan kajian buku log C.1.9 Pertanyaan untuk bakordik: 1. Bagaimana menjawab pertanyaan tentang program studi yang terbaik – dasar penilaian? Bukti Departemen/prodi dengan penilaian cuci tangan terbaik 2. Sistem supervisi program studi – termasuk rekomendasi tindak lanjut dari hasil temuan, sebagai contoh bila ada prodi yang kekurangan SDM pengajar 3. Apakah ada kantor khusus untuk Bakordik? 4. Program evaluasi dari FKUI untuk kualitas RSCM sebagai RS pendidikan 5. Matriks rekapitulasi kondisi prodi 6. Bukti laporan insiden yang dilaporkan oleh PPDS (% dibandingkan laporan secara keseluruhan) – fokus pada laporan KTD dan KNC C.2 HRP C.2.1 Organisasi Penelitian 1. program orientasi sistem penelitian di RS, bukti diseminasi panduan atau prosedur penelitian, pengajuan etik, ijin, pemantauan, dan laporan 2. penjelasan struktur organisasi penelitian: komite etik penelitian, bagian penelitian, CRU, CSRU, CRO, CEEBM, dll, termasuk aspek keanggotaan dan cara kerja masing-masing organisasi 3. panduan kebijakan tentang ruang lingkup layanan, staf yang boleh melakukan penelitian, peran dan kualifikasi, aturan penelitian, sistem kontrak, aturan mencakup aspek etik, mutu, dan keselamatan pasien 4. kolaborasi manajemen penelitian dengan: a. KMKK – untuk pelaporan identifikasi dan tindak lanjut SAE b. Tim FMS - untuk jaminan mutu alat yang akan dipergunakan untuk penelitian dan pengelolaan limbah penelitian c. Instalasi farmasi – untuk manajemen obat penelitian C.2.2 Kendali mutu penelitian 1. response time pengajuan etik dan ijin RS – para peneliti diminta menyiapkan bukti tanggal pengajuan, tanggal keluar kaji etik, tanggal keluar ijin RS 2. pengawasan dan pemantauan secara reguler – upaya penjaminan keamanan pasien 3. ketentuan tentang pengajuan etik uang bila ada protocol penelitian yang berubah, waktu memanjang 4. kelengkapan pengisian informed consent – penjelasan tentang penelitian, prosedur, manfaat, risiko, alternative, penolakan, perlindungan termasuk asuransi, kompensasi, kontak peneliti 5. bukti kajian tahunan semua protokol penelitian. 6. Laporan tahunan program penelitian harus lengkap : 7. Daftar isi, halaman, penelitian dibagian 2 kategori yaitu penelitian klinis dan nonklinis. 8. Dibuat secara garis besar rangkuman isi dari laporan tahunan tersebut 9. kontrak menyebutkan persetujuan untuk menuruti semua peraturan RS termasuk aspek keselamatan pasien dan perlindungan asuransi C.2.3 Wawancara peneliti Peneliti yang sedang menjalankan penelitian saat ini diminta untuk bersiap untuk interview dengan membawa kelengkapan penelitian: a. Pengajuan etik dan surat ijin etik keluar (termasuk bila ada ijin ulang) b. Surat ijin dari RS c. Protocol penelitian d. Information for consent dengan kelengkapan butir-butir: penjelasan tentang penelitian, prosedur, manfaat, risiko, alternative, penolakan, perlindungan termasuk asuransi, kompensasi, kontak peneliti - diberi post it agar mudah dan cepat dikenali e. Informed consent kosong dan terisi f. Kontrak – dengan bukti persetujuan untuk menuruti semua peraturan RS termasuk aspek keselamatan pasien dan perlindungan asuransi (beri post it untuk menunjukkan) g. Bukti peran dan kesesuaian kualifikasi h. Conflict of interest terbesar dan tersering serta manajemennya i. Panduan etika perilaku professional terkait penelitian dan bukti pengawasan serta tindak lanjut j. Studi yang dilakukan harus benar-benar bermakna yang baru dilakukan bukan pengulangan penelitian lain k. Dokumen laporan kajian tahunan pelaksanaan penelitian di tahun 2015: berisi daftar isi, pendahuluan singkat (betisi peran komite etik, fungsi, batasa-batasan, dan kegiatan apa saja yang dilakukan), dimasukkan juga grafik/data penelitian yang direview (intervensi/non intervensi), ada lampiran apa saja yang mau dilakukan di tahun depan, harus ada no halaman, harus ada summary 2 halaman saja yang reliable, simple, mudah dipahami dan dibaca Pertanyaan wajib di semua unit kerja: a. Alur layanan pasien (termasuk kekhususan layanan) b. Kualifikasi, uraian tugas, daftar kewenangan, dan sistem penilaian SDM c. IPSG dan penerapannya d. Pengkajian awal terintegrasi – memotret semua kebutuhan layanan pasien e. Pengkajian nyeri – awal dan berulang, keberlanjutan selama proses layanan f. Pengkajian risiko jatuh – awal dan berulang, upaya pencegahan jatuh g. Rencana perawatan pasien (care plan) h. Supervisi layanan peserta didik oleh DPJP i. Indikator mutu utama (prioritas) unit kerja: pencapaian dan rencana tindak lanjut j. Trolley emergency: ketersediaan, kelengkapan, dan kemampuan untuk menggunakan k. Manajemen bencana terutama kebakaran l. Code of conduct dan budaya keselamatan m. Kelengkapan pengisian informed consent sesuai kaidah yang berlaku n. Dokumentasi edukasi terkait delayed treatment – dalam formulir edukasi terintegrasi --- RSCM/FKUI BISA ---