Perioperative Myocardial Ischemia/reperfusion Injury
advertisement

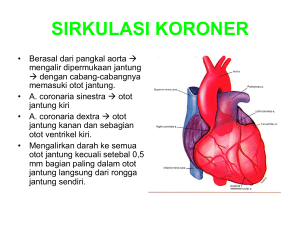
Perioperative Myocardial Ischemia/reperfusion Injury: Pathophysiology and Treatment Pengantar Ketika aliran darah ke sirkulasi koroner terganggu, akan terjadi iskemia miokard dan akhirnya kematian sel. Oleh karena itu, diperlukan pemulihan yang cepat dari aliran darah untuk mencegah terjadinya disfungsi sel miokard yang ireversibel. Namun, dengan pemulihan aliran darah koroner ke daerah iskemik, ternyata juga dapat terjadi disfungsi miokard transien. Fenomena ini dikenal sebagai cedera reperfusi yang dapat bermanifestasi sebagai aritmia, disfungsi kontraksi reversibel (miokard menakjubkan), disfungsi endotel, dan cedera reperfusi akhirnya menjadi ireversibel dengan kematian sel miokard. Oleh karena itu, pengobatan iskemia miokard seharusnya tidak hanya mencakup pemulihan sirkulasi koroner tetapi juga penerapan tindakan yang membatasi sejauh mana cedera reperfusi. Patofisiologi Iskemia / reperfusi Cedera Mekanisme yang terlibat dalam patogenesis cedera reperfusi masih belum sepenuhnya dijelaskan . Meskipun kelainan metabolik utama dalam miokardium tertegun adalah pengurangan dari adenosin trifosfat ( ATP ) konsentrasi dalam sel , deplesi ATP seperti itu mungkin tidak memainkan peran kausal utama dalam pengembangan cedera reperfusi . Sebaliknya , pelepasan spesies oksigen reaktif ( ROS ) dan gangguan normal intraseluler kalsium homeostasis tampaknya menjadi mekanisme utama yang terlibat dalam patogenesis cedera reperfusi . Komponen kunci dalam pengembangan cedera iskemia / reperfusi tampaknya pembukaan pori non - spesifik dalam membran mitokondria bagian dalam , mitokondria permeabilitas transisi pori ( MPTP ) . Dalam kondisi normal pori ini ditutup , tetapi dalam kondisi stres , seperti reperfusi jantung setelah periode iskemia , MPTP akan terbuka . Ketika ini terjadi, mitochondria kehilangan kapasitas pembangkit ATP mereka , mengakibatkan hilangnya homeostasis ionik dan kematian sel pada akhirnya nekrotik . Pembukaan dan penutupan sementara berturutturut pada berikutnya dari MPTP juga dapat terjadi menyebabkan pelepasan sitokrom c dan molekul pro - apoptosis lainnya yang memulai kaskade apoptosis [ 1-3 ] (Gambar 1 ) . Pengobatan Iskemia / reperfusi Cedera Berdasarkan patofisiologi cedera iskemia / reperfusi, penerapan langkah-langkah perlindungan yang potensial dapat dibagi menjadi tiga fase: Tindakan yang diambil sebelum periode iskemia miokard, langkah-langkah selama periode iskemik, dan langkah-langkah dilembagakan setelah periode iskemik. Secara tradisional, pemeliharaan keseimbangan oksigen miokard menguntungkan telah menjadi landasan strategi perlindungan miokard perioperatif. Meskipun ini masih benar, ada kini semakin banyak bukti eksperimental dan klinis bahwa mekanisme pelindung lainnya, seperti preconditioning (langkah-langkah perlindungan sebelum terjadinya iskemia miokard) dan postconditioning (tindakan perlindungan setelah terjadinya iskemia miokard), mungkin memainkan peran penting [4]. Myocardial Oxygen Balance Hubungan intim antara faktor-faktor penentu suplai oksigen miokard dan permintaan dan terjadinya iskemia miokard telah menghasilkan identifikasi dari sejumlah pendekatan terapi yang dapat membantu dalam pencegahan iskemia miokard perioperatif . Tujuan utama dari pengobatan tersebut adalah untuk mengurangi kebutuhan oksigen miokardium berisiko sekaligus mempertahankan atau meningkatkan pasokan oksigen ke jaringan ini . Kebutuhan oksigen miokard tergantung pada denyut jantung , kontraktilitas miokard ventrikel dan kondisi beban ventrikel . Suplai oksigen miokard tergantung pada kecukupan dengan mana darah mampu memberikan oksigen yang cukup ke daerah yang berbeda dari ventrikel . Sampai saat ini , terapi β -blocking telah paling ekstensif dipelajari berkaitan dengan tindakan protektif potensial terhadap terjadinya iskemia miokard perioperatif . Mekanisme yang diusulkan untuk tindakan protektif ini mencakup penurunan kebutuhan oksigen miokard sekunder untuk detak jantung yang lebih rendah dan penurunan kontraktilitas miokard , efek antiarrhythmic , efek plak menstabilkan koroner , efek anti - inflamasi , pergeseran dalam metabolisme energi , dan anti - renin - efek angiotensin [ 5 ] . Meskipun beberapa studi klinis telah menyarankan morbiditas pascaoperasi jantung berkurang dan mortalitas di hadapan terapi β -blocking perioperatif , orang lain telah gagal untuk mengkonfirmasi temuan ini ( terakhir di [ 6 ] ) . Berdasarkan data terakhir yang tersedia , ACC / AHA telah dievaluasi kembali rekomendasirekomendasi dan menerbitkan sebuah update pada penggunaan perioperatif dari β - blockers [ 7 ] . Sebuah kelas I rekomendasi untuk penggunaan terapi β -blocking perioperatif sekarang hanya diberikan untuk pasien-pasien sudah menerima β - blocker dan pada pasien di bawah - akan operasi pembuluh darah yang beresiko tinggi karena jantung iskemia jantung pada stress testing . Tipe lain dari obat yang menerima perhatian luas berkaitan dengan potensi efek perlindungan miokard pada periode perioperatif adalah statin. Mekanisme yang diusulkan untuk tindakan mereka termasuk anti-inflamasi dan efek antitrombotik, pemulungan ROS, dan penurunan apoptosis sel endotel [8]. Perlindungan sebelum Iskemia : preconditioning Preconditioning iskemik adalah respon adaptif cepat terhadap penghinaan iskemik singkat , yang memperlambat laju kematian sel dan tingkat disfungsi sel selama , waktu lama berikutnya iskemia . Efek perlindungan yang ditawarkan oleh preconditioning iskemik dapat dibagi menjadi dua fase : Fase awal terjadi segera dan menginduksi perlindungan yang kuat namun memiliki durasi yang terbatas dari 1 sampai 2 jam , sedangkan fase akhir terjadi sekitar 24 jam setelah stimulus awal , menginduksi perlindungan kurang , tetapi berlangsung selama 3 hari . Selain itu, tindakan protektif ini mungkin hadir ketika stimulus diterapkan awal sebelum penghinaan iskemik ( preconditioning awal ), tetapi juga mungkin aktif ketika stimulus preconditioning telah diterapkan beberapa jam sebelum penghinaan iskemik yang sebenarnya ( akhir preconditioning ) . Data terbaru menunjukkan bahwa stimulus preconditioning iskemik pada tingkat sistem organ lain juga mungkin memiliki efek perlindungan pada tingkat miokardium iskemik ( preconditioning remote). Sebuah diskusi rinci tentang mekanisme yang terlibat dalam fenomena pengkondisian adalah di luar lingkup artikel ini dan pembaca disebut ulasan diterbitkan pada subjek [ 9-12 ] . Meskipun preconditioning iskemik telah diterapkan sebagai strategi terapi untuk membatasi tingkat cedera iskemia / reperfusi dalam pengaturan angioplasti koroner dan selama operasi koroner , fakta bahwa beban iskemik tambahan diterapkan pada hati yang sudah terancam telah membatasi penggunaannya secara luas [ 13-16 ] . Preconditioning iskemik dapat dimodulasi dengan agen farmakologis yang menghambat atau merangsang langkah-langkah tertentu dalam kaskade intraseluler kejadian. Penggunaan agen tersebut dapat membantu untuk meniru efek menguntungkan dari prasyarat iskemik tanpa kelemahan memaksakan beban iskemik tambahan ke jantung. Namun, aplikasi klinis preconditioning farmakologi ini terhambat oleh efek samping dari senyawa yang diuji. Selama beberapa tahun terakhir, penelitian eksperimental dan klinis telah menunjukkan bahwa anestesi volatile tetapi juga opioid menunjukkan efek farmakologis preconditioning tersebut. Mekanisme yang terlibat dalam preconditioning anestesi sangat mirip mereka yang terlibat dalam preconditioning iskemik [10-12]. Perlindungan selama Iskemia Strategi kardioprotektif perioperatif bertujuan untuk membatasi tingkat dan konsekuensi dari cedera iskemia miokard / reperfusi . Mekanisme di balik cedera iskemia / reperfusi banyak dan dapat dihubungkan . Tiga faktor utama yang terlibat , bagaimanapun, adalah pembentukan radikal bebas , kalsium yang berlebihan , dan gangguan pembuluh darah koroner . Strategi pelindung bertujuan untuk menargetkan satu atau lebih dari mekanisme yang mendasari . Ini termasuk strategi untuk mempertahankan atau melengkapi penyimpanan energi fosfat tinggi miokard , strategi untuk memodulasi gradien elektrokimia intraseluler , pemulung oksigen radikal bebas dan / atau antioksidan , inhibitor dari sistem komplemen dan aktivasi neutrofil , dan banyak lainnya [ 17-19 ] . Sedangkan sebagian besar dari pendekatan ini ( modulator adenosin , cardi - oplegia adjuvant solusi , Na + / H + pertukaran inhibitor , saluran KATP pembuka , agen anti - apopototic , dan banyak obat lain dengan efek terbukti atau diantisipasi jalur komplemen - inflamasi ) telah terbukti efektif dalam beberapa pengaturan klinis eksperimental dan observasional bahkan , tidak satupun dari mereka telah terbukti tegas untuk menunjukkan tindakan protektif klinis yang relevan . Yang menarik , agen anestesi juga telah diklaim memiliki tindakan protektif langsung bila diberikan selama iskemia [ 11 , 12 ] . Perlindungan setelah Iskemia - selama Reperfusi: Postconditioning Setelah penurunan sementara atau gangguan dalam aliran darah, hasil cedera berikutnya dari dua komponen: Kerusakan langsung yang terjadi selama iskemia dan kerusakan selanjutnya yang berhubungan dengan reperfusi tersebut. Memang, pemulihan aliran darah menyebabkan serangkaian kedua peristiwa berbahaya yang menghasilkan cedera tambahan. Tujuan perlindungan pada tahap ini adalah untuk mengurangi atau melarang metabolik, perubahan fungsional dan struktural yang terjadi setelah pemulihan perfusi koroner, dengan memodifikasi kondisi reperfusi [20]. Menargetkan mitokondria Permeabilitas Transition Pore Pembukaan MPTP memiliki peran penting dalam pengembangan cedera iskemia / reperfusi. Akibatnya, penargetan MPTP dapat melemahkan tingkat cedera iskemia / reperfusi. Dalam uji coba percontohan pada pasien, Piot et al. siklosporin diberikan, yang menghambat pembukaan MPTP, pada saat intervensi koroner perkutan untuk infark miokard akut. Pelepasan creatine kinase, tapi bukan dari troponin I, berkurang secara signifikan pada kelompok siklosporin dibandingkan dengan kelompok kontrol. Pada hari ke-5, massa mutlak bidang jaringan infark berkurang secara signifikan pada kelompok siklosporin dibandingkan dengan kelompok kontrol [21]. Strategi kardioprotektif dalam Praktek Klinis Hambatan utama untuk menerjemahkan pengamatan eksperimental untuk pengaturan klinis adalah bahwa iskemia miokard harus hadir dalam cara yang dapat diperkirakan dan direproduksi. Ini mungkin salah satu alasan mengapa strategi terapi yang menjanjikan dalam setup eksperimental tidak berhasil dalam praktek klinis. Ini juga merupakan alasan mengapa studi tentang aplikasi klinis strategi kardioprotektif terutama dilakukan dalam pengaturan revaskularisasi koroner karena ini memungkinkan untuk penghinaan iskemik lebih atau kurang standar. Di antara agen yang telah paling banyak dipelajari dalam beberapa tahun terakhir berkaitan dengan sifat kardioprotektif mereka dalam pengaturan perioperatif adalah agen anestesi volatile . Data eksperimental telah menunjukkan bahwa agen volatil anestesi memberikan perlindungan terhadap iskemia miokard / reperfusi cedera dengan preconditioning dan efek postconditioning tetapi juga oleh efek langsung selama iskemia ( untuk review pada subjek melihat referensi [ 11 , 12 , 22 , 23 ] . penerapan strategi protektif ini dalam pengaturan klinis , bagaimanapun, dikaitkan dengan efek kurang jelas . penelitian pertama yang dilakukan terdiri dari protokol di mana agen anestesi diberikan sebelum episode iskemik , sebagai protokol preconditioning . Sangat variabel hasil yang diperoleh berkaitan dengan sejauh mana efek kardioprotektif Bagian dari variabilitas antara studi . dapat dikaitkan dengan perbedaan dalam protokol , seperti pilihan agen anestesi , lama pemberian , masuknya periode washout , dll [ 24 ] secara keseluruhan , akan terlihat bahwa tidak satupun dari studi preconditioning , meskipun menyarankan beberapa tindakan pelindung di kedua biokimia atau variabel fungsional , tegas menunjukkan bahwa penggunaan rejimen anestesi volatil menghasilkan manfaat klinis untuk pasien . Tidak adanya data klinis langsung dari studi preconditioning anestesi memulai pertanyaan apakah pilihan rejimen anestesi selama prosedur pembedahan benar-benar akan mempengaruhi hasil miokard . Dalam sebuah studi klinis pertama pada subjek [ 25 ] , efek sevoflurane dan propofol pada fungsi miokard dibandingkan selama dan setelah operasi arteri koroner . Sebelum cardiopulmonary bypass ( CPB ) , semua variabel hemodinamik adalah sebanding antara kedua kelompok perlakuan anestesi . Namun, setelah CPB , pasien yang menerima rejimen anestesi volatile untuk anestesi telah diawetkan kinerja jantung , yang terlihat dari stroke volume diawetkan dan dP / dtmax , dan pelestarian peraturan tergantung panjang - fungsi miokard . Selain itu, perlu dukungan inotropik pada periode pasca operasi dini secara signifikan kurang dengan anestesi volatile, dan konsentrasi plasma pasca operasi dari troponin jantung saya secara konsisten lebih rendah bila dibandingkan dengan pasien yang menerima total intravena anestesi rejimen [ 25 ] . Data ini , oleh karena itu, menyarankan bahwa anestesi volatile memberikan efek kardioprotektif yang tidak diamati dengan regimen anestesi intravena . Ini efek kardioprotektif dari rejimen anestesi volatil selama operasi koroner yang kemudian dikonfirmasi dalam laporan lain [ 26-30 ] . Semua studi klinis ini jelas menunjukkan bahwa anestesi volatile melindungi miokardium selama operasi koroner . Hanya satu studi , pada pasien yang menjalani off - pompa operasi koroner , gagal untuk mengamati tindakan protektif seperti anestesi volatil rejimen [ 31 ] . Dalam studi ini, bagaimanapun , konsentrasi remifentanil intra -operasi secara konsisten lebih tinggi dan indeks bispektrum nilai lebih rendah pada kelompok propofol dibandingkan dengan pasien yang diobati sevofluran , menunjukkan bahwa mungkin ada perbedaan dalam kedalaman anestesi yang mungkin mempengaruhi hasil . Efek kardioprotektif juga diamati selama katup aorta prosedur penggantian [32] tetapi tidak pada pasien yang menjalani terisolasi katup mitral penggantian [33] atau prosedur stenting koroner [34]. Data dalam operasi non-jantung yang kurang. Dalam sebuah penelitian terbaru pada pasien bedah vaskuler, diamati bahwa pasien dibius dengan sevoflurane mengalami komplikasi kardiovaskular pasca operasi lebih sedikit dibandingkan pasien yang menerima total intravena anestesi rejimen [35]. Perioperatif anestesi Cardioprotection dan Hasil Terlepas dari kenyataan bahwa sebagian besar pengamatan klinis jelas menunjukkan efek kardioprotektif dari anestesi volatile , dampak dari fenomena ini pada morbiditas pasca operasi dan pemulihan klinis masih harus dibentuk , terutama berkaitan dengan fakta bahwa ukuran sampel dari studi yang berbeda terlalu kecil untuk mengatasi masalah hasil . Dalam sebuah studi pada 320 pasien bedah koroner yang secara acak ditugaskan untuk menerima baik total intravena anestesi atau rejimen rejimen anestesi volatile, unit perawatan intensif secara signifikan lebih rendah ( ICU ) dan panjang rumah sakit tinggal diamati pada pasien yang menerima anestesi volatil rejimen [ 36 ] . Analisis regresi berganda menunjukkan bahwa panjang lama tinggal di ICU dalam penelitian ini khususnya terkait dengan prediktor independen berikut hasil : Terjadinya fibrilasi atrium , peningkatan troponin pasca operasi I tingkat lebih dari 4 ng / ml , dan kebutuhan untuk inotropik berkepanjangan pasca operasi selama lebih dari 12 jam . Meskipun perbedaan dalam kejadian fibrilasi atrium antara kelompokkelompok dalam penelitian ini tidak bermakna secara statistik, jumlah pasien dengan peningkatan pasca operasi troponin I lebih dari 4 ng / ml dan jumlah pasien yang membutuhkan dukungan inotropik pasca operasi berkepanjangan secara signifikan lebih rendah pada kelompok anestesi volatile. Hal ini terkait dengan fungsi miokard lebih baik selama pertama pasca operasi jam [ 36 ] . Sebuah analisis database retrospektif Denmark pada 10.535 pasien yang telah menjalani operasi jantung di 3 pusat jantung dengan baik volatile atau rejimen anestesi intravena menunjukkan tidak ada perbedaan dalam 30 hari kematian total [ 37 ] . Interpretasi yang benar dari data ini tetap sulit karena masalah metodologis yang melekat pada jenis analisis ini , seperti desain retrospektif termasuk pasien selama 6 tahun , kurangnya informasi tentang teknik bedah dan anestesi yang berbeda , perbedaan pada pasien koleksi antara pusat , dll meta -analisis ini berfokus pada data yang diperoleh dengan yang lebih baru anestesi volatile desfluran dan sevofluran . Dua puluh dua percobaan dengan total 1.922 pasien dilibatkan dari studi yang membandingkan volatile dengan rejimen anestesi intravena . Dengan regimen anestesi volatile, pelepasan troponin pasca operasi lebih rendah , indeks jantung lebih baik dengan lebih sedikit kebutuhan untuk dukungan inotropik , kejadian infark miokard perioperatif lebih rendah , dan waktu mekanik ventilasi , panjang ICU tinggal , dan panjang rumah sakit tinggal yang lebih pendek [ 38 ] . Data hasil jangka panjang yang bahkan langka. Satu studi menggunakan protokol preconditioning sevoflurane mengamati insiden lebih rendah dari 1 tahun kejadian jantung pasca operasi [39] sedangkan penelitian multicenter lain mengamati mortalitas 1 tahun lebih rendah pada pasien bedah koroner dibius dengan anestesi rejimen stabil dibandingkan dengan total intravena anestesi rejimen [40 ]. Kedua studi bagaimanapun, kurang bertenaga untuk mengatasi masalah hasil jangka panjang. Kesimpulan Selama bertahun-tahun, berbagai strategi kardioprotektif telah dikembangkan untuk membantu mengurangi iskemia miokard / reperfusi dan kejadian jantung perioperatif. Sebagian besar strategi ini menunjukkan hasil yang menjanjikan dalam pengaturan eksperimental tapi kebanyakan gagal memberikan efek klinis yang meyakinkan signifikan. Cardioprotection anestesi, bagaimanapun, tampaknya menjadi pengecualian untuk ini dengan efek protektif eksperimen diamati ditampilkan diterjemahkan menjadi keuntungan klinis terukur. Dampak dari efek seperti pada kematian, bagaimanapun, tetap yang akan didirikan. Selain itu, efek berpotensi menguntungkan pada perlindungan organ senyawa lain dan obat-obatan, seperti levosimendan, perlu eksplorasi lebih lanjut.