perpustakaan.uns.ac.id digilib.uns.ac.id commit to user 6 BAB II
advertisement

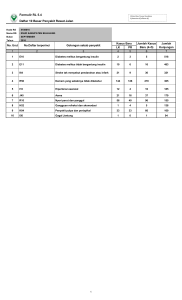
perpustakaan.uns.ac.id digilib.uns.ac.id BAB II. TINJAUAN PUSTAKA A. Kajian Teori 1. Diabetes Melitus Tipe 2 Sebanyak 90-95 % pasien DM merupakan DM tipe 2 dimana prevalensinya meningkat pada individu dengan berat badan yang berlebih atau gemuk. Diabetes melitus menyebabkan beberapa derajat resistensi insulin di organ hati, otot dan jaringan lemak. Diabetes melitus tipe 2 digolongkan menjadi gangguan sekresi insulin, resistensi insulin, produksi glukosa hati yang berlebihan dan metabolisme lemak yang abnormal (Power, 2010). Tabel 1. Kriteria diagnosa DM menurut American Diabetes Association (ADA, 2014) HbA1C > 6,5 %. Pemeriksaan dilakukan di laboratorium dengan menggunakan metode yang disertifikasi NGSP dan distandarisasi DCCT Atau Glukosa puasa > 126 mg/dL (7,0 mmol/L). Puasa tanpa intake kalori minimal 8 jam Atau Glukosa 2 jam setelah puasa > 200 mg/dL (11,1 mmol/L) setelah pemeriksaan toleransi glukosa oral. Pemeriksaan sesuai dengan WHO menggunakan glukosa yang ekuivalen dengan 75 gr glukosa anhydrous diencerkan dalam air Atau Pasien dengan gejala klasik hiperglikemia atau krisis hiperglikemia, glukosa plasma sewaktu > 200 mg/dL (11,1 mmol/L) Hiperglikemia equivocal sebaiknya dikonfirmasi dengan pengulangan pemeriksaan Patogenesis terjadinya DM tipe 2 belum diketahui secara pasti, tetapi terdapat 3 faktor yang mempengaruhi antara lain faktor genetik, gangguan fungsi sel β pankreas sehingga sekresi insulin terganggu dan penurunan kerja insulin pada jaringan yang peka disebut dengan resistensi insulin (Power, 2010). Gaya hidup diet tinggi kalori, aktifitas fisik kurang, perubahan diet dari makanan bukan olahan, rendah kalori, tinggi serat menjadi makanan olahan, commitgula to user berkalori dengan kandungan tinggi dan lemak berhubungan dengan 6 perpustakaan.uns.ac.id 7 digilib.uns.ac.id kegemukan serta DM tipe 2 (Misra et al., 2010). Ketidakseimbangan micronutrient termasuk defisiensi vitamin D, defisiensi vitamin B12 dan meningkatnya penyimpanan besi dalam tubuh berimplikasi terhadap patogenesis terjadinya DM tipe2. Terdapat juga beberapa bukti yang menunjukkan bahwa paparan polutan organik sintetik (pestisida dan bahan plastik) mempengaruhi sel endokrin dan meningkatkan risiko DM tipe 2 (Casals-Casas & Desvergne, 2011). Sekresi insulin yang meningkat merupakan respon awal terhadap resistensi insulin. Sel β pankreas pada akhirnya tidak dapat mengimbangi kondisi resistensi insulin sehingga terjadi defisiensi insulin relatif dibandingkan defisiensi insulin absolut (Holt, 2010; Power, 2010). Resistensi insulin pada DM tipe 2 dipengaruhi beberapa faktor yaitu obesitas, diet tinggi lemak, aktifitas fisik kurang, hipertensi dan faktor genetik (Power, 2010). Pasien DM tipe 2 menunjukkan ketidakmampuan sel β pankreas untuk mengimbangi hiperglikemia, sekresi glukagon meningkat, respon incretin menurun, ekspansi subcutaneous adipose tissue (SAT) menurun, hypoadiponectinaemia, inflamasi jaringan adiposa, peningkatan produksi glukosa endogen dan resistensi insulin perifer (Nolan & Prentki, 2008). Sekresi glukagon meningkat selama puasa dan menurun setelah makan. Hipersekresi glukagon dan kelainan sistem incretin disebabkan oleh karena produksi GLP-1 terganggu serta sensitifitas sel-β terhadap gastric inhibitory polypeptide menurun. Kelainan yang disebutkan di atas akan memperburuk keadaan hiperglikemia, tetapi bukan merupakan kerusakan primer dalam patogenesis DM tipe 2. Hormon usus termasuk GLP-1, juga berperan dalam commit to user 8 digilib.uns.ac.id perpustakaan.uns.ac.id pengaturan susunan saraf pusat untuk keseimbangan kalori dan nafsu makan (Meier & Nauck, 2010). Jaringan adiposa putih pada orang sehat berfungsi untuk mencegah kelebihan nutrien di jaringan lain dan melindungi dari penyakit metabolik (Unger & Scherer, 2010). Jaringan adiposa putih pada sindrom metabolik atau DM tipe 2 tidak berfungsi normal oleh karena terjadinya distribusi ke visceral adipose tissue (VAT) sehingga menurunkan diferensiasi adiposit, menurunkan ekspresi adiponektin, menurunkan supresi lipolisis oleh insulin, meningkatkan ekspresi serta sekresi sitokin inflamasi (misalnya tumor necrosis factor α, interluekin 1-β dan monocyte chemoattractant protein-1) dan meningkatkan inflamasi jaringan (misalnya infiltrasi makrofag). Jaringan adiposa coklat berfungsi dalam hemostasis kalori dan mencegah DM tipe 2 (Cypess et al., 2009). 2. Glycated Albumin (GA) Albumin serum manusia merupakan protein dengan jumlah besar (50 %) dalam plasma darah manusia, terlarut dan monomerik. Albumin berfungsi sebagai transport hormon, transport asam lemak, transport senyawa lain, buffer pH dan menjaga tekanan osmotik. Sintesa albumin terjadi di hati dengan produk awal sebagai preproalbumin, memiliki peptida N-terminal yang dikeluarkan sebelum protein dan dilepaskan dari retikulum endosplasmik. Produk proalbumin dipecah di dalam golgi dan menghasilkan albumin. Albumin memiliki berat molekul 67 kDa dengan gen yang berlokasi di kromosom 4 dan konsentrasi dalam darah sekitar 3,4-5,4 g/dL dimana waktu paruhnya adalah 17 hari (Mukherjee, 2013). Albumin yang bersirkulasi melakukan glikasi dengan kuat pada 4 sisi residu commit to user perpustakaan.uns.ac.id 9 digilib.uns.ac.id lysine dan reaksi glikasi muncul 10 kali lebih kuat dibanding HbA1C (Schultz & Hetermans, 2010). Glycated albumin adalah ketoamine yang dibentuk oleh ikatan albumin dengan glukosa melalui reaksi glikasi nonenzimatik (Mukherjee, 2013). Glycated albumin berperan sebagai indikator glikasi tahap lanjut dan komplikasi DM (CVD, gagal ginjal, retinopathy dan degenerasi kognitif/penyakit Alzhemier). Penelitian klinik di Cina menunjukkan hubungan antara kadar GA dengan penyakit arteri koroner, sehingga GA digunakan sebagai skrining penyakit arteri koroner. Hasil pemeriksaan HbA1C rendah palsu pada pasien penyakit gagal ginjal stadium akhir yang menjalani hemodialisis atau dialisis peritoneal, sedangkan GA lebih akurat dan tidak dipengaruhi dialisis (Pu, 2007). Mekanisme yang terlibat dalam komplikasi DM antara lain: a) Peningkatan aktivasi jalur polyol b) Aktivasi PKC yang persisten c) Peningkatan jalur hexosamine d) Glikasi protein non enzimatik dan pembentukan AGE e) Peningkatan stres oksidatif disebabkan produksi superoxide (O2-) Salah satu mekanisme terjadinya atherosclerosis pasien DM adalah reaksi nonenzimatik antara glukosa dengan protein atau lipoprotein di dinding pembuluh darah arteri, dikenal sebagai reaksi maillard atau browning (Aronson & Rayfield, 2002). Secara kimiawi, glukosa membentuk produk glikosilasi yang reversible dengan kelompok amino reaktif di peredaran darah atau protein dinding pembuluh darah (Schiff base), kemudian disusun kembali membentuk produk glikosilasi tipe commit to user 10 digilib.uns.ac.id perpustakaan.uns.ac.id amadori yang lebih stabil (Brownlee, 2001). Keseimbangan Schiff base dan amadori pada HbA1C dan GA terjadi dalam hitungan jam/minggu seperti pada gambar 1 (Aronson & Rayfield, 2002). Produk glikosilasi awal pada protein berumur panjang (kolagen dinding pembuluh darah) selanjutnya terjadi serangkaian pengaturan kimia komplek membentuk AGE. Setelah AGE terbentuk maka AGE menjadi stabil dan irreversible (Brownlee, 2001). Komplikasi AGE adalah interaksi AGE dengan RAGE yang bertanggung jawab terhadap besarnya respon inflamasi yang akan memicu kerusakan jaringan dan modifikasi langsung protein oleh AGE yang menyebabkan hilangnya fungsi protein atau kerusakan jaringan akibat protein crosslinked (Mukherjee, 2013). Gambar 1. Pembentukan AGE (Aronson & Rayfield, 2002) Glycated albumin dapat diukur dengan beberapa metode termasuk boronate affinity chromatography, carboxymethyl cellulose ion exchange chromatography, thiobarbituric acid (TBA) assay, enzyme-linked immunoassay, radioimmunoassay, enzyme-linked boronate immunoassay, high-performance liquid chromatography (HPLC) dan enzimatik al., 2011). commit to user (Kohzuma et 11 digilib.uns.ac.id perpustakaan.uns.ac.id Kadar GA serum dipengaruhi oleh glukosa dan perubahan metabolisme albumin serum. Peningkatan kadar GA dapat ditemukan pada keadaan dimana waktu paruh albumin memanjang seperti sirosis hepatis dan hipotiroid. Sebaliknya, keadaan hipertiroid akan meningkatkan katabolisme albumin dan menyebabkan penurunan kadar GA (Aronson & Rayfield, 2002). Beberapa studi menunjukkan bahwa GA merupakan penanda yang lebih dapat dipercaya untuk monitor DM dan kontrol glikemia dibandingkan HbA1C pada pasien dengan hemodialisis dan DM tipe 2 yang terkontrol buruk (Koga & Kasayama, 2010). Dislipidemia dan kadar GA yang meningkat, berhubungan dengan faktor risiko CVD. Kontrol glikemik dapat menurunkan risiko terjadinya CVD pada pasien DM. Nilai rata-rata parameter lipid yang tinggi dan risk ratio yang signifikan dari GA mengindikasikan bahwa GA dapat digunakan sebagai skrining risiko tinggi pasien DM, diagnosa awal dislipidemia dan intervensi obat-obatan untuk menurunkan kadar lemak. Range normal pemeriksaan GA dengan metode enzimatik adalah 12,3-16,9 % (Tominaga et al., 2006). 3. Resistensi Insulin Resistensi insulin dapat didefenisikan sebagai keadaan dimana jumlah produksi insulin normal tetapi aktifitas kerja reseptor insulin berjalan tidak normal sehingga pengambilan glukosa ke dalam sel terganggu, khas dijumpai pada DM tipe 2 (Mittal, 2008; Holt et al., 2010). Otot skeletal merupakan jaringan terbesar dalam metabolisme glukosa, sekitar 75 % dari semua penggunaan glukosa yang dipicu oleh insulin tubuh dan resistensi insulin dihubungkan dengan penyimpanan lemak terutama di dalam sel otot (Furler et al., 2001). commit to user 12 digilib.uns.ac.id perpustakaan.uns.ac.id Insulin receptor (IR) merupakan heterotetramer yang terdiri dari 2 subunit α dan 2 subunit β yang dihubungkan oleh ikatan disulphide. Insulin berikatan dengan subunit α ekstraseluler dari IR dan mengaktifkan tyrosine kinase pada subunit β. Ikatan insulin dengan IR memberi efek reaksi transfosforilasi intramolekular serial dimana satu subunit β akan menyebabkan fosforilasi pasangan terdekat sisa tyrosin tertentu (Rask-Madsen et al., 2010). Insulin memicu pengeluaran glukosa dari jaringan adiposa, pengaturan lipolisis dan melepaskan gliserol serta FFA ke dalam sirkulasi. Free fatty acid meningkatkan produksi glukosa endogen sehingga terjadi pelepasan gliserol selama terjadinya hidrolisis trigliserida melalui perangsangan enzim (Arora, 2012). Resistensi kerja antilipolitik insulin di jaringan adiposa terjadi karena pelepasan FFA dan gliserol yang berlebihan sehingga mengganggu hemostasis glukosa seperti tampak pada gambar 3. Beberapa studi menunjukkan bahwa asam lemak yang meningkat akan menghilangkan aktivasi insulin dari IRS-1 dimana hal ini berhubungan dengan PI3K (Duez & Lewis, 2008). Phosphoinositide 3 kinase (PI3K) merupakan target IRS-1 dan IRS-2 yang melakukan fosforilasi phosphoinositides tertentu untuk membentuk phosphatidylinositol 4,5 bisphosphate (PIP2) menjadi phosphatidylinositol 3,4,5 triphosphate (PIP3), kemudian mengaktifkan serine/threonine kinase Akt (disebut juga protein kinase B) seperti phosphoinositide-dependent kinase 1 (PDK1) (Le Good et al., 2008). Substrat PDK adalah protein kinase B (PKB) dan protein kinase C (PKC). Hasil dari PI3K, disebut juga PKB memicu pengaruh insulin di hati. Threonine kinase Akt yang teraktifasi memicu sintesis glikogen melalui commit to user 13 digilib.uns.ac.id perpustakaan.uns.ac.id inhibisi glycogen synthase kinase-3 (GSK3), sintesis protein dengan molecular target of rapamycin (mTOR) (Taniguchi et al., 2006). Insulin memicu penggunaan glukosa di otot dan adiposit melalui translokasi glucose transporter type 4 (Glut4) ke membran plasma seperti tampak pada gambar 2. Aktifitas insulin yang lemah akan menyebabkan resistensi insulin dihubungkan dengan kerusakan sinyal insulin. Gambar 2. Jalur sinyal insulin (Arora, 2012) Resistensi insulin berhubungan dengan kerusakan translokasi Glut4. Pasien DM tipe 2 dengan resistensi insulin sering menunjukkan tanda-tanda kelainan pada metabolisme, konsentrasi di dalam sirkulasi dan penyimpanan lemak di dalam otot skeletal meningkat. Free fatty acid plasma yang meningkat akan menurunkan penggunaan glukosa dimana keadaan ini dipicu oleh insulin, sementara penurunan lemak akan meningkatkan aktifitas insulin di otot skeletal, adiposit dan hati (McGarry, 2001).commit to user 14 digilib.uns.ac.id perpustakaan.uns.ac.id Gambar 3. Hemostasis glukosa dan FFA. A. Saat puasa, B. Setelah makan (Duez & Lewis, 2008) Kelainan metabolik terjadi bukan karena besarnya penyimpanan intramyocellular triacylglycerol (IMTG), tetapi keseimbangan antara FFA, pemakaian sel dan oksidasi. Konsentrasi lipid plasma berperan dalam menentukan kecepatan pemakaian FFA oleh otot, terutama dalam keadaan hiperinsulinemia yang timbul bersamaan dengan resitensi insulin (Schmitz-Peiffer, 2002). Asam lemak yang ditransportasikan di dalam darah berikatan dengan albumin sebagai nonesterified fatty acid atau bagian triacylglycerol di dalam komplek lipoprotein, membutuhkan hidrolisis triacylglycerol melalui LPL untuk memasukkan asam lemak ke dalam jaringan. Ekspresi LPL yang berlebihan berhubungan dengan resitensi insulin, hal ini kemungkinan disebabkan oleh karena pengaruh LPL meningkatkan konsentrasi triacylglycerol di dalam sel otot. Peningkatan LPL menyebabkan perubahan metabolisme glukosa di dalam sel termasuk glikolisis yang menurun, oksidasi glukosa dan sintesis glikogen yang mengindikasikan kelainan interaksi insulin dengan reseptor bebas commit to userdari Glut4 (Kim et al., 2001). 15 digilib.uns.ac.id perpustakaan.uns.ac.id Fatty acid transport proteins (FATPs) terlibat dalam penggunaan lemak di sel dan aktivasinya melalui ikatan dengan acetyl-CoA. Penggunaan lemak oleh jaringan otot diawali dengan fatty acid transport protein 1 (FATP-1), protein membran plasma integral asam amino 646 diekspresikan pada semua sel yang membutuhkan asam lemak kadar tinggi untuk penyimpanan atau metabolisme (Bonen et al., 1999). Fatty acid transport protein 1 menghubungkan antara pemakaian dengan penyimpanan lemak. Keadaan ini membuktikan bahwa FATP1 mungkin terlibat dalam pengaturan pemakaian asam lemak (Fisher & Gertow, 2005). Perubahan lemak yang menurun merupakan komponen penting terhadap pengaruh keracunan lemak pada sinyal insulin sehingga meningkatkan akumulasi bentuk IMTG (Russell et al., 2003). 4. Dislipidemia Dislipidemia diabetes merupakan keadaan klinik yang ditandai dengan kadar serum trigliserida dan sdLDL meningkat serta kadar HDL-c menurun (Holt et al., 2010). Kelainan fraksi lemak (dislipidemia) merupakan faktor risiko mayor bebas untuk terjadinya CHD dengan manifestasi peningkatan konsentrasi lipoprotein dalam plasma. Kolesterol dan trigliserida tidak bersirkulasi secara bebas di dalam plasma, tetapi terikat dengan protein dan dibawa sebagai makromolekul komplek yang dikenal sebagai lipoprotein. Berdasarkan densitas, fisik dan kimia maka lipoprotein terdiri dari beberapa jenis termasuk chylomicrones, IDL, VLDL, LDL and HDL serta apolipoproteins (Apo)-A, -B, -C dan -E. Dislipidemia didefinisikan sebagai keadaan dimana kadar kolesterol total, commit to user perpustakaan.uns.ac.id 16 digilib.uns.ac.id LDL, trigliserida, apo B atau Lp(a) di atas 90 % sedangkan HDL dan apo A di bawah 10 % (Fakhrzadeh & Malazy, 2012). Glukosa masuk ke dalam sel melalui membran sel, ke dalam sitoplasma melalui transpor membran yaitu mekanisme difusi pasif. Glukosa kemudian mengalami fosforilasi oleh enzim glukokinase di sel hati yang bersifat spesifik terhadap glukosa dan dapat juga dikatalis oleh enzim heksokinase menjadi glucose 6-phosphate (Chahil & Ginsberg, 2006). Melalui proses glikolisis, glukosa diubah menjadi piruvat, masuk ke dalam mitokondria membentuk asetil KoA dengan bantuan enzim piruvat dehidrogenase dan oksaloasetat dengan bantuan enzim piruvat karboksilase dimana kedua komponen tersebut bergabung membentuk sitrat. Sitrat ditranspor menuju sitosol, kemudian membelah dan kembali menghasilkan asetil KoA dan oksaloasetat. Asetil KoA menjadi malonil KoA dengan bantuan enzim asetil KoA karboksilase. Malonil KoA mendonorkan 2 unit karbon yang digunakan untuk membentuk rantai asam lemak kompleks asam lemak sintase kepada palmitat. Palmitat kemudian mengalami pemanjangan dan denaturasi untuk membentuk asam lemak (Bonen et al., 1999). Gangguan sinyal insulin dijumpai pada dislipidemia dimana LPL menurun akan menyebabkan lipolisis meningkat yaitu konversi trigliserida menjadi FFA di dalam adiposit (Miranda et al., 2005). Sebagian besar FFA diesterifikasi kembali menjadi trigliserida, meningkatkan jumlah dan sekresi partikel VLDL. Produksi VLDL bertambah banyak oleh karena peningkatan konsentrasi glukosa plasma. Terdapat 2 jenis VLDL yang disintesa oleh hati yaitu VLDL-1 merupakan trigliserida besar yang kaya VLDL dan VLDL-2 merupakan trigliserida kecil yang commit to user 17 digilib.uns.ac.id perpustakaan.uns.ac.id sedikit VLDL (Olofsson et al., 2007). Sebagian besar produksi VLDL-1 yang berlebihan di hati ditemukan pada pasien dislipidemia, resistensi insulin dan DM tipe 2. Sintesis sdLDL dari VLDL-1 melalui 2 proses yaitu perpindahan trigliserida dari VLDL-1 menjadi LDL oleh cholesteryl ester transfer protein (CETP) dan konversi trigliserida kaya LDL menjadi sdLDL oleh hepatic lipase (HL) (Adiels, 2008). Selain menghasilkan sdLDL, CETP dan HL berkerja pada VLDL-1 untuk memproduksi sdHDL. Small dense HDL memiliki klirens yang tinggi dari sirkulasi dan menyebabkan penurunan kadar HDL-c dan apo A-I (Olofsson et al., 2007). Secara kuantitatif, trigliserida merupakan kelompok lemak mayor yang masuk dan meninggalkan plasma sebanyak 75-150 gr setiap harinya, sedangkan kolesterol 1-2 gr. Koleterol total yang dibawa dalam fraksi LDL sekitar 70 % dan dalam fraksi HDL sekitar 25 %. Kadar kolesterol dapat dipengaruhi oleh faktor genetik (misalnya familial hyperlipoproteinaemia), faktor lingkungan serta keadaan lain seperti hipotiroid dan penyakit hati obstruktif. Profil lipid yang tidak normal dapat mendahului onset hiperglikemia sedang (DM setelah beberapa tahun), selanjutnya atherogenesis dapat timbul mendahului hiperglikemia (Olofsson et al., 2007). Tabel 2. Target profil lemak pada pasien DM tipe 2 menurut ADA (Rader, 2007) Lemak Target (mg/dL) Pria: > 40 HDL-c Wanita: > 50 LDL-c < 100 Trigliserida < 150 commit to user 18 digilib.uns.ac.id perpustakaan.uns.ac.id Multiple Risk Factor Intervention Trial (MRFIT) melaporkan insiden terjadinya iskemik meningkat sebanding dengan peningkatan LDL-c serum dan sebaliknya dengan penurunan konsentrasi HDL-c serum. Dislipidemia dapat juga dijumpai pada pasien sindroma metabolik tanpa diabetes dan memiliki risiko tinggi untuk terjadinya penyakit kardiovaskuler (Shradha, 2010). Kadar kolesterol yang tinggi dengan DM memiliki risiko 2-3 kali lipat peningkatan risiko kardiovaskuler dibandingkan tanpa DM (Holt, 2010). Gambar 4. Hiperglikemia, resistensi insulin dan CVD (Adiels, 2008) 5. Atherogenic Index Plasma Lipoprotein memungkinkan lemak seperti kolesterol dan trigliserida ditransportasikan dalam air pada pembuluh darah. Tan et al menemukan AIP lebih to user index atherogenicity (Tan et al., sesuai dan dapat dipercaya untukcommit mengevaluasi 19 digilib.uns.ac.id perpustakaan.uns.ac.id 2004). Atherogenic index plasma merupakan marker baru atherogenicity, dimana AIP berhubungan langsung dengan risiko atherosclerosis. Atherogenic index plasma merupakan perhitungan logaritma (trigliserida/HDL-c). Log trigliserida/HDL-c sebagai paramater AIP berkorelasi dengan ukuran partikel lipoprotein dan kecepatan esterifikasi apo-B dan mencerminkan interaksi metabolik dengan seluruh kompleks lipoprotein (Dobiasova et al., 2011). Berdasarkan hasil studi, nilai AIP < 0,1 berhubungan dengan risiko rendah, (0,10,24) risiko sedang dan > 0,24 merupakan risiko tinggi CVD (Ceska, 2007). Nilai AIP menunjukkan adanya partikel kecil aterogenik LDL dan HDL, sebagai prediktor yang sensitif terhadap atherosclerosis koroner dan risiko kardiovaskular (Dobiasova et al., 2011). Nilai AIP tinggi menunjukkan TG yang tinggi akan meningkatkan aktifitas HL sehingga proses katabolisme HDL-c meningkat dimana fungsi HDL-c adalah sebagai alat transportasi kolesterol dari sel-sel untuk ditransportasikan kembali menuju hati. Setiap penurunan 1 mg HDL-c berkorelasi dengan peningkatan resiko CHD sebesar 2 % (Tariq & Rajab, 2012). B. Kerangka Teori Penyakit DM tipe 2 mengakibatkan terjadinya peningkatan glukosa di dalam darah. Kontrol hiperglikemia kronik dapat dilakukan dengan pemeriksaan GA. Glukosa yang meningkat masuk ke dalam sel hati melalui membran sel, ke dalam sitoplasma melalui transport membran yaitu mekanisme difusi pasif. Glukosa dikatalis oleh enzim heksokinase menjadi glucose 1-phosphate dan kemudian menjadi glucose 6-phosphate oleh enzim G6PD akhirnya menjadi glyceraldehyde commit to user 20 digilib.uns.ac.id perpustakaan.uns.ac.id 3-phosphate . Melalui proses glikolisis, glukosa diubah menjadi piruvat, masuk ke dalam mitokondria membentuk asetil KoA dengan bantuan enzim piruvat dehidrogenase dan oksaloasetat dengan bantuan enzim piruvat karboksilase. Asetil KoA menjadi malonil KoA dengan bantuan enzim asetil KoA karboksilase. Pyruvate-acetyl-CoA yang meningkat menyebabkan terjadinya peningkatan lipogenesis dan FFA meningkat di dalam hati. Diabetes melitus tipe 2 menyebabkan resistensi insulin yang mengakibatkan lipogenesis di jaringan menurun. Lipogenesis menurun mengakibatkan retensi FFA di dalam jaringan. Keadaan resistensi insulin ini pada akhirnya akan menyebabkan aktifitas LPL menurun sehingga proses lipolisis meningkat. Lipolisis ini akan menghasilkan peningkatan FFA plasma, diikuti peningkatan trigliserida. Lipoprotein jenis VLDL kaya akan trigliserida, oleh enzim CETP menyebabkan pertukaran trigliserida-kolesterol ester antara VLDL dengan LDL. Terjadi konversi trigliserida kaya LDL menjadi sdLDL oleh hepatic lipase (HL). Selain menghasilkan sdLDL, CETP dan HL berkerja pada VLDL untuk memproduksi sdHDL. Small dense HDL memiliki klirens yang tinggi dari sirkulasi dan menyebabkan penurunan kadar HDL-c di dalam plasma. Atherogenic index plasma merupakan perhitungan logaritma dari trigliserida dibagi dengan HDL-c. Kadar GA akan dikorelasikan dengan AIP untuk melihat sejauh mana hubungan di antara keduanya. C. Hipotesis Penelitian Terdapat hubungan antara GA dengan AIP pada pasien DM tipe 2. commit to user 21 digilib.uns.ac.id perpustakaan.uns.ac.id Diabetes Melitus Tipe 2 Hiperglikemia (Glycated Albumin) Resistensi insulin LPL ↓ Lipolisis ↑ Glucose 1- phosphate ↑ G6PD Trigliserida ↑ Glucose 6- phosphate ↑ Fructose 6- phosphate ↑ Glyceraldehyde 3- phosphate ↑ Pyruvate-acetyl-CoA ↑ Lipogenesis ↑ FFA hati ↑ VLDL kaya trigliserida ↑ CETP ↑ Pertukaran trigliserida-kolesterol ester antara VLDL dan LDL HL ↑ Katabolisme ↑ sdHDL ↑ sdLDL ↑ Klirens sdHDL ↑ Kadar HDL ↓ AIP = Log (trigliserida/HDL-c) Gambar 5. Kerangka Teori commit to user