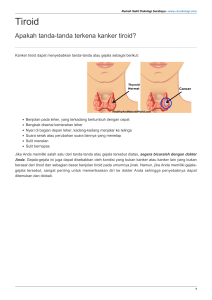
STEP 7 - DoCuRi
advertisement

STEP 7 1. MEKANISME PEMBENTUKAN PURIN DAN PIRIMIDIN ASAM NUKLEAT Asam nukleat atau asam inti, dikatakan demikian karena asam tersebut pertama kali diketemukan didalam inti sel Didalam inti sel asam nukleat ada dalam bentuk: DNA dan RNA DNA (Deoksiribo Nukleic Acid) merupakan bahan genetik yang disebut Gen RNA (Ribo Nukleic Acid) merupakan bahan cetakan (template) informasi genetic NUKLEOPROTEIN Nukleoprotein → asam nukleat + protein Asam nukleat → gabungan nukleotida Nukleotida → nukleosida + asam fosfat Nukleosida → basa purin/pirimidin + pentosa Hidrolisis nukleoprotein → protein, asam fosfat, pentosa, basa purin atau basa pirimidin MACAM ASAM NUKLEAT 1. DNA (deoksiribonucleic acid) 2. RNA (ribonucleic acid) DNA: Pentosa: deoksiribosa Basa: adenin, guanin, sitosin, timin RNA: Pentosa: ribosa Basa: adenin, guanin, sitosin, urasil PURIN DAN PIRIMIDIN Inti Purin dan Pirimidin adalah inti dari senyawa komponen molekul nukleotida asam nukleat RNA dan DNA Derivat Purin berupa senyawa: Adenin dan Guanin Derivat Pirimidin berupa senyawa: sitosin, urasil dan timin Basa Purin (adenin, guanin) Basa Pirimidin (sitosin, urasil, timin) Nukleosida diberi nama sesuai nama basa pembentuknya: adenin nukleisida (adenosin), guanin nukleisida (guanosin), urasil nukleosida (uridin), timin nukleisida (timidin), sitosin nukleisida (sitidin) NUKLEOSIDA ALAM Adenin nukleotida /Adenosin Mono fosfat (AMP) Guanin nukleotida /Guanosin Mono fosfat (GMP) Hipoksantin nukleotida/Inosin Mono fosfat (IMP) Urasil nukleotida/Uridin Mono fosfat (UMP) Sitidin nukleotida/Sitidin Mono fosfat (SMP) Timin nukleotida/Timidin Mono fosfat (TMP) Adenosin Trifosfat (ATP) → ikatan energi tinggi Uridin Trifosfat (UTP) → ikatan energi tinggi BEDA DNA DAN RNA MACAM RNA mRNA (messenger RNA): membawa kode genetik dari inti ke ribosom (sebagai tempat sintesa protein), kode terdiri 3 nukleotida yang disebut Kodon tRNA (transfer RNA): membawa bahan sintesa protein dari sitoplasma ke ribosom, sesuai kode yang dibawa mRNA, kode dalam rRNA disebut: Antikodon rRNA (ribosomal RNA): tempat sintesa protein PURIN DAN PIRIMIDIN Purin dan pirimidin merupakan komponen utama DNA, RNA, koenzim, (NAD, NADP, ATP, UDPG) Contoh Purin: (adenin, guanin, hipoxantin, xantin) → dimetabolisme jadi asam urat Contoh Pirimidin: (sitosin, urasil, timin) → dimetabolisme jadi CO2 dan NH3 KATABOLISME ASAM NUKLEAT Nukleoprotein dalam pencernakan akan dipecah jadi molekul yang lebih kecil → Nukleoprotein → asam nukleat + protein Asam nukleat → Nukleotida → Nukleosida + asam fosfat Nukleosida → basa purin/pirimidin + pentosa Hidrolisis nukleoprotein → protein, asam fosfat, pentosa, basa purin atau basa pirimidin KATABOLISME PURIN Adenosin → Inosin → Hiposantin → Santin → Asam Urat Guanosin → Guanin → Santin → Asam Urat Santin oksidase adalah enzim yang merubah santin → asam urat, enzim tsb banyak terdapat di: hati, ginjal, usus halus Penyakit Gout (pirai) ditandai oleh tingginya asam urat dalam tubuh, sehingga terjadi penimbunan dibawah kulit berbentuk tophi KATABOLISME PIRIMIDIN Sitosin → Urasil → Dihidrourasil → Asam β ureidopropionat → CO2 + NH3 Timin → Dihidrotimin → Asam β ureidoisobutirat → CO2 + NH3 Katabolisme pirimidin terutama berlangsung di hati ASAM URAT Asam urat dibentuk dari metabolisme purin Asam urat diekskresi melalui ginjal Jika produksi purin meningkat atau’ ekskresi menurun → penumpukan asam urat dalam darah → penyakit Gout Sintesis purin melibatkan dua jalur, yaitu jalur de novo dan jalur penghematan (salvage pathway). 1. Jalur de novo melibatkan sintesis purin dan kemudian asam urat melalui prekursor nonpurin. Substrat awalnya adalah ribosa-5-fosfat, yang diubah melalui serangkaian zat antara menjadi nukleotida purin (asam inosinat, asam guanilat, asam adenilat). Jalur ini dikendalikan oleh serangkaian mekanisme yang kompleks, dan terdapat beberapa enzim yang mempercepat reaksi yaitu: 5-fosforibosilpirofosfat (PRPP) sintetase dan amidofosforibosiltransferase (amido-PRT). Terdapat suatu mekanisme inhibisi umpan balik oleh nukleotida purin yang terbentuk, yang fungsinya untuk mencegah pembentukan yang berlebihan. 2. Jalur penghematan adalah jalur pembentukan nukleotida purin melalui basa purin bebasnya, pemecahan asam nukleat, atau asupan makanan. Jalur ini tidak melalui zatzat perantara seperti pada jalur de novo. Basa purin bebas (adenin, guanin, hipoxantin) berkondensasi dengan PRPP untuk membentuk prekursor nukleotida purin dari asam urat. Reaksi ini dikatalisis oleh dua enzim: hipoxantin guanin fosforibosiltransferase (HGPRT) dan adenin fosforibosiltransferase (APRT). 2. PENCEGAHAN, KOMPLIKASI, DAN PENATALAKSANAAN HIPERLIPOPROTEINEMIA HIPERLIPIDEMIA Hiperlipidemia, hyperlipoproteinemia, dislipidemia atau hiperlipidemia (Inggris Bahasa Inggris) adalah kehadiran menaikkan tingkat atau abnormal lipid dan / atau lipoprotein dalam darah. Lipid (molekul lemak) yang diangkut dalam kapsul protein, dan kepadatan lipid dan jenis protein menentukan nasib partikel dan pengaruhnya pada metabolisme. Lipid dan lipoprotein kelainan yang sangat umum dalam populasi umum, dan dianggap sebagai faktor risiko yang dapat dimodifikasi tinggi untuk penyakit kardiovaskular karena pengaruh kolesterol, salah satu zat lipid paling klinis yang relevan, pada aterosklerosis. Selain itu, beberapa bentuk mungkin predisposisi pankreatitis akut. Hyperlipidemias diklasifikasikan menurut klasifikasi Fredrickson yang didasarkan pada pola lipoprotein pada elektroforesis atau ultrasentrifugasi. Hal itu kemudian diadopsi oleh Organisasi Kesehatan Dunia (WHO). Ini tidak langsung account untuk HDL, dan tidak membedakan antara gen yang berbeda yang mungkin sebagian bertanggung jawab untuk beberapa kondisi. Ini tetap sebuah sistem klasifikasi yang populer, namun dianggap oleh banyak tanggal. Fredrickson klasifikasi Hyperlipidemias Hyperlipoproteinemia Tipe I (jarang) Cacat ''Buerger-Gruetz Penurunan naemia Primer, atau lipase (LPL) Kilomikron hyperchylomicronemia''fa atau ''''Poligenik hiperkolesterolemia familial hiperkolesterolemia atau'''' Tipe Iib lipoprotein Pengobatan sindrom'',''''hyperlipoprotei lipoprotein milial'' Tipe IIa Peningkatan Sinonim Diet kontrol diubah Serum penampilan Creamy atas lapisan ApoC2 Reseptor LDL Asam empedu LDL defisiensi Gabungan''hiperlipidemia'' Penurunan sequestrants, Hapus statin, niasin LDL reseptor LDL VLDL dan Statin, niacin, Hapus fibrate dan peningkatan apoB Tipe III ''Familial Cacat di Apo (jarang) dysbetalipoproteinemia'' 2 sintesis E IDL Fibrat, statin Keruh Peningkatan produksi dan Tipe IV ''Familial hyperlipemia'' eliminasi Fibrate, VLDL niasin], statin VLDL Keruh berkurang Peningkatan Tipe V (jarang) ''Endogen hipertrigliseridemia'' produksi VLDL dan Penurunan LPL Creamy VLDL dan kilomikron Niasin, fibrate lapisan atas & bawah keruh Hyperlipoproteinemia tipe I Tipe I hyperlipoproteinemia 'adalah bentuk hyperlipoproteinemia terkait dengan defisiensi lipoprotein lipase.'' Hyperlipoproteinemia tipe II Hyperlipoproteinemia tipe II, sejauh ini merupakan bentuk paling umum, adalah lebih diklasifikasikan menjadi tipe IIa dan IIb jenis, tergantung terutama pada apakah ada elevasi di tingkat trigliserida selain kolesterol LDL. Tipe IIa Ini mungkin sporadis (karena faktor makanan), poligenik, atau benar-benar keluarga sebagai hasil dari mutasi baik pada gen reseptor LDL pada kromosom 19 (0,2% dari populasi) atau gen apoB (0,2%). Bentuk keluarga ini ditandai dengan xanthoma tendon, xanthelasma dan prematur penyakit kardiovaskular. Insiden penyakit ini sekitar 1 dari 500 untuk heterozigot, dan 1 di 1.000.000 untuk homozigot. Tipe IIb Tingkat VLDL tinggi karena kelebihan produksi substrat, termasuk trigliserida, asetil KoA, dan peningkatan dalam B-100 sintesis. Mereka juga dapat disebabkan oleh pembersihan penurunan LDL. Prevalensi pada populasi adalah 10%. Gabungan familial hyperlipoproteinemia (FCH) Sekunder gabungan hyperlipoproteinemia (biasanya dalam konteks sindrom metabolik, yang merupakan kriteria diagnostik) Hyperlipoproteinemia tipe III Formulir ini adalah karena kilomikron tinggi dan IDL (intermediate density lipoprotein). Juga dikenal sebagai''penyakit''atau beta yang luas''''dysbetalipoproteinemia, penyebab paling umum untuk formulir ini adalah adanya genotipe apoE E2/E2. Hal ini karena kolesterol VLDL yang kaya (β-VLDL). Prevalensi adalah 0,02% dari populasi. Hyperlipoproteinemia tipe IV Formulir ini adalah karena trigliserida tinggi. sebagai''hipertrigliseridemia''(atau''murni''hipertrigliseridemia). Hal ini Menurut juga dikenal NCEP-ATPIII definisi trigliserida tinggi (> 200 mg / dl), prevalensi adalah sekitar 16% dari populasi orang dewasa. Hyperlipoproteinemia tipe V Jenis ini sangat mirip dengan tipe I, tetapi dengan VLDL yang tinggi di samping kilomikron. Hal ini juga dikaitkan dengan intoleransi glukosa dan hiperurisemia Non-diklasifikasikan bentuk sangat langka: Hypo-alfa lipoproteinemia Hypo-beta lipoproteinemia (prevalensi 0,01-0,1%) PENGERTIAN Hiperlipidemia Hyperlipoproteinemia adalah tingginya kadar lemak (kolesterol, trigliserida maupun keduanya) dalam darah. Lemak (disebut juga lipid) adalah zat yang kaya energi, yang berfungsi sebagai sumber energi utama untuk proses metabolisme tubuh. Lemak diperoleh dari makanan atau dibentuk di dalam tubuh, terutama di hati dan bisa disimpan di dalam sel-sel lemak untuk digunakan di kemudian hari. Sel-sel lemak juga melindungi tubuh dari dingin dan membantu melindungi tubuh terhadap cedera. Lemak merupakan komponen penting dari selaput sel, selubung saraf yang membungkus sel-sel saraf serta empedu. 2 lemak utama dalam darah adalah kolesterol dan trigliserida. Lemak mengikat dirinya pada protein tertentu sehingga bisa mengikuti aliran darah; gabungan antara lemak dan protein ini disebut lipoprotein. Lipoprotein yang utama adalah: - Kilomikron VLDL (very low density lipoproteins) LDL (low density lipoproteins) HDL (high density lipoproteins) Setiap jenis lipoprotein memiliki fungsi yang berbeda dan dipecah serta dibuang dengan cara yang sedikit berbeda. Misalnya, kilomikron berasal dari usus dan membawa lemak jenis tertentu yang telah dicerna dari usus ke dalam aliran darah. Serangkaian enzim kemudian mengambil lemak dari kilomikron yang digunakan sebagai energi atau untuk disimpan di dalam sel-sel lemak. Pada akhirnya, kilomikron yang tersisa (yang lemaknya telah diambil) dibuang dari aliran darah oleh hati. Tubuh mengatur kadar lipoprotein melalui beberapa cara: - Mengurangi pembentukan lipoprotein dan mengurangi jumlah lipoprotein yang masuk - ke dalam darah Meningkatkan atau menurunkan kecepatan pembuangan lipoprotein dari dalam darah. Kadar lemak yang abnormal dalam sirkulasi darah (terutama kolesterol) bisa menyebabkan masalah jangka panjang. Resiko terjadinya aterosklerosis dan penyakit arteri koroner atau penyakit arteri karotis meningkat pada seseorang yang memiliki kadar kolesterol total yang tinggi. Kadar kolesterol rendah biasanya lebih baik dibandingkan dengan kadar kolesterol yang tinggi, tetapi kadar yang terlalu rendah juga tidak baik. Kadar kolesterol total yang ideal adalah 140-200 mg/dL atau kurang. Jika kadar kolesterol total mendekati 300 mg/dL, maka resiko terjadinya serangan jantung adalah lebih dari 2 kali. Tidak semua kolesterol meningkatkan resiko terjadinya penyakit jantung. Kolesterol yang dibawa oleh LDL (disebut juga kolesterol jahat) menyebabkan meningkatnya resiko; kolesterol yang dibawa oleh HDL (disebut juga kolesterol baik) menyebabkan menurunnya resiko dan menguntungkan. Idealnya, kadar kolesterol LDL tidak boleh lebih dari 130 mg/dL dan kadar kolesterol HDL tidak boleh kurang dari 40 mg/dL. Kadar HDL harus meliputi lebih dari 25% dari kadar kolesterol total. Sebagai faktor resiko dari penyakit jantung ataustroke, kadar kolesterol total tidak terlalu penting dibandingkan dengan perbandingan kolesterol total dengan kolesterol HDL atau perbandingan kolesterol LDL dengan kolesterol HDL. Apakah kadar trigliserida yang tinggi meningkatkan resiko terjadinya penyakit jantung atau stroke, masih belum jelas. Kadar trigliserida darah diatas 250 mg/dL dianggap abnormal, tetapi kadar yang tinggi ini tidak selalu meningkatkan resiko terjadinya aterosklerosis maupun penyakit arteri koroner. Kadar trigliserid yang sangat tinggi (sampai lebih dari 800 mg/dL) bisa menyebabkan pankreatitis. PENYEBAB Kadar lipoprotein, terutama kolesterol LDL, meningkat sejalan dengan bertambahnya usia. Dalam keadaan normal, pria memiliki kadar yang lebih tinggi, tetapi setelah menopause kadarnya pada wanita mulai meningkat. Faktor lain yang menyebabkan tingginya kadar lemak tertentu (misalnya VLDL dan LDL) adalah: - Riwayat keluarga dengan hiperlipidemia Obesitas Diet kaya lemak Kurang melakukan olah raga Penggunaan alkohol - Merokok sigaret Diabetes yang tidak terkontrol dengan baik Kelenjar tiroid yang kurang aktif. Sebagian besar kasus peningkatan kadar trigliserida dan kolesterol total bersifat sementara dan tidak berat, dan terutama merupakan akibat dari makan lemak. Pembuangan lemak dari darah pada setiap orang memiliki kecepatan yang berbeda. Seseorang bisa makan sejumlah besar lemak hewani dan tidak pernah memiliki kadar kolesterol total lebih dari 200 mg/dL, sedangkan yang lainnya menjalani diet rendah lemak yang ketat dan tidak pernah memiliki kadar kolesterol total dibawah 260 mg/dL. Perbedaan ini tampaknya bersifat genetik dan secara luas berhubungan dengan perbedaan kecepatan masuk dan keluarnya lipoprotein dari aliran darah. Penyebab tingginya kadar lemak Kolesterol Trigliserida Diet kaya lemak jenih & kolesterol Diet kaya kalori Sirosis Penyalahgunaan alkohol akut Diabetes yg tidak terkontrol dengan baik Diabetes yang sangat tidak terkontrol Kelenjar tiroid yg kurang aktif Gagal ginjal Obat-obatan tertentu Estrogen Kelenjar hipofisa yg terlalu aktif Pil KB Kortikosteroid Diuretik tiazid (pada keadaan tertentu Gagal Ginjal Porfiria Keturunan Keturunan GEJALA Biasanya kadar lemak yang tinggi tidak menimbulkan gejala. Kadang-kadang, jika kadarnya sangat tinggi, endapan lemak akan membentuk suatu pertumbuhan yang disebutxantoma di dalam tendo (urat daging) dan di dalam kulit. Kadar trigliserida yang sangat tinggi (sampai 800 mg/dL atau lebih) bisa menyebabkan pembesaran hati dan limpa dan gejala-gejala dari pankreatitis (misalnya nyeri perut yang hebat). DIAGNOSA Dilakukan pemeriksaan darah untuk mengukur kadar kolesterol total. Untuk mengukur kadar kolesterol LDL, HDL dan trigliserida, sebaiknya penderita berpuasa dulu minimal selama 12 jam. Kadar lemak darah Pemeriksaan laboratorium Kolesterol total Kilomikron Kisaran yg (mg/dL darah) 120-200 Negatif (setelah berpuasa selama 12 jam) VLDL 1-30 LDL 60-160 HDL 35-65 Perbandingan LDL dengan HDL < 3,5 ideal Trigliserida 10-160 PENGOBATAN Diet rendah kolesterol dan rendah lemak jenuh akan mengurangi kadar LDL. Olah raga bisa membantu mengurangi kadar kolesterol LDL dan menambah kadar kolesterol HDL. Biasanya pengobatan terbaik untuk orang-orang yang memiliki kadar kolesterol atau trigliserida tinggi adalah: - Menurunkan berat badan jika mereka mengalami kelebihan berat badan Berhenti merokok Mengurangi jumlah lemak dan kolesterol dalam makanannya Menambah porsi olah raga Mengkonsumsi obat penurun kadar lemak (jika diperlukan). Jika kadar lemak darah sangat tinggi atau tidak memberikan respon terhadap tindakan diatas, maka dicari penyebabnya yang spesifik dengan melakukan pemeriksaan darah - khusus sehingga bisa diberikan pengobatan yang khusus. Obat-obat yang digunakan untuk menurunkan kadar lemak darah Jenis obat Contoh Cara kerja Kolestiramin Kolestipol Penyerap empedu asam Mengikat asam empedu di usus Meningkatkan pembuangan LDL dari aliran darah Penghambat sintesa Niasin Mengurangi lipoprotein pembentukan kecepatan VLDL (VLDL merupakan prekursos dari LDL) adrenalin, fluvastatin Lovastatin Pravastatin Penghambat koenzim reduktase A Simvastatin Menghambat pembentukan kolesterol Meningkatkan pembuangan LDL dari aliran darah Klofibrat Belum Derivat asam fibrat Fenofibrat diketahui, mungkin meningkatkan pemecahan l Gemfibrosil HIPERLIPIDEMIA anak didefinisikan sebagai kelainan atau gangguan kadar lemak darah yang terjadi pada anak berusia antara 2-19 tahun. Gangguan ini berupa peningkatan kadar kolesterol total, low-density lipoprotein (LDL) dan very low- density lipoprotein (VLDL). Secara praktis, kriteria yang digunakan untuk penentuan adanya hiperlipidemia adalah terdapatnya peningkatan kadar kolesterol total melebihi 200 mg/dl dan atau peningkatan kadar kolesterol LDL melebihi 130 mg/dl Digunakannya batasan usia 2-19 tahun adalah berdasar pertimbangan bahwa anak-anak yang berada di bawah usia 2 tahun kadar lemaknya masih belum menetap akibat kebutuhan kolesterol yang relatif tinggi; sedangkan anak yang berada di atas usia 19 tahun telah dikategorikan sebagai dewasa. Berbagai penelitian yang ada, terutama Bogalusa Heart Study dan PDAY research group, menunjukkan bahwa proses plaque (penimbunan lemak) dalam pembuluh darah (atherosclerotic) telah dimulai sejak masa anak-anak dan dipercepat oleh adanya gangguan hiperlipidemia. Lemak dalam darah akan menimbulkan suatu proses kompleks pada pembuluh darah meliputi perlekatan monosit, agregasi platelet, dan pembentukan thrombus Berbagai proses kompleks ini pada akhirnya akan memperberat atherosclerotic (accelerated atherosclerotic) yang ada serta menimbulkan penyumbatan pembuluh darah. Akibat penyumbatan ini, organ-organ yang disuplai oleh pembuluh darah akan mengalami kekurangan atau bahkan penghentian suplai darah. Kondisi inilah yang pada akhirnya akan bermanifestasi sebagai penyakit jantung koroner, stroke, dan penyakit-penyakit vaskuler lainnya Hiperlipidemia pada anak dapat disebabkan oleh adanya kelainan-kelainan yang didapat (acquired) serta kelainan bawaan (genetis). Kelainan yang didapat terdiri atas kelainan-kelainan organik dan fungsional yang secara langsung ataupun tidak langsung menimbulkan terjadinya gangguan metabolisme lemak, seperti terdapatnya penyakit diabetes mellitus, kelainan hati, kelainan ginjal, serta penggunaan obat-obatan tertentu oleh anak semisal anti-epilepsi. Apabila kelainan-kelainan organik dan fungsional ini tidak ditemukan pada anak, barulah dapat dipertimbangkan kemungkinan faktor keturunan sebagai penyebab hiperlipidemia. Anak-anak dengan hiperlipidemia dapat memiliki spektrum manifestasi klinis yang luas. Mereka bisa saja tidak memperlihatkan suatu keluhan atau tanda klinis tertentu (asymptomatik) atau bisa saja datang dengan tanda-tanda klinis yang khas seperti xanthoma (penumpukan lemak kekuningan) pada telapak tangan dan kelopak mata, arcus cornea (lingkaran putih pada kornea mata), xanthoma tuberosum (penonjolan lemak pada pergelangan tangan), obesitas (kegemukan) atau bahkan mereka dapat muncul dengan keluhan klinis penyakit-penyakit kardiovaskuler. Pemeriksaan kadar kolesterol darah mutlak dilakukan pada anak-anak yang memperlihatkan adanya manifestasi klinis hiperlipidemia. Pemeriksaan ini hendaknya dilakukan pula pada anak-anak yang tidak menunjukkan manifestasi klinis hiperlipidemia, tetapi mempunyai keluarga yang berada pada kelompok risiko tinggi. Misalnya, memiliki orangtua atau kakek/nenek yang menderita penyakit jantung koroner sebelum usia 55 tahun, memiliki orangtua dengan kadar kolesterol total melebihi 240 mg/dl atau menderita kelainan kadar lemak darah serta memiliki keluarga yang berada dalam kondisi yang mengarah kepada kemungkinan menderita penyakit jantung, seperti kegemukan, merokok, serta menderita tekanan darah tinggi. Berdasarkan pemeriksaan kadar kolesterol, anak dapat dikategorikan atas kelompok normal (acceptable), intermediate(borderline) dan berisiko (high). Mereka yang memiliki kadar kolesterol total kurang dari 170 mg/dl dan atau kadar LDL kolesterol kurang dari 110 mg/dl dikategorikan sebagai normal, sedangkan mereka dengan kadar kolesterol lebih 200 mg/dl dan atau kadar LDL kolesterol melebihi 130 mg/dl dikategorikan sebagai berisiko. Kadar lemak darah yang berada di antara nilai normal dan berisiko dianggap intermediate. Bagi anak-anak yang kadar kolesterolnya dikategorikan sebagai normal, tidak ada tindakan khusus yang dianjurkan kecuali merencanakan melakukan pemeriksaan kadar kolesterol total setiap 5 tahun. Sedangkan bagi mereka yang kadar kolesterolnya tergolong intermediate dan berisiko perlu dilakukan pemeriksaan kadar lipid darah yang hasilnya kemudian ditindaklanjuti sesuai analisa. Kadar total kolesterol dan LDL merupakan faktor yang paling menentukan dalam penatalaksanaan hiperlipidemia. Anak-anak dengan kadar kolesterol normal hendaknya diberikan pendidikan atau pemahaman mengenai nutrisi dan pola makan yang baik dengan harapan bahwa mereka dapat mengaplikasikan pendidikan dan pemahaman tersebut dalam pengaturan makanan bagi anaknya. Pendidikan dan pemahaman tentang nutrisi yang baik dan sehat ini juga diberikan kepada anak-anak yang kadar kolesterolnya berada dalam kategori intermediate. Namun, selain edukasi, kepada kelompok ini perlu pula dimulai tindakan diet dan penatalaksanaan terhadap faktor- faktor risiko lain yang mungkin diidap sang anak. Bagi mereka yang memiliki kadar kolesterol-LDL yang berisiko, penatalaksanaan yang dilakukan adalah diet, pemberian obat-obatan, pemeriksaan terhadap kemungkinan penyakit lain (seperti kelainan tiroid, ginjal dan hati), serta skrining terhadap anggota keluarga. Di antara semua jenis penatalaksanaan hiperlipidemia anak, diet merupakan salah satu penatalaksanaan yang amat esensial. Tindakan ini dilakukan guna mengurangi asupan kolesterol dan asam lemak jenuh. Tahap pertama tindakan ini adalah proporsi dan pemberian makanan anak berupa asam lemak jenuh harus diatur sehingga kurang 1 persen dari total kalori, total lemak tidak boleh melebihi 30 persen dari total kalori dan kadar kolesterol harus kurang dari 300 mg per hari. Karena dengan diet ini anak akan memperoleh sedikit kalori dari lemak, mereka harus memperoleh kalori yang cukup dengan mengonsumsi buah-buahan, sayur-sayuran, susu rendah lemak, dan makanan kaya kalsium. Anak juga harus diberikan makanan yang bervariasi luas untuk menjamin tercukupinya zat gizi yang diperlukan bagi proses pertumbuhan dan perkembangan. Apabila dalam waktu tiga bulan diet tahap pertama tidak memberikan hasil, diet tahap kedua harus dilakukan. Diet ini terdiri atas pengurangan kadar asam lemak jenuh hingga kurang 7 persen dari total kalori dan pengurangan asupan kolesterol hingga kurang dari 200 mg per hari. Secara bersamaan, zat gizi, vitamin, dan mineral harus ditambahkan dalam jumlah yang cukup guna memperbaiki proses metabolisme dan pertumbuhan tubuh. Demi tercapainya tujuan optimal dari tindakan diet ini, orangtua anak dianjurkan melakukan konsultasi terlebih dahulu dengan ahli gizi atau dokter anak guna menentukan hal- hal spesifik yang berkaitan dengan tindakan diet ini. Apabila telah dilakukan tindakan diet selama 6-12 bulan dan kadar LDL anak tidak turun di bawah level 190 mg/dl, pemberian obat-obatan pun mulai dapat dilakukan. Pemberian obat-obatan ini juga diindikasikan pada mereka yang kadar LDL-nya berkisar 160mg/dl tetapi memiliki faktor risiko kelainan kardiovaskuler, seperti diabetes, obesitas, dan hipertensi. Jenis obat anti-hiperlipidemia berupa cholestyramine dan colestipol, yaitu yang diberikan dapat jenis preparat yang berfungsi meningkatkan ekskresi asam empedu dan membantu metabolisme lemak tubuh. Selain itu, dapat pula digunakan preparat statin (lovastatin) selama beberapa minggu. Dengan penggunaan preparat-preparat ini, dilaporkan terdapatnya penurunan kadar LDL hingga 20-25 persen. Perlu diingat bahwa obat- obatan antihiperlipidemia yang biasa digunakan pada orang dewasa, seperti gemfibrozil, probucol, dan clofibrate, tidak direkomendasikan bagi anakanak. Selain itu, para ahli juga menganjurkan agar pemberian obat-obatan ini baru dimulai setelah anak berusia 10 tahun. Apabila anak juga menderita hipertensi dan diabetes mellitus, hendaknya dilakukan tindakan untuk mengontrol penyakit ini. Bila mereka merokok, konseling perlu dilakukan untuk mengurangi/menghentikan kebiasaan merokok. Dan, apabila berat badan mereka berlebih atau obesitas, hendaknya dilakukan upaya penurunan berat badan. Selain itu, anak juga perlu diarahkan untuk berolahraga secara teratur. Jenis olahraga yang dianjurkan adalahbersepeda, berjalan kaki, atau berenang. Selain menurunkan kadar kolesterol, jenis olahraga ini juga dapat menurunkan berat badan anak yang berlebih dan sekaligus mengurangi risiko kemungkinan menderita kelainan kardiovaskuler. Agar kelangsungan penatalaksanaan ini dapat terjaga dan optimal, anak sebaiknya diikutsertakan pada klub-klub olahraga atau kegiatan-kegiatan olahraga yang ada disekolahnya. KOMPLIKASI KOMPLIKASI YANG DITIMBULKAN OLEH PENYAKIT HYPERLIPIDEMIA 1. Hipertensi Hipertensi merupakan penyakit pada pembuluh darah, karena tekanan darah tinggi disebabkan oleh menumpuknya zat lemak sehingga menyumbat jalan aliran darah sehingga jantung harus memompa darah dengan cepat, orang yang divonis penyakit ini biasanya disesuaikan oleh usia, namun secara umum seseorang dianggap mengalami hipertensi apabila tekanan darahnya lebih tinggi dari pada 140 mm/hg sistolik atau 90 mmHg diastolik (140/90). 2. Penyakit Jantung Kororner Penyakit jantung koroner (PJK) adalah penyakit dimana arteri koronasia mengalami lesi stenosis. Penyebab stenosis ini terutama disebabkan oleh timbulnya plak natherosclerosis dalam pembuluh darah tersebut (99%). Atherosclerosis menyebabkan dinding arteri kaku dan lumen menyempit disebabkan oleh lemak berlebihan, lemak menyempitkan arteri tersebut, mengakibatkan aliran darah dan suplai oksigen berkurang mungkin saja bila stenosis ringan waktu istirahat suplay oksigen masih cukup, tetapi saat mengadakan aktifitas, dimana diperlukan oksigen lebih banyak, suplay oksigen tidak cukup, penyakit jantung koroner lebih sering tidak memberi gejala selama bertahun-tahun (latent), sering penderita ditemukan secara tidak sengaja yaitu pada pemeriksaan untuk penyakit lain atau ditemukan pada waktu skrening, gejala yang umum dari penyakit jantung dimulai dari : Rasa tidak enak di dada, nyeri dada Berdebar, merasa detak jantung tidak beraturan Sesak nafas pada waktu kegiatan fisik, berbaring, sesak malam hari Bengkak kaki, perut Nyeri kepala atau tengkuk kalau disertai tekanan darah tinggi Rasa mudah lelah, mudah pingsang, dan Mati mendadak, merupakan bentuk fatal dari serangan jantung 3. Obesitas Obesitas didefinisikan sebagai suatu kelebihan lemak dalam tubuh. Secara klasik obesitas telah diidentifikasikan sebagai bobot yang lebih besar dari 20% bobot yang layak bagi pria dan wanita untuk tinggi tertentu. Perkiraan banyaknya lemak pada tubuh manusia umumnya diduga melalui penggunaan gerakan teknik secara non-invasisive yaitu pengukuran lipatan kulit, desitometri, pencacahan kalium tubuh secara menyeluruh, pengenceran dengan bahan air yang mengandung tritium dan yang terbaru dengan menggunakan kondoktifitas listrik tubuh total. Obesitas tidak mempunyai penyebab tunggal, tetapi merupakan gambaran berbagai keadaan dengan latar belakang etiologi atau sejarah kejadian yang berbeda. Hiperlipidemia Herediter DEFINISI Hiperlipidemia Herediter (Hiperlipoproteinemia) adalah kadar kolesterol dan trigliserida yang sangat tinggi, yang sifatnya diturunkan. Hiperlipidemia herediter mempengaruhi sistem tubuh dalam fungsi metabolisme dan membuang lemak. Terdapat 5 jenis hiperlipoproteinemia yang masing-masing memiliki gambaran lemak darah serta resiko yang berbeda: 1. Hiperlipoproteinemia tipe I. Disebut juga hiperkilomikronemia familial, merupakan penyakit keturunan yang jarang terjadi dan ditemukan pada saat lahir. Dimana tubuh penderita tidak mampu membuang kilomikron dari dalam darah. Anak-anak dan dewasa muda dengan kelainan ini mengalami serangan berulang dari nyeri perut. Hati dan limpa membesar, pada kulitnya terdapat pertumbuhan lemak berwarna kuning-pink (xantoma eruptif). Pemeriksaan darah menunjukkan kadar trigliserida yang sangat tinggi. Penyakit ini tidak menyebabkan terjadi aterosklerosis tetapi bisa menyebabkan pankreatitis, yang bisa berakibat fatal. Penderita diharuskan menghindari semua jenis lemak (baik lemah jenuh, lemak tak jenuh maupun lemak tak jenuh ganda). 2. Hiperlipoproteinemia tipe II. Disebut juga hiperkolesterolemia familial, merupakan suatu penyakit keturunan yang mempercepat terjadinya aterosklerosis dan kematian dini, biasanya karena serangan jantung. Kadar kolesterol LDLnya tinggi. Endapan lemak membentuk pertumbuhan xantoma di dalam tendon dan kulit. 1 diantara 6 pria penderita penyakit ini mengalami serangan jantung pada usia 40 tahun dan 2 diantara 3 pria penderita penyakit ini mengalami serangan jantung pada usia 60 tahun. Penderita wanita juga memiliki resiko, tetapi terjadinya lebih lambat. 1 dari 2 wanita penderita penyakit ini akan mengalami serangan jantung pada usia 55 tahun. Orang yang memiliki 2 gen dari penyakit ini (jarang terjadi) bisa memiliki kadar kolesterol total sampai 500-1200 mg/dL dan seringkali meninggal karena penyakit arteri koroner pada masa kanak-kanak. Tujuan pengobatan adalah untuk menghindari faktor resiko, seperti merokok, dan obesitas, serta mengurangi kadar kolesterol darah dengan mengkonsumsi obat-obatan. Penderita diharuskan menjalani diet rendah lemak atau tanpa lemak, terutama lemak jenuh dan kolesterol serta melakukan olah raga secara teratur. Menambahkan bekatul gandum pada makanan akan membantu mengikat lemak di usus. Seringkali diperlukan obat penurun lemak. 3. Hiperlipoproteinemia tipe III. Merupakan penyakit keturunan yang jarang terjadi, yang menyebabkan tingginya kadar kolesterol VLDL dan trigliserida. Pada penderita pria, tampak pertumbuhan lemak di kulit pada masa dewasa awal. Pada penderita wanita, pertumbuhan lemak ini baru muncul 10-15 tahun kemudian. Baik pada pria maupun wanita, jika penderitanya mengalami obesitas, maka pertumbuhan lemak akan muncul lebih awal. Pada usia pertengahan, aterosklerosis seringkali menyumbat arteri dan mengurangi aliran darah ke tungkai. Pemeriksaan darah menunjukkan tingginya kadar kolesterol total dan trigliserida. Kolesterol terutama terdiri dari VLDL. Penderita seringkali mengalami diabetes ringan dan peningkatan kadar asam urat dalam darah. Pengobatannya meliputi pencapaian dan pemeliharaan berat badan ideal serta mengurangi asupan kolesterol dan lemak jenuh. Biasanya diperlukan obat penurun kadar lemak. Kadar lemak hampir selalu dapat diturunkan sampai normal, sehingga memperlambat terjadinya aterosklerosis. 4. Hiperlipoproteinemia tipe IV. Merupakan penyakit umum yang sering menyerang beberapa anggota keluarga dan menyebabkan tingginya kadar trigliserida. Penyakit ini bisa meningkatkan resiko terjadinya aterosklerosis. Penderita seringkali mengalami kelebihan berat badan dan diabetes ringan. Penderita dianjurkan untuk mengurangi berat badan, mengendalikan diabetes dan menghindari alkohol. Bisa diberikan obat penurun kadar lemak darah. 5. Hiperlipoproteinemia tipe V. Merupakan penyakit keturunan yang jarang terjadi, dimana tubuh tidak mampu memetabolisme dan membuang kelebihan trigliserida sebagaimana mestinya. Selain diturunkan, penyakit ini juga bisa terjadi akibat: - penyalahgunaan alkohol - diabetes yang tidak terkontrol dengan baik - gagal ginjal - makan setelah menjalani puasa selama beberapa waktu. Jika diturunkan, biasanya penyakit ini muncul pada masa dewasa awal. Ditemukan sejumlah besar pertumbuhan lemak (xantoma) di kulit, pembesaran hati dan limpa serta nyeri perut. Biasanya terjadi diabetes ringan dan peningkatan asam urat. Banyak penderita yang mengalami kelebihan berat badan. Komplikasi utamanya adalah pankreatitis, yang seringkali terjadi setelah penderita makan lemak dan bisa berakibat fatal. Pengobatannya berupa penurunan berat badan, menghindari lemak dalam makanan dan menghindari alkohol. Bisa diberikan obat penurun kadar lemak. Hipolipoproteinemia DEFINISI Hipolipoproteinemia ( Hypolipoproteinemia)adalah rendahnya kadar lemak dalam darah. PENYEBAB Hipolipoproteinemia jarang menimbulkan masalah, tetapi bisa merupakan petunjuk adanya penyakit lain. Sebagai contoh, kadar kolesterol yang rendah bisa ditemukan pada: Kelenjar tiroid yang terlalu aktif Anemia Kekurangan gizi (malnutrisi) Kanker Malabsorbsi (gangguan penyerapan zat makanan di saluran pencernaan). GEJALA Beberapa penyakit keturunan yang jarang terjadi, menyebabkan rendahnya kadar lemak yang bisa menimbulkan masalah yang serius: Hipobetalipoproteinemia : kadar kolesterol LDL sangat rendah, tetapi biasanya tidak menimbulkan gejala dan tidak memerlukan pengobatan. Abetalipoproteinemia : tidak terdapat kolesterol LDL dan tidak dapat membuat kilomikron, sehingga menyebabkan: - malabsorbsi lemak dan vitamin yang larut dalam lemak - pergerakan usus yang abnormal - tinja berlemak (steatorrhea) - bentuk sel darah merah yang ganjil - kebutaan akibat retinitis pigmentosa. Penyakit ini tidak dapat disembuhkan, tetapi mengkonsumsi sejumlah besar vitamin E dan vitamin A bisa memperlambat atau menunda terjadinya kerusakan sistem saraf. Penyakit Tangier : memiliki kadar kolesterol HDL yang sangat rendah dan menyebabkan kelainan fungsi saraf serta pembesaran kelenjar getah bening, amandel, hati dan limpa. 3. PEMBENTUKAN KOLESTEROL KOLESTEROL TINGGI Kolesterol selalu menjadi topik perbincangan hangat mengingat jumlah penderitanya semakin tinggi di Indonesia. Kebiasaan dan jenis makanan yang dikonsumsi sehari-hari berperan penting dalam mempengaruhi kadar kolesterol darah. Semakin baik pola dan kualitas makanan sehari-hari, tentu makin terjaga pula keseimbangan kolesterol dan kesehatan secara keseluruhan. Namun jika semakin buruk pola dan kualitas makanan sehari-hari, tentu makin tidak terjaga pula keseimbangan kolesterol dan kesehatan secara keseluruhan. Kolesterol atau kadar lemak dalam darah umumnya berasal dari menu makanan yang dikonsumsi. Semakin banyak konsumsi makanan berlemak, maka akan semakin besar peluangnya untuk menaikkan kadar kolesterol. Penderita kolesterol umunya diderita oleh orang gemuk, namun tidak menutupi kemungkinan orang yang kurus juga bisa terserang kolesterol tinggi, apalagi dengan mengonsumsi makanan modern yang rendah serat namun lemaknya tinggi. Selain faktor makanan, kolesterol yang tinggi juga bisa disebabkan oleh faktor keturunan. 1. Hiperlipidemia Definisi Hiperlipidemia (Hyperlipoproteinemia adalah tingginya kadar lemak (kolesterol, trigliserida maupun keduanya) dalam darah. Lemak (disebut juga lipid) adalah zat yang kaya energi, yang berfungsi sebagai sumber energi utama untuk proses metabolisme tubuh. Lemak diperoleh dari makanan atau dibentuk di dalam tubuh, terutama di hati dan bisa disimpan di dalam sel-sel lemak untuk digunakan di kemudian hari. Sel-sel lemak juga melindungi tubuh dari dingin dan membantu melindungi tubuh terhadap cedera. Lemak merupakan komponen penting dari selaput sel, selubung saraf yang membungkus sel-sel saraf serta empedu. Dua lemak utama dalam darah adalah kolesterol dan trigliserida. Lemak mengikat dirinya pada protein tertentu sehingga bisa mengikuti aliran darah; gabungan antara lemak dan protein ini disebut lipoprotein. Lipoprotein yang utama adalah : - Kilomikron - VLDL (very low density lipoproteins) - LDL (low density lipoproteins) - HDL (high density lipoproteins) Setiap jenis lipoprotein memiliki fungsi yang berbeda dan dipecah serta dibuang dengan cara yang sedikit berbeda. Misalnya, kilomikron berasal dari usus dan membawa lemak jenis tertentu yang telah dicerna dari usus ke dalam aliran darah. Serangkaian enzim kemudian mengambil lemak dari kilomikron yang digunakanmsebagai energi atau untuk disimpan di dalam sel-sel lemak. Pada akhirnya, kilomikron yang tersisa (yang lemaknya telah diambil) dibuang dari aliran darah oleh hati. Tubuh mengatur kadar lipoprotein melalui beberapa cara : 1. Mengurangi pembentukan lipoprotein dan mengurangi jumlah lipoprotein yang masuk ke dalam darah. 2. Meningkatkan atau menurunkan kecepatan pembuangan lipoprotein dari dalam darah. Kadar lemak yang abnormal dalam sirkulasi darah (terutama kolesterol) bisa menyebabkan masalah jangka panjang. Resiko terjadinya aterosklerosis dan penyakit arteri koroner atau penyakit arteri karotis meningkat pada seseorang yang memiliki kadar kolesterol total yang tinggi. Kadar kolesterol rendah biasanya lebih baik dibandingkan dengan kadar kolesterol yang tinggi, tetapi kadar yang terlalu rendah juga tidak baik. Kadar kolesterol total yang ideal adalah 140-200 mg/dL atau kurang. Jika kadar kolesterol total mendekati 300 mg/dL, maka resiko terjadinya serangan jantung adalah lebih dari 2 kali. Tidak semua kolesterol meningkatkan resiko terjadinya penyakit jantung. Kolesterol yang dibawa oleh LDL (disebut juga kolesterol jahat) menyebabkan meningkatnya resiko; kolesterol yang dibawa oleh HDL (disebut juga kolesterol baik) menyebabkan menurunnya resiko dan menguntungkan. Idealnya, kadar kolesterol LDL tidak boleh lebih dari 130 mg/dL dan kadar kolesterol HDL tidak boleh kurang dari 40 mg/dL. Kadar HDL harus meliputi lebih dari 25 % dari kadar kolesterol total. Sebagai faktor resiko dari penyakit jantung atau stroke, kadar kolesterol total tidak terlalu penting dibandingkan dengan perbandingan kolesterol total dengan kolesterol HDL atau perbandingan kolesterol LDL dengan kolesterol HDL. Apakah kadar trigliserida yang tinggi meningkatkan resiko terjadinya penyakit jantung atau stroke, masih belum jelas. Kadar trigliserida darah diatas 250 mg/dL dianggap abnormal, tetapi kadar yang tinggi ini tidak selalu meningkatkan resiko terjadinya aterosklerosis maupun penyakit arteri koroner. Kadar trigliserid yang sangat tinggi (sampai lebih dari 800 mg/dL) bisa menyebabkan pankreatitis. 4. PENATALAKSANAAN ARTHRITIS GOUT GOUT I. PENGERTIAN Gout adalah penyakit dimana terjadi penumpukan asam urat dalam tubuh secara berlebihan, baik akibat produksi yang meningkat, pembuangannya melalui ginjal yang menurun, atau akibat peningkatan asupan makanan kaya purin. Gout terjadi ketika cairan tubuh sangat jenuh akan asam urat karena kadarnya yang tinggi. Gout ditandai dengan serangan berulang dari arthritis (peradangan sendi) yang akut, kadang-kadang disertai pembentukan kristal natrium urat besar yang dinamakan tophus, deformitas (kerusakan) sendi secara kronis, dan cedera pada ginjal. Gout secara tradisional dibagi menjadi bentuk primer (90 persen) dan sekunder (10 persen). Gout primer adalah kasus gout di mana penyebabnya tidak diketahui atau akibat kelainan proses metabolisme dalam tubuh. Gout sekunder adalah kasus di mana penyebabnya dapat diketahui. Sekitar 90 persen pasien gout primer adalah laki-laki yang umumnya berusia lebih dari 30 tahun, sementara gout pada wanita umumnya terjadi setelah menopause. Diperkirakan bahwa gout terjadi pada 840 orang setiap 100.000 orang. Gout sangat terkait dengan obesitas, hipertensi, hiperlipidemia, dan diabetes mellitus. (Juandy) II. PENYEBAB Suryo Wibowo(2006) menyatakan bahwa penyakit asam urat digolongkan menjadi penyakit gout primer dan penyakit gout sekunder. Pada penyakit gout primer, 99 persen penyebabnya belum diketahui (idiopatik). Diduga berkaitan dengan kombinasi faktor genetic dan faktor hormonal yang menyebabkan gangguan metabolisme yang dapat mengakibatkan meningkatnya produksi asam urat atau bisa juga diakibatkan karena berkurangnya pengeluaran asam urat dari tubuh. Penyakit gout sekunder disebabkan antara lain karena meningkatnya produksi asam urat karena nutrisi, yaitu mengonsumsi makanan dengan kadar purin yang tinggi. Purin adalah salah satu senyawa basa organic yang menyusun asam nukleat (asam inti dari sel) dan termasuk dalam kelompok asam amino, unsur pembentuk protein. Produksi asam urat meningkat juga bisa karena penyakit darah (penyakit sumsum tulang, polisitemia), obat-obatan (alkohol, obat-obat kanker, vitamin B12). Penyebab lainnya adalah obesitas (kegemukan), penyakit kulit (psoriasis), kadar trigliserida yang tinggi. Pada penderita diabetes yang tidak terkontrol dengan baik biasanya terdapat kadar benda-benda keton (hasil buangan metabolisme lemak) yang meninggi. Benda-benda keton yang meninggi akan menyebabkan asam urat juga ikut meninggi. III. GEJALA DAN TANDA Serangan gout (artritis gout akut) terjadi secara mendadak. Timbulnya serangan bisa dipicu oleh: - luka ringan - pembedahan - pemakaian sejumlah besar alkohol atau makanan yang kaya akan protein - kelelahan - stres emosional - penyakit. Nyeri yang hebat dirasakan oleh penderita pada satu atau beberapa sendi, seringkali terjadi pada malam hari; nyeri semakin memburuk dan tak tertahankan. Sendi membengkak dan kulit diatasnya tampak merah atau keunguan, kencang dan licin, serta teraba hangat. Menyentuh kulit diatas sendi yang terkena bisa menimbulkan nyeri yang luar biasa. Penyakit ini paling sering mengenai sendi di pangkal ibu jari kaki dan menyebabkan suatu keadaan yang disebut podagra; tetapi penyakit ini juga sering menyerang pergelangan kaki, lutut, pergelangan tangan dan sikut. Kristal dapat terbentuk di sendi-sendi perifer tersebut karena persendian tersebut lebih dingin daripada persendian di pusat tubuh dan urat cenderung membeku pada suhu dingin. Kristal juga terbentuk di telinga dan jaringan yang relatif dingin lainnya. Sebaliknya, gout jarang terjadi pada tulang belakang, tulang panggul ataupun bahu. Gejala lainnya dari artritis gout akut adalah demam, menggigil, perasaan tidak enak badan dan denyut jantung yang cepat. Gout cenderung lebih berat pada penderita yang berusia dibawah 30 tahun. Biasanya pada pria gout timbul pada usia pertengahan, sedangkan pada wanita muncul pada saat pasca menopause. Serangan pertama biasanya hanya mengenai satu sendi dan berlangsung selama beberapa hari. Gejalanya menghilang secara bertahap, dimana sendi kembali berfungsi dan tidak timbul gejala sampai terjadi serangan berikutnya. Tetapi jika penyakit ini semakin memburuk, maka serangan yang tidak diobati akan berlangsung lebih lama, lebih sering terjadi dan mengenai beberapa sendi. Sendi yang terkena bisa mengalami kerusakan yang permanen. Bisa terjadi gout menahun dan berat, yang menyebabkan terjadinya kelainan bentuk sendi. Pengendapan kristal urat di dalam sendi dan tendon terus berlanjut dan menyebabkan kerusakan yang akan membatasi pergerakan sendi. Benjolan keras dari kristal urat (tofi) diendapkan dibawah kulit di sekitar sendi. Tofi juga bisa terbentuk di dalam ginjal dan organ lainnya, dibawah kulit telinga atau di sekitar sikut. Jika tidak diobati, tofi pada tangan dan kaki bisa pecah dan mengeluarkan massa kristal yang menyerupai kapur. (medicastore.com) IV. PENGOBATAN Tujuan pengobatan (Suryo Wibowo, 2006) yang utama antara lain: o Mengobati serangan akut secara baik dan benar o Mencegah serangan ulangan artritis gout akut o Mencegah kelainan sendi yang berat akibat penimbunan kristal urat o Mencegah komplikasi yang dapat terjadi akibat peningkatan asam urat pada jantung, ginjal dan pembuluh darah. o Mencegah pembentukan batu pada saluran kemih. Saat ini obat anti peradangan non-steroid (misalnya ibuprofen dan indometasin) lebih banyak digunakan daripada kolkisin dan sangat efektif mengurangi nyeri dan pembengkakan sendi. Kadang diberikan kortikosteroid (misalnya prednison). Jika penyakit ini mengenai 1-2 sendi, suatu larutan kristal kortikosteroid bisa disuntikkan langsung ke dalam sendi. Pengobatan ini sangat efektif untuk mengakhiri peradangan yang disebabkan oleh kristal urat. Kadang obat pereda nyeri ditambahkan untuk mengendalikan nyeri (misalnya kodein dan meperidin). Untuk mengurangi nyeri, sendi yang meradang sebaiknya diistirahatkan dahulu. Obat-obat seperti probenesid atau sulfinpirazon berfungsi menurunkan kadar asam urat dalam darah dengan jalan meningkatkan pembuangan asam urat ke dalam air kemih. Aspirin menghambat efek probenesid dan sulfinpirazon, sehingga sebaiknya tidak digunakan pada saat yang bersamaan. Jika diperlukan obat pereda nyeri, lebih baik diberikan asetaminofen atau obat anti peradangan non-steroid (misalnya ibuprofen). Jika pembuangan asam urat meningkat, dianjurkan untuk minum banyak air (minimal 2 liter/hari) untuk membantu mengurangi resiko kerusakan sendi dan ginjal. Allopurinol merupakan obat yang menghambat pembentukan asam urat di dalam tubuh. Obat ini terutama diberikan kepada penderita yang memiliki kadar asam urat yang tinggi dan batu ginjal atau mengalami kerusakan ginjal. Allopurinol bisa menyebabkan gangguan pencernaan, timbulnya ruam di kulit, berkurangnya jumlah sel darah putih dan kerusakan hati. (medicastore.com) V. PENGATURAN POLA MAKAN Selain jeroan, makanan kaya protein dan lemak merupakan sumber purin. Padahal walau tinggi kolesterol dan purin, makanan tersebut sangat berguna bagi tubuh, terutama bagi anak-anak pada usia pertumbuhan. Kolesterol penting bagi prekusor vitamin D, bahan pembentuk otak, jaringan saraf, hormon steroid, garam-garaman empendu dan membran sel.Orang yang kesehatannya baik hendaknya tidak makan berlebihan. Sedangkan bagi yang telah menderita gangguan asam urat, sebaiknya membatasi diri terhadap hal-hal yang bisa memperburuk keadaan. Misalnya, membatasi makanan tinggi purin dan memilih yang rendah purin. Makanan yang sebaiknya dihindari adalah makanan yang banyak mengandung purin tinggi. Penggolongan makanan berdasarkan kandungan purin: Golongan A: Makanan yang mengandung purin tinggi (150-800 mg/100 gram makanan) adalah hati, ginjal, otak, jantung, paru, lain-lain jeroan, udang, remis, kerang, sardin, herring, ekstrak daging (abon, dendeng), ragi (tape), alkohol serta makanan dalam kaleng. Golongan B: Makanan yang mengandung purin sedang (50-150 mg/100 gram makanan) adalah ikan yang tidak termasuk golongan A, daging sapi, kerang-kerangan, kacangkacangan kering, kembang kol, bayam, asparagus, buncis, jamur, daun singkong, daun pepaya, kangkung. Golongan C: Makanan yang mengandung purin lebih ringan (0-50 mg/100 gram makanan) adalah keju, susu, telur, sayuran lain, buah-buahan. Pengaturan diet sebaiknya segera dilakukan bila kadar asam urat melebihi 7 mg/dl dengan tidak mengonsumsi bahan makanan golongan A dan membatasi diri untuk mengonsmsi bahan makanan golongan B. Juga membatasi diri mengonsumsi lemak serta disarankan untuk banyak minum air putih. Apabila dengan pengaturan diet masih terdapat gejala-gejala peninggian asam urat darah, sebaiknya berkonsultasi dengan dokter terdekat untuk penanganan lebih lanjut. VI. PENCEGAHAN Penyakitnya sendiri tidak bisa dicegah, tetapi beberapa faktor pencetusnya bisa dihindari (misalnya cedera, alkohol, makanan kaya protein). Untuk mencegah kekambuhan, dianjurkan untuk minum banyak air, menghindari minuman beralkohol dan mengurangi makanan yang kaya akan protein. Banyak penderita yang memiliki kelebihan berat badan, jika berat badan mereka dikurangi, maka kadar asam urat dalam darah seringkali kembali ke normal atau mendekati normal. Beberapa penderita (terutama yang mengalami serangan berulang yang hebat) mulai menjalani pengobatan jangka panjang pada saat gejala telah menghilang dan pengobatan dilanjutkan sampai diantara serangan. Kolkisin dosis rendah diminum setiap hari dan bisa mencegah serangan atau paling tidak mengurangi frekuensi serangan. Mengkonsumsi obat anti peradangan non-steroid secara rutin juga bisa mencegah terjadinya serangan. Kadang kolkisin dan obat anti peradangan non-steroid diberikan dalam waktu yang bersamaan. Tetapi kombinasi kedua obat ini tidak mencegah maupun memperbaiki kerusakan sendi karena pengendapan kristal dan memiliki resiko bagi penderita yang memiliki penyakit ginjal atau hati. Patofisiologi gout arthritis Pendahuluan Gout arthritis, atau lebih dikenal dengan nama penyakit asam urat, adalah salah satu penyakit inflamasi yang menyerang persendian. Gout arthritis disebabkan oleh penimbunan asam urat (kristal mononatrium urat), suatu produk akhir metabolisme purin, dalam jumlah berlebihan di jaringan. Penyakit ini sering menyerang sendi metatarsophalangeal 1 dan prevalensinya lebih tinggi pada laki-laki dibandingkan perempuan. Kadang-kadang terbentuk agregat kristal besar yang disebut sebagai tofi (tophus) dan menyebabkan deformitas. Patofisiologi gout arthritis Peningkatan kadar asam urat serum dapat disebabkan oleh pembentukan berlebihan atau penurunan eksresi asam urat, ataupun keduanya. Asam urat adalah produk akhir metabolisme purin. Secara normal, metabolisme purin menjadi asam urat dapat diterangkan sebagai berikut: Sintesis purin melibatkan dua jalur, yaitu jalur de novo dan jalur penghematan (salvage pathway). 3. Jalur de novo melibatkan sintesis purin dan kemudian asam urat melalui prekursor nonpurin. Substrat awalnya adalah ribosa-5-fosfat, yang diubah melalui serangkaian zat antara menjadi nukleotida purin (asam inosinat, asam guanilat, asam adenilat). Jalur ini dikendalikan oleh serangkaian mekanisme yang kompleks, dan terdapat beberapa enzim yang mempercepat reaksi yaitu: 5-fosforibosilpirofosfat (PRPP) sintetase dan amidofosforibosiltransferase (amido-PRT). Terdapat suatu mekanisme inhibisi umpan balik oleh nukleotida purin yang terbentuk, yang fungsinya untuk mencegah pembentukan yang berlebihan. 4. Jalur penghematan adalah jalur pembentukan nukleotida purin melalui basa purin bebasnya, pemecahan asam nukleat, atau asupan makanan. Jalur ini tidak melalui zatzat perantara seperti pada jalur de novo. Basa purin bebas (adenin, guanin, hipoxantin) berkondensasi dengan PRPP untuk membentuk prekursor nukleotida purin dari asam urat. Reaksi ini dikatalisis oleh dua enzim: hipoxantin guanin fosforibosiltransferase (HGPRT) dan adenin fosforibosiltransferase (APRT). Asam urat yang terbentuk dari hasil metabolisme purin akan difiltrasi secara bebas oleh glomerulus dan diresorpsi di tubulus proksimal ginjal. Sebagian kecil asam urat yang diresorpsi kemudian diekskresikan di nefron distal dan dikeluarkan melalui urin. Pada penyakit gout-arthritis, terdapat gangguan kesetimbangan metabolisme (pembentukan dan ekskresi) dari asam urat tersebut, meliputi: 1. Penurunan ekskresi asam urat secara idiopatik 2. Penurunan eksreksi asam urat sekunder, misalnya karena gagal ginjal 3. Peningkatan produksi asam urat, misalnya disebabkan oleh tumor (yang meningkatkan cellular turnover) atau peningkatan sintesis purin (karena defek enzimenzim atau mekanisme umpan balik inhibisi yang berperan) 4. Peningkatan asupan makanan yang mengandung purin Peningkatan produksi atau hambatan ekskresi akan meningkatkan kadar asam urat dalam tubuh. Asam urat ini merupakan suatu zat yang kelarutannya sangat rendah sehingga cenderung membentuk kristal. Penimbunan asam urat paling banyak terdapat di sendi dalam bentuk kristal mononatrium urat. Mekanismenya hingga saat ini masih belum diketahui. Adanya kristal mononatrium urat ini akan menyebabkan inflamasi melalui beberapa cara: 1. Kristal bersifat mengaktifkan sistem komplemen terutama C3a dan C5a. Komplemen ini bersifat kemotaktik dan akan merekrut neutrofil ke jaringan (sendi dan membran sinovium). Fagositosis terhadap kristal memicu pengeluaran radikal bebas toksik dan leukotrien, terutama leukotrien B. Kematian neutrofil menyebabkan keluarnya enzim lisosom yang destruktif. 2. Makrofag yang juga terekrut pada pengendapan kristal urat dalam sendi akan melakukan aktivitas fagositosis, dan juga mengeluarkan berbagai mediator proinflamasi seperti IL-1, IL-6, IL-8, dan TNF. Mediator-mediator ini akan memperkuat respons peradangan, di samping itu mengaktifkan sel sinovium dan sel tulang rawan untuk menghasilkan protease. Protease ini akan menyebabkan cedera jaringan. Penimbunan kristal urat dan serangan yang berulang akan menyebabkan terbentuknya endapan seperti kapur putih yang disebut tofi/tofus (tophus) di tulang rawan dan kapsul sendi. Di tempat tersebut endapan akan memicu reaksi peradangan granulomatosa, yang ditandai dengan massa urat amorf (kristal) dikelilingi oleh makrofag, limfosit, fibroblas, dan sel raksasa benda asing. Peradangan kronis yang persisten dapat menyebabkan fibrosis sinovium, erosi tulang rawan, dan dapat diikuti oleh fusi sendi (ankilosis). Tofus dapat terbentuk di tempat lain (misalnya tendon, bursa, jaringan lunak). Pengendapan kristal asam urat dalam tubulus ginjal dapat mengakibatkan penyumbatan dan nefropati gout. PENDAHULUAN Penimbunan kristal pada persendian dan jaringan periartikular menyebabkan berbagai kelainan klinik pada sistem muskuloskleletal pada penderita lanjut usia (lansia). Gout merupakan sindroma klinik akibat penimbunan kristal asam urat (monosodium urate monohydrate) pada persendian yang menyebabkan respon inflamasi akut, ataupun penimbunan kristal asam urat pada jaringan lunak (kartilago) yang tidak menyebabkan reaksi inflamasi. Gout atau pirai mengenai 1% pria di negara Barat, rasio perbandingan pria dan wanita yang terkena adalah 7 : 1. Pada tahun 1679, Van Leuwenhoek, dokter berkebangsaan Belanda, menemukan gambaran kristal berbentuk jarum dari cairan tofus. Tahun 1797, Wollaston ahli kimia dari Inggris mengutarakan bahwa knstal urat adalah komponen utama pada tofus. Tahun 1961, McCarty dan Hollander menemukan kristal urat pada cairan sinovial penderita arbitis pirai akut. Sejak tahun 1960-an telah diterima konsep bahwa timbunan kristal urat pada persendian adalah sebagai penyebab artritis gout. ARTHRITIS GOUT 1) Pemeriksaan a. Anamnesis Ditanyakan persoalan: mengapa pasien datang, mulai kapan keluhan dirasakan dan biarkan pasien bercerita tentang keluhan sejak awal dan apa yang dirasakan sebagai ketidakberesan. Untuk dapat melakukan anamnesis diperlukan pengetahuan tentang penyakit. Ada beberapa hal yang menyebabkan penderita datang untuk meminta pertolongan : Sakit/nyeri: sifat dari sakit nyeri Lokasi setempat/meluas/menjalar Apa penyebabnya, misalnya: trauma Sejak kapan dan apa sudah mendapat pertolongan Sifat nyeri : pegel/ seperti ditusuk-tusuk/ rasa panas/ ditarik-tarik; terus menerus atau hanya saat bergerak/ istirahat. Apakah keluhan ini dirasakan pertama kali atau sering hilang timbul Kekakuan/kelemahan: kekakuan umumnya mengenai persendian. Ditanyakan apakah disertai nyeri sehingga pergerakan terganggu Kelemahan apakah yang dimaksud instability atau kekuatan otot menurun/melemah/kelumpuhan Kelainan bentuk/pembengkokan Angulasi/rotasi/discrepancy (pemendekan/tidak sama panjang) Benjolan atau karena adanya pembengkakan Gejala awal dari artritis gout adalah panas, kemerahan dan pembengkakan pada sendi yang tipikal dan tiba-tiba. Persendian yang sering terkena adalah persendian kecil pada basis dari ibu jari kaki. Beberapa sendi lain yang dapat terkena ialah pergelangan kaki, lutut, pergelangan tangan, jari tangan, dan siku. Pada serangan akut penderita gout dapat menimbulkan gejala demam dan nyeri hebat yang biasanya bertahan berjam-jam sampai seharian, dengan atau tanpa pengobatan. Seiring berjalannya waktu serangan artritis gout akan timbul lebih sering dan lebih lama. Pasien dengan gout meningkatkan kemungkinan terbentuknya batu ginjal. Kristal-kristal asam urat dapat membentuk tophi (benjolan keras tidak nyeri di sekitar sendi) di luar persendian. Tophi sering ditemukan di sekitar jari tangan, di ujung siku dan sekitar ibu jari kaki, selain itu dapat ditemukan juga pada daun telinga, tendon achiles (daerah belakang pergelangan kaki) dan pita suara (sangat jarang terjadi). b. Pemeriksaan Fisik Pemeriksaan Fisik Jantung Inspeksi : tidak ada tanda-tanda inflamasi, dinding dada simetris kanan dan kiri, tidak ada retraksi dinding dada, pulsasi ictus cordis terlihat di SIC IV linea midclavicularis sinistra. Palpasi : tidak teraba massa, ictus cordis teraba di di SIC IV linea midclavicularis sinistra. Perkusi : redup di bagian jantung, batas bawah paru dan jantung di SIC IV linea midclavicula sinistra dan batas atas setinggi SIC III linea parasternalis kiri. Auskultasi : Suara jantung I dan II regular, tidak ada bising. Pemeriksaan Fisik Paru Inspeksi : tidak ada tanda-tanda inflamasi, dinding dada simetris kanan dan kiri, tidak ada ketinggalan gerak, tidak ada retraksi dinding dada. Palpasi : tidak teraba massa, tidak ada krepitasi, vocal fremitus normal. Perkusi : sonor di seluruh lapangan paru. Batas hepar dan paru lobus kanan hepar terletak setinggi SIC VI linea midclavicularis dextra. Auskultasi : Suara pernapasan bronchial dan vesikuler, tidak ada wheezing dan ronki. c. Pemeriksaan Penunjang Serum asam urat Umumnya meningkat, diatas 7,5 mg/dl. Pemeriksaan ini mengindikasikan hiperuricemia, akibat peningkatan produksi asam urat atau gangguan ekskresi. Kadar asam urat normal pada pria dan perempuan berbeda. Kadar asam urat normal pada pria berkisar 3,5 – 7 mg/dl dan pada perempuan 2,6 – 6 mg/dl. Kadar asam urat diatas normal disebut hiperurisemia. Angka leukosit Menunjukkan peningkatan yang signifikan mencapai 20.000/mm3 selama serangan akut. Selama periode asimtomatik angka leukosit masih dalam batas normal yaitu 5000 - 10.000/mm3. Eusinofil Sedimen rate (ESR) Meningkat selama serangan akut. Peningkatan kecepatan sedimen rate mengindikasikan proses inflamasi akut, sebagai akibat deposit asam urat di persendian. Urin spesimen 24 jam Urin dikumpulkan dan diperiksa untuk menentukan produksi dan ekskresi dan asam urat. Jumlah normal seorang mengekskresikan 250 - 750 mg/24 jam asam urat di dalam urin. Ketika produksi asam urat meningkat maka level asam urat urin meningkat. Kadar kurang dari 800 mg/24 jam mengindikasikan gangguan ekskresi pada pasien dengan peningkatan serum asam urat Instruksikan pasien untuk menampung semua urin dengan peses atau tisu toilet selama waktu pengumpulan. Biasanya diet purin normal direkomendasikan selama pengumpulan urin meskipun diet bebas purin pada waktu itu diindikasikan. Analisis cairan aspirasi dari sendi yang mengalami inflamasi akut atau material aspirasi dari sebuah tofi menggunakan jarum kristal urat yang tajam. Pemeriksaan radiografi Dilakukan pada sendi yang terserang, hasil pemeriksaan akan menunjukkan tidak terdapat perubahan pada awal penyakit, tetapi setelah penyakit berkembang progresif maka akan terlihat jelas/area terpukul pada tulang yang berada di bawah sinavial sendi. d. Working Diagnosa Arthritis Gout e. Diferensial Diagnosa Osteoarthritis Osteoartritis merupakan penyakit degeneratif kronis dari sendi-sendi. Pada penyakit ini terjadi penurunan fungsi tulang rawan terutama yang menopang sebagian dari berat badan dan seringkali pada persendian yang sering digunakan. Osteoarthritis merupakan gangguan yang umum pada usia lanjut, sering dianggap sebagai konsekuensi dari perubahan-perubahan dalam tulang dengan lanjutnya usia. Penyakit ini biasa terjadi pada umur 50 tahun ke atas dan pada orang kegemukan (obesitas), tetapi bisa juga disebabkan oleh kecelakaan persendian . Pada usia lanjut tampak dua hal yang khas, yaitu rasa sakit pada persendian dan terasa kaku jika digerakkan. Untuk tipe perawatannya : kompres hangat pada bagian yang sakit atau rendam dengan air hangat selama 15 menit. Kurangi berat badan bagi yang obesitas. Oseteoartritis diklasifikasikan sebagai tipe primer (idiopatik) tanpa kejadian atau penyakit sebelumnya. Pertambahan usia berhubungan secara langsung dengan proses degenerative dalam sendi, mengingat kemampuan kartilago artikuler untuk bertahan terhadap mikrofraktur dengan beban muatan rendah yang berulang-ulang menurun. Osteoarthritis sering dimulai pada decade ketiga dan mencapai puncaknya diantara decade kelima dan keenam (75-85 tahun). Rheumatoid arthritis Rheumatoid arthritis merupakan bentuk arthritis yang serius, disebabkan oleh peradangan kronis yang bersifat progresif, yang menyangkut persendian. Ditandai dengan sakit dan bengkak pada sendi-sendi terutama pada jari-jari tangan, pergelangan tangan, siku, dan lutut. Dalam keadaan yang parah dapat menyebabkan kerapuhan tulang sehingga menyebabkan kelainan bentuk terutama pada tangan dan jari-jari. Tanda lainnya yaitu persendian terasa kaku terutama pada pagi hari, rasa letih dan lemah, otot-otot terasa kejang, persendian terasa panas dan kelihatan merah dan mungkin mengandung cairan, sensasi rasa dingin pada kaki dan tangan yang disebabkan gangguan sirkulasi darah. Gejala ekstra-artikuler yang sering ditemui ialah demam, penurunan berat badan, mudah lelah, anemia, pembesaran limfe dan jari-jari yang pucat. Penyakit ini belum diketahui secara pasti penyebabnya, namun diduga berhubungan dengan penyakit autoimmunitas. Rheumatoid arthritis lebih sering menyerang wanita daripada laki-laki. Walaupun dapat dapat meyerang segala jenis umur, namun lebih sering 2) terjadi pada umur 30-50 tahun. Etiologi Asam urat merupakan zat sisa yang dibentuk oleh tubuh pada saat regenerasi sel. Beberapa orang yang menderita gout membentuk lebih banyak asam urat dalam tubuhnya dan tubuh tidak efektif dalam membuang asam urat melalui air seni, sehingga asam urat menumpuk dalam darah. Genetik, jenis kelamin dan nutrisi (peminum alkohol, obesitas) 3) memegang peranan penting dalam pembentukan penyakit gout. Epidemiologi Umumnya yang terserang asam urat adalah para pria, sedangkan pada perempuan persentasenya kecil dan baru muncul setelah menopause. Kadar asam urat kaum pria cenderung meningkat sejalan dengan peningkatan usia. Pada wanita, peningkatan itu dimulai sejak masa menopause. Mengapa asam urat cenderung dialami pria? Ini karena perempuan mempunyai hormon estrogen yang ikut membantu pembuangan asam urat lewat urine. Sementara pada pria, asam uratnya cenderung lebih tinggi daripada perempuan karena tidak memiliki hormon estrogen tersebut. Kalau peningkatan asam urat ini melewati ambang batas yang bisa 4) ditolerir, persoalan akan timbul pertama pada ginjal, sendi, dan saluran kemih. Patofisiologi Perjalanan penyakit gout sangat khas dan mempunyai 3 tahapan yaitu : tahap artritis gout akut Pada tahap ini penderita akan mengalami serangan artritis yang khas dan serangan tersebut akan menghilang tanpa pengobatan dalam waktu 5 – 7 hari. Karena cepat menghilang, maka sering penderita menduga kakinya keseleo atau kena infeksi sehingga tidak menduga terkena penyakit gout dan tidak melakukan pemeriksaan lanjutan. Bahkan, dokter yang mengobati kadang-kadang tidak menduga penderita terserang penyakit gout. Karena serangan pertama kali ini singkat waktunya dan sembuh sendiri, sering penderita berobat ke tukang urut dan waktu sembuh menyangka hal itu disebabkan hasil urutan/pijatan.Padahal, tanpa diobati atau diurut pun serangan pertama kali ini akan hilang sendiri. Setelah serangan pertama, penderita akan masuk pada gout interkritikal. Pada keadaan ini penderita dalam keadaan sehat selama jangka waktu tertentu. Jangka waktu antara seseorang dan orang lainnya berbeda. Ada yang hanya satu tahun, ada pula yang sampai 10 tahun, tetapi rata- rata berkisar 1 – 2 tahun. Panjangnya jangka waktu tahap ini menyebabkan seseorang lupa bahwa ia pernah menderita serangan artritis gout atau menyangka serangan pertama kali dahulu tak ada hubungannya dengan penyakit gout. Tahap artritis gout akut intermiten Setelah melewati masa gout interkritikal selama bertahun-tahun tanpa gejala, penderita akan memasuki tahap ini, ditandai dengan serangan artritis yang khas. Selanjutnya penderita akan sering mendapat serangan (kambuh) yang jarak antara serangan yang satu dan serangan berikutnya makin lama makin rapat dan lama, serangan makin lama makin panjang, serta jumlah sendi yang terserang makin banyak. Tahap artritis gout kronik bertofus. Tahap ini terjadi bila penderita telah menderita sakit selama 10 tahun atau lebih. Pada tahap ini akan terjadi benjolan-benjolan di sekitar sendi yang sering meradang yang disebut sebagai tofus. Tofus ini berupa benjolan keras yang berisi serbuk seperti kapur yang merupakan deposit dari kristal monosodium urat. Tofus ini akan mengakibatkan kerusakan pada sendi dan tulang di sekitarnya. Tofus pada kaki bila ukurannya besar dan banyak akan mengakibatkan penderita tidak dapat menggunakan sepatu lagi. 5) Komplikasi Komplikasi yang sering terjadi akibat gout arthritis antara lain : Deformitas pada persendian yang terserang. Urolitiasis akibat deposit kristal urat pada saluran kemih. Nephrophaty akibat deposit kristal urat dalam interstisial ginjal 6) Penatalaksanaan a. Medikamentosa Gout tidak dapat disembuhkan, namun dapat diobati dan dikontrol. Gejala-gejala dalam 24 jam biasanya akan hilang setelah mulai pengobatan. Gout secara umum diobati dengan obat anti inflamasi. Yang termasuk di dalamnya adalah : NSAIDs, seperti ibuprofen atau naproxen, secara umum diberikan untuk mengobati serangan berat dan mendadak, obat ini biasanya menurunkan peradangan dan nyeri dalam beberapa jam. Kortikosteroid, dapat diberikan pada orang yang tidak dapat menggunakan NSAIDs. Steroid bekerja sebagai anti peradangan. Steroid dapat diberikan dengan suntikan langsung pada sendi yang terkena atau diminum dalam bentuk tablet. Colchicine sering juga digunakan untuk mengobati peradangan pada penyakit gout. Allupurinol dapat menurunkan kadar asam urat dengan cara menekan produksi asam urat. Obat ini bekerja pada metabolisme asam urat dengan mencegah perubahan zat purine dalam makanan menjadi asam urat. Pengobatan ini tidak dianjurkan untuk orang dengan fungsi ginjal yang kurang, selain itu dapat menimbulkan efek samping seperti kemerahan dan kerusakan hati. b. Non Medikamentosa Bagi yang telah menderita gangguan asam urat, sebaiknya membatasi diri terhadap hal-hal yang bisa memperburuk keadaan. Misalnya, membatasi makanan tinggi purin dan memilih yang rendah purin. Penggolongan makanan berdasarkan kandungan purin : Golongan A: Makanan yang mengandung purin tinggi (150-800 mg/100 gram makanan) adalah hati, ginjal, otak, jantung, paru, lain-lain jeroan, udang, remis, kerang, sardin, herring, ekstrak daging (abon, dendeng), ragi (tape), alkohol serta makanan dalam kaleng. Golongan B: Makanan yang mengandung purin sedang (50-150 mg/100 gram makanan) adalah ikan yang tidak termasuk golongan A, daging sapi, kerang-kerangan, kacang-kacangan kering, kembang kol, bayam, asparagus, buncis, jamur, daun singkong, daun pepaya, kangkung. Golongan C: Makanan yang mengandung purin lebih ringan (0-50 mg/100 gram makanan) adalah keju, susu, telur, sayuran lain, buah buahan. Pengaturan diet sebaiknya segera dilakukan bila kadar asam urat melebihi 7 mg/dl dengan tidak mengonsumsi bahan makanan golongan A dan membatasi diri untuk mengonsumsi bahan makanan golongan B. Juga membatasi diri mengonsumsi lemak serta disarankan untuk banyak minum air putih. Apabila dengan pengaturan diet masih terdapat gejala-gejala peninggian asam urat darah, sebaiknya berkonsultasi dengan dokter terdekat untuk penanganan lebih lanjut. Hal yang juga perlu diperhatikan, jangan bekerja terlalu berat, cepat tanggap dan rutin memeriksakan diri ke dokter. Karena sekali menderita, 7) biasanya gangguan asam urat akan terus berlanjut Pencegahan Makanan yang mengandung tinggi purin dan tinggi protein sudah lama diketahui dapat menyebabkan dan meningkatkan risiko terkena gout. Untuk menurunkan kadar asam urat dalam darah dapat dilakukan sebagai berikut : Kalori sesuai kebutuhan Jumlah asupan kalori harus benar disesuaikan dengan kebutuhan tubuh berdasarkan pada tinggi dan berat badan. Penderita gangguan asam urat yang kelebihan berat badan, berat badannya harus diturunkan dengan tetap memperhatikan jumlah konsumsi kalori. Asupan kalori yang terlalu sedikit juga bisa meningkatkan kadar asam urat karena adanya badan keton yang akan mengurangi pengeluaran asam urat melalui urin. Tinggi karbohidrat Karbohidrat kompleks seperti nasi, singkong, roti dan ubi sangat baik dikonsumsi oleh penderita gangguan asam urat karena akan meningkatkan pengeluaran asam urat melalui urin. Konsumsi karbohidrat kompleks ini sebaiknya tidak kurang dari 100 gram per hari. Karbohidrat sederhana jenis fruktosa seperti gula, permen, arum manis, gulali, dan sirop sebaiknya dihindari karena fruktosa akan meningkatkan kadar asam urat dalam darah. Rendah protein Protein terutama yang berasal dari hewan dapat meningkatkan kadar asam urat dalam darah. Sumber makanan yang mengandung protein hewani dalam jumlah yang tinggi, misalnya hati, ginjal, otak, paru dan limpa. Asupan protein yang dianjurkan bagi penderita gangguan asam urat adalah sebesar 50-70 gram/hari atau 0,8-1 gram/kg berat badan/hari. Sumber protein yang disarankan adalah protein nabati yang berasal dari susu, keju dan telur. Rendah lemak Lemak dapat menghambat ekskresi asam urat melalui urin. Makanan yang digoreng, bersantan, serta margarine dan mentega sebaiknya dihindari. Konsumsi lemak sebaiknya sebanyak 15 persen dari total kalori. Tinggi cairan Konsumsi cairan yang tinggi dapat membantu membuang asam urat melalui urin. Karena itu, Anda disarankan untuk menghabiskan minum minimal sebanyak 2,5 liter atau 10 gelas sehari. Air minum ini bisa berupa air putih masak, teh, atau kopi. Selain dari minuman, cairan bisa diperoleh melalui buah-buahan segar yang mengandung banyak air. Buah-buahan yang disarankan adalah semangka, melon, blewah, nanas, belimbing manis, dan jambu air. Selain buah-buahan tersebut, buah-buahan yang lain juga boleh dikonsumsi karena buah-buahan sangat sedikit mengandung purin. Buah-buahan yang sebaiknya dihindari adalah alpukat dan durian, karena keduanya mempunyai kandungan lemak yang tinggi. Tanpa alkohol Berdasarkan penelitian diketahui bahwa kadar asam urat mereka yang mengonsumsi alkohol lebih tinggi dibandingkan mereka yang tidak mengonsumsi alkohol. Hal ini adalah karena alkohol akan meningkatkan asam laktat plasma. 8) Asam laktat ini akan menghambat pengeluaran asam urat dari tubuh. Prognosis Pasien yang telah menderita arthritis gour tidak akan sembuh sepenuhnya.pasien tersebut harus terus menjaga diet sepanjang hidup dan mengurangkan makanan yang mengandungi purin seumur hidupnya. Ini untuk memastikan penyakitnya tidak kambuh lagi. PENUTUP Asam urat adalah asam yang berbentuk kristal-kristal yang merupakan hasil akhir dari metabolisme purin yaitu salah satu komponen asam nukleat yang terdapat pada inti sel-sel tubuh. Secara alamiah, purin terdapat dalam tubuh kita dan dijumpai pada semua makanan dari sel hidup, yakni makanan dari tanaman atau hewan. Kelebihan asam urat akan dibuang melalui urin. Setiap orang memiliki asam urat di dalam tubuh, karena pada setiap metabolisme normal dihasilkan asam urat. Sedangkan pemicunya adalah makanan dan senyawa lain yang banyak mengandung purin. Sebetulnya, tubuh menyediakan 85 persen senyawa purin untuk kebutuhan setiap hari. Ini berarti bahwa kebutuhan purin dari makanan hanya sekitar 15 persen. Namun banyak orang suka menyamaratakan semua makanan. Orang menyantap apa saja yang dia inginkan, tanpa mempertimbangkan kandungan di dalamnya. Makanan sumber dari produk hewani biasanya mengandung purin sangat tinggi. Produk makanan mengandung purin tinggi kurang baik bagi orang-orang tertentu, yang punya bakat mengalami gangguan asam urat. Beberapa jenis makanan dan minuman yang diketahui bisa meningkatkan kadar asam urat adalah alkohol, ikan hearing, telur, dan jeroan. Ikan hearing atau sejenisnya (sarden), dan jeroan merupakan sumber senyawa sangat potensial. Yang tergolong jeroan bukan saja usus melainkan semua bagian lain yang terdapat dalam perut hewan --seperti hati, jantung, babat, dan limfa. Konsumsi jeroan memperberat kerja enzim hipoksantin untuk mengolah purin. Akibatnya banyak sisa asam urat di dalam darahnya, yang berbentuk butiran dan mengumpul di sekitar sendi sehingga menimbulkan gout atau pirai. 5. PATOGENESIS DAN TERAPI PADA HIPERTIROID DAN HIPOTIROID HIPERTIROID I. Definisi Hipertiroid Hipertiroid adalah suatu kondisi dimana suatu kelenjar tiroid yang terlalu aktif menghasilkan suatu jumlah yang berlebihan dari hormon-hormon tiroid yang beredar dalam darah. Thyrotoxicosis adalah suatu kondisi keracunan yang disebabkan oleh suatu kelebihan hormon-hormon tiroid dari penyebab mana saja. Thyrotoxicosis dapat disebabkan oleh suatu pemasukan yang berlebihan dari hormon-hormon tiroid atau oleh produksi hormon-hormon tiroid yang berlebihan oleh kelenjar tiroid. Karena keduaduanya dokter dan pasien seringkali menggunakan kata-kata ini yang dapat dipertukarkan, kami akan mengambil beberapa kebebasan dengan menggunakan istilah "hipertiroid" diseluruh artikel ini. Hormon-Hormon Tiroid Hormon-hormon tiroid menstimulasi metabolisme dari sel-sel. Mereka diproduksi oleh kelenjar tiroid. Kelenjar tiroid bertempat pada bagian bawah leher, dibawah Adam's apple. Kelenjar membungkus sekeliling saluran udara (trachea) dan mempunyai suatu bentuk yang menyerupai kupu-kupu yang dibentuk oleh dua sayap (lobes) dan dilekatkan oleh suatu bagian tengah (isthmus). Kelenjar tiroid mengambil yodium dari darah (yang kebanyakan datang dari makananmakanan seperti seafood, roti, dan garam) dan menggunakannya untuk memproduksi hormon-hormon tiroid. Dua hormon-hormon tiroid yang paling penting adalah thyroxine (T4) dan triiodothyronine (T3) mewakili 99.9% dan 0.1% dari masing-masing hormon-hormon tiroid. Hormon yang paling aktif secara biologi (contohnya, efek yang paling besar pada tubuh) sebenarnya adalah T3. Sekali dilepas dari kelenjar tiroid kedalam darah, suatu jumlah yang besar dari T4 dirubah ke T3 hormon yang lebih aktif yang mempengaruhi metabolisme sel-sel. Pengaturan Hormon Tiroid - Rantai Komando Tiroid sendiri diatur oleh kelenjar lain yang berlokasi di otak, disebut pituitari. Pada gilirannya, pituitari diatur sebagian oleh hormon tiroid yang beredar dalam darah (suatu efek umpan balik dari hormon tiroid pada kelenjar pituitari) dan sebagian oleh kelenjar lain yang disebut hipothalamus, juga suatu bagian dari otak. Hipothalamus melepaskan suatu hormon yang disebut thyrotropin releasing hormone (TRH), yang mengirim sebuah signal ke pituitari untuk melepaskanthyroid stimulating hormone (TSH). Pada gilirannya, TSH mengirim sebuah signal ke tiroid untuk melepas hormon-hormon tiroid. Jika aktivitas yang berlebihan dari yang mana saja dari tiga kelenjar-kelenjar ini terjadi, suatu jumlah hormon-hormon tiroid yang berlebihan dapat dihasilkan, dengan demikian berakibat pada hipertiroid. Angka atau kecepatan produksi hormon tiroid dikontrol oleh kelenjar pituitari. Jika tidak ada cukup jumlah hormon tiroid yang beredar dalam tubuh untuk mengizinkan fungsi yang normal, pelepasan TSH ditingkatkan oleh pituitari dalam suatu usahanya untuk menstimulasi tiroid untuk memproduksi lebih banyak hormon tiroid. Sebaliknya, ketika ada suatu jumlah berlebihan dari hormon tiroid yang beredar, pelepasan TSH dikurangi ketika pituitari mencoba untuk mengurangi produksi hormon tiroid. II. Penyebab-Penyebab Hipertiroid Beberapa penyebab-penyebab umum dari hipertiroid termasuk: Penyakit Graves Functioning adenoma ("hot nodule") dan Toxic Multinodular Goiter (TMNG) Pemasukkan yang berlebihan dari hormon-hormo tiroid Pengeluaran yang abnormal dari TSH Tiroiditis (peradangan kelenjar tiroid) Pemasukkan yodium yang berlebihan Penyakit Graves Penyakit Graves, yang disebabkan oleh suatu aktivitas yang berlebihan dari kelenjar tiroid yang disama ratakan, adalah penyebab yang paling umum dari hipertiroid. Pada kondisi ini, kelenjar tiroid biasanya adalah pengkhianat, yang berarti ia telah kehilangan kemampuannya untuk merespon pada kontrol yang normal oleh kelenjar pituitari via TSH. Penyakit Graves adalah diturunkan/diwariskan dan adalah sampai lima kali lebih umum diantara wanita-wanita daripada pria-pria. Penyakit Graves diperkirakan adalah suatu penyakit autoimun, dan antibodi-antibodi yang adalah karakteristik-karakteristik dari penyakit ini mungkin ditemukan dalam darah. Antibodi-antibodi ini termasuk thyroid stimulating immunoglobulin (TSI antibodies), thyroid peroxidase antibodies (TPO), dan antibodi-antibodi reseptor TSH. Pencetus-pencetus untuk penyakit Grave termasuk: stres merokok radiasi pada leher obat-obatan dan organisme-organisme yang menyebabkan infeksi seperti virus-virus. Penyakit Graves dapat didiagnosis dengan suatu scan tiroid dengan obat nuklir yang standar yang menunjukkan secara panjang lebar pengambilan yang meningkat dari suatu yodium yang dilabel dengan radioaktif. Sebagai tambahan, sebuah tes darah mungkin mengungkap tingkat-tingkat TSI yang meningkat. Penyakit Grave' mungkin berhubungan dengan penyakit mata (Graves' ophthalmopathy) dan luka-luka kulit (dermopathy). Ophthalmopathy dapat terjadi sebelum, sesudah, atau pada saat yang sama dengan hipertiroid. Pada awalnya, ia mungkin menyebabkan kepekaan terhadap cahaya dan suatu perasaan dari "ada pasir didalam mata-mata". Mata-mata mungkin menonjol keluar dan penglihatan ganda (dobel) dapat terjadi. Derajat dari ophthalmopathy diperburuk pada mereka yang merokok. Jalannya penyakit mata seringkali tidak tergantung dari penyakit tiroid, dan terapi steroid mungkin perlu untuk mengontrol peradangan yang menyebabkan ophthalmopathy. Sebagai tambahan, intervensi secara operasi mungkin diperlukan. Kondisi kulit (dermopathy) adalah jarang dan menyebabkan suatu ruam kulit yang tanpa sakit, merah, tidak halus yang tampak pada muka dari kaki-kaki. Functioning Adenoma dan Toxic Multinodular Goiter Kelenjar tiroid (seperti banyak area-area lain dari tubuh) menjadi lebih bergumpalgumpal ketika kita menua. Pada kebanyakan kasus-kasus, gumpal-gumpal ini tidak memproduksi hormon-hormon tiroid dan tidak memerlukan perawatan. Adakalanya, suatu benjolan mungkin menjadi "otonomi", yang berarti bahwa ia tidak merespon pada pengaturan pituitari via TSH dan memproduksi hormon-hormon tiroid dengan bebas. Ini menjadi lebih mungkin jika benjolan lebih besar dari 3 cm. Ketika ada suatu benjolan (nodule) tunggal yang memproduksi secara bebas hormon-hormon tiroid, itu disebut suatu functioning nodule. Jika ada lebih dari satu functioning nodule, istilah toxic multinodular goiter (gondokan) digunakan. Functioning nodules mungkin siap dideteksi dengan suatu thyroid scan. Pemasukkan hormon-hormon tiroid yang berlebihan Mengambil terlalu banyak obat hormon tiroid sebenarnya adalah sungguh umum. Dosis-dosis hormon-hormon tiroid yang berlebihan seringkali tidak terdeteksi disebabkan kurangnya follow-up dari pasien-pasien yang meminum obat tiroid mereka. Orang-orang lain mungkin menyalahgunakan obat dalam suatu usaha untuk mencapai tujuan-tujuan lain seperti menurunkan berat badan. Pasien-pasien ini dapat diidentifikasikan dengan mendapatkan suatu pengambilan yodium berlabel radioaktif yang rendah (radioiodine) pada suatu thyroid scan. Pengeluaran abnormal dari TSH Sebuah tmor didalam kelenjar pituitari mungkin menghasilkan suatu pengeluaran dari TSH (thyroid stimulating hormone) yang tingginya abnormal. Ini menjurus pada tanda yang berlebihan pada kelenjar tiroid untuk menghasilkan hormon-hormon tiroid. Kondisi ini adalah sangat jarang dan dapat dikaitkan dengan kelainan-kelainan lain dari kelenjar pituitari. Untuk mengidentifikasi kekacauan ini, seorang endocrinologist melakukan tes-tes terperinci untuk menilai pelepasan dari TSH. Tiroiditis (peradangan dari tiroid) Peradangan dari kelenjar tiroid mungkin terjadi setelah suatu penyakit virus (subacute thyroiditis). Kondisi ini berhubungan dengan suatu demam dan suatu sakit leher yang seringkali sakit pada waktu menelan. Kelenjar tiroid juga lunak jika disentuh. Mungkin ada sakit-sakit leher dan nyeri-nyeri yang disama ratakan. Peradangan kelenjar dengan suatu akumulasi sel-sel darah putih dikenal sebagailymphocytes (lymphocytic thyroiditis) mungkin juga terjadi. Pada kedua kondisi-kondisi ini, peradangan meninggalkan kelenjar tiroid "bocor", sehingga jumlah hormon tiroid yang masuk ke darah meningkat. Lymphocytic thyroiditis adalah paling umum setelah suatu kehamilan dan dapat sebenarnya terjadi pada sampai dengan 8 % dari wanita-wanita setelah melahirkan. Pada kasus-kasus ini,fase hipertiroid dapat berlangsung dari 4 sampai 12 minggu dan seringkali diikuti oleh suatu fase hipotiroid (hasil tiroid yang rendah) yang dapat berlangsung sampai 6 bulan. Mayoritas dari wanita-wanita yang terpengaruh kembali ke suatu keadaan fungsi tiroid yang normal. Tiroiditis dapat didiagnosis dengan suatu thyroid scan. Pemasukkan Yodium yang berlebihan Kelenjar tiroid menggunakan yodium untuk membuat hormon-hormon tiroid. Suatu kelebihan yodium dapat menyebabkan hipertiroid. Hipertiroid yang dipengaruhi/diinduksi oleh yodium biasanya terlihat pada pasien-pasien yang telah mempunyai kelenjar tiroid abnormal yang mendasarinya. Obat-obat tertentu, seperti amiodarone (Cordarone), yang digunakan dalam perawatan persoalanpersoalan jantung, mengandung suatu jumlah yodium yang besar dan mungkin berkaitan dengan kelainan-kelainan fungsi tiroid. III. Gejala-Gejala Hipertiroid Hipertiroid direkomendasikan oleh beberapa tanda-tanda dan gejala-gejala; bagaimanapun, pasien-pasien dengan penyakit yang ringan biasanya tidak mengalami gejala-gejala. Pada pasien-pasien yang lebih tua dari 70 tahun, tanda-tanda dan gejalagejala yang khas mungkin juga tidak hadir. Pada umumnya, gejala-gejala menjadi lebih jelas ketika derajat hipertiroid meningkat. Gejala-gejala biasanya berkaitan dengan suatu peningkatan kecepatan metabolisme tubuh. Gejala-gejala umum termasuk: Keringat berlebihan Ketidaktoleranan panas Pergerakan-pergerakan usus besar yang meningkat Gemetaran Kegelisahan; agitasi Denyut jantung yang cepat Kehilangan berat badan Kelelahan Konsentrasi yang berkurang Aliran menstrual yang tidak teratur dan sedikit Pada pasien-pasien yang lebih tua, irama-irama jantung yang tidak teratur dan gagal jantung dapat terjadi. Pada bentuk yang paling parahnya, hipertiroid yang tidak dirawat mungkin berakibat pada "thyroid storm," suatu kondisi yang melibatkan tekanan darah tinggi, demam, dan gagal jantung. Perubahan-perubahan mental, seperti kebingungan dan kegila-gilaan, juga mungkin terjadi. IV. Mendiagnosis Hipertiroid Hipertiroid dapat dicurigai pada pasien-pasien dengan: gemetaran-gemetaran, keringat berlebihan, kulit yang seperti beludru halus, rambut halus, suatu denyut jantung yang cepat dan suatu pembesaran kelenjar tiroid. Mungkin ada keadaan bengkak sekeliling mata-mata dan suatu tatapan yang karekteristik disebabkan oleh peninggian dari kelopak-kelopak mata bagian atas. Gejala-gejala yang lebih lanjut biasanya lebih mudah dideteksi, namun gejala-gejala awal, terutama pada orang-orang yang lebih tua, mungkin tidak cukup menyolok mata. Pada semua kasus-kasus, suatu tes darah diperlukan untuk mengkonfirmasi diagnosisnya. Tingkat-tingkat darah dari hormon-hormon tiroid dapat diukur secara langsung dan biasanya meningkat dengan hipertiroid. Bagaimanapun, alat utama untuk mendeteksi hipertiroid adalah pengukuran tingkat darah TSH. Seperti disebutkan lebih awal, TSH dikeluakan oleh kelenjar pituitari. Jika suatu jumlah hormon tiroid yang berlebihan hadir, TSH diatur untuk turun dan tingkat TSH turun dalam suatu usaha untuk mengurangi produksi hormon tiroid. Jadi, pengukuran TSH harus berakibat pada tingkat-tingkat yang rendah atau tidak terdeteksi pada kasus-kasus hipertiroid. Bagaimanapun, ada satu pengecualian. Jika jumlah hormon tiorid yang berlebihan disebabkan oleh suatu tumor pituitari yang mengeluarkan TSH, maka tingkat-tingkat TSH akan menjadi tingginya tidak normal. Penyakit tidak umum ini dikenal sebagai "hipertiroid sekunder". Meskipun tes-tes darah yang disebutkan sebelumnya dapat mengkonfirmasi kehadiran dari hormon tiroid yang berlebihan, mereka tidak menunjuk pada suatu penyebab spesifik. Jika ada kelibatan yang jelas dari mata-mata, suatu diagnosis dari penyakit Graves adalah hampir pasti. Suatu kombinasi dari screening antibodi (untuk penyakit Graves) dan suatu thyroid scan menggunakan yodium yang dilabel radioaktif (yang berkonsentrasi pada kelenjar tiroid) dapat membantu mendiagnosis penyakit tiroid yang mendasarinya. Investigasi-investigasi ini dipilih atas dasar kasus per kasus. V. Penatalaksanaan Hipertiroid Pilihan-pilihan untuk merawat hipertiroid termasuk: Merawat gejala-gejala Obat-obat anti-tiroid Yodium ber-radioaktif Merawat gejala-gejala secara operasi Merawat gejala-gejala Ada tersedia obat-obat untuk merawat segera gejala-gejala yang disebabkan oleh kelebihan hormon-hormon tiroid, seperti suatu denyut jantung yang cepat. Satu dari golongan-golongan utama obat-obat yang digunakan untuk merawat gejala-gejala ini adalah beta-blockers [contohnya, propranolol (Inderal) , atenolol (Tenormin), metoprolol (Lopressor)]. Obat-obat ini menetralkan/meniadakan efekefek dari hormon tiroid untuk meningkatkan metabolisme, namun mereka tidak merubah tingkat-tingkat hormon-hormon tiroid dalam darah. Seorang dokter menentukan pasien-pasien mana yang dirawat berdasarkan pada sejumlah faktor-faktor tak tetap (variables) termasuk penyebab yang mendasari hipertiroid, umur pasien, ukuran kelenjar tiroid, dan kehadiran dari penyakit-penyakit medis yang ada bersamaan. Obat-obat Anti-Tiroid Ada dua obat-obat Amerika,methimazole antitiroid utama tersedia (Tapazole) dan propylthiouracil untuk (PTU). penggunaan di Obat-obat ini berakumulasi di jaringan tiroid dan menghalangi produksi hormon-hormon tiroid. PTU juga menghalangi konversi dari hormon T4 ke hormon T3 yang secara metabolisme lebih aktif. Risiko utama dari obat-obat ini adalah penekanan sekali-kali dari produksi sel-sel darah putih oleh sumsum tulang (agranulocytosis). Sel-sel putih diperlukan untuk melawan infeksi. Adalah tidak mungkin untuk memberitahukan jika dan kapan efek sampingan ini akan terjadi, jadi penentuan sel-sel darah putih dalam darah secara teratur adalah tidak bermanfaat. Adalah penting untuk pasien-pasien mengetahui bahwa jika mereka mengembangkan suatu demam, suatu sakit tenggorokan, atau tanda-tanda apa saja dari infeksi ketika meminum methimazole atau propylthiouracil, mereka harus segera mengunjungi seorang dokter. Ketika ada suatu kekhwatiran, risiko sebenarnya dari mengembangkan agranulocytosis adalah lebih kecil dari 1%. Pada umumnya, pasien-pasien harus ditemui oleh dokter pada interval-interval bulanan selama meminum obat-obat antitiroid. Dosis disesuaikan untuk mempertahankan pasien sedekat mungkin pada suatu keadaan tiroid yang normal (euthyroid). Sekali dosis stabil, pasien-pasien dapat ditemui pada interval-interval tiga bulan jika terapi jangka panjang direncanakan. Biasanya, terapi antitiroid jangka panjang hanya digunakan untuk pasien-pasien dengan penyakit Graves, karena penyakit ini mungkin sebenarnya sembuh dibawah perawatan tanpa memerlukan radiasi tiroid atau operasi. Jika dirawat dari satu sampai dua tahun, data menunjukkan angka-angka kesembuhan dari 40%-70%. Ketika penyakitnya sembuh, kelenjarnya tidak lagi aktif berlebihan, dan obat antitiroid tidak diperlukan. Studi-studi akhir-akhir ini telah menunjukkan bahwa menambah suatu pil hormon tiroid pada obat antitiroid sebenarnya berakibat pada angka-angka kesembuhan yang lebih tinggi. Dasar pemikiran untuk ini mungkin adalah bahwa dengan menyediakan suatu sumber luar untuk hormon tiroid, dosis-dosis obat-obat antitiroid yang lebih tinggi dapat diberikan, yang mungkin menekan sistim imun yang aktif berlebihan pada orangorang dengan penyakit Graves. Tipe terapi ini tetap kontroversiil (tetap diperdebatkan), bagaimanapun. Ketika terapi jangka panjang ditarik, pasien-pasien harus terus menerus ditemui oleh dokter setiap tiga bulan untuk tahun pertama, karena suatu kekambuhan dari penyakit Graves adalah mungkin dalam waktu periode ini. Jika seorang pasien kambuh, terapi obat antitiroid dapat dimulai kembali, atau yodium ber-radioaktif atau operasi mungkin dipertimbangkan. Yodium ber-radioaktif Yodium ber-radioaktif diberikan secara oral (melalui mulut, dengan pil atau cairan) pada suatu dasar satu kali untuk mengablasi (ablate) suatu kelenjar yang hiperaktif. Yodium yang diberikan untuk perawatan ablasi (ablative treatment) adalah berbeda dengan yodium yang digunakan pada suatu scan. Untuk perawatan, isotope yodium 131 digunakan, dimana untuk suatu scan rutin, yodium 123 digunakan. Yodium berradioaktif diberikan setelah suatu scan yodium rutin, dan pengambilan yodium ditentukan untuk mengkonfirmasi hipertiroid. Yodium ber-radioaktif diambil oleh selsel aktif dalam tiroid dan menghancurkan mereka. Karena yodium diambil hanya oleh sel-sel tiroid, penghancuran hanya lokal, dan tidak ada efek-efek sampingan yang menyebar luas dengan terapi ini. Ablasi (ablation) yodium ber-radioaktif telah digunakan dengan aman untuk lebih dari 50 tahun, dan penyebab-penyebab utama untuk tidak menggunakannya hanya adalah kehamilan dan menyusui. Bentuk dari terapi ini adalah pilihan perawatan untuk kekambuhan penyakit Graves, pasien-pasien dengan kelibatan penyakit jantung yang parah, mereka yang dengan multinodular goiter atau toxic adenomas, dan pasien-pasien yang tidak dapat mentoleransi obat-obat antitiroid. Yodium ber-radioaktif harus digunakan dengan hati-hati pada pasien-pasien dengan penyakit Graves yang berkaitan dengan mata karena studi-studi akhir-akhir ini telah menunjukkan bahwa penyakit mata mungkin memburuk setelah terapi. Jika seorang wanita memilih untuk hamil setelah ablation, adalah direkomendasikan ia menunggu 8-12 bulan setelah perawatan sebelum hamil. Pada umumnya, lebih dari 80% dari pasien-pasien disembuhkan dengan suatu dosis tunggal yodium ber-radioaktif. Itu memakan waktu antara 8 sampai 12 minggu untuk tiroid menjadi normal setelah terapi. Hipotiroid adalah komplikasi utama dari bentuk perawatan ini. Ketika suatu keadaan hipotiroid yang sementara mungkin terlihat sampai dengan enam bulan setelah perawatan dengan yodium ber-radioaktif, jika ia menetap dengan gigi lebih lama dari enam bulan, terapi penggantian tiroid (dengan T4 atau T3) biasanya dimulai. Operasi Operasi untuk mengangkat sebagian dari kelenjar tiroid (partial thyroidectomy) pernah sekali waktu dahulu adalah suatu bentuk yang umum perawatan hipertiroid. Tujuannya adalah untuk mengangkat jaringan tiroid yang memproduksi hormon tiroid yang berlebihan. Bagaimanapun, jika terlalu banyak jaringan yang diangkat, suatu produksi hormon tiroid yang tidak memadai (hipotiroid) mungkin berakibat. Pada kasus ini, terapi penggantian tiroid dimulai. Komplikasi utama dari operasi adalah gangguan/kekacauan dari jaringan sekitarnya, termasuk syaraf-syaraf yang menyediakan pita-pita suara (vocal cords) dan empat kelenjar-kelenjar kecil pada leher yang mengatur tingkat-tingkat kalsium dalm tubuh (kelenjar-kelenjar paratiroid). Pengangkatan kelenjar-kelenjar ini yang secara kebetulan mungkin berakibat pada tingkat-tingkat kalsium yang rendah dan memerlukan terapi penggantian kalsium. Dengan perkenalan dari terapi yodium radioaktif dan obat-obat antitiroid, operasi untuk hipertiroid adalah tidak seumum seperti sebelumnya. Operasi adalah memadai untuk: pasien-pasien hamil dan anak-anak yang mempunyai reaksi-reaksi utama yang kurang baik terhadap obat-obat antitiroid. pasien-pasien dengan kelenjar-kelenjar tiroid yang sangat besar dan pada mereka yang mempunyai gejala-gejala yang bersumber dari penekanan dari jaringan-jaringan yang berdekatan pada tiroid, seperti kesulitan menelan, keparauan suara, dan sesak napas. A. Definisi Hipertiroidisme (Tiroktosikosis) merupakan suatu keadaan di mana didapatkan kelebihan hormon tiroid karena ini berhubungan dengan suatu kompleks fisiologis dan biokimiawi yang ditemukan bila suatu jaringan memberikan hormon tiroid berlebihan. Hipertiroidisme adalah keadaan tirotoksikosis sebagai akibat dari produksi tiroid, yang merupakan akibat dari fungsi tiroid yang berlebihan. Hipertiroidisme (Hyperthyrodism) adalah keadaan disebabkan oleh kelenjar tiroid bekerja secara berlebihan sehingga menghasilkan hormon tiroid yang berlebihan di dalam darah. Krisis tiroid merupakan suatu keadaan klinis hipertiroidisme yang paling berat mengancam jiwa, umumnya keadaan ini timbul pada pasien dengan dasar penyakit Graves atau Struma multinodular toksik, dan berhubungan dengan faktor pencetus: infeksi, operasi, trauma, zat kontras beriodium, hipoglikemia, partus, stress emosi, penghentian obat anti tiroid, ketoasidosis diabetikum, tromboemboli paru, penyakit serebrovaskular/strok, palpasi tiroid terlalu kuat. 1. Apakah itu tiroid ? Kelenjar Tiroid adalah sejenis kelenjar endokrin yang terletak di bagian bawah depan leher yang memproduksi hormon tiroid dan hormon calcitonin. 2. Hormon Tiroid Hormon yang terdiri dari asam amino yang mengawal kadar metabolisme. Penyakit Grave, penyebab tersering hipertiroidisme, adalah suatu penyakit otoimun yang biasanya ditandai oleh produksi otoantibodi yang memiliki kerja mirip TSH pada kelenjar tiroid. Autoantibodi IgG ini, yang disebut immunooglobulin perangsang tiroid (thyroidstimulating immunoglobulin), meningkatkan pembentukan HT, tetapi tidak mengalami umpan balik negatif dari kadar HT yang tinggi. Kadar TSH dan TRH rendah karena keduanya berespons terhadap peningkatan kadar HT. Penyebab penyaldt Grave tidak diketahui, namun tampaknya terdapat predisposisi genetik terhadap penyakit otoimun, Yang paling sering terkena adalah wanita berusia antara 20an sampai 30an. Gondok nodular adalah peningkatan ukuran kelenjar tiroid akibat peningkatan kebutuhan akan hormon tiroid. Peningkatan kebutuhan akan hormon tiroid terjadi selama periode pertumbuhan atau kebutuhan metabolik yang tinggi misalnya pada pubertas atau kehamilan. Dalarn hal ini, peningkatan HT disebabkan oleh pengaktivan hipotalamus yang didorong oleh proses metabolisme tubuh sehingga disertai oleh peningkatan TRH dan TSH. Apabila kebutuhan akan hormon tiroid berkurang, ukuran kelenjar tiroid biasanya kembali ke normal. Kadang-kadang terjadi perubahan yang ireversibel dan kelenjar tidak dapat mengecil. Kelenjar yang membesar tersebut dapat, walaupun tidak selalu, tetap memproduksi HT dalm jumlah berlebihan. Apabila individu yang bersangkutan tetap mengalami hipertiroidisme, maka keadaan ini disebut gondok nodular toksik. Dapat terjadi adenoma, hipofisis sel-sel penghasil TSH atau penyakit hipotalamus, walaupun jarang. B. Klasifikasi Hipertiroidisme (Tiroktosikosis) di bagi dalam 2 kategori: 1. Kelainan yang berhubungan dengan Hipertiroidisme 2. Kelainan yang tidak berhubungan dengan Hipertiroidisme C. Penyebab Hipertiroidisme dapat terjadi akibat disfungsi kelenjar tiroid, hipofisis, atau hipotalamus. Peningkatan TSH akibat malfungsi kelenjar tiroid akan disertai penurunan TSH dan TRF karena umpan balik negatif HT terhadap pelepasan keduanya. Hipertiroidisme akibat rnalfungsi hipofisis memberikan gambamn kadar HT dan TSH yang finggi. TRF akan Tendah karena uinpan balik negatif dari HT dan TSH. Hipertiroidisme akibat malfungsi hipotalamus akan memperlihatkan HT yang finggi disertai TSH dan TRH yang berlebihan. 1. Penyebab Utama a. Penyakit Grave b. Toxic multinodular goitre c. ’’Solitary toxic adenoma’’ 2. Penyebab Lain a. Tiroiditis b. Penyakit troboblastis c. Ambilan hormone tiroid secara berlebihan d. Pemakaian yodium yang berlebihan e. Kanker pituitari f. Obat-obatan seperti Amiodarone D. Gejala-gejala 1. Peningkatan frekuensi denyut jantung 2. Peningkatan tonus otot, tremor, iritabilitas, peningkatan kepekaan terhadap katekolamin 3. Peningkatan laju metabolisme basal, peningkatan pembentukan panas, intoleran terhadap panas, keringat berlebihan 4. Penurunan berat, peningkatan rasa lapar (nafsu makan baik) 5. Peningkatan frekuensi buang air besar 6. Gondok (biasanya), yaitu peningkatan ukuran kelenjar tiroid 7. Gangguan reproduksi 8. Tidak tahan panas 9. Cepat letih 10. Tanda bruit 11. Haid sedikit dan tidak tetap 12. Pembesaran kelenjar tiroid 13. Mata melotot (exoptalmus) E. Diagnosa Diagnosa bergantung kepada beberapa hormon berikut ini : Pemeriksaan darah yang mengukur kadar HT (T3 dan T4), TSH, dan TRH akan memastikan diagnosis keadaan dan lokalisasi masalah di tingkat susunan saraf pusat atau kelenjar tiroid. 1. TSH(Tiroid Stimulating Hormone) 2. Bebas T4 (tiroksin) 3. Bebas T3 (triiodotironin) 4. Diagnosa juga boleh dibuat menggunakan ultrabunyi untuk memastikan pembesaran kelenjar tiroid 5. Tiroid scan untuk melihat pembesaran kelenjar tiroid 6. Hipertiroidisme dapat disertai penurunan kadar lemak serum 7. Penurunan kepekaan terhadap insulin, yang dapat menyebabkan hiperglikemia F. Komplikasi Komplikasi hipertiroidisme yang dapat mengancam nyawa adalah krisis tirotoksik (thyroid storm). Hal ini dapat berkernbang secara spontan pada pasien hipertiroid yang menjalani terapi, selama pembedahan kelenjar tiroid, atau terjadi pada pasien hipertiroid yang tidak terdiagnosis. Akibatnya adalah pelepasan HT dalam jumlah yang sangat besar yang menyebabkan takikardia, agitasi, tremor, hipertermia (sampai 106 oF), dan, apabila tidak diobati, kematian Penyakit jantung Hipertiroid, oftalmopati Graves, dermopati Graves, infeksi karena agranulositosis pada pengobatan dengan obat antitiroid. Krisis tiroid: mortalitas G. Penatalaksanaan 1. Konservatif Tata laksana penyakit Graves a. Obat Anti-Tiroid. Obat ini menghambat produksi hormon tiroid. Jika dosis berlebih, pasien mengalami gejala hipotiroidisme.Contoh obat adalah sebagai berikut : 1) Thioamide 2) Methimazole dosis awal 20 -30 mg/hari 3) Propylthiouracil (PTU) dosis awal 300 – 600 mg/hari, dosis maksimal 2.000 mg/hari 4) Potassium Iodide 5) Sodium Ipodate 6) Anion Inhibitor b. Beta-adrenergic reseptor antagonist. Obat ini adalah untuk mengurangi gejalagejala ipotiroidisme. Contoh: Propanolol Indikasi : Mendapat remisi yang menetap atau memperpanjang remisi pada pasien muda dengan struma ringan –sedang dan tiroktosikosis Untuk mengendalikan tiroktosikosis pada fase sebelum pengobatan atau Sesudah pengobatan yodium radioaktif Persiapan tiroidektomi Pasien hamil, usia lanjut Krisis tiroid Penyekat adinergik ß pada awal terapi diberikan, sementara menunggu pasien menjadi eutiroid setelah 6-12 minggu pemberian anti tiroid. Propanolol dosis 40-200 mg dalam 4 dosis pada awal pengobatan, pasien kontrol setelah 4-8 minggu. Setelah eutiroid, pemantauan setiap 3-6 bulan sekali: memantau gejala dan tanda klinis, serta Lab.FT4/T4/T3 dan TSHs. Setelah tercapai eutiroid, obat anti tiroid dikurangi dosisnya dan dipertahankan dosis terkecil yang masih memberikan keadaan eutiroid selama 1224 bulan. Kemudian pengobatan dihentikan , dan di nilai apakah tejadi remisi. Dikatakan remisi apabila setelah 1 tahun obat antitiroid di hentikan, pasien masih dalam keadaan eutiroid, walaupun kemudian hari dapat tetap eutiroid atau terjadi kolaps. 2. Surgical a. Radioaktif iodine. Tindakan ini adalah untuk memusnahkan kelenjar tiroid yang hiperaktif b. Tiroidektomi. Tindakan Pembedahan ini untuk mengangkat kelenjar tiroid yang membesar Konsep asuhan keperawatan pada klien hipertiroidisme merujuk pada konsep yang dikutip dari Doenges (2000), seperti dibawah ini : A. Pengkajian 1. Aktivitas atau istirahat a. Gejala : Imsomnia, sensitivitas meningkat, Otot lemah, gangguan koordinasi, Kelelahan berat b. Tanda : Atrofi otot 2. Sirkulasi a. Gejala : Palpitasi, nyeri dada (angina) b. Tanda : Distritmia (vibrilasi atrium), irama gallop, murmur, Peningkatan tekanan darah dengan tekanan nada yang berat. Takikardia saat istirahat. Sirkulasi kolaps, syok (krisis tirotoksikosis) 3. Eliminasi Gejala : Perubahan pola berkemih ( poliuria, nocturia), Rasa nyeri / terbakar, kesulitan berkemih (infeksi), Infeksi saluran kemih berulang, nyeri tekan abdomen, Diare, Urine encer, pucat, kuning, poliuria ( dapat berkembang menjadi oliguria atau anuria jika terjadi hipovolemia berat), urine berkabut, bau busuk (infeksi), Bising usus lemah dan menurun, hiperaktif ( diare ) 4. Integritas / Ego a. Gejala : Stress, tergantung pada orang lain, Masalah finansial yang berhubungan dengan kondisi. b. Tanda : Ansietas peka rangsang 5. Makanan / Cairan a. Gejala : Hilang nafsu makan, Mual atau muntah. Tidak mengikuti diet : peningkatan masukan glukosa atau karbohidrat, penurunan berat badan lebih dari periode beberapa hari/minggu, haus, penggunaan diuretik ( tiazid ) b. Tanda : Kulit kering atau bersisik, muntah, Pembesaran thyroid ( peningkatan kebutuhan metabolisme dengan pengingkatan gula darah ), bau halitosis atau manis, bau buah ( napas aseton) 6. Neurosensori a. Gejala : Pusing atau pening, sakit kepala, kesemutan, kebas, kelemahan pada otot parasetia, gangguan penglihatan b. Tanda : Disorientasi, megantuk, lethargi, stupor atau koma ( tahap lanjut), gangguan memori ( baru masa lalu ) kacau mental. Refleks tendon dalam (RTD menurun; koma). Aktivitas kejang ( tahap lanjut dari DKA) 7. Nyeri / Kenyamanan Gejala : Abdomen yang tegang atau nyeri (sedang / berat), Wajah meringis dengan palpitasi, tampak sangat berhati-hati. 8. Pernapasan a. Gejala : Merasa kekurangan oksigen, batuk dengan / tanpa sputum purulen (tergantung adanya infeksi atau tidak) b. Tanda : sesak napas, batuk dengan atau tanpa sputum purulen (infeksi), frekuensi pernapasan meningkat 9. Keamanan a. Gejala : Kulit kering, gatal, ulkus kulit b. Tanda : Demam, diaforesis, kulit rusak, lesi atau ulserasi, menurunnya kekuatan umum / rentang gerak, parastesia atau paralysis otot termasuk otot-otot pernapasan (jika kadar kalium menurun dengan cukup tajam ) 10. Seksualitas a. Gejala : Rabas wanita ( cenderung infeksi ), masalah impotent pada pria ; kesulitan orgasme pada wanita b. Tanda : Glukosa darah : meningkat 100-200 mg/ dl atau lebih. Aseton plasma : positif secara menjolok. Asam lemak bebas : kadar lipid dengan kolosterol meningkat. HIPOTIROID I. Definisi Hipotiroid Hipertiroid adalah suatu kondisi yang dikarakteristikan oleh produksi hormon tiroid yang abnormal rendahnya. Ada banyak kekacauan-kekacauan yang berakibat pada hipotiroid. Kekacauan-kekacauan ini mungkin langsung atau tidak langsung melibatkan kelenjar tiroid. Karena hormon tiroid mempengaruhi pertumbuhan, perkembangan, dan banyak proses-proses sel, hormon tiroid yang tidak memadai mempunyai konsekwensikonsekwensi yang meluas untuk tubuh. Hormon-Hormon Tiroid Hormon-hormon tiroid diproduksi oleh kelenjar tiroid. Kelenjar tiroid bertempat pada bagian bawah leher, dibawah Adam's apple. Kelenjar membungkus sekeliling saluran udara (trachea) dan mempunyai suatu bentuk yang menyerupai kupu-kupu yang dibentuk oleh dua sayap (lobes) dan dilekatkan oleh suatu bagian tengah (isthmus). Kelenjar tiroid mengambil yodium dari darah (yang kebanyakan datang dari makananmakanan seperti seafood, roti, dan garam) dan menggunakannya untuk memproduksi hormon-hormon tiroid. Dua hormon-hormon tiroid yang paling penting adalah thyroxine (T4) dan triiodothyronine (T3) mewakili 99.9% dan 0.1% dari masing-masing hormonhormon tiroid. Hormon yang paling aktif secara biologi (contohnya, efek yang paling besar pada tubuh) sebenarnya adalah T3. Sekali dilepas dari kelenjar tiroid kedalam darah, suatu jumlah yang besar dari T4 dirubah ke T3 - hormon yang lebih aktif yang mempengaruhi metabolisme sel-sel. Pengaturan Hormon Tiroid - Rantai Komando Tiroid sendiri diatur oleh kelenjar lain yang berlokasi di otak, disebut pituitari. Pada gilirannya, pituitari diatur sebagian oleh hormon tiroid yang beredar dalam darah (suatu efek umpan balik dari hormon tiroid pada kelenjar pituitari) dan sebagian oleh kelenjar lain yang disebut hipothalamus, juga suatu bagian dari otak. Hipothalamus melepaskan suatu hormon yang disebut thyrotropin releasing hormone (TRH), yang mengirim sebuah signal ke pituitari untuk melepaskanthyroid stimulating hormone (TSH). Pada gilirannya, TSH mengirim sebuah signal ke tiroid untuk melepas hormon-hormon tiroid. Jika aktivitas yang berlebihan dari yang mana saja dari tiga kelenjar-kelenjar ini terjadi, suatu jumlah hormon-hormon tiroid yang berlebihan dapat dihasilkan, dengan demikian berakibat pada hipertiroid. Angka atau kecepatan produksi hormon tiroid dikontrol oleh kelenjar pituitari. Jika tidak ada cukup jumlah hormon tiroid yang beredar dalam tubuh untuk mengizinkan fungsi yang normal, pelepasan TSH ditingkatkan oleh pituitari dalam suatu usahanya untuk menstimulasi tiroid untuk memproduksi lebih banyak hormon tiroid. Sebaliknya, ketika ada suatu jumlah berlebihan dari hormon tiroid yang beredar, pelepasan TSH dikurangi ketika pituitari mencoba untuk mengurangi produksi hormon tiroid. III. Penyebab-Penyebab Hipotiroid Hipotiroid adalah suatu kondisi yang sangat umum. Diperkirakan bahwa 3% sampai 5% dari populasi mempunyai beberapa bentuk hipotiroid. Kondisi adalah lebih umum pada wanita-wanita daripada pria-pria, dan kejadian-kejadiannya meningkat dengan umur. Dibawah adalah suatu daftar dari beberapa penyebab-penyebab umum hipotiroid pada orang-orang dewasa diikuti oleh suatu diskusi dari kondisi-kondisi ini. Hashimoto's thyroiditis Lymphocytic thyroiditis (yang mungkin terjadi setelah hipertiroid) Penghancuran tiroid (dari yodium ber-radioaktif atau operasi) Penyakit pituitari atau hipothaamus Obat-obatan Kekurangan yodium yang berat Hashimoto's Thyroiditis Penyebab yang paling umum dari hipotiroid di Amerika adalah suatu kondisi yang diwariskan/diturunkan yang disebut Hashimoto's thyroiditis. Kondisi ini dinamakan menurut Dr. Hakaru Hashimoto yang pertama kali menjelaskannya pada tahu 1912. Pada kondisi ini, kelenjar tiroid biasanya membesar (gondokan) dan mempunyai suatu kemampuan yang berkurang untuk membuat hormon-hormon tiroid. Hashimoto's adalah suatu penyakit autoimun dimana sistim imun tubuh secara tidak memadai menyerang jaringan tiroid. Sebagian, kondisi ini diperkirakan mempunyai suatu basis genetik. Ini berarti bahwa kecenderungan mengembangkan Hashimoto's thyroiditis dapat terjadi di keluarga-keluarga. Hashimoto's adalah 5 sampai 10 kali lebih umum pada wanita-wanita daripada pria-pria. Contoh-contoh darah yang diambil dari pasien-pasien dengan penyakit ini mengunkapkan suatu jumlah yang meningkat dari antibodi-antobodi pada enzim ini, thyroid peroxidase(antibodi-antibodi anti-TPO). Karena basis untuk penyakit autoimun mungkin mempunyai suatu asal yang umum, adalah bukan tidak biasa menemukan bahwa seorang pasien dengan Hashimoto's thyroiditis mempunyai satu atau lebih penyakit autoimun lainnya seperti diabetes atau pernicious anemia ( kekurangan B12). Hashimoto's dapat diidentifikasikan dengan mendeteksi antibodi-antibodi antiTPO dalam darah dan/atau dengan melakukan suatu thyroid scan. Lymphocytic thyroiditis mengikuti Hipertiroid Thyroiditis merujuk pada peradangan kelenjar tiroid. Ketika peradangan disebabkan oleh suatu tipe tertentu dari sel darah putih yang dikenal sebagai suatu lymphocyte, kondisinya dirujuk sebagai lymphocytic thyroiditis. Kondisi ini adalah terutama umum setelah kelahiran dan sebenarnya dapat mempengaruhi sampai 8% dari wanita-wanita setelah mereka melahirkan. Pada kasus-kasus ini, biasanya ada suatu fase hipertiroid (dimana jumlah-jumlah hormon tiroid yang berlebihan bocor keluar dari kelenjar yang meradang), yang diikuti oleh suatu fase hipotiroid yang dapat berlangsung sampai enam bulan. Mayoritas dari wanita-wanita yang terpengaruhi akhirnya kembali pada suatu fungsi tiroid yang normal, meskipun ada suatu kemungkinan dari hipotiroid yang tertinggal. Kerusakkan tiroid sebagai akibat dari yodium ber-radioaktif atau operasi Pasien-pasien yang telah dirawat untuk suatu kondisi hipertiroid (seperti penyakit Graves) dan menerima yodium ber-radioaktif mungkin ditinggalkan dengan sedikit atau tidak ada jaringan tiroid yang berfungsi setelah perawatan. Kemungkinan dari ini tergantung pada sejumlah faktor-faktor termasuk dosis yodium yang diberikan, bersama dengan ukuran dan aktivitas dari kelenjar tiroid. Jika tidak ada aktivitas yang signifikan dari kelenjar tiroid enam bulan setelah perawatan yodium ber-radioaktif, biasanya diperkirakan bahwa tioroid tidak akan berfungsi lagi secara memadai. Akibatnya adalah hipotiroid. Serupa dengannya, pengangkatan kelenjar tiroid sewaktu operasi akan diikuti oleh hipotiroid. Penyakit Pituitari atau Hipothalamus Jika untuk beberapa sebab kelenjar pituitari atau hipothalamus tidak mampu mensinyalkan pada tiroid dan memerintahkannya untuk memproduksi hormon-hormon tiroid, suatu tingkat yang menurun dari T4 dan T3 yang beredar mungkin berakibat, bahkan jika kelenjar tiroidnya sendiri adalah normal. Jika kerusakkan ini disebabkan oleh penyakit pituitari, kondisi ini disebut "hipotiroid sekunder(secondary hypothyroidism)". Jika kerusakkan disebabkan oleh penyakit hipothalamus, ia disebut "hipotiroid tersier (tertiary hypothyroidism)". Luka Pituitari Suatu luka pituitari mungkin berakibat setelah operasi otak atau ada suatu penurunan penyediaan darah pada area itu. Pada kasus-kasus luka pituitari ini, TSH yang dihasilkan oleh kelenjar pituitari adalah tidak mencukupi dan tingkat-tingkat darah TSH adalah rendah. Hipotiroid diakibatkan karena kelenjar tiroid tidak lagi distimulasikan oleh TSH pituitari. Bentuk dari hipotiroid ini dapat, oleh karenanya, dibedakan dari hipotiroid yang disebabkan oleh penyakit kelenjar tiroid, dimana tingkat TSH menjadi meningkat ketika kelenjar pituitari mencoba untuk memajukan produksi hormon tiroid dengan menstimulasi kelenjar tiroid dengan TSH yang lebih banyak. Biasanya, hipotiroid dari luka kelenjar pituitari terjadi dalam hubungannya dengan kekurangan-kekurangan hormon lain, karena pituitari mengatur proses-proses lain seperti pertumbuhan, reproduksi, dan fungsi adrenal. Obat-Obatan Obat-obatan yang digunakan untuk merawat suatu tiroid yang aktif berlebihan (hipertiroid) sebenarnya mungkin menyebabkan hipotiroid. Obat-obat ini termasukmethimazole (Tapazole) dan propylthiouracil (PTU). Obat psikiatris, lithium (Eskalith, Lithobid), adalah juga diketahui merubah fungsi tiroid dan menyebabkan hipotiroid. Menariknya, obat-obat yang mengandung suatu jumlah yang besar dari yodium seperti amiodarone (Cordarone), potassium iodide (SSKI, Pima), danLugol's solution dapat menyebabkan perubahan-perubahan dalam fungsi tiroid, yang mungkin berakibat pada tingkat-tingkat darah dari hormon tiroid yang rendah. Kekurangan Yodium yang parah Pada daerah-daerah dari dunia dimana ada suatu kekurangan yodium dalam makanan, hipotiroid yang berat dapat terlihat pada 5% sampai 15% dari populasi. Contoh-contoh dari area-area ini termasuk Zaire, Ecuador, India, and Chile. Kekurangan yodium yang berat juga terlihat di area-area pegunungan yang jauh letaknya seperti Andes dan Himalayas. Sejak penambahan yodium pada garam makan dan roti, kekurangan (defisiensi) yodium jarang terlihat di Amerika. IV. Gejala-Gejala Hipotiroid Gejala-gejala hipotiroid adalah seringkali tak kentara. Mereka adalah tidak spesifik (yang berarti mereka dapat meniru gejala-gejala dari banyak kondisi-kondisi lain) dan adalah seringkali dihubungkan pada penuaan. Pasien-pasien dengan hipotiroid ringan mungkin tidak mempunyai tanda-tanda atau gejala-gejala. Gejala-gejala umumnya menjadi lebih nyata ketika kondisinya memburuk dan mayoritas dari keluhan-keluhan ini berhubungan dengan suatu perlambatan metabolisme tubuh. Gejala-gejala umum didaftar dibawah: Kelelahan Depresi Kenaikkan berat badan yang sedang Ketidaktoleranan dingin Ngantuk yang berlebihan Rambut yang kering dan kasar Sembelit Kulit kering Kejang-kejang otot Tingkat-tingkat kolesterol yag meningkat Konsentrasi menurun Sakit-sakit dan nyeri-nyeri yang samar-samar Kaki-kaki yang bengkak Ketika penyakit menjadi lebih berat, mungkin ada bengkak-bengak sekeliling mata-mata, suatu denyut jantung yang melambat, suatu penurunan temperatur tubuh, dan gagal jantung. Dalam bentuknya yang amat besar, hipotiroid yang berat mungkin menjurus pada suatu koma yang mengancam nyawa (myxedema coma). Pada seorang yang mempunyai hipotiroid yang berat, suatu myxedema coma cenderung dipicu oleh penyakit-penyakit berat, operasi, stres, atau luka trauma. Kondisi ini memerlukan opname (masuk rumah sakit) dan perawatan segera dengan hormon-hormon tiroid yang diberikan melalui suntikan. Didiagnosis secara benar, hipotiroid dapat dengan mudah dan sepenuhnya dirawat dengan penggantian hormon tiroid. Pada sisi lain, hipotiroid yang tidak dirawat dapat menjurus pada suatu pembesaran jantung (cardiomyopathy), gagal jantung yang memburuk, dan suatu akumulasi cairan sekitar paru-paru (pleural effusion). V. Mendiagnosis Hipotiroid Suatu diagnosis hipotiroid dapat dicurigai pada pasien-pasien dengan kelelahan, tidak toleran terhadap dingin, sembelit, dan kulit yang kering dan mengeripik. Suatu tes darah diperlukan untuk mengkonfirmasi diagnosis. Ketika hipotiroid hadir, tingkat-tingkat darah dari hormon-hormon tiroid dapat diukur secara langsung dan adalah biasanya berkurang. Bagaimanapun, pada hipotiroid awal, tingkat dari hormon-hormon tiroid (T3 and T4) mungkin adalah normal. Oleh karenanya, alat utama untuk mendeteksi hipotiroid adalah pengukuran TSH, thyroid stimulating hormone (hormon penstimulasi tiroid). Seperti disebutkan lebih awal, TSH dikeluarkan oleh kelenjar pituitari. Jika suatu penurunan hormon tiroid terjadi, kelenjar pituitari bereaksi dengan memproduksi lebih banyak TSH dan tingkat darah TSH meningkat dalam suatu usaha untuk memajukan produksi hormon tiroid. Peningkatan TSH ini sebenarnya dapat mendahului penurunan hormon-hormon tiroid berbulan-bulan atau bertahun-tahun (lihat bagian hipotiroid subklinis dibawah). Jadi, pengukuran TSH harus ditingkatkan pada kasus-kasus hipotiroid. Bagaimanapun, ada satu pengecualian. Jika penurunan hormon tiroid sebenarnya disebabkan oleh suatu kerusakkan dari pituitari atau hipothalamus, maka tingkat-tingkat TSH rendahnya abnormal. Seperti dicatat diatas, macam dari penyakit tiroid ini dikenal sebagai hipotiroid "sekunder" atau "tersier". Suatu tes khusus, dikenal sebagai tes TRH, dapat membantu membedakan apakah penyakitnya disebabkan oleh suatu kerusakkan di pituitari atau di hipothalamus. Tes ini memerlukan suatu suntikan dari hormon TRH dan dilakukan oleh seorang endocrinologist (spesialis hormon). Kerja darah yang disebutkan diatas mengkonfirmasikan diagnosis hipotiroid, namun tidak menunjuk pada suatu penyebab yang mendasarinya. Suatu kombinasi dari sejarah klinis pasien, screening antibodi (seperti disebutkan diatas), dan suatu thyroid scan dapat membantu mendiagnosis persoalan yang mendasari tiroid yang tepat lebih jelas. Jika penyebab pituitari atau hipothalamus dicurigai, suatu MRI otak dan studi-studi lain mungkin dibenarkan. Investigasi-investigasi ini harus dibuat pada suatu basis kasus per kasus. VI. Penatalaksanaan Hipotiroid Dengan pengecualian dari kondisi-kondisi tertentu, perawatan hipotiroid memerlukan terapi sepanjang umur. Sebelum synthetic levothyroxine (T4)tersedia, tablet-tablet tiroid yang dikeringkan dipakai. Tiroid yang dikeringkan didapat dari kelenjar-kelenjar tiroid hewan, yang kekurangan konsistensi potensinya dari batch ke batch. Sekarang ini, suatu sintetik T4 yang murni tersedia secara luas. Oleh karenanya, tidak ada alasan untuk menggunakan ekstrak tiroid yang dikeringkan. Seperti digambarkan diatas, hormon tiroid yang paling aktif sebenarnya adalah T3. Jadi mengapa dokter-dokter memilih untuk merawat pasien-pasien dengan bentuk T4 dari tiroid? T3 [liothyronine sodium (Cytomel)] tersedia dan ada indikasi-indikasi tertentu untuk penggunaannya. Bagaimanapun, untuk mayoritas dari pasien-pasien, suatu bentuk dari T4 [levothyroxine sodium (Levoxyl, Synthroid)] adalah perawatan yang lebih disukai. Ini adalah suatu bentuk yang lebih stabil dari hormon tiroid dan memerlukan hanya satu kali dosis per hari, dimana T3 adalah kerjanya lebih pendek dan perlu dikonsumsi beberapa kali per hari. Pada sebagian besar mayoritas pasien-pasien, T4 sintetik secara alami telah siap dan secara tetap dirubah kedalam T3 didalam aliran darah, dan perubahan ini diatur secara memadai oleh jaringan-jaringan tubuh. Dosis rata-rata dari penggantian T4 pada orang-orang dewasa adalah kira-kira 1.6 mikrogram per kilogram per hari. Ini diterjemahkan kedalam kira-kira 100 sampai 150 mickograms per hari. Anak-anak memerlukan dosis-dosis yang lebih besar. Pada pasien-pasien yang muda dan sehat, jumlah yang penuh dari hormon pengganti T4 mungkin dimulai pada awalnya. Pada pasien-pasien dengan penyakit jantung yang telah ada sebelumnya, metode dari pengganti hormon ini mungkin memperburuk kondisi jantung yang mendasarinya pada kira-kira 20% dari kasus-kasus. Pada pasien-pasien yang lebih tua tanpa penyakit jantung yang diketahuinya, memulai dengan suatu dosis penuh dari pengganti tiroid mungkin berakibat pada penemuan/pembongkaran penyakit jantung, berakibat pada sakit/nyeri dada atau suatu serangan jantung. Untuk sebab ini, pasien-pasien dengan suatu sejarah penyakit jantung atau mereka yang dicurigai berada pada risiko yang tinggi dimulai dengan 25 mikrogram atau kurang hormon pengganti, dengan suatu kenaikkan dosis yang berangsur-angsur pada interva-interval 6 minggu. Idealnya, pengganti T4 sintetik harus dikonsumsi pada pagi hari, 30 menit sebelum makan. Obat-obat lain yang mengandung zat besi atau antasid-antasid harus dihindari, karena mereka mengganggu penyerapan. Terapi hipotiroid dimonitor pada kira-kira interval-interval enam minggu sampai stabil. Selama kunjungan-kunjungan ini, suatu contoh darah diperiksa TSH-nya apakah jumlah yang memadai dari pengganti tiroid sedang diberikan. Tujuannya adalah untuk mempertahankan TSH dalam batas-batas normal. Tergantung dari laboratorium yang dipakai, nilai-nilai absolut mungkin bervariasi, namun pada umumnya, suatu batas TSH yang normal adalah antara 0.5 sampai 5.0uIU/ml. Sekali stabil, TSH dapat diperiksa sekali setahun. Perawatan hipotiroid yang berlebihan dengan obat tiroid yang berlebihan adalah berpotensi berbahaya dan dapat menyebabkan persoalan-persoalan dengan palpitasi-palpitasi jantung dan kontrol tekanan darah dan juga dapat berkontribusi pada osteoporosis. Setiap usaha harus dibuat untuk mempertahankan TSH dalam batasan normal. Pendahuluan Hormon tiroid sangat penting untuk metabolisme energi, nutrisi, dan ion organik, termogenesis serta merangsang pertumbuhan dan perkembangan berbagai jaringan, Pada periode kritis juga untuk perkembangan susunan syaraf pusat dan tulang. Hormon ini mempengaruhi beberapa jaringan dan sel melalui berbagai pola aktivasi genomik dan sintesis protein serta reseptor yang mempunyai arti penting untuk berbagai aktivitas. Hormon tiroid berpotensiasi dengan katekolamin (efek yang menonjol adalah hipertiroidisme), dan berefek pada pertumbuhan somatik dan tulang diperantai oleh stimulasi sintesis dan kerja hormon pertumbuhan dan IGF. Disfungsi tiroid pada masa bayi dan anak dapat berakibat kelainan metabolik yang ditemukan pada dewasa, berpengaruh pada pertumbuhan dan perkembangan, karena maturasi jaringan dan organ atau jaringan spesifik yang merupakan pengatur perkembangan bergantung pada efek hormon tiroid, sehingga konsekuensi klinik disfungsi tiroid bergantung pada usia mulai timbulnya pada masa bayi dan anak. Apabila hipotiroidisme pada janin atau bayi baru lahir tidak diobati, menyebabkan kelainan intelektual dan atau fungsi neurologik yang menetap, ini menunjukan betapa pentingnya peran hormon tiroid dalam perkembangan otak saat masa tersebut. Setelah usia 3 tahun , sebagian besar perkembangan otak yang tergantung hormon tiroid sudah lengkap, hipotiroidisme pada saat ini mengakibatkan pertumbuhan lambat dan keterlambatan maserasi tulang, biasanya tidak menetap dan tidak berpengaruh pada perkembangan kognitif dan neurologik, sehingga perlu dilakukan skrinning untuk deteksi dan terapi dini. Buruknya pengaruh hipotirod pada tumbuh kembang anak membuat penulis merasa perlu untuk mengetahui bagaimana cara mendeteksi kelainan ini secara dini dan bagaiman terapi yang tepat sehingga dapat mencegah ataupun memperbaiki kualitas tumbuh kembang anak selanjutnya. Definisi dan Klasifikasi Hipotiroid artinya kekurangan hormon tiroid, yaitu hormon yang dikeluarkan oleh kelenjar tiroid atau kelenjar gondok. Hipotiroid anak dapat diklasifikasikan menjadi primer dan sekunder, atau congenital dan didapat, serta menetap dan transient. Hipotiroid dapat diklasifikasikan menjadi : 1. Hipotiroidisme Kongenital a. Hipotiroid Kongenital menetap b. Hipotiroid Kongenital transien 2. Hipotiroidisme Didapat (Acquired) a. Hipotiroidisme Primer (kelainan pada kelenjar tiroid) b. Hipotiroidisme Sekunder (kelainan pada hipofisis) c. Hipotiroidisme tersier (kelainan hipotalamus) d. Resistensi Perifer terhadap kerja hormone tiroid Hipotirod kongenital merupakan penyebab retardasi mental yang tersering dan dapat diobati. Disebabkan karena tidak adekuatnya produksi hormone tiroid pada bayi baru lahir karena defek anatomik kelenjar tiroid, inborn error metabolism tiroid atau defisiensi yodium. Hipotiroid kongenital adalah kekurangan hormon tiroid sejak dalam kandungan. kira-kira satu dari 3000 bayi lahir dengan Hipotiroid kongenital, meskipun kelainan ini jarang tetapi mungkin saja terjadi pada bayi ibu. Hipotiroid kongenital ditemukan 1 dalam 2500 sampai dengan 4000, dan harus dapat segera terdeteksi secara dini terutama pada saat bayi lahir atau dalam beberapa hari setelah bayi dilahirkan (0 - 28 hari) segera setelah bayi terdiagnosis kemudian dilakukan terapi. Dari hasil penelitian diketahui bahwa bayi anak dengan kelainan hipotiroid kongenital yang diobati sebelum berusia tiga bulan mempunyai kemungkinan mencapai tingkat intelegensil IQ > 90 (normal) yaitu berkisar antara 75- 85%. Sedangkan yang diobati setelah berusia lebih dari tiga bulan, 75% nya tetap menderita keterbelakangan mental atau dapat menjadi normal namun dengan beberapa permasalahan antara lain kesulitan belajar, kelainan tingkah laku, atau kelainan neurologist non spesifik. Hipotiroidisme pada masa anak, juga sering disebut sebagai hipotiroidisme didapat. Biasanya terjadi setelah usia 6 bulan, sebagian besar kelainan ini sporadic, hanya 10-15% kasus yang diturunkan, paling sering disebabkan oleh tiroiditis Hashimoto, dan kejadiannya lebih banyak pada perempuan dibandingkan laki-laki, dengan perbandingan 2:1. Pada usia sekolah, angka kejadiannya 0,33%, yang paling sering karena tiroiditis limfositik kronik pada anak usia 12-19 tahun angka kejadiannya 6%. Anamnesis Tanpa adanya skrining pada bayi baru lahir , pasien sering datang terlambat dengan keluhan retardasi perkembangan disertai dengan gagal tumbuh atau perawakan pendek, pada bayi baru lahir sampai usia 8 minggu keluhan tidak spesifik. Pemeriksaan fisik 1. Gejala hipotiroid yang dapat diamati adalah konstipasi, lidah besar, kulit kering, hernia umbilical, ubun ubun besar lebar atau terlambat menutup, kutis marmomata, suara serak, bayi kurang aktif. 2. Penampilan fisik sekilas seperti sindroma down , namun pada sindroma down bayi lebih aktif. 3. Pada saat ditemukan pasien pada umumnya tampak pucat. 4. Pada anak yang lebih besar mungkin ditemukan wajah bodoh, lidah membesar, retardasi pertumbuhan dan tanda-tanda retardasi mental. Pada remaja, pubertas prekok dapat terjadi, dan mungkin ada pembesaran sella tursika di samping postur tubuh pendek Pemeriksaan penunjang 1.Pemeriksaan fungsi tiroid T4 dan TSH dilakukan untuk memastikan diagnosis, apabila ditemukan kadar T4 rendah disertai kadar TSH yang meningkat, maka diagnosis dapat ditegakkan. 2.Nilai cut-off adalah 25µU/ml. Bila nilai TSH <25µU/ml dianggap normal; kadar TSH >50 µU/ml dianggap abnormal dan perlu pemeriksaan klinis dan pemeriksaan TSH dan T4 plasma. Bila kadar TSH tinggi > 40 µU/ml dan T4 rendah, < 6 µg/ml, bayi diberi terapi tiroksin dan dilakukan pemeriksaan lebih lanjut. Bayi dengan kadar TSH diantara 25-50 µU/ml, dilakukan pemeriksaan ulang 2-3 minggu kemudian. 3.Pemeriksaan darah perifer lengkap 4.Apabila ibu dicurigai menderita hipotiroid maka bayi perlu diperiksa antibody antitiroid. Kadar TBG diperiksa bila ada dugaan defisiensi TBG yaitu bila dengan hormone tiroid tidak ada respon. Pemeriksaan radiologi 1. Color Doppler ultrasonografi , tidak menggunakan radiasi, prosedur ini merupakan alternative pertama yang dianjurkan untuk pencitraan tiroid. 2. Bone age 3. Untuk menentukan penyebabnya maka dilakukan pemeriksaan sintigrafi kelenjar tiroid. Pada kasus hipotiroidisme didapat, kombinasi FT4 atau FT4I serum yang rendah dan TSH serum meningkat adalah diagnostik adanya hipotiroidisme primer. Kadar T3 bervariasi dan dapat berada dalam batas normal. Uji positif terhadap autoantibodi tiroid mengarah tiroiditis Hashimoto yang mendasari. Pada pasien dengan miksedema hipofisis, FT4 atau FT4 akan rendah tapi TSH serum tidak akan meningkat. Kemudian mungkin perlu membedakan penyakit hipofisis dari hipotalamus, dan untuk hal ini uji TSH paling membantu. Tidak adanya respons TSH terhadap TRH menunjukkan adanya defisiensi hipofisis. Respon parsial atau "normal" menunjukkan bahwa fungsi hipofisis intak tapi bahwa defek ada pada sekresi TRH hipotalamus. Pasien mungkin mendapatkan terapi tiroid (levotiroksin atau tablet tiroid kering) ketika pertama kali kita jumpai. Kelenjar tiroid yang teraba atau membesar dan uji positif terhadap autoantibody tiroid akan mengarahkan pada adanya tiroiditis Hashimoto yang mendasari, pada kasus mana terapi harus diteruskan. Jika antibodi tidak ada, terapi harus dihentikan selama 6 minggu. Masa penghentian 6 minggu diperlukan karena waktu paruh tiroksin cukup panjang (7 hari) dan memungkinkan kelenjar tiroid penyembuhan kembali setelah penekanan yang cukup lama. Pada individu hipotiroid, TSH menjadi jelas meningkat pada 5-6 minggu dan T4 tetap normal, kemudian keduanya normal setelah 6 minggu pada pengawasan eutiroid. Gambaran klinis miksedema yang lengkap biasanya cukup jelas, tapi gejala gejala dan tanda-tanda hipotiroidisme ringan dapat sangat tidak jelas. Pasien dengan hipotiroidisme akan datang dengan gambaran tak lazim : neurasthenia dengan gejala kram otot, parestesia, dan kelemahan; anemia; gangguan fungsi reproduksi, termasuk infertilitas, keterlambatan pubertas atau menoragia; edema idiopatik, efusi pleurokardial; pertumbuhan terhambat; obstipasi; rinitis kronis atau suara parau karena edema mukosa nasal atau pita suara; dan depresi berat. yang terus berlanjut menjadi ketidakstabilan emosional atau bahkan jelas-jelas psikosa paranoid. Pada kasus s eperti ini, pemeriksaan diagnostik akan memastikan atau menyingkirkan hipotiroid sebagai faktor penunjang. Diagnosis hipotiroidisme didapat. Tiroksin bebas (FT4) maupun indeks tiroksin bebas (FT4I) dapat bersama TSH untuk penilaian. Diagnosis Working diagnosis Hipotioroid congenital Diagnosis banding 1.Down syndrome Kelainan bawaan sejak lahir yang terjadi pada 1 diantara 700 bayi. Mongolisma (Down’s Syndrome) ditandai oleh kelainan jiwa atau cacat mental mulai dari yang sedang sampai berat. Tetapi hampir semua anak yang menderita kelainan ini dapat belajar membaca dan merawat dirinya sendiri. Sindrom Down adalah suatu kumpulan gejala akibat dari abnormalitas kromosom, biasanya kromosom 21, yang tidak berhasil memisahkan diri selama meiosis sehingga terjadi individu dengan 47 kromosom. Gejala klinis 1. Pd umumnya by mongolisme lebih kecil dan > ringan drpd bayi normal, ttpi ada jg yang memp.panjang dan BB normal terutama yg dilahirkan cukup umur. 2. Pertumbuhan post natal terlambat.Retardasi ini lebih nyata pd 3 tahun pertama. Duduk, berdiri, berjalan, terlambat. Pd tahun2 berikutnya pertumbuhan agak baik, yg kemudian retardasi nampak jelas kembali selama periode adolescent. 3. Anak2 mongolisme sangat mirip satu dgn yg lainnya seolah-olah kakak beradik,wajah menunjukkan gejala khas (facies mongoloid) yg disebabkan oleh G3 pertumbuhan tulang dan jar2 organ 4. Mongolisme dgn kelainan fisik yg hebat jg memperlihatkan def.mental yg hebat 5. Intelegensia : IQ rendah (idiot IQ 0-20,imbecil IQ 21-50,debiel IQ 51-75) biasanya imbecil atau idiot 6. Komplikasi : mudah terinfeksi ok daya tahan tubuh rendah dan adanya kelainan organ, dan insiden leukimia 10-20 kali dari populasi umum 2. Congenital Adrenal Hyperplasia CAH merupakan sekelompok kelainan yang diturunkan secara autosomal resesif akibat adanya mutasi pada gen tersering CYP 21 dan menyebabkan defisiensi satu dari lima enzim yang dibutuhkan dalam proses sintesis hormon kortisol dan aldosteron dari kolesterol pada korteks adrenal (steroidogenesis) sehingga menyebabkan perubahan berupa produksi hormon steroid sex (testosteron) menjadi berlebihan yang kemudian akan merubah perkembangan karakteristik sexual wanita dengan kariotipe 46,XX menjadi ke arah laki-laki (maskulinisasi). 3.Phenylketonuria Phenylketonuria adalah kelainan yang disebabkan pembentukan asam amino phenylalanine, yang merupakan asam amino esensial yang tidak bisa disintesa oleh tubuh tetapi ada pada makanan. Kelebihan phenylalanine biasanya terubah ke tyrosine, asam amino lain, dan disisihkan dari tubuh. Tanpa enzim yang mengubahnya ke tyrosine, phenylalanine menjadi lebih berkembang di darah dan menjadi racun di otak, menyebabkan keterlambatan mental. Kebanyakan terjadi pada bayi baru lahir yang dideteksi selama tes skrining rutin. Bayi baru lahir dengan PKU jarang mempunyai gejala segera, walaupun kadangkadang seorang bayi mengantuk atau makan dengan kurang baik. Jika tidak diobati, bayi terkena secara progresif menjadi keterbelakangan mental pada tahun pertama hidup mereka, yang akhirnya menjadi parah. Gejala lain termasuk pusing, mual dan muntah, bercak seperti eksim, kulit tipis dan rambut dibandingkan anggota keluarga mereka, agresif atau berprilaku membahayan dirinya, hiperaktif, dan kadang-kadang mengalami gejala psikiatrik. Anak yang tak diobati sering mengeluarkan bau tubuh dan air kencing "mousy" akibat hasil sampingan phenylalanine (phenylacetic asam) di air kencing dan keringat mereka. Etiologi Etiologi hipotiroid congenital menetap 1. Disgenesis Tiroid Merupakan penyebab terbesar Hipotiroidisme Kongenital non endemik, kira-kira 8590 %. Merupakan akibat dari tidak adanya jaringan tiroid total (agenesis) atau parsial (hipoplasia) yang dapat terjadi akibat gagalnya penurunan kelenjar tiroid ke leher (ektopik), disini dapat terjadi agenesis unilateral atau hipoplasia. Faktor genetik dan lingkungan mungkin berperan pada disgenesis tiroid, namun demikian sebagian besar penyebabnya belum diketahui. 2. Inborn Errors of Tyroid Hormonogenesis Merupakan kelainan terbanyak kongenital karena kelainan genetik. Defek yang didapatkan adalah : Kegagalan mengkonsentrasikan yodium Defek organifikasi yodium karena kelainan enzim TPO atau pada H2O2 generating system Defek pada sintesis atau transport triglobulin Kelainan katifitas iodotirosin deidonase 3. Resisten TSH Sindrom resistensi hormone, bermanifestasi sangat luas, sebagai akibat dari berkurang atau tidak adanya respon “end organ” terhadap hormone yang biologis aktif. Hal ini dapat disebabkan karena defek pada reseptor atau post reseptor, TSH resisten adalah suatu keadaan kelenjar tiroid refakter terhadap rangsang TSH. Hilangnya fungsi reseptor TSH , akibat mutasi reseptor TSH defek molekuler pada sebagian keluarga kasus dengan resisten TSH yang ditandai dengan kadar serum TSH tinggi , dan serum hormon tiroid normal atau menurun, disertai kelenjar tiroid normal atau hipoplastik. 4. Sintesis atau sekresi TSH berkurang Hipotiroidism sentral disebabkan karena kelainan pada hipofisis atau hipotalamus. Pada bayi sangat jarang dengan prevalensi antara 1 : 25.000 sampai 1: 100.000 kelahiran. 5. Menurunnya transport T4 seluler Sindrom ini terjadi akibat mutasi monocarboxylate transporter 8 (MCT8), merupakan fasilitator seluler aktif transport hormone tiroid ke dalam sel. Biasanya pada laki laki menyababkan hipotiroidisme dengan kelainan neurologi seperti kelambatan perkembangan menyeluruh, distonia hipotoniasentral , gangguan pandangan mata serta kadar T3 meningkat. 6. Resistensi hormone tiroid Merupakan sindrom akibat dari tidak responsifnya jaringan target terhadap hormone tiroid, ditandai dengan meningkatnya kadar FT4 dan FT3 dalam sirkulasi dengan kadar TSH sedikit meningkat atau normal. Etiologi hipotiroid congenital transien 1. Defisiensi yodium atau yodium yang berlebihan Pada janin maupun pada bayi yang baru lahir sangat peka pengaruh nya pada tiroid, sehingga harus dihindarkan penggunannya yodiu pada ibu selama kehamilan, sumber sumber yodium termasuk obat-obatan (kalium yodia, amidarone), bahan kontras radiologi( untuk pyelogram intra vena, cholecytogram) dan larutan antiseptic (yodium povidon) yang digunakan membersihkan kulit dan vagina, dapat berpengaruh. 2. Pengobatan ibu dengan obat antitiroid Dapat terjadi pada ibu yang diberikan obat antitiroid (PTU atau karbimasol atau metimasil) untuk penyakit graves, bayi nya ditandai oleh pembesaran kelenjar tiroid, sehingga dapat mengakibatkan gangguan prnafasan, khususnya bila diberikan obat yang dosisnya tinggi. 3. Antibody reseptor tirotropin ibu Reseptor TSH (TSHR) meruoakan pasangan protein G merupakan reseptor berbentuk seperti jangkar terhadap permukaan sel epitel tiroid (Tirosid) yang mengatur sintesis dan lepasnya hormone tiroid . bila memblok TSH endogen dapat mengakibatkan hipo tiroidisme. Etiologi hipotiroid didapat Primer : 1.Tiroiditis Hasimoto : a. Dengan goiter b. Atropi tiroid idiopatik, diduga sebagai stadium akhir penyakit tiroid autoimun, setelah tiroiditis Hashimoto atau penyakit Graves. 2. Terapi iodin radioaktif untuk penyakit Graves. 3. Tiroidektami subtotal untuk penyakit Graves atau goiter nodular. 4. Asupan iodide berlebihan (kelp, zat warna kontras) 5. Tirokiitis subakut. 6. Penyebab yang jarang di Amerika Serikat. a. Defisiensi iodide. b. Bahan goitrogenik lain seperti litium; terapi dengan obat antitiroid. c. Kelainan bawaan sintesis hormon tiroid. Sekunder : Hipopituitarisme karena adenoma hipofisis, terapi ablasi hipofisis, atau destruksi hipofisis. Tersier : Disfungsi hipotalamus (jarang). Resistensi perifer terhadap kerja hormon tiroid. Patofisiologi Untuk memproduksi dan mensekresi hormon tiroid memerlukan iodine. Produksi hormon tyroid tergantung sekresi TSH dan ingesti iodine yang adekuat. Hipotalamus mengatur sekresi TSH melalui sistem negatif feedback. Bila kekurangan iodine atau produksi hormon tyroid terhambat dapat mengakibatkan pembesaran kelenjar tyroid sebagai dampak dari sekresi TSH yang berlebihan sebagai kompensasi untuk meningkatkan sekresi hormon tyroid. Penurunan hormon tyroid dapat menyebabkan : Basal metabolisme rate menurun, motilitas saluran cerna menurun, Bradikardia, produksi panas menurun, fungsi neurologi menurun. Metabolisme lemak menurun serum kolesterol & trigliserid meningkat aterosklerosis dan penyakit jantung koroner Penurunan sel darah merah Manifestasi klinis Pada bayi sulit ditemukan, 95% bayi dengan hipotroidisme congenital tidak menunjukka gejala (Counts D 2007), karena T4 dari ibu berasal dari plasenta , sehingga walaupun bayi tidak dapat memproduksi T4 sama sekali, kadar dalam darah nya masih 2550% kadar normal. Di Amerika Serikat, program skrining neonatus telah memperlihatkan bahwa pada populasi kulit putih insidens hipotiroidisme neonatus adalah 1 : 5000, sementara pada populasi kulit hitam insidensnya hanya 1 : 32.000. Hipotiroidisme neonatus dapat diakibatkan dari kegagalan tiroid untuk desensus selama periode perkembangan embrionik dari asalnya pada dasar lidah ke tempat seharusnya pada leher bawah anterior, yang berakibat timbulnya kelenjar "tiroid ektopik" yang fungsinya buruk. Transfer plasenta TSH-R Ab (blok) dari ibu pasien tiroiditis Hashimoto ke embrio, dapat menimbulkan agenesis kelenjar tiroid dan "kretinisme atireotik". Defek bawaan pada biosintesis hormon tiroid menimbulkan hipotiroidisme neonatus termasuk pemberian iodida, obat antitiroid, atau radioaktif iodin untuk tirotoksikosis saat kehamilan Gejala hipotiroid sangat bervariasi tergantung berat ringannya kekurangan hormon tiroid. seringkali pada minggu-minggu pertama setelah lahir, bayi nampak normal atau memperlihatkan gejala tidak khas seperti kesulitan bernafas, bayi kurang aktif, malas menetek, ikterik berkepanjangan, hernia umbilikalis, kesulitan buang air besar, kecenderungan mengalami hipotermi. Bila tidak segera diobati(sebelum bayi berumur 1 bulan) akan terlihat gejala hambatan pertumbuhan dan perkembangan anak berpenampilan jelek. Tubuh pendek (cebol), muka hipotiroid yang khas, muka sembam, lidah besar, bibir tebal, hidung pesek, mental terbelakang, bodoh (IQ dan EQ rendah), kesulitan bicara. Agar bayi tidak mengalami keadaan demikian, satu-satunya cara untuk mengetahui kelainan hipotiroid kongenital sedini mungkin dan segera mengobatinya adalah dengan tes skrining. bayi hipotiroidisme congenital dengan kretinisme, hipotonia, kulit wajah nampak kasar dan hernia umbilical. Gambaran klinis klasik (lidah besar, suara tangisan serak, wajah sembab, hernia umbilikalis, hipotonia, klit belang belang, akral dingin,letargi) tidak jelas. Dicurigai adanya hipotiroid bila skor Apgar hipotiroid kongenital > 5; tetapi tidak adanya gejala atau tanda yang tampak, tidak menyingkirkan kemungkinan hipotiroid kongenital. Tabel : Skor Apgar pada hipotiroid kongenital Gejala klinis Skore Hernia umbilicalis 2 Kromosom Y tidak ada (wanita) 1 Pucat, dingin, hipotermi 1 Tipe wajah khas edematus 2 Makroglosi 1 Hipotoni 1 Ikterus lebih dari 3 hari 1 Kulit kasar, kering 1 Fontanella posterior terbuka 1 (>3cm) Konstipasi 1 Berat badan lahir > 3,5 kg 1 Kehamilan > 40 minggu 1 Total 15 Tabel 4. Skor Apgar pada hipotiroid congenital Gejala non spesifik yang menyokong yaitu umur kehamilan lebih dari 42 minggu, ikterus eonatorum yang lama, kesulitan meminum, konstipasi, hipotermia atau distress respirasi pada bayi dengan berat lebih dari 2.500 kg. bayi yang lahir dengan hipotiroidime congenital pada saat lahir ukurannya normal, namun demikian bilamana diagnosis terlambat makaakan terjadi gagal tumbuh. Apabila ditemukan jaringan tiroid pada palpasi menyokong adanya kelainan hormogenesis kerja hormone tiroid. Pengenalan skrining rutin terhadap bayi baru lahir untuk TSH dan Tq telah menjadi keberhasilan besar dalam diagnosis dini hipotiroidisme neonatus. T4 serum di bawah 6 µg/dL atau TSH serum di atas 30 μU/mL indikatif adanya hipotiroidisme neonatal. Diagnosis dapat dikonfirmasi dengan bukti radiologis adanya retardasi umur tulang. Hipotiroidisme pada anak-anak ditandai adanya retardasi pertumbuhan dan tanda-tanda retardasi mental. Pada remaja, pubertas prekok dapat terjadi, dan mungkin ada pembesaran sella tursika di samping postur tubuh pendek. Hal ini tidak berhubungan dengan tumor hipofisis tapi mungkin berhubungan dengan hipertrofi hipofisis yang berhubungan dengan produksi TSH berlebihan. Penatalaksanaan Pengobatan hipotiroid adalah dengan memberikan penggantian hormon tiroid yang kurang dengan tablet hormon tiroid sintetik, disebut levotiroksin atau L-tiroksin(L-T4) setiap hari. hormon sintetik ini khasiatnya sama seperti hormon yang dihasilkan oleh kelenjar tiroid. Pada pemberian dengan dosis yang benar, tidak ada efek samping dari pengobatan dengan hormon tiroid buatan. Pada hipotiroid kongenital yang permanen yang merupakan penyebab tersering hipotiroid kongenital, kekurangan hormon tiroid tidak dapat dicegah namun gejala akibat kekurangan hormon tiroid dapat dicegah dengan pemberian pengganti atau suplemen hormon tiroid dalam bentuk tablet. Pemberian obat ini harus dimulai sedini mungkin (usia < 1 bulan) dan diberikan seumur hidup, terutama pada usia 0-3 tahun. Dengan pemberian hormon tiroid yang teratur dan terkontrol, anak dapat tumbuh dan berkembang secara normal. Tujuan dari pengobatan yaitu mengembalikan secepatnya kadar T4 serum normal, harus dihindari timbulnya hipotiroidisme, namun harus merangsang pertumbuhan dan perkembangan kembali normal. Setelah didiagnosis segera berikan pengobatan dengan L-T4 10 – 15 µg/ kgBB agar T4 kembali secepatnya. Bayi dengan hipotiroid kompensasi dapat dimulai dari dosis rendah, sedang hipotiroidisme berat (kadar t4 < 5 μg/L atau 64 nmol/L) seperti pada agenesis tiroid harus dimulai dengan dosis tinggi 15 µg/ kgBB. Dengan dosis yang diberikan diatas, sebagian besar bayi kadar T4 serum kembali normal dalam waktu satu minggu dan TSH dalam waktu satu bulan. Tabel 5. Dosis L-Tiroksin pada hipotiroid kongenital. Umur Dosis µg/KgBB/hari 0-3 bulan 10-15 3-6 bulan 8-10 6-12 bulan 6-8 1-5 tahun 5-6 2-12 tahun 4-5 >12tahun 2-3 Hormon tiroid dapat dicampur dengan sari buah atau susu formula tetapi harus diminum habis, tidak boleh diberikan bersama dengan bahan-bahan yang menghambat penyerapan, seperti besi, kedelai atau serat. Beberapa bayi dapat menelan tablet utuh atau dikunyah dengan air liurnya sebelum bayi mempunyai gigi. Obat dalam bentuk cairan tidak stabil sehingga sebaiknya tidak digunakan. Rekomendasi saat ini yang dianjurkan adalah mengulang pemeriksaan kadar T4 dan TSH pada 2 dan 4 minggu sesudah pengobatan dengan L-thyroksin, setiap 1 – 2 bulan dalam 1 tahun pertama pengobatan, setiap 2 -3 bulan pada usia 1 – 3 tahun, setelah itu setiap 3-12 bulan sampai pertumbuhan selesai. Untuk hipotiroid kongenital yang sementara (transient) sebenarnya tidak diperlukan pengobatan karena fungsi dari kelenjar tiroid akan kembali normal setelah lahir dalam waktu yang bervariasi tergantung penyebabnya. Namun kadang diperlukan pengobatan untuk masa yang bervariasi karena kadang sulit diketahui apakah ini tergolong sementara atau permanen pada awal kelahiran, sehingga pengobatan tetap diberikan. Pada bayi hipotiroid yang pada saat lahir dasar kelainan organiknya tidak jelas dan yang dicurigai hipotiroidisme transien, maka penghentian pengobatan dapat dicoba setelah usia 3 tahun, pada masa tersebut maturasi otak sudah tidak tergantung hormone tiroid. Pada bayi premature, hal yang perlu dipertimbangkan pada usia kehamilannya kurang dari 27 minggu dengan T4 rendah dan TSH tinggi diberikan pengobatan dengan dosis 8 ug/kgBB/hari. Hipotiroidisme kongenital pada anak yang sudah besar, tidak terlalu penting untuk diberikan pengobatan secepatnya. Pada pasien yang benar-benar hipotiroidisme berat dan telah berlangsung lama, bila diberikan pengobatan untuk menormalkan keadaan aktivitas yang dibawah normal ini secepatnya, akan terjadi efek samping yang tidak diinginkan (kemunduran prestasi sekolah, perhatiannya cepat berpindah, hiperaktif, insomnia, kelainan tingkah laku), sehingga pengobatan harus diberikan dengan dosis kecil dinaikkan perlahanlahan selama beberapa minggu atau bahkan beberapa bulan. Pada anak hipotiroidisme berat, harus diamati secara ketat keluha-keluhan sakit kepala yang hebat pada awal pengobatan, karena walaupun jarang dapat terjadi pseudotumor serebri. Sebaliknya pada anak dengan hipotiroidisme ringan pemberian dosis penih dapat diberikan tanpa resiko dan tidak ada konsekuensi efek yang merugikan. Pengobatan pada anak hipotiroidisme kompensasi (T4 normal dan TSH meningkat) masih kontroversi. Beberapa dokter mengobati semua pasien dengan keadaan seperti ini, sedang dokter lain mengulang pemeriksaan fungsi tiroid dalam 3-6 bulan sebelum diberikan pengobatan karena kemungkinan kelainan tiroidnya transien. Pengobatan dianjurkan untuk mengurangi gejala dan menghindari resiko melanjutnya penyakit menjadi hipotiroidisme yang lebih berat. Pengobatan pada anak usia 1-5 tahun dengan dosis 100 µg/m2 atau 4-6 μg/kgBB, pada usia 6-10 tahun dengan dosis 3-4 µg/kgBB, dan pada usia 11 tahun atau lebih dengan dosis 2-3 μg/kgBB. Pada pasien dengan goiter dapat diberikan dosis tinggi untuk menekan TSH agar tetap dalam rentang normal rendah (0,3 - 1 mU/L) sehingga meminimalkan efek goiterogenik. Untuk pasien dengan resisten hormone tirois pengobatannya masih kontroversial. Setelah anak mendapat dosis yang dianjurkan selama paling sedikit 6-8 minggu, pemeriksaan kadar T4 dan TSH harus diulang. Apabila telah dicapai keadaan eutiroid, pasien harus selalu dipantau setiap 6-12 bulan. Harus diberikan perhatian penuh pada pertumbuhan dan umur tulang. Beberapa anak dengan hipotiroidisme berat dan sudah berlangsung lama, mungkin tidak dapat mencapai potensi tinggi dewasa walaupun diberikan terapi yang optimal, sehingga perlu ditekankan pentingnya diagnosis dan pengobatan awal. Pengobatan biasanya dilanjutkan dalam waktu yang tidak terbatas. Tidak dilaporkan adanya alergi terhadap levotiroksin murni, walau mungkin pada pasien timbul alergi terhadap pewarna atau beberapa komponen tablet. Reaksi toksik utama kelebihan levotiroksin adalah gejala-gejala hipotiroidisme-- terutama gejala-gejala jantung--dan osteoporosis. Gejala tirotoksik pada jantung adalah aritmia, khususnya, takikardia atrial proksimal atau fibrilasi. Insomnia, tremor, gelisah, dan panas berlebih juga dapat mengganggu. Dengan mudah dosis harian levotiroksin ditiadakan untuk 3 hari dan kemudian penurunan dosis mengatasi masalah ini. Peningkatan resorbsi tulang dan osteoporosis berat telah dikaitkan dengan hipertiroidisme yang berlangsung lama dan akan timbul pada pasien yang diobati dengan levotiroksin jangka lama. Hal ini dapat dicegah dengan pemantauan teratur dan dengan mempertahankan kadar normal serum FT4 dan TSH pada pasien yang mendapat terapi penggantian jangka panjang. Pada pasien yang mendapat terapi supresi TSH untuk goiter nodular atau kanker tiroid, jika FT4I atau FT4 dijaga pada batas normal atas, walau jika TSH disupresi-- efek sampingterapi T4 pada tulang akan minimal. Komplikasi kelainan intelektual dan atau fungsi neurologik yang menetap pertumbuhan lambat dan kelambatan maturasi tulang Prognosis Baik sekiranya diteksi dini dan pencegahan yang adekuat, bergantung pada usia mulai timbulnya pada masa bayi atau anak. Kesimpulan Disfungsi tiroid pada bayi dan anak berpengaruh pada pertumbuhan dan perkembangan, juga dapat berakibat kelainan metabolic yang ditemukan pada masa dewasa, sehingga konsekuensi klinik disfungsi tiroid bergantung pada usia mulai timbulnya pada masa bayi atau anak. Apabila hipotiroidisme pada janin atau bayi baru lahir tidak diobati, maka dapat menyebabkan kelainan intelektual dan atau fungsi neurologik yang menetap. Ini menunjukkan betapa pentingnya peran hormone tiroid dalam kehidupan pada perkembangan otak saat tersebut. Setelah usia 3 tahun, pada saat tersebut sebagian besar perkembangan otak yang bergantung hormone tiroid sudah lengkap, hipotiroidisme pada saat ini mengakibatkan pertumbuhan lambat dan kelambatan maturasi tulang, tetapi biasanya tidak menetap dan tidak berpengaruh menetap pada perkembangan kognitif dan neurologik. 6. DIAGNOSIS BANDING KELAINAN TIROID Goiter atau gondok adalah keadaan di mana terjadi pembesaran dari kelenjar tiroid. Bisa dalam bentuk yang menyebar ataupun benjolan. Karena adanya kemiripan secara anatomis dari kelenjar tiroid, trakea, laring, dan esofagus, pertumbuhan yang abnormal dapat menyebabkan berbagai sindrom. Fungsi tiroid dapat normal(nontoxic goiter), berlebih (toxic goiter) atau kurang aktif (hypothyroid goiter). 1. TNG (Toxic Nodular Goiter) TNG merupakan keadaan dimana kelenjar tiroid terjadi pembesaran dengan bentuk nodul tiroid atau dengan kata lain terjadi hipersekresi hormon-hormon tiroid yang a. b. c. d. e. f. g. menyebabkan pembesaran kelenjar tiroid yang bernodul-nodul. Gejala-gejalanya adalah Intoleransi panas Lemas Tremor Penurunan berat badan Nafsu makan bertambah Gondok Takikardia 2. Goiter, Diffuse Toxic Dalam diffuse toxic giter, kelenjar tiroid dapat memproduksi hormon tiroid secara berlebihan. Ini akan mempercepat metabolisme hampir di seluruh organ. Gejalanya yang utama adalah gondok itu sendiri. Gejalanya dapat muncul dalam minggu, bulan bahkan tahun. Gejalanya dapat multisistemik namun dapat juga hanya menyerang satu organ sehingga menimbulkan kesalahan dalam diagnosis. Pada orang lansia, gejalanya dapat berupa penurunan berat badan, atrial fibrillation (cardiac), atau apathy (depresi). Gejala yang dapat muncul Hipermetabolisme-penurunan berat badan dengan nafsu makan yang baik, intolerani panas, berkeringat, lemas, osteoporosis Hiperadrenergic-palpitasi, tremor, insmonia Gynecomastica, sedikit menstruasi, penurunan konsentrasi, fatiquw 3. Goiter-bisa ringan sampai parah, bisa muncul kesulitan menelan Oculopathy Dekompensasi organ- Atrial fibrillation, congestive heart failure, penyakit kuning Thyroid Papillary Carcinoma Bentuk ganas pada kelenjar tiroid. Sangat jarang terjadi, namun apabila terjadi dapat menyebabkan hiperfungsi hormon-hormon tiroid sehingga sekresinya berlebihan di dalam darah menyebabkan tirotoksikosis dan hipertiroid. 4. Macro and Micro Pituitary Adenoma Tumor jinak pada hipofisis. Apabila tumor lebih dari 10 mm disebut sebagai makroadenoma , dan bila kurang dari 10mm disebut mikroadenoma. Epidemiologi adenoma hipofisis lebih sering terjadi dibandingkan karsinoma hipofisis. Baik mikro maupun makro adenoma , keduanya sama-sama menyebabkan hiperfungsi kelenjar hipofisis, seperti : a. Hipersekresi ACTH --> Cushing Syndrome b. Hipersekresi GH --> Akromegali c. Hipersekresi TSH --> yang menyebabkan hipertiroid (sebagai diagnosis banding pada penyakit hipertiroid) d. Ketidakseimbangan sekresi Gonadotropin dan Estrogen menyebabkan amenorhea pada wanita. 5. Graves Disease Penyakit Graves, yang disebabkan oleh suatu aktivitas yang berlebihan dari kelenjar tiroid, adalah penyebab yang paling umum dari hipertiroid. Pada kondisi ini, kelenjar tiroid biasanya adalah pengkhianat, yang berarti ia telah kehilangan kemampuannya untuk merespon pada kontrol yang normal oleh kelenjar pituitari via TSH. Penyakit Graves adalah penyakit yang disebabkan karena turunan/diwariskan(15%) dan karena imunologi (50%). Penyakit ini lima kali lebih umum diantara wanita-wanita daripada pria-pria. Penyakit Graves diperkirakan adalah suatu penyakit autoimun, dan antibodiantibodi yang adalah karakteristik-karakteristik dari penyakit ini mungkin ditemukan dalam darah. Antibodi-antibodi ini termasuk thyroid stimulating immunoglobulin (TSI antibodies), thyroid peroxidase antibodies (TPO), dan antibodi-antibodi reseptor TSH. Pencetus-pencetus untuk penyakit Grave termasuk: stres merokok radiasi pada leher obat-obatan dan organisme-organisme yang menyebabkan infeksi seperti virus-virus. Penyakit Grave' mungkin berhubungan dengan penyakit mata (Graves' ophthalmopathy) dan luka-luka kulit (dermopathy). Ophthalmopathy dapat terjadi sebelum, sesudah, atau pada saat yang sama dengan hipertiroid. Pada awalnya, ia mungkin menyebabkan kepekaan terhadap cahaya dan suatu perasaan dari "ada pasir didalam mata-mata". Mata-mata mungkin menonjol keluar dan penglihatan ganda (dobel) dapat terjadi. Derajat dari ophthalmopathy diperburuk pada mereka yang merokok. Jalannya penyakit mata seringkali tidak tergantung dari penyakit tiroid, dan terapi steroid mungkin perlu untuk mengontrol peradangan yang menyebabkan ophthalmopathy. Sebagai tambahan, intervensi secara operasi mungkin diperlukan. Kondisi kulit (dermopathy) adalah jarang dan menyebabkan suatu ruam kulit yang tanpa sakit, merah, tidak halus yang tampak pada muka dari kaki-kaki. Gejala klinisnya adalah palpitasi, takikardia ringan diare, mudah lelah berkeringat Pada anak-anak biasanya pertumbuhan cepat disertai dengan maturasi tulang yang cepat. 7. KRISIS TIROID Badai Tiroid Sinonim Thyroid Storm, Decompensated Hyperthyroidism, Krisis Tirotoksikosis Pokok-Pokok Diagnosis Hipertirodism yang sudah berlangsung lama, tidak terkontrol atau kontrol yang jelek. Mekanisme termoregulasi tubuh rusak, menyebabkan hiperpireksia. Perubahan status mental. Penyakit atau kejadian pencetus, seperti : pembedahan tiroid, infeksi, trauma, masalah abdomen akutum, atau anestesi. Gejala dan tanda hipertiroidism berat. Fisiologi Tiroid Kelenjar tiroid berisi folikel tiroid dengan sel epitel kuboid sederhana. Rongga folikel dipertahankan oleh koloid. Sel folikel mensintesa tiroglobulin dan mensekresikannya ke dalam koloid folikel. Tiap molekul tiroglobulin mengandung asam amino tirosin, blok pembentuk hormon tiroid. Pembentukan hormon tiroid melalui 3 tahap dasar sebagai berikut : 1. Ion Iodide diabsorpsi dari diet pada saluran pencernaan dan dihantarkan ke dalam kelenjar tiroid melalui aliran darah. Protein karier pada membran basalis sel folikel mentranspor ion iodide ke dalam sitoplasma. Sel folikel secara normal mempertahankan konsentrasi Iodide intrasel beberapa kali lebih besar dibanding ekstrasel. 2. Ion Iodide berdifusi ke permukaan apeks tiap sel folikel, diubah menjadi ) oleh enzim tiroid peroksidase. Di sini jugabentuk Iodide aktif (I + terjadi pembubuhan 1atau 2 ion Iodide ke dalam molekul tirosin dari tiroglobulin. 3. Molekul tirosin yang telah terpasang ion Iodide berpasangan membentuk molekul hormon tiroid yang tetap tergabung di dalam tiroglobulin. Hormon tiroksin atau tetraiodotironin (T4) mengandung 4 ion iodide. Triiodotironin (T3) mengandung 3 ion iodide. Tiap molekul tiroglobulin mengandung 4-8 molekul hormon T3 atau T4 atau kedua-duanya. Faktor utama yang mengontrol kecepatan pelepasan hormon tiroid adalah konsentrasi TSH di dalam darah sirkulasi. TSH merangsang transpor iodide ke dalam sel folikel dan merangsang produksi tiroglobulin dan tiroid peroksidase. Juga merangsang pelepasan hormon tiroid. Di bawah pengaruh TSH terjadi tahap-tahap sebagai berikut : 1. Sel folikel melepaskan tiroglobulin dari folikel dengan cara endocitosis. 2. Enzim lisosom memecah protein, dan asam amino dan hormon tiroid memasuki sitoplasma. Asam amino didaur ulang dan digunakan untuk mensintesa tiroglobulin. 3. Molekul T3 dan T4 yang dilepaskan berdifusi menyeberang membrana basalis dan memasuki aliran darah. Kira-kira 90 % dari sekresi tiroid adalah T4. T3 disekresikan dalam jumlah kecil dibanding T4. 4. Kurang lebih 75 % molekul T4 dan 70 % molekul T3 memasuki aliran darah berikatan dengan protein transpor, disebut Thyroid-binding Globulins (TBGs). Terbanyak sisa T4 dan T3 dalam sirkulasi melekat pada transthyretin, disebut Thyroidbinding prealbumin (TBPA), atau melekat pada albumin. Hanya 0,3 % T3dalam jumlah kecil Hormon tiroid tinggal tak terikat, sirkulasi dan 0,03 % dari T4 sirkulasi adalah bebas untuk berdifusi ke dalam jaringan perifer. TSH berperan penting dalam sintesa dan sekresi hormon tiroid. TRH merangsang sekresi TSH , dimana estrogen mempunyai efek positif, mempercepat respon TSH terhadap TRH. T4 dan T3 berperan penting dalam feedback negatif, inhibisi terhadap sekresi TSH. Beberapa hormon yang lain termasuk kortisol (dan glukokortikoid yang lain), dopamin, dan somatistatin menghambat pelepasan TSH. Pada keadaan normal TSH mempertahankan kadar T4 dan T3 sirkulasi dalam rentang fisiologi yang sempit. Jumlah ini lebih kurang 90 mcg tiap hari, dimana hanya 20 % T3 sirkulasi yang dibuat oleh kelenjar tiroid. Sisanya didapat dari deiodinasi oleh enzim 5’ deiodinase, yang terjadi di beberapa jaringan perifer terutama hati dan ginjal. Cara yang lain dengan degradasi metabolik tiroksin yang sudah ada dan dianggap bahwa sulfasi memainkan peran yang menonjol dalam individu yang sakit kritis. Fungsi hormon tiroid: Hormon tiroid dengan mudah menyeberang membran sel dan mempengaruhi hampir setiap sel dalam tubuh. Didalam sel berikatan dengan : (1) reseptor dalam inti sel, mengaktifkan gen yang mengontrol sintesa enzim yang terlibat perubahan dan penggunaan energi, (2) reseptor pada permukaan mitokondria, meningkatkan kecepatan produksi ATP mitokondria (3) reseptor dalam sitoplasma, menahan tempat penyimpanan. Hormon tiroid juga penting untuk pertumbuhan normal rangka, otot dan sistem saraf pada masa pertumbuhan. Pertimbangan Umum Badai tiroid / krisis tirotoksikosis merupakan hasil akhir dari kegagalan mekanisme kompensasi tubuh terhadap hipertiroidism berat. Secara klinis, badai tiroid didefinisikan sebagai manifestasi hipertiroidism yang mengancam jiwa. Tidak ada laboratorium penilai patognomonik untuk badai tiroid. Bagaimanapun, karena angka mortalitasnya tinggi yang harus diwaspadai adalah diagnosisnya dan memberikan penanganan yang agresif dan tepat. A. Insidensi Sejak adanya Obat Anti Tiroid (OAT), beberapa studi menyatakan bahwa insiden badai tiroid 2-8% dari semua pasien yang diakui RS untuk penanganan hipertiroidism. Badai Tiroid terjadi pada wanita 9–10 kali lebih besar daripada laki-laki, mungkin refleksi insiden yang lebih tinggi penyakit tiroid pada wanita. Tidak ada perbedaan umur atau ras. Kontrol hipertiroidism kronik dengan OAT sangat efektif dalam mencegah decompensasi. B. Patofisiologi : Patofisiologi krisis tirotoksikosis tidak diketahui dengan baik. Penunjuk overaktifitas kelenjar tiroid (kadar T4 / T3 total/ bebas) tidak signifikan lebih tinggi daripada dalam kasus hipertiroidism biasa. Meskipun gejala dan tanda hipertiroidsm menandakan overaktivitas simpatis, kadar dalam plasma dan kecepatan sekresi epinefrin dan norepinefrin secara nyata normal pada pasien dengan badai tiroid. Karena ini memberi kesan bahwa sensitifitas terhadap catekolamin meningkat dan peningkatan c AMP merupakan data aktivitas adrenergik meningkat. Mekanisme yang menuntun pada status dekompensasi khas badai tiroid belum ada studi yang baik. BMR dan termogenesis meningkat dan ada degradasi protein jaringan, meskipun sintesa dan degradasi protein meningkat, hipertiroidism menghasilkan balance nitrogen negatif, muscle wasting, dan konsentrasi albumin menurun. Meskipun klirens kortisol meningkat, kecepatan produksinya juga naik, sehingga kadar cortisol tetap, secara esensial tak berubah. Hormon tiroid berpengaruh langsung kardiostimulasi, menyebabkan takikardi dan peningkatan kontraktilitas. Peningkaatan thermogenesis menyebabkan vasodilatasi sebagai bagian dari respon kompensasi terhadap peningkatan suhu tubuh. Berbagai sistem organ terpengaruh, pada sistem kardiovaskuler banyak terjadi perubahan termasuk peningkatan denyut jantung, stroke volume, cardiac output dan kontraktilitas jantung. Tahanan vaskuler perifer menurun. Perubahan dalam sistem respirasi termasuk takipneu, penurunan kapasitas vital, kapasitas difusi dan komplien paru, ditambah dengan peningkatan respon ventilasi terhadap hiperkapnia dan hipoksia. Kelemahan otot. Fungsi gastrointestinal lebih cepat, dengan pemendekan waktu transit intestinal, peningkatan aktifitas listrik basal duodenal dan diare sekretoris. Pada sistem saraf pusat terjadi peningkatan perubahan katekolamin dan peningkatan sensitifitas reseptor terhadap neurotransmiter. Ciri-ciri Klinis Badai Tiroid biasanya terlihat pada pasien dengan diketahui hipertiroidism, tetapi dapat berada dalam pasien dengan tiroktoksikosis yang tidak terdiagnosa sebelumnya. Badai Tiroid sering terlihat dalam hubungan dengan 1dari daftar panjang keadaan pencetus, tetapi, dua keadaan yang paling umum adalah pertama prosedur bedah beberapa kali terutama bedah tiroid pada pasien hipertiroid yang tak terkontrol atau prsiapan yaneg buruk dan yang kedua infeksi. Badai Tiroid sekarang sangat tidak lazim mengikuti bedah tiroid oleh karena persiapan preoperasi dan kontrol hipertiroidism dengan Obat Anti Tiroid. Faktor pencetus yang lain termasuk penyakit Cardiovaskular ( termasuk AMI), penyakit sistemik , trauma, ketosidasis diabetik, perabaan besar kelenjar hipertiroid tak terobati, pemberiaan zat kontras teriodinasi, stroke, dan preeklampsi-eklampsi. Eksaserbasi hipertiroidism dapat terjadi mengikuti penanganan iodine radioaktif pada penyakit grave. Pasien yang sengaja atau tidak sengaja menelan hormon tiroid dalam jumlah berlebihan dapat ada dengan hipertiroidism berat tetapi biasanya tanpa gambaran lengkap terlihat dalam badai tiroid. A. Gejala dan Tanda Badai Tiroid bercirikan dalam ciri-ciri klinis sebagai tirotoxicosis berat dengan demam dan perubahan status mental. Perubahan status mental termasuk bingung, agitasi, psikosis nyata, atau ekstremenya koma. Manifestasi kardiovaskuler umum termasuk takikardi yang tak sesuai dengan demamnya, aritmia jantung (sinus atau SVT, termasuk AF) dan gagal jantung kongestif. Pasien yang menunjukkan CHF biasanya umur tua dan mempunyai riwayat penyakit jantung yang mendasari. Namun, hal itu didokumentasi baik bahwa hipertiroidism menyebabkan CHF bahkan dalam tak adanya penyakit jantung yang mendasari. Hipotensi dan shok merupakan manifestasi lambat. Manifestasi gastrointestinal termasuk mual, muntah, diare, dan nyeri perut. Sering dengan kehilangan berat badan dan cachexia. Goiter hampir selalu ada dan dapat difus atau multinoduler. Karena beberapa pasien ini terdapat penyakit grave, goiter lebih sering difus dan tidak lunak. Sering ada tanda kelemahan otot, seperti myopati proximal dan cachexia umum. Ada tremor, kulit hangat, lembab, kemerahan, lunak dan seperti beludru. Refleks dapat cepat. Pasien dengan penyakit grave juga terdapat oftalmopati dan dermopati. B. Pemeriksaan Laboratorium Fungsi hati pada umumnya abnormal, termasuk peningkatan aminotransferase, hiperbilirubinemi, hepatomegali, nilai Alkali Phosphatase juga naik, tetapi biasanya lebih menunjukkan peningkatan dalam fraksi tulang daripada fraksi hati. Ca serum meningkat sebagai refleksi peningkatan resorpsi tulang. Diagnosa Badai Tiroid pada dasarnya adalah sebuah klinikal. Adanya demam tinggi dan perubahan status mental pada pasien sakit berat dengan hipertiroidism harus memerlukan tindakan agresif sebagai krisis tirotoksikosis. Bahkan test laboratorium hanya mengkonfirmasi adanya hipertiroid yaitu kadar tiroksin (T4) total dan bebas yang tinggi dan kadar T3 yang meningkat dan penurunan dan hampir tak terdeteksi kadar TSH. Dimana kadar T3 dan T4 dapat turun pada penyakit non tiroid yang terjadi bersama-sama. Pada kenyataannya kadar T3 dan T4 tidak berhubungan dengan gambaran klinis pasien. Penanganan Managemen Badai Tiroid dapat didiskusikan dalam tiga kategori luas : 1. kontrol hipertiroidism, 2. penanganan penyakit pencetus, 3. tindakan supportif yang lain, diringkaskan dalam tabel 1. A. Kontrol Hipertiroidism Beberapa zat terapi yang bertindak melalui mekanisme yang berbeda untuk memblok sintesa, sekresi, dan pengaktifan atau aksi hormon tiroid dapat digunakan bersama-sama untuk mengontrol dengan cepat hipertiroidism. 1. Thioureas : PTU, methimazole, dan carbimazole menghambat sintesa hormon tiroid secara primer dengan cara mengkatalis reaksi inhibisi oleh enzym tiroid peroksidase. Reaksi ini termasuk Oxidasi, Organifikasi dan Iodotyrosine Coupling. PTU juga inhibitor lemah pada konversi T4 ke T3 di perifer. Methimazole mempunyai potensi yang lebih besar daripada PTU. Pada pasien koma dengan Badai Tiroid, PTU atau methimazole dapat diberikan melalui NGT oleh karena obat ini tidak tersedia dalam bentuk parenteral. Tidak ada persetujuan tentang dosis optimum obat anti tiroid. Satu regimen untuk memulai PTU pada dosis awal 600-1200 mg / hari dalam dosis terbagi 4 x. Pilihan yang lain 60-120 mg / hari methimazol dapat diberikan dalam 4 dosis terbagi. Pasien yang tidak dapat peroral dapat diberikan perectal. Orang lain dianjurkan pemberian loading dosis 600 – 1200 mg PTU diikuti dengan 200 – 300 mg tiap 8 jam. Dimana banyak investigator menanyakan apakah penambahan inhibisi pada tiroperoksidase dapat dicapai pada dosis PTU dengan kelebihan 300 mg/hari. Methimazole diberikan 1/10 dosis diatas. Waktu paruh PTU serum adalah 75 menit, Methimazole 60 – 240 menit. Dimana waktu tinggal intratiroid methimazole adalah 20 jam dan lama kerjanya selama 40 jam. Data ini digunakan untuk mendukung pemberian methimazole 1 kali sehari . Dimana dalam situasi mengancam jiwa badai tiroid, dapat dipilih pemberian methimazole 3 atau 4 kali perhari. PTU juga inhibitor lemah terhadap 5 deiodinase, enzim yang mengubah T4 ke T3, dan ini merupakan keuntungan umum atas methimazole, bahkan dua obat ini tidak pernah dibandingkan secara langsung. Resistensi pada efek obat anti tiroid secara ekstreme tidak lazim. ESO akut tidak lazim, tetapi reaksi alergi, lekopeni dan hepatotoxisitas dapat terjadi. 2. Ipodate Sodium. Adalah agen radiokontras yang berisi Iodine digunakan untuk imaging fesica felea. Satu dari inhibitor 5’ deiodinase paling potens. Studi klinis dengan Ipodate pada hipertiroidsm menunjukkan bahwa obat mempunyai onset kerja sangat cepat, menghasilkan tanda penurunan nilai T3 serum dalam waktu 4 – 6 jam dan normalisasi nilai T3 serum dalam waktu 24 – 28 jam. Mekanisme efek antitiroid Ipodate adalah komplek. Disamping inhibisi konversi T4 ke T3, juga menurunkan kadar T4 serum. Sekalipun pada derajat lebih rendah, menunjukkan efek tambahan langsung pada sintesa hormon tiroid. Sebaliknya nilai T3 adalah lebih tinggi pada pasien dengan pengobatan Ipodate. Observasi tetap dengan obat yang menyebabkan inhibisi 5’ deiodinase. Meskipun Ipodate adalah zat kontras yang berisi Iodine. Studi uptake radioiodine pada pasien dengan penyakit grave dengan pengobatan ipodate dalam waktu lebih dari satu tahun menyatakan uptake normal satu minggu setelah penghentian terapi Ipodate. Ipodate Sodium diberikan peroral sebagai kapsul berisi 500 mg, range dosis yang dianjurkan 1 – 3 g/ hari. Pada pasien tidak sadar, Ipodate dapat diberikan melalui rute NGT. Ipodate Na menggantikan pemberian oral KI pada pengobatan hipertiroidsm berat. Telah direkomendasi bila PTU/ MTZ diberikan sebelum (mendahului) pemberian obat-obatan yang berisi iodine untuk mencegah eksaserbasi hipertiroidsm yang dimediasi Iodine. 3. Lithium. Dapat digunakan pada pasien yang tidak dapat mentoleransi yodium lithium dikonsentrasi oleh Tiroid dan menghambat Iodine uptake oleh Tiroid, juga menghambat pelepasan hormon Tiroid. Dosis 300 – 400 mg/ 8 jam dapat digunakan mengontrol sementara pasien Tirotoxicosis alergi Iodine. Dosis disesuaikan seperlunya untuk pertahankan nilai Lithium serum kurang lebih 1 mg/ l. 4. Iodida. Iodida memblok pelepasan hormon Tiroid dari kelenjar. Juga berefek inhibitor sintesa hormon Tiroid. Efek inhibitor ini pada sintesa hormon Tiroid adalah sementara, dan pada pasien terbanyak jalan keluar dari inhibisi ini terjadi dengan waktu sampai sebuah fenomen yang menunjuk pada efek Wolff – Chaihoff. Iodida diberikan hanya setelah sintesa hormon tiroid dihambat oleh pemberian Thiomeas sebelumnya. Sodium Iodida dapat diberikan pada dosis 1 g/ hari. Pilihan lain jika pasien mampu pengobatan peroral, larutan lugol pada dosis 10 tts 3x/ hari atau larutan KI tersaturasi dengan dosis 3 tts 3x/ hari dapat diberikan. Pemberian dosis besar Iodida anorganik akan dapat diprediksi mengurangi uptake radioiodine oleh kelenjar tiroid selama beberapa minggu. Bahkan, pemberian Iodida anorganik sebelumnya akan menghindarkan penanganan selanjutnya dengan Iodine radioaktif selama beberapa minggu 5. Propanolol. β Adrenergik blocker melemahkan beberapa manifestasi hipertiroidism perifer. Jadi zat ini dapat membalikkan peningkatan denyut jantung , cardiac output, tremor otot yang disebabkan hormon tiroid. Dimana kehilangan berat badan tidak dipengaruhi oleh β blocker. Propranolol selain antiadrenergik, juga sebagai inhibitor 5’ deiodinase lemah dan menurunkan kadar T3. Keuntungan khasiat inhibisi 5’ deiodinase propranolol melebihi β adrenergik blocker yang lain adalah tidak jelas memberikan aksi yang serupa PTU dan Ipodate Sodium. Zat β Adrenergik blocker yang lain seperti Esmolol dan Labetolol juga telah digunakan secara sukses. Respon propranolol bervariasi dari pasien ke pasien, dan dosis harus dititrasi sesuai respon klinis. Dosis awal biasanya 0,5 – 1 mg IV pelan 5-10 menit, total 10 mg. Hal ini dapat diikuti dengan 40-60 mg peroral/ 6 jam. Jika pasien tidak mampu minum peroral , propranolol diberikan IV dosis 1-2 mg / 3-4 jam. Hal ini menegaskan nilai bahwa rekomendasi dosis ini hanya petunjuk umum yang digunakan secara awalnya. Penyesuaian dosis berikutnya harus sesuai respon klinis. Kadar propranolol darah pada range 50-100 μ g / ml menunjukkan pemberian efektif β bloker. Dimana kadar propranolol darah tidak digunakan secara luas dalam praktek klinik. Karena jauh lebih sederhana dengan mengikuti respon denyut jantung klinis dan tekanan darah. ESO β adrenergik bloker pada pasien dengan badai tiroid termasuk gagal jantung, bradikardi, hipotensi dan peningkatan resistensi jalan napas. 6. Glukokortikoid. Literatur lebih lama memperingatkan bahwa insufisiensi adrenal mungkin terjadi pada paien dengan Badai Tiroid oleh karena percepatan degradasi kortisol. Dimana hipotesa ini tidak pernah divalidasi, dan Rutin menggunakan penggantian glukokortikoid yang turun. Glukokortikoid mengerjakan,dimana beberapa efek bermanfat pada fungsi tiroid pada Badai Tiroid. Pada pasien yang menerima penggantian tiroxine, glukokortikoid , maka konsentrasi T3 serum mungkin dengan inhibisi 5 diodinase perifer. Pada tambahan glukokortikoid menurunkan nilai serum T4 pada pasien dengan penyakit grave. Akhirnya Glukokortikoid dalam dosis farmakologis menghambat selusi TSH. Regimen 2 – 4 mg dexa/ 6 jam . Pasien yang dicurigai mempunyai insufisiensi adrenal harus diobati sesuai dengan dosis lebih tinggi pada Hidrocotism. 7. Therapy Extrakorpus. Pertukaran antara transfusi dan Plasmaferesis telah dianjurkan sebagai jalan pembersihan Hormon Tiroid jumlah besar dari sirkulasi. Pengalaman dengan teknik ini terbatas. Selanjtnya dengan ketersediaan obat anti Tiroid potensi hal itu sepertinya tak dibutuhkan. B. Tindakan Suportif Umum Termasuk penggantian cairan dan elektrolit, dan kontrol hiperpireksia. Hal yang terakhir menggunakan cooling blanket. Salisilat harus dihindari, karena obat ini dapat menghambat ikatan T4 dan T3 pada ikatan protein dan meningkatkan konsentrasi T4 dan T3 bebas. Sebagai tambahan tindakan khusus untuk penanganan yang tepat terhadap penyakit pencetus, aritmia jantung, dan kegagalan jantung kongestif harus dimulai jika ada indikasi. Prognosis Data terbanyak pada statistik mortalitas Badai Tiroid adalah lama dan tidak ada seri terbaru. Gambaran survival bervariasi dari 24 – 66 persen pada seri yang terdahulu. Penyakit pencetus merupakan faktor nyata yang penting pada prognosis. TABEL 1. Penanganan Badai Tiroid Krisis tiroid (Thyroid Storm) adalah komplikasi serius dari tirotoksikosis dengan angka kematian 20-60%. Merupakan kejadian yang jarang, tidak biasa dan berat dari hipertiroidisme. Krisis tiroid mengacu pada kejadian mendadak yang mengancam jiwa akibat peningkatan dari hormon tiroid sehingga terjadi kemunduran fungsi organ.1,2 Tirotoksikosis ialah manifestasi klinis kelebihan hormon tiroid yang beredar dalam sirkulasi. Hipertiroidisme adalah tirotoksikosis yang diakibatkan oleh kelenjar tiroid yang hiperaktif. Dengan kata lain hipertiroid terjadi karena adanya peningkatan hormon tiroid dalam darah dan biasanya berkaitan dengan keadaan klinis tirotoksikosis.3 Krisis tiroid memerlukan diagnosis dan terapi yang segera dan adekuat untuk menurunkan angka kesakitan dan kematian oleh kelainan ini. Secara klinis terlihat adanya kemunduran fungsi mental, hyperpyrexia dan aktivasi adrenergik. Prinsip pengobatan krisis tiroid adalah sama dengan hipertiroid namun dalam jumlah dosis yang lebih besar.1,2 Hipertiroidisme adalah suatu sindroma klinik akibat meningkatnya sekresi hormon tiroid baik T4, T3 atau keduanya. Hipertiroidisme, 90% disebabkan oleh penyakit Graves dan struma noduler baik noduler soliter maupun noduler multipel. Terapi diperlukan untuk mencegah komplikasi pada ibu dan janin.4 Hipertiroidisme tanpa pengobatan yang adequat akan mengakibatkan abortus, bayi lahir prematur, bayi lahir dengan berat badan rendah, toksemia dan krisis tiroid pada saat persalinan. Penyakit kelenjar tiroid ditemukan pada 2-5 % wanita dan 1-2 % dari seluruh wanita yang berada dalam kelompok usia reproduktif. Penyakit kelenjar tiroid tidak jarang ditemukan menjadi masalah dalam kehamilan.5 8. XANTHELASMA Lipoprotein merupakan partikel yang membawa lipid pada sirkulasi, termasuk kolesterol, trigliserida dan fosfolipid. Peningkatan level serum lipid disebut hiperlipidemia atau hiperlipoproteinemia. Beberapa kelainan dari metabolisme lipoprotein dapat mengakibatkan atherosklerosis, prekursor dari penyakit jantung koroner (PJK). Infiltrasi dan deposit lipoprotein pada jaringan, tidak terbatas pada pembuluh darah, lipoprotein dapat masuk ke kulit, jaringan subkutan dan tendon, akumulasi tersebut dapat mengakibatkan xanthomata. Kelainan dari metabolisme ipoprotein dpat mengakibatkan xanthomata yang berbeda, oleh karena itu pola dari xanthomata dapat memberi petunjuk mengenai tipe hiperlipoproteinemia yang terjadi.3 Xanthomata, yang dapat diakibatkan dari berbagai defek metabolik maupun fisiologi, mempunyai empat bentuk utama, yaitu tendinous, planar, tuberous, dan eruptive. Tendinous xanthomata nodul subkutan yang ditemukan pada fascia, ligamen, tendon ekstensor dari tangan, kaki, siku, dan tendon achilles. Planar xanthomata dapat berbentuk makula kekuningan, papul, maupun plaques.3 Xanthelasma palpebrarum merupakan bentuk tersering dari xanthoma, terminologi "xanthelasma" bersifat deskriptif, diambil dari bahasa yunani xanthos (kekuningan) dan elasma (piringan/datar).2 Tuberous xanthomata berupa nodul kekuningan sampai kemerahan seringkali berlokasi pada permukaan ekstensor dari siku dan lutut. Eruptive xanthomata berupa papul kuning kemerahan multipel yang tiba-tiba muncul pada permukaan ekstensor dari ekstrimitas dan buttocks.3 TINJAUAN PUSTAKA 2.1 Definisi Xanthelasma merupakan inflamasi xanthomatous dari kelopak mata.1 2.2 Epidemiologi Xanthelasma merupakan bentuk tersering dari xanthoma.2 Insiden xanthelasma sangat jarang dan lesi ini tidak mempunyai potensial premalignant. 4 Xanthelasma cenderung untuk bermanifestasi pada usia 15-73 tahun, dengan puncaknya pada dekade keempat dan kelima. pada penelitian didapatkan xanthelasma predominan pada wanita dengan perbandingan 32% dan 17,4%.1,2,4,7 kondisi ini dapat terlihat pada individu berkulit cerah maupun gelap. 2 Riwayat keluarga dengan xanthelasma sebesar 27.5%.7 2.3 Etiologi Xanthelasma telah dihubungkan dengan keadaan hiperlipoproteinemia. Semua tipe hiperlipoproteinemia termasuk bentuk sekunder telah dihubungkan dengan xanthelasma, tetapi tipe II dan III, berkisar 30%-40% pada pasien dengan xanthelasma.1 2.4 Manifestasi Klinik 2.4.1 Histopatologi Evaluasi histologis dari lesi memperlihatkan adanya akumulasi lipid-laden macrophages, yang dinamakan histiocytes, diantara dermis.2 Potongan jaringan menunjukkan terkumpulnya histiocytes dengan microvesicular foamy cytoplasm (tanda panah) tersebar disekitar pembuluh darah dan struktur adnexa diantara dermis tanpa adanya limfosit atau sel inflamasi lainnya dalam jumlah yang signifikan. pada pembesaran terlihat sel dengan nukleus berbentuk kacang mangandung foamy cytoplasm yang terlihat berbeda.1 Gambar 1. Histopatologi jaringan xanthoma 2.4.2 Tanda dan Gejala Xanthelasma secara klinis terlihat sebagai plaque kekuningan berbentuk oval yang berlokasi pada regio periorbital. seringkali pada canthus medial kelopak mata bagian atas, meskipun dapat juga terlihat pada kelopak mata bagian bawah, dan juga biasanya bersifat bilateral. Inspeksi dan palpasi memperlihatkan tekstur yang lunak, semisolid atau kalsifikasi.1,2 Pasien xanthelasma biasanya datang karena pertimbangan kosmetik, atau dideteksi pada pemeriksaan rutin mata. Lesi ini tidak menyebabkan peradangan maupun nyeri, meskipun lesi ini cenderung untuk membesar namun tidak terdapat kecenderungan malignansi. Pada kasus yang sangat jarang, xanthelasma yang berukuran besar dapat mengganggu fungsi kelopak mata, menyebabkan ptosis atau lagophthalmos.2 Gambar 2. Xanthelasma 2.4.3 Patofisiologi Hepar mensekresi lipoproteins, partikel yang terbuat dari kombinasi cholesterol dan triglycerides. Partikel ini bersifat larut air untuk memfasilitasi transport pada jaringan perifer oleh polar phospholipids dan 12 protein spesifik yang berbeda yang dinamakan apolipoproteins. Apolipoproteins juga berfungsi sebagai kofaktor untuk enzim plasma dan berinteraksi dengan reseptor permukaan sel. Lipoprotein dibagi menjadi lima komponen, yaitu chylomicrons, very low-density lipoproteins (VLDL), intermediate-density lipoproteins (IDL), low-density lipoproteins (LDL), dan high-density lipoproteins (HDL).5 Dyslipoproteinemia dikategorikan sebagai primer atau sekunder. Kondisi primer ditentukan secara genetik dan dikelompokkan oleh Fredrickson menjadi lima atau enam komponen berdasarkan peningkatan lipoprotein spesifik. Hyperlipoproteinemia sekunder muncul sebagai akibat dari penyakit lain yang dapat memunculkan gejala, perubahan lipoprotein, dan xanthomas yang dapat menyerupai sindrom primer.5 Meskipun telah diteliti mengenai hubungan antara xanthelasma dan hyperlipidemia, hanya sekitar setengah pasien yang memperlihatkan adanya peningkatan lipid serum. 2 Pada penelitian oleh Gangopadhyay7 didapatkan hanya 52.5% persen pasien xanthelasma yang mempunyai profil lipid abnormal. Bagaimanapun juga, pasien yang berusia muda yang memiliki xanthelasma mempunyai kecenderungan hyperlipidemia dan hypercholesterolemia dibandingkan individu lainnya.2 Gambar 3. Tuberous xantoma pada siku dan plane xanthoma pada plantar crease. 2.4.4 Klasifikasi 2.5 Penatalaksanaan Xanthelasma merupakan lesi yang bersifat jinak dan pengangkatan lesi biasanya bertujuan untuk kosmetik, dan sangat jarang untuk diagnostik.1,2 Terdapat beberapa modalitas terapi, yaitu: 2 (1) Agen chemocautery, seperti trichloracetic acid; cenderung menghasilkan hasil yang baik dengan resiko scarring yang rendah.1,2 Penggunaan chlorinated acetic acids telah ditemukan efektif untuk pengangkatan xanthelasma. Agen ini mempresipitasi dan mengkoagulasi protein dan melarutkan lemak. Monochloroacetic acid, dichloroacetic acid, dan trichloroacetic acid telah digunakan dengan hasil yang baik. Haygood menggunakan kurang dari 0.01 mL 100% dichloroacetic acid dengan hasil yang baik dan parut minimal.4 (2) Electrodessication;2 dapat menghancurkan xanthelasma superfisial, namun memerlukan terapi berulang.4 (3) Cryotherapy; 2 dapat menyebabkan terjadinya jaringan parut dan hipopigmentasi.4 (4) Ablasi laser CO2 atau argon; Penggunaan tehnik ini memiliki keuntungan dalam hal hemostasis, visualisasi yang lebih baik, tidak memerlukan jahitan, dan minimal waktu operasi.4 komplikasi tersering yaitu scar formation dan perubahan pigmentasi.1,2,4 Pada penelitian oleh Dewan6 et al dengan menggunakan cryosurgery NO, dari 68 kasus yang diamati selama 6 bulan didapatkan kejadian hipopigmentasi sebesar 8,8%. (5) pembedahan eksisi. cenderung menghasilkan hasil yang baik dengan resiko scarring yang rendah.1,2 untuk lesi linear yang kecil, direkomendasikan penggunaan eksisi, dimana jaringan parut akan menyatu dengan jarngan kelopak mata disekitarnya. Lesi kecil yang bulging dapat di "uncapped" dan diangkat, kemudian dapat digantikan flap dan dijahit. Direkomendasikan juga menggunakan pembedahan mikroskopik dengan menggunakan skalpel ukuran 11 dan dijahit dengan nilon 7-0.4 Pada eksisi full-thickness, kelopak mata bagian bawah memiliki kecenderungan untuk tidak membentuk jaringan parut karena jaringannya lebih tebal. Simple eksisi untuk lesi yang besar memiliki resiko retraksi kelopak mata, ektropion, atau memerlukan prosedur rekonstruktif yang lebih rumit. Pengangkatan xanthelasma biasanya dilakukan juga pembedahan kosmetik, namun blepharoplasty rutin melebihi batas insisi maningkatkan resiko pembentukan ektropion.4 2.6 Prognosis Rekurensi merupakan hal yang sering terjadi, dimana sekitar 50% pasien mengalami rekurensi setelah dilakukan pembedahan.1