total hip replacement
advertisement

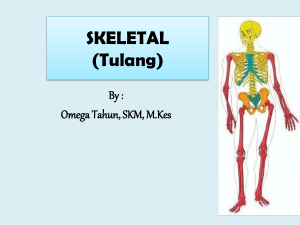
TOTAL HIP REPLACEMENT Anatomi dan Fisiologi Sendi tulang pinggul (hip joint) adalah sambungan tulang yang terletak di antara pinggul dan pangkal tulang paha atas. Hip Joint pada manusia terdiri dari tiga bagian utama : 1) Femur 2) Femoral Head (Bolt) 3) Rounded socket (tulang acetabulum/cup) Di dalam hip joint yang normal (gambar) terdapat suatu jaringan lembut dan tipis disebut dengan selaput sinovial. Selaput ini memproduksi cairan yang melumasi dan hampir menghilangkan efek gesekan di dalam hip joint. Permukaan tulang juga mempunyai suatu lapisan tulang rawan (artikular kartilago) yang merupakan bantalan lembut dan memungkinkan tulang untuk bergerak bebas dengan mudah. Lapisan ini mengeluarkan cairan yang melumasi dan mengurangi gesekan di dalam hip joint. Pada hip joint normal, femoral head masih memiliki artikular kartilago yang baik, dimana masih mampu mengeluarkan cairan yang melumasi dan mengurangi efek gesekan pada sambungan sendi. Akibat gesekan dan gerak yang hampir terjadi setiap hari, maka artikular kartilago akan semakin melemah dan dapat menyebabkan arthritis. Selain menimbulkan rasa sakit, juga menyebabkan gerakan hip joint menjadi tidak lancar, kadang-kadang berbunyi, dan bahkan dapat menimbulkan pergeseran dari posisi normalnya. Selanjutnya, hip joint perlu diganti dengan tulang pinggul buatan (artificial hip joint). 1 Definisi Gangguan pada hip joint dapat berupa penyakit ataupun dari pengaruh usia yang menyebabkan tulang bergesekan dan menimbulkan nyeri pada pasien. Sehingga mengakibatkan sendi tersebut tidak mampu bergerak sempurna. Penggantian panggul total adalah penggantian pinggul yang rusak berat dan mengganti menggunakan tulang pinggul tiruan (artificial hip prosthesis). Pada gambar di atas memperlihatkan tentang proses penggantian sambungan tulang pinggul dengan sambungan tulang pinggul tiruan (artificial hip prosthesis). Sambungan tulang pinggul yang terindikasi arthritis, kemudian dilakukan pemotongan pada tulang femur terutama di bagian sekitar femoral head. Setelah pemotongan, kemudian bagian acetabulum akan dihaluskan untuk menempatkan cup pada acetabulum. Hip joint prosthesis akan dipasang dengan cara menanam femoral stem pada tulang femur. Tujuan Tujuan dari operasi penggantian panggul adalah untuk meningkatkan mobilitas dengan menghilangkan rasa sakit dan memperbaiki fungsi dari sendi piggul. Indikasi Penggantian total pinggul dilakukan paling umum pada penyakit arthritis parah yang progresif pada sendi pinggul. Tipe yang paling umum dari arthritis yang menjurus pada penggantian total pinggul adalah arthritis degeneratif (osteoarthritis) dari sendi pinggul. Tipe arthritis ini umumnya terlihat dengan sendi pinggul yang menua, kelainan sejak kelahiran, atau trauma sebelumnya pada sendi pinggul. Kondisi-kondisi lain yang menjurus pada penggantian 2 total pinggul termasuk fraktur yang terjadi pada area di sekitar sendi pinggul, rheumatoid arthritis, dan kematian (aseptic necrosis) dari tulang pinggul. Necrosis tulang pinggul dapat disebabkan oleh patah tulang dari pinggul, obat-obat (seperti alkohol atau prednisone dan prednisolone), penyakit-penyakit gangguan pada sistem imun seperti Systemic Lupus Erythematosus, dan kondisi-kondisi seperti transplantasi ginjal. Nyeri kronis hebat yang progresif bersama dengan perburukan dari fungsi harian yang termasuk berjalan, menaiki tangga-tangga, dan bahkan bangun dari posisi duduk, akhirnya menjadi sebab-sebab untuk mempertimbangkan penggantian total pinggul. Penggantian umumnya dipertimbangkan setelah nyeri menjadi begitu parah sehingga ia menghalangi fungsi yang normal meskipun dengan penggunaan obat-obat anti peradangan dan/atau nyeri. Penggantian total sendi pinggul adalah prosedur memilih, yang berarti bahwa ia adalah opsi (pilihan) yang dipilih diantara alternatif-alternatif lain.Biasanya tindakan ini dilakukan apabila pemberian analgetik atau tindakan lain sudah tidak mampu mengatasi nyeri yang amat sangat pada pasien. Jenis Implan pada THR Pengaplikasian biomaterial pada penggunaan implan yang disebut dengan osseointegration (osteosintesis) dibagi menjadi beberapa kelompok yaitu metal, polimer, keramik dan komposit. 1. Metal Metal memiliki cakupan yang luas dalam aplikasiannya, diantaranya fixasi patah tulang, penggantian tulang, external spints, braces dan traction apparatus. Modulus elastis dan titik luluh digabungkan dengan keuletan metal membuat material jenis ini cocok untuk menopang beban tanpa mengakibatkan deformasi. Tiga material yang biasa digunakan adalah Titanium, Stainless Steel dan Paduan Cobalt-Chromium. Titanium dan paduan Titanium memiliki kelebihan yaitu modulus elastisitas rendah dan resistansi korosi tinggi, selain itu juga adanya lapisan oksida pada Titanium memiliki pengaruh yang sangat 3 signifikan terhadap pengintegrasian metal ini pada jaringan tulang. Keuntungan dan kerugian beberapa macam material implant prosthesis dijelaskan dalam tabel berikut: a. Modular Ti6A14V/ CoCrMo (Porous) - Lebih mudah untuk mencocokan dengan pasien - Memiliki kelebihan dibanding dengan material lain - Memiliki modulus yang rendah - Penggunaan lapisan dapat dihindarkan - Korosi celah pada bagian sambungan - Co, Cr, Mo merupakan unsur beracun dirancang berdasar kebutuhan operasi - Dibutuhkan waktu 2 minggu tanpa pembebanan agar terjadi pertumbuhan tulang b. CoCrMo (Smooth) - Ketahanan penggunaan tinggi - Memiliki toleransi pembedahan yang tinggi - Bisa menyebabkan reaksi jaringan - Co, Cr, Mo merupakan unsur beracun memiliki modulus yang tinggi c. CoCrMo (Porous) - Memiliki ketahanan penggunaan yang tinggi - Tidak diperlukan lapisan untuk membuatnya menyatu dengan femur - Co, Cr, Mo merupakan unsur beracun - Memiliki modulus yang tinggi - Dibutuhkan waktu 2 minggu tanpa pembebanan agar terjadi pertumbuhan tulang d. Ti6A14V (Porous) - Tidak diperlukan lapisan untuk membuatnya menyatu dengan femur - Memiliki modulus yang rendah - Toxicity sangat rendah - Memiliki ketahanan penggunaan yang rendah - Dibutuhkan waktu 2 minggu tanpa pembebanan agar terjadi pertumbuhan tulang e. Ti6A14V (Smooth) - Memiliki toleransi pembedahan yang lebih besar - Toxicity sangat rendah - Memiliki ketahanan penggunaan yang rendah kemungkinan adanya reaksi jaringan f. 316L Stainless Steel (Smooth) - Harga murah mudah untuk diproduksi - Toleransi pembedahan besar - Banyak penelitian mendalam tentang specimen ini - Korosif - Mudah mengalami retak lelah - Modulus sangat tinggi - Memungkinkan adanya reaksi jaringan Perlu diperhatikan dalam penggunaan metal sebagai implan ada beberapa unsur yang sangat dihindari penggunaannya apabila kadarnya melebihi ambang batas dikarenakan unsur tersebut beracun terhadap tubuh. 2. Polimer 4 Polimer adalah rangkaian panjang dari material dengan berat molekul tinggi yang terdiri dari pengulangan unit monomer. Polimer memiliki sifat fisik yang mendekati jaringan halus, oleh karena itu polimer banyak digunakan untuk menggantikan kulit, tendon, tulang rawan, pembuluh darah dll. Polimer mengalami degradasi pada lingkungan tubuh dikarenakan faktor biokimia dan mekanik. Hal ini menyebabkan adanya serangan ion, pembentukan ion hidroksil dan terlarutnya oksigen sehingga terjadi iritasi pada jaringan dan menurunnya properti mekanik. 3. Keramik Keramik adalah senyawa inorganik yang dalam biomaterial diklasifikasikan menjadi 5 kategori berdasarkan karakter makroskopis permukaan ataupun stabilitas kimia pada lingkungan tubuh yaitu: karbon, alumina, zirconia, keramik gelas dan kalsium fosfat. Keterbatasan dari keramik adalah kekuatan tarik dan ketangguhan akan patah yang rendah sehingga aplikasinya terbatas. Hasil dari tes ex-vivo mengindikasikan bahwa keramik gagal berikatan karena lemahnya jaringan yang terbantuk pada system. 5 Pemeriksaan Penunjang Secara umum, pemeriksaan laboratorium atau diagnostik sangat penting dilakukan untuk membantu menentukan diagnosa, memantau perjalanan penyakit serta menentukan prognosa. Informasi yang bermanfaat tentang pasien ortopedi dapat diperoroleh dari berbagai prsedur diagnostik. Masing-masing prosedur mungkin tidak diindikasikan untuk semua pasien. Akan tetapi, secara umum pemeriksaan yang spesifik menunjukkan data yang paling penting mengenai kondisi pasien. Pembagian pemeriksaan diagnostik dibagi menjadi pemeriksaan diagnosik noninvasif dan invasif. 1. Pemeriksaan diagnostik noninvasif antara lain rontgen, MRI, dan CT. 2. Pemeriksaan diagnostik invasif antara lain antrogram 3. Mielogram 4. Skan tulang 5. Aspirasi sendi 6. Biopsi 7. Artroskopi 8. Elektromiografi 9. Pemeriksaan laboratorium rutin Pemeriksaan darah rutin, seperti hitung darah lengkap, kadar elektrolit serum, dan pemeriksaan pembekuan darah, sering diperlukan untuk 6 pasien ortopedi. Pemeriksaan diagnostik khusus akan dilakukan sesuai dengan kondisi medis pasien dan diagnosis yang spesifik. Komplikasi Tingkat komplikasi setelah operasi penggantian pinggul rendah. Komplikasi serius, seperti infeksi sendi, terjadi pada kurang dari 2% pasien. Komplikasi medis utama, seperti serangan jantung atau stroke, bahkan terjadi lebih jarang. Namun, penyakit kronis dapat meningkatkan potensi komplikasi. Meskipun jarang, ketika terjadi komplikasi mereka dapat memperpanjang atau membatasi sembuh total. Gumpalan darah di pembuluh darah di kaki atau panggul adalah komplikasi paling umum dari operasi penggantian pinggul. Dokter bedah ortopedi Anda mungkin akan meresepkan satu atau lebih tindakan untuk mencegah penggumpalan darah yang terbentuk di vena ekstremitas bawa. Komplikasi lain seperti dislokasi, saraf dan cedera pembuluh darah, perdarahan, fraktur, dan kekakuan dapat terjadi. Selain itu, aspek-aspek yang banyak menyebabkan kegagalan sistem sambungan tulang pinggul buatan antara lain: a. Alergi Daya tahan dan kekebalan tubuh manusia berbeda-beda. Dalam pemasangan sambungan tulang pinggul buatan harus juga diperhatikan efek dari material penyusun terhadap tubuh pasien. b. Infeksi Dalam penanaman sambungan tulanng pinggul sangatlah penting menjaga kehigienisan baik pada alat yang digunakan maupun sambungan tulang pinggul buatan itu sendiri. Infeksi karena kuman maupun bakteri akan mempercepat kegagalan penanaman sambungan tulang pinggul buatan. c. Kesalahan pemasangan Penanaman sambungan tulang pinggul buatan dibutuhkan ketelitian pemasangan yang sangat ekstra. Kesalahan posisi pemasangan akan semakin membuat keausan yang lebih cepat atau mengurangi kestabilan sistem. d. Load Load atau pembebanan dari tubuh akan mempengaruhi kekuatan system artificial hip joint. Femoral stemakan patah atau berubah bentuk jika pembebanan yang diberikan melebihi yield strength dari material femoral stem. Von Mises yang terukur dari hasil analisa akan menunjukkan distribusi tegangan dari femoral stem. e. Friction Friction yang tinggi akan menyebabkan cepatnya keausan pada ball bearing. Seperti halnya wear, friction yang tinggi juga menyebabkan ketidakstabilan sistem. Desain geometri dan material sangat berpengaruh terhadap friction. Radial clearance antara head dan cup akan menentukan maksimal atau tidaknya lubrikasi yang bekerja untuk mengurangi friksi ini. f. Tekanan kontak Tekanan kontak akan sangat berpengaruh pada lama tidaknya umur dari sambungan tulang pinggul buatan. Distribusi tekanan kontak yang terkonsentrasi 7 akan mempercepat keausan dari permukaan kontak. Perancangan desain dan material menentukan besar kecilnya tekanan kontak maksimum dan distribusi tekanan kontaknya. Persiapan Pra-operatif Beberapa hal yang perlu diperhatikan ssebelum dilakukannya operasi: 1. Beberapa hari sebelum operasi a. Pembayaran b. Kebersihan : bersihkan rumah termasuk lakukan “Home Changes” c. Kebutuhan : beli makanan/perlengkapan yang dapat digunakan setelah pulang ke rumah pasca operasi. d. Infeksi : beritahu pihak kesehatan yang akan melakukan operasi jika terjadi infeksi pada bagian tubuh seperti kuli, gigi, dll. e. Transportasi : pasien yang telah menjalani hip joint replacement tidak diperbolehkan untuk mengendarai kendaraannya sendiri, pastikan kursi penumpang dapat diubah posisi, posisi lutut harus lebih rendah dari panggul. 2. 1 hari sebelum operasi a. Dilarang makan/minum stelah diinstruksikan b. Dilarang membawa obat sendiri c. Mandi, dilarang memakai lotion/bedak, pakai baju bersih sehabis dicuci. d. Tidur nyenyak saat malam. Adapun perawatan yang perlu dilakukan selama pre operasi adalah: 1. Menilai pengetahuan pasien dan pemahaman tentang prosedur operasi. Memberikan penjelasan lebih lanjut dan klarifikasi yang diperlukan. Pentingnya pasien memiliki pemahaman yang jelas tentang prosedur pembedahan dan hasil yang diharapkan. 2. Pengetahuan mengurangi kecemasan dan meningkatkan kemampuan pasien untuk membantu dengan prosedur perawatan pasca-operasi. 3. Mendapatkan riwayat perawatan dan penilaian fisik, termasuk rentang gerak sendi yang terkena. Informasi ini tidak hanya memungkinkan perawat untuk memberikan perawatan sesuai dengan kebutuhan individu tetapi juga berfungsi sebagai dasar untuk perbandingan penilaian pasca operasi. 4. Menjelaskan pembatasan aktivitas pasca operasi. Mengajarkan cara menggunakan tali overhead untuk mengubah posisi. Pasien yang belajar dan praktek teknik bergerak sebelum operasi dapat menggunakannya secara lebih efektif pada periode pasca operasi. 5. Memberikan atau memperkuat pengajaran latihan pasca operasi tertentu untuk sendi yang operasi akan dilakukan. Latihan diresepkan pasca operasi untuk : a. memperkuat otot menyediakan stabilitas bersama dan dukungan b. mencegah atrofi otot dan kontraktur sendi c. mencegah stasis vena dan kemungkinan tromboemboli. 6. Ajarkan prosedur kebersihan pernapasan seperti penggunaan insentif spirometri, batuk, dan pernapasan dalam. Memadai pernapasan kebersihan sangat penting untuk semua pasien menjalani penggantian sendi untuk mencegah komplikasi pernafasan 8 berhubungan dengan tidak bergerak dan efek dari anestesi. Selain itu, banyak pasien menjalani penggantian sendi total tua dan mungkin memiliki mengurangi clearance mukosiliar. 7. Diskusikan tindakan pengendalian nyeri pasca operasi, termasuk penggunaan pasiendikendalikan analgesia (PCA) atau infus epidural yang sesuai. Hal ini penting bagi pasien untuk memahami tujuan dan penggunaan langkah pengendalian nyeri pasca operasi untuk memungkinkan awal mobilitas dan mengurangi komplikasi yang terkait dengan imobilitas. 8. Ajari atau menyediakan resep persiapan kulit pra operasi seperti mandi, shampo, dan menggosok kulit dengan larutan antibakteri. Langkah-langkah ini membantu mengurangi bakteri transien yang dapat diperkenalkan ke dalam situs bedah. 9. Administer intravena antibiotik seperti yang diperintahkan. Antibiotik terapi dimulai sebelum atau selama operasi dan dilanjutkan pasca operasi untuk mengurangi risiko infeksi. Asuhan Keperawatan Pre-Op Pengkajian 1. Identitas Klien : Nama, jenis kelamin, umur, alamat, agama, bahasa yang dipakai, status perkawinan, pendidikan, pekerjaan, asuransi, golongan darah, no. register, tanggal MRS, diagnosa medis. 2. Keluhan Utama : rasa nyeri, nyeri tersebut bisa akut atau kronik tergantung dan lamanya serangan. 3. Riwayat Penyakit Sekarang Pengumpulan data yang dilakukan untuk menentukan sebab dari penggantian panggul total, yang nantinya membantu dalam membuat rencana tindakan terhadap klien. Ini bisa berupa kronologi terjadinya penyakit tersebut sehingga nantinya bisa ditentukan kekuatan yang terjadi dan bagian tubuh mana yang terkena. Selain itu, dengan mengetahui mekanisme terjadinya kecelakaan bisa diketahui luka kecelakaan yang lain. 4. Riwayat Penyakit Dahulu Penyakit-penyakit tertentu seperti kanker tulang dan penyakit paget’s yang menyebabkan fraktur patologis yang sering sulit untuk menyambung. Selain itu, penyakit diabetes dengan luka di kaki sangat beresiko terjadinya osteomyelitis akut maupun kronik dan juga diabetes menghambat proses penyembuhan tulang. 5. Riwayat Penyakit Keluarga 9 Penyakit keluarga yang berhubungan dengan penyakit tulang merupakan salah satu faktor predisposisi terjadinya fraktur sehingga diperlukan penggantian panggul total, seperti diabetes, osteoporosis yang sering terjadi pada beberapa keturunan, dan kanker tulang yang cenderung diturunkan secara genetik (Ignatavicius, Donna D, 1995). 6. Riwayat Psikososial Merupakan respons emosi klien terhadap penyakit yang dideritanya dan peran klien dalam keluarga dan masyarakat serta respon atau pengaruhnya dalam kehidupan sehariharinya baik dalam keluarga ataupun dalam masyarakat (Ignatavicius, Donna D, 1995). 7. Pola-Pola Fungsi Kesehatan : - Pola Persepsi dan Tata Laksana Hidup Sehat - Pola Nutrisi dan Metabolisme - Pola Eliminasi - Pola Tidur dan Istirahat - Pola Aktivitas - Pola Hubungan dan Peran - Pola Persepsi dan Konsep Diri - Pola Sensori dan Kognitif - Pola Reproduksi Seksual - Pola Penanggulangan Stress - Pola Tata Nilai dan Keyakinan Pemeriksaan fisik : Gambaran Umum Keadaan Loka l Pemeriksaan Diagnostik Pemeriksaan Radiologi : sinar rontgen (x-ray), Tomografi, Myelografi, Arthrografi dan Computed Tomografi-Scanning Pemeriksaan Laboratorium Analisa data : Data yang telah dikumpulkan kemudian dikelompokkan dan dianalisa untuk menemukan masalah kesehatan klien. Untuk mengelompokkannya dibagi menjadi dua data yaitu, data sujektif dan data objektif, dan kemudian ditentukan masalah keperawatan yang timbul. 8. 9. Diagnosa Keperawatan Diagnosa yang muncul pada pasien dengan rekonstruksi berdasarkan rumusan diagnosa keperawatan menurut NANDA (2006) antara lain : 10 1. Ansietas berhubungan dengan prosedur penggantian panggul total. 2. Kurang pengetahuan berhubungan dengan prosedur penggantian panggul total. 3. Nyeri berhubungan dengan penggantian sendi panggul total 4. Nyeri berhubungan dengan terputusnya kontinuitas jaringan. Intervensi Keperawatan Diagnosa 1 : Ansietas berhubungan dengan prosedur penggantian panggul total. NOC : - Anxiety Control - Aggression Control - Coping - Impulse Control Kriteria hasil : 1. 2. 3. 4. Klien mampu mengidentifikasi dan mengungkapkan gejala cemas Mengidentifikasi, mengungkapkan, dan menunjukkan teknik untuk mengontrol cemas Vital sign (TD, nadi, respirasi) dalam batas normal Postur tubuh, ekspresi wajah, bahasa tubuh, dan tingkat aktivitas menunjukkan berkurangnya kecemasan. 5. Menunjukkan peningkatan konsenrtasi dan akurasi dalam berpikir 6. Menunjukkan peningkatan fokus eksternal NIC : 1. Gunakan pendekatan yang menenangkan 2. Nyatakan dengan jelas harapan terhadap pelaku pasien 3. Jelaskan semua prosedur dan apa yang dirasakan selama prosedur 4. Pahami prespektif pasien terhdap situasi stres 5. Temani pasien untuk memberikan keamanan dan mengurangi takut 6. Berikan informasi faktual mengenai diagnosis, tindakan prognosis 7. Dorong keluarga untuk menemani anak 8. Lakukan back / neck rub 9. Dengarkan dengan penuh perhatian 10. Identifikasi tingkat kecemasan 11. Bantu pasien mengenal situasi yang menimbulkan kecemasan 12. Dorong pasien untuk mengungkapkan perasaan, ketakutan, persepsi 13. Instruksikan pasien menggunakan teknik relaksasi 14. Berikan obat untuk mengurangi kecemasan. Diagnosa 2 : Kurang pengetahuan berhubungan dengan prosedur penggantian panggul total. 11 NOC : - Knowledge : Desease Process - Knowlwdge : Health Behavior - Knowledge : Infection Control Kriteria Hasil : 1. Pasien dan keluarga menyatakan pemahaman tentang penyakit, kondisi, prognosis, dan program pengobatan 2. Pasien dan keluarga mampu melaksanakan prosedur yang dijelaskan dengan benar 3. Pasien dan keluarga mampu menjelaskan kembali apa yang dijelaskan perawat/ tim kesehatan. NIC : 1. Berikan penilaian tentang tingkat pengetahuan pasien tentang proses penyakit yang spesifik 2. Jelaskan patofisiologi dari penyakit dan bagaimana hal ini berhubungan dengan anatomi dan fisiologi, dengan cara yang tepat. 3. Gambarkan tanda dan gejala yang biasa muncul pada penyakit, dengan cara yang tepat 4. Gambarkan proses penyakit, dengan cara yang tepat 5. Identifikasi kemungkinan penyebab, dengna cara yang tepat 6. Sediakan informasi pada pasien tentang kondisi, dengan cara yang tepat 7. Hindari jaminan yang kosong 8. Sediakan bagi keluarga atau SO informasi tentang kemajuan pasien dengan cara yang tepat 9. Sediakan informasi tentang pengukuran diagnostik yang tersedia, dengan tepat. 10. Diskusikan perubahan gaya hidup yang mungkin diperlukan untuk mencegah komplikasi di masa yang akan datang dan atau proses pengontrolan penyakit 11. Diskusikan pilihan terapi atau penanganan 12. Gambarkan rasional rekomendasi manajemen terapi/penanganan 13. Dukung pasien untuk mengeksplorasi atau mendapatkan second opinion dengan cara yang tepat atau diindikasikan 14. Eksplorasi kemungkinan sumber atau dukungan, dengan cara yang tepat 15. Rujuk pasien pada grup atau agensi di komunitas lokal, dengan cara yang tepat 16. Instruksikan pasien mengenai tanda dan gejala untuk melaporkan pada pemberi perawatan kesehatan, dengan cara yang tepat Diagnosa 3 : Nyeri berhubungan dengan penggantian sendi panggul total Sasaran : peredaan nyeri Kriteria hasil : 12 1. 2. 3. 4. Pasien menjelaskan tentang ketidaknyamanannya Mengekspresikan rasa percaya diri dalam usaha mengontrol nyeri Mengungkapkan adanya pengurangan nyeri Nampak nyaman dan santai 5. Menggunakan upaya fisik, psikologis dan farmakologis ketidaknyamanan. Intervensi : untuk mengurangi 1. Kaji pasien mengenal adanya nyeri 2. Minta pasien menerangkan ketidaknyamanan 3. Pahami adanya nyeri; menginformasikan kepada pasien macam-macam analgetik dan relaksan otot yang tersedia 4. Gunakan teknik modifikasi nyeri: - Menggunakan analgetik - Mengubah posisi dalam batas yang diperbolehkan - Memodifikasi lingkungan - Memberitahu dokter bedah bila perlu 5. Mengevaluasi dan mencatat ketidaknyamanan dan kefektifan teknik memodifikasi nyeri. Diagnosa 4 : Nyeri berhubungan dengan terputusnya kontinuitas jaringan. NOC : - Level Nyeri - Kontrol Nyeri Kriteria Hasil : 1. Mampu mengontrol nyeri (tahu penyebab nyeri, mampu menggunakan tehnik nonfarmakologi untuk mengurangi nyeri, mencari bantuan) 2. Melaporkan bahwa nyeri berkurang dengan menggunakan manajemen nyeri 3. Mampu mengenali nyeri (skala, intensitas, frekuensi dan tanda nyeri) 4. Menyatakan rasa nyaman setelah nyeri berkurang 5. Tanda vital dalam rentang normal NIC: Manajemen nyeri 1. Lakukan pengkajian nyeri secara komprehensif termasuk lokasi, karakteristik, durasi, frekuensi, kualitas dan faktor presipitasi 2. Observasi reaksi nonverbal dari ketidaknyamanan 3. Gunakan teknik komunikasi terapeutik untuk mengetahui pengalaman nyeri pasien 4. Kaji kultur yang mempengaruhi respon nyeri 5. Evaluasi pengalaman nyeri masa lampau 6. Evaluasi bersama pasien dan tim kesehatan lain tentang ketidakefektifan kontrol nyeri masa lampau 13 7. Bantu pasien dan keluarga untuk mencari dan menemukan dukungan 8. Kontrol lingkungan yang dapat mempengaruhi nyeri seperti suhu ruangan, pencahayaan dan kebisingan 9. Kurangi faktor presipitasi nyeri 10. Pilih dan lakukan penanganan nyeri (farmakologi, non farmakologi dan inter personal). 14