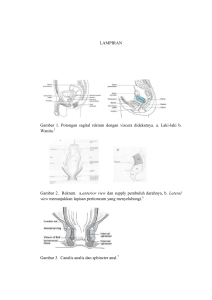
LAPORAN PENDAHULUAN ASUHAN KEPERAWATAN PADA KLIEN DENGAN HIRSCHPRUNG DISEASE DI RUANG PERINATOLOGI RSUD dr. SOEBANDI JEMBER Oleh: Diah Ayuningrum Amini, S.Kep NIM 202311101093 PROGRAM STUDI PENDIDIKAN PROFESI NERS FAKULTAS KEPERAWATAN UNIVERSITAS JEMBER 2021 Laporan Pendahuluan Asuhan Keperawatan Anak dengan Hirschprung Disease Oleh : Diah Ayuningrum Amini, S.Kep 1. Diagnosa Medis Hirschprung Disease 2. Proses Terjadinya Penyakit Hirschprung a. Pengertian Hirschprung Penyakit hirschprung atau yang juga disebut dengan megakolon konginetal adalah suatu kelainan bawaan berupa tidak adanya ganglion pada usus besar, mulai dari sfingter ani interna ke arah proksimal dan termasuk rectum yang tidak diketahui secara pasti penyebabnya. Gejala yang muncul pada penderita hirschprung yaitu gangguan pasase usus (PerMenKes, 2017). Sedangkan menurut Chhabra S., dkk (2019), kondisi penyakit hirschprung disebabkan karena kegagalan kolonisasi usus distal oleh saraf enterik prekursor selama perkembangan embrio pada usia kehamilan minggu ke-5 hingga ke-12. Pada kondisi normal, otot-otot yang ada di usus akan memeras dan mendorong feses (kotoran) secara ritmis melalui rektum, namun pada kasus penyakit hirschsprung saraf yang mengendalikan otot-otot ini (sel ganglion) hilang dari bagian usus sehingga tinja tidak dapat didorong melalui usus secara lancar. Akibat dari kondisi tersebut maka kotoran akan menumpuk di bagian bawah hingga menyebabkan pembesaran pada usus dan juga kotoran dapat menjadi keras kemudian membuat bayi tidak dapat BAB (RSUP dr. Sardjito, 2020). Pada bayi baru lahir dengan hirschprung, mekonium tidak dapat dikeluarkan dalam waktu 24-48 jam setelah kelahiran (Mayo Clinic, 2019). b. Epidemiologi Angka kejadian penyakit hirschsprung secara internasional adalah 1:1.500 sampai dengan 1:7.000 kelahiran hidup. Sedangkan insiden penyakit hirschsprung yang terjadi di Indonesia belum begitu jelas. Jika diperkirakan angka insiden yang dapat terjadi yaitu 1 diantara 5000 kelahiran hidup, maka dapat diprediksi dengan jumlah penduduk 220 juta dan tingkat kelahiran 35 per juta kelahiran, akan lahir 1400 bayi setiap tahunnya dengan penyakit hirschsprung. Di RSUPN Cipto Mangunkusomo Jakarta, ada 20 sampai 40 penderita penyakit Hirschsprung yang dirujuk setiap tahunnya (PerMenKes, 2017). Risiko tertinggi terjadinya penyakit Hirschprung biasanya pada pasien yang mempunyai riwayat keluarga penyakit hirschprung dan pada pasien penderita Syndrome Down, sekitar 5-15% dari pasien dengan penyakit hirschsprung juga memiliki trisomi 21. Kejadian pada bayi laki-laki lebih banyak dari pada perempuan dengan perbandingan 4:1 dan ada kenaikan insidensi pada kasus-kasus dengan faktor risiko familial yang rata-rata mencapai 6% (Mustaqqin dan Sari, 2011). c. Etiologi Kondisi penyakit hirschsprung dapat disebabkan oleh beberapa faktor menurut Suryandari (2018), yaitu terdiri dari: 1) Masa kehamilan Terjadinya gangguan pada proses migrasi sel-sel kristaneuralis yang menyebabkan terjadinya segmen usus yang aganglionik. 2) Penyebab genetik Mutasi genetik adalah salah satu faktor penyebab terjadinya penyakit hisprung. Mutasi genetik pada Ret proto-onkogen dan sel neurotrofik glial. 3) Kondisi terkait Sindrom Down, 5-15% pasien dengan penyakit hisprung juga mengalami trisomi 21. Sindrom Down adalah kelainan kromosom di mana ada tambahan salinan kromosom 21, dengan karakteristik fitur wajah, cacat jantung bawaan, dan keterlambatan perkembangan anak. Pada kasus ringan, kondisi hirschprung mungkin tidak terdeteksi sampai masa anak-anak. Seorang anak lebih berisiko terkena penyakit hirschprung jika ada riwayat genetik dengan kelainan tersebut. Hirschprung juga sering dikaitkan dengan penyakit sindrom Down. Anak laki-laki lebih cenderung mengalami penyakit hirschprung daripada anak perempuan (Stanford Children’s Health, 2016). d. Manifestasi Klinis Terdapat beberapa tanda dan gejala yang mungkin muncul pada penderita hirschprung yaitu(Hockenberry dkk, 2017; Luanne & Haile, 2017) : 1) Bayi Baru lahir Ditandai dengan kegagalan mengeluarkan mekonium dalam 24 hingga 48 jam setelah lahir, penolakan untuk memberi makan, muntah berwarna kehijauan dan terjadi distensi perut. 2) Masa bayi Ditandai mengalami kegagalan tumbuh/ failureto thrive (FTT), konstipasi, distensi perut, muntah terus menerus, demam dan diare. 3) Masa anak Ditandai mengalami sembelit, keluar kotoran seperti pita dan berbau busuk, distensi perut, terjadi peristaltik, teraba masa tinja, penampilan anak kurang gizi dan mengalami anemia. Komplikasi yang paling serius dan harus diwaspadai akibat dari penyakit hirschsprung biasanya adalah enterocolitis, prerforasi usus dan sepsis yang merupakan penyebab dari kematian. Manifestasi yang mungkin muncul pada penyakit hirschsprung dengan komplikasi enterokolitis yaitu distensi abdomen, demam dengan disertai diare berupa feses cair bercampur mukus dan berbau busuk, dengan atau tanpa darah dan umumnya berwarna kecoklatan (PerMenKes, 2017). e. Klasifikasi Kondisi pada penyakit hirschprung dapat dibedakan menjadi dua jenis, yatu terdiri dari: 1) Segmen pendek Segmen pendek aganglionisis dimulai dari anus hingga sigmoid, terjadi sekitar 70% dan sering ditemukan pada laki-laki. Pada tipe segmen pendek yang umum insidennya 5 kali lebih besar pada laki-laki dibandingkan dengan perempuan. 2) Segmen panjang Daerah aganglionisis bisa melampaui sigmoid, bahkan bisa mengenai seluruh kolon. Laki-laki dan perempuan memiliki peluang yang sama. f. Patofisiologi Penyakit hirschprung terjadi karena tidak adanya atau kekurangan selsel ganglion yang berasal dari puncak saraf. Pada kondisi normal, neuroblasts ditemukan di usus kecil pada minggu ke-7 kehamilan dan akan mencapai usus besar pada minggu ke-12 kehamilan. Kemungkinan yang dapat menjadi penyebabdari penyakit hirschsprung adalah kecacatan dalam migrasi neuroblast sehingga menyebabkan kegagalan turunnya neuroblast untuk berada di lokasinya yaitu di usus besar. Selain itu, terjadi kegagalan neuroblas untuk bertahan hidup, berkembang biak juga dapat menyebabkan gagalnya neuroblast turun kearah usus besar (Imseis dan Gariepy, 2012). Tidak adanya ganglion yang berada di pleksus auerbach yang terletak pada lapisan otot dan pleksus meissner pada submukosa, mengakibatkan hipertrofi pada serabut saraf dan terjadinya kenaikan kadar asetilkolinesterase. Enzim ini merupakan produksi serabut saraf secara spontan dari saraf parasimpatik ganglia otonom dalam mencegah akumulasi neurotransmiter asetilkolin pada neuromuskular junction. Ganguan inervasi parasimpatis ini akan menyebabkan incoordinate peristalsis, sehingga mengganggu propulsi isi usus. Obstruksi yang terjadi secara kronik akan menyebabkan distensi abdomen yang dapat beresiko terjadinya enterokolitis (PerMenKes, 2017). Kondisi tersebut juga dapat mengakibatkan bagian proksimal dari daerah transisi terjadi penebalan dan pelebaran dinding usus dengan penimbunan feses dan gas yang banyak (Wagner, 2018). Anak dengan hirschsprung memiliki risiko kondisi yang lebih serius seperti radang usus (enterokolitis) atau lubang di dinding usus (perforasi usus) dapat menyebabkan terjadinya infeksi serius dan mungkin berakibat kematian (NIH, 2019). g. Pemeriksaan Diagnostik Menurut PerMenKes (2017), terdapat beberapa pemeriksaan yang dapat dlakukan untuk mendeteksi penyakit hirschprung, yaitu: 1) Foto Polos Abdomen Foto polos abdomen dapat menyingkirkan diagnosis lain, seperti peritonitis intrauterin atau perforasi gaster. Foto polos abdomen dapat memperlihatkan loop distensi usus dengan penumpukan udara di daerah rektum. Pada hasil foto untuk penyakit hirschsprung pada neonatus cenderung akan menampilkan gambaran obstuksi usus letak rendah, meski pada bayi tidak selalu mudah untuk membedakan antara distensi usus halus dan usus besar. Sedangkan pada pasien bayi dan anak gambaran distensi kolon dan gambaran massa feses akan lebih jelas terlihat. Pengambilan foto pada posisi tengkurap kadang-kadang terlihat jelas bayangan udara dalam rektosigmoid dengan tanda-tanda klasik penyakit hirschsprung. 2) Barium Enema Pemeriksaan enema barium merupakan pemeriksaan diagnostik terpenting untuk mendeteksi penyakit hirschsprung. Pemeriksaan enema barium harus dikerjakan pada neonatus yang mengalami keterlambatan evakuasi mekonium dan disertai dengan distensi abdomen dan muntah hijau meskipun dengan pemeriksaan colok dubur gejala dan tanda-tanda obstruksi usus telah mereda atau menghilang. Tanda-tanda klasik radiografik yang khas untuk penyakit hirschsprung adalah: a) Segmen sempit dari sfingter anal dengan panjang tertentu. b) Zona transisi, daerah perubahan dari segmen sempit ke segmen dilatasi. c) Segmen dilatasi. Terdapat 3 jenis gambaran zona transisi yang dijumpai pada pemeriksaan barium enema, yatu: - Abrupt, perubahan mendadak - Cone, bentuk seperti corong atau kerucut - Funnel, bentuk seperti cerobong Penggunaan water-soluble contrast enema (WSCE) dapat memberikan hasil yang lebih sensitive dan spesifik untuk mendeteksi penyakit hirschprung. Pada pasien dengan perforasi usus, WSCE juga dapat memberikan hasil yang lebih baik dan bila terjadi ekstravasasi kontras karena sudah terjadi perforasi usus, tidak akan terjadi resiko seperti ekstravasasi barium yang sulit dibersihkan dan akan memberikan efek barium staining yang permanen pada pemeriksaan X-ray dikemudian hari. 3) Foto Retensi Barium Apabila dari foto barium enema tidak terlihat tanda-tanda khas HD, maka dapat dilanjutkan dengan foto retensi barium, yakni foto setelah 24-48 jam barium dibiarkan membaur dengan feces. Gambaran khasnya adalah terlihatnya barium yang membaur dengan feces kearah proksimal kolon. Sedangkan pada penderita yang bukan Hirschsprung namun disertai dengan obstipasi kronis, maka barium terlihat menggumpal di daerah rektum dan sigmoid. 4) Anal manometri (balon ditiupkan dalam rektum untuk mengukur tekanan dalam rektum) Sebuah balon kecil ditiupkan pada rektum. Ano-rektal manometri mengukur tekanan dari otot sfingter anal dan seberapa baik seorang dapat merasakan perbedaan sensasi dari rektum yang penuh. Pada anak-anak yang memiliki penyakit Hirschsprung otot pada rektum tidak relaksasi secara normal. Selama tes, pasien diminta untuk memeras, santai, dan mendorong. Tekanan otot spinkter anal diukur selama aktivitas. Saat memeras, seseorang mengencangkan otot spinkter seperti mencegah sesuatu keluar. Mendorong, seseorang seolah mencoba seperti pergerakan usus. Tes ini biasanya berhasil pada anak-anak yang kooperatif dan dewasa. 5) Biopsi rektum Pemeriksaan jenis ini merupakan tes paling akurat untuk penyakit Hirschsprung. Dokter mengambil bagian sangat kecil dari rektum untuk dilihat di bawah mikroskop. Anak-anak dengan penyakit Hirschsprung akan tidak memiliki sel-sel ganglion pada sampel yang diambil. Pada biopsi hisap, jaringan dikeluarkan dari kolon dengan menggunakan alat penghisap. Karena tidak melibatkan pemotongan jaringan kolon maka tidak diperlukan anestesi. Jika biopsi menunjukkan adanya ganglion, penyakit Hirschsprung tidak terbukti. Jika tidak terdapat sel-sel ganglion pada jaringan contoh, biopsi full-thickness biopsi diperlukan untuk mengkonfirmasi penyakit Hirschsprung. Pada biopsi full-thickness lebih banyak jaringan dari lapisan yang lebih dalam dikeluarkan secara bedah untuk kemudian diperiksai di bawah mikroskop. Tidak adanya sel-sel ganglion menunjukkan penyakit Hirschsprung. 6) Pemeriksaan Genetik Minimal terdapat 12 gen yang dianggap berperan terhadap terjadinya penyakit hirschsprung, yaitu RET, GDNF, NRTN, SOX10, EDNRB, EDN3, ECE1, ZFHX1B, TCF4, PHOX2B, KBP1, dan L1CAM. Namun, mutasi pada gen-gen di atas hanya ditemukan pada 21% pasien penyakit hirschsprung. Sebaliknya, polimorfisme pada intron 1 gen RET (rs2435357) ditemukan pada hampir 80% pasien hirschsprung, sehingga polimorfisme ini dianggap sebagai faktor risiko mayor untuk terjadinya penyakit hirschsprung. 7) Laboratorium a) Kimia Darah : Pada kebanyakan pasien temuan elektrolit dan panel renal biasanya dalam batas normal. Anak dengan diare memiliki hasil yang sesuai dengan dehidrasi. Pemeriksaan ini dapat membantu mengarahkan pada penatalaksanaan cairan dan elektrolit. b) Darah Rutin : Pemeriksaan ini dilakukan untuk mengetahui hematokrit dan platelet preoperatif. c) Profil Koagulasi : Pemeriksaan ini dilakukan untuk memastikan tidak ada gangguan pembekuan darah yang perlu dikoreksi sebelum operasi dilakukan. h. Penanganan Terdapat beberapa tatalaksana dari penyakit hirschsprung yang dapat dilakukab baik secara medis maupun non medis, yaitu: 1) Dekompresi Dekompresi dilakukan bila terdapat perut kembung dan muntah berwarna hijau dengan pemasangan pipa orogaster/nasogaster dan pipa rektum serta dilakukan irigasi feces dengan menggunakan NaCl 0.9% 10-20 cc/kgBB, bila irigasi efektif dapat dilanjutkan sampai cairan yang keluar relatif bersih (PerMenKes, 2017). 2) Perbaikan Keadaan Umum a) Resusitasi cairan dan koreksi elektrolit b) Antibiotic spectrum luas untuk mencegah sepsis c) Rehabilitasi nutrisi (PerMenKes, 2017). 3) Penatalaksanaan Medis a) Prosedur Penarikan Usus (laparoscopic pull-throught) Pada prosedur ini dokter akan memotong dan membuang bagian usus besar yang tidak memiliki saraf, kemudian menyambung usus yang sehat langsung ke anus (Holcomb,2010). b) Prosedur Swenson Tujuan swenson pull-through adalah untuk menghilangkan seluruh kolon aganglionik, dengan end-to-end anastomosis di atas anal sphingter. operasi awalnya dilakukan melalui laparotomi, dengan anatomosis dilakukan perineum setelah mengalami rektum aganglionik (Holcomb,2010). c) Prosedur Soave Prosedur Soave melibatkan reseksi mukosa dan submukosa rektum dan menarik melalui ganglion usus normal melalui manset berotot aganglionik rektum. Itu diperkenalkan pada 1960-an dan awalnya tidak termasuk bergabung secara formal. Itu tergantung pada pembentukan jaringan parut antara segmen pull-through dan usus aganglionik sekitarnya (Holcomb,2010). d) Prosedur Duhamel Prosedur duhamel adalah tindakan operasi yang memotong usus besar yang tidak memiliki saraf dan pembuluh darah, lali menyambung usus besara yang memiliki saraf dengan stapler linear untuk membuat lumen baru(Holcomb,2010). 4) Penatalaksanaan Non Medis Berikut adalah gaya hidup dan pengobatan rumahan yang dapat digunakan untuk mengatasi hirschsprung: a) Memberikan makanan berserat tinggi Apabila anak makan makanan yang padat, berikan makanan berserat tinggi. Seperti gandum utuh, buah-buahan dan sayuran serta batasi roti tawar dan makanan berserat rendah lainnya. Karena peningkatan makanan berserat tinggi secara tiba-tiba dapat memperburuk sembelit pada awalnya, berikan makanan berserat tinggi secara perlahan. b) Tingkatkan cairan Dorong anak untuk minum lebih banyak air. Apabila sebagian atau seluruh usus besar anak diangkat, anak mungkin akan mengalami kesulitan menyerap cukup air. Minum lebih banyak air dapat membantu anak tetap terhidrasi, yang dapat membantu meringankan sembelit. c) Dorong anak untuk aktif secara fisik: Aktivitas aerobik harian dapat membantu buang air secara rutin. d) Laksatif Apabila anak tidak merespon atau tidak dapat mentolerir peningkatan serat, air atau aktivitas fisik, laksatif tertentu – obat untuk membantu buang air besar- dapat membantu mengurangi sembelit. 3. Pathway Tidak adanya segmen aganglionic Tidak adanya atau kekurangan sel-sel ganglion parasimpatik otonom Penyakit Hirschprung Hipertrofi otot kolon pada sub proksimal (zona peralihan antara usus dan persyarafan) Kegagalan springter anal internal relaksasi Respon keluarga & anak terhadap hospitalisasi Motilitas usus menurun Respon psikologis perawatan dan pengobatan Kolon distal berdilatasi Terjadi konstipasi atau obstipasi Ansietas Akumulasi feses dan gas Mikroorganisme berkembang biak di kolon Gangguan pada usus besar Tindakan operasi Akumulasi enterocolitis Gerakan peristaltik tidak teratur Luka terbuka (terpasang stoma) Tidak dapat mendorong yang dicerna Terputusnya kontinuitas jaringan Diare Resiko ketidakseimbangan elektrolit Resiko Infeksi Kerusakan integritas kulit/ jaringan Tidak dapat mendorong yang dicerna Penekanan organ paru-paru Hipertrofi otot kolon dan distensi abdomen Hambatan upaya napas Gangguan gastrointestinal Pola Napas Tidak Efektif Perut terasa kembung, mual, muntah Intake nutrisi inadekuat, kehilangan cairan dan elektrolit Defisit nutrisi Terputusnya kontinuitas jaringan Merangsang saraf neurotransmitter Nyeri akut Resiko Aspirasi 4. Asuhan keperawatan a. Pengkajian Anamnesa 1) Identitas klien Meliputi nama, umur (kebanyakan terjadi pada bayi aterm), jenis kelamin (lebih banyak laki–laki dari pada perempuan), pendidikan, alamat, pekerjaan, agama, suku bangsa, tanggal dan jam MRS, nomor registrasi, dan diagnosis medis. 2) Keluhan utama Klien Masalah yang dirasakan klien yang sangat mengganggu pada saat dilakukan pengkajian, pada klien Hirschsprung distensi abdomen. Masalah yang dirasakan klien yang sangat mengganggu pada saat dilakukan pengkajian, pada klien Hirschsprung misalnya, sulit BAB, distensi abdomen, kembung, muntah. 3) Riwayat kesehatan sekarang Yang diperhatikan adanya keluhan mekonium keluar setelah 24 jam setelah lahir, distensi abdomen dan muntah hijau atau fekal. 4) Riwayat kesehatan masa lalu a) Riwayat Antenatal Care: pemeriksaan yang dilakukan pada setiap trimester (apakah rutin dilakukan, dimana, siapa yang memeriksa), pemeriksaan penunjang (seperti USG), TBJ: <3000gram, penyulit selama kehamilan b) Riwayat intranatal: aterm, BBL <3000gram c) Riwayat Post natal: meconium keluar > 24jam, muntah berwarna hijau, terlihat distensi abdomen, konstipasi, kemungkinan dapat terjadi enterokolitis 5) Riwayat Nutrisi Makan dan minum berkurang, nafsu makan menurun karena merasa mual dan muntah serta adanya distensi abdomen. 6) Riwayat psikologis Pada anak yang dirawat di rumah sakit cenderung mengalami stress karena hospitalisasi 7) Riwayat kesehatan keluarga Apakah ada anggota keluarga menderita penyakit yang sama 8) Riwayat sosial Tidak terganggu 9) Riwayat tumbuh kembang Proses perkembangan tidak mengalami gangguan. Proses pertumbuhan kemungkinan mengalami keterlambatan akibat asupan nutrisi yang kurang disebabkan oleh nafsu makan anak menurun karena merasa mual, muntah dan begah. 10) Riwayat kebiasaan sehari-hari Kebutuhan istirahat dan aktifitas terganggu, anak menjadi sering rewel karena keluhan sakit perut Pemeriksaan Fisik 1) Breathing (B1) Terlihat otot bantu pernapasan, pernapasan cuping hidung, respiration rate meningkat, anak mengeluh sesak, suara napas vesikuler. 2) Blood (B2) Nadi dalam batas normal, tidak teraba pembesaran jantung, palpasi jantun redup, auskultasi S1 S2 tunggal. Terdapat kemungkinan kenaikan suhu apabila telah terjadi enterokolitis 3) Brain (B3) Kesadaran compos mentis, tidak terdapat gangguan pada system syaraf 4) Bladder (B4) Dalam batas normal 5) Bowel (B5) Pasien atau keluarga mengeluhkan pasien tidak bisa BAB, terlihat adanya distensi abdomen, perut kembung, bising usus menurun, terdapat nyeri tekan, pasien mengalami muntah (frekuensi dan karakteristik muntah), adanya kram, tenderness. 6) Bone (B6) Keterlambatan pertumbuhan tulang akibat asupan nutrisi berkurang. b. Diagnosa Keperawatan 1) Konstipasi (D.0049) b.d penyakit hirsprung 2) Defisit nutrisi (D.0019) b.d enterokolitis 3) Resiko ketidakseimbangan elektrolit (D.0037) d.d disfungsi regulasi endokrin 4) Nyeri akut (D.0077) b.d agen pencedera fisik (prosedur operasi) 5) Gangguan integritas kulit/jaringan (D.0129) b.d luka post operasi 6) Resiko infeksi (D.0142) d.d tindakan invasif 7) Ansietas (D.0080) b.d kondisi diagnosis penyakit b. Intervensi Keperawatan Diagnosa No. keperawatan (SDKI) 1. Konstipasi (D.0049) Tujuan dan kriteria hasil (SLKI) Intervensi (SIKI) Konstipasi tidak dirasakan kembali setelah diberikan asuhan keperawatan selama …x24 jam, dengan kriteria hasil: Eliminasi Fekal (L.04033) 1. Distensi abdomen menurun 2. Teraba massa pada rektal hilang 3. Nyeri abdomen menurun 4. Kram abdomen menurun 5. Peristaltik usus membaik 6. Keluhan defekasi lama dan sulit menurun 7. Mengejan saat defekasi menurun Manajemen eliminasi fekal (I.04151) Observasi 1. Monitor BAB (mis. warna, frekuensi, konsistensi dan volume) 2. Monitor tanda dan gejala diare, konstipasi atau impaksi 3. Identifikasi masalah usus (periksa pergerakkan usus, tanda dan gejala ruptur usus) 4. Identifikasi pengobatan yang berefek pada kondisi gastrointestinal Terapeutik 5. Berikan air hangat setelah makan 6. Jadwalkan waktu defekasi bersama pasien 7. Sediakan makanan tinggi serat Edukasi 8. Jelaskan jenis makanan yang membantu meningkatkan keteraturan peristaltik usus 9. Anjurkan pengurangan asupan makanan yang meningkatkan pembentukan gas 10. Anjurkan meningkatkan asupan cairan Kolaborasi 11. Kolaborasi pemberian obat supositoria, jika perlu 2. Defisit (D.0019) nutrisi Nutrisi pasien terpenuhi sesuai kebutuhan setelah Manajemen nutrisi (I.03119) diberikan asuhan keperawatan selama …x24 Observasi jam, dengan kriteria hasil: : 1. Identifikasi status nutrisi 2. Identifikasi alergi dan intolerasi makanan Fungsi gastrointestinal (L.03019) 1. Toleransi terhadap makanan membaik 3. Identifikasi makanan yang disukai pasien 2. Nafsu makan meningkat 4. Identifikasi kebutuhan kalori dan jenis nutrien 3. Mual menurun 5. Identifikasi perlunya penggunaan selang 4. Muntah menurun nasogastrik 5. Dispepsia menurun 6. Monitor asupan makanan 7. Monitor berat badan Status nutrisi (L.03030) 6. Porsi makan yang dihabiskan meningkat 8. Monitor hasil pemeriksaan laboratorium 7. Rasa cepat kenyang menurun Terapeutik 8. Diare tidak ada 9. Lakukan oral hygine sebelum makan, jika perlu 10. Berikan makanan tinggi serat untuk mencegah konstipasi 11. Berikan makanan tinggi protein dan kalori 12. Berikan suplemen makanan, jika perlu Edukasi 13. Anjurkan posisi duduk jika pasien mampu 14. Ajarkan diet yang diprogramkan Kolaborasi 3. Resiko ketidakseimbangan elektrolit (D.0037) 15. Kolaborasi pemeberian medikasi sebelum makan (mis. pereda nyeri, antiemetik), jika perlu 16. Kolaborasi dengan ahli gizi untuk menentukan jumlah kalori dan jenis nutrien yang dibutuhkan Resiko ketidakseimbangan elektrolit teratasi Manajemen elektrolit (I.03102) setelah diberikan asuhan keperawatan selama Observasi …x24 jam, dengan kriteria hasil: 1. Identifikasi tanda dan gejala ketidakseimbangan kadar elektrolit Keseimbangan cairan (L.03028) 1. Kelembapan membran mukosa meningkat 2. Identifikasi penyebab ketidakseimbangan 2. Edema menurun elektrolit 3. Asites menurun 3. Identifikasi kehilangan elektrolit melalui cairan 4. TD membaik (mis. diare) 5. Mata cekung membaik 4. Monitor kadar elektrolit 6. Turgor kulit membaik 5. Monitor efek samping pemberian elektrolit 7. Berat badan membaik Terapeutik 6. Berikan cairan sesuai kebutuhan pasien jika perlu 7. Berikan diet yang tepat (mis. tinggi kalium, rendah natrium) Edukasi 8. Jelaskan jenis, penyebab dan penanganan ketidakseimbangan elektrolit Kolaborasi 9. Kolaborasi pemberian suplemen elektrolit (mis. oral, IV, NGT) sesuai indikasi 4. Nyeri (D.0077) 5. Gangguan integritas kulit/jaringan (D.0129) akut Nyeri yang dirasakan pasien berkurang setelah diberikan asuhan keperawatan selama …x24 jam, dengan kriteria hasil: Tingkat nyeri (L.08066) 1. Keluhan nyeri menurun 2. Nampak wajah meringis tidak ada 3. Sikap protektif pada area yang dirasa nyeri menurun 4. Kesulitan tidur menurun 5. Ketegangan otot menurun 6. Mampu mobilisasi atau beraktifitas meningkat 7. Pola tidur membaik Pemberian Analgesik (I.08243) Observasi 1. Identifikasi karakteristik nyeri 2. Identifikasi riwayat alergi obat 3. Identifikasi kesesuaian jenis analgesik dengan tingkat keparahan nyeri Terapeutik 4. Tetapkan target efektifitas analgesik untuk mengoptimalkan respons pasien 5. Dokumentasikan respon terhadap efek analgesik dan efek yang tidak diinginkan Edukasi 6. Jelaskan efek terapi dan efek samping obat Kolaborasi 7. Berkolaborasi pemberian dosis dan jenis analgesik Nyeri pasien hilang dan kemerahan pada luka Perawatan luka (I.14564) mereda setelah diberikan asuhan keperawatan Observasi selama …x24 jam, dengan kriteria hasil: 1. Monitor karakteristik luka (mis. drainase, warna, ukuran dan bau) Integritas kulit dan jaringan (L.14125) 2. Monitor tanda-tanda infeksi 1. Perfusi jaringan meningkat Terapeutik 2. Perdarahan menurun 3. Lepaskan balutan dan plester secara perlahan 3. Suhu kulit membaik 4. Nekrosis tidak ada 6. Resiko (D.0142) 4. Ganti balutan sesuai jumlah eksudat 5. Bersihkan dengan cairan NaCl / pembersih nontoksi sesuai kebutuhan Pemulihan pasca bedah (L.14129) 5. Area luka operasi membaik 6. Pasang balutan sesuai jenis luka 6. Mobilitas meningkat 7. Pertahankan teknik steril saat melakukan 7. Kemampuan melakukan perawatan diri perawatan luka meningkat Edukasi 8. Jelaskan tanda dan gejala infeksi 9. Anjurkan mengkonsumsi makanan tinggi kalori dan protein 10. Ajarkan prosedur perawatan luka secara mandiri Kolaborasi 11. Kolaborasi pemberian antibiotik infeksi Resiko infeksi teratasi setelah diberikan asuhan Pencegahan infeksi (I.14539) keperawatan selama …x24 jam, dengan kriteria Observasi hasil: 1. Monitor tanda dan gejala infeksi lokal dan sistemik Tingkat infeksi (L.14137) Terapeutik 1. Demam menurun 2. Berikan perawatan kulit 2. Nyeri menurun 3. Cuci tangan sebelum dan sesudah kontak dengan 3. Personal hygine meningkat pasien serta lingkungan pasien 4. Kemerahan menurun 4. Pertahankan teknik aseptic Edukasi Status imun (L.14133) 5. Ajarkan cara mencuci tangan dengan benar 5. Sel darah putih membaik 7. Ansietas (D.0080) 6. Integritas kuli meningkat 6. Anjurkan meningkatkan asupan nutrisi 7. Suhu tubuh membaik dalam rentang normal 7. Anjurkan meningkatkan asupan cairan Ansietas teratasi setelah diberikan asuhan Reduksi ansietas (I.09314) keperawatan selama …x24 jam Observasi 1. Monitor tanda-tanda ansietas (verbal dan KH : nonverbal) Tingkat ansietas (L.09093) Terapeutik 1. Verbalisasi kebingungan menurun 2. Ciptakan suasana terapeutik untuk 2. Verbalisasi khawatir akibat kondisi yang menumbuhkan kepercayaan dihadapi menurun 3. Temani pasien untuk mengurangi kecemasan 3. Perilaku gelisah menurun 4. Pahami situasi yang membuat ansietas 4. Tremor menurun 5. Dengarkan dengan penuh perhatian 5. Pucat menurun 6. Gunakan pendekatan yang tenang dan 6. Konsentrasi membaik meyakinkan Edukasi 7. Informasikan secara faktual mengenai diagnosis, pengobatan dan prognosis 8. Anjurkan keluarga untuk tetap menemani pasien 9. Anjurkan mengungkapkan perasaan dan persepsi 10. Latih teknik relaksasi Kolaborasi 11. Kolaborasi pemberian obat anti ansietas jika perlu DAFTAR PUSTAKA Chhabra, S., Harwood, R., & Kenny, S. E. 2019. Hirschsprung’s Disease. Surgery (Oxford). doi:10.1016/j.mpsur.2019.09.005. Hockenberry, M., Wilson, D. & Rodgers, C. C., 2017. Wong's Essentials Of Pediatric Nursing. 10 Ed. St. Louis, Missouri: Elsevier. Holcomb. G.W., Patrick. J.M., Daniel. J.O. 2010. Ashcraft Pediatrict Surgery Sixth Edition. Kansas City: Elsevier. Imseis, E. dan C. E. Gariepy. 2012. Hirschsprung Disease in Pediatric, in Walker, A. (ed.) Gastrointestinal Disease. Vol. 1. PMPH-USA. Keputusan Menteri Kesehatan Republik Indonesia Nomor HK.01.07/MENKES.474/2017. Pedoman Nasional Pelayanan Kedokteran Tata Laksana Penyakit Hirschprung. 27 September 2017. Jakarta. Luanne, L.-P. & Haile, G., 2017. Safe Maternity And Pediatric Nursing Care. Philadelphia: Davis Company. Mayo Clinic. 2019. Hirschsprung’s Disease. https://www.mayoclinic.org/diseasesconditions/hirschsprungs-disease/symptoms-causes/syc-20351556. [Diakses pada 07 Maret 2021]. Mustaqqin, A. dan K. Sari. 2011. Gangguan Gastrointestinal: Aplikasi Asuhan Keperawatan Medikal Bedah. Salemba Medika: Jakarta National Institute of Health (NIH). 2019. Hirschsprung Disease. https://ghr.nlm.nih.gov/condition/hirschsprung-disease [Diakses pada 07 Maret 2021]. RSUP. Dr. Sardjito. 2020. Waspada Penyakit Hirschsprung Pada Bayi Baru Lahir. https://sardjito.co.id/2020/01/31/waspada-penyakit-hirschsprung-pada-bayi -baru-lahir/. [Diakses pada 07 Maret 2021] Stanford Children’s Health. 2016. Hirschsprung Disease in Children. https://www.stanfordchildrens.org/en/topic/default?id=hirschsprungsdisease-90-P01999 [Diakses pada 07 Maret 2021]. Suryandari, A. E. 2018. Analisis Faktor yang Mempengaruhi Hirschsprung Di Rumah Sakit Prof. Dr. Margono Soekarjo Purwokerto. Prosiding: Seminar Nasional dan Presentasi Hasil-Hasil Penelitian Pengabdian Masyarakat. 8-18. Tim Pokja SDKI DPP PPNI. 2016. Standar Diagnosis Keperawatan Indonesia. Edisi III. Jakarta: Dewan Pengurus Pusat Persatuan Perawat Nasional Indonesia. Tim Pokja SIKI DPP PPNI. 2018. Standar Intervensi Keperawatan Indonesia. Jakarta: Dewan Pengurus Pusat Persatuan Perawat Nasional Indonesia. Tim Pokja SLKI DPP PPNI. 2019. Standar Luaran Keperawatan Indonesia. Edisi II. Jakarta: Dewan Pengurus Pusat Persatuan Perawat Nasional Indonesia. Wagner, J. P. 2018. Hirschsprung Disease. https://emedicine.medscape. com/article/178493-overview [Diakses pada 07 Maret 2021].