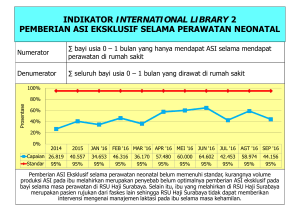
DUKUNGAN REGULASI MEWUJUDKAN PENINGKATANAN KUALITAS PELAYANAN KESEHATAN DALAM PROGRAM JKN-KISS DIREKTUR MUTU DAN AKREDITASI PELAYANAN KESEHATAN –DITJEN YANKES Eka Viora Disampaikan pada Pertemuan Nasional Manajemen RS Jakarta , 17 Mei 2017 1 Pendahuluan Arah Pengembangan Pelayanan Kesehatan Isu Peningkatan Mutu Faskes Dukungan Regulasi & Upaya Peningkatan Mutu Faskes Penutup 2 PENDAHULUAN •Sistem peningkatan mutu pelayanan kesehatan merupakan sebuah sistem yang bersifat dinamis, dapat mengikuti berbagai perubahan baik dari perubahan sistem kesehatan maupun dari perubahan sistem diluar kesehatan. Salah satu perubahan besar yang masih berlangsung didalam sistem kesehatan adalah perubahan dalam Sistem Jaminan Kesehatan Nasional (JKN) Diluar sistem kesehatan perubahan yang juga sangat terasa adalah semakin meningkatnya tuntutan keterbukaan yang terkait dengan kebijakan publik. PENDAHULUAN • Belum adanya kerangka kerja mutu pelayanan kesehatan tingkat nasional (NATIONAL HEALTHCARE QUALITY FRAMEWORK) berbagai pengukuran mutu pelayanan kesehatan di Indonesia tidak terintegrasi satu sama lain dan lebih lanjut hasil pengukuran tidak disosialisasikan dan digunakan secara maksimal untuk mendorong peningkatan mutu. Namun kegiatan tersebut berjalan kurang atau tanpa koordinasi antar satu pengukuran dengan pengukuran yang lain • Berbagai pengukuran mutu telah dilakukan oleh berbagai institusi, seperti: INDIKATOR MUTU SATKER BLU (IKI, IKT)KEMENKES/ KEMENKEU INDEKS KEPUASAN MASYARAKAT DI FASYANKES (KeMen PAN), INDEKS KUALITAS FASILITAS PELAYANAN KESEHATAN (BPJS)), AKREDITASI RS dengan indikator area klinis, manajemen dan keselamatan pasien (KARS), INDIKATOR KESELAMATAN PASIEN (KNKP RS), dll STANDAR PELAYANAN MINIMAL RS (KEMENKES) SKN & KERANGKA KERJA REGULASI • JKN telah membuat perubahan mendasar dalam sub-sistem pembiayaan dlm SKN. • Perubahan ini tidak diikuti dgn perubahan mendasar pada sub-sistem yang lain termasuk perubahan dalam dalam pembinaan dan pengawasan upaya kesehatan melalui regulasi mutu pelayanan kesehatan • Kerangka kerja regulasi kesehatan yang terdiri dari upaya perijinan, peningkatan mutu dan keselamatan, pengaturan jumlah dan penyebaran fasilitas/SDM KES serta sosialisasi kepada masyarakat masih berjalan seperti sebelum penerapan JKN kecuali untuk regulasi harga karena adanya tarif INA CBG dan sistem kapitasi. Pendahuluan Arah Pengembangan Pelayanan Kesehatan Isu Peningkatan Mutu Faskes Dukungan Regulasi & Upaya Peningkatan Mutu Faskes Penutup 6 SASARAN POKOK PEMBANGUNAN KESEHATAN DALAM RPJMN 2015 -2019 (PERPRES N0. 2 TAHUN 2015) 1. Meningkatnya status kesehatan dan gizi ibu dan anak; 2. Meningkatnya pengendalian penyakit; 3. Meningkatnya akses dan mutu pelayanan kesehatan dasar dan rujukan terutama di daerah terpencil, tertinggal dan perbatasan; 4. Meningkatnya cakupan pelayanan kesehatan universal melalui Kartu Indonesia Sehat dan kualitas pengelolaan SJSN Kesehatan, 5. Terpenuhinya kebutuhan tenaga kesehatan, obat dan vaksin; 6. Meningkatkan responsivitas sistem kesehatan Sumber : Perpres N0. 2 Tahun 2015 Tentang RPJMN 2015 - 2019 PROGRAM PEMBANGUNAN KESEHATAN 3 PILAR PROGRAM INDONESIA SEHAT Paradigma Sehat Pengarusutamaan kesehatan dalam pembangunan Promotif – Preventif sebagai pilar utama upaya kesehatan Pemberdayaan masyarakat Keterlibatan Lintas Sektor PENDEKATAN KELUARGA Penguatan Yankes Peningkatan akses terutama pada FKTP Optimalisasi Sistem Rujukan Peningkatan Mutu Penerapan pendekatan Continuum of care Intervensi berbasis resiko kesehatan (health risk) KELUARGA SEHAT Jaminan Kesehatan Nasional Benefit Sistem Pembiayaan: Asuransi – Azas gotong royong Kendali Mutu dan Kendali Biaya Sasaran PBI dan Non PBI Tanda Kepesertaan -> Kartu Indonesia Sehat NUSANTARA SEHAT 8 Peta Strategi Ditjen Pelayanan Kesehatan 2015-2019 VISI PELAYANAN KESEHATAN 2019 Akses Pelayanan Kesehatan yang Terjangkau dan Berkualitas Bagi Masyakarat 9 Pendahuluan Arah Pengembangan Pelayanan Kesehatan Isu Peningkatan Mutu Faskes Dukungan Regulasi & Upaya Peningkatan Mutu Faskes Penutup 10 ISU PENINGKATAN MUTU PELAYANAN KESEHATAN DI INDONESIA BEBERAPA PERMASALAHAN MUTU PELAYANAN • Lemahnya keterlibatan konsumen /pasien • Pelayanan yang tidak sesuai kebutuhan pasien • Rendahnya perhatian terhadap hak pasien dan keluarga • Fragmentasi sistem • Rendahnya kompetensi dan motivasi • Rendahnya budaya mutu dan keselamatan Pasien dari SDM Kesehatan • Fasyankes kurang memperhatikan keselamatan • Variasi praktek klinis • Penggunaan antibiotik dan tes diagnostik berlebihan • dll ISU PENINGKATAN MUTU PELAYANAN KESEHATAN • Selama Era JKN indikator mutu yang mengukur dimensi akses dan efisiensi menjadi indikator yang paling menjadi perhatian • Untuk mendapatkan gambaran komprehensif mutu sistem kesehatan seperti effective, acceptability, equity & safety juga perlu diukur MUTU PELAYANAN KESEHATAN DI INDONESIA: MENINGKAT ATAU MENURUN DI ERA JKN? AKSES • Targetnya adalah jumlah cakupan kepesertaan serta juga KENDALI MUTU DAN KENDALI BIAYA. • Meski sudah terjadi peningkatan akses masyarakat kepada yankes ( jumlah kepesertaan dan hilangnya hambatan akses terkait biaya serta umumnya terjadi di kotakota besar. • Pencapaian indikator akses juga belum mencakup akses yang terkait dengan SDM dan faskes serta hambatan karena kondisi geografis yang umumnya ada di DTPK EFISIENSI Secara umum ada duapendapat tentang efisiensi yankes di era JKN: • Terjadi IN-EFISIENSI akibat rujukan berjenjang yang tidak efektif serta besarnya potensi fraud dlm yankes • Dana JKN terlalu kecil misalnya terkait dengan penetapan tarif INA CBG dan besaran dana kapitasi •Mekanisme perijinan (lisensi) yang diberikan oleh Kementerian Kesehatan maupun Dinas Kesehatan seperti perijinan rumahsakit, ijin praktek mandiri (dokter, bidan), ijin klinik, ijin apotik dan sebagainya; •Mekanisme sertifikasi seperti rumah-sakit sayang bayi dan ibu, bidan Delima, sertifikat ACLS/ATLS dan sebagainya; •Mekanisme akreditasi seperti akreditasi RS, akreditasi UPAYA INOVASI PENINGKATAN MUTU UPAYA INOVASI Pengembangan Tim Quality Assurance, Pengembangan sistem peningkatan kinerja klinis, Penerapan STANDAR ISO, Penerapan AUDIT MUTU, Pengembangan CLINICAL PATHWAYS MASALAH • Tidak selalu dapat berjalan secara berkelanjutan, • Sebagian besar juga tidak dilakukan evaluasi untuk menilai efektifitasnya. JKN MEMBANGUN STANDAR INPUT o Standar fasilitas Medik o Standar fasilitas Non Medik o Standar SDM o HTA o Tarif o Akreditasi EFISIENSI PROSES PNPK PPK CP COST EFFECTIVENESS OUTPUT oKeadaan pasien pulang oKomplain oSelisih Biaya INDIKATOR MUTU PELAYANAN Pendahuluan Arah Pengembangan Pelayanan Kesehatan Isu Peningkatan Mutu Faskes Dukungan Regulasi & Upaya Peningkatan Mutu Faskes Penutup 18 DUKUNGAN REGULASI PERMENKES nomor 75 tahun 2014 Tentang Puskesmas STANDAR PELAYANAN PERMENKES nomor 56 tahun 2014 Tentang Klasifikasi Dan Perizinan Rumah Sakit PERMENKES nomor 46 tahun 2015 Tentang Akreditasi Puskesmas, Klinik Pratama, Tempat Praktik Mandiri Dokter, Dan Tempat Praktik Mandiri Dokter Gigi PERMENKES nomor 12 tahun 2012 tentang Akreditasi Rumah Sakit KUALITAS PELAYANAN JAMINAN KESEHATAN DAN AKREDITASI RS yang ingin bekerja sama dengan BPJS harus memenuhi kriteria yang ditetapkan dalam proses kredensial Permenkes No. 99 tahun 2015 tentang perubahan atas Permenkes No. 71 tahun 2013 tentang Pelayanan pada Jaminan Kesehatan Nasional masa peralihan untuk memenuhi kriteria ini ditetapkan selama 5 tahun. Paling lambat pada Desember 2018, seluruh RS yang bekerja sama dengan BPJS sudah terakreditasi. Saat ini baru 954 RS yag terakreditasi dari 2.632 RS (36,24%) UPAYA PENINGKATAN MUTU FASKES KUALITAS PELAYANAN MUTU AKREDITASI RS KINERJA IKI (Indikator Kinerja Individu) IKT (Indikator Kinerja Terpilih) PERFORMANCE RS REMUNERASI (BERBASIS KINERJA) • NASIONAL • INTERNASIONAL PENGUATAN PELAYANAN KESEHATAN PROGRAM PENINGKATAN AKSES • SARANA PRASARANA • KOMPETENSI SDM • ALAT KESEHATAN PROGRAM PENINGKATAN MUTU • AKREDITASI RS • AKREDITASI PKM Terwujudnya Akses Pelayanan Kesehatan Dasar dan Rujukan yang berkualitas Bagi Masyarakat UPAYA PENINGKATAN AKSES PENGUATAN SISTEM RUJUKAN MELALUI REGIONALISASI SISTEM RUJUKAN RSU Dr. Zainoel Abidin RSUD Tarakan RSU H Adam Malik RSU Prof.Dr. R.D Kandou RSUD Kep. Riau RSU Dr Sudarso PTK RSU Dr. M.Jamil RSUD Arifin Achmad RSUD H A WahabSjahranie RSU Dr. Ir. Soekarno RSU Dr. Mohammad Hoesin RSU Dr. H. Abdul Moelok RSU Dr. Cipto Mangunkusumo Nasional Provinsi RS Kelas A 11 2 RS Kelas B 3 15 RS Kelas C -- 3 Jumlah 14 20 RSUD Dr. Doris Sylvanus RSUD Raden Mattaher RSUD Dr. M. Yunus RSU Sorong RSU Dr. Hasan Busor RSU Prof. Dr. Aloei RS Rujukan RSUD Mamuju RSU Kendari RSUD Ulin RSU Dr W Sudirohusodo RSU Jayapura RSU Dr. M Haulussy RSU Tangerang RSU Dr. Kariadi RSU Dr Hasan Sadikin RSUP Dr. Sarjito RSU Dr. Soetomo RSUD Prov NTB RSUP Sanglah Denpasar RUMAH SAKIT RUJUKAN NASIONAL RUMAH SAKIT RUJUKAN PROVINSI RSU Prof. Dr. WZ Johanes TOTAL RUMAH SAKIT RUJUKAN REGIONAL : 110 RS KELAS A 3 RS RS KELAS B 48 RS RS KELAS C 52 RS RS KELAS D 7 RS **Kepmenkes HK.02.02/MENKES/390/2014 dan HK.02.02/MENKES/391/2014 23 Penguatan Rumah Sakit Rujukan Nasional, Provinsi, dan Regional Pemenuhan Sumber Daya Kesehatan *Perpres no.4 / 2017 ttg Wajib Kerja Dr.Sp.1 (WKDS) Pembiayaan 14 RS Rujukan Nasional 20 RS Rujukan Provinsi 110 DAK REGULER DAK PENUGASAN DAK AFIRMATIF RS Rujukan Regional 24 DATA RUMAH SAKIT TERAKREDITASI DARI TOTAL 2.632 RS (36,24%) DATA PER 16 MEI 2017 STATUS AKREDITASI 2017 PEMERINTAH SWASTA AKREDITASI RS NASIONAL PERDANA 134 270 404 DASAR 13 17 30 MADYA 27 32 59 UTAMA 48 46 94 PARIPURNA 172 195 367 TOTAL 394 560 954 JUMLAH RUMAH SAKIT DI INDONESIA 33; 1% 167; 6% 13; 1% KEMENKES 97; 4% TNI/POLRI KEMENTERIAN LAIN 950; 36% 123; 5% PEMDA KOTA PEMDA PROVINSI 483; 18% PEMDA KABUPATEN SWASTA NON PROFIT BUMN 63; 2% SWASTA 703; 27% Jumlah ; Presentase TOTAL : 2.632 RUMAH SAKIT Sumber: RS Online (Update 20 Februari 2017) 29 Status Kelulusan 954 RS yang terakreditasi s/d 16 Mei 2017 JUMLAH RS RUJUKAN TERAKREDITASI 394 386 Donabedian (1998) • Effectiveness • Efficiency • Access • Safety • Appropriate ness • Equity •••- • Health Improvement ••- Maxwell NHS (1992) (1997) • Effectiveness • Efficiency • Access • Respect • Appropriate ness • Equity •• Acceptability • Choice/Availabil ity of Information • Technical Competence • Effectiveness • Efficiency • Fair Access •••• Timeliness •• Patient Care Experience • Health Improvement Council of Europe (1998) NLHI of JCAHO (1999) • Effectiveness • Efficiency • Access • Safety • Appropriate ness ••• Acceptability • Patient Satisfaction • Effectiveness • Efficiency • Access • Safety • Appropriate ness •• Timeless ••- • Efficacy •• Availability • Prevention/Earl y Detection IOM WHO (2001) (2006) • Effectiveness • Efficiency •• Respect/Safety •- • Effectiveness • Efficiency • Access • Safety •- • Equity • Timeliness •• Responsive ness/Patient Centeredness •- • Equity •• Acceptability • Patient Centeredness • Continuity •- ••- •- PERSONCENTERED TIMELY SAFE SIX HEALTHCARE QUALITY DIMENSIONS EFFECTIVE Institute Of Medicine, 2001 EQUITABLE EFFICIENT DIMENSI MUTU TUJUAN SAFE Meningkatkan keselamatan melalui penerapan prinsip manajemen resiko Menghindari cedera pada pasien akibat pelayanan yang diberikan EFFECTIVE Meningkatkan efektifitas seperti melalui penyusunan clinical guideline & clinical pathways TIMELY Ketepatan Waktu/ Response time PATIENT CENTERED Memberikan pelayanan yang menghormati dan merespon keinginan pasien, kebutuhan pasien, nilai-nilai dan memastukan nillai – nilai tersebut dihormati dalam proses pelayanan EQUITABLE Mutu Pelayanan yang sama tanpa membedakan individu , (gender, etnis), lokasi geografis EFFICIENT Meningkatkan Efisiensi, misalnya Program Pencegahan Fraud Menghindari tindakan dan upaya yg tidak diperlukan 12 Indikator Mutu Pelayanan RS 7 Kepuasan Pasien dan Keluarga di IGD, Rawat Jalan dan Rawat Inap ACCEPTABLE 8 Emergency Respons Time 2 EQUITABLE EFFICIENT 9 Waktu lapor hasil tes kritis laboratorium EQUITABLE EFFICIENT 10 Angka Kejadian Pasien Jatuh SAFE ACCESSIBLE 11 Angka Infeksi Luka Operasi SAFE 12 Ketepatan Identifikasi Pasien SAFE 1 Kepatuhan terhadap Clinical Pathway EFFECTIVE 2 Kepatuhan Penggunaan Formularium Nasional EFFECTIVE 3 Ketepatan Jam Visite Dokter Spesialis 4 Waktu Tunggu Operasi Elektif 5 Waktu Tunggu Rawat Jalan 6 Kecepatan Respon terhadap Komplain ACCEPTABLE DIMENSI MUTU MENURUT WHO “: EFFECTIVE - EFFICIENT - ACCESSIBLE - ACCEPTABLE/ PATIENTS-CENTERED – EQUITABLE - SAFE Pendahuluan Arah Pengembangan Pelayanan Kesehatan Isu Peningkatan Mutu Faskes Dukungan Regulasi & Upaya Peningkatan Mutu Faskes Penutup 37 PENUTUP Perlu ada kerangka kerja mutu pelayanan kesehatan tingkat nasional (NATIONAL HEALTHCARE QUALITY FRAMEWORK) berbagai pengukuran mutu pelayanan kesehatan di Indonesia dapat terintegrasi satu sama lain Penguatan pelayanan kesehatan difokuskan untuk meningkatkan AKSES & MUTU YANKES melalui pemenuhan S P A, penguatan sistem rujukan, akreditasi fasyankes, pengukuran indikator mutu pelayanan kesehatan Perlu dukungan regulasi dan komitmen bersama dalam mendukung peningkatan mutu pelayanan kesehatan dalam program JKN-KISS Perlu 38 TERIMA KASIH 39 Indikator Kinerja Individu (IKI) Direktur Utama RS dan Kepala Balai 1. 2. RS Umum RS Khusus : a. b. c. d. e. 3. Pengelompokan IKI 14 grup Jiwa Kusta Anak-Bunda Paru Lainnya (Jantung-Pembuluh Darah, Kanker, Ortopedi, Stroke, Penyakit Infeksi, Mata) Balai : a. Lab Kes b. Paru c. Mata