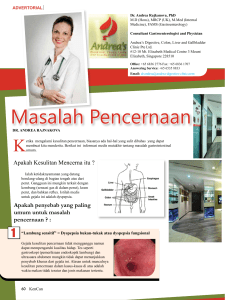
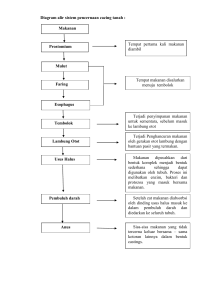
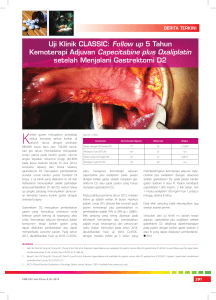
![[REFERAT] - Perforasi Gaster](http://s1.studylibid.com/store/data/004289387_1-9eee36084a9a01e61658f1c626590a2e-768x994.png)
REFERAT PERFORASI TUKAK GASTER Pembimbing : dr. Syamsul Bahri Sp.B Disusun oleh : Ajeng Dhian Andari - 030.13.012 KEPANITERAAN KLINIK ILMU BEDAH RSUD KARAWANG FAKULTAS KEDOKTERAN UNIVERSITAS TRISAKTI PERIODE 28 AGUSTUS – 3 NOVEMBER 2017 LEMBAR PENGESAHAN REFERAT Judul: PERFORASI TUKAK GASTER Penyusun: AJENG DHIAN ANDARI - 030.13.012 Telah disetujui oleh Pembimbing (dr. Syamsul Bahri Sp.B) i KATA PENGANTAR Puji syukur kepada Allah SWT, karena berkat rahmat dan hidayah-Nya saya dapat menyelesaikan makalah ini. Makalah ini disusun dalam rangka memenuhi tugas kepaniteraan klinik bagian Ilmu Bedah Studi Pendidikan Dokter Universitas Trisakti di Rumah Sakit Umum Daerah Karawang Saya mengucapkan terima kasih kepada semua pihak yang telah membantu dalam penyelesaian makalah ini, terutama : 1. dr. Syamsul Bahri Sp.B selaku pembimbing dalam penyusunan makalah. 2. Teman-teman yang turut membantu penyelesaian makalah ini. 3. Serta pihak-pihak lain yang bersedia meluangkan waktunya untuk membantu saya. Saya menyadari bahwa makalah ini masih banyak kekurangan. Saya mengharapkan kritik dan saran yang dapat membangun dan bertujuan untuk ikut memperbaiki makalah ini agar dapat bermanfaat untuk pembaca dan masyarakat luas. Jakarta, Oktober 2017 Penyusun ii DAFTAR ISI HALAMAN LEMBAR PENGESAHAN ................................................................................ i KATA PENGANTAR ........................................................................................ ii DAFTAR ISI....................................................................................................... iii BAB I PENDAHULUAN .......................................................................... 1.1 Latar belakang ........................................................................... 1 1 BAB II PEMBAHASAN ............................................................................. 2.1 Gaster ......................................................................................... 2.1.1 Anatomi gaster .................................................................. 2.1.2 Histologi gaster ................................................................. 2.1.3 Fisiologi gaster .................................................................. 2.1.4 Pertahanan mukosa gaster ................................................. 2.1.5 Kerusakan gaster ............................................................... 2.1.6 Faktor yang mempengaruhi kerusakan gaster ................... 2.2 Perforasi tukak gaster ................................................................. 2.2.1 Definisi .............................................................................. 2.2.2 Etiologi .............................................................................. 2.2.3 Epidemiologi ..................................................................... 2.2.4 Patofisiologi ...................................................................... 2.2.5 Manifestasi klinis .............................................................. 2.2.6 Pemeriksaan penunjang..................................................... 2.2.7 Penatalaksanaan ................................................................ 2.2.8 Prognosis ........................................................................... 2 2 2 3 5 6 7 9 10 11 11 11 12 13 14 15 17 BAB III KESIMPULAN............................................................................... 19 DAFTAR PUSTAKA ......................................................................................... 20 iii BAB I PENDAHULUAN Perforasi tukak gaster adalah penyakit yang disebabkan oleh komplikasi serius dari penyakit tukak lambung. Tukak lambung merupakan luka yang terjadi pada lapisan lambung akibat terkikisnya lapisan dinding lambung, yang juga bisa terjadi pada dinding duodenum. Perforasi dalam bentuk apapun yang mengenai saluran cerna merupakan kasus kegawatdaruratan bedah. Setiap tahunnya dilaporkan 4 miliyar orang di seluruh dunia menderita penyakit tukak gaster. 10% - 14% kasus diantaranya mengalami komplikasi dari tukak gaster dan 2% - 14% tukak akan mengalami perforasi. Perforasi tukak gaster merupakan kasus yang jarang, namun dapat mengancam nyawa. Angka mortalitasnya berkisar dari 19% - 40%. Penyebab utama bisa karena pemakaian OAINS, steroids, merokok, infeksi Helicobacter Pylori (H. Pylori) dan diet tinggi garam. Semua faktor ini dapat mempengaruhi sekresi asam di dalam mukosa lambung. Sulit untuk dapat menentukan fakor penyebab pada pasien, dan perforasi tukak gaster mungkin disebabkan oleh beberapa faktor. Kecederaan berkaitan usus yang disebabkan oleh endoskopi (endoscopyassociated bowel injuries) jarang menyebabkan terjadinya perforasi. Contohnya, dilaporkan perforasi yang berkaitan dengan endoscopy retrograde cholangiopancreatography (ERCP) terjadi pada 1% pasien. Tatalaksana dari perforasi tukak gaster bisa dilakukan secara konservatif, atau dilakukan pembedahan. Bila terlambat ditangani, perforasi bisa menyeybabkan peritonitis yang bisa mengancam nyawa. 1 BAB II PEMBAHASAN 2.1 Gaster 2.1.1 Anatomi gaster Gaster merupakan bagian dari traktus gastrointestinal pertama yang berada di intra abdominal, terletak di antara esophagus dan duodenum. Terletak pada daerah epigastrium dan meluas ke hipokondrium kiri, berbentuk seperti huruf “J”. Seluruh organ lambung terdapat di dalam rongga peritoneum dan ditutupi oleh omentum. Gaster terbagi atas 4 daerah secara anatomik, yaitu : pars cardiaca bagian gaster gaster yang berhubungan dengan esofagus dimana didalamnya terdapat ostium cardiacum. Fundus gaster bagian yang berbentik seperti kubah yang berlokasi pada bagian kiri dari kardia dan meluas ke superior melebihi tinggi pada bagian gastroesofageal junction. Korpus gaster merupakan 2/3 bagian dari lambung dan berada di bawah fundus sampai ke bagian paling bawah yang melengkung ke kanan membentik huruf “J”. Pars pilori teridiri dari dua bagunan yaitu anthrum pyloricum dan pylorus. Didalam anthrum pyloricum terdapat canalis pyloricus dan didalam pylorus terdapat ostium pyloricum yang dikelilingi m. Sphincter pyloricus. Gambar 1. Anatomi gaster 2 2.1.2 Histologi gaster Gaster terdiri dari beberapa lapisan, yaitu tunika mukosa (epitel, lamina propria, muskularis mukosa), submokosa, tunika muskularis, dan tunika serosa. Gambar 2. Gstroesofageal junction Mukosa gaster dilapisi oleh epitel kolumner simpleks non goblet, peralihan jenis sel yang sangat nyata terdapat pada celah gastroesofageal, yaitu dari epitel skuamous simpleks menjadi epitel kolumner simpleks. Mukosa gaster yang kosong mengadakan lipatan – lipatan yang memanjang, atau rugae, dan akan menjadi rata jika gaster dalam keadaan penuh, sehingga permukaan relatif licin. Namun bila diamati lebih dekat tampak alur pola sempit saling behubungan yang membatasi daerah – daerah cembung berdiameter 2 – 4 mm. Bila daerah ini diamati dengan pembesaran, masing – masing ditandai dengan banyak sekali foveola gastrika dangkal. Pada gambaran histologik, foveola itu tampak sebagai invaginasi tubuler epitel permukaan, yang merupakan sebagian besar dari mukosa. Mukosa gaster biasanya ditutupi oleh lapisan mukus pelumas yang melindungi epitel terhadap abrasi oleh makanan. Lamina proposa terdiri atas anyaman longgar serta retikuler dan kolagen dan sedikit sekali elastin. Selain fibroblast, anyaman fibrosa ini mengandung limfosit, eosinophil, sel mast dan beberapa sel plasma. Disini terdapat banyak kelenjar. Umumnya terdapat kumpulan kecil – kecil jaringan limfoid. Submukosa adalah lapisan jaringan ikat padat yang cukup tebal dengan berkas serat kolagen kasar dengan banyak serat elastin. Terdapat banyak sel – sel limfosit, eosinophil, sel mast dan sel plasma. Sedikit sel adiposa terdapat disini. Pada lapisan 3 ini pula terdapat banyak arteriol, sebuah pleksus venosus dan jaringan limfe. Tidak dijumpai adanya kelenjar. Gambar 3. Gaster dan lapisan ototnya Otot dinding lambung dikatakan terdiri dari tiga lapisana otot yaitu oblique, sirkuler, dan longitudinal, namun lapisan – lapisan ini saling menyatu pada bidang temunya dan tidak jelas batas – batasnya. Kontraksi muskularis diatus dengan amat tepat oleh pleksus saraf otonom di antara lapis – lapis ini. Tunika serosa merupakan lapisan yang melapisi gaster. Kelenjar gaster dibagi menjadi tiga zona, yaitu kelenjar kardiaka, kelenjar oksintik, dan kelenjar pilorus. Kelenjar kardiaka berbentuk tubular panjang yang muncul dari foveola dangkal dalam zona sempit (1 – 3 cm) di sekitar batas antara esofagus dan gaster. Kebanyakan dari kelenjar kardiaka menghasilkan gastrin, sebuah hormon polipeptida yang merangsang aktivitas sekresi kelenjar dalam korpus, dan mempengaruhi motilitas gaster. Kelenjar oksintik merupakan kelenjar fundus dan korpus yang menghasilkan sebagian besar getah gaster. Satu sampai tujuh kelenjar muncul dari satu foveola. Kelenjar oksintik meluas ke bawah. Menempati sebagian besar ketebalan mukosa. Kelenjar oksintik memiliki tiga tipe utama sel, yaitu sel zimogenik (chief cell), sel parietal, dan sel mukus (neck cell). Sel zimogenik mensekresi pepsinogen yang akan diubah menjadi pepsin pada keadaan asam. Sel parietal mensekresikan asam hidroklorida (HCl) dan faktor intrinsik. Sedangkan sel mukus berfungsi untuk mensekresi mukus. 4 Kelenjar pilorus menempati 4 – 5 cm gaster bagian distal. Di daerah ini, foveola gastrika lebih dalam dari pada di bagian korpus gaster, menjulur ke bawah sampai setengah tebal mukosa. Kelenjar pilorus memiliki lumen lebih besar dan lebih bercabang dan berkelok dari pada kelenjar oksintik. Jenis sel utama adalah sel penggetah-mukus yang mirip dengan sel mukus dari kelenjar oksintik. Selain mukus, sel – sel ini mensekresi enzim lisozim yang secara efektif menghancurkan bakteri. 2.1.3 Fisiologi gaster Gaster merupakan organ yang berfungsi sebagai reservoar, alat untuk mencerna makanan secara mekanik, dan kimiawi. Makanan yang ditelan mengalami homogenisasi lebih lanjut oleh kontraksi otot dinding gaster, dan secara kimiawi diolah oleh asam dan enzim yang disekresi oleh mukosa lambung. Saat makanan sudah menjadi kental, sedikit demi sedikit mendesak masuk ke dalam duodenum. Gaster memiliki fungsi motorik serta fungsi pencernaan dan sekresi. Fungsi motorik meliputi fungsi menampung dan mencampur makanan serta pengosongan lambung, sedangkan fungsi pencernaan dan sekresi meliputi pencernaan protein, sintesis dan pelepasan gastrin, sekresi faktor intrinsik, sekresi mukus, serta sekresi bikarbonat. Fungsi penyimpanan gaster yaitu ketika makanan masuk ke dalam gaster, makanan membentuk lingkaran konsentris makanan dibagian oral gaster, makanan yang paling baru terletak paling dekat dengan dinding luar gaster. Normalnya, bila makanan meregangkan gaster, “reflex vasocagal” dari gaster ke batang otak dan kemudian kembali ke lambung akan mengurangi tonus di dalam dinding otot korpus gaster sehingga dinding menonjol keluar secara progresif, menampung jumlah makanan yang makin lama makin banyak sampai suatu batas saat gaster berelaksasi sempurna, yaitu 0,8 – 1,5 liter. Tekanan dalam gaster akan tetap rendah sampai batas ini dicapai. Sekresi gaster dikendalikan oleh mekanisme neural dan humoral. Komponen saraf adalah refleks otonom lokal yang melibatkan neuron – neuron kolinergik dan impuls – impuls dari susunan saraf pusat melalui saraf vagus. Aktivitas sekresi gaster sangat ditingkatkan pada awal makan saat kemo dan mekanoreseptor dalam rongga mulut dirangsang oleh pengunyahan dan pengecapan makanan. Impuls aferen dan reseptor ini menuju ke otak dan diteruskan ke serat 5 eferen dalam saraf vagus yang bekerja langsung pada sel – sel oksintik untuk meningkatkan sekresi asam. Bersamaan waktu neuron dalam pleksus saraf intrinsik terangsang oleh eferen vagus, membangkitkan impuls yang menginduksi sel-G untuk membebaskan gastrin, yang memiliki efek stimulasi kuat pada sel – sel oksintik. Ada bukti bahwa pembebasan gastrin dapat distimulasi oleh peptida dan produk asam amino dari pencernaan oleh kafein, dan oleh konsentrasi rendah alkohol yang masuk bersama makanan. Hormon – hormon dasar atau neurotransmitter yang secara langsung merangsang sekresi kelenjar gaster adalah histamin, asetilkolon, dan gastrin. Sekresi asam lambung dirangsang oleh histamin melalui reseptor H2, asetilkolin melalui reseptor muskarinik M1, dan oleh gastrin melalui reseptor gastrin di membran sel parietal. Reseptop H2 meningkatkan AMP siklik intrasel sedangkan reseptor muskarinik dan reseptor gastrin menimbulkan efek melalui peningkatan kadar Ca2+ bebas intrasel. Proses – proses intrasel saling berinteraksi sehingga pengaktifan salah satu jenis reseptor akan memperkuat respon reseptor lain terhadap rangsangan. 2.1.4 Pertahanan mukosa gaster Mukus lambung penting dalam pertahanan mukosa dan dalam mencegah ulserasi peptik. Mukus lambung disekresi oleh sel mukosa pada epitel mukosa gaster dan kelenjar gaster. Sekresi mukus dirangsang oleh iritasi mekanis atau kimiawi dan oleh rangsangan kolinergik. Mukus lambung terdapat dalam dua fase, yaitu cairan lambung pada fase terlarut dan sebagai lapisan jeli mukus yang tidak larut, dengan tebal sekitar 0.2 mm yang melapisi permukaan mukosa lambung. Normalnya gel mukus disekreisi secara terus menerus oleh sel epitel mukosa lambung dan secara kontinyu dilarutkan oleh pepsin yang disekresi ke dalam lumen lambung. Ketebalan jeli meningkat dengan adanya prostaglandin dan berkurang dengan adanyna obat antiinflamasi nonsteroid (OAINS). Permukaan lumen dan sambungan interseluler yang ketat dari sel epitel gaster memberikan barier mukosa lambung yang hampir secara keseluruhan impermeable terhadap difusi baik ion – ion hidrogen dari luman pada keadaan normalnya. Barier ini menjadi komponen penting dari resistensi mukosa terhadap jejas asam peptic. Barier ini dapat terputus oleh asam empedu, salisilat, etanol, zat kimia, dan asam asam lemah organik, sehingga memungkinkan terjadinya difusi balik ion – ion 6 hidrogen dari lumen ke dalam jaringan gaster. Hal ini dapat menyebabkan jejas sel, pelepasan histamin dari sel mast, rangsangan sekresi asam yang lebih lanjut, kerusakan pembuluh darah kecil, perdarahan mukosa, dan erosi atau ulserasi. Penurunan aliran darah mukosa lambung, yang disertai oleh difusi balik ion hidrogen dari lumen, penting dalam menimbulkan kerusakan lambung. Seseorang yang mendapatkan terapi kortikosteroid, maka pertahanan alami yang mencegah erosi akan melemah sehingga mengakibatkan tukak peptik. Mekanisme lain, glukokortikoid mempengaruhi reaksi inflamasi dengan menurunkan prostaglandin. Prostaglandin yang banyak ditemukan pada mukosa lambung memiliki peran utama dalam pertahanan sel epitel lambung dan dalam menghasilkan mukus bikarbonat yang berfungsi dalam pertahanan mukosa dalam mencegang tukak lambung. 2.1.5 Kerusakan gaster Gastritis merupakan proses inflamasi pada lapisan mukosa dan submmukosa gaster yang dapat mengakibatkan kurangnya produksi asam, enzim, dan mukus. Secara histopatologi dapat dibuktikan adanya infiltrasi sel – sel radang pada daerah tersebut. Gastritis dapat bersifat akut dan kronik. Gastritis akut merupakan inflamasi akut mukosa gaster pada sebagian besar kasus merupakan penyakit ringan dan sembuh sempurna. Salah satu bentuk gastritis akut yang manifestasi klinisnya dapat berbentuk penyakit yang berat adalah gastritis erosif, yaitu jenis gastritis yang tidak menyebabkan peradangan yang signifikan tetapi dapat menyebabkan pelepasan lapisan gaster. Penyebab umum gastritis erosif adalah penggunaan obat – obatan jangka panjang OAINS seperti aspirin dan ibuprofen. Penyebab lainnya dapat disebabkan oleh alkohol, kokain, dan radiasi. Efek iritasi obat terhadap mukosa lambung pada tiap individu berbeda – beda, tergantung dosis pemakaian. Obat – obat lain yang mempunyai efek iritasi antara lain digitalis, yodium, kafein, cinchophen, phenylbutazon, dan antibiotika yang mempunyai spectrum luas. Gambaran mikroskopis gastritis akut yaitu mukosa lambung edema sedang dan hiperemik serta dapat disetai perdaraan dan erosi. Pada keadaan ringan epitel tampak utuh, lamina propria mengandung leukosit neutrofil. Pada keadaan berat, terjadi gastritis akut hemoragik atau gastritis erosi, permukaan 7 mukosa mengelupas disertai perdarahan dalam lamina propria dan infiltrasi sel radang leukosit polimorphonuklear. Gastritis kronik terdiri dari gastritis kronik atrofik dan gastritis kronik hipertrophica. Gastritis kronik atrofik mempunyai gambaran hampir selalu khas, yaitu adanya atrofik progresif dan irreversible mukosa lambung. Dalam hal ini, ditemukan dua bentuk pada penduduk dengan anemia perniciosa dan tanpa anemia perniciosa. Gastritis kronik atrofik mempunyai gambaran adanya atrofik progresif dan irreversible mukosa lambung. Kelenjar mukosa atrofik, sebagian hilang atau hampir seluruhnya hilang. Infiltrasi radang ditemukan pada lamina propia pada mukosa yang menipis, berupa limfosit, kadang leukosit PMN dan sel plasma serta eosinofil. Gastritis kronik hipertrophica memiliki gambaran mikroskopik berupa penebalan anthrum pylorus disertai lipatan yang menonjol atau berbentuk papil. Hal ini member kesan bahwa dinding lambung menebal. Pada membrana mukosa terdapat sel yang mensekresi mukus lebih menonjol dan papil-papil yang dibentuk oleh folikel limfoid serta kelompok limfosit di daerah sub mukosa. Kelenjar pada mukosa lambung mengalami dilatasi dan proliferasi epitel. Ulkus peptik kronik sering ditemukan pad aperbatasa mukosa. Terdapat kecenderungan bahwa ulserasi sering timbul pada tempat dimana asam dan pepsin mula – mula mengadakan kontak dengan mukoas yang rentan. Ulserasi dapat timbul akibat destruksi atau hilangnya barrier mukosa atau hilangnya intergritas epitel permukaan. Kombinasi asam dan empedu akan merusak epitel, meningkatkan permeabilitas mukosa. Tukak peptik yaitu tukak lambung dan tukak duodenum merupakan penyakit yang masih banyak ditemukan di klinik. Tukak peptik dapat digolongkan dalam dua bentuk, yaitu tukak peptik akut dan tukak peptik kronik. Tukak peptik akut berhubungan dengan luka bakar hebat, perdarahan serebral, pengobatan steroid, tumor hipofise, uremia, dan iritasi bahan kimia. Lokalisasi tukak umumnya bersifat multiple, dapat ditemukan pada permukaan mukosa lambung dan kadang pada mukosa duodenum. Tukak lambung umumnya satu atau lebih, kecil, dan pada mukosa lambung. Tukak lambung dapat menembus ke dalam mukosa tetapi tak menembus lapisan muskularis mukosa, disertai sebukan sel radang ringan dan tidak ditemukan perubahan vaskularisasi dan fibrosis. 8 Tukak peptik kronik sering berbentuk soliter yang terjadi pada permukaan mukosa saluran cerna, merupakan aksi progresif dari asam lambung. Tukak peptik kronik 98 – 99% terjadi pada lambung dan duodenum. Tukak peptik kronik memperlihatkan bahwa pada daerah lesi tampak permukaan dasar tukak terdapat jaringan granulasi serta radang non spesifik, dasar tukak berupa jaringan ikat tebal, mengandung pembuluh darah end-artery, sel radang kronik dan jaringan ikat yang menyebar luas. Akibatnya, seluruh jaringan otot diganti jaringan ikat dan dapat menyebar sampai peritoneum, epitel tepi tukak pada proses penyembuhan mengalami proliferasi tetapi bagian superfisial sampai muskularis mukosa masih tersisa. 2.1.6 Faktor yang mempengaruhi kerusakan gaster 1. Infeksi Infeksi Helicobacter pylori sudah merupakan masalah global, termasuk di Indonesia karena sudah terbukti paling banyak menginfeksi gaster. Sampai saat ini masih belum jelas proses penularannya serta patomekanisme infeksi kuman ini pada berbagai keadaan patologis saluran cerna bagian atas. Infeksi Helicobacter pylori sering terjadi pada masa kanak-kanak dan dapat bertahan seumur hidup jika tidak dilakukan perawatan. Pada tukak peptik infeksi Helicobacter pylori merupakan faktor etiologi yang utama sedangkan untuk kanker lambung termasuk karsinogen tipe 1, yang definitif. Infeksi Helicobacter pylori pada saluran cerna bagian atas mempunyai variasi klinis yang luas, mulai dari kelompok asimtomatik sampai tukak peptik, bahkan dihubungkan dengan keganasan di lambung seperti adenokarsinoma tipe intestinal atau mucosal associated lymphoid tissue (MALT) Limfoma. 2. Konsumsi obat berlebihan Penyakit gastritis akut salah satu penyebabnya adalah karena penggunaan obat-obatan. Pada penderita yang sering menggunakan OAINS termasuk aspirin, sering kali mengalami perubahan mukosa gaster dan pendarahan. Efek iritasi obat terhadap mukosa gaster pada tiap individu 20 umumnya berlainan, tergantung dari dosis pemakaian. Obat – obatan lain yang berpengaruh terhadap perubahan mukosa gaster yaitu digitalis, iodium, antibiotik spectrum luas dan lain-lain. Pathogenesis yang dihasilkan 9 berupa radang akibat iritasi mukosa. Penggunaan kortikosteroid dosis tinggi dan penggunaan berulang juga dapat meningkatkan pembentukan ulkus. 3. Diet Makan makanan yang pedas, asam, gorengan, atau berlemak dapat menyebabkan iritasi pada gaster. Oleh karena itu sangat dianjurkan untuk menghindari makanan – makanan tersebut. 4. Usia Semakin tua seseorang maka semakin besar kemungkinan terinfeksi Helicobacter pylori. Pada orang tua terjadi penipisan lapisan lambung dan produksi mukus yang berkurang seiring dengan penambahan umur. 5. Rokok dan alkohol Sakit maag atau gastritis lebih banyak dijumpai pada perokok, dibandingkan dengan yang bukan perokok seperti yang dikatakan oleh Harrison. Merokok mengakibatkan penurunan tekanan pada ujung bawah dan atas lambung sehingga mempercepat terjadinya sakit maag. Pencernaan protein terhambat bagi perokok, merokok juga mengurangi rasa lapar dan nafsu makan. 2.2 Perforasi Tukak Gaster 2.2.1 Definisi Perforasi tukak gaster adalah penyakit yang disebabkan oleh komplikasi serius dari penyakit tukak lambung. Tukak lambung merupakan luka yang terjadi pada lapisan lambung akibat terkikisnya lapisan dinding lambung, yang juga bisa terjadi pada dinding duodenum (bagian pertama usus kecil). Perforasi gastrointestinal merupakan suatu bentuk penetrasi yang komplek dari dinding lambung, usus halus, usus besar akibat dari bocornya isi dari usus ke dalam rongga perut. Perforasi dalam bentuk apapun yang mengenai saluran cerna merupakan suatu kasus kegawatdaruratan bedah. 10 Adapun tipe perforasi dikategorikan atas 4 tipe yaitu; Tipe 1 (primary) : berada pada kurvatura minor diantara fundus dan antrum gaster, biasanya pada usia tua dan berhubungan dengan hiposekresi asam lambung. Tipe 1 merupakan tipe yang paling sering terjadi (Haile T. Debas). Tipe 2 : merupakan kombinasi ulkus gaster dan ulkus duodenal yang berada pada kurvatura minor dan duodenal. Tipe 3 : berada pada prepilorik Tipe 4 : berada pada juxtaesofageal dimana berada lebih tinggi dari kurvatura minor dekat dengan gastroesofageal junction. 2.2.2 Etiologi Perforasi non-trauma : Spontan pada bayi baru lahir yang terimplikasi syok dan stress ulcer. Komplikasi akut dari ulkus gaster yang bisa disebabkan oleh; infeksi H. Pylori, obat obatan (OAINS, kortikosteroid), gaya hidup, stress psikologis. Ingesti aspirin, anti inflamasi non steroid, dan steroid : terutama pada pasien usia lanjut. Perforasi trauma (tajam atau tumpul) : Trauma iatrogenik setelah pemasangan pipa nasogastrik saat endoskopi. Luka penetrasi ke dada bagian bawah atau abdomen Trauma tumpul pada gaster : trauma seperti ini lebih umum pada anak daripada dewasa dan termasuk trauma yang berhubungan dengan pemasangan alat, cedera gagang kemudi sepeda, dan sindrom sabuk pengaman. 2.2.3 Epidemiologi Pada orang dewasa, perforasi ulkus gaster adalah penyebab umum dari morbiditas dan mortalitas akut abdomen sampai sekitar 30 tahun lalu. Angka kejadian menurun secara paralel dengan penurunan umum dari prevalensi ulkus peptik. Ulkus duodenum 2 – 3 kali lebih sering dari perforasi ulkus gaster. Setiap tahunnya, dilaporkan 4 miliyar orang di seluruh dunia menderita penyakit tukak gaster. 10% - 20% kasus diantaranya menderita komplikasi dari tukak 11 gaster dan 2% - 14% tukak akan mengalami perforasi. Perforasi tukak gaster merupakan kasus yang jarang terjadi, namun dapat mengancam nyawa. Angka mortalitasnya mencapai dari 10% - 40%. 2.2.4 Patofisiolgi Perforasi merupakan komplikasi dari penyakit tukak gaster yang dimana terjadi bila adanya gangguan ketidakseimbangan antara faktor defensif (mucusbicarbonate layer, prostaglandins, cellular regeneration, mucosal blood flow) dan agresif (hydrochloric acid, pepsin, ethanol, bile salts, drugs). Patologi dapat dibagi dalam 3 kategori; 1. H. Pylori positive H. Pylori hidup di lapisan dalam mukosa terutama mukosa antrum menyebabkan kelemahan pada sistem pertahanan mukosa dengan mengurangi ketebalan lapisan mukosan dengan melepaskan berbagai macam enzim seperti urease, lipase, protease, dan posfolipase dan mengeluarkan berbagai macam sitotoksin yang dapat menyebabkan vakuolisasi sel – sel epitel. Urease dapat memecah urea dalam lambung menjadi amonia yang toksik terhadap sel – sel epitel, sedangkan protease dan fosfolpase A2 menekan sekresi mukus yang menyebabkan daya tahan mukosa menurun, lalu merusak lapisan kaya lipid pada apikal sel epitel dan melalui kerusakan sel – sel ini asam lambung berdifusi balik menyebabkan nekrosis yang lebih luas sehingga terjadi tukak gaster. 2. H. Pylori negative and non-NSAID associated Ulkus juga dapat timbul tanpa adanya infeksi H. Pylori dan konsumsi NSAID. Contohnya Zollinger-Ellison syndrome, Cushing’s ulcer, dan high-dose upper abdominal radiotherapy merupakan idopatic ulcers. 3. NSAID associated Ulkus akibat NSAID timbul disebabkan oleh terjadinya supresi pembentukan prostaglandin pada gaster. Prostaglandin berperan penting dalam mempertahankan integritas mukus gaster. Cyclo-oxygenase (COX 1 dan COX 2) inhibitor diduga yang menyebabkan ulkus gaster. Perlekatan neutrofil diketahui dapat menyebabkan kerusakan pada mukosa dengan meningkatkan kadar radikal bebas, produksi protease, dan penurunan aliran darah kapiler. NSAID dapat menginhibit Nitric oxide (NO) dan hydrogen sulphide (H2S), yang dimana NO dan H2S sangat berperan dalam menjaga integritas 12 mukosa gaster. Peran NO dan H2S dalam menjaga integritas adalah meningkatkan aliran darah ke mukosa, menstimulasi sekresi mukosa, dan menginhibit perlengketan neutrofil. Gambar 4. NSAID drugs induced mucosal injury 2.2.5 Manifestasi klinis Secara umum, nyeri abdomen yang disebabkan oleh perforasi ulkus peptikum terjadi sangat mendadak pada abdomen bagian atas. Sebagian besar pasien menunjukkan gejala yang jelas. Secara umum episode dari perforsi ulkus peptikum dibagi menjadi tiga fase : a. Peritonitis kimia. Pada saat awal perforasi menimbulkan peritonitis kimia, dengan atau tanpa kontaminasi mikroorganisme. Bocornya isi gastroduodenum biasanya terjadi difuse tetapi dapat pula terlokalisir pada abdomen bagian atas dengan adanya adhesi dari omentum. b. Fase intermediate. Setelah 6 – 12 jam pasien dapat menunjukkan penurunan gejala nyerinya. Hal ini mungkin disebabkan oleh dilusi dari cairan gastroduodenum dengan adanya eksudat peritoneal. 13 c. Fase infeksi abdomen. Jika pasien belum dilakukan operasi, setelah 12 – 24 jam akan terjadi infeksi intraabdomen. Nyeri perut hebat yang makin meningkat dengan adanya pergerakan disertai nausea, vomitus, pada keadaan lanjut disertai demam dan mengigil. Perforasi gaster akan menyebabkan peritonitis akut. Penderita yang mengalami perforasi akan tampak kesakitan hebat, seperti ditikam di perut. Nyeri ini timbul mendadak, terutama dirasakan di daerah epigastrium karena rangsang peritoneum oleh asam lambung, empedu dan/atau enzim pankreas. Cairan lambung akan mengalir ke kelok parakolika kanan, menimbulkan nyeri perut kanan bawah, kemudian menyebar ke seluruh perut menimbulkan nyeri seluruh perut. Pada awal perforasi, belum ada infeksi bakteria, fase ini disebut fase peritonitis kimia. Adanya nyeri di bahu menunjukkan adanya rangsangan peritoneum di permukaan bawah diafragma. Reaksi peritoneum berupa pengenceran zat asam yang merangsang itu akan mengurangi keluhan untuk sementara sampai kemudian terjadi peritonitis bakteria. Rangsangan peritoneum menimbulkan nyeri tekan dan defans muskuler. Pekak hati bisa hilang karena adanya udara bebas di bawah diafragma. Peristaltis usus menurun sampai menghilang akibat kelumpuhan sementara usus. Bila telah terjadi peritonitis bakteria, suhu badan penderita akan naik dan terjadi takikardia, hipotensi, dan penderita tampak letargik karena syok toksik. Rangsangan peritoneum menimbulkan nyeri pada setiap gerakan yang menyebabkan pergeseran peritoneum dengan peritoneum. Nyeri subjektif dirasakan waktu penderita bergerak, seperti berjalan, bernapas, menggerakkan badan, batuk, dan mengejan. Nyeri objektif berupa nyeri ketika digerakkan seperti pada saat palpasi, tekanan dilepaskan, colok dubur, tes psoas, dan tes obturator. 2.2.6 Pemeriksaan penunjang Pemeriksaan penunjang dari perforasi gastrointestinal yang cepat dan dapat diandalkan adalah pemeriksaan radiologi, sangat penting karena seringkali dibutuhkan tindakan pembedahan yang segera. Radiologist memainkan peranan penting dalam hal membantu ahli bedah untuk memilih prosedur diagnosis dan memutuskan pasien dioperasi atau tidak. Deteksi dari pneumoperitoneum yang minimal pada pasien akut abdomen yang disebabkan oleh perforasi gastrointestinal merupakan tugas utama yang sangat penting. Seorang radiologist yang berpengalaman dengan menggunakan tehnik radiologis dapat mendeteksi udara bebas 14 minimal 1 ml. Tehnik yang paling sering digunakan adalah foto rongent abdomen posisi tegak dan left lateral decubitus (LLD). Meskipun pada saat ini penggunaan tehnik diagnostik yang modern meningkat, pemeriksaan rongent masih merupakan pemeriksaan pertama yang penting dan masih merupakan tantangan bagi radiologist. Rongent masih merupakan pemeriksaan yang mudah, murah dan tersedia serta cepat dalam melihat adanya udara bebas. Kualitas film dan posisi pasien sangat penting. Setiap pasien memerlukan posisi yang adekuat sekitar 10 menit sebelum dilakukan rongent, sehingga udara dapat mencapai posisi tertinggi dari abdomen. 2.2.7 Penatalaksanaan Ide awal untuk penatalaksanaan konservatif berawal dari Crisp 1843 dimana dia menyatakan bahwa perforasi gaster akan menutup sendiri dengan adanya adhesi dengan jaringan sekitar untuk mencegah kebocoran dari gaster ke rongga peritoneum. Alasan-alasan dilakukannya terapi konservativ pada pasien dengan perforasi gaster adalah : Peritonitis tidak menyebabkan kematian. Hal ini disebabkan kemampuan peritoneum untuk melokalisir dan menyerap kontaminan. Pada perforasi gastroduodenal, kavum peritoneum masih steril sampai dengan 12 jam karena jumlah bakteri yang minimal pada traktus gastrointestinal bagian atas. Seringkali, setelah membuka cavum peritoneum untuk pembedahan pada perforasi ulkus peptikum, ternyata didapatkan bahwa perforasi telah ditutupi oleh plug omentum dibawah hepar. Metode Taylor untuk penatalaksanaan konservatif diperkenalkan pertama kali tahun 1946, hal ini berdasarkan teori dekompressi gaster yang efektif dan drainase kontinyu akan meningkatkan kemampuan penyembuhan. Hal ini memungkinkan terapi dengan cara aspirasi nasogastrik, antibiotik, pemberian terapi cairan dan triple terapi H. Pylori. Johan Mikulicz-Radecki (1850-1905) adalah ahli bedah pertama yang melakukan operasi penutupan perforasi ulkus peptikum dengan prosedur penutupan perforasi yang simple. Dikatakan bahwa setiap dokter yang menghadapi perforasi gaster harus melakukan operasi laparatomi, mencari perforasi, dan mencegah inflamasi dengan cara membersihkan rongga abdomen dengan hati-hati. 15 Manajemen konservatif pada perforasi ulkus peptikum adalah pemberian cairan intravena, antibiotik intravena (Cefotaxim dan Metronidazole) dan omeprazole intravena. Pemasangan NGT no 18 dengan suction berkala. Penempatan tube pada distal kurvatura mayor sangat penting. Pencatatan input dan output setiap 2 jam, dicatat denyut nadi, tekanan darah, dan temperatur. Abdomen dievaluasi untuk distensi, nyeri, dan peristaltik. Selama 2 -3 hari pertama pasien dipuasakan. Terapi konservativ dihentikan bila pasien tidak menunjukkan perbaikan dengan peningkatan denyut nadi, demam, distensi abdomen atau nyeri setelah 12 jam terapi. Pemberian cairan melalui NGT dilakukan pada hari ke 4 -5. Pasien secara hati-hati diamati adanya tanda-tanda peritonitis. Jika dapat ditoleransi dengan baik maka NGT dilepas dan mulai diberikan makanan cair. Saat ini, pembedahan untuk penyakit ulkus pepikum terbatas pada penanganan komplikasinya seperti perforasi, perdarahan dll. Pada perforasi gaster, terapi konservatif dapat dilakukan pada beberapa kasus. Jika diperlukan tindakan laparatomi, penutupan yang simple sudah cukup untuk kebanyakan kasus, dan pembedahan ulkus peptikum definitif tidak lagi dibutuhkan untuk pasien-pasien tersebut. Operasi untuk perforasi gaster dapat dilakukan secara laparaskopi dan pembedahan terbuka dengan hasil yang sama, dilaporkan sedikit komplikasi dari teknik laparaskopi berupa infeksi luka operasi. Saat ini metode laparaskopi lebih sering dilakukan. Tujuan dari terapi bedah adalah : Koreksi masalah anatomi yang mendasari Koreksi penyebab peritonitis Membuang setiap material asing di rongga peritoneum yang dapat menghambat fungsi leukosit dan mendorong pertumbuhan bakteri (seperti darah, makanan, sekresi lambung) Pre-operatif 1. Koreksi ketidakseimbangan cairan atau elektrolit. Ganti kehilangan cairan ekstraseluler dengan cairan yang mempunyai komposisi elektrolit sama seperti plasma 2. Antibiotik sistemik seperti ampisilin, gentamisin, dan metronidazol 3. Pasang kateter urin untuk menghitung output cairan 16 4. Analgetik seperti morfin, dengan dosis kecil, dianjurkan secara continous infusion Intra-operatif Manajemen operasi tergantung kepada kausa dari perforasi. Semua materi nekrosis dan cairan yang terkontaminasi harus dibuang dan diteruskan dengan lavase dengan antibiotik (tetrasiklin 1mg.mL). Beberapa metode pembedahan untuk terapi perforasi ulkus peptikum, diantaranta: Omenplasty simple Penjahitan perforasai dengan bvagotomy, biasanya vagotomy perforasi gaster proksimal (PGV) Trunkal vagotomy dengan gastroenteric anastomosis jika terjadi stenosis Eksisi tepi perforasi tanpa vagotomy (pada pasien dengan risiko tinggi) Gastrektomi parsial pada pasien dengan risiko operasi yang rendah Post-operatif 1. Menggantikan cairan secara intravena (tujuannya adalah untuk menjaga volume intravaskular dan hidrasi pasien. Dimonitor dengan perhitungan output urin) 2. Drainase nasogastric 3. Antibiotik (tujuan pemberian antibiotik pada post operasi adalah untuk mencapai kadar antibiotik pada tempat infeksi yang melebihi konsentrasi inhibisi minimum pertumbuhan patogen. Pada infeksi intra abdomen, fungsi gastrointestinal sering terhambat. Oleh karena itu, pemberian antibiotik secara oral tidak efektif dan dianjurkan pemberian secara intravena) 4. Analgesik 2.2.8 Prognosis Banyak sistem skoring yang digunakan untuk menilai prognosis mortalitas dan morbiditas pda perforasi ulkus peptikum. Semua sistem skoring seperti Boeys skor, mannheim peritonitis index (MPI), American society of Anesthesiologist score, Acute Physiology and Chronic Health Evaluation (APACHE II) telah digunakan untuk memprediksi angka mortalitas perforasi gaster pre-operatif. Apabila tindakan operasi dan pemberian antibiotik berspektrum luas cepat dilakukan maka prognosisnya dubia ad bonam. Sedangkan bila diagnosis, tindakan, 17 dan pemberian antibiotik terlambat dilakukan maka prognosisnya menjadi dubia ad malam. Hasil terapi meningkat dengan diagnosis dan penatalaksanaan dini. Faktor-faktor berikut akan meningkatkan resiko kematian : Usia lanjut Adanya penyakit yang mendasari sebelumnya Malnutrisi Timbulnya komplikasi 18 BAB III KESIMPULAN Perforasi tukak gaster adalah penyakit yang disebabkan oleh komplikasi serius dari penyakit tukak lambung. Tukak lambung merupakan luka yang terjadi pada lapisan lambung akubat terkikisnya lapisan dinding lambung, yang jugas bisa terjadi pada dinding duodenum. Perforasi dalam bentuk apapun yang mengenai saluran cerna merupakan kasus kegawatdaruratan bedah. Penyebab utama bisa karena pemakaian OAINS, steroids, merokok, infeksi Helicobacter Pylori (H. Pylori) dan diet tinggi garam. Semua faktor ini dapat mempengaruhi sekresi asam di dalam mukosa lambung. Sulit untuk dapat menentukan fakor penyebab pada pasien, dan perforasi tukak gaster mungkin disebabkan oleh beberapa faktor. Kecederaan berkaitan usus yang disebabkan oleh endoskopi (endoscopyassociated bowel injuries) jarang menyebabkan terjadinya perforasi. Contohnya, dilaporkan perforasi yang berkaitan dengan endoscopy retrograde cholangiopancreatography (ERCP) terjadi pada 1% pasien. Pasien menunjukan gejala klinis seperti nyeri abdomen yang disebabkan oleh perforasi ulkus gaster terjadi sangat mendadak pada abdomen bagian atas. Sebagian besar pasien menunjukkan gejala yang jelas. Bila sudah terjadi komplikasi peritonitis bakteri bisa menimbulkan gejala sistemik seperti suhu badan penderita akan naik dan terjadi takikardia, hipotensi, dan penderita tampak letargik karena syok toksik. Untuk mencegah terjadinya komplikasi peritonitis harus dilakukan penatalaksanaan segera, konservatif maupun tindakan pembedahan. Tatalaksana konservatif berupa pemberian cairan intravena, antibiotik intravena (Cefotaxim dan Metronidazole) dan omeprazole intravena dan pemasangan NGT no 18 dengan suction berkala. Jika diperlukan tindakan pembedahan, dilakukan laparatomi, penutupan yang simple sudah cukup untuk kebanyakan kasus. 19 DAFTAR PUSTAKA 1. Pieter, John, editor : Sjamsuhidajat,R. dan De Jong, Wim, Bab 31 : Lambung dan Duodenum, Buku Ajar Ilmu Bedah, Edisi 2, EGC : Jakarta, 2004. Hal. 541-59. 2. Kapita Selekta Kedokteran, Edisi Ketiga, Jilid 2, editor : Mansjoer, Arif., Suprohalta., Wardhani, Wahyu Ika., Setiowulan, Wiwiek., Fakultas Kedokteran UI, Media Aesculapius, Jakarta : 2000 3. Sylvia A.Price, Lorraine M. Wilson, Patofisiologi Konsep Klinis prosesproses penyakit volume 1, Edisi 6, EGC : Jakarta, 2006 4. http://www.medcyclopaedia.com/library/topics/volume_vii/g/gastric_rupture Gharehbaghy, Manizheh M., Rafeey, Mandana., Acute Gastric Perforation in Neonatal Period 5. Thorsen K, Soreide JA, Kvaliy JT, Glomsaker T, Soreide K. Epidemiology of Perforated Peptic Ulcer: Age- and gender adjusted analysis of inceidence and mortality. World J Gastroenterol. 2013 Jan 21; 19(3_: 347-354 6. Gisbert JP, Legido J, Garcia-Sanz I, Pajare JM. Helicobacter Pylory and Perforated peptic ulcer prevelance of the infection and role of non-steroidal anti inflammatory drugs. Dig Liver Dis. 2004 Feb; 36(2): 116-20 7. Chey WD, Wong BC. American College of Gastroenterology guideline on the management of Helicobacter pylori infection. Am J Gastroenterol. 2007 Aug. 102(8):1808-25. 8. Pietroiusti A, Luzzi I, Gomez MJ, et al. Helicobacter pylori duodenal colonization is a strong risk factor for the development of duodenal ulcer. Aliment Pharmacol Ther. 2005 Apr 1. 21 (7):909-15. 9. Donovan AJ, Berne TV, Donovan JA. Perforated duodenal ulcer: an alternative therapeutic plan. Arch Surg. 1998 Nov. 133(11):1166-71. 10. Berne TV, Donovan AJ. Nonoperative treatment of perforated duodenal ulcer. Arch Surg. 1989 Jul. 124(7):830-2. 11. Wong CW, Chung PH, Tam PK, Wong KK. Laparoscopic versus open operation for perforated peptic ulcer in pediatric patients: A 10-year experience. J Pediatr Surg. 2015 Dec. 50 (12):2038-40. 20