Nama : Alifa Umami NPM : 1102012016
advertisement

1
Skenario 3 – Perut kembung
Nama : Alifa Umami
NPM : 1102012016
LI 1. Memahami dan menjelaskan anatomi saluran cerna bagian bawah
LO 1.1 Anatomi makroskopik
Usus halus (Intestinum Tenue)
Usus halus merupakan tabung yang kompleks, berlipat-lipat yang membentang dari pilorus sampai katup ileosekal.
Pada orang hidup panjang usus halus sekitar 12 kaki (22 kaki pada kadaver akibat relaksasi). Usus ini mengisi
bagian tengah dan bawah abdomen. Ujung proksimalnya bergaris tengah sekitar 3,8 cm, tetapi semakin kebawah
lambat laun garis tengahnya berkurang sampai menjadi sekitar 2,5 cm (Price & Wilson, 1994).
Usus halus berbentuk tabung berbelit-belit, membentang dari pylorus ke katup kolik. Dimana ia berakhir di usus
besar. Usus halus dibagi menjadi 3 bagian yaitu duodenum, jejunum dan ileum.
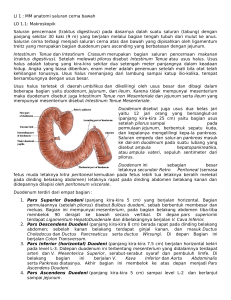
Duodenum (usus duabelas jari)
Panjang dari duodenum adalah 12 jari atau 25 cm. usus ini adalah usus terpendek dan terlebar dari semua usus halus.
Duodenum tidak memiliki mesenterium tetapi sebagian duodenum tertutup oleh peritoneum. Duodenum
melengkung berbentuk seperti huruf C sehingga dapat dibedakan menjadi :
-
-
-
Pars superior duodeni
Panjangnya sekitar 5 cm dan berawal di pylorus dan berakhir pada leher kantung empedu. Hamper semua
bagian ini ditutupi oleh peritoneum. Batas atas dari pars superior duodeni adalah kantung empedu dan hati,
belakangnya berbatasan dengan arteri lambung, saluran empedu umum dan vena portal. Dibawah dan
belakangnya berbatasan dengan pancreas.
Pars descendens duodeni
Panjangnya 7 sampai 10 cm dan memanjang dari leher kantung empedu pada vertebra lumbalis pertama
hingga vertebra lumbalis keempat. Pada permukaan posterior dapat ditemukan peritoneum dan terhubung
ke duodenum oleh sejumlah kecil jaringan ikat. Bagian posteriornya tidak ditutupi oleh peritoneum.
Pars inferior duodeni
Pars horizontalis
Panjangnya sekitar 5 sampai 7,5 cm. permukaan depan ditutupi oleh peritoneum kecuali didekat
garis tengah dimana ia melewati saluran mesenterika superior.
2
Skenario 3 – Perut kembung
Pars ascendens
Bagian dari duodenum ini panjangnya sekitar 2,5 cm. perbatasan antara duodenum pars ascendens
dan jejunum disebut dengan flexura duodenojejunalis.
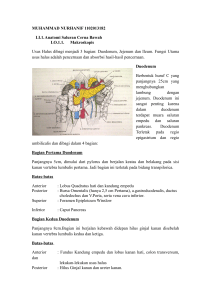
Perdarahan duodenum
Figure 1 Perdarahan Duodenum (oriented anatomy 4th edition,1999)
Pasokan arteri utama dari pancreaticoduodenal arteri inferior dan superior. Ini menyediakan bagian proksimal
dan distal masing-masing. Arteri pancreaticoduodenal terletak pada kurva antara duodenum dan kepala pankreas dan
penawaran kedua struktur. Mereka beranastomosis untuk membentuk arcade arteri anterior dan posterior. Pembuluh
darah duodenum mengikuti arteri dan mengalir ke vena portal, beberapa langsung dan lain-lain tidak langsung,
melalui pembuluh darah dan limpa mesenterika superior.
Jejunum
Panjang jejunum adalah sekitar 2,5 meter dan memanjang dari flexura duodenojejunalis sampai ke ileum. Ileum
terletak melingkar dibagian atas rongga peritoneul menempati daerah iliaka pusar dan kiri. Sebagian jejunum
terletak didaerh kuadran kiri atas dengan diameter ±4 cm. jejunum melekat di dindin posterior abdomen di sisi kiri
aorta.
Ileum
Panjang ileum sekitar 3,5 m dan bergabung dengan kolon pada katup ileocaeal. Ileum terletak melingkar dibawah
rongga peritoneum dan di panggul, terutama menempati daerah pusar, hipogastrik, kanan iliaka dan panggul.
Sebagian ileum terletak pada kuadran kanan bawah. Bagian terminal ileum biasanya terletak diaderah panggul
dengan diameter sekitar 3,75 cm dan mesentrium yang lebih tipis dan kurang vascular dibandingkan jejunum.
3
Skenario 3 – Perut kembung
Figure 2 Perbedaan jejunum dan ileum
Perdarahan Jejunum dan ileum
:
Arteri ke jejunum dan ileum timbul dari arteri mesenterika superior (SMA). SMA biasanya muncul dari aorta
perut pada tingkat vertebra L1, kira-kira 1 cm lebih rendah daripada batang celiac, dan berjalan di antara lapisan
mesenterium mengirim 15 sampai 18 cabang ke jejunum dan ileum. Arteri bersatu untuk membentuk loop atau
lengkungan, arkade arteri, yang menimbulkan arteri lurus, vasa recta. V. mesenterika superior menguras jejunum
dan ileum. Itu terletak anterior dan ke kanan dari SMA di root mesenterium dan bersatu dengan vena lienalis untuk
membentuk vena portal.
Usus Besar (Intestinum Crassum)
Figure 3 Anatomi Colon
4
Skenario 3 – Perut kembung
Lokasi bagian-bagian dari usus besar baik dalam rongga perut atau belakangnya di retroperitoneum. Usus besar di
daerah adalah tetap di lokasi.
Colon Ascendens
Usus besar mendaki di sisi kanan perut, sekitar 12,5 cm. Ini adalah bagian dari usus besar dari sekum ke lentur
hati (pergantian dari usus besar oleh hati). Ini adalah [retroperitoneal] pada manusia kebanyakan. Pada hewan
merumput sekum bermuara ke dalam usus spiral. Bagian depan itu berhubungan dengan gulungan usus kecil,
tepi kanan dari omentum yang lebih besar, dan dinding anterior abdomen. Posterior, hal ini berkaitan dengan
iliacus, ligamen iliolumbar, yang lumborum kuadratus, yang abdominis melintang, diafragma di ujung tulang
rusuk terakhir; saraf kulit, ilioinguinal, dan iliohypogastric lateral, cabang-cabang iliaka kapal iliolumbar, yang
lumbar keempat arteri, dan ginjal kanan.
Colon Transversum
Usus besar melintang adalah bagian dari usus besar dari hati lentur (pergantian dari usus besar oleh hati) ke
lentur lienalis (pergantian dari usus besar oleh limpa). Usus besar melintang hang dari perut, melekat padanya
oleh band luas jaringan disebut omentum yang lebih besar. Pada sisi posterior, kolon melintang dihubungkan
dengan dinding abdomen posterior oleh mesenterium yang dikenal sebagai mesokolon melintang. Usus besar
melintang terbungkus peritoneum, dan karena itu bergerak (tidak seperti bagian dari usus besar segera sebelum
dan sesudahnya). kanker Lebih bentuk sebagai usus besar sejalan dan isi menjadi lebih padat (air dihapus)
dalam rangka untuk membentuk tinja. Hal ini terutama diberikan oleh arteri kolik tengah, sebuah cabang dari
arteri mesenterika superior.
Colon Descendens
Usus turun adalah bagian dari usus besar dari lentur lienalis ke awal dari usus besar sigmoid. Hal ini
retroperitoneal di dua pertiga dari manusia. Di ketiga lainnya, ia memiliki mesenterium (biasanya pendek).
Colon Sigmoid
Kolon sigmoid adalah bagian dari usus besar setelah usus turun dan sebelum rektum. The sigmoid namanya
berarti S-berbentuk (lihat sigmoid). Dinding kolon sigmoid yang berotot, dan kontrak untuk meningkatkan
tekanan di dalam usus besar, menyebabkan bangku untuk pindah ke rektum. Karena tekanan tinggi intermiten
di dalamnya, kolon dapat mengembangkan kantong-kantong yang disebut diverticuli di dinding. Kehadiran
diverticuli, apakah berbahaya atau tidak, disebut diverticulosis. Infeksi diverticuli adalah diverticulitis disebut.
Sigmoidoscopy merupakan teknik diagnostik yang umum digunakan untuk memeriksa kolon sigmoid.
LO 1.2 Anatomi mikroskopik
Usus kecil memiliki empat lapisan yang sama sebagai bagian dari saluran GI, tetapi mereka dimodifikasi untuk daya
serap maksimal.
Figure 4 Lapisan-lapisan secara histologi usus
5
Skenario 3 – Perut kembung
Serosa - penutup peritoneal dari permukaan luar dari usus kecil.
Muskularis - lapisan otot yang mengatur gerak peristaltik. Secara khusus, berisi:
o Lapisan tipis yang membentang otot longitudinal usus.
o Lapisan tebal otot melingkar yang menutup dari bagian usus yang diperlukan untuk
memungkinkan usus untuk bekerja, bergerak, dan menggiling air perut yg menghancurkan
makanan yang di bagian atas dan lebih dari sebelum rilis ke bagian berikutnya dari usus kecil ...
dimana proses mengulangi lagi.
o Myenteric plexi dari Auerbach, yang koordinat gerak peristaltik. Secara khusus, plexi
(kelompok berpotongan sel saraf) berada di lapisan otot longitudinal usus kecil. sel-sel saraf pada
setiap pleksus terutama proyek ke lapisan otot melingkar dan memainkan peran penting dalam
mengatur motilitas usus.
Submucosa - jaringan ikat. submucosa terdiri dari jaringan ikat padat, meskipun sel-sel lemak mungkin
ada. Bahkan, semua tiga bagian dari usus kecil (duodenum, jejunum, dan ileum) semua ditandai dengan
modifikasi submucosa tersebut. Para submucosa di usus kecil berisi:
o Arteriol, venula, dan pembuluh limfatik (lacteals) yang mengatur aliran darah dan cairan getah
bening pergi ke dan dari mukosa dari usus kecil. Sebagai catatan, pembuluh limfatik juga
memainkan peran kunci dalam penyerapan lemak dari usus kecil, sesuatu yang kita akan berbicara
lebih banyak tentang sedikit kemudian.
Mukosa - vili. Ini adalah hadiah utama, di mana sebagian besar aksi di usus kecil terjadi. Oleh karena itu,
sekarang kita akan fokus pada lapisan ini.
Vili
Vili adalah proyeksi ke dalam lumen tertutup didominasi dengan matang, enterosit serap, bersama dengan percikan
dari sel goblet yang mensekresi lendir. Sel-sel hidup hanya untuk beberapa hari, mati dan gudang ke lumen untuk
menjadi bagian dari air perut yg menghancurkan makanan mana mereka dicerna dan diserap. Dan ya, jika Anda
ingin memikirkan cara itu, kita semua kanibal makan dinding usus kita sendiri. Kata vili harfiah berarti "seberkas
rambut," yang persis apa yang vili terlihat seperti. Pada kenyataannya, mereka adalah proyeksi fingerlike mukosa,
dengan kurang lebih 40 vili / sq mm di dalam dinding usus kecil. Seperti telah dibahas sebelumnya, masing-masing
villus tunggal berisi kapiler arteri dan venus (arteri dan venule) dan lacteal (setara limfatik dari kapiler). Catatan:
Sistem limfatik adalah suatu sistem sirkulasi yang pertukaran cairan antar sel, mengalir ke pembuluh darah di leher,
dan dapat menyerap lemak. Dalam usus kecil, transportasi lacteals lemak dari saluran pencernaan ke dalam sistem
peredaran darah.
Mikro dari villus tunggal
villus Masing-masing mengandung sel absorptif beberapa di permukaannya. Dan menonjol dari permukaan sel-sel
ini absorptif pada setiap villus adalah banyak luas mikrovili. Mikrovili yang teliti proyeksi mirip rambut kecil yang
berfungsi untuk meningkatkan luas permukaan setiap villus.
Figure 5 Mikrovili berbaris disepanjang tepi villus (C.Brown,1987)
6
Skenario 3 – Perut kembung
Masing-masing villus memiliki sekitar 200 juta mikrovili / sq mm. Hal ini menciptakan permukaan beludru pada
dinding usus kecil yang dikenal sebagai perbatasan kuas.
Jika usus kecil dipandang sebagai sebuah pipa yang sederhana, luas permukaan total sekitar setengah meter persegi.
Tapi ini bukan sebuah pipa sederhana. Faktor dalam lipatan mukosa, vili, dan mikrovili, dan luas permukaan
penyerapan dari usus kecil pada kenyataannya sekitar 250 meter persegi - ukuran lapangan tenis! Hal ini
meningkatkan daya serap dari usus kecil eksponensial.
kelenjar usus berada di kriptus dari Lieberkuhn di dasar villus (lihat ilustrasi di atas). Sel-sel / kelenjar di sini
mengeluarkan jus usus. Menjelang dasar kriptus adalah sel induk, yang terus-menerus membagi dan menyediakan
sumber dari semua sel epitel di kriptus dan di vili tersebut. Cara mereka membagi sebenarnya cukup menarik. Satu
anak perempuan dari masing-masing sel pembelahan sel batang tetap dipertahankan sebagai sel batang - sehingga
melestarikan sumber asli murni. Sel anak yang lain membedakan sepanjang salah satu dari empat jalur untuk
menjadi baik sebagai enterocyte, sel enteroendocrine, sel piala, atau sel Paneth. sel Enterocyte bermigrasi atas
kriptus, dan ke vili, dimana mereka menjadi sel-sel matang serap epitel penting untuk mengekstraksi nutrisi dari air
perut yg menghancurkan makanan tersebut. Hampir semua nutrisi, termasuk semua asam amino dan gula, masukkan
di seluruh tubuh sel-sel absorptif yang membentuk epitel meliputi vili tersebut.
Catatan: Setelah melewati epitel vili, sebagian besar molekul nutrisi menyebar ke jaringan kapiler di dalam villus
yang digambarkan di atas, dan kemudian ke dalam aliran darah. Beberapa molekul, lemak secara khusus, tidak
diangkut ke dalam kapiler, tetapi lebih ke dalam pembuluh limfatik (lacteals), yang mengalir dari aliran usus dan
cepat ke dalam darah melalui duktus toraks.
Secara khusus, sel-sel / kelenjar ditemukan di kriptus dari Lieberkuhn, pada dasar vili, meliputi:
sel Paneth berada di bagian terdalam dari kelenjar. Mereka mengeluarkan lisozim (enzim bacteriocidal),
dan mereka fagosit. Tujuan mereka adalah untuk melindungi terhadap penjajah yang telah membuat jalan
mereka ke dalam saluran usus bersama dengan makanan yang kita makan.
kelenjar Enteroendocrine adalah bagian terdalam dari kelenjar. Sel di sini rahasia tiga hormon: secretin (Ssel), CCK (CCK-sel), dan peptida penghambat lambung (K-sel).
Kelenjar Brunner adalah di bagian terdalam dari mukosa duodenum. Mereka mengeluarkan lendir basa
untuk menetralkan asam.
Piala sel mengeluarkan lendir pelumas.
patch Peyer adalah bagian dari jaringan limfatik yang mendeteksi unsur-unsur asing di saluran GI dan
sinyal sistem kekebalan tubuh.
Figure 6 Villi, sel epitel dan mikrovili (R.Bowen, 2000)
7
Skenario 3 – Perut kembung
Duodenum
Dinding duodenum tersusun atas 4 lapisan:
1. Lapisan paling luar yang dilapisi peritoneum, disebut serosa.
Merupakan kelanjutan dari peritoneum, tersusun atas selapis pipih sel-sel mesothelial diatas jaringan ikat longgar.
2. Lapisan muskuler (tunika muskularis) tersusun atas serabut otot longitudinal ( luar) &sirkuler (dalam). Pleksus
myenterikus Aurbach terletak diantara kedua lapisan ini. Pleksus Meissner‟s ditemukan didalam submukosa di
antara jaringan ikat longgar yang kaya akan pembuluh darah dan limfe.
3. Submukosa.
Terdapat kelenjar Brunner yang bermuara ke krypta Lieberkuhn melalui duktus sekretorius. Sekresi kelenjar
Brunner bersifat visceus , jernih, dengan pH alkali ( pH 8,2 – 9,3 ), berguna melindungi mukosa duodenum terhadap
sifat korosif dari gastric juice. Epitel kollumnernya mengandung 2 jenis sel: mucus secreting suface cell – HCO3secreting surface cell dan absorptive cell.
4. Mukosa, yang merupakan lapisan dinding yang paling dalam.
Terdiri dari 3 lapisan: lapisan dalam adalah muskularis mukosa , lapisan tengah adalah lamina propria, lapisan
terdalam terdiri dari selapis sel-sel epitel kolumnar yang melapisi krypte dan villi-villinya. Fungsi utama krypte
epitelum ialah (1) pertumbuhan sel ; (2) fungsi eksokrin, endokrin, dan fungsi sekresi ion dan air ; (3) penyerapan
garam, air dan nutrien spesifik. Krypte epitelium paling sedikit tersusun atas 4 jenis sel yang berbeda ; Paneth,
goblet, undefferentieted cell dan sel-sel endokrin. Pada bagian pertama duodenum ditutupi oleh banyak lipatan
sirkuler yang di namakan plica circularis, tempat saluran empedu & duktus pancreatikus mayor menembus dinding
medial bagian ke dua duodenum. Duktus pankreatikus accesorius (bila ada) bermuara ke duodenum pada papila
yang kecil yang jaraknya sekitar 1,9 cm di atas papilla duodeni mayor. Dinding duodenum sebelah posterior dan
lateral letaknya retoperitoneal sehingga tidak ditemukan lapisan serosa
Figure 7 Histologi duodenum dan pylorus (David King, 2001)
Jejunum (jejunum intestinum) lebih lebar, diameternya menjadi sekitar 4 cm dan., Lebih tebal, lebih pembuluh
darah, dan warna yang lebih dalam dari ileum, sehingga panjang diberikan lebih berat. Lipatan melingkar (valvulæ
conniventes) dari selaput lendir perusahaan dan tebal set besar, dan vili yang lebih besar daripada di ileum. Nodul
getah bening agregat hampir tidak ada di bagian atas jejunum, dan di bagian bawah kurang sering ditemukan
daripada di ileum, dan lebih kecil dan cenderung untuk mengasumsikan bentuk melingkar. Dengan memegang
jejunum antara jari dan jempol lipatan melingkar bisa dirasakan melalui dinding usus; ini yang tidak ada di bagian
bawah ileum, adalah mungkin dengan cara ini untuk membedakan bagian atas dari bagian bawah usus kecil.
8
Skenario 3 – Perut kembung
Figure 8 Histologi jejunum (David king, 2001)
Ileum (ileum intestinum) sempit, diameternya menjadi 3,75 cm dan., Mantel yang lebih tipis dan kurang vaskular
dibandingkan jejunum. Ini memiliki lipatan melingkar tetapi sedikit, dan mereka kecil dan menghilang seluruhnya
menuju akhir yang lebih rendah, tetapi nodul getah bening agregasi ('s patch Peyer) yang lebih besar dan lebih
banyak. The jejunum sebagian besar menempati daerah iliaka kiri dan pusar, sementara ileum menempati terutama
itu, hipogastrikus, kanan iliaka, dan panggul daerah pusar. Bagian terminal ileum biasanya terletak di panggul, dari
yang naik di atas psoas kanan dan pembuluh iliaka kanan; itu berakhir di fosa iliaka kanan dengan membuka ke sisi
medial dimulainya dari usus besar. The jejunum dan ileum melekat pada dinding abdomen posterior oleh lipat luas
peritoneum, mesenterium, yang memungkinkan gerakan paling bebas, sehingga setiap kumparan dapat
mengakomodasi sendiri untuk perubahan bentuk dan posisi. mesenterium ini berbentuk kipas; yang posterior
perbatasan atau akar, sekitar 15 cm. panjang, melekat pada dinding abdomen posterior dari sisi kiri dari tubuh
vertebra lumbar kedua artikulasi sacroiliac kanan, berturut-turut melintasi bagian horisontal dari duodenum, aorta,
vena cava inferior, ureter, dan kanan psoas otot. lebarnya Its antara perbatasan tulang belakang dan usus rata-rata
yang sekitar 20 cm., dan lebih besar di tengah dari pada atas dan bawah ujung-ujungnya. Menurut Lockwood
cenderung meningkat pada usia luasnya sebagai uang muka. Antara dua lapisan yang terdiri terkandung pembuluh
darah, saraf, lacteals, dan kelenjar getah bening, bersama-sama dengan jumlah variabel lemak.
Figure 9 Histologi Ileum
9
Skenario 3 – Perut kembung
Colon
Ada peningkatan ketebalan mukosa dari usus buntu (500 mikrometer) ke rektum (1000 mikrometer).
Kriptus sejalan sejajar dengan dasar ruang bawah tanah. Kriptus lurus dan sempit dan sebagian besar tidak
bercabang dipisahkan oleh pelek tipis lamina propria. Jarak antara kriptus dan diameter internal kriptus adalah
konstan. Sedikit variasi dalam arsitektur crypt, jarak intercryptal dan crypt kadang-kadang bercabang bisa terjadi
pada biopsi normal. Kriptus lebih dalam dalam rektum dan kolon sigmoid daripada di bagian proksimal dari usus
besar.
Permukaan epitel:
Terdiri dari serap tinggi) kolumnar, piala (dan sel-sel endokrin. Rasio jumlah sel kolumnar tinggi untuk piala sel
adalah 4:1. Sel Paneth biasanya hadir dalam usus buntu & usus proksimal (biasanya terbatas pada basis crypt).
Kehadiran sel Paneth lebih distal menunjukkan perubahan metaplastic terlihat pada infeksi kronis. Zona proliferasi
di dasar ruang bawah tanah terdiri dari sel-sel induk cuboidal rendah. Permukaan sel-sel epitel folikel limfoid
atasnya lebih cuboidal dan kompak diatur daripada sel columnar tempat lain (ini tidak boleh salah untuk sel
displastik dalam radang borok usus besar).
Lamina propria: Loose, jaringan ikat areolar yang muncul sangat seluler karena kehadiran sel-sel inflamasi kronis
di bagian dangkal dari lamina propria. Didominasi sel plasma yang hadir bersama dengan limfosit tersebar
(kebanyakan T-sel). Sel-sel inflamasi di bagian lebih dalam dan pemisahan basis crypt dari mukosa muskularis oleh
sekelompok sel plasma dan limfosit adalah indikasi penyakit usus inflamasi kronis. Sesekali neutrofil hadir dalam
lamina propria dari biopsi kolon normal. Neutrofil di permukaan dan epitel crypt merupakan indikasi dari proses
patologis. folikel limfoid B-limfosit yang hadir di mukosa kolon dan dapat memperpanjang melalui mukosa
muskularis ke submucosa. Pada titik ini kriptus mukosa memperpanjang ke-kelenjar mukosa membentuk kompleks
limfoid (tidak boleh salah untuk proses patologis).
Muskularis mukosa: Tipis lapisan otot polos (dan luar lapisan memanjang melingkar dalam).
Submucosa: Ada longgar jaringan ikat dengan serat kolagen dan elastis. Teman-pleksus Meissner serat saraf
otonom dengan sel ganglion yang hadir. pemeriksaan rinci dari lapisan ini diperlukan dalam Penyakit Hirschsprung.
Figure 10 Perbandingan usus halus dan usus besar (Sahaja,2008)
Rektum menduduki bagian posterior rongga pelvis. Rektum ke atas dilanjutkan oleh kolon sigmoid dan berjalan
turun di depan sekum, meninggalkan pelvis dengan menembus dasar pelvis. Disisni rektum melanjutkan diri sebagai
anus dalan perineum (Snell, 1997).
10
Skenario 3 – Perut kembung
LI 2. Memahami dan menjelaskan fisiologi saluran cerna bagian bawah
Usus halus mempunyai dua fungsi utama : pencernaan dan absorpsi bahan-bahan nutrisi dan air. Proses
pencernaan dimulai dalam mulut dan lambung oleh kerja ptialin, asam klorida, dan pepsin terhadap makanan
masuk. Proses dilanjutkan di dalam duodenum terutama oleh kerja enzim-enzim pankreas yang menghidrolisis
karbohidrat, lemak, dan protein menjadi zat-zat yang lebih sederhana. Adanya bikarbonat dalam sekret pankreas
membantu menetralkan asam dan memberikan pH optimal untuk kerja enzim-enzim. Sekresi empedu dari hati
membantu prosespencernaan dengan mengemulsikan lemak sehimgga memberikan permukaan lebih luas bagi
kerja lipase pankreas (Price & Wilson, 1994).
Proses pencernaan disempurnakan oleh sejumnlah enzim dalam getah usus (sukus enterikus). Banyak di antara
enzim-enzim ini terdapat pada brush border vili dan mencernakan zat-zat makanan sambil diabsorpsi (Price &
Wilson, 1994) Isi usus digerakkan oleh peristalsis yang terdiri atas dua jenis gerakan, yaitu segmental dan
peristaltik yang diatur oleh sistem saraf autonom dan hormon (Sjamsuhidajat
Jong, 2005). Pergerakan
segmental usus halus mencampur zat-zat yang dimakan dengan sekret pankreas, hepatobiliar, dan sekresi usus,
dan pergerakan peristaltik mendorong isi dari salah satu ujung ke ujung lain dengan kecepatan yang sesuai
untuk absorpsi optimal dan suplai kontinu isi lambung (Price & Wilson 1994).
Absorpsi adalah pemindahan hasil-hasil akhir pencernaan karbohidrat, lemak dan protein (gula sederhana, asamasam lemak dan asa-asam amino) melalui dinding usus ke sirkulasi darah dan limfe untuk digunakan oleh
sesl-sel tubuh. Selain itu air, elektrolit dan vitamin juga diabsorpsi. Absoprpsi berbagai zat berlangsung
dengan mekanisme transpor aktif dan pasif yang sebagian kurang dimengerti (Price & Wilson, 1994).
Lemak dalam bentuk trigliserida dihidrodrolisa oleh enzim lipase pankreas ;
hasilnya bergabung dengan garam empedu membentuk misel. Misel kemudian memasuki membran sel secara
pasif dengan difusif, kemudian mengalami disagregasi, melepaskan garam empedu yang kembali ke dalam
lumen usus dan asam lemak serta monogliserida ke dalam sel. Sel kemudian membentuk kembali trigliserida
dan digabungkan dengan kolesterol, fosfolipid, dan apoprotein untuk membentuk kilomikron, yang keluar dari
sel dan memasuki lakteal. Asam lemak kecil dapat memasuki kapiler dan secara langsung menuju ke vena
porta. Garam empedu diabsorpsi ke dalam sirkulasi enterohepatik dalam ileum distalis. Dari kumpulan 5 gram
garam empedu yang memasuki kantung empedu, sekitar 0,5 gram hilang setiap hari; kumpulan ini bersirkulasi
ulang 6 kali dalam 24 jam (Sabiston, 1995; Schwartz, 2000 ).
Protein oleh asam lambung di denaturasi, pepsin memulai proses proteolisis. Enzim protease pankreas (tripsinogen
yang diaktifkan oleh enterokinase menjadi tripsin, dan endopeptidase, eksopeptidase) melanjutkan proses
pencernaan protein, menghasilkan asam amino dan 2 sampai 6 residu peptida. Transport aktif membawa dipeptida
dan tripeptida ke dalam sel untuk diabsorpsi (Schwartz, 2000 ).
11
Skenario 3 – Perut kembung
Karbohidrat, metabolisme awalnya dimulai dengan dengan menghidrolisis pati menjadi maltosa (atau
isomaltosa), yang merupakan disakarida. Kemudian disakarida ini, bersama dengan disakarida utama lain,
laktosa dan sukrosa, dihidrolisis menjadi monosakarida glukosa, galaktosa, dan fruktosa. Enzim laktase, sukrase,
maltase, dan isimaltase untuk pemecaha disakarida terletak di dalam mikrovili ‟brush border‟ sel epitel.
Disakarida ini dicerna menjadi monosakarida sewaktu berkontak dengan mikrovili ini atau sewaktu mereka
berdifusi ke dalam mikrovili. Produk pencernaan, monosakarida, glukosa, galaktosa, dan fruktosa, kemudian
segera disbsorpsi ke dala darah porta (Guyton, 1992).
Air dan elektrolit, cairan empedu, cairan lambung, saliva, dan cairan duodenum menyokong sekitar 8-10
L/hari cairan tubuh, kebanyakan diabsorpsi. Air secar osmotik dan secara hidrostatik diabsorpsi atau melalui
difusi pasif. Natrium dan khlorida diabsorpsi dengan pemasangan zat telarut organik atau secara transport
aktif. Bikarbonat diabsorpsi secara pertukaran natrium/hidrogen. Kalsium diabsorpsi melalui transport aktif
dalam duodenum dan jejenum, dipercepat oleh hormon parathormon (PTH) dan vitamin D. Kalium diabsorpsi
secara difusi pasif (Schwartz, 2000 ).
Usus besar mempunyai berbagai fungsi yang semuanya berkaitan dengan proses akhir isi usus. Fungsi usus
besar yang paling penting adalah mengabsorpsi
air dan elektrolit, yang sudah hampir lengkap pada kolon bagian kanan. Kolon sigmoid berfungsi sebagai
reservoir yang menampung massa feses yang sudah dehidrasi sampai defekasi berlangsung (Preice & Wilson,
1994).
Kolon mengabsorpsi air, natrium, khlorida, dan asam lemak rantai pendek serta mengeluarkan kalium dan
bikarbonat. Hal tersebut membantu menjaga keseimbangan air adan elektrolit dan mencegah dehidrasi.
Menerima 900-1500 ml/hari, semua, kecualim100-200 ml diabsorpsi, paling banyak di proksimal. Kapasitas
sekitar 5 l/hari.(Schwartz, 2000)
Gerakan retrograd dari kolon memperlambat transit materi dari kolon kanan, meningkatkan absorpsi. Kontraksi
segmental merupakan pola yang paling umum, mengisolasi segmen pendek dari kolon, kontraksai ini menurun
oleh antikolinergik, meningkat oleh makanan, kolinergik. Gerakan massa merupakan pola yang kurang umum,
pendorong antegrad melibatkan segmen panjang 0,5-1,0 cm/detik, 20-30 detik panjang, tekanan 100-200 mmHg,
tiga sampai empat kali sehari, terjadi dengan defekasi (Schwartz, 2000).
Sepertiga berat feses kering adalah bakterri; 10¹¹-10¹²/gram. Anaerob > aerob.
Escherichia coli berikutnya. Umber pentingvitamin K (Schwartz, 2000).
Bakteroides paling umum,
Gas kolon berasal dari udara yang ditelan, difusi dari darah, produksi intralumen. Nitrogen, oksigen, karbon
dioksida, hidrogen, metan. Bakteri membentuk hidrogen dan metan dari protein dan karbohidrat yang tidak
tercerna. Normalnya 600 ml/hari (Schwartz, 2000).
Usus halus mempunyai dua fungsi utama: (1) pencernaan, yaitu proses pemecahan makanan menjadi bentuk yang
dapat tercerna melalui kerja berbagai enzim dalam saluran gastrointestinal, dan (2) absorpsi bahan-bahan nutrisi dan
air. Semua aktivitas lainnya mengatur atau mempermudah berlangsungnya proses ini. Proses pencernaan dimulai
dalam mulut dan lambung oleh kerja ptialin, HCI, pepsin, mukus, renin, dan lipase lambung terhadap makanan yang
masuk. Proses ini berlanjut dalam duodenum terutama oleh kerja enzim-enzim pankreas yang menghidrolisis
karbohidrat, lemak, dan protein menjadi zat-zat yang lebih sederhana. Mukus juga memberikan perlindungan
terhadap asam. Sekresi empedu dan hati membantu proses pencernaan dengan mengemulsikan lemak sehingga
memberikan permukaan yang lebih luas bagi kerja lipase pankreas.
Kerja empedu terjadi akibat sifat deterjen asam-asam empedu yang dapat melarutkan zat-zat lemak dengan
membentuk misel. Misel merupakan agregat asam empedu dan molekul-moliekul lemak. Lemak membentuk inti
hidrofobik, sedangkan asam empedu karena merupakan molekul polar, membentuk permukaan misel dengan ujung
hidrofobik mengarah ke dalam dan ujung hidrofilik menghadap ke luar menuju medium cair. Bagian sentral misel
juga melarutkan vitamin-vitamin larut lemak dan kolesterol. Jadi, asam-asam lemak bebas, gliserida dan vitamin
larut-lemak dipertahankan dalam larutan sampai dapat diabsorpsi oleh permukaan sel epitel.
12
Skenario 3 – Perut kembung
Proses pencernaan disempurnakan oleh sejumlah enzim yang terdapat dalam getah usus (sukus enterikus). Banyak
enzim-enzim ini terdapat pada brush border villi dan mencerna zat-zat makanan sambil diabsorpsi.
Dua hormon berperan penting dalam pengaturan pencernaan usus. Lemak yang bersentuhan dengan mukosa
duodenum menyebabkan kontraksi kandung empedu yang diperantarai oleh kerja kolesistokinin. Hasil-hasil
pencernaan protein tak lengkap yang bersentuhan dengan mukosa duodenum merangsang sekresi getah pankreas
yang kaya enzim ; hal ini diperantarai oleh kerja pankrezimin. Pankreaozimin dan kolesistokinin sekarang diduga
merupakan satu hormon yang sama dengan efek berbeda; hormon ini disebut scbagai CCK (beberapa buku teks
menyebut hormon ini CCK-PZ). Hormon ini dihasilkan oleh mukosa duodenum.
Asam lambung yang bersentuhan dengan mukosa usus menyebabkan dikeluarkannya horrnon lain, yaitu sekretin,
dan jumlah yang dikeluarkan sebanding dengan jumlah asam yang mengalir melalui duodenum. Sekretin
merangsang sekresi getah yang mengandung bikarbonat dan pankreas, merangsang sekresi empedu dari hati, dan
memperbesar kerja CCK.
Pergerakan segmental usus halus mencampur zat-zat yang dimakan dengan sekret pankreas, hepatobiliar, dan sekresi
usus, dan pergerakan peristaltik mendorong isi dan salah satu ujung ke ujung lain dengan kecepatan yang sesuai
untuk absorpsi optimal dan asupan kontinu isi lambung.
(Price & Wilson, 2006, Patofisiologi, hal : 439-440)
Absorpsi
Absorpsi adalah pemindahan hasil-hasil akhir pencernaan karbohidrat, lemak, dan protein (gula sederhana, asam
lemak, dan asam amino) melalui dinding usus ke dalam sirkulasi darah dan limfe untuk digunakan oleh sel-sel
tubuh. Selain itu juga diabsorpsi air, elektrolit, dan vitamin. Absorpsi berbagai zat berlangsung dengan mekanisme
transpor aktif dan pasif yang sebagian besar belum begitu dipahami.
Walaupun banyak zat yang diabsorpsi di sepanjang usus halus, namun terdapat tempat-tempat absorpsi khusus bagi
zat-zat gizi tertentu. Tempat-tempat absoprsi ini penting diketahui agar dapat memahani proses terjadinya defisiensi
nutrisi tertentu akibat penyakit pada usus halus.
Absorpsi gula, asam amino, dan lemak hampir selesai pada saat kimus mencapai pertengahan jejunum. Besi dan
kalsium sebagian besar diabsorpsi dalam duodenum dan jejunum, dan absorpsi kalsium memerlukan vitamin D.
Vitamin larut-lemak (A, D, F, dan K) diabsorpsi dalam duodenum dan untuk absorpsi dibutuhkan garam-garam
empedu. Sebagian besar vitamin yang larut-air diabsorpsi dalam usus halus bagian atas. Absorpsi vitamin B12
berlangsung dalam ileum terminalis melalui mekanisme transpor khusus yang membutuhkan faktor intrinsik
lambung. Sebagian besar asam empedu yang dikeluarkan oleh kandung empedu ke dalam duodenum untuk
membantu pencernaan lemak, akan direabsorpsi dalam ileum terminalis dan masuk kembali ke hati. Siklus ini
disebut sebagai sirkulasi enterohepatik garam empedu dan sangat penting untuk mempertahankan cadangan empedu.
Dengan demikian asam atau garam empedu manipu bekerja untuk mencema lemak berkali-kali sebelum dikeluarkan
dalam feses. Penyakit atau reseksi pada ileum terminalis dapat menyebabkan terjadinya defisiensi garam-garam
empedu dan mengganggu pencernaan lemak. Masuknya garam empedu dalam jumlah besar ke dalam kolon
menyebabkan terjadinya iritasi kolon dan diare. (Price & Wilson, 2006, Patofisiologi, hal : 441)
LI 3. Memahami dan menjelaskan obstruksi ileus
LO 3.1 Definisi
Ileus adalah gangguan atau hambatan pasase isi usus yang merupakam tanda adanya obstruksi usus akut yang segera
membutuhkan pertolongan atau tindakan. Ileus ada 2 macam yaitu ileus obstruktif dan ileus paralitik.
Ileus obstruktif atau disebut juga ileus mekanik adalah keadaan dimana isi lumen saluran cerna tidak bisa disalurkan
ke distal atau anus karena adanya sumbatan/hambatan mekanik yang disebabkan kelainan dalam lumen usus,
dinding usus atau luar usus yang menekan atau kelainan vaskularisasi pada suatu segmen usus yang menyebabkan
nekrose segmen usus tersebut.1,2
13
Skenario 3 – Perut kembung
LO 3.2 Epidemiologi
Ileus obstruktif adalah suatu penyumbatan mekanis pada usus dimana merupakan penyumbatan yang sama sekali
menutup atau menganggu jalannya isi usus. Setiap tahunnya 1 dari 1000 penduduk dari segala usia didiagnosa ileus.
Di Amerika diperkirakan sekitar 300.000-400.000 menderita ileus setiap tahunnya. Di Indonesia tercatat ada 7.059
kasus ileus paralitik dan obstruktif tanpa hernia yang dirawat inap dan 7.024 pasien rawat jalan pada tahun 2004
menurut Bank data Departemen Kesehatan Indonesia.
Terapi ileus obstruksi biasnya melibatkan intervensi bedah. Penentuan waktu kritis serta tergantung atas jenis dan
lama proses ileus obstruktif. Operasi dilakukan secepat yang layak dilakukan dengan memperhatikan keadaan
keseluruhan pasien.
LO 3.3 Etiologi
Ileus obstruktif dapat disebabkan oleh :
1.
Adhesi (perlekatan usus halus) merupakan penyebab tersering ileus obstruktif, sekitar 50-70% dari semua
kasus. Adhesi bisa disebabkan oleh riwayat operasi intraabdominal sebelumnya atau proses inflamasi
intraabdominal. Obstruksi yang disebabkan oleh adhesi berkembang sekitar 5% dari pasien yang mengalami
operasi abdomen dalam hidupnya. Perlengketan kongenital juga dapat menimbulkan ileus obstruktif di dalam
masa anak-anak.
2. Hernia inkarserata eksternal (inguinal, femoral, umbilikal, insisional, atau parastomal) merupakan yang
terbanyak kedua sebagai penyebab ileus obstruktif, dan merupakan penyebab tersering pada pasien yang tidak
mempunyai riwayat operasi abdomen. Hernia interna (paraduodenal, kecacatan mesentericus, dan hernia
foramen Winslow) juga bisa menyebabkan hernia.
3. Neoplasma. Tumor primer usus halus dapat menyebabkan obstruksi intralumen, sedangkan tumor metastase
atau tumor intraabdominal dapat menyebabkan obstruksi melalui kompresi eksternal.
4. Intususepsi usus halus menimbulkan obstruksi dan iskhemia terhadap bagian usus yang mengalami intususepsi.
Tumor, polip, atau pembesaran limphanodus mesentericus dapat sebagai petunjuk awal adanya intususepsi.
5. Penyakit Crohn dapat menyebabkan obstruksi sekunder sampai inflamasi akut selama masa infeksi atau karena
striktur yang kronik.
6. Volvulus sering disebabkan oleh adhesi atau kelainan kongenital, seperti malrotasi usus. Volvulus lebih sering
sebagai penyebab obstruksi usus besar.
7. Batu empedu yang masuk ke ileus. Inflamasi yang berat dari kantong empedu menyebabkan fistul dari saluran
empedu ke duodenum atau usus halus yang menyebabkan batu empedu masuk ke traktus gastrointestinal. Batu
empedu yang besar dapat terjepit di usus halus, umumnya pada bagian ileum terminal atau katup ileocaecal
yang menyebabkan obstruksi.
8. Striktur yang sekunder yang berhubungan dengan iskhemia, inflamasi, terapi radiasi, atau trauma operasi.
9. Penekanan eksternal oleh tumor, abses, hematoma, intususepsi, atau penumpukan cairan.
10. Benda asing, seperti bezoar.
11. Divertikulum Meckel yang bisa menyebabkan volvulus, intususepsi, atau hernia Littre.
12. Fibrosis kistik dapat menyebabkan obstruksi parsial kronik pada ileum distalis dan kolon kanan sebagai akibat
adanya benda seperti mekonium.
LO 3.4 Klasifikasi
Berdasarkan penyebabnya ileus obstruktif dibedakan menjadi tiga kelompok (Bailey,2002):
a. Lesi-lesi intraluminal, misalnya fekalit, benda asing, bezoar, batu empedu.
b. Lesi-lesi intramural, misalnya malignansi atau inflamasi.
c. Lesi-lesi ekstramural, misalnya adhesi, hernia, volvulus atau intususepsi.
Ileus obstruktif dibagi lagi menjadi tiga jenis dasar (Sjamsuhidajat & Jong, 2005; Sabiston,1995) :
1. Ileus obstruktif sederhana, dimana obstruksi tidak disertai dengan terjepitnya pembuluh darah.
2. Ileus obstruktif strangulasi, dimana obstruksi yang disertai adanya penjepitan pembuluh darah
sehingga terjadi iskemia yang akan berakhir dengan nekrosis atau gangren yang ditandai dengan
14
Skenario 3 – Perut kembung
3.
gejala umum berat yang disebabkan oleh toksin dari jaringan gangren.
Ileus obstruktif jenis gelung tertutup, dimana terjadi bila jalan masuk dan keluar suatu gelung usu
tersumbat, dimana paling sedikit terdapat dua tempat obstruksi.
Untuk keperluan klinis, ileus obstruktif dibagi dua (Stone, 2004):
1. Ileus obstruktif usus halus, termasuk duodenum
2. Ileus obstruktif usus besar
1.
Ileus Mekanik
1.1 Letak obstruksi
1.1.1 Letak Tinggi : Duodenum-Jejunum
1.1.2 Letak Tengah : Ileum Terminal
1.1.3 Letak Rendah : Colon-Sigmoid-rectum
1.2 Stadium
1.2.1 Parsial : menyumbat lumen sebagian
1.2.2 Simple/Komplit: menyumbat lumen total
1.2.3 Strangulasi: Simple dengan jepitan vasa 6
2.
Ileus Neurogenik
2.1 Adinamik : Ileus Paralitik
2.2 Dinamik : Ileus Spastik
3.
Ileus Vaskuler : Intestinal ischemia 6 1.1 Lokasi Obstruksi
LO 3.5 Patofisiologi
Obstruktif Ileus
Akumulasi gas dan cairan di dalam lumen sebelah proksimal dari letak obstruksi
Distensi
Proliferasi bakteri yang
berlangsung cepat
Kehilangan H2O dan
Elektrolit
Tekanan intralumen ↑
Iskemia dinding usus
Volume ECF ↓
Kehilangan cairan menuju ruang peritoneum
Pelepasan bakteri dan toksin dari usus yang nekrotik ke
dalam peritoneum dan sirkulasi sistemik
Syok hipovolemik
Peritonitis Septikemia
15
Skenario 3 – Perut kembung
Peristiwa patofisiologi yang terjadi setelah obstruksi usus adalah sama, tanpa memandang apakah obstruksi usus
tersebut diakibatkan oleh penyebab mekanik atau fungsional. Perbedaan utamanya adalah obstruksi paralitik,
paralitik dihambat dari permulaan, sedangkan pada obstruksi mekanis peristaltik mula-mula diperkuat kemudian
intermiten akhirnya hilang. Limen usus yang tersumbat profesif akan terenggang oleh cairan dan gas. Akumulasi gas
dan cairan didalam lumen usus sebelah proksimal dari letak obstruksi mengakibatkan distensi dan kehilangan H2O
dan elektrolit dengan peningkatan distensi maka tekanan intralumen meningkat, menyebabkan penurunan tekanan
vena dan kapiler arteri sehingga terjadi iskemia dinding usus dan kehilangan cairan menuju ruang peritonium
akibatnya terjadi pelepasan bakteri dan toksin dari usus, bakteri yang berlangsung cepat menimbulkan peritonitis
septik ketika terjadi kehilangan cairan yang akut maka kemungkinan terjadi syok hipovolemik. Keterlambatan
dalam melakukan pembedahan atau jika terjadi stranggulasi akan menyebabkan kematian. ( Pice and Wilson, hal
404 ).
Ileus obstruktif merupakan penyumbatan intestinal mekanik yang terjadi karena adanya daya mekanik yang bekerja
atau mempengaruhi dinding usus sehingga menyebabkan penyempitan/penyumbatan lumen usus. Hal tersebut
menyebabkan pasase lumen usus terganggu. Akan terjadi pengumpulan isi lumen usus yang berupa gas dan cairan,
pada bagian proximal tempat penyumbatan, yang menyebabkan pelebaran dinding usus (distensi).
Sumbatan usus dan distensi usus menyebabkan rangsangan terjadinya hipersekresi kelenjar pencernaan. Dengan
demikian akumulasi cairan dan gas makin bertambah yang menyebabkan distensi usus tidak hanya pada tempat
sumbatan tetapi juga dapat mengenai seluruh panjang usus sebelah proximal sumbatan. Sumbatan ini menyebabkan
gerakan usus yang meningkat (hiperperistaltik) sebagai usaha alamiah. Sebaliknya juga terjadi gerakan anti
peristaltik. Hal ini menyebabkan terjadi serangan kolik abdomen dan muntah-muntah.
Patofiologi usus halus yaitu Kondisi obstruksi mekanik pada usus halus akan meningkatkan di latasi usus proksimal
serta akan memberikan manifestasi akumulasi sekresi dan udara pada saluran gastrointestinal. Di latasi usus ini
merangsang aktivitas sel-sel sekretorit untuk menghasilkan lebih banyak akumulasi cairan. Kondisi ini akan
meningkatkan peristaltik baik di atas dan di bawah lesi obstuksi. (khan,2009). Respon muntah merupakan kondisi
awal terjadi jika tingkat obstruksi pada bagian proksimal, kondisi meningkatkan distensi usus halus menyebabkan
peningkatan tekanan intraluminal. Hal ini dapat menyebabkan kompresi mukosa limfatik menjadi limfedema pada
dinding usus.ketika tekanan hidrostatik intralumen tinggi, maka akan meningkatkan tekanan hidrostatik kapiler dan
akan menghasilkan peningkatan ruang ketiga, air, elektrolit, dan protein masuk ke dalam lumen intestinal.
Kehilangan cairan dan kondisi dehidrasi yang bterjadi kemudian bisa bertambah berat dan berkonstribusi terhadap
resiko morbiditas dan kematian. (shieds 1965). Patofisiologi usus besar yaitu obstruksi mekanis dan pseudoobstruksi dari usus besar menyebabkan pelebaran usus di bagian proksimal dari lesi obstruksi. Hal ini menyebabkan
edema mukosa dan gangguan aliran darah vena dan arteri ke usus. Edema dan iskemia usus meningkatkan
permebilitas mukosa usus, yang dapat mengakibatkan translokasi bakteri, sepsis ,dehidrasi, dan gangguan elekrolit.
Iskemia yang berlanjut pada nekrosis dinding usus akan meningkatkan resiko perforasi dan peristonitis.
LO 3.6 Manifestasi klinis
Terdapat 4 tanda kardinal gejala ileus obstruktif (Winslet, 2002; Sabiston, 1995)
1. Nyeri abdomen
2. Muntah
3. Distensi
4. Kegagalan buang air besar atau gas(konstipasi).
Gejala ileus obstruktif tersebut bervariasi tergantung kepada (Winslet, 2002; Sabiston, 1995):
1. Lokasi obstruksi
2. Lamanya obstruksi
3. Penyebabnya
4. Ada atau tidaknya iskemia usus
Gejala selanjutnya yang bisa muncul termasuk dehidrasi, oliguria, syok hypovolemik, pireksia, septikemia,
penurunan respirasi dan peritonitis. Terhadap setiap penyakit yang dicurigai ileus obstruktif, semua
kemungkinan hernia harus diperiksa (Winslet, 2002).
16
Skenario 3 – Perut kembung
Nyeri abdomen biasanya agak tetap pada mulanya dan kemudian menjadi bersifat kolik. Ia sekunder terhadap
kontraksi peristaltik kuat pada dinding usus melawan obstruksi. Nyeri dari ileus obstruktif usus halus demikian
biasanya terlokalisasi supraumbilikus di dalam abdomen, sedangkan yang dari ileus obstruktif usus besar
biasanya tampil dengan nyeri intaumbilikus. Dengan berlalunya waktu, usus berdilatasi, motilitas menurun,
sehingga gelombang peristaltik menjadi jarang, sampai akhirnya berhenti. Pada saat ini nyeri mereda dan
diganti oleh pegal generalisata menetap di keseluruhan abdomen. Jika nyeri abdomen menjadi terlokalisasi
baik, parah, menetap dan tanpa remisi, maka ileus obstruksi strangulata harus dicurigai (Sabiston, 1995).
Muntah refleks ditemukan segera setelah mulainya ileus obstruksi yang memuntahkan apapun makanan dan
cairan yang terkandung, yang juga diikuti oleh cairan duodenum, yang kebanyakan cairan empedu
(Harrison‟s, 2001). Setelah ia mereda, maka muntah tergantung atas tingkat ileus obstruktif. Jika ileus obstruktif usus
halus, maka muntah terlihat dini dalam perjalanan dan terdiri dari cairan jernih hijau atau kuning. Usus
didekompresi dengan regurgitasi, sehingga tak terlihat distensi. Jika ileus obstruktif usus besar, maka muntah
timbul lambat dan setelah muncul distensi. Muntahannya kental dan berbau busuk (fekulen)
sebagai hasil pertumbuhan bakteri berlebihan sekunder terhadap stagnasi. Karena panjang usus yang terisi dengan
isi demikian, maka muntah tidak mendekompresi total usus di atas obstruksi (Sabiston, 1995).
Distensi pada ileus obstruktif derajatnya tergantung kepada lokasi obsruksi dan makin membesar bila semakin ke
distal lokasinya. Gerkakan peristaltik terkadang dapat dilihat. Gejala ini terlambat pada ileus obstruktif usus
besar dan bisa minimal atau absen pada keadaan oklusi pembuluh darah mesenterikus (Sabiston, 1995).
Konstipasi dapat dibedakan menjadi dua, yaitu konstipasi absolut ( dimana feses dan gas tidak bisa keluar) dan
relatif (dimana hanya gas yang bisa keluar) (Winslet, 2002). Kegagalan mengerluarkan gas dan feses per
rektum juga suatu gambaran khas ileus obstruktif. Tetapi setelah timbul obstruksi, usus distal terhadap titik ini
harus mengeluarkan isinya sebelum terlihat obstipasi. Sehingga dalam ileus obstruktif usus halus, usus dalam
panjang bermakna dibiarkan tanpa terancam di usus besar. Lewatnya isi usus dalam bagian usus besar ini
memerlukan waktu, sehingga mungkin tidak ada obstipasi, selama beberapa hari. Sebaliknya, jika ileus
obstruktif usus besar, maka obstipasi akan terlihat lebih dini. Dalam ileus obstuksi sebagian, diare merupakan
gejala yang ditampilkan pengganti obstipasi (Sabiston, 1995).
Dehidarasi umumnya terjadi pada ileus obstruktif usus halus yang disebabkan muntah yanbg berulang-ulang
dan pengendapan cairan. Hal ini menyebabkan kulit kering dan lidah kering, pengisian aliran vena yang jelek
dan mata gantung dengan oliguria. Nilai BUN dan hematokrit meningkat memberikan gambaran polisitemia
sekunder (Winslet, 2002).
Hipokalemia bukan merupakan gejala yang sering pada ileus obstruktif sederhana. Peningkatan nilai potasium,
amilase atau laktat dehidrogenase di dalam serum dapat sebagai pertanda strangulasi, begitu juga leukositosis
atau leukopenia (Winslet, 2002).
Pireksia
1.
2.
3.
di dalam ileus obstruktif dapat digunaklan sebagai petanda (Winslet, 2002) :
Mulainya terjadi iskemia
Perforasi usus
Inflamasi yang berhubungan denga penyakit obsruksi
Hipotermi menandakan terjadinya syok septikemia. Nyeri tekan abdomen yang terlokalisir menandakan iskemia
yang mengancam atau sudah terjadi. Perkembangan peritonitis menandakan infark atau prforasi (Winslet, 2002).
Sangat penting untuk membedakan antara ileus obstruktif dengan strangulasi dengan tanpa strangulasi, karena
termasuk operasi emergensi. Penegakan diagnosa hanya tergantung gejala kilnis. Sebagai catatan perlu
diperhatikan (Winslet, 2002):
1. Kehadiran syok menandakan iskemia yang sedang berlansung
2. Pada strangulasi yang mengancam, nyeri tidak pernah hilang total
3. Gejala-gejala biasanya muncul secara mendadak dan selalu berulang
4. Kemunculan dan adanya gejala nyeri tekan lokal merupakan tanda yang sangat penting, tetapi, nyeri
tekan yang tidak jelas memerlukan penilaian rutin. Pada ileus obstruktif tanpa strangulasi
kemungkinan bisa terdapat area dengan nyeri tekan lokal pada tempat yang mengalami obstruksi;
pada srangulasi selalu ada nyeri tekan lokal yang berhubungan dengan kekakuan abdomen..
17
Skenario 3 – Perut kembung
5.
6.
7.
Nyeri tekan umum dan kehadiran kekakuan abdomen/rebound tenderness menandakan perlunya
laparotomy segera.
Pada kasus ileus obstruktif dimana nyeri tetap asa walaupun telah diterapi konservatif, walaupun
tanpa gejala-gejala di atas, strangulasi tetap harus didiagnosa.
Ketika srangulasi muncul pada hernia eksternal dimana benjolan tegang, lunak, ireponibel, tidak
hanya membesar karena reflek batuk dan benjolan semakin membesar.
Pada ileus obstruksi usus besar juga menimbulkan sakit kolik abdomen yang sama kualitasnya dengan sakit
ileus obstruktif usus halus, tetapi intensitasnya lebih rendah. Keluhan rasa sakit kadang-kadang tidak ada pada
penderita lanjut usia yang pandai menahan nafsu. Muntah-muntah terjadi lambat, khususnya bila katup
ileocaecal kompeten. Muntah-muntah fekulen paradoks sangat jarang. Riwayat perubahan kebiasaan berdefekasi
dan darah dalam feses yang baru terjadi sering terjadi karena karsinoma dan divertikulitis adalah penyebab
yang paling sering. Konstipasi menjadi progresif, dan obstipasi dengan ketidakmapuan mengeluarkan gas terjadi.
Gejala-gejala akut dapat timbul setelah satu minggu (Harrison‟s, 2001).
Tabel. Perbedaan ileus obstruktif simple dan strangulata (Suindra, 2005)
Simple
Nyeri Abdomen
Kolik
Muntah
+
Distensi Abdomen
+
Obstipasi
+
Peristaltik
+/meningkat
Lekosit
N/naik
KU memburuk
Lambat
Strangulata
Menetap
+
+
+
+/Menurun
Naik
Cepat
Tabel. Perbedaan Ileus obstruktif usus halus dan usus besar (Suindra, 2005)
Usus Halus
Usus Besar
Nyeri Abdomen
+++
+
Muntah
+++
+
Muntah Feculen
++
Distensi Abdomen
+
+++
Dehidrasi
Cepat
Lambat
LO 3.7 Diagnosis dan diagnosis banding
Diagnosis
Diagnosis ileus obstruktif tidak sulit; salah satu yang hampir selalu harus ditegakkan atas dasar klinik dengan
anamnesis dan pemeriksaan fisik, kepercayaan atas pemeriksaan radiologi dan pemeriksaan laboraorium harus
dilihat sebagai konfirmasi dan bukan menunda mulainya terapi yang segera.
Diagnosa ileus obstruksi diperoleh dari :
1. Anamnesis
Pada anamnesis ileus obstruktif usus halus biasanya sering dapat ditemukan penyebabnya, misalnya berupa
adhesi dalam perut karena pernah dioperasi sebelumnya atau terdapat hernia. Pada ileus obstruksi usus
halus kolik dirasakan di sekitar umbilkus, sedangkan pada ileus obstruksi usus besar kolik dirasakan di
sekitar suprapubik. Muntah pada ileus obstruksi usus halus berwarna kehijaun dan pada ileus obstruktif
usus besar onset muntah lama.
2.
Pemeriksaan Fisik
1. Inspeksi
Dapat ditemukan tanda-tanda generalisata dehidrasi, yang mencakup kehilangan turgor kulit maupun
mulut dan lidah kering. Pada abdomen harus dilihat adanya distensi, dapat ditemukan kontur dan
steifung, parut abdomen, Benjolan pada regio inguinal, femoral dan skrotum menunjukkan suatu
18
Skenario 3 – Perut kembung
2.
3.
4.
5.
3.
hernia inkarserataPada Intussusepsi dapat terlihat massa abdomen berbentuk sosis. Adanya adhesi
dapat dicurigai bila ada bekas luka operasi sebelumnya. Terkadang dapat dilihat gerakan peristaltik
usus yang bisa bekorelasi dengan mulainya nyeri kolik yang disertai mual dan muntah. Penderita
tampak gelisah dan menggeliat sewaktu serangan kolik.
Palpasi
Pada palpasi bertujuan mencari adanya tanda iritasi peritoneum apapun atau nyeri tekan, yang
mencakup „defance musculair‟ involunter atau rebound dan pembengkakan atau massa yang abnormal.
Auskultasi
Pada ileus obstruktif pada auskultasi terdengar kehadiran episodic gemerincing logam bernada tinggi
dan gelora (rush‟) diantara masa tenang. Tetapi setelah beberapa hari dalam perjalanan penyakit dan
usus di atas telah berdilatasi, maka aktivitas peristaltik (sehingga juga bising usus) bisa tidak ada atau
menurun parah. Tidak adanya nyeri usus bisa juga ditemukan dalam ileus paralitikus atau ileus
obstruksi
strangulate.
Bagian akhir yang diharuskan dari pemeriksaan adalah pemeriksaan rectum dan pelvis. Ia bisa
membangkitkan penemuan massa atau tumor serta tidak adanya feses di dalam kubah rektum
menggambarkan ileus obstruktif usus halus. Jika darah makroskopik atau feses postif banyak
ditemukan di dalam rektum, maka sangat mungkin bahwa ileus obstruktif didasarkan atas lesi intrinsik
di dalam usus. Apabila isi rektum menyemprot; penyakit Hirdchprung.
Perkusi
Hipertimpani
Rectal Toucher
- Isi rektum menyemprot : Hirschprung disease
- Adanya darah dapat menyokong adanya strangulasi, neoplasma
- Feses yang mengeras : skibala
- Feses negatif : obstruksi usus letak tinggi
- Ampula rekti kolaps : curiga obstruksi
- Nyeri tekan : lokal atau general peritonitis
Radiologi
Pemeriksaan sinar-X bisa sangat bermanfaat dalam mengkonfirmasi diagnosis ileus obstruktif serta foto
abdomen tegak dan berbaring harus yang pertama dibuat. Adanya gelung usus terdistensi dengan batas
udara-cairan dalam pola tangga pada film tegak sangat menggambarkan ileus obstruksi sebagai diagnosis.
Dalam ileus obstruktif usus besar dengan katup ileocaecalis kompeten, maka distensi gas dalam kolon
merupakan satu-satunya gambaran penting (Sabiston, 1995). Penggunaan kontras dikontraindikasikan
adanya perforasi-peritonitis. Barium enema diindikasikan untuk invaginasi, dan endoskopi disarankan pada
kecurigaan volvulus.
Posisi supine (terlentang): tampak herring bone appearance. Posisi setengah duduk atau LLD: tampak step
ladder appearance atau cascade. Adanya dilatasi dari usus disertai gambaran “step ladder” dan “air fluid
level” pada foto polos abdomen dapat disimpulkan bahwa adanya suatu obstruksi. Foto polos abdomen
mempunyai tingkat sensitivitas 66% pada obstruksi usus halus, sedangkan sensitivitas 84% pada obstruksi
kolon.
Foto polos abdomen 3 posisi:
- Ileus obstruktif letak tinggi.
Tampak dilatasi usus di proksimal sumbatan (sumbatan paling distal di iliocaecal junction) dan kolaps
usus di distal sumbatan. Penebalan dinding usus halus yang mengalami dilatasi memberikan gambaran
herring bone appearance, karena dua dinding usus halus yang menebal dan menempel membentuk
gambaran vertebra dan muskulus yang sirkuler menyerupai kosta. Tampak air fluid level pendekpendek berbentuk seperti tangga yang disebut step ladder appearance karena cairan transudasi berada
dalam usus halus yang terdistensi.
- Ileus obstruktif letak rendah
Tampak dilatasi usus halus di proksimal sumbatan (sumbatan di kolon) dan kolaps usus di distal
sumbatan. Penebalan dinding usus halus yang mengalami dilatasi memberikan gambaran herring bone
appearance, karena dua dinding usus halus yang menebal dan menempel membentuk gambaran
vertebra dan muskulus yang sirkuler menyerupai kosta. Gambaran penebalan usus besar yang juga
19
Skenario 3 – Perut kembung
distensi tampak di tepi abdomen. Tampak gambaran air fluid level pendek-pendek berbentuk seperti
tangga yang disebut step ladder appearance karena cairan transudasi berada dalam usus halus yang
terdistensi dan air fluid level panjang-panjang di kolon.
CT scan
Untuk menegakkan diagnosa pada obstruksi usus halus untuk mengidentifikasi pasien dengan obstruksi
yang komplit dan pada obstruksi usus besar yang dicurigai adanya abses maupun keganasan.
4.
Laboratorium
Leukositosis, dengan pergeseran ke kiri, biasanya terjadi bila terdapat strangulasi, tetapi hitung darah putih
yang normal tidak menyampingkan strangulasi. Peningkatan amilase serum kadang-kadang ditemukan pada
semua bentuk ileus obstruktif, khususnya jenis strangulasi
Diagnosis banding
LO 3.8 Penatalaksanaan
Dasar pengobatan ileus obstruksi adalah koreksi keseimbangan elektrolit dan cairan, menghilangkan peregangan dan
muntah dengan dekompresi, mengatasi peritonitis dan syok bila ada, dan menghilangkan obstruksi untuk
memperbaiki kelangsungan dan fungsi usus kembali normal
-Pre-operatif
Dasar pengobatan obstruksi usus meliputi :
1. Penggantian kehilangan cairan dan elektrolit ke dalam lumen usus sampai pencapaian tingkat normal hidrasi dan
konsentrasi elektrolit bisa dipantau dengan mengamati pengeluaran urin (melalui kateter), tanda vital, tekanan vena
sentral dan pemeriksaan laboratorium berurutan. Pasien yang mengalami ileus obstruksi mengalami dehidrasi dan
gangguan keseimbangan ektrolit sehingga perlu diberikan cairan intravena seperti ringer laktat. Respon terhadap
terapi dapat dilihat dengan memonitor tanda - tanda vital dan jumlah urin yang keluar.
2. Dekompressi tractus gastrointestinal dengan sonde yang ditempatkan intralumen dengan tujuan untuk
dekompressi lambung sehingga memperkecil kesempatan aspirasi isi usus, dan membatasi masuknya udara yang
ditelan ke dalam saluran pencernaan, sehingga mengurangi distensi usus yang bisa menyebabkan peningkatan
tekanan intalumen. NGT digunakan untuk mengosongkan lambung, mencegah aspirasi pulmonum bila muntah dan
mengurangi
distensi
abdomen.
3. Pemberian antibiotika untuk pencegahan pertumbuhan bakteri berlebihan bersama dengan produk endotoksin dan
eksotoksin. Pemberian obat - obat antibiotik spektrum luas dapat diberikan sebagai profilaksis. Antiemetik dapat
diberikan untuk mengurangi gejala mual muntah.
-Operatif
Operasi dilakukan setelah rehidrasi dan dekompresi nasogastrik untuk mencegah sepsis sekunder. Operasi diawali
dengan laparotomi kemudian disusul dengan teknik bedah yang disesuaikan dengan hasil eksplorasi selama
laparotomi. Berikut ini beberapa kondisi atau pertimbangan untuk dilakukan operasi :
Situations necessitating emergent operation
Incarcerated, strangulated hernias
Peritonitis
Pneumatosis cystoides intestinalis
Pneumoperitoneum
Suspected or proven intestinal strangulation
Closed-loop obstruction
Nonsigmoid colonic volvulus
Sigmoid volvulus associated with toxicity or peritoneal signs
Complete bowel obstruction
Situations necessitating urgent operation
Progressive bowel obstruction at any time after nonoperative measures are started
20
Skenario 3 – Perut kembung
Failure to improve with conservative therapy within 24—48 hr
Early postoperative technical complications
Situations in which delayed operation is usually safe
Immediate postoperative obstruction
Jika obstruksinya berhubungan dengan suatu simple obstruksi atau adhesi, maka tindakan lisis yang dianjurkan. Jika
terjadi obstruksi stangulasi maka reseksi intestinal sangat diperlukan. Pada umumnya dikenal 4 macam (cara)
tindakan bedah yang dikerjakan pada obstruksi ileus.
(a) Koreksi sederhana (simple correction). Hal ini merupakan tindakan bedah sederhana untuk membebaskan usus
dari jepitan, misalnya pada hernia incarcerata non-strangulasi, jepitan oleh streng/adhesi atau pada volvulus ringan.
(b) Tindakan operatif by-pass. Membuat saluran usus baru yang “melewati” bagian usus yang tersumbat, misalnya
pada tumor intralurninal, Crohn disease, dan sebagainya.
(c) Membuat fistula entero-cutaneus pada bagian proximal dari tempat obstruksi, misalnya pada Ca stadium lanjut.
(d) Melakukan reseksi usus yang tersumbat dan membuat anastomosis ujung-ujung usus untuk mempertahankan
kontinuitas lumen usus, misalnya pada carcinomacolon, invaginasi, strangulata, dan sebagainya. Pada beberapa
obstruksi ileus, kadang-kadang dilakukan tindakan operatif bertahap, baik oleh karena penyakitnya sendiri maupun
karena keadaan penderitanya, misalnya pada Ca sigmoid obstruktif, mula-mula dilakukan kolostomi saja, kemudian
hari dilakukan reseksi usus dan anastomosis.
Suatu problematik yang sulit pada keadaan pasca bedah adalah distensi usus yang masih ada. Pada tindakan
operatif dekompressi usus, gas dan cairan yang terkumpul dalam lumen usus tidak boleh dibersihkan sama sekali
oleh karena mengandung banyak bahan-bahan digestif yang sangat diperlukan. Pasca bedah tidak dapat diharapkan
fisiologi usus kembali normal, walaupun terdengar bising usus. Hal tersebut bukan berarti peristaltik usus telah
berfungsi dengan efisien, sementara ekskresi meninggi dan absorpsi sama sekali belum baik.
Sering didapati penderita dalam keadaan masih distensi dan disertai diare pasca bedah. Tindakan dekompressi
usus dan koreksi air dan elektrolit serta menjaga keseimbangan asam basa darah dalam batas normal tetap
dilaksanakan pada pasca bedahnya. Pada obstruksi yang lanjut, apalagi bila telah terjadi strangulasi, monitoring
pasca bedah yang teliti diperlukan sampai selama 6 – 7 hari pasca bedah. Bahaya lain pada masa pasca bedah adalah
toksinemia dan sepsis. Gambaran kliniknya biasanya mulai nampak pada hari ke 4-5 pasca bedah. Pemberian
antibiotika dengan spektrum luas dan disesuaikan dengan hasil kultur kuman sangatlah penting.
Dekompresi pipa bagi traktus gastrointestinal diindikasikan untuk dua alasan (Sabiston, 1995; Sabara, 2007):
1. Untuk dekompres lambung sehingga memperkecil kesempatan aspirasi isi usus.
2. Membatasi masuknya udara yang ditelan ke dalam saluran pencernaan, sehingga mengurangi distensi
usus yang bisa menyebabkan peningkatan tekanan intralumen dan kemungkinan ancaman vaskular.
Pipa yang digunakan untuk tujuan demikian dibagi dalam dua kelompok (Sabiston, 1995) :
1. Pendek, hanya untuk lambung.
2. Panjang, untuk intubasi keseluruhan usus halus.
Operasi dapat dilakukan bila sudah tercapai rehidrasi dan organ-organ vital berfungsi secara memuaskan.
Tetapi yang paling sering dilakukan adalah pembedahan sesegera mungkin.
Tindakan bedah dilakukan bila (Sabara, 2007) :
1. Strangulasi
2. Obstruksi lengkap
3. Hernia inkarserata
4. Tidak ada perbaikan dengan pengobatan konservatif (dengan pemasangan NGT, infus, oksigen dan
kateter)
Tindakan yang terlibat dalam terapi bedahnya masuk kedalam beberapa kategori mencakup (Sabiston, 1995) ;
1. Lisis pita lekat atau reposisi hernia
2. Pintas usus
3. Reseksi dengan anastomosis
4. Diversi stoma dengan atau tanap resksi.
21
Skenario 3 – Perut kembung
PEMERIKSAAN RECTAL TOUCHER
Pemeriksaan ini sangat penting untuk dapat kita peroleh informasi penting untuk menegakan diagnosa. Tetapi
pemeriksaan ini sering terabaikan. Begitu pentingnya hinggapernah dicetuskan bahwa tidak ada telunjuk untuk
colok dubur, boleh digunakan jari kaki untuk colok dubur. Ada beberapa posisi untuk colok dubur :
1.
2.
3.
4.
Left lateral (Sims ) position.
Rutin digunakan untuk wanita atau prosedue standar laki-laki. Pasien miring kekiri, dengan tungkai atas kanan
fleksi, sedangkan tungkai bawah kiri semi ekstensi. Panggul harus menungging dan sejajar dengan pinggir
tempat tidur.
Knee-elbow position.
Baik untuk perabaan prostat dan vesikula seminalis.
Dorsal position.
Pasien tidurdengan posisi setengah dudukposisi lutut ditekukkan(fleksi). Telunjuk tangan kanan pasien masuk
kedubur dengan melintasi dibawah paha kanan pasien. Untuk bimanual palpasi tangan kiri diatas suprapubis.
Lithotomy position.
Dilakukan pada meja operasi. Bimanual dengan telunjukkanan pada rektum sedangtangan kiri pada supra pubis.
Struktur anatomi yang dapat dinilai dengan colok dubur:
1. Lekukan anus. Juga dapat diraba antara spinkter otot interna dan eksterna. Biasanya dalam keadaan neurogenik
bladder spincter akan teraba melemah.
2. Anorektal ring, pertemuan antara anus dan rectum (dewasa panjangnya 2-3cm). Daerah ini sangat penting karena
lokasi abses anorektal atau fistula ani.
3. Katup Houston terbawah. Makin naik telunjuk nantinya akan teraba lipatan mukousmembran.
4. Promotorium
5. Prostat atau cervix uteri.
PROSEDUR KERJA MELAKUKAN COLOK DUBUR:
Waktu melakukan colok dubur ini kurang menyenangkan bagi pasien, tidak jarang terasa nyeri. Gunakan sarung
tangan yang telah diberi pelicin. Untuk itu sebelum melakukan pemeriksaan harus diberikan pesan. bahwa :
“Saya akan melakukan pemeriksaan dalam melalui dubur anda bila terasa tidak nyaman tolong buka mulut nafas
dalam dan perlahan keluarkan melalui mulut anda”.
Baru telunjuk masuk melalui anus, setelah melewati spinkter telunjuk dirotasikan
kesekeliling mukosa anus.
Pemeriksaan Anus
Keadaan yang akan ditemukan:
- Bila ada feses yang keras akan menyusahkan kita untuk merotasikan telunjuk kita.
- Bila teraba massa tumor ,apakah lesi tersebut lunak atau keras, dimana posisi tumor tersebut dan apakah telah
memenuhi seluruh permukaan mukosa usus. Coba terus telusuri apakah telunjuk masih bisa melalui celah tumor
dan masih dapat meraba pool atas tumor. Ukur jarak pool bawah tumor dari anus. Coba gerakan ke sekitarnya
apakah tumornya telah terfiksir pada tulang sakrum atau masih mobil (bisa digerakkan).
- Kemudian bila kita keluarkan sarung tangan tersebut lihat apakah ada darahnya atau lendir.
- Untuk kasus haemorhoid interna kita tidak bisa nilai dengan colok dubur karena lunak sekali.
- Pada protusio rekti biasanya teraba ujung dari protusio tersebut.
- Dalam keadaan obstruksi teraba kita merasakan ampula rekti menyempit sedangkan dalam keadaan paralisis
dilatasi (balooning).
Palpasi Prostat:
1. Waktu melakukan palpasi prostat, buli-buli harus kosong.
2. Dilakukan pada posisi knee-elbow posisi atau left lateral posisi.
3. Gunakan telunjuk yang telah diberi pelicin dan masukan perlahan ke anus.
4. Perabaan prostat normalnya kenyal dan elastis. Teraba lobus medial yang dibatasi oleh sulkus medial. Telusuri
sulkus kebawah maka akan teraba bagian yang lunak berarti kita telah sampai pada pool bawah prostat sampai
pada uretra membranous, yang pada masing-masing sisinya kadang teraba kelenjer bulbouretra (Cowper),
sedangkan bila kita telusuri keatas teraba pool atas prostat dan vesikula seminalis. Keadaan yang akan
ditemukan:
22
Skenario 3 – Perut kembung
- Dalam keadaaan normal vesikula seminalis ini tidak teraba.
- Dalam keadaan prostatitis kronis, prostat teraba membesar, agak panas dan nyeri tekan.
- Pada keganasan prostat yang asimptomatik yang lokasinya pada lobus lateral yang dalam dan lobus medius
tidak dapat diraba melalui rectal. Bila terletak pada permukaan kapsul teraba nodul, konsistensi keras, dalam
keadaan lanjut prostat irreguler, sulkus medianus obliterasi dan kadang ukuran prostat membesar.
LO 3.9 Komplikasi
Komplikasi dari ileus obstruktif antara lain terjadinya nekrosis usus, perforasi usus, Sepsis, Syok-dehidrasi, Abses
Sindrom usus pendek dengan malabsorpsi dan malnutrisi, pneumonia aspirasi dari proses muntah, gangguan
elektrolit, meninggal.
Nekrosis usus
Perforasi usus
Sepsis
Syok-dehidrasi
Abses
Sindrom usus pendek dengan malabsorpsi dan malnutrisi
Pneumonia aspirasi dari proses muntah
Gangguan elektrolit
Pada obstruksi kolon dapat terjadi dilatasi progresif pada sekum yang berakhir dengan perforasi sekum
sehingga terjadi pencemaran rongga perut dengan akibat peritonitis umum.
LO 3.10 Pencegahan
Upaya pencegahan terhadap penyakit harus dilakukan sedini mungkin baik pencegahan primordial, primer, sekunder
dan tersier untuk mengurangi angka morbiditas dan mortalitas.47 Demikian juga pada penyakit ileus obstruktif,
tindakan pencegahan harus dilakukan untuk mencegah terjadinya ileus obstruktif dan menghindari akibat fatal yang
disebabkan ileus obstruktif.
1.
Pencegahan Primordial
Pencegahan primordial merupakan upaya pencegahan pada orang-orang yang belum memiliki faktor risiko
terhadap ileus obstruktif. Biasa dilakukan denganpromosi kesehatan atau memberikan pendidikan kesehatan
yang berkaitan ileus obstruktif atau dengan melakukan penyuluhan untuk meningkatkan pengetahuan dan
kemampuan masyarakat dalam menjaga kesehatannya oleh kemampuan masyarakat
Pencegahan Primer
Pencegahan tingkat pertama ini merupakan upaya mempertahankan orang yang agar tetap sehat atau mencegah
orang yang sehat menjadi sakit.Pencegahan primer berarti mencegah terjadinya ileus obstruktif.Upaya pencegahan
ini dimaksudkan untuk mengadakan pencegahan pada masyarakat. Pencegahan primer yang dilakukan antara lain :
a. Bergaya hidup sehat dengan cara menjaga diri dan lingkungannya
b. Dengan meningkatkan asupan makanan bergizi yang meningkatkan daya tahan tubuh
c. Diet Serat
Berbagai penelitian telah melaporkan hubungan antara konsumsi serat dan insidens timbulnya berbagai
macam penyakit.Hasil penelitian membuktikan bahwa diet tinggi serat mempunyai efek proteksi untuk
kejadian penyakit saluran pencernaan.
d. Untuk membantu mencegah kanker kolorektal, makan diet seimbang rendah lemak dengan banyak sayur
dan buah, tidak merokok, dan segera untuk skrining kanker kolorektal setahun sekali setelah usia 50 tahun.
Untuk mencegah hernia, hindari angkat berat, yang meningkatkan tekanan di dalam perut dan mungkin
memaksa satu bagian dari usus untuk menonjol melalui daerah rentan dinding perut Anda.
Pencegahan sekunder
Dengan melakukan pemeriksaan dimulai dari anamnesis sampai pemeriksaan penunjang.
23
Skenario 3 – Perut kembung
Pencegahan Tersier
Tujuan pencegahan tertier adalah untuk mengurangi ketidakmampuan, mencegah kecacatan dan menghindari
komplikasi yang dapat memperparah keadaan.47 Tindakan perawatan post operasi serta melakukan
mobilitas/ambulasi sedini mungkin
LO 3.11 Prognosis
Mortalitas ileus obstruktif ini dipengaruhi banyak faktor seperti umur, etiologi, tempatdan lamanya obstruksi. Jika
umur penderita sangat muda ataupun tua maka toleransinya terhadap penyakit maupun tindakan operatif yang
dilakukan sangat rendah sehingga meningkatkan mortalitas. Pada obstruksi kolon mortalitasnya lebih tinggi
dibandingkan obstruksi usus halus. 7,8
LI4. Memahami dan menjelaskan pandangan Islam terhadap operasi
OPERASI MEDIS
Terkadang seorang muslim diuji oleh Allah dengan suatu penyakit, dia ingin sembuh dari penyakit tersebut, dia
mengetahui bahwa berobat dianjurkan, akan tetapi penyakit di mana dia diuji oleh Allah dengannya, jalan menuju
kepada kesembuhannya menurut para dokter adalah operasi. Pertanyaannya bagaimana pandangan syariat terhadap
operasi medis yang umumnya adalah tindakan pembedahan?
Dalil-dalil dari al-Qur`an dan sunnah menetapkan dibolehkannya operasi medis dengan syarat-syaratnya, dan
bahwa tidak ada dosa atas seorang muslim melakukannya untuk meraih kesembuhan dari penyakit yang Allah ujikan
kepadanya dengan izin Allah.
Adapun dalil-dalil tersebut maka ia sebagai berikut:
Firman Allah, “Dan barangsiapa yang memelihara kehidupan seorang manusia, maka seolah-olah dia telah
memelihara kehidupan manusia semuanya.” (Al-Maidah: 32).
Dalam ayat ini Allah memuji orang yang berusaha menghidupkan dan menyelamatkan jiwa dari kematian dan sudah
dimaklumi bahwa dalam banyak kasus operasi medis menjadi sebab terselamatkannya jiwa dari kematian yang
hampir dipastikan.
Tidak sedikit penyakit di mana kesembuhannya tergantung setelah Allah kepada operasi medis, tanpa operasi
penyakit penderita akan memburuk dan membahayakannya, jika tim medis melakukannya dan penderita sembuh
dengan izin Allah berarti mereka telah menyelamatkannya. Tanpa ragu ini termasuk perbuatan yang dipuji oleh ayat
di atas.
Adapun dari sunnah maka ada beberapa hadits yang bisa dijadikan pijakan dalam menetapkan dibolehkannya
operasi medis, di antaranya
1. Hadits hijamah (berbekam)
Dari Ibnu Abbas bahwa Nabi saw berbekam di kepalanya. (HR. Al-Bukhari). Dari Jabir bahwa dia menjenguk orang
sakit. Dia berkata, “Aku tidak meninggalkantempat ini sebelum kamu berbekam karena aku mendengar Rasulullah
saw bersabda,„Padanya terdapat kesembuhan”. (HR. Al-Bukhari).
Hadits tersebut menetapkannya disyariatkannya hijamah dan sudah dimaklumi bahwa hijamah dilakukan
dengan membedah atau menyayat tempat tertentu pada tubuh untuk menyedot darah kotor dan membuangnya. Jadi
disyariatkannya hijamah merupakan dasar dibolehkannya membedah tubuh untuk membuang penyakit atau
penyebab penyakit.
2.Hadits Jabir bin Abdullah
Jabir bin Abdullah berkata, “Rasulullah SAW mengirim seorang tabib kepada Ubay bin Kaab maka tabib tersebut
memotong pembuluh darahnya dan menempelnya dengan besi panas”. (HR. Muslim).
Dalam hadits ini Nabi SAW menyetujui apa yang dilakukan oleh tabib tersebut terhadap Ubay bin Kaab, dan
apa yang dilakukan oleh tabib tersebut adalah salah satu bentuk operasi medis yaitu pemotongan terhadap anggota
tertentu.
Kemudian dari sisi pertimbangan kebutuhan penderita kepada operasi yang tidak lepas dari dua kemungkinan
yaitu menyelamatkan hidup dan menjaga kesehatan, pertimbangan yang dalam kondisi tertentu bisa mencapai
tingkat dharurat maka tidak ada alasan yang rajih menolak operasi medis.
Inilah syarat-syarat dibolehkannya operasi medis yang diletakkan oleh fuqaha Islamdalam buku-buku mereka,
syarat-syarat ini diambil dari dasar-dasar kaidah syariat.
1. Hendaknya operasi medis disyariatkan.
2. Hendaknya penderita membutuhkannya.
24
Skenario 3 – Perut kembung
3.
4.
5.
6.
7.
8.
Hendaknya penderita mengizinkan.
Hendaknya tim medis menguasai.
Hendaknya peluang keberhasilan lebih besar.
Hendaknya tidak ada cara lain yang lebih minim mudharatnya.
Hendaknya operasi medis berakibat baik.
Hendaknya operasi tidak berakibat lebih buruk daripada penyakit penderita