Duodenum
advertisement

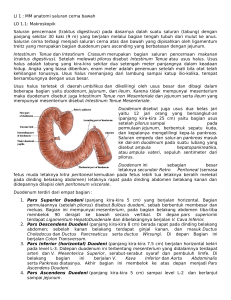
MUHAMMAD NURHANIF 1102013182 LI.1.Anatomi Saluran Cerna Bawah LO.1.1. Makroskopis Usus Halus dibagi menjadi 3 bagian: Duodenum, Jejenum dan Ileum. Fungsi Utama usus halus adalah pencernaan dan absorbsi hasil-hasil pencernaan. Duodenum Berbentuk huruf C yang panjangnya 25cm yang menghubungkan lambung dengan jejenum. Duodenum ini sangat penting karena dalam duodenum terdapat muara saluran empedu dan saluran pankreas. Duodenum Terletak pada regio epigastrium dan regio umbilicalis dan dibagi dalam 4 bagian: Bagian Pertama Duodenum Panjangnya 5cm, dimulai dari pylorus dan berjalan keatas dan belakang pada sisi kanan vertebra lumbalis pertama. Jadi bagian ini terletak pada bidang transpilorica. Batas-batas Anterior Posterior Superior : Lobus Quadratus hati dan kandung empedu : Bursa Omentalis (hanya 2,5 cm Pertama), a.gastroduodenalis, ductus choledochus dan V.Porta, serta vena cava inferior. : Foramen Epiploicum Winslow Inferior : Caput Pancreas Bagian Kedua Duodenum Panjangnya 8cm.Bagian ini berjalan kebawah didepan hilus ginjal kanan disebelah kanan vertebra lumbalis kedua dan ketiga. Batas-batas Anterior dan Posterior : Fundus Kandung empedu dan lobus kanan hati, colon transversum, lekukan-lekukan usus halus : Hilus Ginjal kanan dan ureter kanan. Lateral : Colon Ascenden, Flexura coli dextra, dan lobus kanan hati Medial : Caput pancreas Bagian Ketiga Duodenum Panjangnya 8cm, bagian ini berjalan horizontal kekiri pada bidang subcostalis, mengikuti pinggir bawah caput pancreas. Batas-batas Anterior terdapat : Pangkal mesentrium usus halus, AV. Mesenterica superior yang Posterior Superior didalamnya dan lekukan-lekukan jejenum. : Ureter kanan, M.psoas kanan, V.cava inferior dan aorta : Caput Pancreas Inferior : Lekukan-Lekukan Jejunum Bagian Keempat Duodenum Panjangnya 5cm, bagian ini berjalan keatas dan kiri dan kemudia memutar kedepan pada perbatasan duodenum-jejunum. Disini terlihat jelas lipatan peritoneum yang dinamakan ligamentum Treitz, berjalan ke atas disebelah kanan crus diaphragma dan menahan junctura duodeno-jejunalis pada tempatnya. Batas-batas Anterior : Permulaan pangkal mesenterium dan lekukan-lekukan jejunum Posterior : Pinggir kiri Aorta dan pinggir medial psoas kiri. (Sumber : Snell RS. Clinical Anatomi for Medical Student. 3th ed. EGC, Jakarta. 1997) Lengkung antara pars superior duodeni dan pars descendens duodeni disebut Flexura duodeni superior. Lengkung antara pars descendens duodeni dan pars Inferior Duodeni disebut Flexura duodeni inferior. Permulaan duodenum yang melebar disebut bulbus duodeni dan berakhir pada lengkung yang disebut Flexura duodenojejunalis. Pada duodenum akan bermuara: Ductus Pancreaticus accecorius / minor (Santorini, tidak selalu ada), muara lebih ke oral menonjol disebut pappila duodeni minor. Ductus Pancreaticus Major (Wirsungi), serta ductus choledochus, muara bersama lebih ke anal, menonjol disebut pappila duodeni major yang meluas ke kranial sebagai plica longitudinalis duodeni. (sumber : Sofwan,Ahmad.Tractus digestivus (Apparatus Digestorius).FK Yarsi.2013.) Pembuluh arteri yang memperdarahi separoh bagian atas duodenum adalah a. Pancreaticoduodenalis superior, suatu cabang a.gastroduodenalis. Separoh bawah duodenum diperdarahi oleh a.pancreaticoduodenalis inferior, suatu cabang a.mesenterica superior. Vena-vena duodenum yang sesuai mengalirkan darahnya ke sirkulasi portal. Vena Superior mengalirkan langsung ke vena porta dan vena inferior bermuara pada vena mesenterica superior. Pembuluh Limfe Duodenum mengikuti arteri dan mengalirkan cairan limfe ke atas melalui nodi lymphatici pancreaticoduodenalis dan kemudian ke nodi lymphatici coeliacus; dan kebawah, melalui nodi lymphatici pancreatiocoduodenalis ke nodi lympatici mesentericus superior sekitar pangkal a.mesenterica superior. Saraf-saraf duodenum berasal dari saraf parasimpatis (vagus) dari plexus mesentericus superior dan plexus coeliacus. (Sumber: Snell RS. Clinical Anatomi for Medical Student. 3th ed. EGC, Jakarta. 1997.) Jejunum dan Ileum Panjangnya sekitar 6m, 2/5 bagian atas merupakan jejunum. Jejenum mulai dari juncuta duodenojejunalis dan ileum berakhir pada junctura ileocaecalis.dalam keadaan hidup, jejenum dapar dibedakan dari ileum oleh gambaran sebagai berikut: 1. Lekukan-lekukan jejunum terletak pada bagian atas rongga periteneum dibawah sisi kiri mesocolon transversum; ileum terletak pada bagian bawah rongga peritoneum dan dalam pelvis. 2. Jejunum lebih besar, berdinding lebih tebal dan lebih merah daripada ileum. Dinding jejunum terasa lebih tebal karena lipatan mukosa yang lebih permanen yaitu plica sircularis, lebih besar lebih banyak dan pada jejunum lebih berdekatan; sedangkan pada bagian atas ileum lebar dan pada bagian bawah lipatan ini tidak ada. 3. Mesenterium Jejunum melekat pada dinding posterior abdomen diatas dan kiri aorta, sedangkan mesenterium ileum melekat dikanan dan bawah aorta. 4. Pembuluh darah mesenterium jejunum hanya membentuk 1-2 arkade dengan cabang-cabang yang panjang dan jarang yang berjalan ke dinding usus halus. Ileum menerima banyak pembuluh darah yang pendek, yang berasal dari 3 atau 4 atau lebih arkade. 5. Pada ujung mesenterium jejunum, lemak disimpan dekat pangkal dan lemak jarang ditemukan dekat dinding usus halus. Pada ujung mesenterium ileum lemak disimpan diseluruh bagian, sehingga lemak ditemukan dari pangkal sampai dinding usus halus. 6. Kelompok jaringan Limfoid (Agmen Peyer) terdapat pada mukosa ileum dibagian bawah sepanjang pinggir antimesenterik. Pada orang hidup kelompok jaringan limfoid ini dapat dilihat pada dinding ileum yang dilihat dari luar. Pembuluh Arteri yang memperdarahi jejunum dan ileum berasal dari cabang-cabang a.mesenterica superior. Cabang-cabang intestinal berasal dari sisi kiri arteri dan berjalan dalam mesenterium untuk mencapai usus. Pembuluh-pembuluh ini beranastomiasis satu sama lain untuk membentuk serangkaian arkade. Bagian ileum yang yang terbawah juga diperdarahi oleh a.ileocolica. Vena Jejunum dan ileum sesuai dengan cabang-cabang a.mesenterica superior dan mengalirkan darahnya ke v.mesenterica superior. Pembuluh Limfe Jejunum dan Ileum berjalan melalui banyak nodi lymphatici mesentericus dan akhirnya mencapai nodi lymphatici mesentericus superior, yang terletak sekitar a.mesenterica superior. Saraf untuk Jejunum dan Ileum berasal dari saraf simpatis dan parasimpatis (n.vagus) dari plexus mesentericus superior. (Sumber : Snell RS. Clinical Anatomi for Medical Student. 3th ed. EGC, Jakarta. 1997) Usus Besar Usus Besar dibagi dalam: Caecum, appendix vermiformis, colon ascenden, colon transversum, colon descenden, colon sigmoideum, rectum dan anus. Caecum Caecum adalah bagian usus besar yang terletak dibawah perbatasan antara ileum dan usus besar. Caecum Terletak pada fossa iliaca, panjangnya sekitar 6cm, dan seluruhnya diliputi peritoneum. Seperti kantong dengan ujung buntu menonjol kebawah Terletak pada region ileaca dextra Dibagian bawah terdapat juncture ileocolica tempat bermuaranya ileum Pada sisi media bawah caecum terdapat appendix vermiformis: o Bentuk seperti cacing dengan panjang 8-13 cm o Pada orang mati dapat ditemukan beberapa tipe: Post caecalis (65%), terletak dibelakang caecum Diescending = pelvic type (31%), terletak dibawah ileum Subcaecalis (2,6%), terletak dibawah caecum Ante ilei (1,0%), terletak didepan ileum Post ilei (0,4%) terletak di belakang ileum o Letak diregio iliaca o Pada orang hidup dapat ditemukan semua type, karena caecum selalu berkontraksi sehingga ujung appendix berubah-ubah, sedangkan pada orang mati tetap o Pada orang hidup dapat ditemukan 2 type: Mobile type, bias berubah-ubah dapat ditemukan pada semua type Fixed type, tetap dapat ditemukan bila ujung appendix pada peritoneum dan type retrocaecal o Appendix punya penutp peritoneum yang lengkap pada bagian bawah usus halus diesbut mesiappendix o Cara pemeriksaan appendix vermiformis dengan sepertiga titik MC. Burney o Letak taenia pada colon transversum : Perlekatan alat penggantung dibelakang disebut taenia mesocolica Perletakatan omentum majus dimuka disebut taenia omentalis Diding caudal tidak ada alat yang melekat disebut taenia libera o Taenia ini, berkas longitudinale, karena lebih pendek dari stratum circulare, mengakibatkan stratum circulare melipat-lipat. Lipatan keluar disebut haustra dan lipatan kedalam disebut plica semilunaris. o Lekuk diantara haustra disebut incisura o Pada caecum dilengkapi valvula ileocolica (valvula ileocaecalis) yang terdiri dari labium superios dan labium inferior. Labium ini dibentuk oleh lipatan stratum circular eke ventral dan dorsal membentuk frenulum (sumber : Sofwan,Ahmad.Tractus digestivus (Apparatus Digestorius).FK Yarsi.2013.) Batas-batas Anterior : lekukan-lekukan usus halus, sebagian omentum majus, dinding anterior abdomen pada regio iliaca kanan Posterior : M.psoas dan M.iliacus, n.Femoralis, dan n.cutaneus femoralis lateralis. Appendix vermiformis sering ditemukan di belakang caecum Colon ascenden panjangnya sekitar 13cm dan terletak pada reegio iliaca kanan. Colon ascenden berjalan ke atas dari caecum sampai permukaan inferior lobus kanan hati, dimana kolon ascenden secara tajam ke kiri, membentuk Flexura coli dextra, dan dilanjutkan sebagai colon Transversum. Peritoneum menutupi pinggir dan permukaan depan colon ascenden dan menghubungkannya dengan dinding posterior abdomen. Batas-batas Anterior : lekukan usus halus, omentum majus, dan dinding anterior abdomen Posterior : m.iliacus, crista iliaca, m.quadratus lumborum, origo m.transversus abdominis dan kutub bawah ginjaln kanan. N ilihypogastricus dan ilioinguinalis berjalan dibelakangnya. Pembuluh arteri yang memperdarahi colon ascenden adalah a.iliocolica dan a.colica dextra yang merupakan cabang a.mesenterica superior. Vena sesuai dengan arterinya dan mengalirkan darahnya ke V.mesenterica superior. Kelenjar limfe mengalirkan cairan limfe ke kelenjar limfe yang terletak sepanjang perjalanan av.colica dan akhirnya mencapai nodi lymphatici mesentericus superior. Saraf colon ascenden berasal dari saraf simpatis dan parasimpatis (n.vagus) dari plexus mesentericus superior. (Sumber : Snell RS. Clinical Anatomi for Medical Student. 3th ed. EGC, Jakarta. 1997) Colon Transversum Panjangnya sekitar 38cm dan berjalan menyilang abdomen, menduduki regio umbilicalis dan hipogastricum. Colon transversum mulai pada flexura coli dextra (flexura hepatica) dibawah lobus kanan hati dan tergantung kebawah, tergantung pada mesocolon transversum. Kemudian colon ini berjalan keatas sampai flexura coli sinistra (flexura lienalis) tepat inferior terhadap limpa. Flexura coli sinistra lebih tinggi daripada Flexura coli dextra dan tergantung pada diphragma oleh ligamentum phrenicocolica. Mesocolon transversum melekat pada pinggir superior colon transversum, dan lapisan posterior omentum majus melekat pada pinggir inferior. Karena panjang mesocolon transversum sangat variabel dan dapat mencapai pelvis. Batas-batas Anterior Posterior jejunum dan : omentum majus, dan dinding anterior abdomen : bagian kedua duodenum, caput pancreas, dan lekukan-lekukan ileum. Pembuluh arteri 2/3 proksimal colon Transversum adalah a.colica media, suatu cabang a.mesenterica superior. 1/3 distal diperdarahi oleh a.colica sinistra, suatu cabang dari a.mesenterica inferior. Vena-vena sesuai arterinya mengalirkan darah ke v.mesenterica inferior. Pembuluh limfe mengalirkan cairan limfe ke kelenjar limfe yang terletak sepanjang perjalanan av.colica. cairan limfe dari 2/3 proksimal colon transversum akan masuk ke nodi lymphatici mesentericus superior. Sedangkan 1/3 distalnya akan masuk ke nodi lymphatici inferior. Saraf yang mempersarafi colon transversum berasal dari saraf simpatis dan n.vagus dan dari saraf parasimpatis pelvis. Serabut simpatis berjalan dari plexus mesentericus superior dan inferior. Serabut-serabut n.vagus hanya mempersarafi 2/3 proksimal colon transversum; 1/3 distal dipersarafi oleh saraf parasimpatis n.pelvicus. (Sumber : Snell RS. Clinical Anatomi for Medical Student. 3th ed. EGC, Jakarta. 1997) Colon descenden Panjangnya sekitar 25 cm dan terletak pada regio iliaca kiri. Colon descenden berjalan ke bawah dari flexura coli sinistra sampai pinggir pelvis. Peritoneum meliputi permukaan depan dan pinggir-pinggir dan menghubungkannya dengan dinding posterior abdomen. Batas-batas Anterior abdomen. Posterior : lekukan-lekukan usus halus, omentum majus, dan dinding anterior : pinggir lateral ginjal kiri, origo m.transversus abdominis, m.quadratus lumborum, crista iliaca, m.iliacus, dan m.psoas kiri, n.iliohypogastricus dan n.ilioinguinalis, n.cutaneus femoris lateralis dan n.femoralis. Pembuluh arteri yang memperdarahi colon descenden adalah a.colica sinistra dan a.sigmoidea (a. colica inferior sinistra) yang merupakan cabang a.mesenterica inferior. Vena-vena sesuai dengan arterinya, mengalirkan darah ke v.mesenterica inferior. Pembuluh limfe mengalirkan cairan limfe ke kelenjar limfe yang terletak sepanjang perjalanan av. Colica, dan cairan limfe akhirnya menuju ke nodi lymphatici mesentericus inferior yang terletak sekitar origo a.mesenterica inferior. Saraf yang mempersarafi colon descenden berasal dari serabut-serabut simpatis dari plexus mesentericus inferior dan saraf parasimpatis n.pelvicus. (Sumber : Snell RS. Clinical Anatomi for Medical Student. 3th ed. EGC, Jakarta. 1997) Colon sigmoideum Panjangnya 25-38cm Batas-batas Anterior: Pada pria : Vesica urinaria Pada wanita : Permukaan posterior uterus dan bagian atas vagina Posterior: Rectum dan Sacrum Perdarahan oleh rami sigmoideus a.mesenterica inferior Vena-venanya oleh vena colon sigmoideum dipercabangkan di sistem vena porta Pembuluh limfe mengalirkan cairan limfe ke kelanjar limfe sepanjang a.sigmoidea; dari kelenjar limfe ini cairan limfe dialirkan nodi lymphatici mesenterica inferior. Persarafan Plexus hypogastricus inferior. Sara berjalan ke atas pada atap mesocolon sigmoideum. LO.1.2. Mikroskopis Usus halus (Intestinum Tenue) Merupakan saluran berkelok-kelok, panjangnya kira-kira 5 meter. Usus ini terbentang dari batas lambung sampai ke usus besar atau kolon. Usus halus dibagi dalam 3 bagian: Duodenum, Jejenum, Ileum. Peralihan dan perbedaan mikroskopik ketiga segmen hanya sedikit. Duodenum Terdiri Atas 4 Lapisan : Mukosa o Plika Sirkularis adalah lipatan atau peninggian mukosa permanen, berjalan berpilin dan terjulur kedalam lumen usus; plika yang paling besar terdapat di bagian proksimal usus halus yang merupakan tempat sebagian besar absorbsi berlangsung dan makin mengecil ke arah ileum. o Vili Intestinal adalah Tonjolan permanen mirip jari pada lamina propria mukosa yang juga terjulur kedalam lumen. Vili ditutupi oleh epitel selapis silindris dan lebih banyak terdapat di bagian proksimal usus halus. Pusat jaringan ikat setiap vilus mengandung kapiler limfatik yang disebut lakteal, kapiler darah dan berkas otot polos. Terdapat sel-sel goblet yang terpulas pucat dan kelenjar intestinal tubular pendek (kripti Lieberkuhn) didalam lamina propria. Lamina Propria juga mengandung serat-serat jaringan ikat halus dengan sel retikulum, jaringan limfoid difus dan/atau limfonoduli. o Mikrovili adalah juluran sitoplasma yang menutupi apeks sel-sel absorptif. Dalam Mikroskop cahaya mikrovili tampak sebagai striated (brush) border. Submukosa o Di duodenum hampir seluruh submukosanya diisi oleh kelenjar duodenal tubular yang sangat bercabang (Kelenjar Brunner). o Di antara lapisan mukosa dan submukosa dipisahkan oleh mukosa muskularis Muskularis Eksterna o Lapisan Circularis dalam o Lapisan Longitudinal Luar o Sel-sel ganglion parasimpatis pleksus saraf mienterikus (Auerbach) Serosa (Peritoneum Viseral) Mengandung sel-sel jaringan ikat, pembuluh darah, dan sel-sel lemak. Jejenum dan Ileum Histologi nya serupa dengan duodenum , perkecualiannya adalah tidak ada kelenjar duodenal (Brunner) yang hanya tebatas pada bagian duodenum. Vili memiliki ukuran yang bervariasi pada bagian-bagian usus halus berbeda. Dibagian akhir ileum, terdapat kumpulan limfonoduli (plak peyer) dengan interval tertentu. Pada dasar kelenjar intestinal / kriptus liberkuhn dapat ditemukan 1. Sel Paneth : Berbentuk Piramid, Granul asidofilik besar mendesak inti kedasar sel 2. Sel Enteroendokrin : Granul halus dibagian basal sitoplasma, inti diatas granul 3. Sel Miotik Usus Besar Usus besar terdapat di antara anus dan ujung terminal ileum. Usus besar tediri atas segmen awal sekum, kolon asenden, kolon transversum, kolon desenden, kolon sigmoid, rektum dan anus. Pada usus Besar Sel goblet jumlah nya semakin banyak, bertambah dari sekum sampai kolon sigmoid. Usus Besar tidak memiliki plika sirkularis dan vili intestinal, sel paneth dan sel enteroendokrin. Kelenjar usus / intestinal lebih dalam daripada usus halus. Mukosa Pada Gambar sediaan ini menampakan lipatan Temporer yang bersifat sementara. Dilapisi oleh epitel selapis silindris dengan sel goblet dan sedikit mikrovili. Epitel ini berlanjut kedalam kelenjar intestinal, tempat terdapatnya banyak sel goblet yang terpotong memanjang, melintang atau oblik. Lamina propria seperti pada usus halus, mengandung banyak jaringan limfoid difus disebut limfonodus. Terdapat muskularis mukosa, submukosa. Muskularis Eksterna tampak lain, lapisan memanjang muskularis eksterna disusun berupa untaian serat otot polos yang disebut taenia koli. Ganglia parasimpatis pleksus mienterikus, terlihat diantara lapisan otot muskularis eksterna. Serosa menutupi kolon transversum dan kolon sigmoid, tetapi kolon asenden dan desenden letaknya retroperitoneal dan lapisan luar permukaan posteriornya adalah Adventisia. Apendiks Potongan melintang dari appendiks vermiformis dengan pembesaran lemah. Secara struktural mirip kolon, kecuali beberapa modifikasi yang khas untuk appendiks. Kelenjar intestinal pada Appendiks kurang berkembang, lebih pendek, dan sering berjauhan letaknya. Disini terdapat sangat banyak limfonoduli dengan pusat germinal, dan sangat khas untuk appendiks. Rektum Histologi potongan melintang melalui rektum bagian atas tampak serupa dengan kolon; lapisan dindingnya sama, termasuk unsurunsur setiap lapisan. Kecuali lapisan otot longitudinal yang mengelilingi lumen. Lipatan memanjang pada rektum bagian atas dan kolon bersifat sementara. Lipatan memanjnag permanen pada rektum bagian bawah, yaitu saluran atau liang anus. Muskularis Eksternanya kembali seperti saluran cerna lainnya yakni sirkular dalam dan longitudinal luar. Adventisia menutupi bagian rektum dan serosa menutupi sisanya. Liang Anus Terdapat 2 bagian : bagian liang atas anus (merupakan bagian terbawah rektum) dan Bagian liang bawah anus yang dibatasi oleh taut anorektal yang terjadi pada bagian apeks Valvula ani. Bagian mukosanya serupa dengan mukosa kolon namun kelenjar intestinal lebih pendek dan lebih longgar susunannya. Limfonodulinya lebih banyak. Mukosa Muskularis dan kelenjar intestinal berakhir di dekat Valvula ani. Lamina Propria Rektum diganti oleh jaringan ikat padat tidak teratur lamina propria liang anus yang merupakan daerah yang sangat vaskular; Pleksus Vena Hemoroidal internaterletak didalam mukosa liang anus. Lapisan otot sirkular eksterna bertambah tebal dibagian atas liang anus dan membentuk sfingter ani interna. Dibagian bawah sfingter ani interna diganti oleh otot rangka sfingter ani eksterna. Diluar sfingter ini terdapat muskulus levator ani. Lapisan longitudinal muskularis eksterna menipis dan hilang di jaringan ikat sfingter ani eksterna. (Sumber : Eroschenko VP. Atlas Histologi Di Fiore. 9th ed.Penerbit Buku Kedokteran.EGC.2001) LI 2. Memahami dan Menjelaskan Fisiologi Usus Biokimia Usus Usus halus Usus halus memiliki tiga bagian yaitu, usus dua belas jari (duodenum), usus tengah (jejunum), dan usus penyerapan (ileum). Suatu lubang pada dinding duodenum menghubungkan usus 12 jari dengan saluran getah pancreas dan saluran empedu. Pankreas menghasilkan enzim tripsin, amilase, dan lipase yang disalurkan menuju duodenum. Tripsin berfungsi merombak protein menjadi asam amino. Amilase mengubah amilum menjadi maltosa. Lipase mengubah lemak menjadi asam lemak dan gliserol. Getah empedu dihasilkan oleh hati dan ditampung dalam kantung empedu. Getah empedu disalurkan ke duodenum. Getah empedu berfungsi untuk menguraikan lemak menjadi asam lemak dan gliserol. Selanjutnya pencernaan makanan dilanjutkan di jejunum. Pada bagian ini terjadi pencernaan terakhir sebelum zat-zat makanan diserap. Zat-zat makanan setelah melalui jejunum menjadi bentuk yang siap diserap. Penyerapan zat-zat makanan terjadi di ileum. Glukosa, vitamin yang larut dalam air, asam amino, dan mineral setelah diserap oleh vili usus halus; akan dibawa oleh pembuluh darah dan diedarkan ke seluruh tubuh. Asam lemak, liserol, dan vitamin yang larut dalam lemak setelah diserap oleh vili usus halus; akan dibawa oleh pembuluh getah bening dan akhirnya masuk ke dalam pembuluh darah. Usus besar Bahan makanan yang sudah melalui usus halus akhirnya masuk ke dalam usus besar. Usus besar terdiri atas usus buntu (appendiks), bagian yang menaik (ascending colon), bagian yang mendatar (transverse colon), bagian yang menurun (descending colon), dan berakhir pada anus. Bahan makanan yang sampai pada usus besar dapat dikatakan sebagai bahan sisa. Sisa tersebut terdiri atas sejumlah besar air dan bahan makanan yang tidak dpat tercerna, misalnya selulosa. Usus besar berfungsi mengatur kadar air pada sisa makanan. Bil kadar iar pada sisa makanan terlalu banyak, maka dinding usus besar akan menyerap kelebihan air tersebut. Sebaliknya bila sisa makanan kekurangan air, maka dinding usus besar akan mengeluarkan air dan mengirimnya ke sisa makanan. Di dalam usus besar terdapat banyak sekali mikroorganisme yang membantu membusukkan sisa-sisa makanan tersebut. Sisa makanan yang tidak terpakai oleh tubuh beserta gas-gas yang berbau disebut tinja (feses) dan dikeluarkan melalui anus. PENCERNAAN KARBOHIDRAT Pencernaan karbohidrat terjadi terutama di usus kecil. Enzim amilase yang disekresi pank-reas, dengan pH optimum 7 memerlukan ion Cl secara mutlak, menghidrolisis amilosa menjadi maltosa dan glukosa. Amilum (starch) dan glikogen yang telah mengalami hidrasi (hydrated starch) akan dicerna oleh amilase pankreas dan menghasilkan maltosa [α-Glk(1 →4)Glk], trisa-karida maltotriosa [α-Glk(1 → 4) αGlk(1 → 4) Glk], a-limit dextrins dan sedikit glukosa. Dapat juga menghasilkan isomaltosa. Amilase merupakan endopolisakaridase jadi tidak bisa memotong glukosa yang terletak di ujung cabang; α-amilse tidak bisa memutus ikatan α-(1 → 4) pada glukosa yang terletak pada titik cabang Enzim-enzim yang dapat menghidrolisis disakarida terdapat pada "brush border", dengan nama umum disakaridase. Hasil utama hidrolisis disakarida adalah glukosa, galaktosa, dan fruk-tosa. Monosakarida yang telah diserap masuk ke vena porta setelah melalui hepar dan jantung beredar keseluruh tubuh. Selulosa tidak dapat dicerna oleh manusia, akhirnya akan dikeluarkan bersama/membentuk feses. Monosakarida diserap dengan kecepatan yang berbeda. Urutan menurut kecepatannya adalah sebagai berikut : galaktosa, glukosa, fruktosa, mannosa, xilosa (xylosa) dan arabinosa. Galak-tosa dan glukosa diserap secara aktif. Fungsi Usus Usus Halus (intestinum tenue) Usus halus mempunyai 2 fungsi utama pencernaan dan absorbsi bahan-bahan nutrisi dan air. Semua akitivitas lainnya mengatur atau mempermudah berlangsungnya proses ini. Usus Besar (intestinum crissum) Usus besar mempunyai berbagai fungsi yang semuanya berkaitan dengan proses akhir isi usus. Fungsi usus besar yang paling penting adalah mengabsorpsi air dan elektrolit, yang sudah nampir lengkap pada kolon. bagian kanan. Kolon sigmoid berfungsi sebagai reservoir yang menampung massa feses yang sudah dehidrasi sampai defekasi berlangsung. LO 2.3 Memahami dan Menjelaskan Mekanisme Usus Kerja empedu terjadi sebagai akibat dari sifat deterjen asam-asam empedu yang dapat melarutkan zat-zat lemak dengan membentuk misel. Misel merupakan agregat asam empedu dan molekul-molekul. Lemak membentuk inti hidrofobik, sedangkan asam empedu karena merupakan molekul polar, membentuk permukaan misel dengan ujung hidrofobik mengarah ke dalam dan ujung hidrofilik menghadap keluar menuju medium cair. Bagian sentral misel juga melarutkan vitamin-vitamin larut lemak dan kolesterol. Jadi asam-asam lemak bebas, gliserida dan vitamin-vitamin yang larut dalam lemak dipertahankan dalam larutan sampai mereka dapat di absorbsi oleh permukaan sel epitel. Proses pencernaan disempurnakan oleh sejumlah enzim dalam getah usus (sukus enteriukus). Banyak di antara enzim-enzim ini terdapat pada brush border vili dan mencernakan zat-zat makanan sambil diabsorbsi. Enzim-enzim utama pencernaan adalah kelenjar ludah menghasilkan amylase (ptyalin) ludah; kelenjar ludah menghasilkan pepsin dan lipase lambung; mukosa duodenum menghasilkan enterokinase; kelenjar eksokrin pankreas menghasilkan tripsin, kemotripsin, karbosipeptidase, nuclase, lipase pankreas; amilase pankreas; hati menghasilkan asam empedu (bukan enzim), kelenjar usus menghasilkan aminopeptidase, dipeptidase, maltase, lactase, sukrosa, lipase usus, nucleotidase. Dua hormon penting dalam pengaturan usus. Lemak yang bersentuhan dengan mukosa duodenum menyebabkan kontraksi kantong empedu yang diperantarai oleh kerja kolesistokinin. Hasil-hasil pencemaan tak lengkap yang bersentuhan dengan mukosa duodenum, merangsang sekresi getah pankreas yang kaya akan enzim; hal ini diperantarai oleh kerja pankreozimin. Parikreozimin dan kolesistokinin sekarang diduga merupakan satu hormon yang sama, yang mempunyai efek berbeda, hurmon ini dinamakan CCK (beberapa buku teks menyebut hormon ini CCK-PZ). Hormon ini dihasilkan oleh mukosa duodenum. Asam yang bersentuhan dengan mukosa usus menyebabkan dikeluarkan hormon lain, sekretin dan jumlah yang keluarkan sebanding dengan asam yang mengalir melalui duodenum. Sekretin merangsang sekresi getah yang mengandung bikarbonat dari pankreas, dan empedu dari hati.Sekretin memperbesar kerja CCK. Pergerakan segmental usus halus mencampur zat-zat yang dimakan dengan sekret pankreas, hepatobiliar, dan sekresi usus, dan pergerakkan peristaltik mendorong isi dari salah satu ujung ke ujung lain dengan kecepatan yang sesuai untuk absorbsi optimal dan suplai kontinue isi lambung. Absorbsi adalah pemindahan hasil-hasil akhir pengamatan karbohidrat, lemak dan protein (gula sederhana, asam-asam lemak dan asam-asam amino) melalui dindirig usus ke sirkulasi darah dan limfe untuk digunakan oleh sel- sel tubuh. Selain itu air, elektrolit dan vitamin juga diabsorbsi. Absorbsi berbagai zat berlangsung dengan mekanisme transpor aktif dan pasif yang sebagian besar kurang dimengerti. Besi dan kalsium sebagian besar diabsorbsi dalam duodenum dan abscrbsi kalsium memerlukan vitamin D, vitamin yang larut dalam lemak (A, D, E dan K) diabsorbsi dalam duodenum dan memerlukan garam-garam empedu. Asam folat dan vitaminvitamin lain yang larut dalam air juga diabsorbsi di duodenum. Absorbsi gula, asamasam amino dan lemak sebagian besar diselesaikan menjelang kimus mencapai jejunum. Absorbsivitamin B12 berlangsung pda ileum terminal melalui mekanisme transport khusus yang memerlukan faktor intrinsik lambung. Sebagian besar asamasam empedu yang dikeluarkan oleh kandung empedu ke dalam duodenum untuk membantu pencernaan lemak, akan diabsorbsi pada ileum terminal dan masuk kembali ke hati. Siklus ini dinamakan sirkulasi enterohepatik garam-garam empedu dan sangat penting dalam mempertahankan cadangan empedu. Dengan demikian asam-asam atau garam-garam empedu mampu bekerja mencenakan leniak berkali-kali sebelum dikeluarkan dalam feses. Penyakit atau reseksi ileum terminal dapat menyebabkan deifisiensi garam-garam empedu dan mengganggu pencernaan lemak. Masuknya garam- garam empedu dalam jumlah besar ke dalam kolon menyebabkan iritasi kolon dan diare. Usus Besar Kolon mengabsorbsi sckitar 600 ml air per/ hari, bandingkan dengan usus halus yang mengabsorbsi sekitar 8 000 ml. Kapasitas absorpsi usus besar adalah sekitar 2000 ml/hari. Bila jumlah ini dilampaui, misalnya karena adanya kiriman yang berlebihan dan ileum, maka akan terjadi diare. Berat akhir feses yang dikeluarkan per hari sekitar 200 g, 75% diantaranya berupa air. Sisanya terdiri dari residu makanan yang tidak diabsorpsi, bakteri, sel epitel yang mengelupas, dan mineral yang tidak diabsorbsi. Sedikitnya pencernaan yang terjadi di usus besar terutama diakibatkan oleh bakteri dan bukan karena kerja enzim. Usus besar mengsekresikan mucus alkali yang tidak mengandung enzim. Mukus ini bekerja untuk melumasi dan melindungi mukosa. Bakteri usus besar munsintesis vitamin K. dan beberapa vitamin B. Pembusukan oleh bakteri dari sisa-sisa protein menjadi asam amino dan zat- zat yang lebih sederhana seperti peptida, indol, skatol, fenol dan asam lemak. Pembentukan berbagai gas seperti NH3, CO2, H2 dan CH4 membantu pembentukan flatus di kolon. Beberapa subtansi ini dikeluarkan dalam feses, sedangkan zat lainnya diabsorpsi dan diangkut ke hati di mana zat-zat ini akan diubah manjadi senyawa yzng kurang toksik dan diekskresikan melalui kemih. Fermentasi bakteri pada sisa karbohidrat juga melepaskan CO2 , H2 dan CH4 yang merupakan komponen flatus. Dalam sehari secara normal dihasilkan sekitar 1.000 ml flatus. Kelebihan gas dapat terjadi pada aerofagia (menelan udara secara berlebihan) dan pada peningkatan gas di dalam lumenusus, yang biasanya berkaitan dengan jenis makanan yang dimakan. Makanan yang mudah membentuk gas seperti kacang-kacangan mengandung banyakkarbohidrat yang tidak dapat dicerna. Pada umumnya, pergerakan usus besar adalah lambat. Pergerakan usus besar yarg khas adalah gerakan mengaduk haustra. Kantong-kantong atau haustra teregang dan dari waktu ke waktu otot sirkular akan berkontrasi untuk mengosongkannya. Pergerakannya tidak progresif, tetapi menyebabkan isi usus bergerak bolak-balik dan meremas-remas sehingga memberi cukup waktu untuk absorbsi. Terdapat dua jenis peristaltik propulsif; (1) kontraksi lamban dan tidak teratur, berasal dari segmen proksimal dan bergerak ke depan, menyumbat beberapa haustra, dan (2) penstaltik massa, merupakan kontraksi yang mengbatkan segmen kolon. Gerakan peristaltik ini menggerakkan massa feses ke depan, akhirnya merangsang defekasi. Kejadian ini timbul dua sampai tiga kali sehari dan dirangsang oleh refleks gastrokolik setelah makan, khususnya setelah makanan pertama masuk pada hari itu. d. Fisiologi Defekasi Propulsi feses ke rektum mengakibatkan distensi dinding rektum dan merangsang refleks defekasi. Defekasi dikendalikan oleh stingier ani eksterna dan interna. Sfingter interna dikendalikan oleh sistem saraf otonom, dan sfingter eksterna berada di bawah kontrol volunter. Refleks defekasi terintegrasi pada segmen sakralis kedua dan keempat dari medula spinalis. Serabut-serabut parasimpatis mencapai rektum melalui saraf splangnikus panggul dan bertanggung jawab atas kontraksi rektum dan relaksasi sfingter interna. Pada waktu rektum yang mengalami distensi -berkontraksi, otot levator ani berelaksasi, sehingga menyebabkan sudut dan anulus anorektal menghilang. Otot-otot sfingter intema dan ekstema berelaksasi pada waktu anus tertarik atas melebihi tinggi massa feses. Defekasi dipercepat dengan adanya peningkatan tekanan intraabdomen yang terjadi akibat kontraksi volunter otot-otot dada dengan glotis ditutup, dan kontraksi secara terus- menerus dari otol-otot abdomen (menuver ata'i peregangan valsava). Defekasi dapat dihambat oleh kontraksi volunter otot-otot sfingtcr ekstema dan levator ani. Dinding rektum secara bertahap akan relaks, dan keinginan untuk berdefekasi menghilang. Kelainan dari proses defekasi adalah konstipasi dan diare. Konstipasi terjadi karena kegagalan pengosongan rektum saal terjadi peristaltik massa. Bila defekasi tidak sempurna, rektum relaksasi dan hasrat untuk defekasi hilang. Air tetap terus diabsorpsi dari massa feses, menyebabkan feses menjadi keras, sehingga defekasi selaniutnya lebih sukar. Diare adalah kondisi dimana terjadi frekuensi defekasi yang abnormal (lebih dari 3 kali/ hari), serta perubahan dalam isi (lebih dari 200 g/hari) dan konsistensi (feses cair) hal ini biasanya dihubungkan dengan dorongan, ketidaknyamanan perianal, inkontinensia atau kombinasi dari faktor-faklor ini. Adanya kondisi yang menyebabkan perubahan pada sekresi usus, absorbsi mukosa atau motilitas dapat menyebabkan diare. Diare dapat disebabkan oleh obat-obatan tertentu (penggantian hormone tiroid, pelunak feses dan laksatif, antibiotik kemoterapi dan antasida), pemberian makanan per selang, gangguan metabolik dan endokrin (diabetes, addisnn, tirotoksikosis) serta proses infeksi virus/bakteri (disentri, shigelosis, keracunan makanan). Proses penyakit lain yang dihubungkan dengan diare adalah gangguan nutrisi dan malabsorbsi (sindrom usus peka, kolitis ulseratif, enteritis regional, dan penyakit seliaka) defisit sfingter anal, sindrom, zollinger - ellison, paralitik ileus dan obstruksi usus. Frekuensi defekasi meningkat bsrsamaan dengan meningkatnya kandungan cairan dalam feses. Pasien mengeluh kram perut, distensi, gemuruh usus (borborigimus), anoreksia dan haus. Kontraksi spasmodik vang nyeri dan peregangan yang tidak efektif pada anus (tenesmus), dapat terjadi pada setiap defekasi. Feses berair adalah karakteristik dari penyakit usus halus, sedangkan feses semi padat lebih sering dihubungkan dengan gangguan kolon. Feses yang sangat besar dan berminyak menunjukkan malabsorbsi usus, dan adanya mukus dan pus dalam feses menunjukkan enteritis inflamasi atau kolitis. LO 3. Memahami dan Menjelaskan Ileus Obstruktif LO 3.1 Definisi Obstruksi usus dapat didefinisikan sebagai gangguan (apapun penyebabnya) aliran normal isi usus sepanjang saluran usus. Obstruksi usus dapat akut dengan kronik, partial atau total. Obstruksi usus biasanya mengenai kolon sebagai akibat karsino ma dan perkembangannya lambat. Sebahagaian dasar dari obstruksi justru mengenai usus halus.Obstruksi total usus halus merupakan keadaan gawat yang memerlukan diagnosis dini dan tindakan pembedahan darurat bila penderita ingin tetap hidup. LO 3.2 Epidemiologi Setiap tahunnya 1 dari 1000 penduduk dari segala usia didiagnosa ileus (Davidson, 2006). Di Amerika diperkirakan sekitar 300.000-400.000 menderita ileus setiap tahunnya (Jeekel, 2003). Di Indonesia tercatat ada 7.059 kasus ileus paralitik dan obstruktif tanpa hernia yang dirawat inap dan 7.024 pasien rawat jalan pada tahun 2004 menurut Bank data Departemen Kesehatan Indonesia LO 3.3 Etiologi 1. Perlengketan : Lengkung usus menjadi melekat pada area yang sembuh secara lambat atau pasda jaringan parut setelah pembedahan abdomen 2. Intusepsi : Salah satu bagian dari usus menyusup kedalam bagian lain yang ada dibawahnya akibat penyempitan lumen usus. Segmen usus tertarik kedalam segmen berikutnya oleh gerakan peristaltik yang memperlakukan segmen itu seperti usus. Paling sering terjadi pada anaka-anak dimana kelenjar limfe mendorong dinding ileum kedalam dan terpijat disepanjang bagian usus tersebut (ileocaecal) lewat coecum kedalam usus besar (colon) dan bahkan sampai sejauh rectum dan anus. 3. Volvulus : Usus besar yang mempunyai mesocolon dapat terpuntir sendiri dengan demikian menimbulkan penyumbatan dengan menutupnya gelungan usus yang terjadi amat distensi. Keadaan ini dapat juga terjadi pada usus halus yang terputar pada mesentriumnya 4. Hernia : Protrusi usus melalui area yang lemah dalam usus atau dinding dan otot abdomen atau defek di dinding rongga peritoneum yang memungkinkan terbentukkan tonjolan peritoneum mirip kantong yang dilapisi serosa 5. Tumor : Tumor yang ada dalam dinding usus meluas kelumen usus atau tumor diluar usus menyebabkan tekanan pada dinding usus. 6. Inkarserasi (terperangkap) massa visera yang meningkat di dalam hernia sehingga massa tersebut terperangkap akibat adanya stasis dan edema secara permanen. 7. Strangulasi gangguan lebih lanjut dimana pasokan darah dan drainase menyebabkan infark segmen yang terperangkap LO 3.4 Klasifikasi Ada dua tipe obstruksi yaitu : 1. Mekanis (Ileus Obstruktif) Suatu penyebab fisik menyumbat usus dan tidak dapat diatasi oleh peristaltik. Ileus obstruktif ini dapat akut seperti pada hernia stragulata atau kronis akibat karsinoma yang melingkari. Misalnya intusepsi, tumor polipoid dan neoplasma stenosis, obstruksi batu empedu, striktura, perlengketan, hernia dan abses. 2. Neurogenik/fungsional (Ileus Paralitik) Obstruksi yang terjadi karena suplai saraf ototnom mengalami paralisis dan peristaltik usus terhenti sehingga tidak mampu mendorong isi sepanjang usus. Contohnya amiloidosis, distropi otot, gangguan endokrin seperti diabetes mellitus, atau gangguan neurologis seperti penyakit Parkinson. Berdasarkan penyebabnya ileus obstruktif dibedakan menjadi tiga kelompok : a. Lesi-lesi intraluminal, misalnya fekalit, benda asing, bezoar, batu empedu. b. Lesi-lesi intramural, misalnya malignansi atau inflamasi. c. Lesi-lesi ekstramural, misalnya adhesi, hernia, volvulus atau intususepsi. Ileus obstruktif dibagi lagi menjadi tiga jenis dasar 1. Ileus obstruktif sederhana, dimana obstruksi tidak disertai dengan terjepitnya pembuluh darah. 2. Ileus obstruktif strangulasi, dimana obstruksi yang disertai adanya penjepitan pembuluh darah sehingga terjadi iskemia yang akan berakhir dengan nekrosis atau gangren yang ditandai dengan gejala umum berat yang disebabkan oleh toksin dari jaringan gangren. 3. Ileus obstruktif jenis gelung tertutup, dimana terjadi bila jalan masuk dan keluar suatu gelung usus tersumbat, dimana paling sedikit terdapat dua tempat obstruksi. Untuk keperluan klinis, ileus obstruktif dibagi dua : 1. Ileus obstruktif usus halus, termasuk duodenum 2. Ileus obstruktif usus besar Obstruksi mekanik, menurut lokalisasinya dibagi menjadi : 1. Obstruksi mekanik rendah Obstruksi mulai dari caecum sampai anorektal. Obstruksi ini paling banyak disebabkan oleh tumor ganas, penyebab lainnya adalah : - Volvulus - Scibala - Paralise colon distal (pseudoparalise) 2. Obstruksi mekanik tinggi Menurut letaknya dapat dibedakan menjadi : a. Obstruksi diatas pylorus, dapat disebabkan : - Stenosis pylorus - Strictur - Obstruksi oleh karena keganasan - Bezoar Pada obstruksi ini gejalanya yang menonjol adalah : muntah-muntah dimana muntahannya dapat dirasakan seperti asam lambung, serangan rasa nyeri lebih sering, distensi abdomen agak kurang. b. Obstruksi dibawah pylorus. Obstruksi terjadi mulai dari pylorus sampai ileocaecal junction, obstruksi ini sering ditemukan pada : - Adhesion (perlengketan) - Hernia interna - Volvulus - Gumpalan Ascaris Pada obstruksi ini muntahannya faeculent (feces) warna kuning seperti tinja. Serangan nyeri perut agak jarang, tetapi perut lebih distensi. LO 3.5 Patofisiologi Etiologi1 penyumbatan intestinal penyempitan lumen usus pasase lumen usus terganggu Bagian proksimal3 obstrusi tersumbat Pengumpulan isi lumen2 Distensi4 Tekanan intralumen Iskemik Kehilangan cairan ke Peritoneum sekresi kelenjar pencernaan akumulasi cairan dan gas terus bertambah aliran air dan Na + - Dehidrasi - Hipotensi seluruh bagian obstruksi menyumbat Nekrosis Permabilitas hiperperistaltik - Kolik abdomen Muntah Kehilangan cairan dan elektrolit - Perfusi jaringan Asidosis metabolit Syok hipovolumik LO 3.6 Manifestasi klinis Terdapat 4 tanda kardinal gejala ileus obstruktif : 1. Nyeri abdomen 2. Muntah 3. Distensi 4. Kegagalan buang air besar atau gas(konstipasi). Gejala ileus obstruktif tersebut bervariasi tergantung : 1. Lokasi obstruksi 2. Lamanya obstruksi 3. Penyebabnya 4. Ada atau tidaknya iskemia usus Gejala selanjutnya yang bisa muncul termasuk dehidrasi, oliguria, syok hypovolemik, pireksia, septikemia, penurunan respirasi dan peritonitis. Terhadap setiap penyakit yang dicurigai ileus obstruktif, semua kemungkinan hernia harus diperiksa. Nyeri abdomen biasanya agak tetap pada mulanya dan kemudian menjadi bersifat kolik. Frekuensi episode tergantung atas tingkat obstruksi, yang muncul setiap 4 sampai 5 menit dalam ileus obstruktif usus halus, setiap 15 sampai 20 menit pada ileus obstruktif usus besar. Nyeri dari ileus obstruktif usus halus biasanya terlokalisasi supraumbilikus di dalam abdomen, sedangkan yang dari ileus obstruktif usus besar biasanya tampil dengan nyeri intaumbilikus. Dengan berlalunya waktu, usus berdilatasi, motilitas menurun, sehingga gelombang peristaltik menjadi jarang, sampai akhirnya berhenti. Pada saat ini nyeri mereda dan diganti oleh pegal generalisata menetap di keseluruhan abdomen. Jika nyeri abdomen terlokalisasi baik, parah, menetap dan tanpa remisi, maka ileus obstruksi strangulata harus dicurigai. Muntah refleks ditemukan segera setelah mulainya ileus obstruksi yang memuntahkan apapun makanan dan cairan yang terkandung, yang juga diikuti oleh cairan duodenum, yang kebanyakan cairan empedu. Setelah mereda, maka muntah tergantung atas tingkat ileus obstruktif. Jika ileus obstruktif usus halus, maka muntah terlihat dini dalam perjalanan dan terdiri dari cairan jernih hijau atau kuning. Usus didekompresi dengan regurgitasi, sehingga tak terlihat distensi. Jika ileus obstruktif usus besar, maka muntah timbul lambat dan setelah muncul distensi. Muntahannya kental dan berbau busuk (fekulen) sebagai hasil pertumbuhan bakteri berlebihan sekunder terhadap stagnasi. Karena panjang usus yang terisi dengan isi demikian, maka muntah tidak mendekompresi total usus di atas obstruksi (Sabiston, 1995). Distensi pada ileus obstruktif derajatnya tergantung kepada lokasi obsruksi dan makin membesar bila semakin ke distal lokasinya. Gerkakan peristaltik terkadang dapat dilihat. Gejala ini terlambat pada ileus obstruktif usus besar dan bisa minimal atau absen pada keadaan oklusi pembuluh darah mesenterikus. Konstipasi dapat dibedakan menjadi dua, yaitu konstipasi absolut ( dimana feses dan gas tidak bisa keluar) dan relatif (dimana hanya gas yang bisa keluar) (Winslet, 2002). Kegagalan mengerluarkan gas dan feses per rektum juga suatu gambaran khas ileus obstruktif. Tetapi setelah timbul obstruksi, usus distal terhadap titik ini harus mengeluarkan isinya sebelum terlihat obstipasi. Sehingga dalam ileus obstruktif usus halus, usus dalam panjang bermakna dibiarkan tanpa terancam di usus besar. Lewatnya isi usus dalam bagian usus besar ini memerlukan waktu, sehingga mungkin tidak ada obstipasi, selama beberapa hari. Sebaliknya, jika ileus obstruktif usus besar, maka obstipasi akan terlihat lebih dini. Dalam ileus obstuksi sebagian, diare merupakan gejala yang ditampilkan pengganti obstipasi (Sabiston, 1995). Dehidarasi umumnya terjadi pada ileus obstruktif usus halus yang disebabkan muntah yang berulang-ulang dan pengendapan cairan. Hal ini menyebabkan kulit kering dan lidah kering, pengisian aliran vena yang jelek dan mata gantung dengan oliguria. Nilai BUN dan hematokrit meningkat memberikan gambaran polisitemia sekunder. Hipokalemia bukan merupakan gejala yang sering pada ileus obstruktif sederhana. Peningkatan nilai potasium, amilase atau laktat dehidrogenase di dalam serum dapat sebagai pertanda strangulasi, begitu juga leukositosis atau leukopenia. Pireksia di dalam ileus obstruktif dapat digunaklan sebagai petanda: 1. Mulainya terjadi iskemia 2. Perforasi usus 3. Inflamasi yang berhubungan denga penyakit obsruksi Hipotermi menandakan terjadinya syok septikemia. Nyeri tekan abdomen yang terlokalisir menandakan iskemia yang mengancam atau sudah terjadi. Perkembangan peritonitis menandakan infark atau perforasi. Sangat penting untuk membedakan antara ileus obstruktif dengan strangulasi dengan tanpa strangulasi, karena termasuk operasi emergensi. Penegakan diagnosa hanya tergantung gejala kilnis. Sebagai catatan perlu diperhatikan (Winslet, 2002): 1. Kehadiran syok menandakan iskemia yang sedang berlansung 2. Pada strangulasi yang mengancam, nyeri tidak pernah hilang total 3. Gejala-gejala biasanya muncul secara mendadak dan selalu berulang 4. Kemunculan dan adanya gejala nyeri tekan lokal merupakan tanda yang sangat penting, tetapi, nyeri tekan yang tidak jelas memerlukan penilaian rutin. Pada ileus obstruktif tanpa strangulasi kemungkinan bisa terdapat area dengan nyeri tekan lokal pada tempat yang mengalami obstruksi; pada strangulasi selalu ada nyeri tekan lokal yang berhubungan dengan kekakuan abdomen. 1. Nyeri tekan umum dan kehadiran kekakuan abdomen/rebound tenderness menandakan perlunya laparotomy segera. 2. Pada kasus ileus obstruktif dimana nyeri tetap asa walaupun telah diterapi konservatif, walaupun tanpa gejala-gejala di atas, strangulasi tetap harus didiagnosa. 3. Ketika srangulasi muncul pada hernia eksternal dimana benjolan tegang, lunak, ireponibel, tidak hanya membesar karena reflek batuk dan benjolan semakin membesar. Pada ileus obstruksi usus besar juga menimbulkan sakit kolik abdomen yang sama kualitasnya dengan sakit ileus obstruktif usus halus, tetapi intensitasnya lebih rendah. Keluhan rasa sakit kadang-kadang tidak ada pada penderita lanjut usia yang pandai menahan nafsu. Muntah-muntah terjadi lambat, khususnya bila katup ileocaecal kompeten. Muntah-muntah fekulen paradoks sangat jarang. Riwayat perubahan kebiasaan berdefekasi dan darah dalam feses yang baru terjadi sering terjadi karena karsinoma dan divertikulitis adalah penyebab yang paling sering. Konstipasi menjadi progresif, dan obstipasi dengan ketidakmapuan mengeluarkan gas terjadi. Gejala-gejala akut dapat timbul setelah satu minggu. LO 3.7 Diagnosis dan Diagnosis banding Anamnesis Pada anamnesis ileus obstruktif usus halus biasanya sering dapat ditemukan penyebabnya, misalnya berupa adhesi dalam perut karena pernah dioperasi sebelumnya atau terdapat hernia. Pada ileus obstruksi usus halus kolik dirasakan di sekitar umbilkus, sedangkan pada ileus obstruksi usus besar kolik dirasakan di sekitar suprapubik. Muntah pada ileus obstruksi usus halus berwarna kehijaun dan pada ileus obstruktif usus besar onset muntah lama Pemeriksaan Fisik 1. Inspeksi Dapat ditemukan tanda-tanda generalisata dehidrasi, yang mencakup kehilangan turgor kulit maupun mulut dan lidah kering. Pada abdomen harus dilihat adanya distensi, parut abdomen, hernia dan massa abdomen. Terkadang dapat dilihat gerakan peristaltik usus (Gambar 2.4) yang bisa bekorelasi dengan mulainya nyeri kolik yang disertai mual dan muntah. Penderita tampak gelisah dan menggeliat sewaktu serangan kolik (Sabiston, 1995; Sabara, 2007) 2. Palpasi Pada palpasi bertujuan mencari adanya tanda iritasi peritoneum apapun atau nyeri tekan, yang mencakup ‘defance musculair’ involunter atau rebound dan pembengkakan atau massa yang abnormal. 3. Auskultasi Pada ileus obstruktif pada auskultasi terdengar kehadiran episodik gemerincing logam bernada tinggi dan gelora (rush) diantara masa tenang. Tetapi setelah beberapa hari dalam perjalanan penyakit dan usus di atas telah berdilatasi, maka aktivitas peristaltik (sehingga juga bising usus) bisa tidak ada atau menurun parah. Tidak adanya nyeri usus bisa juga ditemukan dalam ileus paralitikus atau ileus obstruksi strangulata. COLOK DUBUR Pemeriksaan colok dubur atau digital rectal examination adalah pemeriksaan rektum bagian bawah. Dokter menggunakan jari dalam sarung tangan yang dilumasi untuk memeriksa adanya kelainan. Beberapa penyakit yang dapat diketahui melalui pemeriksaan colok dubur : 1. Wasir (haemorrhoid). Ada yang di luar (eksterna) dan di dalam (interna). Bila diluar, langsung keliatan tanpa perlu memasukkan jari ke anus, sedangkan yang interna, perlu memasukkan jari ke anus. 2. Tumor dubur. Dapat langsung terlihat saat pasien mengedan sebelum memasukkan tangan, tapi apabila tumornya di dalam dan tidak terlihat, perlu memasukkan tangan juga. 3. Trauma usus. Biasanya ada darah saat kita memasukkan jari ke anus. Tentu saja sebelumnya pasien harus ada riwayat trauma pada daerah dada atau daerah perut. Tapi belum diketahui traumanya disebabkan oleh usus atau otot saja. Bila di sarung tangan kita ada darah, hampir pasti kalo pasien tsb juga mengalami trauma pada ususnya, sehingga ususnya berdarah. 4. Gangguan prostat. Pembesaran prostat/ tumor prostat juga bisa ditegakkan tanpa perlu periksa PSA (Prostat Spesific Antigen). Kalo periksa PSA ini perlu pake lab (lebih mahal). Tapi untuk prostat perlu jari yang panjang dan agak menjorok masuk, karena letak prostat di dalam. 5. Kalo didapatkan feces saat pemeriksaan, langsung fecesnya bisa diperiksa lebih lanjut. Kalo terlihat feces berwarna hitam (melena) atau merah (hematokhezia), kemungkinan ada perdarahan di saluran pencernaan. Masih banyak penyakit-penyakit lain yg dpt diketahui, bahkan sampai penyakit kelamin pun bisa diketahui. Bagaimana cara melakukan pemeriksaan ? Pertama, buka lipatan pantat sampai ketemu lubang anusnya, lalu minta pasien untuk mengedan. Dari mengedan bisa ketahuan, kalo ada wasir atau tumor di luar. Kalo ditemukan wasir atau tumor, jangan masukkan jari lagi karena merupakan suatu kontraindikasi. Selanjutnya, minta pasien tarik nafas panjang > masukkan jari telunjuk ke anus > rasakan kekuatan otot anus (kalo meningkat atau menurun berarti ada kelainan), raba sekeliling ototnya (jari muter) mencari ada benjolan atau sesuatu yg abnormal, lalu masuk ke ampula rekti (kalo kolaps berarti ada kelainan), dan raba lebih jauh ke prostatnya. Kalo udah, keluarkan jari dan lihat di sarung tangan, ada darah, feces, atau nanah tidak. Kalo ada, oleskan pada kaca preparat untuk pemeriksaan lebih lanjut. BNO 3 POSISI Teknik Pemeriksaan Sebaiknya pemotretan dibuat dengan memakai kaset film yang dapat mencakup seluruh abdomen beserta dindingnya. Perlu disiapkan ukuran kaset dan film ukuran 35 x 43 cm. Foto polos abdomen dapat dilakukan dalam 3 posisi, yaitu : 1. Tiduran telentang (supine), sinar dari arah vertikal dengan proyeksi anteroposterior (AP). 2. Duduk atau setengah duduk atau berdiri kalau memungkinkan, dengan sinar horizontal proyeksi AP. 3. Tiduran miring ke kiri (Left Lateral Decubitus = LLD), dengan sinar horizontal, proyeksi AP. Prosedur Kerja a) Posisi AP supine Persyaratan teknis : ukuran film 35x43 cm/30x40 cm, posisi memanjang menggunakan grid yang bergerak maupun statis, dengan variasi 70-80 kV dan 20-25 mAs. Sedangkan posisi pasien: Tidak ada persiapan khusus untuk pemeriksaan foto polos abdomen Penderita diminta untuk melepaskan pakaian dan perhiasan untuk menghindari terjadinya artefak pada film dan memakai perlindungan untuk daerah gonad, terutama untuk pria Pasien tidur terlentang, lengan pasien diletakkkan di samping tubuh, garis tengah badan terletak tepat pada garis tengah pemeriksaan, kedua tungkai ekstensi. Posisi obyek : bagian tengah kaset setinggi krista iliaka dengan batas tepi bawah setinggi simfisis pubis, tidak ada rotasi pelvis dan bahu. Pusat sinar pada bagian tengah film dengan jarak minimal 102 cm Gambar 2.1. Posisi AP Supine Kriteria hasil foto polos abdomen yang baik antara lain : 1. Tampak diafragma sampai dengan tepi atas simphisis pubis 2. Alignment kolom vertebra di tengah, densitas tulang costae, pelvis dan panggul baik. 3. Processus spinosus terletak di tengah daan crista iliaca terletak simetris 4. Pasien tidak bergerak saat difoto yang ditandai dengan tajamnya batas gambar costae dan gas usus 5. Foto dapat menggambarkan batas bawah hepar, ginjal, batas lateral muskulus psoas dan procesus transversus dari vertebra lumbal. 6. Marker yang jelas untuk mengindikasi posisi pasien saat pemeriksaan b) Posisi Left Lateral Decubitis (LLD) Pasien tidur miring ke kiri, tekuk lengan melingkari kepala. Film diletakan di depan atau belakang perut pasien. Mengikuti area simphisis pubis pada film. Titik tengah terletak pada garis tengah film. Arah sinar horizontal 90o dengan film dengan proyeksi AP untuk melihat air fluid level dan kemungkinan perforasi usus. Gambar 2.2. Posisi LLD c) Posisi Setengah Duduk/ berdiri Pasien dapat dengan posisi duduk atau berdiri kalau memungkinkan, dengan sinar horizontal proyeksi AP 90o dari film. Posisi pasien dalam posisi anteroposterior dengan bagian belakang tegak. Pastikan punggung tidak rotasi. Letakan lengan dan tangan dalam posisi anatomi. Pasien tidak boleh bergerak. Point sentral terletak pada garis tengah tubuh dengan garis tengah film. Gambar 2.3. Posisi AP Pengambilan foto dengan posisi ini dipengaruhi oleh gravitasi, sehingga yang paling utama nampak adalah: Udara bebas Fluid sinks Kidneys drop Transverse colon drops Small bowel drops Breasts drop Lower abdomen bulges dan penambahan densitas pada X-ray a) Herring bone sign Terjadi pada kondisi ileus obstrukstif. Ileus obstruktif merupakan penyumbatan intestinal mekanik yang terjadi karena adanya daya mekanik yang bekerja atau mempengaruhi dinding usus sehingga menyebabkan penyempitan atau penyumbatan lumen usus. Hal tersebut menyebabkan pasase lumen usus terganggu. Penebalan dinding usus halus yang terdilatasi akibat pengumpulan gas dalam lumen usus memberikan gambaran herring bone appearance pada foto polos abdomen, karena dua dinding usus halus yang menebal dan menempel membentuk gambaran vertebra (dari ikan), dan muskulus yang sirkular menyerupai kostanya. Gambar 2.16. Herring bone apperance b) Step ladder appearance Terjadi pada kondisi ileus obstruksi. Foto polos abdomen sangat bernilai dalam menegakkan diagnosa ileus obstruksi. Sedapat mungkin dibuat pada posisi tegak dengan sinar mendatar. Posisi datar perlu untuk melihat distribusi gas, sedangkan sikap tegak untuk melihat batas udara dan air serta letak obstruksi. Secara normal lambung dan kolon terisi sejumlah kecil gas tetapi pada usus halus biasanya tidak tampak. Pada foto polos abdomen tampak gambaran air fluid level yang pendek-pendek dan bertingkat-tingkat seperti tangga disebut juga step ladder appearance karena cairan transudasi berada dalam usus halus yang mengalami distensi. Gambar 2.17. Step ladder appearance c) Coffee bean sign Terjadi pada kondisi kelainan kongenital volvulus, yakni pemuntiran usus yang abnormal dari segmen usus. Volvulus di usus halus agak jarang ditemukan. Biasanya volvulus didapatkan di bagian ileum dan kolon. Pada foto polos abdomen tampak gambaran patognomonik berupa gambaran segmen sekum yang amat besar berbentuk ovoid di tengah perut yang disebut coffee bean sign. Gambaran ini merupakan gambaran khas volvulus dari usus (sigmoid). Gambar 2.18. Coffee bean sign pada volvulus sigmoid Hal-hal yang perlu diperhatikan pada foto polos abdomen tiga posisi pada kondisi obstruksi usus adalah : 1. Posisi terlentang (supine). Gambaran yang diperoleh yaitu pelebaran usus di proksimal daerah obstruksi, penebalan dinding usus, gambaran seperti duri ikan (herring bone appearance). 2. Posisi setengah duduk atau berdiri. Gambaran radiologis didapatkan adanya air fluid level dan step ladder appearance. 3. Posisi LLD, untuk melihat air fluid level dan kemungkinan perforasi usus. Dari air fluid level dapat diduga gangguan pasase usus. Bila air fluid level pendek berarti ada ileus letak tinggi, sedangkan jika panjang-panjang kemungkinan gangguan di kolon. Gambaran yang diperoleh adalah adanya udara bebas infra diafragma dan air fluid level. Diagnosis Banding Pada ileus paralitik nyeri yang timbul lebih ringan tetapi konstan dan difus, dan terjadi distensi abdomen. Ileus paralitik, bising usus tidak terdengar dan tidak terjadi ketegangan dinding perut. Bila ileus disebabkan oleh proses inflamasi akut, akan ada tanda dan gejala dari penyebab primer tersebut. Gastroenteritis akut, apendisitis akut, dan pankreatitis akut juga dapat menyerupai obstruksi usus sederhana. LO 3.8 Komplikasi Ileus 1. Peritonitis septikemia 2. Syok hipovolemia 3. Perforasi usus 4. ganguan elektrolit 5. pnemonia aspirasi dari proses muntah 6. sepsis 7. nekrosis usus 8. perfusi usus LO 3.9 Prognosis Ileus Obstruksi yang tak mengakibatkan strangulasi mempunyai angka kematian sekitar 5%. Kebanyakan yang meninggal adalah pasien yang sudah lanjut usia. Obstruksi yang disertai dengan strangulasi mempunyai angka kematian 8%. Kalau operasi dilakukan dalam jangka waktu 36 jam sesudah timbulnya gejala yang bersangkutan. LI 4. Hukum Operasi Menurut Agama Islam Terkadang seorang muslim diuji oleh Allah dengan suatu penyakit, dia ingin sembuh dari penyakit tersebut, dia mengetahui bahwa berobat dianjurkan, akan tetapi penyakit di mana dia diuji oleh Allah dengannya, jalan menuju kepada kesembuhannya menurut para dokter adalah operasi. Pertanyaannya bagaimana pandangan syariat terhadap operasi medis yang umumnya adalah tindakan pembedahan? Dalil-dalil dari al-Qur`an dan sunnah menetapkan dibolehkannya operasi medis dengan syarat-syaratnya, dan bahwa tidak ada dosa atas seorang muslim melakukannya untuk meraih kesembuhan dari penyakit yang Allah ujikan kepadanya dengan izin Allah. Adapun dalil-dalil tersebut maka ia sebagai berikut: Firman Allah, “Dan barangsiapa yang memelihara kehidupan seorang manusia, maka seolah-olah dia telah memelihara kehidupan manusia semuanya.” (Al-Maidah: 32). Dalam ayat ini Allah memuji orang yang berusaha menghidupkan dan menyelamatkan jiwa dari kematian dan sudah dimaklumi bahwa dalam banyak kasus operasi medis menjadi sebab terselamatkannya jiwa dari kematian yang hampir dipastikan. Tidak sedikit penyakit di mana kesembuhannya tergantung setelah Allah kepada operasi medis, tanpa operasi penyakit penderita akan memburuk dan membahayakannya, jika tim medis melakukannya dan penderita sembuh dengan izin Allah berarti mereka telah menyelamatkannya. Tanpa ragu ini termasuk perbuatan yang dipuji oleh ayat di atas. Adapun dari sunnah maka ada beberapa hadits yang bisa dijadikan pijakan dalam menetapkan dibolehkannya operasi medis, di antaranya 1. Hadits hijamah (berbekam) Dari Ibnu Abbas bahwa Nabi saw berbekam di kepalanya. (HR. Al-Bukhari). Dari Jabir bahwa dia menjenguk orang sakit. Dia berkata, “Aku tidak meninggalkan tempat ini sebelum kamu berbekam karena aku mendengar Rasulullah saw bersabda, ‘Padanya terdapat kesembuhan”. (HR. Al-Bukhari). Hadits tersebut menetapkannya disyariatkannya hijamah dan sudah dimaklumi bahwa hijamah dilakukan dengan membedah atau menyayat tempat tertentu pada tubuh untuk menyedot darah kotor dan membuangnya. Jadi disyariatkannya hijamah merupakan dasar dibolehkannya membedah tubuh untuk membuang penyakit atau penyebab penyakit. 2. Hadits Jabir bin Abdullah Jabir bin Abdullah berkata, “Rasulullah SAW mengirim seorang tabib kepada Ubay bin Kaab maka tabib tersebut memotong pembuluh darahnya dan menempelnya dengan besi panas”. (HR. Muslim). Dalam hadits ini Nabi SAW menyetujui apa yang dilakukan oleh tabib tersebut terhadap Ubay bin Kaab, dan apa yang dilakukan oleh tabib tersebut adalah salah satu bentuk operasi medis yaitu pemotongan terhadap anggota tertentu. Kemudian dari sisi pertimbangan kebutuhan penderita kepada operasi yang tidak lepas dari dua kemungkinan yaitu menyelamatkan hidup dan menjaga kesehatan, pertimbangan yang dalam kondisi tertentu bisa mencapai tingkat dharurat maka tidak ada alasan yang rajih menolak operasi medis. Inilah syarat-syarat dibolehkannya operasi medis yang diletakkan oleh fuqaha Islam dalam buku-buku mereka, syarat-syarat ini diambil dari dasar-dasar kaidah syariat. 1) Hendaknya operasi medis disyariatkan. 2) Hendaknya penderita membutuhkannya. 3) Hendaknya penderita mengizinkan. 4) Hendaknya tim medis menguasai. 5) Hendaknya peluang keberhasilan lebih besar. 6) Hendaknya tidak ada cara lain yang lebih minim mudharatnya. 7) Hendaknya operasi medis berakibat baik. 8) Hendaknya operasi tidak berakibat lebih buruk daripada penyakit penderita.