usus h - DoCuRi
advertisement
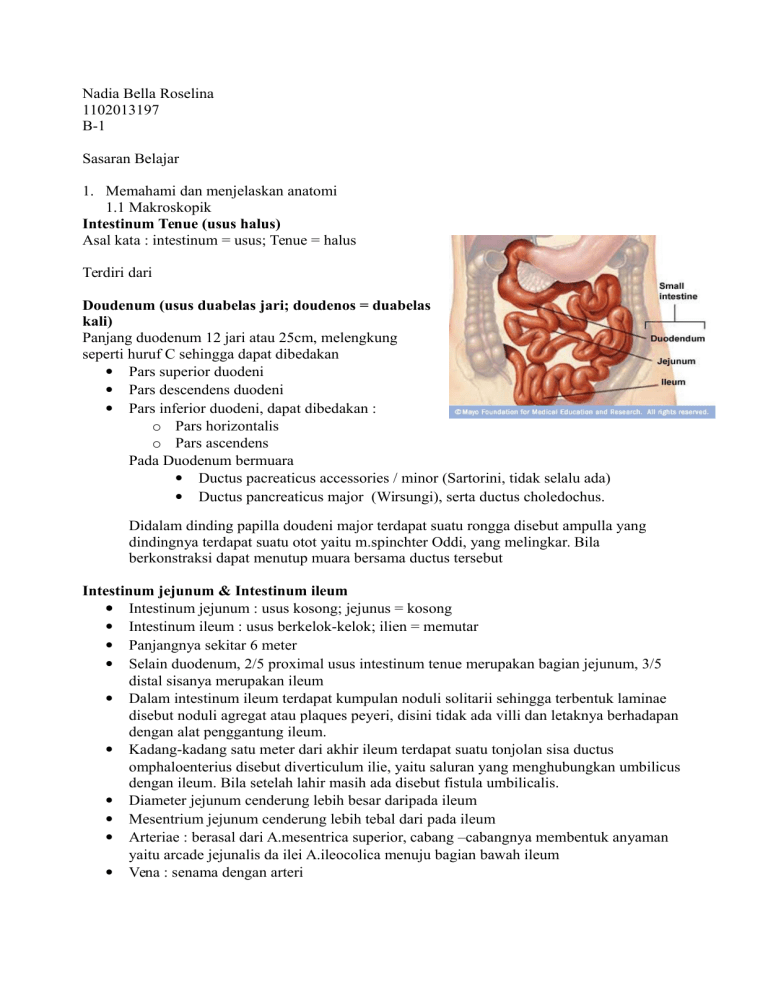
Nadia Bella Roselina 1102013197 B-1 Sasaran Belajar 1. Memahami dan menjelaskan anatomi 1.1 Makroskopik Intestinum Tenue (usus halus) Asal kata : intestinum = usus; Tenue = halus Terdiri dari Doudenum (usus duabelas jari; doudenos = duabelas kali) Panjang duodenum 12 jari atau 25cm, melengkung seperti huruf C sehingga dapat dibedakan Pars superior duodeni Pars descendens duodeni Pars inferior duodeni, dapat dibedakan : o Pars horizontalis o Pars ascendens Pada Duodenum bermuara Ductus pacreaticus accessories / minor (Sartorini, tidak selalu ada) Ductus pancreaticus major (Wirsungi), serta ductus choledochus. Didalam dinding papilla doudeni major terdapat suatu rongga disebut ampulla yang dindingnya terdapat suatu otot yaitu m.spinchter Oddi, yang melingkar. Bila berkonstraksi dapat menutup muara bersama ductus tersebut Intestinum jejunum & Intestinum ileum Intestinum jejunum : usus kosong; jejunus = kosong Intestinum ileum : usus berkelok-kelok; ilien = memutar Panjangnya sekitar 6 meter Selain duodenum, 2/5 proximal usus intestinum tenue merupakan bagian jejunum, 3/5 distal sisanya merupakan ileum Dalam intestinum ileum terdapat kumpulan noduli solitarii sehingga terbentuk laminae disebut noduli agregat atau plaques peyeri, disini tidak ada villi dan letaknya berhadapan dengan alat penggantung ileum. Kadang-kadang satu meter dari akhir ileum terdapat suatu tonjolan sisa ductus omphaloenterius disebut diverticulum ilie, yaitu saluran yang menghubungkan umbilicus dengan ileum. Bila setelah lahir masih ada disebut fistula umbilicalis. Diameter jejunum cenderung lebih besar daripada ileum Mesentrium jejunum cenderung lebih tebal dari pada ileum Arteriae : berasal dari A.mesentrica superior, cabang –cabangnya membentuk anyaman yaitu arcade jejunalis da ilei A.ileocolica menuju bagian bawah ileum Vena : senama dengan arteri Inervasi : simpatis dan parasimpatis berasal dari N. Vagus dari plexus mesentricus superior Intestinum Crassum (Usus Besar) Intestinum Crassum (crasum = tebal) , dibagi dalam colon dan intestinum rectum Colon dapat dibagi dalam : Colon ascendens, dimulai dari caecum. Pada ujujng caecum berbuara bagunan kecil berupa pipa menyerupai cacing disebut appendix vermiformis Colon transversum Colon descendens Colon sigmoideuim Caecum Seperti kantong dengan ujung buntu menonjol kebwah Terletak pada region ileaca dextra Dibagian bawah terdapat juncture ileocolica tempat bermuaranya ileum Panjangnya sekitar 6cm Pada sisi media bawah caecum terdapat appendix vermiformis: o Bentuk seperti cacing dengan panjang 8-13 cm o Pada orang mati dapat ditemukan beberapa tipe: Post caecalis (65%), terletak dibelakang caecum Diescending = pelvic type (31%), terletak dibawah ileum Subcaecalis (2,6%), terletak dibawah caecum Ante ilei (1,0%), terletak didepan ileum Post ilei (0,4%) terletak di belakang ileum o Letak diregio iliaca o Pada orang hidup dapat ditemukan semua type, karena caecum selalu berkontraksi sehingga ujung appendix berubah-ubah, sedangkan pada orang mati tetap o Pada orang hidup dapat ditemukan 2 type: Mobile type, bias berubah-ubah dapat ditemukan pada semua type Fixed type, tetap dapat ditemukan bila ujung appendix pada peritoneum dan type retrocaecal o Appendix punya penutp peritoneum yang lengkap pada bagian bawah usus halus diesbut mesiappendix o Cara pemeriksaan appendix verniformis dengan sepertiga titick MC. Burney o Letak taenia pada colon transversum : Perlekatan alat penggantung dibelakang disebut taenia mesocolica Perletakatan omentum majus dimuka disebut taenia omentalis Diding caudal tidak ada alat yang melekat disebut taenia libera o Taenia ini, berkas longitudinale, karena lebih pendek dari stratum circulare, mengakibatkan stratum circulare melipat-lipat. Lipatan keluar disebut haustra dan lipatan kedalam disebut plica semilunaris. o Lekuk diantara haustra disebut incisura o Pada caecum dilengkapi valvula ileocolica (valvula ileocaecalis) yang terdiri dari labium superios dan labium inferior. Labium ini dibentuk oleng lipatan stratum circular eke ventral dan dorsal membentuk frenulum 1.2 Mikroskopik Intestinum Tenue • • • • • Panjang : ± 23 kaki (± 7 m) Terdiri dari : duodenum, jejunum dan ileum Dinding terdiri dari 4 lapisan, sesuai pola saluran cerna Susunan intestinum tenue dibuat khusus untuk mencerna absorbsi Untuk memperluas permukaan absorbsi terdapat struktur : 1. Plica semicircularis Kerkringi Merupakan lipatan permanen yang berjalan spiral atau melingkar terdiri atas seluruh tebal mukosa dengan submukosa di bagian tengahnya. Tiap lipatan dapat melingkari 2/3 atau lebih lumen usus, tetapi jarang melingkari seluruh lumen usus. Berkembang secara maksimal pada akhir duodenum dan pada bagian proksimal jejunum, setelah itu berkurang dan menghilang pada setengah bagian distal ileum. 2. Villi intestinalis Penonjolan pada mukosa, ½ - 1½ mm yang terdiri dari l. propria dan dibatasi epithel pada permukaannya epithel pada permukaannya • Pada duodenum, lebar spt daun • Pada jejunum, lbh halus mirip jari • Di dasar villi terdapat muara-muara kelenjar berbentuk sumur-sumur disebut Crypti Lieberkuhn • Kelenjar ini merupakan tubulosa simplex, terbentang sampai mencapai muscularis mucosa Lamina propria villi : Jar reticular halus, dgn sedikit serat elastin & collagen Terdapat sel-sel lymphosit, netrophyl, plasmocyte & macrophag Di tengah villi tdpt pembuluh lymph, besar, tunggal, ujung buntu, disebut pembuluh lacteal Juga terdapat jala kapiler darah plexus saraf dan serat-serat mus cular polos berasal dari permukaan dalam muscularis mucosa 3. Microvilli Tonjolan-tonjolan dinding sel ke permukaan lumen merupakan brushborder Masing-masing mikrovili diliputi oleh membran plasma, yang lapisan luarnya dilengkapi dengan jala filamen halus yang memberi gambaran “kabur”. Selubung filamen ini mengisi ruang –ruang antar mikrovili dan ujung-ujungnya , membentuk suatu lapisan permukaan yang tidak terputus-putus, mengandung glikoprotein, dan tahan terhadap bahan proteolitik dan mukolitik. Tunica mucosa Epithel usus halus à epithel selapis, silindris terdiri dari : - Sel absorbtif Terletak di atas lamina basal Intinya lonjong dan terletak di bagian basal sel Tiap sel mempunyai batas yang bergaris (“striated border”) atau berbentuk sikat (“brush border”) yang terdiri atas mikrovili berjajar dan berhimpitan. Lapisan glikoprotein dibentuk oleh sel-sel silindris dan mengandung enzim-enzi, pencernaan seperti disakarida dan dipeptidase yang memecah gula dan peptida Sel silindris juga membentuk enzim fosfatase alkali dan enterokinase yang terdapat pada lapisan permukaan. - Sel Goblet Tersebar diantara sel-sel absorbtif, makin ke distal usus halus makin banyak. Kelenjar Unicellular. Mensekresikan mucus. Memberikan reaksi PAS + Tersebar di antara sel-sel silindris Jumlahnya bertambah dari duodenum sampai ujung ileum. Pada umumnya dasar sel ramping berwarna gelap dan berisi inti. Puncaknya mengembung berbentuk khusus karena kumparan butir-butir sekret mukus. Seperti sel silindris, sel goblet bermigrasi dari kriptus ke vilus Kemudian semakin banyak butir sekret yang ditimbun, bentuk selnya makin menyerupai piala, dan dilepaskan diujung vilus. - Sel enteroendocrine Mengeluarkan peptida pengatur aktif yang berhubungan dengan sekresi lambung, motilitas intestinal, sekresi pankreas, dan kontraksi kandung empedu. Tersebar diantara sel-sel absortif dan sel goblet: Sel gastrinintestinal pada vili dan kriptus Sel penghasil somastatin (sel D) sepanjang usus halus Sel penghasil cholecystokinine (sel I) crypti duodenum dan jejunum Sel penghasil enteroglucagon/glycentine (sel L) pada mucosa jejunum dan ileum Sel enterochromaffin sel EC1) sepanjang mukosa usus halus , penghasil serotonin dan substan P Sel K paling sering terlihat pada crypti duodenum dan jejunum, mengahsilkan gastric inhibitory peptide. - Sel Paneth Terdapat pada dasar crypti Lieberkuhn. Berbentuk piramid, inti di basal dengan granula sekretorik sangat eosinophyl yang terdapat supranuclear. Fungsi dan mekanisme pelepasan granula belum diketahui Ditemukan hanya pada dasar cryptus usus halus Berbentuk piramid dengan dasar lebar dan puncak sempit Sel paneth menghasilkan lisozim suatu enzim yang mencerna dinding sel bakteri tertentu , dan agaknya berkemampuan memfagositosis bakteri tertentu. Walaupun fungsinya belum diketahui dengan pasti, ia mungkin mengatur flora mikrobial usus. Sel paneth dewasa mengandung banyak granula dan terletak di dasar kriptus Sel yang kurang dewasa terletak agak tinggi pada kriptus Pergantian sel paneth lebih lambat (30-40 hari) dibanding dengan sel silindris atau sel goblet. Lamina propria • Jaringan ikat reticular jarang • terdapat diantara kelenjar intestinal dan di tengah vilus. • Digambarkan sebagai jaringan ikat longgar yang menjurus ke arah limfoid. • Di dalam jala serat retikulin terdapat sel retikular primitif denga inti besar, lonjong, dan pucat, limfosit, makrofag dan sel plasma. • Terdapat sel limphocyte kecil, lymphonodulus soliter, dengan atau tanpa sentrum germinativum • Makin kedistal nodulus bertambah besar dan bertambah banyak. Membentuk agregat besar terdiri dari 20/lebih lymphonodulus disebut plaques Peyeri • Dari sudut pandang imunologik, lamina propria adalah penting dengan sel limfosit dan makrofag sebagai sawar antara tubuh dan antigen, mikroorganisme dan bahan asing lainnya yang selalu ada di dalam lumen usus. Tunica muscularis mucosa • Dua lapis tipis, sebelah dalam sirkular, sebelah luar longitudinal • Diterobos pembuluh darah dan limf, duktus, saraf otonom, plexus Meissneri Tunica submucosa • Jaringan ikat jarang, pembuluh darah, pembuluh lymph • Plexus Meissneri • Kelenjar Brunner : - Kelenjar tubulosa bercabang complex - Berkembang paling baik pada duodenum - Sel-sel mukosa, mensekresi lendir Tunica muscularis externa Ada 2 lapisan : • Lapisan dalam, circular • Lapisan luar, longitudinal Diantara keduanya sering terdapat ganglion parasimpatis, plexus myentericus Auerbach à motor inervasi peristaltic Tunica serosa Terdiri dari any peny jarang yang dilapisi oleh mesothelium, kecuali bagian retroperitoneal duodenum ditutupi tunica adventitia Duodenum • Usus 12 jari, panjang ± 25 cm • Tidak mempunyai mesenterium • Tempat muara ductus empedu dan pancreas • Villus berbentuk daun, Σ ± 40/mm2 • Bagian depan diliputi serosa dan bagian belakang diliputi adnventitia • Submucosa mgd kel Brunner, Tubulosa bercabang-cabang berkelok-kelok. Tersusun dalam lobuli. Ductus menembus m. mucosa bermuara ke dalam cryptus Lieberkuhn Jejunum • • • • • Ileum • • • • • Paling panjang, 2,5 – 3 mm Mesenterium menggantung pada bgn posterior rongga abdomen Di proximal villi, bentuk spt lidah, makin ke distal bentuk seperti jari dan lebih panjang Tidak ada kel Brunner dan plaque Peyeri Plica semicircularis tinggi mudah dikenal Panjang 4 – 4,5 m Villi intestinalis kurus-kurus Sel Goblet amat banyak Plica semicircularis pendek Seperti jejunum juga digantung kan pada mesenterium Ciri : banyak mgd lymphonoduli agregati (plaque Peyeri) di dalam l. propria menembus sampai submucosa. Letaknya pada arah berlawanan dgn mesenterium. Lymphonoduli berbentuk buah pir, kubah menonjol ke arah Lumen. Bila nodulus mencapai lumen, biasanya tidak diliputi villi, tetapi oleh epithel selapis yang disebut epithel kubah. Epitel kubah terdiri dari sel khusus yang berfungsi untuk transport antigen dari lumen usus ke lapisan bawah lymphonodulus, disebut Associated Follicle epithelium (M cell), berbentuk cuboid. Colon (Usus besar) Tunica mucosa Tidak mempunyai villi, permukaan relatif rata Sel epithel : - Sel absorbtif, silindris, brushborder lbh pendek dari usus halus - Sel Goblet jauh lbh banyak, makin ke distal makin banyak Lamina propria Nodulus soliter, lbh besar, lbh banyak sering menonjol kedalam Lieberkuhn lebih panjang dan lebih lurus Muscularis mucosa 2 lapis : Lap dalam sirc, lap luar long submucosa. Crypti Tunica submucosa • Terdiri dari any peny jarang tanpa kelenjar • Pada lapisan lebih dalam terdapat plexus Meisner Cryptus Tunica muscularis • Lap dalam circular • Lap luar longitudinal, membentuk penebalan N. Lymphaticus soliter berbentuk pita di 3 tempat (Taenia coli) selebar 1 cm • Taenia lbh pendek dari lapisan lapisan sebelah dalamnya à terbentuk lipatan2 kearah lumen dan kantong2 Apendiks Panjangnya 25 cm Dalam potongan melintang, lumennya sempit dan biasanya dengan batas yang tidak teratur. Vili tidak ada dan kelenjar intestinal jumlahnya sedikit dan panjang tidak teratur Epitel permukaan tersusun dari sel silindris dengan “striated border” dan sel gobletnya sedikit, Di dalam kriptus terdapat sedikit sel paneth, dan banyak sel enteroendokrin. Apendiks seringkali sebagai tempat peradangan akut dan kronis, sehingga sukar mendapatkan apendiks yang normal. Biasanya terdapat eosinofil dan neutrofil dalam lamina propria dan submukosa. Dalam jumlah banyak eosinofil dan neutrofil berturut-turut menunjukkan adanya infeksi menahun dan infeksi akut. Sekum, kolon dan rektum Kelenjar intestinal lebih dalam pada usus besar dari pada usus kecil dan letaknya lebih berhimpitan. Di kolon dalamnya 0,5 mm, sedangkan di rektu mencapai 0,75 mm. Sel goblet jumlahnya banyak dan sel enteroendokrinkadangkala terdapat di bawah di dalam kelenjar. Sel paneth tidak ada Lamina propria di antara kelenjar sama dengan yang ada di usus halus, dan mengandung noduli limfatisi yang letaknya tersebar meluas di submukosa. Pada sekum dan kolon, lapisan muskularis longitudinal tidak merupakan lapisan yang utuh tetapi membentuk 3 pta memanjang, sebagai taeniae coli. Pada rektum lapisan longitudinal ini kembali menjadi lapisan yang utuh. Tunika serosa, pada permukaan yang tidak melekat di dinding abdomen pagian posterior, membentuk tonjolan-tonjolan kecil terdiri atas jaringan lemak yaitu apendiks epiploika. - Batas rektum anus Disini membran mukosa membentuk lipatan-liptan memanjang disebut “Kolumna Rektalis Morgagni”. Epitel silindris tiba-tiba berubah menjadi epitel berlapis gepeng yang meluas sedikit ke bawah sebagai daerah peralihan antara epitel usus dan kulit. Pada anus, epitelnya mengandung lapisan tanduk dan dibawahnya terdapat kelenjar tubulosa bercabang disebut “kelenjar sirkumanal” Pada bagian bawah rektum, dan pada saluran anus, lapisan dalam muskularis menebal, sebagai sfingter ani internum Mengelilingi saluran anus adalah berkas-berkas otot lurik, yang membentuk sfingter ani eksternum. (Leeson,1996; Junqueira,2007) 2. Memahami dan menjelaskan fisiologi Usus halus mempunyai 2 fungsi utama pencernaan dan absorbsi bahan-bahan nutrisi dan air. Semua akitivitas lainnya mengatur atau mempermudah berlangsungnya proses ini. Proses pencernaan ini dimulai dari mulut dan lambung oleh kerja ptialin, asam klorida dan pepsin terhadap makanan yang masuk. Proses dilanjutkan didalam duodenum terutama oleh kerja enzim-enzim pankreas yang menghidrolisis karbohidrat, lemak dan protein menjadi zat-zat yang lebih sederhana. Adanya bikarbonat dalam sekret pancreas membantu menetralkan asam dan memberikan pH optimal untuk kerja enzim-enzim. Sekresi empedu dan hati membantu proses pencernaan dengan mengemulsikan permukaan yang lebih luas bagi kerja lipase pankreas. Kerja empedu terjadi sebagai akibat dari sifat deterjen asam-asam empedu yang dapat melarutkan zat-zat lemak dengan membentuk misel. Misel merupakan agregat asam empedu dan molekul-molekul. Lemak membentuk inti hidrofobik, sedangkan asam empedu karena merupakan molekul polar, membentuk permukaan misel dengan ujung hidrofobik mengarah ke dalam dan ujung hidrofilik menghadap keluar menuju medium cair. Bagian sentral misel juga melarutkan vitaminvitamin larut lemak dan kolesterol. Jadi asam-asam lemak bebas, gliserida dan vitaminvitamin yang larut dalam lemak dipertahankan dalam larutan sampai mereka dapat di absorbsi oleh permukaan sel epitel. Proses pencernaan disempurnakan oleh sejumlah enzim dalam getah usus (sukusenteriukus). Banyak di antara enzim-enzim ini terdapat pada brush border vili dan mencernakan zat-zat makanan sambil diabsorbsi. Enzim-enzim utama pencernaan adalah kelenjar ludah menghasilkan amylase (ptyalin) ludah; kelenjar ludah menghasilkan pepsin dan lipase lambung; mukosa duodenum menghasilkan enterokinase; kelenjar eksokrin pankreas menghasilkan tripsin, kemotripsin, karbosipeptidase, nuclase, lipase pankreas; amilase pankreas; hati menghasilkan asam empedu (bukan enzim), kelenjar usus menghasilkan aminopeptidase, dipeptidase, maltase, lactase, sukrosa, lipase usus, nucleotidase. Dua hormon penting dalam pengaturan usus. Lemak yang bersentuhan dengan mukosa duodenum menyebabkan kontraksi kantong empedu yang diperantarai oleh kerja kolesistokinin. Hasil-hasil pencemaan tak lengkap yang bersentuhan dengan mukosa duodenum, merangsang sekresi getah pankreas yang kaya akan enzim; hal ini diperantara ioleh kerja pankreozimin. Parikreozimin dan kolesistokinin sekarang diduga merupakan satu hormon yang sama, yang mempunyai efek berbeda, hurmon ini dinamakan CCK (beberapa buku teks menyebut hormon ini CCK-PZ). Hormon ini dihasilkan oleh mukosa duodenum. Asam yang bersentuhan dengan mukosa usus menyebabkan : dikeluarkan hormon lain, sekretin dan jumlah yang keluarkan sebanding dengan asam yang mengalir melalui duodenum. Sekretin merangsang sekresi getah yang mengandung bikarbonat dari pankreas, dan empedu dari hati. Sekretin memperbesar kerja CCK. Pergerakan segmental usus halus mencampur zat-zat yang dimakan dengan sekret pankreas,hepatobiliar, dan sekresi usus, dan pergerakkan peristaltik mendorong isi dari salah satu ujung ke ujung lain dengan kecepatan yang sesuai untuk absorbsi optimal dan suplai kontinue isi lambung. Absorbsi adalah pemindahan hasil-hasil akhir pengamatan karbohidrat, lemak dan protein(gula sederhana, asam-asam lemak dan asam-asam amino) melalui dindirig usus kesirkulasi darah dan limfe untuk digunakan oleh sel- sel tubuh. Selain itu air, elektrolit dan vitamin juga diabsorbsi. Absorbsi berbagai zat berlangsung dengan mekanisme transpor aktif dan pasif yang sebagian besar kurang dimengerti. Besi dan kalsium sebagian besar diabsorbsi dalam duodenum dan abscrbsi kalsium memerlukan vitamin D, vitamin yang larut dalam lemak (A, D, E dan K) diabsorbsi dalam duodenum dan memerlukan garam-garam empedu. Asam folat dan vitamin-vitamin lain yang larut dalam air juga diabsorbsi di duodenum. Absorbsi gula, asam-asam amino dan lemak sebagian besar diselesaikan menjelang kimus mencapai jejunum. Absorbsi vitamin B12 berlangsung pda ileum terminal melalui mekanisme transport khusus yang memerlukan faktor intrinsik lambung. Sebagian besar asam-asam empedu yang dikeluarkan oleh kandung empedu ke dalam duodenum untuk membantu pencernaan lemak, akan diabsorbsi pada ileum terminal dan masuk kembali ke hati. Siklus ini dinamakan sirkulasi enterohepatik garam-garam empedu dan sangat penting dalam mempertahankan cadangan empedu. Dengan demikian asam-asam atau garam-garam empedu mampu bekerja mencerna berkali-kali sebelum dikeluarkan dalam feses. Penyakit atau reseksi ileum terminal dapat menyebabkan deifisiensi garam-garam empedu dan mengganggu pencernaan lemak. Masuknya garam- garam empedu dalam jumlah besar ke dalam kolon menyebabkan iritasi kolon dan diare Usus Besar Usus besar mempunyai berbagai fungsi yang semuanya berkaitan dengan proses akhir isi usus. Fungsi usus besar yang paling penting adalah mengabsorpsi air dan elektrolit, yang sudah nampir lengkap pada kolon. bagian kanan. Kolon sigmoid berfungsi sebagai reservoir yang menampung massa feses yang sudah dehidrasi sampai defekasi berlangsung Kolon mengabsorbsi sckitar 600 ml air per/ hari, bandingkan dengan usus halus yangmengabsorbsi sekitar 8 000 ml. Kapasitas absorpsi usus besar adalah sekitar 2000 ml/hari Bila jumlah ini dilampaui, misalnya karena adanya kiriman yang berlebihan dan ileum,maka akan terjadi diare. Berat akhir feses yang dikeluarkan per hari sekitar 200 g, 75% diantaranya berupa air. Sisanya terdiri dari residu makanan yang tidak diabsorpsi, bakteri, sel epitel yang mengelupas, dan mineral yang tidak diabsorbsi. Sedikitnya pencernaan yang terjadi di usus besar terutama diakibatkan oleh bakteri dan bukan karena kerja enzim. Usus besar mengsekresikan mucus alkali yang tidak mengandung enzim. Mukus ini bekerja untuk melumasi dan melindungi mukosa. Bakteri usus besar mensintesis vitamin K. dan beberapa vitamin B. Pembusukan oleh bakteri dari sisa-sisa protein menjadi asam amino dan zat- zat yang lebih sederhana seperti peptida, indol, skatol, fenol dan asam lemak. Pembentukan berbagai gas seperti NH3, CO2, H2 dan CH4 membantu pembentukan flatus di kolon. Beberapa subtansi ini dikeluarkan dalam feses, sedangkan zat lainnya diabsorpsi dan diangkut ke hati di mana zat-zat ini akan diubah manjadi senyawa yang kurang toksik dan diekskresikan melalui kemih. Fermentasi bakteri pada sisa karbohidrat juga melepaskan CO2, H2 dan CH4 yang merupakan komponen flatus. Dalam sehari secara normal dihasilkan sekitar 1.000 ml flatus. Kelebihan gas dapat terjadi pada aerofagia (menelan udara secara berlebihan) dan pada peningkatan gas di dalam lumen usus, yang biasanya berkaitan dengan jenis makanan yang dimakan. Makanan yang mudah membentuk gas seperti kacang-kacangan mengandung banyak karbohidrat yang tidak dapat dicerna. Pada umumnya, pergerakan usus besar adalah lambat. Pergerakan usus besar yarg khas adalah gerakan mengaduk haustra. Kantongkantong atau haustra teregang dan dari waktu ke waktu otot sirkular akan berkontrasi untuk mengosongkannya. Pergerakannya tidak progresif, tetapi menyebabkan isi usus bergerak bolak-balik dan meremas-remas sehingga memberi cukup waktu untuk absorbsi. Terdapat dua jenis peristaltik propulsif; (1) kontraksi lamban dan tidak teratur, berasal dari segmen proksimal dan bergerak kedepan, menyumbat beberapa haustra, dan (2) penstaltik massa, merupakan kontraksi yang mengakibatkan segmen kolon. Gerakan peristaltik ini menggerakkan massa feses ke depan, akhirnya merangsang defekasi. Kejadian ini timbul dua sampai tiga kali sehari dan dirangsang oleh refleks gastrokolik setelah makan, khususnya setelah makanan pertama masuk pada hari itu Fisiologi Defekasi Propulsi feses ke rektum mengakibatkan distensi dinding rektum dan merangsang reflex defekasi. Defekasi dikendalikan oleh sfingter ani eksterna dan interna. Sfingter interna dikendalikan oleh sistem saraf otonom, dan sfingter eksterna berada di bawah control volunter. Refleks defekasi terintegrasi pada segmen sakralis kedua dan keempat dari medula spinalis. Serabut-serabut parasimpatis mencapai rektum melalui saraf splangnikus panggul dan bertanggung jawab atas kontraksi rektum dan relaksasi sfingter interna. Pada waktu rektum yang mengalami distensi -berkontraksi, otot levator ani berelaksasi, sehingga menyebabkan sudut dan anulus anorektal menghilang. Otot-otot sfingter intema dan ekstema berelaksasi pada waktu anus tertarik atas melebihi tinggi massa feses. Defekasi dipercepat dengan adanya peningkatan tekanan intraabdomen yang terjadi akibat kontraksi volunter otot-otot dada dengan glotis ditutup, dan kontraksi secara terus- menerus dariotol-otot abdomen (menuver ata'i peregangan valsava). Defekasi dapat dihambat oleh kontraksi volunter otot-otot sfingtcr ekstema dan levator ani. Dinding rektum secara bertahap akan relaks, dan keinginan untuk berdefekasi menghilang. Kelainan dari proses defekasi adalah konstipasi dan diare. Konstipasi terjadi karena kegagalan pengosongan rektum saal terjadi peristaltik massa. Bila defekasi tidak sempurna, rektum relaksasi dan hasrat untuk defekasi hilang. Air tetap terus diabsorpsi dari massa feses, menyebabkan feses menjadi keras, sehingga defekasis selaniutnya lebih sukar. Diare adalah kondisi dimana terjadi frekuensi defekasi yangabnormal (lebih dari 3 kali/ hari), serta perubahan dalam isi (lebih dari 200 g/hari) dankonsistensi (feses cair) hal ini biasanya dihubungkan dengan dorongan, ketidaknyamanan perianal, inkontinensia atau kombinasi dari faktor-faklor ini. Adanya kondisi yang menyebabkan perubahan pada sekresi usus, absorbsi mukosa atau motilitas dapat menyebabkan diare. Diare dapat disebabkan oleh obat-obatan tertentu (penggantian hormone tiroid, pelunak feses dan laksatif, antibiotik kemoterapi dan antasida), pemberian makanan per selang, gangguan metabolik dan endokrin (diabetes, addisnn, tirotoksikosis) serta proses infeksi virus/bakteri (disentri, shigelosis, keracunan makanan). Proses penyakit lain yang dihubungkan dengan diare adalah gangguan nutrisi dan malabsorbsi (sindrom usus peka, kolitis ulseratif, enteritis regional, dan penyakit seliaka) deficit sfingter anal, sindrom, zollinger ellison, paralitik ileus dan obstruksi usus. Frekuensi defekasi meningkat bersamaan dengan meningkatnya kandungan cairan dalam feses. Pasien mengeluh kram perut, distensi, gemuruh usus (borborigimus), anoreksia dan haus. Kontraksi spasmodik vang nyeri dan peregangan yang tidak efektif pada anus (tenesmus), dapat terjadi pada setiap defekasi. Feses berair adalah karakteristik dari penyakit usus halus, sedangkan feses semi padat lebih sering dihubungkan dengan gangguan kolon. Feses yang sangat besar dan berminyak menunjukkan malabsorbsi usus, dan adanya mukus dan pus dalam feses menunjukkan enteritis inflamasi atau kolitis. 3. Memahami dan menjelaskan ileus obstruktif 3.1 Definisi Obstruksi usus dapat didefinisikan sebagai gangguan (apapun penyebabnya) aliran normal isi usus sepanjang saluran usus. Obstruksi usus dapat akut dengan kronik, partial atau total. Obstruksi usus biasanya mengenai kolon sebagai akibat karsino ma dan perkembangannya lambat. Sebahagaian dasar dari obstruksi justru mengenai usus halus.Obstruksi total usus halus merupakan keadaan gawat yang memerlukan diagnosis dini dan tindakan pembedahan darurat bila penderita ingin tetap hidup. 3.2 Etiologi 1. Perlengketan : Lengkung usus menjadi melekat pada area yang sembuh secara lambat atau pada jaringan parut setelah pembedahan abdomen 2. Intusepsi : Salah satu bagian dari usus menyusup kedalam bagian lain yang ada dibawahnya akibat penyempitan lumen usus. Segmen usus tertarik kedalam segmen berikutnya oleh gerakan peristaltik yang memperlakukan segmen itu seperti usus. Paling sering terjadi pada anaka-anak dimana kelenjar limfe mendorong dinding ileum kedalam dan terpijat disepanjang bagian usus tersebut (ileocaecal) lewat coecum kedalam usus besar (colon) dan bahkan sampai sejauh rectum dan anus. 3. Volvulus : Usus besar yang mempunyai mesocolon dapat terpuntir sendiri dengan demikian menimbulkan penyumbatan dengan menutupnya gelungan usus yang terjadi amat distensi. Keadaan ini dapat juga terjadi pada usus halus yang terputar pada mesentriumnya Gbr Menunjukan bentuk normal intestin (atas warna pink) dan intestin yang mengalami volvulus (bawah warna ungu) Tindakan bedah, infeksi dan bahkan endometriosis sering menyebabkan peradangan peritoneum loka atau generalisata (peritonitis). Pada penyembuhan dapat terjadi perlekatan antara segmen usus atau dinding abdomen dan tempat operasi. 4. Hernia : Protrusi usus melalui area yang lemah dalam usus atau dinding dan otot abdomen atau defek di dinding rongga peritoneum yang memungkinkan terbentukkan tonjolan peritoneum mirip kantong yang dilapisi serosa 5. Tumor : Tumor yang ada dalam dinding usus meluas kelumen usus atau tumor diluar usus menyebabkan tekanan pada dinding usus. 6. Inkarserasi (terperangkap) massa visera yang meningkat di dalam hernia sehingga massa tersebut terperangkap akibat adanya stasis dan edema secara permanen. 7. Strangulasi gangguan lebih lanjut dimana pasokan darah dan drainase menyebabkan infark segmen yang terperangkap Gbr strangulasi intestinal Faktor Predisposisi Penyakit ini merupakan penyakit bawaan yang disebabakan disfungsi umum kelenjar eksokrin pancreas. Keadaan ini menyebabakan berkurangnya enzim pancreas yang mengalir ke lumen usus halus sehingga issi usus halus menjadi kental dan menyumbat lumen usus. Gambaran radiologist yang ditemukan ialah pelebaran usus dan tampak bayangan udra yang granular diantara mekonium yang kental tersebut. Obstruksi mekanik, menurut lokalisasinya dibagi menjadi : 1. Obstruksi mekanik rendah Obstruksi mulai dari caecum sampai anorektal. Obstruksi ini paling banyak disebabkan oleh tumor ganas, penyebab lainnya adalah : - Volvulus - Scibala - Paralise colon distal (pseudoparalise) 2. Obstruksi mekanik tinggi Menurut letaknya dapat dibedakan menjadi : a. Obstruksi diatas pylorus, dapat disebabkan : - Stenosis pylorus - Strictur - Obstruksi oleh karena keganasan - Bezoar Pada obstruksi ini gejalanya yang menonjol adalah : muntah-muntah dimana muntahannya dapat dirasakan seperti asam lambung, serangan rasa nyeri lebih sering, distensi abdomen agak kurang. b. Obstruksi dibawah pylorus. Obstruksi terjadi mulai dari pylorus sampai ileocaecal junction, obstruksi ini sering ditemukan pada : - Adhesion (perlengketan) - Hernia interna - Volvulus - Gumpalan Ascaris Pada obstruksi ini muntahannya faeculent (feces) warna kuning seperti tinja. Serangan nyeri perut agak jarang, tetapi perut lebih distensi. 3.3 Klasifikasi 1. ILEUS MEKANIK a. Berdasarkan Lokasi Obstruksi Letak Tinggi : Bila mengenai usus halus (dari gaster sampai ke ileum terminal) Letak Rendah : Bila mengenai usus besar (dari ileum terminal sampai anus) b. Berdasarkan sifat sumbatan : Partial obstruction : Terjadi sumbatan sebagian lumen. Simple obstruction : terjadi sumbatan total yang tidak disertai terjepitnya pembuluh darah. Biasanya terjadi pada obstruksi usus yang disebabkan oleh tumor atau askaris. Strangulated obstruction: Terjadi jepitan pembuluh darah sehingga terjadi iskemia yang akan berakhir dengan nekrosis atau gangren yang ditandai dengan gejala umum berat yang disebabkan oleh toksin dari jaringan gangren. Biasanya terjadi pada obstruksi usus yang disebabkan oleh hernia, invaginasi, adhesi, dan volvulus. a. Berdasarkan kecepatan timbul (speed of onset): Akut : dalam hitungan jam Kronik : dalam hitungan minggu Kronik dengan serangan akut 2. ILEUS NEUROGENIK a. Adinamik/Ileus Paralitik : Ileus timbul karena adanya lesi saraf (terjepit, peritonitis umum) sehingga terjadi paralisis yang berakibat ileus paralitik. 1 b. Dinamik/Ileus Spastika : Ileus terjadi karena rangsangan saraf, keracunan, histeri, neurasteni, sehingga timbul kenaikan rangsang terlalu kuat saraf parasimpatik di tunika muskularis yang berkontraksi bersamaan dimana normalnya bergantian yang berakibat spasme dan makanan tidak bisa menuju distal. 1 3. ILEUS VASCULAR Ileus yang berhubungan dengan penyakit jantung, karena adanya thrombus/embolus pada pembuluh darah sehingga timbul iskemik, gangren, nekrosis, bisa juga perforasi. Ada dua tipe obstruksi yaitu : 1. Mekanis (Ileus Obstruktif) Suatu penyebab fisik menyumbat usus dan tidak dapat diatasi oleh peristaltik. Ileus obstruktif ini dapat akut seperti pada hernia stragulata atau kronis akibat karsinoma yang melingkari. Misalnya intusepsi, tumor polipoid dan neoplasma stenosis, obstruksi batu empedu, striktura, perlengketan, hernia dan abses. 2. Neurogenik/fungsional (Ileus Paralitik) Obstruksi yang terjadi karena suplai saraf ototnom mengalami paralisis dan peristaltik usus terhenti sehingga tidak mampu mendorong isi sepanjang usus. Contohnya amiloidosis, distropi otot, gangguan endokrin seperti diabetes mellitus, atau gangguan neurologis seperti penyakit Parkinson. Berdasarkan penyebabnya ileus obstruktif dibedakan menjadi tiga kelompok (Bailey,2002): a. Lesi-lesi intraluminal, misalnya fekalit, benda asing, bezoar, batu empedu. b. Lesi-lesi intramural, misalnya malignansi atau inflamasi. c. Lesi-lesi ekstramural, misalnya adhesi, hernia, volvulus atau intususepsi. Ileus obstruktif dibagi lagi menjadi tiga jenis dasar (Sjamsuhidajat & Jong, 2005; Sabiston,1995) : 1. Ileus obstruktif sederhana, dimana obstruksi tidak disertai dengan terjepitnya pembuluh darah. 2. Ileus obstruktif strangulasi, dimana obstruksi yang disertai adanya penjepitan pembuluh darah sehingga terjadi iskemia yang akan berakhir dengan nekrosis atau gangren yang ditandai dengan gejala umum berat yang disebabkan oleh toksin dari jaringan gangren. 3. Ileus obstruktif jenis gelung tertutup, dimana terjadi bila jalan masuk dan keluar suatu gelung usus tersumbat, dimana paling sedikit terdapat dua tempat obstruksi. Untuk keperluan klinis, ileus obstruktif dibagi dua (Stone, 2004): 1. Ileus obstruktif usus halus, termasuk duodenum 2. Ileus obstruktif usus besar 3.4 Patofisiologi Perubahan patofisiologi utama pada ileus obstruktif dapat dilihat pada Gambar-2.3. Lumen usus yang tersumbat secara progresif akan teregang oleh cairan dan gas (70% dari gas yang ditelan) akibat peningkatan tekanan intralumen, yang menurunkan pengaliran air dan natrium dari lumen ke darah. Oleh karena sekitar 8 liter cairan diekskresikan ke dalam saluran cerna setiap hari, tidak adanya absorpsi dapat mengakibatkan penimbunan intralumen dengan cepat. Muntah dan penyedotan usus setelah pengobatan dimulai merupakan sumber kehilangan utama cairan dan elektrolit. Pengaruh atas kehilangan ini adalah penciutan ruang cairan ekstrasel yang mengakibatkan syok—hipotensi, pengurangan curah jantung, penurunan perfusi jaringan dan asidosis metabolik. Peregangan usus yang terus menerus mengakibatkan lingkaran setan penurunan absorpsi cairan dan peningkatan sekresi cairan ke dalam usus. Efek local peregangan usus adalah iskemia akibat distensi dan peningkatan permeabilitas akibat nekrosis, disertai absorpsi toksin-toksin bakteri ke dalam rongga peritoneum dan sirkulasi sistemik untuk menyebabkan bakteriemia (Price & Wilson, 1995). Ileus Obstruktif Akumulasi gas dari cairan didalam lumen setelah proksimal dari letatak obstruksi Distensi Proliferasi bakteri yang berlangsung cepat Kehilangan H2O dan elektrolit Tekanan intralumen ↑ Volume ECF ↓ Iskemia dinding usus Iskemia dinding usus Kehilangan cairan menuju ruang peritonium Pelepasan bakteri dan toksin dari usus yang nekrotik ke dalam peritoneum dan sirkulasi sistemik Peritonitis septikemia Syok Hipovolemik Segera setelah timbulnya ileus obstruktif pada ileus obstruktif sederhana, distensi timbul tepat proksimal dan menyebabkann muntah refleks. Setelah ia mereda, peristalsis melawan obstruksi timbul dalam usaha mendorong isi usus melewatinya yang menyebabkan nyeri episodik kram dengan masa relatif tanpa nyeri di antara episode. Gelombang peristaltik lebih sering, yang timbul setiap 3 sampai 5 menit di dalam jejunum dan setiap 10 menit di didalam ileum. Aktivitas peristaltik mendorong udara dan cairan melalui gelung usus, yang menyebabkan gambaran auskultasi khas terdengar dalam ileus obstruktif. Dengan berlanjutnya obstruksi, maka aktivitas peristaltik menjadi lebih jarang dan akhirnya tidak ada. Jika ileus obstruktif kontinu dan tidak diterapi, maka kemudian timbul muntah dan mulainya tergantung atas tingkat obstruksi. Ileus obstruktif usus halus menyebabkan muntahnya lebih dini dengan distensi usus relatif sedikit, disertai kehilangan air, natrium, klorida dan kalium, kehilangan asam lambung dengan konsentrasi ion hidrogennya yang tinggi menyebabkan alkalosis metabolik. Berbeda pada ileus obstruktif usus besar, muntah bisa muncul lebih lambat (jika ada). Bila ia timbul, biasanya kehilangan isotonik dengan plasma. Kehilangan cairan ekstrasel tersebut menyebabkan penurunan volume intravascular, hemokonsentrasi dan oliguria atau anuria. Jika terapi tidak diberikan dalam perjalanan klinik, maka dapat timbul azotemia, penurunan curah jantung, hipotensi dan syok (Sabiston, 1995). Pada ileus obstruktif strangulata yang melibatkan terancamnya sirkulasi pada usus mencakup volvulus, pita lekat, hernia dan distensi. Disamping cairan dan gas yang mendistensi lumen dalam ileus obstruksi sederhana, dengan strangulasi ada juga gerakan darah dan plasma ke dalam lumen dan dinding usus. Plasma bisa juga dieksudasi dari sisi serosa dinding usus ke dalam cavitas peritonealis. Mukosa usus yang normalnya bertindak sebagai sawar bagi penyerapan bakteri dan produk toksiknya, merupakan bagian dinding usus yang paling sensitif terhadap perubahan dalam aliran darah. Dengan strangulasi memanjang timbul iskemi dan sawar rusak. Bakteri (bersama dengan endotoksin dan eksotoksin) bisa masuk melalui dinding usus ke dalam cavitas peritonealis. Disamping itu, kehilangan darah dan plasma maupun air ke dalam lumen usus cepat menimbulkan syok. Jika kejadian ini tidak dinilai dini, maka dapat cepat menyebabkan kematian (Sabiston, 1995). Ileus obstruktif gelung tertutup timbul bila jalan masuk dan jalan keluar suatu gelung usus tersumbat. Jenis ileus obstruktif ini menyimpan lebih banyak bahaya dibandingkan kebanyakan ileus obstruksi, karena ia berlanjut ke strangulasi dengan cepat serta sebelum terbukti tanda klinis dan gejala ileus obstruktif. Penyebab ileus obstruktif gelung tertutup mencakup pita lekat melintasi suatu gelung usus, volvulus atau distensi sederhana. Pada keadaan terakhir ini, sekresi ke dalam gelung tertutup dapat menyebabkan peningkatan cepat tekanan intalumen, yang menyebabkan obstruksi aliran keluar vena. Ancaman vaskular demikian menyebabkan progresivitas cepat gejala sisa yang diuraikan bagi ileus obstruksi strangualata (Sabiston, 1995). Ileus obstruktif kolon biasanya kurang akut (kecuali bagi volvulus) dibandingkan ileus obstruksi usus halus. Karena kolon terutama bukan organ pensekresi cairan dan hanya menerima sekitar 500 ml cairan tiap hari melalui valva ileocaecalis, maka tidak timbul penumpukan cairan yang cepat. Sehingga dehidrasi cepat bukan suatu bagian sindroma yang berhubungan dengan ileus obstruksi kolon. Bahaya paling mendesak karena obstruksi itu karena distensi. Jika valva ileocaecalis inkompeten maka kolon terdistensi dapat didekompresi ke dalam usus halus. Tetapi jika valva ini kompeten, maka kolon terobstruksi membentuk gelung tertutup dan distensi kontinu menyebabkan ruptura pada tempat berdiameter terlebar, biasanya sekum. Ia didasarkan atas hukum Laplace, yang mendefenisiskan tegangan di dalam dinding organ tubular pada tekanan tertentu apapun berhubungan langsung dengan diameter tabung itu. Sehingga karena diameter terlebar kolon di dalam sekum, maka ia area yang biasanya pecah pertama (Sabiston, 1995). Etiologi penyumbatan intestinal penyempitan lumen usus pasase lumen usus terganggu obstruksi tersumbat Pengumpulan isi lumen Distensi Tekanan intralumen sekresi kelenjar pencernaan Iskemik akumulasi cairan dan gas terus bertambah aliran air Dehidrasi Hipotensi Kehilangan cairan ke Peritoneum seluruh bagian obstruksi menyumbat Nekrosis hiperperistaltik Permabilitas - Kolik abdomen Muntah Kehilangan cairan dan elektrolit - Perfusi jaringan Asidosis metabolit Syok hipovolumik 3.5 Manifestasi klinis 1. Obstruksi sederhana Obstruksi usus halus merupakan obstruksi saluran cerna tinggi, artinya disertai dengan pengeluaran banyak cairan dan elektrolit baik di dalam lumen usus bagian oral dari obstruksi, maupun oleh muntah. Gejala penyumbatan usus meliputi nyeri kram pada perut, disertai kembung. Pada obstruksi usus halus proksimal akan timbul gejala muntah yang banyak, yang jarang menjadi muntah fekal walaupun obstruksi berlangsung lama. Nyeri bisa berat dan menetap. Nyeri abdomen sering dirasakan sebagai perasaan tidak enak di perut bagian atas. Semakin distal sumbatan, maka muntah yang dihasilkan semakin fekulen.1,2,10 Tanda vital normal pada tahap awal, namun akan berlanjut dengan dehidrasi akibat kehilangan cairan dan elektrolit. Suhu tubuh bisa normal sampai demam. Distensi abdomen dapat dapat minimal atau tidak ada pada obstruksi proksimal dan semakin jelas pada sumbatan di daerah distal. Bising usus yang meningkat dan “metallic sound” dapat didengar sesuai dengan timbulnya nyeri pada obstruksi di daerah distal.10 1. Obstruksi disertai proses strangulasi Gejalanya seperti obstruksi sederhana tetapi lebih nyata dan disertai dengan nyeri hebat. Hal yang perlu diperhatikan adalah adanya skar bekas operasi atau hernia. Bila dijumpai tanda-tanda strangulasi berupa nyeri iskemik dimana nyeri yang sangat hebat, menetap dan tidak menyurut, maka dilakukan tindakan operasi segera untuk mencegah terjadinya nekrosis usus. 2. Obstruksi mekanis di kolon timbul perlahan-lahan dengan nyeri akibat sumbatan biasanya terasa di epigastrium. Nyeri yang hebat dan terus menerus menunjukkan adanya iskemia atau peritonitis. Borborygmus dapat keras dan timbul sesuai dengan nyeri. Konstipasi atau obstipasi adalah gambaran umum obstruksi komplit. Muntah lebih sering terjadi pada penyumbatan usus besar. Muntah timbul kemudian dan tidak terjadi bila katup ileosekal mampu mencegah refluks. Bila akibat refluks isi kolon terdorong ke dalam usus halus, akan tampak gangguan pada usus halus. Muntah fekal akan terjadi kemudian. Pada keadaan valvula Bauchini yang paten, terjadi distensi hebat dan sering mengakibatkan perforasi sekum karena tekanannya paling tinggi dan dindingnya yang lebih tipis. Pada pemeriksaan fisis akan menunjukkan distensi abdomen dan timpani, gerakan usus akan tampak pada pasien yang kurus, dan akan terdengar metallic sound pada auskultasi. Nyeri yang terlokasi, dan terabanya massa menunjukkan adanya strangulasi Terdapat 4 tanda kardinal gejala ileus obstruktif (Winslet, 2002; Sabiston, 1995) 1. Nyeri abdomen 2. Muntah 3. Distensi 4. Kegagalan buang air besar atau gas(konstipasi). Gejala ileus obstruktif tersebut bervariasi tergantung kepada (Winslet, 2002; Sabiston, 1995): 1. Lokasi obstruksi 2. Lamanya obstruksi 3. Penyebabnya 4. Ada atau tidaknya iskemia usus Gejala selanjutnya yang bisa muncul termasuk dehidrasi, oliguria, syok hypovolemik, pireksia, septikemia, penurunan respirasi dan peritonitis. Terhadap setiap penyakit yang dicurigai ileus obstruktif, semua kemungkinan hernia harus diperiksa (Winslet, 2002). Nyeri abdomen biasanya agak tetap pada mulanya dan kemudian menjadi bersifat kolik. Ia sekunder terhadap kontraksi peristaltik kuat pada dinding usus melawan obstruksi. Frekuensi episode tergantung atas tingkat obstruksi, yang muncul setiap 4 sampai 5 menit dalam ileus obstruktif usus halus, setiap 15 sampai 20 menit pada ileus obstruktif usus besar. Nyeri dari ileus obstruktif usus halus demikian biasanya terlokalisasi supraumbilikus di dalam abdomen, sedangkan yang dari ileus obstruktif usus besar biasanya tampil dengan nyeri intaumbilikus. Dengan berlalunya waktu, usus berdilatasi, motilitas menurun, sehingga gelombang peristaltik menjadi jarang, sampai akhirnya berhenti. Pada saat ini nyeri mereda dan diganti oleh pegal generalisata menetap di keseluruhan abdomen. Jika nyeri abdomen menjadi terlokalisasi baik, parah, menetap dan tanpa remisi, maka ileus obstruksi strangulata harus dicurigai (Sabiston, 1995). Muntah refleks ditemukan segera setelah mulainya ileus obstruksi yang memuntahkan apapun makanan dan cairan yang terkandung, yang juga diikuti oleh cairan duodenum, yang kebanyakan cairan empedu (Harrison’s, 2001). Setelah ia mereda, maka muntah tergantung atas tingkat ileus obstruktif. Jika ileus obstruktif usus halus, maka muntah terlihat dini dalam perjalanan dan terdiri dari cairan jernih hijau atau kuning. Usus didekompresi dengan regurgitasi, sehingga tak terlihat distensi. Jika ileus obstruktif usus besar, maka muntah timbul lambat dan setelah muncul distensi. Muntahannya kental dan berbau busuk (fekulen) sebagai hasil pertumbuhan bakteri berlebihan sekunder terhadap stagnasi. Karena panjang usus yang terisi dengan isi demikian, maka muntah tidak mendekompresi total usus di atas obstruksi (Sabiston, 1995). Distensi pada ileus obstruktif derajatnya tergantung kepada lokasi obsruksi dan makin membesar bila semakin ke distal lokasinya. Gerkakan peristaltik terkadang dapat dilihat. Gejala ini terlambat pada ileus obstruktif usus besar dan bisa minimal atau absen pada keadaan oklusi pembuluh darah mesenterikus (Sabiston, 1995). Konstipasi dapat dibedakan menjadi dua, yaitu konstipasi absolut ( dimana feses dan gas tidak bisa keluar) dan relatif (dimana hanya gas yang bisa keluar) (Winslet, 2002). Kegagalan mengerluarkan gas dan feses per rektum juga suatu gambaran khas ileus obstruktif. Tetapi setelah timbul obstruksi, usus distal terhadap titik ini harus mengeluarkan isinya sebelum terlihat obstipasi. Sehingga dalam ileus obstruktif usus halus, usus dalam panjang bermakna dibiarkan tanpa terancam di usus besar. Lewatnya isi usus dalam bagian usus besar ini memerlukan waktu, sehingga mungkin tidak ada obstipasi, selama beberapa hari. Sebaliknya, jika ileus obstruktif usus besar, maka obstipasi akan terlihat lebih dini. Dalam ileus obstuksi sebagian, diare merupakan gejala yang ditampilkan pengganti obstipasi (Sabiston, 1995). Dehidarasi umumnya terjadi pada ileus obstruktif usus halus yang disebabkan muntah yang berulang-ulang dan pengendapan cairan. Hal ini menyebabkan kulit kering dan lidah kering, pengisian aliran vena yang jelek dan mata gantung dengan oliguria. Nilai BUN dan hematokrit meningkat memberikan gambaran polisitemia sekunder (Winslet, 2002). Hipokalemia bukan merupakan gejala yang sering pada ileus obstruktif sederhana. Peningkatan nilai potasium, amilase atau laktat dehidrogenase di dalam serum dapat sebagai pertanda strangulasi, begitu juga leukositosis atau leukopenia (Winslet, 2002). Pireksia di dalam ileus obstruktif dapat digunaklan sebagai petanda (Winslet, 2002) : 1. Mulainya terjadi iskemia 2. Perforasi usus 3. Inflamasi yang berhubungan denga penyakit obsruksi Hipotermi menandakan terjadinya syok septikemia. Nyeri tekan abdomen yang terlokalisir menandakan iskemia yang mengancam atau sudah terjadi. Perkembangan peritonitis menandakan infark atau perforasi (Winslet, 2002). Sangat penting untuk membedakan antara ileus obstruktif dengan strangulasi dengan tanpa strangulasi, karena termasuk operasi emergensi. Penegakan diagnosa hanya tergantung gejala kilnis. Sebagai catatan perlu diperhatikan (Winslet, 2002): 1. Kehadiran syok menandakan iskemia yang sedang berlansung 2. Pada strangulasi yang mengancam, nyeri tidak pernah hilang total 3. Gejala-gejala biasanya muncul secara mendadak dan selalu berulang 4. Kemunculan dan adanya gejala nyeri tekan lokal merupakan tanda yang sangat penting, tetapi, nyeri tekan yang tidak jelas memerlukan penilaian rutin. Pada ileus obstruktif tanpa strangulasi kemungkinan bisa terdapat area dengan nyeri tekan lokal pada tempat yang mengalami obstruksi; pada srangulasi selalu ada nyeri tekan lokal yang berhubungan dengan kekakuan abdomen.. 5. Nyeri tekan umum dan kehadiran kekakuan abdomen/rebound tenderness menandakan perlunya laparotomy segera. 6. Pada kasus ileus obstruktif dimana nyeri tetap asa walaupun telah diterapi konservatif, walaupun tanpa gejala-gejala di atas, strangulasi tetap harus didiagnosa. 7. Ketika srangulasi muncul pada hernia eksternal dimana benjolan tegang, lunak, ireponibel, tidak hanya membesar karena reflek batuk dan benjolan semakin membesar. Pada ileus obstruksi usus besar juga menimbulkan sakit kolik abdomen yang sama kualitasnya dengan sakit ileus obstruktif usus halus, tetapi intensitasnya lebih rendah. Keluhan rasa sakit kadang-kadang tidak ada pada penderita lanjut usia yang pandai menahan nafsu. Muntah-muntah terjadi lambat, khususnya bila katup ileocaecal kompeten. Muntahmuntah fekulen paradoks sangat jarang. Riwayat perubahan kebiasaan berdefekasi dan darah dalam feses yang baru terjadi sering terjadi karena karsinoma dan divertikulitis adalah penyebab yang paling sering. Konstipasi menjadi progresif, dan obstipasi dengan ketidakmapuan mengeluarkan gas terjadi. Gejala-gejala akut dapat timbul setelah satu minggu (Harrison’s, 2001) Macam ileus Nyeri Usus Distens Muntah i borborig mi Bising usus Keteganga n abdomen Obstruksi simple tinggi ++ (kolik) + +++ Meningkat - Obstruksi simple rendah +++ (Kolik) +++ + Lambat, fekal Meningkat - Obstruksi strangulasi ++++ (terusmenerus, terlokalisir) ++ +++ Tak tentu biasanya meningkat + Paralitik + ++++ + Menurun - Oklusi vaskuler +++++ +++ +++ Menurun + 3.6 Diagnosis Anamnesis Pada anamnesis ileus obstruktif usus halus biasanya sering dapat ditemukan penyebabnya, misalnya berupa adhesi dalam perut karena pernah dioperasi sebelumnya atau terdapat hernia (Sjamsuhudajat & Jong, 2004; Sabara, 2007). Pada ileus obstruksi usus halus kolik dirasakan di sekitar umbilkus, sedangkan pada ileus obstruksi usus besar kolik dirasakan di sekitar suprapubik. Muntah pada ileus obstruksi usus halus berwarna kehijaun dan pada ileus obstruktif usus besar onset muntah lama (Anonym, 2007) Diagnosis harus terfokus pada membedakan antara obtruksi mekanik dengan ileus; menentukan etiologi dari obstruksi; membedakan antara obstruksi parsial atau komplit dan membedakan obstruksi sederhana dengan strangulasi. Hal penting yang harus diketahui saat anamnesis adalah riwayat operasi abdomen (curiga akan adanya adhesi) dan adanya kelainan abdomen lainnya (karsinoma intraabdomen atau sindroma iritasi usus) yang dapat membantu kita menentukan etiologi terjadinya obstruksi. Pemeriksaan yang teliti untuk hernia harus dilakukan. Feses juga harus diperiksa untuk melihat adanya darah atau tidak, kehadiran darah menuntun kita ke arah strangulasi. Gejala Utama: § Nyeri-Kolik o Obstruksi usus halus : kolik dirasakan disekitar umbilikus o Obstruksi kolon : kolik dirasakan disekitar suprapubik. § Muntah o Stenosis Pilorus : Encer dan asam o Obstruksi usus halus : Berwarna kehijauan o Obstruksi kolon : onset muntah lama. § Perut Kembung (distensi) § Konstipasi o Tidak ada defekasi o Tidak ada flatus Pemeriksaan Fisik 1. Inspeksi Dapat ditemukan tanda-tanda generalisata dehidrasi, yang mencakup kehilangan turgor kulit maupun mulut dan lidah kering. Pada abdomen harus dilihat adanya distensi, parut abdomen, hernia dan massa abdomen. Terkadang dapat dilihat gerakan peristaltik usus (Gambar 2.4) yang bisa bekorelasi dengan mulainya nyeri kolik yang disertai mual dan muntah. Penderita tampak gelisah dan menggeliat sewaktu serangan kolik (Sabiston, 1995; Sabara, 2007) 2. Palpasi Pada palpasi bertujuan mencari adanya tanda iritasi peritoneum apapun atau nyeri tekan, yang mencakup ‘defance musculair’ involunter atau rebound dan pembengkakan atau massa yang abnormal (Sabiston, 1995; Sabara, 2007). 3. Auskultasi Pada ileus obstruktif pada auskultasi terdengar kehadiran episodik gemerincing logam bernada tinggi dan gelora (rush) diantara masa tenang. Tetapi setelah beberapa hari dalam perjalanan penyakit dan usus di atas telah berdilatasi, maka aktivitas peristaltik (sehingga juga bising usus) bisa tidak ada atau menurun parah. Tidak adanya nyeri usus bisa juga ditemukan dalam ileus paralitikus atau ileus obstruksi strangulata (Sabiston, 1995). Bagian akhir yang diharuskan dari pemeriksaan adalah pemeriksaan rektum dan pelvis. Ia bisa membangkitkan penemuan massa atau tumor serta tidak adanya feses di dalam kubah rektum menggambarkan ileus obstruktif usus halus. Jika darah makroskopik atau feses postif banyak ditemukan di dalam rektum, maka sangat mungkin bahwa ileus obstruktif didasarkan atas lesi intrinsik di dalam usus (Sabiston, 1995). Apabila isi rektum menyemprot; penyakit Hirdchprung (Anonym, 2007). 4. Radiologi Pemeriksaan sinar-X bisa sangat bermanfaat dalam mengkonfirmasi diagnosis ileus obstruktif serta foto abdomen tegak dan berbaring harus yang pertama dibuat. Adanya gelung usus terdistensi dengan batas udara-cairan dalam pola tangga pada film tegak sangat menggambarkan ileus obstruksi sebagai diagnosis. Dalam ileus obstruktif usus besar dengan katup ileocaecalis kompeten, maka distensi gas dalam kolon merupakan satu-satunya gambaran penting (Sabiston, 1995). Penggunaan kontras dikontraindikasikan adanya perforasi-peritonitis. Barium enema diindikasikan untuk invaginasi, dan endoskopi disarankan pada kecurigaan volvulus (Anoym, 2007). 5. Laboratorium Leukositosis, dengan pergeseran ke kiri, biasanya terjadi bila terdapat strangulasi, tetapi hitung darah putih yang normal tidak menyampingkan strangulasi. Peningkatan amilase serum kadang-kadang ditemukan pada semua bentuk ileus obstruktif, khususnya jenis strangulasi (Harrison’s, 2001) 6. Pemeriksaan colok dubur · Isi rektum menyemprot : Hirschprung disease · Adanya darah dapat menyokong adanya strangulasi, neoplasma · Feses yang mengeras : skibala · Feses negatif : obstruksi usus letak tinggi · Ampula rekti kolaps : curiga obstruksi · Nyeri tekan : lokal atau general peritonitis 3.7 Diagnosis banding Ileus dapat disebabkan oleh adanya proses dalam intraabdominal dan retroperitoneal, termasuk iskemik usus, kolik ureter, fraktur pelvis dan setelah operasi abdomen. Jika terjadi ileus paralitik, nyeri biasanya tidak terlalu berat dan lebih konstan. Obstipasi dan distensi abdomen menunjukkan adanya obstruksi usus besar. Muntah jarang terjadi dan nyeri tidak bersifat kolik. Diagnosa dapat ditegakkan berdasarkan adanya hasil foto roentgen yang menunjukkan adanya obstruksi dilatasi kolon bagian proksimal. Obstruksi usus halus dapat dikacaukan dengan gastroenteritis akut, apendisitis akut dan pankreatitis akut. Obstruksi strangulasi mempunyai keluhan yang mirip dengan pankreatitis akut, enteritis iskemik atau penyumbatan vaskular mesenterika yang berhubungan dengan trombosis vena. Ileus obstruksi harus dibedakan dengan ileus paralitik. Pada ileus paralitik nyari yang timbul lebih ringan tetapi konstan dan difus, dan terjadi distensi abdomen. Bila ileus disebabkan oleh proses inflamasi akut (misalnya aperndisitis), akan ada tanda dan gejala dari penyebab primer ileus tersebut. Obstruksi usus besar ditandai dengan obstipasi dan distensi abdomen, kolik lebih jarang terjadi, dan muntah juga tidak selalu terjadi. Dengan foto akan tampak kolon yang dilatasi sampai ke letak sumbatan. Gastroenteritis akut, apendisitis akut, dan pankreatitis akut juga dapat menyerupai obstruksi usus sederhana. Strangulasi dapat dikacaukan oleh pankreatitis hemoragik atau oklusi vascular mesenteric. Ileus obstruksi harus dibedakan dengan: Carcinoid gastrointestinal. Penyakit Crohn. Intussuscepsi pada anak. Divertikulum Meckel. Ileus meconium. Volvulus. Infark Myocardial Akut. Malignansi, Tumor Ovarium. TBC Usus. 3.8 Penatalaksanaan Pasien dengan obstruksi intestinal biasanya mengalami dehidrasi dan kekurangan Natrium, Khlorida dan Kalium yang membutuhkan penggantian cairan intravena dengan cairan salin isotonic seperti Ringer Laktat. Urin harus di monitor dengan pemasangan Foley Kateter. Setelah urin adekuat, KCl harus ditambahkan pada cairan intravena bila diperlukan. Pemeriksaan elektrolit serial, seperti halnya hematokrit dan leukosit, dilakukan untuk menilai kekurangan cairan. Antibiotik spektrum luas diberikan untuk profilaksis atas dasar temuan adanya translokasi bakteri pada ostruksi intestinal. (Evers, 2004) Dekompresi Pada pemberian resusitasi cairan intravena, hal lain yang juga penting untuk dilakukan ialah pemasangan nasogastric tube. Pemasangan tube ini bertujuan untuk mengosongkan lambung, mengurangi resiko terjadinya aspirasi pulmonal karena muntah dan meminimalkan terjadinya distensi abdomen. Pasien dengan obstruksi parsial dapat diterapi secara konservatif dengan resusitasi dan dekompresi saja. Penyembuhan gejala tanpa terapi operatif dilaporkan sebesar 60 – 85% pada obstruksi parsial. (Evers, 2004) Terapi Operatif Secara umum, pasien dengan obstruksi intestinal komplit membutuhkan terapi operatif. Pendekatan non – operatif pada beberapa pasien dengan obstruksi intestinal komplit telah diusulkan, dengan alasan bahwa pemasangan tube intubasi yang lama tak akan menimbulkan masalah yang didukung oleh tidak adanya tanda-tanda demam, takikardia, nyeri tekan atau leukositosis. Namun harus disadari bahwa terapi non operatif ini dilakulkan dengan berbagai resikonya seperti resiko terjadinya strangulasi pada daerah obstruksi dan penundaan terapi pada strangulasi hingga setelah terjadinya injury akan menyebabkan intestinal menjadi ireversibel. Penelitian retrospektif melaporkan bahwa penundaan operasi 12 – 24 jam masih dalam batas aman namun meningkatkan resiko terjadinya strangulasi. Pasien dengan obstruksi intestinal sekunder karena adanya adhesi dapat diterapi dengan melepaskan adhesi tersebut. Penatalaksanaan secara hati hati dalam pelepasan adhesi tresebut untuk mencegah terjadinya trauma pada serosa dan untuk menghindari enterotomi yang tidak perlu. Hernia incarcerata dapat dilakukan secara manual dari segmen hernia dan dilakukan penutupan defek. Penatalaksanaan pasien dengan obstruksi intestinal dan adanya riwayat keganasan akan lebih rumit. Pada keadaan terminal dimana metastase telah menyebar, terapi nonoperatif, bila berhasil, merupakan jalan yang terbaik; walaupun hanya sebagian kecil kasus obstruksi komplit dapat berhasil di terapi dengan non-operatif. Pada kasus ini, by pass sederhana dapat memberikan hasil yang lebih baik baik daripada by pass yang panjang dengan operasi yang rumit yang mungkin membutuhkan reseksi usus. Pada saat dilakukan eksplorasi, terkadang susah untuk menilai viabilitas dari segmen usus setelah strangulasi dilepaskan. Bila viabilitas usus masih meragukan, segmen tersebut harus dilepaskan dan ditempatkan pada kondisi hangat, salin moistened sponge selama 15-20 menit dan kemudian dilakukan penilaian kembali. Bila warna normalnya telah kembali dan didapatkan adanya peristaltik, berarti segmen usus tersebut aman untuk dikembalikan. Ke depannya dapat digunakan Doppler atau kontras intraoperatif untuk menilai viabilitas usus. Terapi umum 1.Istirahat Dirawat di ruangan gawat darurat Segera pasang sonde lambung (NGT) Selang rectal Pasang kateter 2.Diet Pasien puasa Nutrisi perenteral total sampai ada bising usus atau mulai flatus 3.Medikamentosa Obat pertama : Prostigmin 3 x 1 sampai IV untuk memacu mobilitas usus Antibiotik OBAT ANTIEMETIK • Antagonis reseptor H1 • Antagonis reseptor muskarinik • Antagonis reseptor dopamin • Antagonis reseptor serotonin • Cannabinoid • Steroid Antagonis reseptor H1 • Cinnarizine, cyclizine, dimenhydrinate, promethazine • Tidak dapat digunakan utk mual-muntah krn rangsangan pada CTZ • Efektif utk mabuk kendaraan dan mual-muntah krn rangsangan pada lambung • Diberikan sebelum timbul gejala mual-muntah • Puncak antiemetik : 4 jam, bertahan selama 24 jam • KI : wanita hamil trimester I (kec. Promethazine) Antagonis reseptor muskarinik • Hyoscine • Untuk mual-muntah krn gangguan labirin dan rangsangan lokal di lambung • Tidak dapat digunakan utk mual muntah krn rangsangan pada CTZ • Puncak antiemetik : 1-2 jam • ES : drowsiness, mulut kering, penglihatan kabur, retensi urin Antagonis reseptor dopamin • Metoklopramid • Domperidone • Phenothiazine Metoklopramid • Bekerja di CTZ • P.o., T1/2 4 jam, ekskresi via urine • ES : krn blokade reseptor dopamin di SSP →gangguan pergerakan pada anak2 dan dewasa muda, mengantuk, fatigue/lemah • Stimulasi release prolaktin → galaktore dan gangguan menstruasi • Efek pada motilitas usus → diare Domperidone • Antagonis reseptor D2 • Antiemetik untuk vomitting postoperatif dan akibat kemoterapi kanker • ES : diare Phenothiazine • Neuroleptik : chlorpromazine, prochlorperazine, trifluoperazine → dpt sebagai antiemetik • Triethylperazine → hny sbg antiemetik • Dapat digunakan utk vomitting krn rangsangan pada CTZ • Tidak efektif utk muntah krn rangsangan di lambung • Cara kerja → antagonis reseptor D2 di CTZ, menghambat reseptor histamin dan muskarinik • Pemberian p.o., rektal, atau parenteral Antagonis serotonin • Serotonin (5-hidroksitriptamin) a direlease oleh CNS atau lambung a transmitter emesis • Antagonis serotonin : ondansetron, granisetron • Sangat baik utk terapi mual-muntah akibat obat sitotoksik • Pemberian p.o, injeksi IV pelan, infus • T1/2 5 jam • ES : sakit kepala, gangguan GIT Cannabinoid • Nabilone → derivat cannabinol sintetik →menurunkan muntah krn rangsangan pada CTZ • Pemberian : p.o, absorpsi baik • T1/2 120 menit, ekskresi via urine dan feses • ES : jarang, a. l. drowsiness, dizziness, mulut kering, perubahanmood, hipotensi postural, halusinasi, dan reaksi psikotik Steroid • Dosis tinggi, dpt digunakan sendiri atau kombinasi dgn obat lain • Glukokortikoid → deksametason dan metilprednisolon • Mekanisme kerja → blm diketahui • Sinergisme dg ondansetron MOTILITAS GIT 1. MENINGKATKAN PERGERAKAN : • PENCAHAR • TANPA EFEK PENCAHAR PENCAHAR • BULK LAXATIVE → meningkatkan volume residu padat yg tidak diabsorpsi • OSMOTIC LAXATIVE → meningkatkan jumlah air • FAECAL SOFTENER →mengubah konsistensi faeces • STIMULANT PURGATIVE →meningkatkan motilitas dan sekresi Bulk Laxative • Metilselulose, sterculia, agar, bran, ispaghula husk • Polimer polisakarida a tidak dapat dipecah • Mekanisme kerja a menahan air di lumen usus merangsang peristaltis a beberapa hari • ES : ringan Osmotic Laxative • Pencahar salin dan laktulosa → cairan yg absorpsinya jelek → meningkatkan volume cairan di lumen bowel→ mempercepat transfer makanan ke usus halus →massa yg sangat besar masuk kolon → distensi →ekspulsi faeces • Pencahar salin → garam MgSO4 dan Mg(OH)2 • Laktulosa → disakarida semisintetik fruktosa dan galaktosa → bakteri di kolon → fermentasi → asam laktat dan asam asetat → osmotik laksatif • Efek baru timbul 1 – 2 hari Faecal Softener • Docusate sodium • Menghasilkan feses yg lebih lumak • Efek stimulan laksatif lemah Stimulant Purgative • Bisacodyl, sodium picosulfat, preparat senna • Meningkatkan peristaltis dengan cara stimulasi mukosa usus • ES : kram abdomen, jangka panjang → atonia colon • Bisacodyl → p.o. atau suppositoria → efek laksan 15-30 menit • Sodium picosulfat → p.o. • Preparat senna → dosis tunggal → efek laksan dalam 8 jam OBAT YG MENINGKATKAN MOTILITAS GIT DOMPERIDONE • Antagonis reseptor D2 a antiemetik • Memblok adrenoreseptor a-1 dan menurunkan efek relaksannya a menurunkan tekanan sfingter esofagus bawah a meningkatkan motilitas GIT • Tidak menstimulasi sekresi asam lambung • Digunakan untuk gangguan pengosongan lambung dan refluks esofagitis kronis • ES : hiperprolaktinemia METOKLOPRAMID • Efek sentral → antiemetik • Efek lokal → percepatan pengosongan lambung tanpa menstimulasi sekresi asam lambung • Efeknya kecil pada motilitas usus bag. bawah • Digunakan untuk refluks gastroesofagus dan gangguan pengosongan lambung • Tidak dapat digunakan untuk ileus paralitik CISAPRIDE • Menstimulasi release ACh pada pleksus myenterik di GIT bag. atas • Digunakan utk refluks esofagitis dan gangguan pengosongan lambung • Tidak mempunyai efek antiemetik • ES : diare, kram abdomen, takikardi (jarang) 3.9 Komplikasi Pada obstruksi kolon dapat terjadi dilatasi progresif pada sekum yang berakhir dengan perforasi sekum sehingga terjadi pencemaran rongga perut dengan akibat peritonitis umum. Komplikasi dari ileus obstruktif antara lain terjadinya nekrosis usus, perforasi usus, Sepsis, Syok-dehidrasi, Abses Sindrom usus pendek dengan malabsorpsi dan malnutrisi, Pneumonia aspirasi dari proses muntah, gangguan elektrolit, meninggal. Peritonitis septikemia Syok hipovolemia Perforasi usus ganguan elektrolit pnemonia aspirasi dari proses muntah sepsis nekrosis usus perfusi usus 3.10 Prognosis Mortalitas ileus obstruktif ini dipengaruhi banyak faktor seperti umur, etiologi, tempatdan lamanya obstruksi. Jika umur penderita sangat muda ataupun tua maka toleransinyaterhadap penyakit maupun tindakan operatif yang dilakukan sangat rendah sehinggameningkatkan mortalitas. Pada obstruksi kolon mortalitasnya lebih tinggi dibandingkan obstruksi usus halus. Obstruksi yang tak mengakibatkan strangulasi mempunyai angka kematian sekitar 5%. Kebanyakan yang meninggal adalah pasien yang sudah lanjut usia. Obstruksi yang disertai dengan strangulasi mempunyai angka kematian 8%. Kalau operasi dilakukan dalam jangka waktu 36 jam sesudah timbulnya gejala yang bersangkutan.