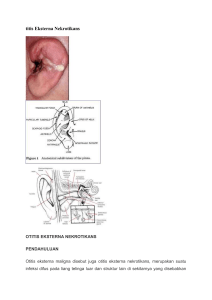
RADANG TELINGA LUAR
advertisement

RADANG TELINGA LUAR Mukhlis Imanto Bagian Ilmu Penyakit Telinga Hidung Tenggorok Bedah Kepala Leher (THT-KL) Fakultas Kedokteran, Universitas Lampung e-mail: [email protected] Abstract: Inflammation of the Outer Ear. Inflammation of the outer ear is the case that most often causes the patient came to the clinic for treatment. The incidence is approximately 1: 100 and 1: 250 of the entire population, with regional variations based on age and geographic location. On the Outer Ear inflammation is inflammation of the skin or cartilage auricle, ear canal or tympanic membrane epithelial layer caused by bacteria, fungi and viruses. This review will discuss the embryology, anatomy and physiology of the ear, especially the outer ear, as well as classification, pathophysiology, diagnosis and treatment of inflammation of the outer ear. This review is expected can help the reader to know and understand the inflammatory diseases of the external ear where it is most useful in the further management, especially for an ENT specialist. Key words: Outer Ear Inflammation, Diagnosis, Treatment Abstrak: Radang Telinga Luar. Radang pada telinga luar merupakan kasus yang paling sering menyebabkan pasien datang ke klinik untuk mendapatkan pengobatan. Insidensinya sekitar 1:100 dan 1:250 dari seluruh populasi, dengan variasi regional berdasarkan usia dan letak geografis. Radang pada Telinga Luar adalah radang pada kulit atau kartilago aurikula, liang telinga atau lapisan epitel membran timpani yang disebabkan oleh bakteri, jamur dan virus. Sari pustaka ini akan membahas mengenai embriologi, anatomi dan fisiologi telinga terutama telinga luar, serta klasifikasi, patofisiologi, diagnosis dan penatalaksanaan radang pada telinga luar. Diharapkan sari pustaka ini dapat membantu pembaca dalam mengenal dan memahami penyakit radang pada telinga luar dimana hal ini sangat berguna dalam penatalaksanaan selanjutnya terutama bagi seorang ahli THT. Kata kunci: Radang Telinga Luar , Diagnosis, Penatalaksanaan Radang pada Telinga Luar adalah radang pada kulit atau kartilago aurikula, liang telinga atau lapisan epitel membran timpani yang disebabkan oleh bakteri, jamur dan virus. Radang dapat dikategorikan berdasarkan penyebab dan lokasi, serta diklasifikasikan berdasarkan waktu terjadi sebagai akut, subakut dan kronis. Seorang ahli THT sangat sering menemukan kasus radang pada telinga luar dalam praktek seharihari. Oleh karena itu sangat penting untuk mengetahui embriologi, anatomi dan fisiologi telinga, terutama telinga luar. Hal tersebut sangat berguna dalam penatalaksanaan selanjutnya. Faktor yang mempermudah terjadinya radang pada telinga luar adalah perubahan pH di liang telinga, yang biasanya normal atau asam. Bila pH menjadi basa, proteksi terhadap infeksi menurun. Pada keadaan udara yang hangat dan lembab, bakteri dan jamur mudah tumbuh. Predisposisi radang pada telinga luar yang lain adalah trauma ringan saat mengorek telinga. Sebagaimana diketahui bahwa radang pada telinga luar merupakan kasus yang paling sering menyebabkan pasien datang ke klinik untuk mendapatkan pengobatan. Insidensinya sekitar 1:100 dan 1:250 dari seluruh populasi, dengan variasi regional berdasarkan usia dan letak geografis. Hampir 98% penyebabnya adalah bakteri, dengan patogen terbanyak adalah Pseudomonas aeruginosa (20-60%) dan Staphylococcus aureus (10-70%), yang paling sering terjadi adalah infeksi polimikroba. Klasifikasi Radang pada Aurikula Berdasarkan penyebabnya dibagi ke dalam:4 1. Bakteri: Selulitis dan perikondritis serta kondritis 2. Virus: Herpes zoster otikus. Radang pada Kanalis Akustikus Eksternus Berdasarkan penyebabnya dibagi ke dalam:1 1. Bakteri: Otitis eksterna sirkumkripta (furunkel), otitis eksterna difus dan otitis eksterna maligna. 2. Jamur: Otomikosis. Radang Pada Membran Timpani Penyakit yang paling sering ditemui adalah yang disebabkan oleh bakteri, yaitu miringitis bulosa dan granular miringitis kronis. 201 202 Jurnal Kesehatan, Volume VI, Nomor 2, Oktober 2015, hlm 201-210 ISI EMBRIOLOGI, ANATOMI DAN FISIOLOGI TELINGA LUAR Embriologi Secara embriologi, selama minggu keenam masa gestasi, terjadi kondensasi mesoderem dari percabangan pertama dan kedua, membentuk enam hillocks dari His. Tiga cabang pertama hillocks dibentuk dari cabang pertama dan cabang kedua yang memberikan kontribusi pada tiga cabang terakhir. Gambar 2.1 Pembagian aurikula Cabang pertama: hillocks pertama (tragus), hillocks kedua (krus heliks), dan hillocks ketiga (heliks). Cabang kedua: hillocks keempat (antiheliks), hillocks kelima (antitragus), dan hillocks keenam (lobula). Pada minggu ketujuh, pembentukan kartilago terus berlanjut. Pada minggu kedua belas, aurikula dibentuk oleh fusi dari hillocks dan minggu keduapuluh sudah mencapai bentuk seperti dewasa, walaupun baru mencapai ukuran menjadi seukuran dewasa sampai usia 9 tahun. Konka dibentuk oleh tiga area yang memisahkan bakal pertama (ektoderem): 1. Bagian tengah dari bakal pertama: kavum konka 2. Bagian atas dari bakal pertama: simba konka 3. Bagian bawah dari bakal pertama: insisor intertragus Selama minggu kedelapan masa gestasi, permukaan ektoderem pada ujung bagian atas (dorsal) dari bakal faringeal pertama menebal. Kepadatan inti epitelium ini terus berlanjut menuju telinga tengah. Secara simultan, kavum konka melekuk ke dalam membentuk sepertiga luar liang telinga. Pada awal minggu keduapuluh, inti ini mulai teresobsi dan menembus keluar membentuk liang. Sisa bagian terdalam dari ektoderem menjadi bagian superfisial dari membran timpani. Pembentukan sempurna dari liang ini terjadi pada minggu kedua puluh delapan. Saat lahir, liang telinga membentuk tulang (osifikasi) dan ukuran dewasa. Proses osifikasi ini baru sempurna pada usia 3 tahun dan mencapai ukuran dewasa pada usia 9 tahun. Anatomi Telinga luar terdiri dari aurikula dan liang telinga sampai membran timpani. Aurikula terdiri dari tulang rawan (kartilago) dan kulit. Liang telinga berbentuk huruf S, dengan kartilago pada sepertiga lateral, sedangkan duapertiga medial adalah tulang. Panjangnya sekitar 2,5-3 cm pada dewasa. Batas-batas liang telinga adalah anterior: fossa mandibula, kelenjar parotis; posterior: mastoid; superior: resesus epitimpani (medial), kavitas kranial (lateral); inferior: kelenjar parotis. Pada sepertiga lateral kulit liang telinga terdapat banyak kelenjar serumen (modifikasi kelenjar keringat=kelenjar serumen) dan rambut. Kelenjar keringat terdapat pada seluruh kulit liang telinga. Pada duapertiga medial hanya sedikit dijumpai kelenjar serumen. Serumen adalah hasil produksi kelanjar sebasea, kelenjar seruminosa, epitel kulit yang terlepas dan partikel debu. Dalam keadaan normal, serumen terdapat di sepertiga luar liang telinga karena kelenjar tersebut hanya ditemukan di daerah ini. Konsistensinya lunak, tetapi kadang-kadang kering. Dipengaruhi oleh faktor keturunan, iklim, usia dan keadaan lingkungan. Gambar 2.2 Pembagian liang telinga luar Membran timpani berbentuk bundar dan cekung bila dilihat dari arah liang telinga dan tampak oblik terhadap sumbu liang telinga. Bagian atas disebut pars flaksida (membran Shrapnell) dan bagian bawah pars tensa (membran propria). Pars flaksida hanya berlapis dua, yaitu bagian luar adalah lanjutan epitel kulit liang telinga dan bagian dalam Imanto, Radang Telinga Luar 203 dilapisi oleh sel kubus bersilia, seperti epitel saluran napas. Pars tensa memiliki satu lapis lagi di tengah, yaitu lapisan yang terdiri dari serat kolagen dan sedikit serat elastin yang berjalan secara radier di bagian luar dan sirkuler pada bagian dalam. adalah tindikan anting, pukulan, luka bakar dan iatrogenik. Insidensi meningkat pada cuaca panas. Penggunaan alkohol 70% efektif melawan hampir semua bakteri kulit kecuali jamur. Menjaga kebersihan, kekeringan dan proteksi terhadap trauma dapat menurunkan insidensi. Gejala dan tanda biasanya terdapat indurasi, hangat, eritema, nyeri tekan dan demam. Dilaporkan terjadinya sindrom syok toksik (demam, hipotensi, diare, lidah “stroberi”, eritroderma) tercatat dalam literatur terjadi setelah penindikan. Gambar 2.3 Membran timpani Fisiologi Serumen dapat keluar sendiri dari liang telinga akibat migrasi epitel kulit yang bergerak dari arah membran timpani menuju ke luar serta dibantu oleh gerakan rahang saat mengunyah. Walaupun tidak memiliki efek anti bakteri atau anti jamur, serumen memiliki efek proteksi, mengikat kotoran, menyebarkan aroma yang tidak disenangi serangga sehingga serangga enggan masuk ke liang telinga. Gambar 2.4 Unit mikroskopik normal, menunjukkan drainase sekresi kelenjar sebasea dan modifikasi kelenjar apokrin ke dalam kanal folikular folikel rambut. PATOFISIOLOGI, DIAGNOSIS DAN PENATALAKSANAAN Radang pada Aurikula Selulitis Infeksi bakteri pada aurikula paling sering berhubungan dengan komorbiditas pasien (misal, diabetes) dan trauma. Penyebab trauma tersering Gambar 3.1 Selulitis pada aurikula Patogen penyebab terbanyak adalah staphylococcus aureus, coagulase negative staphylococcus, pseudomonas aeruginosa dan streptococcus species. Penegakan diagnosis dengan cara kultur jarang diperlukan, bila tidak ada resolusi dapat dipertimbangkan infeksi jamur atau dilakukan biopsi bila curiga tumor. Penatalaksanaan infeksi simpel adalah dengan pemberian obat anti-staphylococcus dan antistreptococcus secara oral. Jika sudah terjadi komplikasi dapat diberikan antibiotik secara intravena yang direkomendasikan. Golongan quinolon oral dan intavena serta anti-pseudomonal aminopenisilin dapat diberikan secara intravena tergantung pada derajat keparahan. Perikondritis dan Kondritis Infeksi yang terjadi pada jaringan mesenkim pada aurikula akibat tindikan, luka bakar, pembedahan, trauma tumpul atau tajam yang menyebabkan vascular compromise. Perikondritis versus kondritis hanya terjadi saat pembedahan dengan adanya nekrotik kartilago yang menunjukkan kondritis. Akumulasi darah atau serum dapat menjadi infeksi sekunder. Deposisi kartilago mulai 2-4 minggu dari sisa perikondrium. Tidak 204 Jurnal Kesehatan, Volume VI, Nomor 2, Oktober 2015, hlm 201-210 terbentuknya matriks menyebabkan deformitas telinga menjadi cauliflower. Gejala dan tanda dapat akut atau kronis yang terjadi setelah beberapa minggu sejak terjadinya trauma. Setalah trauma, bengkak yang fluktuatif dari suatu hematom atau secara kronis terjadi eritema, nyeri dan kekeringan telinga. Gambar 3.3 Herpes zoster otikus Gambar 3.2 Perikondritis dan kondritis Patogen penyebab tersering adalah P. aeruginosa, S. aureus, Enterobacter, P. mirabilis dan bakteri gram negatif lain. Diagnosis ditegakkan dengan kultur dan sensitivitas serta biopsi. Penatalaksanaan bertujuan untuk eradikasi infeksi dan optimalisasi kosmetik telinga. Standar prosedur pascatrauma adalah perawatan luka, evakuasi hematom atau seroma, ganjalan telinga dan profilaktik topikal (pada luka bakar) serta antibiotik sistemik, yaitu anti-pseudomonal aminopenisilin atau fluoroquinolon selama 2-4 minggu. Antibiotik intravena biasanya direkomendasikan sampai terjadi perbaikan klinis. Pembedahan dilakukan untuk eliminasi nekrotik kartilago dan minimalisasi deformitas. Herpes Zoster Otikus Pasien dengan riwayat infeksi varicella zoster virus (VZV) akan rentan terhadap imunosupresi. Terjadinya delayed facial palsy dan Ramsay Hunt syndrome setelah pencabutan gigi dan pembedahan orofasial, sekitar 2-10% dari semua paralisis fasialis. Adanya genomik VZV DNA pada segmen genikulatum nervus fasialis, ganglion spiral, vesikel aural, cairan serebrospinal, mukosa telinga tengah dan kanal fasial. Pasien dengan Ramsay Hunt syndrome dapat menimbulkan suatu kombinasi patologis: 1. Cabang sensorik dari n. VII 2. Divisi motorik dan sensorik dari n. VII 3. Divisi motorik dan sensorik dari n. VII dengan gejala auditori 4. Divisi motorik dan sensorik dari n. VII dengan gejala auditori dan vestibular 5. Nyeri sekitar telinga dan erupsi vesikular (8090%) pada area konka, mukosa oral atau leher dengan facial palsy yang progresif (50% dengan House-Brackmann derajat IV-V). 6. Tuli sensorineural (50%) dan vertigo (30%) dapat terjadi. Prognosis untuk penyembuhan paralisis fasialis lebih buruk daripada Bell palsy idiopatik dan menimbulkan denervasi yang lebih berat. Nervus kranial lainnya juga dapat terkena (V, IX, X, XI dan XII), namun jarang terjadi pada anak dimana prognosis lebih baik dan tingkat keparahan juga lebih ringan. Diagnosis ditegakkan dengan Tzanck smear, isolasi virus dari vesikel telinga, MRI tulang temporal dan kanalis akustikus internus untuk mencari penyebab lain paralisis fasialis. Konfirmasi laboratorium dengan peningkatan titer viral serum pada tes fiksasi komplemen juga dapat membantu. Penatalaksanaan adalah dengan pemberian valasiklovir selama 14 hari atau famsiklovir selama 10 hari dengan steroid. Asiklovir diberikan secara intravena (bila bioavailabilitas buruk dengan per oral). Inflamasi menyebar luas sepanjang nervus menentang perbatasan dekompresi pada area labirin dan segmen genikulatum. Radang pada Kanalis Akustikus Eksterna 1. Otitis Eksterna Sirkumkripta (Furunkel) Furunkel adalah infeksi kuman stafilokokus pada folikel rambut. Oleh karena kulit di sepertiga luar liang telinga mengandung adneksa kulit, seperti folikel rambut, kelenjar sebasea dan kelenjar Imanto, Radang Telinga Luar 205 serumen, maka di tempat itu dapat terjadi infeksi pada apilosebaseus, sehingga membentuk furunkel. Gambar 3.4 Furunkel pada kanalis akustikus eksternus Gejalanya adalah rasa nyeri hebat, tidak sesuai dengan besar bisul. Hal ini disebabkan karena kulit liang telinga tidak mengandung jaringan longgar di bawahnya, sehingga rasa nyeri timbul pada penekanan perikondrium. Rasa nyeri dapat juga timbul pada saat membuka mulut (sendi temporomandibula). Selain itu terdapat juga gangguan pendengaran, bila furunkel besar dan menyumbat liang telinga. Terapi tergantung pada keadaan furunkel. Bila sudah menjadi abses, diaspirasi secara steril selanjutnya dilakukan insisi drainase. Lokal diberikan antibiotik dalam bentuk salap, seperti polymixin B atau bacitracin atau antiseptik (asam asetat 2-5% dalam alkohol). 2. Otitis Eksterna Difus Peradangan difus pada kulit liang telinga yang meluas ke aurikula dan lapisan epidermis dari membran timpani. Penyakit ini paling sering terjadi pada keadaan dengan kelembaban tinggi dan panas serta pada perenang. Keringat yang berlebihan merubah pH kulit liang telinga dari asam menjadi basa sehingga menimbulkan pertumbuhan kuman patogen. Terdapat dua faktor yang paling responsibel terhadap kondisi ini, yaitu trauma liang telinga dan invasi kuman patogen. Trauma dapat terjadi akibat mengorek telinga secara radikal, instrumen yang kurang ahli saat ekstraksi serumen, dan saat membersihkan telinga setelah berenang dimana kulit liang telinga terjadi maserasi. Kerusakan terus menerus pada kulit liang telinga menyebabkan invasi kuman patogen. Gambar 3.5 Otitis eksterna difus Gejala klinisnya dapat akut atau kronis dengan berbagai derajat keparahan: 1. Fase Akut Ditandai dengan sensasi panas terbakar dalam liang telinga, diikuti nyeri saat menggerakkan mandibula. Telinga biasanya mengeluarkan sekret serous yang kemudian menjadi kental dan purulen. Dinding liang telinga mengalami inflamasi. Penumpukan debris dan sekret yang disertai pembengkakan liang telinga menimbulkan gangguan dengar konduktif. Pada kasus berat, dapat terjadi pembengkakan kelenjar getah bening regional, nyeri tekan dengan selulitis jaringan sekitarnya. 2. Fase Kronis Fase kronis memiliki karakteristik iritasi dan sangat gatal. Ini adalah responsibel untuk eksaserbasi akut dan reinfeksi. Sekret hanya sedikit bahkan kadang-kadang kering hingga membentuk krusta. Kulit liang telinga menebal dan bengkak sehingga membentuk celah. Jarang sekali terjadi hipertrofi kulit yang menimbulkan stenosis (otitis eksterna stenosis kronis). Fase akut diberi pengobatan sebagai berikut: 1. Pembersihan telinga. Ini adalah faktor utama yang sangat penting dalam pengobatan otitis eksterna difus. Seluruh sekret dan debris harus dikeluarkan secara gentle. Perhatian khusus harus diberikan pada bagian resesus anteroinferior yang membentuk “blind pocket” dimana sekret sering tertumpuk. Pembersihan telinga dapat dilakukan dengan kapas kering, penyedot (suction clearance) atau irigasi liang telinga dengan normal saline steril hangat. 206 Jurnal Kesehatan, Volume VI, Nomor 2, Oktober 2015, hlm 201-210 2. Tampon telinga. Setelah telinga dibersihkan, diberikan tampon kasa yang dibasahi dengan preparat steroid-antibiotik yang dimasukkan ke liang telinga dan diberikan nasihat pada pasien untuk menjaga kelembaban dengan meneteskan obat tersebut 2-3 kali sehari. Tampon diganti 2-3 hari sekali. Obat tetes steroid lokal membantu meringankan edema dan eritema dan menghilangkan gatal. Aluminium asetat (8%) atau silver nitrat (3%) adalah astrigen ringan yang dapat digunakan dalam bentuk tampon sehingga membentuk koagulum protektif untuk mengeringkan liang telinga. 3. Antibiotik. Golongan antibiotik sistemik berspektrum luas adalah yang paling sering digunakan terutama pada keadaan selulitis dan limfadenitis akut. 4. Analgetik. Digunakan untuk mengurangi nyeri. Tujuan pengobatan pada fase kronis adalah:1 5. Mengurangi bengkak liang telinga sehingga pembersihan telinga dapat dilakukan secara efektif. 6. Menghilangkan gatal sehingga kebiasaan menggaruk atau mengorek telinga dapat dihentikan sehingga rekurensi dapat terkontrol di kemudian hari. Tampon kasa dengan ichthammol glycerine 10% dimasukkan ke liang telinga untuk mengurangi edema. Kemudian diikuti dengan pembersihan telinga dengan perhatian khusus pada resesus meatal antero-inferior. Gatal dapat dikontrol dengan aplikasi krim antibiotik steroid topikal. Jika kulit liang telinga mulai menebal hingga membengkak serta sudah resisten pada semua pengobatan medikamentosa, misal otitis eksterna stenosis kronis, maka dapat dilakukan pembedahan. 3. Otitis Eksterna Maligna Merupakan infeksi telinga luar yang berpotensi mengancam kehidupan. Terjadi pada pasien tua dengan diabetes dan immunocompromised. Kelainan mikroangiopati dan disfungsi sel imun merupakan predisposisi terjadinya infeksi. Gambar 3.6 Otitis eksterna maligna Nadol memperkenalkan histopatologi pada dua pasien, yaitu osteomielitis kronis pada tulang temporal dengan pembentukan formasi baru, trombosis sinus lateral, inflamasi dan degenerasi nervus fasialis, inflamasi meningeal, destruksi tulang kapsul otik karena osteomielitis dan labirintitis. Ditemukan juga obliterasi sinus kavernosus dengan jaringan lunak yang tampak pada satu spesimen. Nadol mendefinisikan apa saja yang berperan dalam progesifitas penyakit, yaitu sebagai berikut: 1. Kanalis akustikus eksternus dengan invasi melalui fisura Santorini atau sutura timpanomastoid ke fosa retromandibula 2. Keterlibatan mastoid dan foramen jugulare 3. Trombosis septik dari sinus vena lateral 4. Penyebaran ke apeks petrosus melalui vaskular dan bidang fasialis serta tidak termasuk air cells. Perjalanan penyakit tersembunyi dan membahayakan dalam onsetnya dan tersangka dengan kecurigaan tinggi adalah hal terpenting untuk mendiagnosis individu yang rentan. Progresif secara gradual tidak selalu ada, dan kadang-kadang terjadi perbaikan kemudian gejala dapat memburuk lagi. Tanda penyakit ini meliputi otitis eksterna dengan granulasi jaringan sepanjang garis sutura timpanomastoid, neuropati kranial bawah (VII, IX, X, XI) dan dalam, nyeri hebat adalah yang biasa dijumpai. Eksudat dari liang telinga juga hal yang sering. Diagnosis banding termasuk Paget disease, kelainan granulomatus dan karsinoma. Menurut Benecke, derajat otitis eksterna maligna dapat dibagi tiga, yaitu: 1. Derajat I: infeksi terbatas pada jaringan lunak dan kartilago Imanto, Radang Telinga Luar 207 2. Derajat II: keterlibatan jaringan lunak dan erosi tulang temporal 3. Derajat III: ekstensi intrakranial atau erosi tulang temporal Gambar 3.8 Bone scan pada pasien dengan otitis eksterna maligna.4 Gambar 3.7 Computer tomography potongan koronal pada pasien otitis eksterna maligna kiri. Pada anak, osteomielitis tulang basis kranii dapat ditemukan dengan prognosis lebih baik, biasanya termasuk penyakit telinga tengah dan perjalanan pengobatan lebih pendek. Pada pasien dengan AIDS, hanya sedikit granulasi yang ditemukan, karena itu perlu didiagnosis sebagai tersangka tinggi. Patogen penyebab tersering adalah P. aeruginsa, S. aureus dan patogen lain yang jarang adalah Aspergillus, Proteus, dll. Diagnosis ditegakkan dengan: 1. Kultur eksudat liang telinga menggunakan suatu apusan kalsium alginat 2. Pemeriksaan hitung jenis leukosit dan laju endap darah 3. Komorditas adalah hal yang penting diketahui (misal: diabetes, HIV, dll) 4. CT scan untuk melihat ekstensi penyakit 5. Bone scan untuk mendokumentasikan osteomilitis (nonspesifik) dan mungkin sembuh selama beberapa bulan setelah resolusi terjadi 6. Gallium-67 scan sebagai indikator infeksi yang aktif dan berguna untuk mengikuti perjalanan penyakit, juga positif dalam jaringan lunak dan infeksi tulang. Pengulangan gallium scan setiap 4 minggu untuk menentukan kelanjutan pengobatan. Penatalaksanaan adalah diagnosis dini pada populasi dengan risiko tinggi, terapi antibiotik intravena secara jangka panjang, secara rutin membersihkan liang telinga, pemeriksaan fisik dan gallium scan serial untuk menilai resolusi, intervensi bedah untuk abses intratemporal atau ekstratemporal. Chandler melaporkan angka mortalitas 38% dengan kombinasi modalitas pengobatan dengan pembedahan dan antimikroba 1. Saat ini tindakan bedah hanya terbatas dengan perbaikan dengan pemberian antibiotik antipseudomonal saja. Menurut laporan terbaru, menggunakan antibiotik saja dengan membersihkan liang telinga secara lokal dan dengan dual modalitas terapi (antibiotik dan terapi oksigen hiperbarik) menunjukkan peningkatan angka keberhasilan mencapai 90100%. 2. Pemberian antibiotik pada kasus ini sering jangka panjang (2-4 bulan). 3. Resisten terhadap antibiotik dapat dicegah bila dua obat yang digunakan dengan cara mengganti aksinya, sebagai contoh, sefalosporin generasi ketiga (ceftazidime) ditambah quinolon. Regimen lain yang paling sering digunakan adalah aminoglikosid (tobramisin) dan antipseudomonal aminopenisilin. 4. Siprofloksasin oral sukses digunakan sebagai suatu agen tunggal. 5. Liang telinga tampak normal namun tidak sensitif terhadap indikator resolusi dan rekurensi terlihat 2-3 bulan setelah pengobatan yang sesuai. Gallium scan mungkin saja masih positif walaupun pemeriksaan fisiknya normal. 6. Refrakter, kemajuan dan kasus rekurensi adalah kandidat untuk tambahan terapi oksigen hiperbarik selama 30 kali pengobatan. 7. Peningkatan fagositik akibat tekanan tinggi kadar oksigen jaringan. 8. Peningkatan aktivitas antibiotik aminoglikosida. Terapi rutin oksigen hiperbarik ada kemajuan 208 Jurnal Kesehatan, Volume VI, Nomor 2, Oktober 2015, hlm 201-210 (derajat II dan III) dan kasus dikombinasi dengan antibiotik. refrakter 4. Otomikosis Timbul pada kondisi lembab terutama di daerah tropis atau pasca operasi mastoid. Pada pasien dengan immunocompromised, invasi otomikosis (Mucor, Aspergillus) dapat ditegakkan diagnosis. Obat tetes telinga diduga dapat meningkatkan insidens infeksi jamur.4 Gejala otitis eksterna bakterial dan otomikosis hampir sama, namun dalam perjalanan penyakitnya, rasa gatal sering dikeluhkan dan lebih menonjol pada infeksi mikosis. Disertai juga dengan rasa tidak nyaman, gangguan pendengaran, tinitus dan keluar cairan dari telinga. Pada pemeriksaan fisik didapatkan adanya jamur, terlihat hifa dan spora (conidiophores) yang disebut Aspergillus. Candida sering membentuk gambaran miselia berwarna putih atau jika bercampur serumen akan berwarna kekuningan. Pada kasus penyakit jamur invasif atau organisme lainnya, tambahan manifestasi lokal dan sistemik tidak ditemukan. 2% asam salisilat dalam alkohol juga efektif yang bersifat keratolitik untuk mengelupas lapisan superfisial epidermis sehingga fungal mycelia berkembang ke dalamnya. Terapi antifungal sebaiknya dilanjutkan selama 1 minggu setelah terjadinya perbaikan untuk mencegah rekurensi. Telinga harus dijaga agar tetap kering. Infeksi bakteri sering berhubungan dengan otomikosis dan terapi dengan antibiotik/steroid membantu mengurangi inflamasi dan edema serta membantu penetrasi antifungal menjadi lebih baik. Radang pada Membran Timpani 1. Miringitis Bulosa Penyakit akut yang sembuh sendiri tanpa pengobatan dan biasanya unilateral. Sering ditemukan pada dewasa dan dewasa muda. Inflamasi pada seluruh lapisan membran timpani dengan bula yang membentuk lapisan permukaan epitel di bawahnya. Bentuk primer tanpa disertai adanya otitis media sebelumnya. Bentuk sekunder adalah sisa dari penyakit di telinga tengah. Gejala dan tanda secara tipikal miringitis bulosa menimbulkan otalgia berat dan bula pada membran timpani yang mungkin hemoragik atau serous. Penyakit ini secara tipikal bisa sembuh sendiri paling lama 3-4 hari dan menunjukkan tuli konduktif ringan. Biasanya akibat infeksi virus pada saluran napas atas atau infeksi sekunder dari otitis media. Gambar 3.9 Otomikosis Patogen penyebab tersering adalah Candida, Aspergillus niger dan fumigatus, Penicilium, dll. Pada pasien dengan immunocompromised berat atau pasien dengan gejala yang atipik diagnosis ditegakkan dengan biopsi. Sedangkan kultur jarang diperlukan. Penatalaksanaan terdiri dari pembersihan liang telinga untuk mengeluarkan sekret dan debris epitel yang memicu pertumbuhan jamur. Dapat dilakukan dengan syring, suction atau kapas pembersih. Antifungal spesifik dapat digunakan. Nistatin (100.000 unit/ml propylene glycol) yang efektif melawan kandida. Antifungal spektrum luas lainnya termasuk klotrimazol dan povidone iodine. Gambar 3.10 Miringitis bulosa Patogen penyebab tersering adalah Hemophilus influenza, Streptococcus pneumoniae, Moraxella catarrhalis, parainfluenza, Mycoplasma, dll. Walaupun ada postulat hubungan antara Imanto, Radang Telinga Luar 209 organisme Mycoplasma dan miringitis bulosa, barubaru ini data yang tersedia membantah postulat tersebut. Untuk menegakkan diagnosis, kultur tidak diperlukan untuk penatalaksanaan selanjutnya karena miringitis bulosa dapat sembuh sendiri. Penatalaksanaan miringitis bulosa primer adalah sebagai berikut: 1. Sembuh secara spontan dalam 3-4 hari 2. Membuka bula dengan menggunakan myryngotomy knife agar nyeri berkurang Penatalaksanaan miringitis bulosa sekunder adalah dengan pemberian antibiotik ditujukan untuk penyakit otitis media yang mendasari. 2. Miringitis Granular Kronis Kerusakan epitel membran timpani selama lebih dari 1 bulan tanpa disertai penyakit pada telinga tengah. Biasanya terjadi pada orang tua. Riwayat otitis media, trauma atau ventilasi tuba. Tidak adanya penyakit yang mendasari dan berhubungan dengan kelainan ini. Operasi timpanomastoid adalah faktor patogenik yang sering ditemukan. Gambar 3.11 Miringitis granular kronis Gejala dan tanda dari miringitis granular kronis dibingungkan dengan otitis media kronis yang menyerupai otitis eksterna. Timbulnya jaringan granulasi pucat pada bagian membran timpani (biasanya posterosuperior) atau seluruh membran timpani yang mencapai hampir 55% pasien, perforasi rekuren, membran timpani menebal, miringosklerosis dan kadang-kadang kanalis akustikus eksternus ikut terlibat. Membran timpani secara tipikal bergerak saat dilakukan pemeriksaan pneumatik. Otore dan pruritus juga sering dikeluhkan pasien. Tuli konduktif yang mencapai 40 dB juga sering terjadi. Bertolak belakang dengan otitis media kronis dimana telinga tengah tidak terlibat. Beberapa literatur menyebutkan bahwa tidak adanya perforasi membran merupakan prasyarat untuk diagnosis. Keterlibatan kanalis akustikus eksternus biasanya juga terbatas pada bagian dekat membran timpani saja, berbeda dengan otitis eksterna difus. Patogen penyebab tersering adalah S. aureus, Streptococcus epidermis dan P. aeruginosa. Diagnosis dapat ditegakkan dengan audiogram dengan hasil tuli konduktif. Pemilihan terapi juga tidak ditentukan oleh hasil kultur. Penatalaksanaan miringitis granular kronis adalah sebagai berikut: 1. Menjaga kekeringan telinga, antibiotik tetes telinga, kuretase, skin grafting, kauterisasi dan timpanoplasti untuk kasus yang refrakter. 2. Mencegah rekurensi 3. Kuretase formal dan timpanoplasti dapat memiliki efek jangka panjang dengan rekurensi hanya sewaktu-waktu, hal ini tercatat dalam studi terbaru yang dilakukan. SIMPULAN 1. Radang Pada Telinga Luar: Radang pada kulit atau kartilago aurikula, liang telinga atau lapisan epitel membran timpani yang disebabkan oleh bakteri, jamur dan virus. 2. Radang dapat dikategorikan berdasarkan penyebab dan lokasi, serta diklasifikasikan berdasarkan waktu terjadi sebagai akut, subakut dan kronis. 3. Faktor yang mempermudah terjadinya radang pada telinga luar adalah perubahan pH di liang telinga dengan faktor predisposisi lain adalah trauma ringan saat mengorek telinga. 4. Klasifikasi berdasarkan lokasi, yaitu radang pada aurikula, kanalis akustikus eksternus dan membran timpani. 5. Berdasarkan penyebabnya radang pada aurikula dibagi ke dalam: Bakteri (Selulitis dan perikondritis serta kondritis), virus (Herpes zoster otikus). 6. Berdasarkan penyebabnya radang pada kanalis akustikus eksternus dibagi ke dalam: Bakteri: (Otitis eksterna sirkumkripta/furunkel, otitis eksterna difus dan otitis eksterna maligna), Jamur (Otomikosis). 7. Radang pada membran timpani yang paling sering ditemui adalah yang disebabkan oleh bakteri, yaitu miringitis bulosa dan granular miringitis kronis. 210 Jurnal Kesehatan, Volume VI, Nomor 2, Oktober 2015, hlm 201-210 DAFTAR PUSTAKA Dhingra PL, Disease of Ear, nose and Throat. Fourth Edition. New Delhi; 2009; p. 50-52. Kolegium Ilmu Kesehatan Telinga Hidung Tenggorok Bedah Kepala Leher. Buku Acuan Modul Otitis Eksterna. 2008. Lalwani K Anil. Current Diagnosis & Treatment Otolaryngology Head and Neck Surgery. Second Edition. Mc Graw Hill Lange. New York; 2008; p. 273-281. Lee K.J. Essensial Otolaryngology Head & Neck Surgery. Ninth Edition. Mc Graw Hill Medical. New York; 2008; p. 305-313. Pinheiro AD, Facer GW, Kern EB. Infection of the External Ear. In : Bailey ed. OtolaryngologyHead and Neck Surgery. Second Edition. Philadelphia. Lippincot-Raven Publisher;2006; p. 1988-2001. Arsyad Efiaty, Iskandar Nurbaiti. Kelainan Telinga Luar. Dalam: Buku Ajar Ilmu Kesehatan Telinga Hidung Tenggorok Kepala dan Leher. Edisi keenam. FKUI. Jakarta; 2010. Rosenfeld M, Brown L, Cannon R. Clinical Practise Guideline: Acute Otitis External. Journal Otolaryngology Head and Neck Surgery; 2006. Probst R, Grevers G, Iro H. Disorders of the External Ear. In: Basic Otorhinolaryngology a Step by Step Guideline. Thieme; 2006; p. 207-210. Hawke M, Bingham B, Stammberger H. Diagnostic Handbook of Otorhinolaryngology. 2005. Dhillon RS, An Illustrated Color Text Ear, Nose, Throat, Head and Neck Surgery. Second Edition. London; 2001.