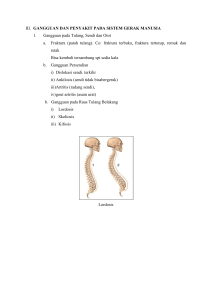
![PAPER OA[423]](http://s1.studylibid.com/store/data/004312046_1-8f5f67d085cfec34fd606868543b47ec-768x994.png)
1 BAB I PENDAHULUAN 1.1 Latar Belakang Osteoartritis (OA) merupakan suatu penyakit sendi kronik degeneratif yang tidak diketahui penyebabnya ditandai dengan menurunnya kekompakan tulang kartilago secara bertahap. Menurut American College of Rheumatology, osteoartritis diartikan sebagai gejala kecacatan pada integritas artikular tulang rawan yang ditandai dengan perubahan kapsula sendi. Osteoartritis biasanya mengenai sendi penopang berat badan (weight bearing) misalnya pada panggul, lutut, vertebra, tetapi dapat juga mengenai bahu, sendi-sendi jari tangan, dan pergelangan kaki. 1 Berdasarkan National Centers for Health Statistics (NCSH), diperkirakan 15,8 juta (12%) orang dewasa antara usia 25-74 tahun mempunyai keluhan osteoartritis. Data World Health Organization (WHO) tahun 2004, diketahui bahwa osteoartritis diderita oleh 151 juta jiwa di seluruh dunia dan mencapai 24 juta jiwa di kawasan Asia Tenggara.3 Osteoartritis, primer adalah radang sendi yang paling banyak dijumpai dan umumnya adalah suatu penyakit progresif yang memengaruhi 60% laki-laki dan 70% wanita di atas usia 65 tahun.2 Berdasarkan Riset Kesehatan Dasar (Riskesdas) tahun 2007 prevalensi penyakit sendi secara nasional sebesar 30,3% dan prevalensi berdasarkan diagnosis tenaga kesehatan adalah 14%. Menurut provinsi, prevalensi penyakit sendi tertinggi dijumpai di Provinsi Papua Barat (28,8%) dan terendah di Sulawesi Barat (7,5%). Prevalensi osteoartritis di Indonesia sebesar 34,3 juta orang pada tahun 2002 dan mencapai 36,5 juta orang pada tahun 2007, 40% dari populasi berada pada usia di atas 70 tahun dan 80% pasien mempunyai keterbatasan gerak dari derajat ringan sampai berat yang berakibat mengurangi kualitas hidupnya. Oleh karena sifatnya yang kronik-progresif, osteoartritis mempunyai dampak sosioekonomi yang besar, baik di negara maju maupun di negara berkembang.3 Prevalensi osteoartritis genu di Indonesia, mencapai 5% pada usia < 40 tahun, 30% pada usia 40-60 tahun, dan 65% pada usia > 61 tahun. Osteoartritis genu di Indonesia mempunyai prevalensinya yang cukup tinggi yaitu 15,5% pada pria dan 12,7% pada wanita.4 2 Osteoarthritis terdiri dari dua kelompok yaitu osteoarthritis primer dan osteoartritis sekunder. Osteoartritis primer tidak memiliki hubungan dengan penyakit sistemik maupun perubahan lokal pada sendi.1 Osteoartritis sekunder adalah osteoarthritis yang didasari adanya faktor patologi. Konsep terbaru dari osteoartritis menyatakan bahwa osteoartritis tidak hanya mengenai struktur tulang rawan sendi, tetapi juga dapat mempengaruhi komponen sendi lainnya, seperti tulang subkondral, membran sinovium, meniskus, ligamen maupun tendon di sekitar sendi. Oleh karena itu, imaging/pencitraan dari osteoartritis memerlukan teknik dan modalitas yang mampu memvisualisasikan berbagai struktur anatomi dalam sendi yang terlibat. Pencitraan sendiri telah diketahui memiliki peran penting dalam diagnosis dan penentuan progresivitas osteoartritis. Akhir-akhir ini terdapat peningkatan peran dari pencitraan yakni membantu dalam memahami patogenesis osteoartritis melalui jalur pencitraan molekuler ataupun dalam pengembangan Disease Modifying Osteoartritis Drugs (DMOADs).5 Radiografi merupakan teknik pencitraan pertama dan berperan penting dalam evaluasi penderita dengan dugaan osteoarthritis menunjukkan penyempitan celah sendi yang menggambarkan tahap akhir dari osteoartritis. Ultrasonografi (USG) dan magnetic resonance imaging (MRI) juga dapat digunakan sebagai modalitas yang valid dalam menilai perubahan struktural sendi dan mendeteksi kelainankelainan pada jaringan lunak penyusun sendi pada tahap yang lebih awal dimana hal ini menjadi keterbatasan dari pemeriksaan radiografi.5 Sampai saat ini masih belum ditemukan obat yang dapat menyembuhkan osteoartritis. Pengobatan yang ada hingga saat ini hanya berfungsi untuk mengurangi nyeri dan mempertahankan fungsi dari sendi yang terkena. Ada tiga tujuan utama yang ingin dicapai dalam proses terapi osteoarthritis yaitu untuk mengontrol nyeri dan gejala lainnya, untuk mengatasi gangguan pada aktivitas sehari-hari dan untuk menghambat proses penyakit. Pilihan pengobatan dapat berupa olahraga, kontrol berat badan, perlindungan sendi, terapi fisik dan obatobatan. Bila semua pilihan terapi tersebut tidak memberikan hasil, dapat dipertimbangkan untuk dilakukan tindakan pembedahan pada sendi yang terkena.6 3 Prosedur pembedahan (misal osteotomi, pengangkatan sendi, penghilangan osteofit, artroplasti parsial atau total, joint fusion) diindikasikan untuk pasien dengan rasa sakit parah yang tidak memberikan respon terhadap terapi konservatif atau rasa sakit yang menyebabkan ketidakmampuan fungsional substansial dan mampu memengaruhi gaya hidup. Gambaran karakteristik pasien dan pola pengobatan oteoartritis dapat digunakan sebagai acuan dalam meningkatkan mutu pelayanan medis terhadap pasien osteoartritis sehingga dapat meningkatkan kualitas hidup pasien.5 Sebagaimana latar belakang yang telah dipaparkan penulis di atas. Peneliti tertarik untuk mempelajari lebih mendalam mengenai osteoartritis terutama gambaran radiologi osteoartritis yang dapat membantu penegakan diagnosis dalam berbagai pencitraan. 1.2 Rumusan Masalah 1.2.1 Bagaimana anatomi sendi lutut, vertebra, panggul, pedis dan cruris serta tangan? 1.2.2 Apakah yang dimaksud dengan osteoarthritis? 1.2.3 Bagaimana klasifikasi osteoartritis? 1.2.4 Bagaimana etiopatogenesis dan faktor risiko osteoartritis? 1.2.5 Apa manifestasi klinis dan bagaimana penegakan diagnosis osteoartritis? 1.2.6 Bagaimana gambaran radiologi osteoartritis pada radiografi, USG, OCT dan MRI? 4 1.3 Tujuan Makalah Adapun tujuan pembuatan makalah ini adalah untuk mempelajari halhal yang terkait dengan osteoartritis dimulai dari anatomi persendian yang terlibat, definisi, klasifikasi, etiopatogenesis, faktor risiko, manifestasi klinis, diagnosis dan gambaran radiologi osteoartritis. 1.4 Manfaat Makalah Manfaat pembuatan makalah ini adalah: 1.4.1 Sebagai tugas makalah untuk melengkapi kepaniteraan klinik di departemen Radiologi. 1.4.2 Sebagai penambah wawasan mengenai osteoartritis. 5 BAB II TINJAUAN PUSTAKA 2.1 Anatomi 2.1.1 Sendi Lutut (Genu) Sendi lutut (knee joint) merupakan sendi yang paling unik dibandingkan sendi- sendi yang lain dalam tubuh manusia, karena tulang-tulang yang membentuk sendi ini masing-masing tidak ada kesesuaian bentuk seperti pada persendian yang lain. Sebagai kompensasi ketidaksesuaian bentuk persendian ini terdapat meniscus, kapsul sendi, bursa dan diskus yang memungkinkan gerakan sendi ini menjadi luas, sendi ini juga diperkuat oleh otot-otot besar dan berbagai ligamentum sehingga sendi menjadi kuat dan stabil. Sendi lutut terdiri dari hubungan antara os femur dan os tibia (Tibio-Femorale Joint), os femur dan os patella (Patella-Femorale Joint) serta os tibia dan os fibula (tibia-fibulare proximalis joint). 7 Gambaran 2.1 Patella-Femorale Joint Otot di sekitar lutut mempunyai fungsi sebagai stabilitas aktif sekaligus sebagai penggerak dalam aktifitas sendi lutut, otot tersebut antara lain, musculus quadriceps femoris (vastus medialis, vastus intermedius, vastus lateralis, rectus femoris). Keempat otot tersebut bergabung sebagai grup ekstensor sedangkan grup fleksor terdiri dari, musculus gracilis, sartorius dan 6 semi tendinous. Gerak rotasi pada sendi lutut dilakukan oleh otot-otot grup fleksor dan grup medial/endorotasi (musculus semi tendinosus, semi membranosus, sartorius, gracilis dan popliteus) dan grup lateral/eksorotasi (musculus biceps femoris dan tensor fascialata). Untuk memperkuat stabilitas pergerakan yang terjadi pada sendi lutut maka di dalam sendi lutut terdapat beberapa ligamen, yaitu ligamen cruciatum anterior yang berfungsi menahan hiperekstensi dan untuk menahan bergesernya tibia ke depan (eksorotasi). Ligamen cruciatum posterior berfungsi untuk menahan bergesernya tibia ke arah belakang. Pada gerakan endorotasi kedua ligamen cruciatum menyatu, yang mengakibatkan kedua permukaan sendi tertekan, sehingga saling mendekat dan kemampuan bergerak antara tibia dan femur berkurang. Pada gerakan eksorotasi, kedua ligamen cruciatum saling sejajar, sehingga pada posisi ini sendi kurang stabil. Sendi lutut di sebelah medial dan lateral terdapat ligamen collateral medial dan lateral. Ligamen collateral medial menahan gerakan valgus serta eksorotasi, sedangkan ligamen collateral lateral hanya menahan gerakan ke arah varus. Kedua ligamen ini menahan bergesernya tibia ke depan dari posisi fleksi lutut 90.6 Gambar 2.2 Sendi lutut bagian anterior dan posterior. Sedangkan dalam hubungan yang simetris antara condylus femoris dan condylus tibia dilapisi oleh meniscus dengan struktur fibrocartilage yang 7 melekat pada kapsul sendi. Meniscus medialis berbentuk seperti cincin terbuka “C” dan meniscus lateralis berbentuk cincin “O”. Meniscus ini akan membantu mengurangi tekanan femur terhadap tibia dengan cara menyebarkan tekanan pada persendian dan menurunkan distribusi tekanan antara kedua condylus, mengurangi gesekan selama gerakan berlangsung, membantu kapsul sendi dan ligamentum dalam mencegah hiperekstensi lutut dan mencegah kapsul sendi terdorong melipat masuk ke dalam sendi. Sendi lutut juga memiliki kapsul sendi yang melekat pada tulang rawan. Membaran sinovial melewati bagian anterior dari perlekatan ligamen cruciatum sehingga ligamen cruciatum dikatakan intraartikuler tetapi ekstrakapsular.6 Gambar 2.3 Pencitraan knee joint, anterior view. Gambar 2.4 Pencitraan knee joint, lateral view. 8 2.1.2 Anatomi Sendi Vertebra Ada lima macam sendi pada columna vertebralis meliputi: 1. Articulatio corpus vertebrae 2. Articulatio arcus vertebra 3. Articulatio craniovertebralis 4. Articulatio costovertebralis 5. Articulatio sacroiliaca. Sendi antara corpus vertebrae merupakan amphiartrosis yaitu symphysis yang dirancang untuk menahan berat dan kekuatan. Kedua permukaan vertebra yang berdekatan dihubungkan oleh suatu discus intervertebralis dan ligament. Setiap discus intervertebralis terdiri dari anulus fibrosus dibagian luar yang mengelilingi inti yang disebut nucleus pulposus yang merupakan massa gelatin. Anulus fibrosus merupakan lembaran-lembaran fibrocartilago yang terletak melingkar (konsentris). Pada C3 sampai C6 terdapat tambahan articulatio pada lateral discus yang disebut articulatio uncovertebralis. Sendi antara arcus vertebralis disebut articulatio zygapophysialis yang merupakan synovial. Sendi antara cranium dan vertebrae disebut articulatio atlanto-occipitalis yaitu antara facies articularis atlas dengan condilus occipitalis. Sendi ini merupakan sendi synovial bertipe condyloid yang bersifat poliaksial. Sendi antara atlas dan axis disebut articulatio atlanto-axialis. Sendi ini terdiri dari tiga macam yaitu dua atlantoaxial lateralis dan satu atlantoaxial mediana antara dens axis dengan arcus anterior atlas. Atlantoaxial mediana merupakan trochoid (pivot) sedangakn yang atlantoaxial lateralis berupa arthroid (luncur). Gerakan yang timbul adalah gerakan menoleh (rotasi dengan pivotnya adalah dens axis). 9 Gambar 2.2.1: articulatio vertebra Gambar 2.5 Anatomi os vertebrae Gambar 2.6 Pencitraan articulatio vertebra cervicalis 10 2.1.3 Anatomi Sendi Panggul Sendi panggul (hip joint) merupakan sendi yang penting dalam sistem kerangka manusia. Sendi ini terletak diantara pinggul dan pangkal tulang paha atas. Sendi panggul memiliki 2 bagian yaitu femoral (head), dan acetabular (cup). Pada orang- orang yang menderita penyakit osteoarthritis, tulang rawan pada sambungan sendi mengalami penipisan akibat gesekan. Penipisan atau keausan ini akan mengakibatkan permukaan tulang rawan sendi panggul bergelombang dan tidak rata. Selain menimbulkan rasa sakit, gerakan sendi panggul tidak lancar, kadang- kadang berbunyi, dan bahkan dapat menimbulkan pergeseran dari posisi normalnya. Gerakan yang terjadi pada sendi panggul merupakan gerakan yang kompleks.7 Gambar 2.7 Anatomi sendi panggul Anatomi tulang femur proksimal terdiri dari caput femur, collum femur, regio trokhanter dan subtrokhanter. Pada regio trokhanter, terdapat tiga bagian: Greater trokhanter, Linea intertrokhanter dan Lesser trokhanter. Tulang hip (pinggul) tergolong tulang yang besar, pipih dan berbentuk irreguler. Pinggul adalah gabungan bola dan socket sendi yang memenuhi empat karakteristik: memiliki rongga sendi; permukaan sendi ditutupi dengan kartilago artikular; memiliki membran sinovial yang memproduksi cairan sinovial, dan; dikelilingi oleh kapsul ligamen. Hip adalah tulang sendi yang berongga dan berbentuk bola yang memungkinkan kaki bagian 11 atas dapat bergerak dari depan ke belakang dan ke samping. Hip merupakan tulang sendi yang memikul beban paling besar di tubuh. Oleh karena itu dikelilingi oleh ligamen dan otot yang kuat. Pada sendi coxae (hip joint) terjadi artikulasi antara caput femur dengan acetabulum dari tulang coxae. Cup-shaped acetabulum dibentuk oleh tulang hip (innominate) dengan kontribusi dari ilium (40%), ischium (40%) dan pubis (20%). Seluruh caput femur ditutupi oleh kartilago artikularis kecuali pada tempat dimana ada perlekatan ligamentum capitis femoris (fovea capitis femoris). Kartilago artikularis ini paling tebal pada daerah dimana mendapat tekanan berat badan paling besar. Pada acetabulum, kartilago paling tebal ada pada anterosuperior, sedangkan pada caput femur kartilago yang paling tebal ada pada anterolateral. Caput femur menghadap anterosuperomedial, pada permukaan posteroinferiornya terdapat fovea. Permukaan anterior caput femur dibatasi anteromedial terhadap arteri femoralis oleh tendo dari otot Psoas mayor, Bursa psoas dan Kapsula artikularis. Caput femur memiliki diameter yang berkisar antara 40 sampai 60 mm dan ditutupi oleh kartilago artikularis dengan ketebalan 4 mm pada bagian superior serta 3 mm di bagian perifer. Gambar 2.8 Pencitraan sendi panggul. 12 2.1.4 Anatomi Sendi Cruris dan Pedis Tibia merupakan tulang tungkai bawah yang letaknya lebih medial disbanding dengan fibula. Di bagian proksimal, tibia memiliki condylus medial dan lateral di mana keduanya merupakan facies untuk artikulasi dengan condylus femur. Terdapat juga facies untuk berartikulasi dengan kepala fibula di sisi lateral. Selain itu, tibia memiliki tuberositas untuk perlekatan ligamen. Di daerah distal tibia membentuk artikulasi dengan tulang-tulang tarsal dan malleolus medial. Fibula merupakan tulang tungkai bawah yang letaknya lebih lateral disbanding dengan tibia. Di bagian proksimal, fibula berartikulasi dengan tibia. Sedangkan di bagian distal, Gambar 2.9 Anatomi os cruris. fibula membentuk malleolus lateral dan facies untuk artikulasi dengan tulang-tulang tarsal.8 13 Gambar 2.10 Anatomi pedis, lateral view 1 Gambar 2.12 Anatomi pedis, anterior view ‘ 14 Tarsal merupakan 7 tulang yang membentuk artikulasi dengan fibula dan di proksimal dan dengan metatarsal di distal. Terdapat 7 tulang tarsal, yaitu calcaneus (berperan sebagai tulang penyanggah berdiri), talus, cuboid, navicular, dan cuneiform. Metatarsal merupakan 5 tulang yang berartikulasi dengan tarsal di proksimal dan dengan tulang phalangs di distal. Khusus di Gambar 2.13 Anatomi cruris, anterior dan lateral view tulang metatarsal 1 (ibu jari) terdapat 2 tulang sesamoid. Phalangs merupakan tulang jari-jari kaki. Terdapat 2 tulang phalangs di ibu jari dan 3 phalangs di masing-masing jari sisanya. Karena tidak ada sendi pelana di ibu jari kaki, menyebabkan jari tersebut tidak sefleksibel ibu jari tangan. 15 Gambar 2.14 Pencitraan pedis anterior view. Gambar 2.15 Pencitraan pedis lateral view. 16 2.1.5 Anatomi Sendi Tangan Junctura membri superioris liberi dibagi menjadi lima, yaitu: 2.1.5.1 Articulatio humeri/ sendi bahu Articultio humeri merupakan hubungan antara cingulum membri superior dengan lengan atas. Sendi ini dibentuk oleh caput humeri dan cavitas glenodale skapula. Ligamen yang memperkuat sendi ini adalah lig. coracohumerale, lig. glenohumeralia, dan lig. coracoacromiale. Otot yang memperkuat sendi adalah m. supraspinatus, m. infraspinatus, m. bicipitis brachii caput longum, m. teres minor, m. subcapsularis caput longum dan m. tricipitis.9 Gambar 2.16 Anatomi sendi bahu Sendi bahu memiliki gerakan- gerakan berupa antefleksi dan retrofleksi (aksis transversal), abduksi dan adduksi (aksis sagital), eksorotasi dan endorotasi (aksis vertikal), dan sirkumduksi. Gerakan hiperabduksi dihambat lig. coracoacromiale, sedangkan gerakan hiperadduksi retrofleksi coracohumerale. yang berlebih dihambat oleh lig. 17 Gambar 2.17 Pencitraan shoulder joint Gambar 2.18 Ligamen yang berperan dalam pergerakkan shoulder joint. 18 2.1.5.2 Articulatio cubiti/ sendi siku Sendi ini merupakan articulation composita yang dibentuk oleh 3 tulang yaitu humerus, radius, dan ulna. Terdapat 2 sendi, yaitu articulation humeroradialis dan humeroulnaris yang bila bekerja bersama-sama akan membentuk sendi tipe ginglymus dengan 2 arah gerak yaitu fleksi dan ekstensi (aksis transversal). Ligamen yang memperkuat sendi ini adalah lig. collateral ulnare dan lig. collateral radiale. Gambar 2.19 Anatomi sendi siku (articulatio cubiti). Gambar 2.20 Pencitraan sendi siku (articulatio cubiti). 19 2.1.5.3 Articulatio radioulnaris Merupakan hubungan antara radius dan ulna yang berupa: 1. Articulatio radioulnaris proximalis (diarthrosis) yang memiliki kemampuan gerak rotasi. 2. Articulatio radioulnaris distalis (diarthrosis) yang memiliki kemampuan gerak rotasi (supinasi dan pronasi). 3. Syndesmosis radioulnaris berupa membrana interossei (synarthrosis). Gambar 2.21 Anatomi articulatio radioulnaris proksimal dan distal Gambar 2.22 Gerak rotasi supinasi dan pronasi. 20 Gambar 2.23 pencitraan articulatio radioulnaris proksimal . 2.1.5.4 Articulatio Radiocarpea Merupakan sendi ovoid (articulatio ellipsoidea) antara os radius dan os ulna dengan os carpal (os schapoideum, os lunatum, os triquetum). Sendi ini diperkuat oleh lig. radiocarpeum dorsale, lig. raadiocarpeum palmare, lig. collaterale carpi ulnare, dan lig. collaterale carpi radiale. Gerak yang dapat dilakukan adalah volairfleksi tangan, dorsafleksi tangan (hiperekstensi), abduksi (radialfleksi), adduksi (ulnairfleksi), dan sirkumduksi. 2.1.5.5 Articulatio Manus Terdiri mediocarpea, intermetacarpeae, atas articulationes articulationes carpometacarpea, articulationes articulation interphalangea. intercarpea, metacarpo articulation articulations phalangeal, dan 21 Gambar 2.24 Anatomi articulatio manus. Gambar 2.25 Pencitraan articulatio radiocarpea dan manus 2.2 Fisiologi Struktural Sendi Sendi merupakan pertemuan antara dua atau beberapa tulang dari kerangka yang dihubungkan dengan kapsul sendi, jaringan ikat fibrosa, ligamen, tendon, fascia, maupun otot. Sendi dibagi menjadi synarthrosis (tidak memiliki ruang sendi) dan diarthrosis (memiliki ruang sendi). 22 Diarthrosis merupakan sendi yang memungkinkan terjadinya gerakan. Ciriciri diarthosis adalah memiliki facies articularis yang bersifat licin, facies articularis ditutupi oleh cartilage articularis yang pada umumnya adalah kartilago hialin, dan mempunyai capsula articularis yang membungkus persendian. Ruangan di dalamnya disebut cavum articulare berisi cairan sinovial. Sendi berguna menahan sejumlah beban substansial dari tulang saat melakukan kegiatan. Otot bertindak untuk memindahkan atau menstabilkan tulang, baik vertebra maupun ekstremitas dan menyebabkan rotasi pada aksis tubuh. Faktor eksternal seperti tekanan dari luar diakibatkan dari beratnya barang yang dibawa dan berat dari ekstremitas, gaya gravitasi, dan inersia dari gerakan juga mempengaruhi gerakan dari sendi. Gaya yang dihasilkan oleh otot harus lebih besar daripada faktor eksternal tersebut. Membran sinovial menghasilkan cairan sinovial yang berfungsi untuk melumasi sendi dan membentuk lapisan film antara permukaan yang berhubungan, sehingga memisahkan antar cartilage agar tidak saling bergesekan dan dapat mendistribusikan beban yang diterima. Otot, meskipun bukan jaringan dalam sendi berfungsi untuk menghasilkan kekuatan dalam menjaga postur dan memindahkan ekstremitas, serta meengirimkan beban melalui tendon ke tulang. Gerakan pada sendi terbagi menjadi osteokinetik dan arthrokinematik. Gerakan osteokinetik adalah gerakan pada tulang, dimana gerakan tersebut diwakili oleh perubahan sudut artikuler dan bersifat volunter. Gerakan ini terdiri dari fleksi, ekstensi, abduksi, adduksi, rotasi interna, dan rotasi eksterna. 1. Fleksi Merupakan gerakan menekuk antara tulang yang satu dengan yang lain, menyebabkan kedua bagian mendekat. Biasanya terjadi pada permukaan anterior tulang (kecuali pada lutut). 2. Ekstensi Merupakan gerakan meluruskan/menjauhkan satu tulang dengan yang lain. Gerakan ini biasanya digunakan untuk mengembalikan bagian tubuh ke posisi anatomis setelah telah tertekuk. Hiperekstensi adalah kelanjutan dari ekstensi di luar kemampuan secara anatomis. 3. Abduksi dan Adduksi Abduksi adalah gerakan menjauh dari garis tengah tubuh, sedang adduksi adalah gerakan menuju garis tengah. Sendi bahu dan pinggul dapat melakukan 23 gerakan abduksi dan adduksi. Pada jari tengah pada tangan dan kaki, titik acuan untuk gerakan ini adalah jari kedua. 4. Abduksi horizontal dan adduksi horizontal Gerakan bahu yang tidak bisa terjadi dalam posisi anatomi. Bahu harus fleksi atau abduksi 90° sehingga lengan sejajar dengan bahu (dan tegak lurus dengan tanah). Dari posisi ini, gerakan bahu ke belakang adalah abduksi horizontal, dan gerakan bahu ke depan adalah adduksi horizontal. 5. Deviasi radial dan ulnaris Deviasi radial adalah istilah yang digunakan untuk merujuk pada abduksi pergelangan ketika tangan bergerak ke lateral, atau ke arah sisi ibu jari. Deviasi ulnaris adalah istilah yang digunakan untuk merujuk pada pergelangan adduksi. Ketika tangan bergerak ke arah medial dari posisi anatomi atau ke arah jari kelingking, gerakan tersebut adalah deviasi ulnaris. 6. Sirkumduksi Merupakan sebuah gerakan melingkari; kombinasi dari gerakan fleksi, abduksi, ekstensi dan adduksi 7. Rotasi internal dan eksternal Rotasi adalah gerakan tulang di sekitar sumbu longitudinal. Rotasi internal (rotasi medial) terjadi ketika permukaan anterior melakukan rotasi ke arah dalam menuju garis tengah. Rotasi eksternal (rotasi lateral) terjadi ketika permukaan anterior melakukan rotasi ke arah luar, menjauhi garis tengah. Gerakan arthrokinematik adalah gerakan yang terjadi permukaan sendi, gerakannya tidak bisa terlihat, dan tidak dibisa dikontrol. Gerakan ini merupakan gerakan aksesori. Gerakan arthrokinematik terdiri dari gerakan: 1) Rolling Gerakan bergulir antara satu permukaan sendi dengan yang lain. 2) Gliding (menggeser) Gerakan linear sendi yang sejajar dengan permukaan bidang sendi yang berdekatan 3) Spinning Merupakan gerakan berputar/rotasi dengan sendi yang bergerak terfiksir dengan permukaan lainnya sehingga tetap berhubungan dititik yang sama. 24 Gerakan pada sendi sebagian merupakan gabungan dari ketiga gerakan tersebut.10 2.3 Definisi Osteoartritis Osteoartritis berasal dari bahasa Yunani yaitu osteo yang berarti tulang, arthro yang berarti sendi, dan itis yang berarti inflamasi meskipun sebenarnya penderita osteoartritis tidak mengalami inflamasi atau hanya mengalami inflamasi ringan. Osteoartritisialah suatu penyakit sendi menahun yang ditandai oleh adanya kelainan pada tulang rawan (kartilago) sendi dan tulang di dekatnya. Tulang rawan (kartilago) adalah bagian dari sendi yang melapisi ujung dari tulang, untuk memudahkan pergerakan dari sendi. Kelainan pada kartilago akan berakibat tulang bergesekan satu sama lain, sehingga timbul gejala kekakuan, nyeri dan pembatasan gerakan pada sendi. Osteoartitis 4 (OA) merupakan suatu penyakit degeneratif yang mengakibatkan keseluruhan struktur dari sendi mengalami perubahan patologis. Hal ini ditandai dengan kerusakan tulang rawan (kartilago) hyaline sendi, meningkatnya ketebalan serta sklerosis dari tulang didekat persendian tersebut, pertumbuhan osteofit pada tepian sendi, meregangnya kapsula sendi, timbulnya peradangan, dan melemahnya otot-otot yang menghubungkan sendi. 2.4 6 Klasifikasi Pada umumnya diagnosis osteoartritis didasarkan pada gabungan gejala klinik dan perubahan radiografi. Gejala klinik perlu diperhatikan, oleh karena tidak semua pasien dengan perubahan radiografi osteoartritis mempunyai keluhan pada sendi. 25 Pembagian osteoartritis berdasarkan patogenesisnya dibagi menjadi osteoartritis primer yang disebut juga osteoartritis idiopatik adalah osteoartritis yang kausanya tidak diketahui dan tidak ada hubungannya dengan penyakit sistemik maupun proses perubahan lokal pada sendi. Sedangkan osteoartritis sekunder adalah osteoartritis yang didasari oleh adanya kelainan endokrin, inflamasi, metabolik, pertumbuhan dan imobilisasi yang lama. Osteoartritis primer lebih sering ditemukan dari pada osteoartritis sekunder.8 2.5 Etiopatogenesis Osteoartritis merupakan hasil kombinasi antara degradasi rawan sendi, remodelling tulang dan inflamasi cairan sendi. Pada OA terjadi peningkatan degradasi dan penurunan sintesis rawan sendi. Hal ini dapat menyebabkan ketidakseimbangan rawan sendi, dan membuat produk hasil degradasi berakumulasi di sendi dan menghambat fungsi rawan sendi serta mengawali respon imun yang menyebabkan inflamasi sendi. 4 Pada OA juga terjadi peningkatan fibrinogenik dan penurunan fibrinolitik yang menyebabkan penumpukan trombus dan kompleks lipid pada pembuluh darah subkondral yang menyebabkan terjadinya iskemia dan nekrosis jaringan subkondral tersebut. Lalu dilepaskannya mediator inflamasi yaitu prostaglandin dan interleukin yang menimbulkan bone angina lewat subkondral yang diketahui mengandung ujung saraf sensibel yang dapat menghantarkan rasa sakit. Penyebab rasa sakit itu juga berupa akibat dan dilepasnya mediator kimiawi seperti kinin dan prostaglandin yang menyebabkan radang sendi, peregangan tendo atau ligamentum serta spasmus otot-otot ekstra artikular akibat kerja yang berlebihan. Sakit pada sendi juga diakibatkan oleh adanya osteofit yang menekan periosteum dan radiks saraf yang berasal dari medulla spinalis serta kenaikan tekanan vena intrameduler akibat statis vena intramedular karena proses remodelling pada trabekula dan subkondrial. 4 26 2.6 Faktor Resiko Terdapat beberapa faktor resiko pada Osteoartritis yaitu: 2.6.1 Obesitas dan penyakit metabolic Obesitas adalah salah satu faktor risiko OA paling sering. Secara statistik perempuan memiliki Body Mass Index (BMI) diatas rata-rata dimana kategori BMI pada perempu Asia menurut jurnal American Clinical 2 Nutrition adalah antara 24- 26,9 kg/m dan mempunyai lebih kecil jika dibandingkan dengan perempuan Amerika dan tingkat obesitas pada wanita 3 di Amerika adalah 4% dan pda laki-laki hanya 2%. Literatur saat ini menunjukkan bahwa, hubungan antara obesitas (BMI > 30dan OA pinggul lebih lemah daripada OA lutut. Data terbaru menunjukkan bahwa OA dikaitkan dengan sindrom metabolik, menunjukkan kemungkinan mekanisme patogenik yang melibatkan kelainan metabolik dan peradangan sistemik. Dalam sebuah penelitian menggunakan data NHANES III, ada peningkatan risiko sebesar 5,26 kali lipat sindrom metabolik pada individu 1 dengan OA pada usia 43,8 tahun (usia rata-rata populasi penelitian). Hal ini juga kemungkinan bahwa penyakit vaskular dapat memulai dan mempercepat perkembangan penyakit di OA. Ini bisa disebabkan oleh oklusi vena, stasis atau microemboli yang menyebabkan reduksi episodik dalam aliran darah melalui pembuluh darah kecil di dalam tulang subchondral. Iskemia subkondral selanjutnya dapat mengurangi pengiriman nutrisi dan pertukaran gas ke tulang rawan artikular sebagai tambahan untuk mengarahkan efek merusak pada tulang itu sendiri. Selanjutnya, individu dengan Osteoartritis memiliki risiko lebih besar tidak aktif secara fisik dan penggunaan obat analgesik, seperti NSAID, yang meningkatkan risiko 1 penyakit kardiovaskular. 27 2.6.2 Umur Prevalensi dan kejadian OA meningkat secara drastis dengan usia. Di Indonesia, prevalensi OA mencapai 5% pada usia <40 tahun, 30 % mencapai 2 usia 40-60 tahun, dan 65% paa usia >61 tahun. Terdapat efek penuaan pada komponen sistem musculoskeletal seperti kartilago artikular, tulang, dan jaringan yang memungkinkan meningkatnya osteoartritis. 3 Selanjutnya, mekanisme seluler dasar yang menjaga homeostasis jaringan menurun seiring penuaan, menyebabkan tidak adekuatnya respon terhadap stres atau cedera sendi. 2.6.3 1 Jenis Kelamin Kejadian OA lebih tinggi pada wanita daripada pria dan pada wanita yang meningkat pada masa menopause. Pada perempuan menopause, akan terjadi penumpukan lemak terutama pada sendi bagian bawah dan menyebabkan peningkatan beban pada sendi. 3 Temuan terakhir telah menyebabkan para peneliti untuk berhipotesis bahwa faktor hormonal dapat berperan dalam perkembangan OA, namun hasil penelitian klinis dan 1 epidemiologi belum menguatkan secara universal. Pada wanita lebih sering terkena OA lutut dan OA banyak sendi dan lelaki lebih sering terkena OA paha, pergelangan, tangan dan leher. 2.6.4 4 Ras dan Etnis OA pada pinggul dan tangan jarang terjadi di kalangan orang Cina dalam Studi OsteoartritisBeijing daripada orang kulit putih dalam Studi Framingham, namun pada OA lutut, wanita Cina memiliki prevalensi yang lebih tinggi. 1 Hasil dari Proyek Osteoartritis Johnston County telah menunjukkan bahwa prevalensi OA pinggul pada wanita Afrika Amerika serupa dengan wanita kulit putih, namun sedikit lebih tinggi pada pria Afrika Amerika dibanding pria kulit putih. 2.6.5 1 Merokok Penelitian yang dilakukan pada 1980 menunjukkan bahwa merokok punya efek protektif terhadap kejadian OA. Sejak saat itu, banyak penelitian 5 yang dilakukan untuk menentukan efek merokok pada OA. Penelitian 28 terkait sejak 1980 tidak dapat mengkonfirmasi atau mendukung penemuan bahwa efek protektif terhadap terjadinya OA. Pada penelitin cross-sectional dengan 522 pasien menunjukkan bahwa tidak ada efek pada prevalensi OA 5 tetapi merokok menurunkan tanda klinis Herbeden’s Node pada pasien. 2.6.6 Cedera sendi, pekerjaan dan olahraga Pekerjaan berat maupun dengn pemakaian satu sendi yang terus menerus (misalnya tukang pahat, pemetik kapas) berkaitan dengan peningkatan resiko OA tertentu. Demikian juga cedera sendi dan olahraga yang sering menimbulkan cedera sendi berkaitan dengan resiko OA yang 4 lebih tinggi. Peran beban benturan yang berulang pada timbulnya OA masih menjadi pertentangan. Aktivitas-aktivitas tertentu dapat menjadi predisposisi OA, cedera traumatik (misalnya robeknya meniscus, ketidakstabilan ligamen) yang dapat mengenai sendi. Meskipun demikian beban benturan yang berulang dapat menjadi suatu faktor penentu lokasi pada orang-orang yang mempunyai predisposisi OA dan dapat berkaitan dengan perkembangan dan beratnya OA. 2.6.7 4 Genetik Faktor herediter juga berperan pada timbulnya OA, misalnya pada ibu dari seorang wanita dengan OA pada sendi-sendi interfalang distal terdapat 2 kali lebih sering OA pada sendi-sendi tersebut dan anak-anaknya perempuan cenderung mempunyai 3 kali lebih sering daripada ibu dan anak 4 perempuan dari wanita tanpa OA tersebut. Adanya mutasi gen prokolagen II atau gen-gen struktural lain untuk unsur-unsur tulang rawan sendi seperti kolagen tipe IX dan XII, protein pengikat atau proteoglikan dikatakan berperan dalam timbulnya kecenderungan familial OA tertentu. 29 2.7 Manifestasi Klinis Gejala khas yang muncul adalah nyeri yang melibatkan satu atau beberapa sendi mulai terjadi selama beraktivitas serta menghilang dengan beristirahat. Beberapa kasus yang khususnya melibatkan sendi interphalangeal (IP), pasien dapat merasakan perubahan bentuk, seperti ketinggian tulang, sebelum mengalami nyeri. Persendian yang paling sering terlibat termasuk IP distal, IP proksimal, karpal-metakarpal pertama, lutut, pinggul dan tulang belakang.9 Kartilago sendi tidak memiliki persyarafan, nyeri dapat berasal dari struktur lain.10 Tabel 2.1 Penyebab nyeri sendi pada pasien osteoartritis 10 Sumber Mekanisme Sinovium Peradangan Tulang subkhondrial Hipertensi medularis, mikrofraktur Osteofit Peregangan ujung syaraf periosteum Ligamentum Peregangan Kapsul Peradangan dan distensi Otot Kejang Saat pagi hari atau setelah tidak beraktivitas sering terjadi kekakuan sendi. Osteoartritis tidak dihubungkan dengan tanda sistemik atau gejala inflamasi karenanya, tidak ada kekakuan di pagi hari yang signifikan atau lama. Osteofit sering terjadi secara klinis sebagai pembesaran tulang pada tepi sendi. Hal ini dapat menyebabkan nyeri, eritema pada kulit dan terganggunya pergerakan tulang normal.11 Osteoartritis primer mengenai beberapa sendi terutama sendi lutut, panggul, tulang belakang (facet/sendi apofiseal vertebra cervical Gambar 2.26 Lokasi Predileksi Osteoartritis dan lumbal), carpometacarpal I joint, proximal interphalangeal joint dan distal interphalangeal joint.12 30 Bila progresifitas OA terus berlangsung terutama setelah terjadi reaksi radang (sinovitis) nyeri akan terasa saat istirahat. Sedangkan istirahat ataupun immobilisasi yang lama dapat menimbulkan efek-efek pada jaringan ikat dan kekuatan penunjang sendi.13 Gejala klinis pada osteoartritis di antaranya : 1. Nyeri umumnya merupakan gejala yang membuat pasien datang ke dokter untuk diperiksa. Nyeri dapat terasa menyebar, atau bahkan dapat teralihkan ke lokasi yang jauh dari lokasi predileksi yang sesungguhnya (nyeri lutut oleh karena OA yang terjadi pada pinggul). Nyeri muncul perlahan- lahan dan diperparah oleh kerja. Nyeri akan terasa berkurang dengan istirahat, namun seiring dengan berjalannya waktu, istirahat tidak terasa cukup untuk mengurangi nyeri. 2. Kekakuan sering ditemukan yang biasanya terjadi setelah beberapa saat pasien tidak melakukan kegiatan apapun. Namun, seiring dengan berjalannya waktu kekakuan ini akan terasa menetap dan progresif. 3. Pembengkakan dapat terjadi secara terus menerus (dengan penebalan kapsular atau dengan adanya osteofit 4. Deformitas dapat terjadi oleh karena adanya kontraktur kapsular atau instabilitas sendi. 5. Hilangnya fungsi (fungsiolaesa) merupakan gejala yang paling dikeluhkan oleh pasien. Biasanya pasien mengeluhkan gait yang tidak sempurna dan cenderung terpincang, kesulitan untuk menaiki tangga, kesulitan untuk berjalan jauh, atau ketidakmampuan progresif untuk menjalani aktivitas sehari- hari.14 2.8 Diagnosis Diagnosis osteoartritis biasanya didasarkan pada anamnesis yaitu riwayat penyakit, gambaran klinis dari pemeriksaan fisik dan hasil dari pemeriksaan radiologi.12 2.8.1 Anamnesa 1. Nyeri dirasakan berangsur-angsur (onset gradual) 2. Tidak disertai adanya inflamasi (kaku sendi dirasakan < 30 menit, bila disertai inflamasi, umumnya dengan perabaan 31 hangat, bengkak yang minimal, dan tidak disertai kemerahan pada kulit) 3. Tidak disertai gejala sistemik 4. Nyeri sendi saat beraktivitas 5. Sendi yang sering terkena: a. Sendi tangan: carpo-metacarpal (CMC I), proksimal interfalang (PIP) dan distal interfalang (DIP). b. Sendi kaki: Metatarsofalang (MTP) pertama. Sendi lain: lutut, vertebra servikal dan lumbal serta pelvis.12 2.8.2 Pemeriksaan Fisik 1. BMI 2. Gaya berjalan 3. Adanya kelemahan/atrofi otot 4. Tanda-tanda inflamasi/efusi sendi 5. Lingkup gerak sendi (ROM) 6. Nyeri saat pergerakan atau nyeri di akhir gerakan. 7. Krepitus 8. Deformitas/bentuk sendi berubah 9. Gangguan fungsi/keterbatasan gerak sendi 10. Nyeri tekan pada sendi dan periartikular 11. Penonjolan tulang (nodul bouchard’s dan heberden’s) 12. Pembengkakan jaringan lunak 13. Instabilitas sendi 12 Diagnosis klinis osteoartritis berfokus pada enam gejala klinis dan tanda tanda berikut : 1. Nyeri persisten lutut 2. Kekakuan lutut terbatas (<30 menit) 3. Penurunan fungsi, gerakan terbatas 4. Krepitus 5. Enlargement tulang.15 32 2.8.3 Pemeriksaan penunjang 2.8.3.1 Pemeriksaan laboratorium Pemeriksaan darah membantu menyingkirkan diagnosis lain dan monitor terapi. Pemeriksaan laboratorium spesifik dapat membantu mengetahui penyakit yang mendasari osteoartritis sekunder. Sebaliknya osteoartritis primer bukan penyakit sistemik maka lanjut endap darah, penentuan kimia serum, hitung darah dan urinalisis memberikan hasil yang normal.10 2.8.3.2 Pemeriksaan radiologis Selama hampir setengah abad setelah ditemukannya sinar X oleh Roentgen pada tahun 1895, pencitraan radiologi didasarkan terutama pada foto roentgen tanpa bahan kontras dan dengan bahan kontras. Gambaran terbentuk setelah sinar X yang dilemahkan menembus tubuh.16 Setengah abad belakangan ini, radiologi diagnostik telah mengalami perubahan dan perkembangan dramatis. Angiografi konvensional, kedokteran nuklir, ultrasonografi, dan computed tomography (CT) dikembangkan antara tahun 1950 dan 1970. Magnetic resonance imaging (MRI), radiologi intervensi dan positron emission tomography (PET) dikembangkan kemudian. Radiologi konvensional termasuk radiografi dengan bahan kontras dan CT, menggunakan radiasi pengion yang dibuat dari sinar-x. Kedokteran nuklir menggunakan radiasi pengion yaitu dipancarkan dari zat-zat radioaktif yang disuntikkan atau dicerna di berbagai bagian tubuh. Modalitas ultrasonografi dan MRI masing-masing menggunakan gelombang suara dan medan magnet yang bukan radiasi pengion. 16 Sinar X adalah sekumpulan energi elektromagnetik diskrit yang disebut foton. Sejenis dengan bentuk energi elektromagnetik yang lain seperti cahaya, ultraviolet, gelombang radio ataupun sinar gamma. Berbagai bentuk energi elektromagnetik hanya berbeda dari segi frekuensi (atau panjang gelombang). 16 33 Sifat-sifat sinar X mempunyai beberapa sifat fisik, yaitu : 1. Daya tembus Makin tinggi tegangan tabung (besarnya KV) yang digunakan, makin besar daya tembusnya. 2. Pertebaran Berkas tersebut akan bertebaran ke segala jurusan, menimbulkan radiasi sekunder (radiasi hambur) pada bahan/zat yang dilaluinya. 3. Penyerapan Sinar X dalam radiografi diserap sesuai dengan berat atom atau kepadatan bahan/zat tersebut. 4. Efek fotografi Sinar X dapat menhitamkan emulsi film setelah diproses secara kimiawi di kamar gelap. 5. Pendar flour (fluoresensi) Sinar X menyebabkan bahan-bahan tertentu memendarkan cahaya. 6. Ionisasi Efek primer sinar X akan menimbulkan ionisasi partikel-partikel bahan atau zat tersebut. 7. Efek biologik Sinar X dapat menimbulkan perubahan-perubahan biologik pada jaringan.17 Radiasi elektromagnetik dihasilkan dengan berbagai cara. Salah satunya adalah percepatan dan perlambatan elektron. Pembuatan sinar X diperlukan sebuah tabung roentgen hampa udara di mana terdapat elektron-elektron yang diarahkan dengan kecepatan tinggi pada suatu target. Energi elektron sebagian besar diubah menjadi panas (99%) dan sebagian kecil (1%) diubah menjadi sinar X. 17 34 Jenis pemeriksaan dengan sinar X ada 2 macam yaitu : 1. Pemeriksaan sinar tembus (fluoroskopi) Pemeriksaan radiologi secara langsung dapat melihat dan mempelajari alat-alat dalam tubuh yang bergerak. 2. Pemeriksaan foto roentgen (radiografi) Untuk pembuatan foto roentgen diperlukan18: 1. Perlengkapan untuk membuat radiografi Perlengkapan terdiri atas: 1. Film roentgen 2. Intensifying screen 3. Kaset 4. Grid 5. Alat-alat fiksasi 6. Alat-alat pelindung (proteksi) 7. Marker (tanda atau kode) 2. Jenis pemeriksaan dan posisi pemotretan 1) Jenis pemeriksaan: a. Pemeriksaan roentgen dasar 1. Pemeriksaan roentgen tanpa kontras seperti pemotretan toraks, tulang-tulang kepala, tualng-tulang dada, tulang-tulang belakang, tulang panggul, tulang-tulang tangan dan kaki. 2. Pemeriksaan roentgen dengan bahan kontras seperti : - Pemeriksaan esofagus - Pemeriksaan lambung duodenum - Pemeriksaan jejenum – ileum - Pemeriksaan kolon - Pemeriksaan sistem traktus urinarius - Pemeriksaan sistem traktur biliaris 35 b. Pemeriksaan roentgen pemeriksaan khusus, arteriografi, termasuk flebografi, angiokardiografi, embolisasi, ventrikulografi dan lain-lain. 2) Posisi pemotretan Pengaturan posisi pasien sewaktu dipotret agar diperoleh gambaran organ yang dikehendaki secara optimal. 3. Pengetahuan pesawat roentgen Hal-hal yang harus diperhatikan, yaitu : 1. Faktor eksposi Faktor eksposi ada dua yaitu besaran kilovoltage (KV) dan miliampere seconde (MAS), nilainya sangat bervariasi bergantung pada berbagai hal, antara lain: - Ketebalan objek atau pasien yang difoto - Kelainan diperian patologis yang akan diperiksa - Perlu diperhatikan waktu eksposi pada objek yang selalu bergerak, oragn yang pergerakannya tidak dapat dikontrol, anak kecil dan lain-lain. 2. Jarak pemotretan a) Jarak fokus ke film b) Jarak objek ke film c) Jarak fokus ke objek 4. Pengetahuan kamar gelap Kamar gelap harus memenuhi syarat-syarat, antara lain : 1. Ukuran harus memadai dan proporsional dengan kapasitas dan beban kerja. 36 2. Terlindung dari radiasi, sinar matahari dan bahan-bahan kimia lain selain larutan untuk pengolahan foto. 3. Sirkulasi dan suhu udara yang baik sekitar 1620º C. 4. Air yang bersih. 5. Dinding dan laintai yang tahan keropos. 6. Kelengkapan alat-alat kamr gelap yang memadai 7. Lampu kamar gelap (safe light) yang aman dan tidak bocor. 5. Proses terjadinya gambaran radiografi 1. Gambaran laten (pada film radiografi) a) Apabila objek yang kerapatannya tinggi, bila ditembus sinar X maka intensifying screen memendarkan fluoresensi sedikit sekali bahkan hampir tidak ada. Akibatnya perak halogen hampir tidak mengalami perubahan. b) Apabila objek yang kerapatannya nrendah, fluoresensi tinggi, maka terjadi perubahan pada perak halogen. 2. Gambaran tampak Gambaran tampak terjadi setelah film sinar X dibangkitkan pada larutan pembangkit. Berdasarkan mudah tidaknya ditembus sinar X, maka bagian tubuh dibedakan atas : 1. Radiolusen (hitam) : Gas dan udara 2. Radiolusen sedang : Jaringan lemak 3. Keputih-putihan : jaringan ikat, otot, darah, kartilago, epitel, batu kolesterol dan batu asam urat. 4. Radioopak : Tulang dan garam kalsium 5. Radioopak (putih) : logam-logam berat. 37 Radiografi berguna terutama untuk penilaian struktur tulang sementara OCT digunakan untuk mengevaluasi tulang rawan artikular dan US digunakan mengevaluasi ligamen dan sinovium. MRI memungkinkan visualisasi dari semua struktur intraartikular meskipun US atau OCT mungkin prefensial dalam beberapa keadaan.19 I. Gambaran radiografi pada pasien osteoartritis Osteoartritis dulunya hanya didiagnosis dengan roentgen yang menunjukkan lebarnya celah sendi dan osteofit. Akhir-akhir ini terdapat modalitas tambahan seperti MRI, ultrasound (US) dan optical coherence tomography (OCT) membantu diagnosis dan terapi OA dengan mempertajam gambaran jaringan lunak. 19 Pada praktiknya, pencitraan sendi secara umum lebih memberikan informasi tambahan daripada informasi diagnostik. Meskipun osteoartritis memiliki gambaran radiografi yang khas, namun radiografi juga digunakan untuk menentukan progresi struktur atau untuk menyingkirkan penyebab lain dari nyeri. Sebagai tambahan, tidak adanya temuan radiografi yang khas dari osteoartritis, tidak menyingkirkan diagnosis karena kartilago gambarannya radiolusen dan perubahan tulang dapat tidak muncul pada awal penyakit. Gambaran radiografi sendi yang mendukung diagnosis osteoartritis adalah : 1. Penyempitan celah sendi 2. Peningkatan densitas (sklerosis) pada tulang subkondral 3. Kista tulang 4. Osteofit pada pinggir sendi 5. Perubahan struktur anatomi sendi20 20 38 Tabel 2.2 Klasifikasi radiografi osteoartritis menurut kriteria Kellgren-Lawrence21 Derajat Klasifikasi 0 Normal Gambaran Radiografis Tidak ada gambaran radiografis yang abnormal 1 Meragukan 2 Minimal Terdapat sedikit osteofit Terdapat osteofit pada dua tempat dengan subkondral, normal, sklerosis celah sendi terdapat kista subkondral 3 Sedang Terdapat osteofit sedang, terdapat garis deformitas tulang pada terdapat penyempitan celah sendi 4 Berat Terdapat banyak osteofit, tidak ada celah sendi, terdapat kista subkondral dan sklerosis A. Osteoartritis Lutut Radiografi lutut merupakan metode pencitraan sendi lutut yang sederhana dan murah, tetapi memiliki keterbatasan dalam menunjukkan tahap awal OA maupun kelainan pada jaringan lunak sendi lutut seperti inflamasi sinovium maupun kelainan pada meniskus. Radiografi digunakan secara rutin pada klinis praktis untuk mengkonfirmasi diagnosis OA lutut.22 Definisi radiografik pada OA lutut terutama didasarkan pada adanya osteofit dan penyempitan celah sendi. Osteofit dianggap spesifik pada OA dan timbul lebih awal daripada penyempitan celah sendi. Sedangkan progresivitas dari penyempitan celah sendi pada umumnya menggunakan kriteria penilaian untuk menentukan progresivitas OA.23 Sendi lutut merupakan sendi kompleks yang terdiri dari tiga kompartemen yaitu femorotibia medial, femorotibia lateral dan femoropatela. Masing-masing kompartemen dapat mengalami proses OA. Penyempitan 39 celah sendi femorotibia medial dan lateral dinilai menggunakan radiografi lutut proyeksi anterior-posterior (AP) atau posterioranterior (PA).24 Dari berbagai manifestasi radiografik OA lutut, lebar celah sendi dianggap sebagai representasi dari ketebalan tulang rawan. Metode pengukuran celah sendi dapat dilakukan secara manual menggunakan kaliper atau penggaris maupun secara semiotomatis menggunakan perangkat lunak komputer . Beattie dkk memperoleh rerata nilai normal lebar celah sendi pada lutut perempuan sehat sebesar 4,8 mm (dengan simpangan baku 0,7 mm) dan pada laki-laki sehat sebesar 5,7 mm (dengan simpangan baku 0,8 mm). Karena tulang rawan sendi merupakan struktur yang radiolusen secara radiografik, adanya kehilangan ketebalan tulang rawan sendi secara teoritis dapat dideteksi apabila terjadi pengurangan jarak antar permukaan tulang dalam suatu kurun waktu.25 Hal yang seringkali menjadi kendala dalam evaluasi radiografi lutut adalah menentukan penyempitan sendi lutut yang sebenarnya merupakan struktur tiga dimensi, harus dapat tervisualisasi hanya dengan proyeksi dua dimensi dari radiografi polos. Seperti diketahui terdapat berbagai protokol radiografi lutut dalam menilai celah sendi pada OA lutut. Terdapat variabilitas dalam memposisikan sendi pada masing-masing protokol, sehingga dapat diperoleh lebar celah sendi yang berbeda-beda.26 Adapun komponen penting dalam kriteria radiografi lutut untuk menilai penyempitan celah sendi adalah alignment antara tepi anterior dan posterior plateau tibia, yang diharapkan saling menyatu dengan jarak antara tepi anterior dan posterior plateau tibia yang seminimal mungkin. Suatu radiografi lutut dinyatakan baik dalam memvisualisasikan celah sendi apabila terjadi superimposisi dari tepi anterior dan posterior plateau tibia (jarak antara tepi anterior dan posterior plateau tibia <1,5 mm).24 40 Gambar 2.27 Alignment plateau tibia medialis pada radiografi lutut. (A) Contoh gambaran alignment yang baik dari plateau tibia medialis, dimana terjadi superimposisi dari tepi anterior dan posterior plateau tibia. (B) Contoh gambaran alignment yang kurang baik dari plateau tibia medialis, dimana terdapat separasi tepi anterior dan posterior plateau tibia yang cukup jauh ( > 1,5 mm). 24 Terdapat berbagai protokol pemeriksaan radiografi lutut untuk mengevaluasi kondisi celah sendi. Protokol konvensional berupa radiografi dengan posisi anteroposterior (AP) dalam posisi weight-bearing/ menyangga tubuh dalam posisi lutut ekstensi, serta proyeksi lateral dari lutut merupakan tehnik yang umum digunakan dan umum dilakukan untuk diagnostik.24 Protokol radiografi posisi lutut (dengan derajat fleksi sendi lutut yang reprodusibel) menggunakan bantuan fluoroskopi lebih dianjurkan dalam pembuatan radiografi lutut yang baik. Posisi lutut fleksi juga direkomendasikan untuk mengevaluasi progresivitas penyempitan celah sendi lutut pada OA. Protokol lutut fleksi (flexed knee protocol) bisa dilakukan dengan menggunakan fluoroskopi (protokol semi-flexed dan Lyon-Schuss). Pada proyeksi AP semifleksi, derajat fleksi lutut ditentukan dengan bantuan fluoroskopi, yaitu sekitar 7º-10º, dengan arah sinar-X horisontal (Conrozier dkk, 2004). Protokol Lyon-Schuss adalah protokol radiografi lutut posisi fleksi, proyeksi PA, dimana penentuan arah sinar-X dengan bantuan fluoroskopi. Penyudutan sinar-X pada protokol ini tidak selalu sama, melainkan disesuaikan dengan alignment dari plateau tibia medialis setiap pasien. Pada protokol ini posisi paha, patella dan pelvis penderita menempel pada kaset dan sebidang dengan ujung dari ibu jari, sehingga menghasilkan posisi lutut fleksi sekitar 20º -30º.29 41 Gambar 2.28 Protokol radiografi lutut dengan bantuan fluoroskopi (A) Protokol semifleksi AP, (B) Protokol Lyon Schuss.26 Pada sebagian besar penderita OA lutut, aspek posterior kondilus medialis femur merupakan tempat destruksi tulang rawan yang maksimal. Pada protokol Lyon Schuss, sudut fleksi sendi lutut adalah yang terbesar, sekitar 20º -30º, sehingga akan menempatkan aspek posterior dari kondilus medialis femur dalam posisi kontak dengan plateau tibia. Inilah yang menjadi alasan mengapa radiografi dalam posisi lutut fleksi memberikan sensitivitas yang lebih besar dalam menggambarkan perubahan celah sendi dibandingkan dengan posisi lutut ekstensi. Penggunaan fluoroskopi sangat membantu dalam penyesuaian sudut sinar-X maupun besarnya fleksi sendi lutut untuk memperoleh visualisasi terbaik dari celah sendi agar menyerupai kondisi yang sebenarnya. Tetapi, kelemahan dari protokol yang menggunakan fluoroskopi adalah terbatasnya ketersediaan peralatan dan lebih besarnya radiasi terhadap penderita. 23 42 Gambar 2.29 Diagram perbedaan posisi lutut ekstensi dan fleksi pada pembuatan radiograf lutut. Pada posisi ekstensi, penipisan maksimum dari tulang rawan yang sebagian terjadi pada aspek posterior kondilus medialis femur tidak berada dalam posisi kontak dengan tibia. Pada posisi lutut fleksi 20º-30º, aspek posterior kondilus femur akan berada pada posisi menyangga beban dan jarak antar tulang akan menjadi lebih sempit apabila terdapat penipisan tulang rawan di daerah tersebut. 26 B. Osteoartritis Hip joint Pemeriksaan radiografi anteroposterior hip joint menunjukkan tidak ada perbedaan penyempitan celah sendi secara statistik dengan perbedaan posisi pasien (supine ataupun erect). Jarak antara fokus dan film adalah 120 cm dengan foto roentgen pada pelvis termasuk kedua sendi panggul yang pusatnya 3 cm di atas sympisis pubis serta betis paralel dengan patella dengan posisi erect.28 Lebar celah sendi diukur pada bagian atas sendi yang menahan beban berdasarkan jarak terpendek antara caput femoral dan acetabulum yang diukur dari tiga lokasi yaitu: batas lateral dan medial garis sklerosis subkondral dan sepanjang garis vertikal melalui pusat dari caput femoral. Lebar celah sendi minimal yang digunakan untuk mendiagnosis osteoartritis. Definisi osteoartritis adalah lebar celah sendi minimal < 2 mm. 28 43 Pengukuran celah sendi sudah sesuai dengan gradasi berdasarkan penilaian visual global. Klasifikasi lebar celah sendi/joint space width (JSW) lebih banyak digunakan karena lebih sederhana dan cepat sehingga menjadi metode pilihan terutama pada Development dysplasia of the Hip (DDH) dimana lokasi yang paling sering adalah bagian atas sendi yang menahan beban. Lebar celah sendi yang minim berhubungan erat dengan angka kejadian nyeri dibandingkan klasifikasi Kellgren & Lawrence dan Croft. 28 C. Osteoartritis hand Os phalangeal memiliki berbagai orientasi dengan mengacu pada sumbu horizontal. Pada satu tangan terlibat 16 area yang sering terkena osteoartritis yaitu jari ke-2 sampai ke-5 interphalangeal distal dan proksimal dengan mengunakan metode selected square dalam menentukan region of interest (ROI). Pemilihan ROI dilakukan dengan 4 tahapan: 1. Segmentasi sinar X ke telapak dan punggung tangan 2. Mengidentifikasi jari tangan ke-2 dan ke-5 3. Melokalisir area distal phalanges head dan DIP serta PIP dan metacarpophalangeal (MCP) joints. 4. Menentukan lokasi ROI diatas dan dibawah DIP dan PIP Metode radiografi os phalang ini telah terbukti keakuratannya dan reliabilitasnya dalam menentukan ROI (SI≥0.7) (2). 29 Gambar 2.30 ROI dengan metode selected square pada radiografi the phalanges of the hand 29 44 D. Osteoartritis Spinal Osteoartritis spinal melibatkan facet joint atau juga disebut fovea costalis inferior pada columna vertebralis. Tanda-tanda radiografi yang khas adalah gambaran degeneratif dan proliferasi termasuk penyempitan celah sendi, erosi tulang subartikular, kista subkondral, pembentukan osteofit dan hipertrofi processus artikularis. Umumnya penggunaan sistem grading radiografi hanya untuk osteoartritis facet joint vertebra cervical dan lumbal dengan skala ordinal berdasarkan kombinasi berbagai gambaran radiografi.30 Tabel 2.3 Sistem grading pada Osteoartritis Facet Joint*30 *Semua skala mempunyai 4 grade yang diaplikasikan dengan kombinasi berbagai gambaran radiografi. Radiografi konvensional adalah teknik pencitraan yang berguna untuk skrining osteoartritis facet joint kurang sensitif dibandingkan CT. Sinar X dapat menunjukkan jika hilangnya celah sendi antara vertebra mengindikasikan adanya penipisan diskus intervertebralis. Gambaran radiografi kadang-kadang juga menunjukkan adanya osteofit pada fovea costalis, sebagai suatu tanda adanya kompensasi terhadap kehilangan kartilgo Gambar 2.31 OA vertebra cervical30 dengan baru31. adanya pertumbuhan tulang 45 Klasifikasi diagnosis osteoartritis berdasarkan kriteria American College of Rheumatology (ACR).21 1. Kriteria diagnosis osteoartritis lutut I. Berdasarkan kriteria klinis: Nyeri sendi lutut dan paling sedikit 3 dari 6 kriteria di bawah ini: 1. krepitus saat gerakan aktif 2. kaku sendi < 30 menit 3. umur > 50 tahun 4. pembesaran tulang sendi lutut 5. nyeri tekan tepi tulang 6. tidak teraba hangat pada sinovium sendi lutut. Sensitivitas 95% dan spesifisitas 69%. II. Berdasarkan kriteria klinis dan radiologis: Nyeri sendi lutut dan adanya osteofit dan paling sedikit 1 dari 3 kriteria di bawah ini: 1. kaku sendi <30 menit 2. umur > 50 tahun 3. krepitus pada gerakan sendi aktif Sensitivitas 91% dan spesifisitas 86%. III. Berdasarkan kriteria klinis dan laboratoris: Nyeri sendi lutut dan paling sedikit 5 dari 9 kriteria berikut ini: 1. Usia >50 tahun 2. kaku sendi <30 menit 3. Krepitus pada gerakan aktif 4. Nyeri tekan tepi tulang 5. Pembesaran tulang 6. Tidak teraba hangat pada sinovium sendi terkena 7. LED<40 mm/jam 8. RF <1:40 9. Analisis cairan sinovium sesuai OA Sensitivitas 92% dan spesifisitas 75%. 46 Deraj ‘at I Derajat II Derajat III Derajat IV Gambar 2.32 Osteoartritis pada lutut21 2. Kriteria diagnosis osteoartritis tangan Berdasarkan klinis: Nyeri, ngilu atau kaku pada tangan dan paling sedikit 3 dari 4 kriteria di bawah ini: 1. Pembengkakan jaringan keras dari 2 atau lebih sendi-sendi tangan di bawah ini: - Sendi distal interfalang ke-2 dan ke-3 - Sendi proksimal interfalang ke-2 dan ke-3 - dan sendi pertama karpometakarpofalang kedua tangan 2. Pembengkakan jaringan keras dari 2 atau lebih sendi distal interfalang 3. Kurang dari 3 pembengkakan sendi metakarpalfalang 4. Deformitas sedikitnya pada 1 dari 10 sendi-sendi tangan pada kriteria di atas. Sensitivitas 92% dan spesifisitas 98%. 47 Gambar 2.33 Osteoartritis pada interphalangeal21 3. Kriteria diagnosis osteoartritis panggul I. Berdasarkan kriteria klinis dan laboratoris: Nyeri pada sendi panggul/koksa dan paling sedikit salah 1 dari 2 kelompok kriteria di bawah ini: 1. Rotasi internal sendi panggul < 15º disertai LED ≤ 45 mm/jam atau fleksi sendi panggul ≤ 115º (jika LED sulit dilakukan) 2. Rotasi internal sendi panggul ≥ 15º disertai nyeri yang terkait pergerakan rotasi internal sendi panggul, kekakuan sendi panggul pagi hari ≤ 60 menit dan usia > 50 tahun Sensitivitas 89% dan spesifisitas 91%. 48 II. Berdasarkan kriteria klinis, laboratoris dan radiologis: Nyeri pada sendi panggul/koksa dan paling sedikit 2 dari 3 kriteria di bawah ini: 1. LED < 20 mm pada jam pertama 2. Osteofit pada femoral dan atau asetabular pada gambaran radiologis 3. Penyempitan celah sendi secara radiologis (superior, axial dan atau medial) Sensitivitas 89% dan spesifisitas 91%. Gambar 2.34 Osteoartritis pada hip joint21 49 II. Gambaran USG pada Osteoartritis 1. Definisi Ultrasonografi (USG) merupakan suatu alat diagnostik noninvasive dengan menggunakan gelombang suara frekuensi tinggi diatas 20.000 hertz (20 kilohertz) untuk menghasilkan gambaran struktur organ di dalam tubuh. Tetapi yang dimanfaatkan dalam teknik ultrasonografi (kedokteran) hanya gelombang suara dengan frekuensi 1-10Mhz. 2. Prinsip Kerja Ultrasonografi Menurut snelius ada beberapa konsep dasar tentang gelombang suara, dimana gelombang yang datang akan dapat mengalami beberapa kejadian, yaitu: a. Gelombang yang datang tegak lurus dengan bidang tertentu maka akan dipantulkan tegak lurus pula, tetapi bila membentuk sudut tertentu (Sudut datang), akan dipantulkan dengan besar sudut keluar sama dengan sudut dating b. Dalam bidang yang berlapis, gelombang akan diteruskan (dihambat). Semakin dalam lapisan, intensitas gelombang makin kecil, sehingga untuk mendapatkan intensitas yang stabil/tetap diperlukan amplifikasi tiap lapisan. c. Gelombang akan dibiaskan/dihambat dengan sudut bias tertentu. d. Gelombang dapat dihambat 100%. Apabila gelombang mengenai benda/organ keras, maka gelombang dihambat 100% sehingga pada permukaan benda akan tampak lengkung (arch sign) dan memberi gambaran posterior acoustic shadow pada bagian belakang benda tersebut. 3. Terminologi pada USG 1) Putih (hyperechoic/hyperechoigenic): tulang, otot padat 2) Abu-abu (hypoechoic): hepar, otak, uterus, ren 3) Hitam (anechoic/anechoigenic): cairan dan sejenisnya. 30 50 4. Display Mode’s Echo dalam jaringan dapat diperlihatkan dalam bentuk : 1) Mode A : Dalam sistem ini, gambar yang berupa defleksi vertikal pada osiloskop. Besar amplitudo setiap defleksi sesuai dengan energy eko yang diterima transducer ( Untuk mendeteksi objek yang diam, dan probe dalam keadaan diam). 2) Mode B : Pada layar monitor (screen) eko nampak sebagai suatu titik dan garis terang dan gelapnya bergantung pada intensitas eko yang dipantulkan dengan sistem ini maka diperoleh gambaran dalam dua dimensi berupa penampang irisan tubuh, cara ini disebut B Scan (Untuk deteksi objek diam, dan probe digunakan dengan bergerak. Memperlihatkan semua jaringan yang dilewati oleh scan ultrasound. Jika diamati dengan cepat akan terlihat secara real time). 3) M- mode : Alat ini biasanya digunakan untuk memeriksa jantung. Tranducer tidak digerakkan. Disini jarak antara transducer dengan organ yang memantulkan eko selalu berubah, misalnya jantung dan katubnya (Untuk objek bergerak dan probe bergerak (Contoh: scanning jantung). Hasilnya berupa garis gelombang biasanya untuk ultrasound).31 5. Penerapan USG pada Osteoartritis USG memberikan gambaran dasar secara konvensional untuk penilaian perubahan muskuloskeletal pada osteoartritis. Pemindaian dengan USG memungkinkan untuk mendeteksi kelaianan tulang rawan (kartilago), synovial dan subchondral bone. Sejauh ini USG terbukti sangat sensitif untuk mendeteksi kelainan jaringan lunak pada Osteoartritis lutut, proliferasi sinovial dan cairan sinovial. Posisi yang paling sensitif untuk mendeteksi cairan di sendi lutut pada fleksi 30 derajat. 51 Gambar 2.35. Teknik pemindaian USG untuk mendeteksi perubahan kartilago pada sendi lutut. Area femoral medial, lateral serta intercondylar (sulkus) diarahkan dari proksimal ke distal. Indikasi, kelebihan dan kelemahan USG dalam menilai Osteoartritis di lutut: a. Indikasi - Untuk menguatkan diagnosis klinis - Mendeteksi tulang rawan - Mendeteksi osteofit, erosi dan kelaianan kortikal lainnya. - Mengidentifikasi kelainan struktur - Sebagai alternatif untuk mendeteksi nyeri pada pasien dengan atau tanpa diagnosis (seperti: anserine bursitis dan iliotibial band syndrome). - Memantau perkembagan kerusakan struktur. - Mengevaluasi eksaserbasi rasa sakit. - Mendeteksi efusi sendi - Mendeteksi hipertrofi sinovial b. Kelebihan - Aman, tidak ada kontraindikasi - tidak ada paparan radiasi 52 - Non-invasive - Tersedia secara luas - Biaya operasional rendah - Peralatan portable (prosedur di samping tempat tidur) - Diterima baik oleh pasien - Sedikit memakan waktu - Dapat diulang bebrapa kali - Penilaian multiregional dan multistruktural - Penialain dinamis - Penilaian kontralateral mudah dilakukan. c. Kelemahan - Bergantung pada operator - Acoustic windows yang terbatas - Evaluasi parsial pada meniscus - Evaluasi parsial pada kartilago femoralis - Evaluasi terbatas pada ligamentum cruciatum - Tidak dapat memvisualisasikan sendi patelofemoral - Tidak sepenuhnya validasi pada OA lutut - Kurangnya standar dalam penetapan patologi pada OA.32 Perubahan awal pada tulang pada penderita OA ditandai dengan gambaran hyperechoic pada perlekatan kapsul sendi menuju kartilago margin tulang, yang akhirnya membentuk osteofit pada gambaran radiografi. Pada OA stadium lanjut osteofit dapat telihat jelas. Gambaran USG dalam penilaian osteofit pada sendi tibiofemoral lebih sensitif dibandingkan gambaran radiografi. Penilain derajat osteofit pada gambar 3: minimal (A), ringan (B), sedang (C) dan berat (D).34 53 Gambar 2.36. Gambaran longitudinal USG pada medial joint line. A, letak posisi probe. B, gambaran USG normal pada lutut menunjukkan distal femur (f), proksimal tibia (t), triangular outline pada meniscus medial (m) dan gambaran echo menunjukkan ligamentum kolateral medial (mcl). C, gambaran USG menunjukkan ekstruksi meniscus medial (m). D, gambaran USG pada lutut OA menunjukkan ekstruksi meniscus medial (m) dengan displacement ligamentum kolateral medial (anak panah) dan osteofit (*) yang jelas pada proksimal dan distal garis sendi.3 Gambar 2.37. Osteofit didefinisikan sebagai penonjolan tulang pada akhir kontur tulang normal atau pada margin sendi yang terlihat pada dua bidang tegak lurus dengan atau tampa baying akustik. Skala semi-kuantitatif sesuai dengan ukuran perkembangannya: (A) minimal (B) ringan (C) sedang (D) berat. 54 Gambar 2.38. Gambaran USG pada kartilago yang degeneratif derajat 0,1,2a,2b dan 3. Pada gambar 2.38 penentuan derajat gambaran USG pada kartilago: derajat 0 jika menunjukkan gambaran anekoik yang jelas diantara gambaran hiperekoik di anterior dan superior. Derajat 1 menunjukkan kehilangan hubungan antar tulang yang normal atau peningkatan ekogenitas tulang rawan. Derajat 2a ialah penambahan dari tanda yang sebelumnya, penipisan lokal (<50%) pada kartilago. Derajat 2b menunjukkan penipisan kartilago lebih dari 50% sampai kurang dari 100%. Derajat 3 mencakup 100% kehilangan jaringan kartilago. 55 III. Gambaran (OCT) Optical Coherence Tomography pada Osteoartritis Optical Coherence Tomograpy (OCT) adalah sebuah teknik pencitraan medis yang menangkap gambar secara relatif noninvasif beresolusi mikrometer dan kedalaman milimeter menyerupai biopsi optik serupa dengan histologi daya rendah namun tanpa biopsi. OCT adalah alat pencitraan volumetrik yang konsepnya serupa dengan Ultrasonografi (USG), namun menggunakan gelombang cahaya bukannya gelombang suara. Terdapat dua aspek yang membedakan OCT dan Ultrasonografi, yaitu:30 1. Ditandai dengan resolusi spasial yang lebih tinggi. Resolusi spasial adalah ukuran objek terkecil yang masih dapat disajikan, dibedakan dan dikenali pada citra. Pada OCT resolusi spasialnya adalah 2-10 mm, sedangkan pada USG 100-1000 mm. 2. Kedalaman pencitraan yang lebih kecil. Pada OCT kedalaman pencitraan 1- 2 mm dan pada USG 10-100 mm. Kedalaman penetrasinya cukup memadai namun biasanya gagal menembus tulng rawan tebal misalnya persendian femur pada manusia. Pada tahun 2010, Chu dkk. menunjukkan bahwa evaluasi awal tulang rawan berkorelasi dengan pengukuran Artroskopi dan T2 MRI, menjadikan OCT sebagai alat potensial yang kuat untuk diagnosis perubahan chondral awal. 31 Namun, seperti halnya modalitas lainnya, OCT memiliki keterbatasan, termasuk prosedur invasif yang diperlukan untuk secara langsung mengakses permukaan artikular dan ketergantungan berat pada penggunaan operator dan proses pasca gambar.31 56 Gambar 2.39. gambaran korelasi atroskopik (atas), optical coherence tomography (tengah), dan T2 mapping (bawah).31 Gambar 2.40. OCT-based articular surface evaluation. Topographical reconstruction of human articular cartilage ex vivo (A). The volumetric dataset to reconstruct this 8x8 mm macroscopically only slightly degraded, Outerbridge grade 1, specimen from the medial femoral condylus in 3D consists of 100 adjacent 2D OCT images. Note the essentially smooth articular surface around a focal lesion (arrow). Individual, in silico sliced 2D cross-sectional OCT images from this dataset representing 1 mm intervals (B, front-to-back). Smooth surfaces of early sections (B1 through B5) matching the first half of the in silico reconstructed tissue (A). Large, surfacing clefts (arrows; B6, B7) and a smaller sub-surface cleft (B8) corresponding to (peri)lesional cartilage damage in A.30 57 IV. Gambaran MRI (Magneti Imaging Resonane) pada osteoartritis 1. Definisi MRI adalah teknologi pencitraan non-invasif yang menghasilkan gambar anatomis rinci tiga dimensi tanpa menggunakan radiasi yang. Hal ini sering digunakan untuk mendeteksi penyakit, diagnosis, dan pemantauan pengobatan. Otak, sumsum tulang belakang dan saraf, serta otot, ligamen, dan tendon terlihat jauh lebih jelas dengan MRI dibandingkan dengan sinar-X dan CT Scan sehingga MRI sering digunakan untuk gambar cedera lutut dan bahu. Gambar 2.41. gambaran knee pada MRI 2. Faktor Resiko Meskipun MRI tidak memancarkan radiasi pengion yang ditemukan pada x-ray dan pencitraan CT, tetapi menggunakan medan magnet yang kuat. Medan magnet meluas melampaui mesin dan memberikan kekuatan yang sangat kuat pada benda- benda besi, beberapa baja, dan benda-benda magnet lainnya. Mampu melemparkan kursi roda. Saat melakukan pemindaian MRI, hal-hal berikut harus dipertimbangkan: 1) Orang dengan implan, terutama yang mengandung zat besi, - alat pacu jantung, stimulator saraf vagus, defibrilator kardioversi implan, perekam loop, pompa insulin, implan koklea, stimulator otak dalam, dan kapsul dari endoskopi kapsul seharusnya tidak memasuki mesin 58 MRI. 2) Agen kontras-pasien dengan gagal ginjal berat yang memerlukan dialisis dapat berisiko terkena penyakit serius yang disebut fibrosis sistemik nefrogenik yang mungkin terkait dengan penggunaan agen yang mengandung gadolinium tertentu, seperti gadodiamide dan lainlain. Meskipun hubungan kausal belum terbentuk, pedoman saat ini di Amerika Serikat menganjurkan agar pasien dialisis hanya menerima agen gadolinium bila penting. 3) Kehamilan - walaupun tidak ada efek yang telah ditunjukkan pada janin, disarankan agar MRI scan dihindari sebagai tindakan pencegahan terutama pada trimester pertama kehamilan, saat organ janin terbentuk dan agen kontras, jika digunakan, bisa masuk ke janin dan aliran darah. 3. Penerapan MRI OA Pada Sendi Osteoartritis saat ini didiagnosis dengan menggunakan temuan klinis dan radiografi. Dalam beberapa tahun terakhir penggunaan MRI pada Osteoartritis telah semakin banyak dipelajari. Pada OA, ketika terjadi kerusakan tulang rawan, terjadi pula perubahan pada jaringan di sekitar tulang rawan dan pada tulang subkondral. Gambaran T2 Weighted (T2W) MRI pada kasus yang telah terdiagnosis OA pre- radiografik menunjukkan adanya area yang terlihat hiperintens (terang) di tulang subkondral, yang disebut sebagai lesi sumsum tulang/bone marrow lesion/ BML. Gambar 2.42. Gambaran BML pada T2 Weighted MRI terlihat gambaran hiperintens pada tulang subkondral tibia 59 Gambar 2.43. Pemetaan T1-rho MRI yang dikode warna pada tulang rawan femoral posterior. (A) Pada orang sehat (B) Pada penderita OA dini. Nilai T1rho MRI sebesar 40.05 ± 11.43 milidetik pada orang sehat dan meningkat pada penderita OA (50.56 ± 19.26 milidetik). Gambar 2.44. Quantitative 3D MRI dari morfologi tulang rawan. (A) Gambaran MRI sagital dengan sekuens 3D volume reconstruction dari tulang rawan femoral. (C) Analisis area permukaan sendi melalui tehnik triangulasi. (D) Komputasi dari 3D thickness distribution. fat-suppressed gradient echo, dimana dilakukan segmentasi tulang rawan femoral. 60 Gambar 2.43. Pengukuran kuantitatif MRI terhadap sinovitis berupa synovial membrane volume enhancement analysis (SMVL, SMVI, SMVH) (B) Irisan aksial pasca injeksi kontras. (C) Membran sinovium dengan nilai ambang enhancement 45%. (D) Kecepatan enhancement dikalkulasi untuk tiap voxel dan dikategorikan sebagai: rendah (warna biru), intermediate (hijau), atau tinggi (merah). Gambar 2.45. Alur pendekatan diagnostik osteoartritis berdasarkan Perhimpunan Reumatologi Indonesia. 13 61 2.9 Pengobatan OA Tujuan pengobatan pada pasien OA adalah untuk mengurangi gejala dan mencegah terjadiya kotraktur atau atrofi otot. Terapi OA pada umumnya simptomatik, misalnya dengan pengendalian factor-faktor resiko, latihan intervensi, fisioterapi dan terapi farmakologis. Pada fase lanjut serig diperlukan pembedahan. Terapi non farmakologi terdiri dari edukasi, penurunan berat badan,terapi fisik dan terapi kerja. Pada edukasi, yang penting adalah menyakinkan pasien untuk dapat mandiri, tidak selalu tergantung pada orang lain. Walaupun OA tidak dapat disembuhkan, tetapi kulitas hidup pasien dapat ditingkatkan. Penurunan berat badan merupakan tindakan yang penting, terutama pada pasien obesitas, untuk megurangi beban pada sendi abg terserang OA dan meningkatkan kelincahan pasie waktu bergerak. Terapi fisik dan terapi kerja bertujuan agar penderita dapat melakukan aktivitas optimal dan tidak tergantung pada orang lain. Terapi ini terdiri dari pedinginan, pemanasan da latihan penggunaan alat bantu. Dalam terapi fisik dan kerja dianjurkan latihan yang bersifat penguatan otot, memperluas lingkup gerak sendi dan latihan aerobic. Terapi farmakologi, kebanyakan dokter merekomendasi penghilang rasa sakit jenis acetaminophen, karena memiliki efek samping yang lebih sedikit dibandingkan denga obat lain. Jika berlanjut, dokter mungkin merekomendasikan obat anti inflammatory (OAINS). Obat ini membantu merredakan nyeri dan bengkak. Jenis OAINS termasuk aspirin, ibuprofen dan naproxen. Namun OAINS dapat menyebabkan masalah lambung seperti ulkus dan pendarahan OAINS bekerja degan cara meghambat jalur siklogenase (COX) pada kaskade inflamasi. Terdapat 2 macam enzim COX, yaitu COX 1 (bersifat fisiologik, terdapat pada lambung) dan COX 2 ( berperan pada peruses inflamasi). Bagi penderita dengan OA yang sudah parah, operasi merupakan tindakan yang efektif. Walaupu operasi tidakan operatif dapat menghilangkan nyeri pada sendi OA , tetapi kadang kadag fungsi sendi tersebut tidak dapat diperbaiki secara adekuat, sehingga terapi fisik pre dan pasca operasi harus dipersiapkan degan baik. 62 2.10 Diangosa Banding 1. Atritis rheumatoid merupakan penyakit inflamasi kronis sistemik yang ditandai dengan pembengkakan dan nyeri sendi , serta destruksi membra synovial persendian. Hal ii terjadi akibat adana predisposisi genetic, terutama HLA-DR4 dan HLA-DR 1yang menimbulkan reaksi imunologi pada membrane sinovial 2. Gout atritis merupakan kumpulan suatu gejala yang timbul akibat adanya deposisi Kristal monosodium urat pada jaringan atau akibat supersaturasi asam urat di dalam cairan ekstraseluler. 3. Fibromyalgia merupakan nyeri pada tulang dan otot yang menjalar ke bagian dalam tubuh dari lokasi nyeri tersebut berasal. 4. Avascular Necrotik kematian jaringan tulang karena kuragnya suplai darah dan mengarah pada kerusakan sendi yang berdekatan dengan tulang yang terkena. 2.11 Komplikasi dan Pencegahan Komplikasi dapat terjadi apabila Osteoartritistidak ditangani dengan serius. Terdapat dua macam komplikasi yaitu: 1. Komplikasi kronis Komplikasi kronis berupa malfungsi tulang yang signifikan, yang terparah ialah terjadi kelumpuhan. 2. Komplikasi akut a. Osteonekrosis b. Bursitis 63 Osteoartritis dapat dicegah dengan beberapa langkah, antara lain: a. Menghindari setiap faktor risiko, misal mencegah obesitas b. Istirahat atau proteksi terhadap sendi yang terkena c. Olah raga yang tepat untuk membantu mempertahankan kesehatan tulang rawan, meningkatkan daya gerak sendi dan kekuatan otototot disekitarnya sehingga otot dapat menyerap benturan dengan lebih baik d. Menjaga berat badan agar senantiasa dalam kondisi seimbang e. Menjaga pola makan dan minum (diet) agar selalu baik dan seimbang sehingga pertumbuhan sendi dan tulang rawan sempurna dan normal f. Berdiri, berjalan, mengangkat barang harus pada posisi yang benar g. Senantiasa berhati-hati agar terhindar dari berbagai kecelakaan yang mengakibatkan sendi rusak h. Dianjurkan menggunakan kursi dengan sandaran keras, kasur yang tidak terlalu lembek dan tempat tidur yang dialas dengan papan 64 BAB III KESIMPULAN Sendi merupakan pertemuan antara dua atau beberapa tulang dari kerangka yang dihubungkan dengan kapsul sendi, jaringan ikat fibrosa, ligamen, tendon, fascia, maupun otot. Sendi dibagi menjadi synarthrosis (tidak memiliki ruang sendi) dan diarthrosis (memiliki ruang sendi). Osteoartitis (OA) merupakan suatu penyakit degeneratif yang mengakibatkan keseluruhan struktur dari sendi mengalami perubahan patologis. Seiring dengan meningkatnya usia harapan hidup, menurut WHO pada tahun 2025 populasi usia lanjut di Indonesia akan meningkat 414% dibanding tahun 1990. Di Indonesia prevalensi OA lutut yang tampak secara radiologis mencapai 15,5% pada pria dan 12,7% pada wanita yang berumur antara 40-60 tahun. Usia merupakan salah satu faktor risiko terjadinya OA dimana usia diatas 65 tahun, hanya 50% memberikan gambaran radiologis sesuai Osteoartritis, meskipun hanya 10% pria dan 18% wanita diantaranya yang memperlihatkan gejala klinis OA, dan sekitar 10% mengalami disabilitas karena OA. Osteoartritis merupakan hasil kombinasi antara degradasi rawan sendi, remodelling tulang dan inflamasi cairan sendi. Pada OA terjadi peningkatan degradasi dan penurunan sintesis rawan sendi. Hal ini dapat menyebabkan ketidakseimbangan rawan sendi, dan membuat produk hasil degradasi berakumulasi di sendi dan menghambat fungsi rawan sendi serta mengawali respon imun yang menyebabkan inflamasi sendi. Gejala khas yang muncul adalah nyeri yang melibatkan satu atau beberapa sendi mulai terjadi selama beraktivitas serta menghilang dengan beristirahat. Beberapa kasus yang khususnya melibatkan sendi interphalangeal (IP), pasien dapat merasakan perubahan bentuk, seperti ketinggian tulang, sebelum mengalami nyeri. Persendian yang paling sering terlibat termasuk IP distal, IP proksimal, karpal- metakarpal pertama, lutut, pinggul dan tulang belakang. Diagnosis osteoartritis biasanya didasarkan pada anamnesis yaitu riwayat penyakit, gambaran klinis dari pemeriksaan fisik dan hasil dari pemeriksaan radiologis. 65 Radiografi berguna terutama untuk penilaian struktur tulang sementara OCT digunakan untuk mengevaluasi tulang rawan artikular dan USG digunakan mengevaluasi ligamen dan sinovium. MRI memungkinkan visualisasi dari semua struktur intraartikular meskipun USG atau OCT mungkin prefensial dalam beberapa keadaan. Pada praktiknya, pencitraan sendi secara umum memberikan informasi tambahan daripada informasi diagnostik. Meskipun osteoartritis memiliki gambaran radiografi yang khas, namun radiografi juga digunakan untuk menentukan progresi struktur atau untuk menyingkirkan penyebab lain dari nyeri. Sebagai tambahan, tidak adanya temuan radiografi yang khas dari osteoartritis tidak menyingkirkan diagnosis, karena kartilago gambarannya radiolusen dan perubahan tulang dapat tidak muncul pada awal penyakit. 66 DAFTAR PUSTAKA 1. Clark, M. & Kumar, P. 2009, Kumar and Clark’s Clinical Medicine; musculosceloton; osteoarthritis, 4th edn, Saunders Elsevier, Spain, pp. 1145 2. Riset kesehatan dasar (Riskesdas) 2013, osteoarthritis, Kementerian Kesehatan RI, 3rd edn, Jakarta. 3. Litwic, A., Edwards, M., Dennison, E. and Cooper, C. (2013). Epidemiology and burden of osteoarthritis. British Medical Bulletin, 105(1), pp.185-199. 4. Imayati K. Laporan Kasus Osteoartritis. Bagian Ilmu Penyakit Dalam. Denpasar : Fakultas Kedokteran Uversitas Udayana Denpasar; 2011. 5. Arissa MI. Pola Distribusi Kasus Osteoartritis di RSU Doker Soedarso Pontianak Periode 1 Januari 2008-31 Desember 2009. Pontianak: Fakultas Kedokteran Universitas Tanjungpura Pontianak; 2012. 6. Setiati S., Alwi I., Sudoyo AW, dkk. Buku Ajar Ilmu Penyakit Dalam. Jakarta : InternaPublishing; 2014. 7. Leung G., Rainsford K., Kean W. Osteoartritisof the hand I aetiology and pathogenesis, risk factors, investigation and diagnosis. Journal of Pharmacy and Pharmacology. 2013;66(3)339-346. 8. Jahr H, Brill N, Nebelung S. Detecting early stage Osteoartritisby optical coherence tomography. Biomarkers. 2015;20(8)590-596. 9. Chu CR, Williams A, Tolliver D, Kwoh CK, Bruno S 3rd, Irrgang JJ. Clinical optical coherence tomography of early articular cartilage degeneration in patients with degenerative meniscal tears. Arthritis Rheum. 2010;62:1412–20. 10. Amin LZ. Osteoartritis. 2015;28(2):53–8. 11. Brandth KD. Harrison’s Rheumatology. Philadelphia: The McGraw Hill Company Inc; 2014. 1886-1891 hal. 12. Romans B, Jorge Osteoartritisassociated A, Castaneda, with estrogen Santos, Largo, deficiency. Raquel, Arthritis Res et al. Ther. 67 2009;11(5):1–14. 13. IRA. Diagnosis dan Penatalaksanaan Osteoartritis. 2014. 14. Pratiwi AI. Diagnosis and treatment osteoarthritis. 2015;4:10–7. 15. MUSLIHAH YM. GAMBARAN OSTEOARTRITIS GENU PADA PASIEN DI RSUP FATMAWATI JAKARTA TAHUN 2012 - 2013. Jakarta; 2014. 16. National Institute for Health and Clinical Exellence (NICE). Commisioning Guide : Painful Osteoartritisof the Knee. R Coll Surg Engl. 2013;1–18. 17. Lange. BASIC RADIOLOGY. Chen MYM, Carolina N, Pope TL, Science R, Carolina S, Ott DJ, editor. Mc Graw Hill Companies; 2011. 1 hal. 18. Staf Pengajar Subdivisi Radiodiagnostik Radiologi FK UI. Radiologi Diagnostik. Ekayuda I, editor. Jakarta: Badan Penerbit FK UI; 2011. 15-22 hal. 19. Fadhilah RN. Studi penggunaan obat pada pasien osteoarthritis. 2016;26–32. 20. Soeroso, Juwono, Isbagio, Harry, Kalim. Buku Ajar Ilmu Penyakit Dalam. 6 ed. Jakarta: Internal Publishing; 2014. 3197-3209 hal. 21. Kellgren J, Lawrence J. Radiologic Assessment of Osteoarthritis. Ann Rheum Dis. 1957;4:494–502. 22. Abramson, Attur. Developments in the Scientific Understanding of Osteoartrithis. Arthritis Res Ther. 2009;11(3). 23. Guermazi, Hayashi D, Crema, Roemer. Current Trends in OsteoartritisImaging – An Update from a Radiological Viewpoint. Eur Musculoskelet Rev. 2010;5(1):30–5. 24. Hunter, Zhang, Goggins NJ, Amin, LaValley. Increase in Bone Marrow Lesions Associated with Cartilage Loss. A Longitud Magn Reson Imaging Study Knee Osteoarthr. 2006;54:1529–35. 68 25. Mazzuca, Brandt, Buckwalter. Detection of Radiographic Joint Space Narrowing in Subjects With Knee Osteoarthritis. Longitud Comp Metatarsophalangeal Semiflexed Anteroposterior Views. 2003;48(2):385–90. 26. Vignon. Radiographic Issues in Imaging the Progression of Hip and Knee Osteoarthritis. J Rheumatol. 2004;70. 27. Piperno, Conrozier, MP HLG, Bochu, Mathieu, Vignon. Quantitative Evaluation of Joint Space Width in Femorotibial Osteoarthritis. Comp Three Radiogr Views. 1998;6:252–9. 28. Terjesen T, Gunderson RB. Radiographic evaluation of Osteoartritisof the hip. 2012;83(2):185–9. 29. Stachowiak GW, Wolski M, Woloszynski T, Podsiadlo P. Detection and prediction of Osteoartritisin knee and hand joints based on the X-ray image analysis. Biosurface and Biotribology [Internet]. 2016;2(4):162–72. Tersedia pada: http://dx.doi.org/10.1016/j.bsbt.2016.11.004 30. American College of Rheumatology Subcommittee. OsteoartritisGuidelines. Arthritis Rheum. 2000;43(9):1905–15,2000. 31. Pineda, C. Diaz-Hernandez, C. Pena, A., 2011, The Place of Ultrasonography in knee joint osteoarthritis: an update. Future Medicine. Hal.635-642. 32. Oo, W. M., Bo M. T., 2016, Role of Ultrasonogrphy in Knee Osteoarthritis. Journal of Clinical Rheumatology; 22. Hal. 324-329. 33. Pineda, C. Diaz-Hernandez, C. Pena, A., 2011, The Place of Ultrasonography in knee joint osteoarthritis: an update. Future Medicine. Hal.635-642.