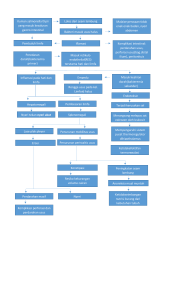
LAPORAN PENDAHULUAN “CVA HEMORRAGE” DI RUANG UNIT STROKE RST dr. SOEPRAOEN MALANG Disusun untuk memenuhi Tugas Departemen Medikal Disusun Oleh : TRI RAHAYU ZULFIKRIYAH 160070301111032 Kelompok 22 PROGRAM PROFESI NERS JURUSAN ILMU KEPERAWATAN FAKULTAS KEDOKTERAN UNIVERSITAS BRAWIJAYA MALANG 2017 LAPORAN PENDAHULUAN CEREBROVASCULAR ACCIDENT SUBARACHNOID HEMORRHAGE (CVA-SAH) I. ANATOMI FISIOLOGI SISTEM PERSYARAFAN Sistem saraf merupakan salah satu organ yang berfungsi untuk menyelenggarakan kerjasama yang rapi dalam organisasi dan koordinasi kegiatan tubuh. Dengan pertolongan saraf dapat kita mengisap suatu rangsangan dari luar pengendalian pekerja otot. Sistem saraf manusia mempunyai struktur yang kompleks dengan berbagai fungsi yang berbeda dan saling mempunyai. Satu fungsi saraf terganggu secara fisiologi akan berpengaruh terhadap fungsi tubuh yang lain. Jaringan saraf tersusun atas neuron (sel saraf) dan neuroglia (sel pendukung). Kedua jenis sel tersebut terintegrasi satu sama lain sehingga bersama-sama berfungsi sebagai suatu unit. 1. Neuron Neuron adalah jaringan dasar sistem saraf dan unit fungsional sel saraf dengan bentuk yang berbeda-beda, berfungsi sebagai penerus stimulus atau respon. Struktur neuron dibagi menjadi 3 yaitu dendrit, badan sel dan axon (Tarwoto, 2007) 2. Neuroglia dan Meilin Neuroglia adalah jenis khusus jaringan penyokong, hanya terdapat pada sistem saraf yang mengokong neuron. Meilin merupakan axon di lapisi / diselubungi oleh lapisan tipis lapid – protein. Sistem saraf tersusun atas sistem saraf pusat dan sistem saraf perifer. Sebagai berikut: Sistem saraf pusat (central nervus sistem) Sistem saraf pusat (SSP) tediri dari otak dan medula spinalis. Otak merupakan suatu alat tubuh yang sangat penting karena merupakan suatu komputer dari semua alat tubuh, bagian dari saraf sentral yang terletak di dalam rongga tongkorak (kranium) yang di bungkus oleh selaput otak yang kuat, berat otak manusia sekitar 1400 gram dan tersusun oleh kurang lebih 100 triliun neuron. Otak terdiri dari otak besar (cerebrum) otak kecil (cerebelum) dan batang otak (brainstem). a. Otak besar (cerebrum) Otak besar merupakan bagian yang terluas dan terbesar dari otak berbentuk telur, mengisi penuh bagian depan atas rongga tengkorak. Sebelum terdiri dari dan hamisfer serebri terdiri dari lobus frontal, lobus temporal, lobus parietal, dan lobus oksipital. 1) Lobus frontal Lobus frontal berpengaruh terdapat perilaku, kalau ada gangguan perilaku, misalnya orang gila agresif, suka merusak, perilakunya terganggu, maka masalahnya terdapat di daerah frontal. Antara lobus kanan dan kiri terdapat perbedaan, frontal kiri lebih cenderung bersikap agresif sedang yang kanan : perilakunya cenderung diam. Lobus yang letaknya dibagian dahi depan ini juga merupakan pusat bicara, terutama yang sebelah kiri. Manusia bisa berbicara dengan lancar, mengungkapkan pikirannya melalui perkataan karena di atur oleh otak frontal. 2) Lobus temporal Lobus temporal bertanggung jawab soal ingatan. Bagian ini juga berperan sebagai pusat bahasa tetapi bukan untuk bicara sebagaimana yang dilakukan dalam hal pengertian bahasa (reseptik). Dengan bantuan lobus yang terletak di samping kepala ini orang bisa mengerti apa yang dibicarakan orang lain. Jadi apa yang di terima melalui pendengaran akan di artikan oleh temporal kiri. Hal ini terutama untuk mempelajari bahasa verbal (yang di dengar dan baca). 3) Lobus parietal Lobus parietal menginginkan manusia dapat merasakan sesuatu melalui indera perasa. Lobus yang di letaknya dibagian tengah di permukaan korteks ini akan menerjemahkan apa yang dirasakan itu. Pembagian kerjanya berseberangan, artinya bagian kiri lobus parietal akan mengatur indera perasa tubuh bagian kanan, semisal tangan kanan, atau kaki kanan. Sedangkan bagian kanan lobus akan mengatur indera perasa tubuh bagian kiri. 4) Lobus oksipital Lobus oksipital merupakan pusat penglihatan. Di sini manusia mengerti apa yang di lihat karena telah di proses atau di interpretasi. Kalau lobus yang letaknya di belakang ini terganggu maka akan ada gangguan juga dalam interpretasi hasil penglihatan oleh mata, jadi manusia itu dapat melihat tapi tidak tahu apa yang dilihat. Kemampuan mengenali benda yang dilihat terganggu. Semua input yang melalui penglihatan itu akan masuk melalui mata, diteruskan ke otak bagian belakang, dari sana akan di interpretasi atau diproses, dianalisa, sehingga kemudian manusia bersangkutan akan apa yang di lihat. Di perbatasan di antara lobus temporal, lobus parietal, dan lobus oksipital ada bagian yang berfungsi sebagai pusat baca tulis. b. Otak kecil (cerebellum) Cerebellum terletak di dalam fosa krani posterior dan di tutupi oleh durameter yang menyerupai atau tenda yaitu tentorium, yang memisahkannya dari bagian posterior serebrum. Otak kecil berfungsi mengontrol keseimbangan (misalnya berjalan), dan melakukan gerakan yang terkoordinir terutama untuk aktivitas motorik. Seluruh aktivitas motorik manusia di koordinasi oleh otak kecil. Dengan kata lain, dialah yang berjasa sehingga manusia dapat melakukan gerakan-gerakan yang lancar, terkoordinasi, serasi dan selaras. Sekarang otak juga berperan (walau tidak terlalu dominan) dalam mengontrol fungsi berpikir, dan juga dalam pengendalian emosi. Sedangkan batang otak berfungsi menyalurkan informasi ke atau dari otak. Gangguan terjadi jika arus informasi ini terganggu. c. Batang otak (brainstem) Batang otak terdiri dari diensefalon, mesensefalon, pons varoli, dan melalui oblongata. Diensefalon terdiri dari epitalamus, talamus dan hipotalamus. d. Medula Spinalis Medula spinalis merupakan korda jaringan saraf yang terletak dalam kolumna vertebra dan memanjang dari medula batang otak sampai ke area vertebra lumbal pertama. Sebanyak 31 pasang saraf spinal berasal dari segmen yang berbeda dari spinal cord. Sebanyak 8 pasang dari cervical, 12 pasang bagian thoracal, 5 pasang lumbal, 5 pasang sacral dan 1 pasang bagian koksigeal. Susunan Saraf Perifer Di dalam kepala ada 2 saraf kranial, beberapa diantaranya adalah serabut campuran gabungan saraf motorik dan saraf sensorik tetapi ada yang terdiri dari saraf motorik saja atau hanya sensorik saja. (Tarwoto, 2007 : 27) a. Susunan saraf otonom Dinamakan otonom, karena aktivitasnya tidak di kontrol oleh kehendak. Menurut fungsinya susunan saraf otonom terdiri dari 2 bagian, yaitu : 1) Sistem saraf simpatis Saraf simpatis distimulasi oleh emosi, seperti rasa takut, marah, gembira. Sistem saraf ini membantu tubuh berespon terhadap emosi dengan memberikan otot suplai darah yang kaya dengan O2. 2) Sistem saraf parasimpatis Sistem saraf parasimpatis mempunyai pengaruh yang bertolak belakang dengan saraf simpatis yaitu menstimulasi sistem pencernaan dan merangsang keluaran asam lambung dan aktivitas peristaltik. b. Pembuluh Darah Otak Suplay darah ke otak bersifat konstan, untuk kebutuhan normal otak seperti nutrisi dan metabolisme. Hampir 1/3 kardiak output dan 20% oksigen di pergunakan untuk otak. Otak memerlukan suplai kira-kira 750 ml/menit. Kekurangan suplai darah keotak akan menimbulkan kerusakan jaringan otak yang menetap. Otak secara umum di perdarahi oleh dua arteri yaitu arteri vertebra dan arteri karotis interna. Kedua arteri ini membentuk jaringan pembuluh darah kolateral yang disebut Circle Willis. Arteri vertebra memenuhi kebutuhan darah otak bagian posterior, diencefalon, batang otak, serebelum dan oksipital. Arteri karotis bagian internal untuk memenuhi sebagian besar hemisfer kecuali oksipital, basal ganglia dan 2/3 diatas encephalon. Barier darah otak adalah sekat yang sangat selektif terhadap keadaan lingkungan internal di otak dan berfungsi sebagai pengatur substansi, yang masuk dari ruang ekstrasel otak. Sawar otak secara fisilogi membantu mempertahankan dan menjaga keseimbangan konsentrasi ion di lingkungan otak. Ia sangat peka terhadap air, CO2, O2 dan substansi larutan lemak seperti alkohol dan molekulmolekul kecil dan selektif terhadap obat-obatan tertentu, racun, plasma protein dan molekul-molekul besar. Meningea terdiri daripada tiga lapisan membran penghubung yang memproteksi otak dan medulla spinalis. Dura mater adalah membran yang paling superfisial dan tebal. Dura mater meliputi falx serebri, tentorium serebelli dan falx serebelli. Dura mater membantu memfiksasi otak di dalam tulang kepala. Membran meningea seterusnya adalah sangat tipis yang dinamakan arakhnoid mater. Ruang antara membran ini dengan dura mater dinamakan ruang subdural dan mempunyai sangat sedikit cairan serosa. Lapisan meningea yang ketiga adalah pia mater yang melapisi permukaan otak. Antara arakhnoid mater dan pia mater mempunyai ruang subarakhnoid di mana terdapat banyak pembuluh darah dan dipenuhi dengan cairan serebrospinal. Gambar 1: membran meningea pada permukaan otak. (dikutip dari kepustakaan:6) Walaupun berat otak adalah 2% daripada jumlah total berat badan namun otak menerima 15 hingga 20% darah yang dipompa oleh jantung. Darah tiba di otak melalui arteri karotis interna dan arteri vertebralis. Arteri vertebralis bergabung membentuk arteri basilaris yang berada pada ventral batang otak. Arteri basilaris dan arteri karotis interna membentuk sirkulus Willisi. Cabang-cabang dari sirkulus Willisi dan dari arteri basilaris mensuplai darah ke otak. Kortex serebri pada otak kiri dan kanan disuplai dengan darah oleh tiga cabang arteri dari sirkulus Willisi; arteri serebri anterior, arteri serebri media dan arteri serebri posterior. Arteri serebri media mensuplai darah pada permukaan lateral otak. Arteri serebri anterior mensuplai darah pada bagian medial lobus parietalis dan frontalis. Arteri serebri posterior mensuplai darah pada lobus occipital dan permukaan medial lobus temporal. Arteri serebri dan cabangnya terletak dalam ruang subarakhnoid. Cabang arteri meninggalkan ruang subarakhnoid dan memasuki pia mater. Cabang prekapiler meninggalkan pia mater dan memasuki otak. Arteri di dalam otak membentuk kapiler. Gambar 2: arteri-arteri intrakranial. (dikutip dari kepustakaan:6) II. DEFINISI Stroke atau penyakit serebrovaskular mengacu pada setiap gangguan neurologik mendadak yang terjadi akibat pembatasan atau terhentinya aliran darah melalui system suplai arteri otak.( Sylvia A. Price, 2006 ). Menurut American Association of Neuroscience Nurses (AANN) pada tahun 2009 mendefinisikan subarakhnoid hemorrhage (SAH) adalah stroke perdarahan dimana darah dari pembuluh darah memasuki ruang subarachnoid yaitu ruang di antara lapisan dalam (Pia mater) dan lapisan tengah (arachnoid mater) dari jaringan selaput otak (meninges). Penyebab paling umum adalah pecahnya tonjolan (aneurisma) dalam arteri basal otak atau pada sirkulasi willisii. Perdarahan subarachnoid adalah keadaan terdapatnya darah atau masuknya darah ke dalam ruang subarachnoid. Perdarahan subarachnoid terjadi sebagai akibat kebocoran nontraumatik atau ruptur aneurisma kongenital pada circulus anterior cerebralis atau yang lebih jarang akibat arteriovenosa. Gejala timbul dengan onset mendadak antara lain nyeri kepala hebat, kaku pada leher, dan kehilangan kesadaran. Perdarahan subarachnoid adalah perdarahan tiba – tiba ke dalam rongga diantara otak dan selaput otak ( rongga subarachnoid ). Perdarahan subarachnoid merupakan penemuan yang sering pada trauma kepala akibat dari yang paling sering adalah robeknya pembuluh darah leptomeningeal pada vertex dimana terjadi pergerakan otak yang besar sebagai dampak , atau pada sedikit kasus, akibat rupturnya pembuluh darah serebral major ( Sitorus, SistemVentrikel dan Liquor Cerebrospinal ). II. EPIDEMIOLOGI Stroke perdarahan subarachnoid memiliki kasus yang signifikan di seluruh dunia, menyebabkan kecacatan dan kematian. Terjadi sekitar 5-15% dari kejadian seluruh kejadian stroke. Perdarahan Subarachnoid biasanya didapatkan pada usia dewasa muda baik pada laki-laki maupun perempuan. Insidens perdarahan subarachnoid meningkat seiring umur dan lebih tinggi pada wanita daripada laki-laki. Populasi yang terkena kasus perdarahan subarachnoid bervariasi dari 6 ke 16 kasus per 100.000, dengan jumlah kasus tertinggi di laporkan di Finlandia dan Jepang. Selama kehamilan, resiko untuk terjadinya rupture malformasi arteriovenous meningkat, terutama pada trimester ketiga kehamilan. III. ETIOLOGI Dewanto et all meliputi: (2009) menyebutkan bahwa etiologi perdarahan subarakhnoid 1. Ruptur aneurisma sakular (70-75%) 2. Ruptur aneurisma fusiform 3. Ruptur aneurisma mikotik 4. Kelainan darah: diskrasia darah, penggunaan antikoagulan, dan gangguan pembekuan darah 5. Infeksi 6. Neoplasma 7. Trauma 8. Aneurisma pecah ( 50% ), aneurisma yang pecah ini berasal dari pembuluh darah sirkulasi Willisi dan cabang – cabangnya yang terdapat di luar parenkim otak ( Juwono, 1993 ) 9. Pecahnya Malformasi Arterio Venosa ( MAV ) ( 5% ), terjadi kebocoran arteri venosa secara nontraumatik pada sirkulasi arteri serebral. 10. Kelemahan pembuluh darah akibat infeksi, misalnya emboli septik dari endokarditis infektif ( aneurisma mikotik ) 11. Gangguan lain yang mempengaruhi vessels 12. Gangguan pembuluh darah pada sum- sum tulang belakang dan berbagai jenis tumor IV. FAKTOR RISIKO Beberapa faktor risiko yang dihubungkan dengan risiko tinggi aneurisma SAH menurut Feigin et al. (2005) dan Teunissen et al. (1996) dalam Lemonick (2010) meliputi: Riwayat keluarga dengan aneurisma intrakranial Hipertensi Merokok Atherosklerosis Kontrasepsi oral Usia lanjut Jenis kelamin Pecandu alkohol berat Faktor resiko untuk terjadinya stroke dapat diklasifikasikan berdasarkan kemungkinannya untuk dimodifikasi atau tidak (nonmodifiable, modifiable, atau potentially modifiable) dan bukti yang kuat (well documented atau less well documented) (Goldstein,2006). 1. Non modifiable risk factors : a. Usia b. Jenis kelamin c. Berat badan lahir rendah d. Ras/etnis e. genetik 2. Modifiable risk factors a. Well-documented and modifiable risk factors 1. Hipertensi 2. Paparan asap rokok 3. Diabetes 4. Atrial fibrilasi dan beberapa kondisi jantung tertentu 5. Dislipidemia 6. Stenosis arteri karotis 7. Sickle cell disease 8. Terapi hormonal pasca menopause 9. Diet yang buruk 10. Inaktivitas fisik 11. Obesitas b. Less well-documented and modifiable risk factors 1. Sindroma metabolik 2. Penyalahgunaan alkohol 3. Penggunaan kontrasepsi oral 4. Sleep-disordered breathing 5. Nyeri kepala migren 6. Hiperhomosisteinemia 7. Peningkatan lipoprotein (a) 8. Peningkatan lipoprotein-associated phospholipase 9. Hypercoagulability 10. Inflamasi 11. Infeksi V. PATOFISIOLOGI CVA subarakhnoid hemorrhage (SAH) sebagian besar disebabkan oleh rupturnya aneurisma serebral. Segera setelah perdarahan, rongga subarakhnoid dipenuhi dengan eritrosit di CSF. Eritrosit ini mengikuti salah satu dari beberapa jalan kecil di otak. Beberapa eritrosit akan berikatan menjadi bekuan pada area perdarahan. Sebagian besar eritrosit akan berikatan dengan arachnoid villi dan trabekulae. Akibatnya, otak akan mengalami edema. Eritrosit juga berpindah dari ruang subarakhnoid melalui fagositosis. Proses ini terjadi dalam 24 jam setelah perdarahan. Makrofag CSF, muncul dari sel mesotelial arakhnoid atau memasuki ruang subarakhnoid melalui pembuluh meningeal, dapat secara langsung memecah eritrosit di CSF atau merubahnya menjadi bekuan darah (Hayman et al., 1989). Keadaan ini menyebabkan aliran darah ke otak menjadi berkurang, sehingga menyebabkan terjadinya iskemi pada jaringan otak dan lama-lama akan menyebabkan terjadinya infark serebri. Selanjutnya, jaringan otak yang mengalami iskemi/ infark akan menyebabkan gangguan/ kerusakan pada sistem saraf. Pada pasien dengan SAH yang masih hidup, sering mengalami kelumpuhan pada saraf kranial kiri, paralisis, aphasia, kerusakan kognitif, kelainan perilaku, dan gangguan psikiatrik (Bellebaum et al., 2004 dalam American Association of Neuroscience Nurses, 2009). VI. MANIFESTASI KLINIS Menurut Hunt dan Hess (1968) dalam Dewanto G, et al. 2009, gejala CVA SAH dapat dilihat dari derajat nya, yaitu: Derajat GCS 1 15 Gejala Asimtomatik atau nyeri kepala minimal serta kaku kuduk ringan. 2 15 Nyeri kepala moderat sampai berat, kaku kuduk, defisit neurologis tidak ada (selain parese saraf otak). 3 13-14 Kesadaran menurun (drowsiness) atau defisit neurologis fokal. 4 8-12 Stupor, hemiparesis moderate sampai berat, permulaan desebrasi, gangguan vegetatif. 5 3-7 Koma berat, deserebrasi. Pasien dengan perdarahan sub arachnoid didapatkan gejala klinis Nyeri kepala mendadak, adanya tanda rangsang meningeal (mual, muntah, fotofobia/intoleransi cahaya, kaku kuduk), penurunan kesadaran, serangan epileptik, defisit neurologis fokal (disfasia, hemiparesis, hemihipestesia (berkurangnya ketajaman sensasi pada satu sisi tubuh) . Kesadaran sering terganggu dan sangat bervariasi. Ada gejala/tanda rangsangan meningeal. Edema papil dapat terjadi bila ada perdarahan sub arachnoid karena pecahnya aneurisma pada arteri (Dewanto et al., 2009). Onset dari gejalanya biasanya tiba-tiba perjalanan penyakit perdarahan subarochnoid yang khas dimulai dengan sakit kepala yang sangat hebat (berbeda dengan sakit kepala biasa), onset biasanya 1-2 detik hingga 1 menit dan sakit kepalanya sedemikian rupa sehingga mengganggu aktivitas yang dilaksanakan oleh penderita. Sakit kepala makin progresif, kemudian diikuti nyeri dan kekakuan pada leher, mual muntah sering dijumpai perubahan kesadaran (50%) kesadaran hilang umumnya 1-2 jam, kejang sering dijumpai pada fase akut (sekitar 10-15%) perdarahan subarochnoid sering diakibatkan oleh arterivena malformasi. Umumnya onset saat melakukan aktivitas 24-36 jam setelah onset dapat timbul febris yang menetap selama beberapa hari. Stroke mengakibatkan terjadinya gejala-gejala neurologis fokal maupun global. Gejala neurologis merupakan gejala yang muncul akibat gangguan di daerah yang terlokalisir dan dapat didentifikasi. Gejala neurologis fokal meliputi gangguan motorik, gangguan berbicara, gangguan sensorik, gangguan visual, gangguan vestibular, dan gangguan kognitif (Gofir, 2009). Menurut Hudak dan Gallo dalam bukunya Keperawatan Kritis: Pendekatan Holistik terdapat manifestasi akibat stroke, yaitu: a. Defisit Motorik Hemiparese, hemiplegia Distria (kerusakan otot-otot bicara) Disfagia (kerusakn otot-otot menelan) b. Defisit Sensori Defisit visual (umum karena jaras visual terpotong sebagian besar pada hemisfer serebri) ̵ Hemianopsia homonimosa (kehilangan pandangan pada setengah bidang pandang pada sisi yang sama) ̵ Diplopia (penglihatan ganda) ̵ Penurunan ketajaman penglihatan Tidak memberikan atau hilangnya respon terhadap sensasi superfisial (sentuhan, nyeri, tekanan, panas dan dingin) Tidak memberikan atau hilangnya respon terhadap proprioresepsi (pengetahuan tentang posisi bagian tubuh) c. Defisit Perseptual (Gangguan dalam merasakan dengan tepat dan menginterpretasi diri dan/atau lingkungan) Gangguan skem/maksud tubuh (amnesia atau menyangkal terhadap ekstremitas yang mengalami paralise; kelainan unilateral) Disorientasi (waktu, tempat, orang) Apraksia (kehilangan kemampuan untuk menggunakan obyek-obyek dengan tepat) Agnosia (ketidakmampuan untuk mengidentifikasi lingkungan melalui indera) Kelainan dalam menemukan letak obyek dalam ruang, memperkirakan ukurannya dan menilai jauhnya Kerusakan memori untuk mengingat letak spasial obyek atau tempat Disorientasi kanan kiri d. Defisit Bahasa/Komunikasi Afasia ekspresif (kesulitan dalam mengubah suara menjadi pola-pola bicara yang dapat difahami) - dapat berbicara dengan menggunakan respons satu kata Afasia reseptif (kerusakan kelengkapan kata yang diucapkan - mampu untuk berbicara, tetapi menggunakan kata-kata dengan tidak tepat dan tidak sadar tentang kesalahan ini) Afasia global (kombinasi afasia ekspresif dan reseptif) – tidak mampu berkomunikasi pada setiap tingkat Aleksia (ketidakmampuan untuk mengerti kata yang dituliskan) Agrafasia (ketidakmampuan untuk mengekspresikan ide-ide dalam tulisan) a. Defisit Intelektual Kehilangan memori Rentang perhatian singkat Peningkatan distraktibilitas (mudah buyar) Penilaian buruk Ketidakmampuan untuk mentransfer pembelajaran dari satu situasi ke situasi yang lain Ketidakmampuan untuk menghitung, memberi alasan atau berpikir secara abstrak b. Disfungsi Aktivitas Mental dan Psikologis Labilitas emosional (menunjukkan reaksi dengan mudah atau tidak tepat) Kehilangan kontrol diri dan hambatan sosial Penurunan toleransi terhadap stres Ketakutan, permusuhan, frustasi, marah Kekacauan mental dan keputusasaan Menarik diri, isolasi Depresi c. Gangguan Eliminasi (Kandung kemih dan usus) Lesi unilateral karena stroke mengakibatkans sensasi dan kontrol partial kandung kemin, sehingga klien sering mengalami berkemih, dorongan dan inkontinensia urine. Jika lesi stroke ada pada batang otak, maka akan terjadi kerusakan lateral yang mengakibatkan neuron motorik bagian atas kandung kemih dengan kehilangan semua kontrol miksi Kemungkinan untuk memulihkan fungsi normal kandung kemih sangat baik Kerusakan fungsi usus akibat dari penurunan tingkat kesadaran, dehidrasi dan imobilitas Konstipasi dann pengerasan feses d. Gangguan Kesadaran Menurut Batticaca Fransisca (2008), menjelaskan bahwa gejala klinis pada stroke tergantung pada jenis stroke, antara lain: 1. Gejala Klinis pada stroke hemoragik 1) Defisit neurologis mendadak didahului dengan gejala prodromal yang terjadi pada saat istirahat atau bangun tidur. 2) Kadang tidak terjadi penurunana kesadaran. 3) Terjadi terutama pada usia >50 tahun. 4) Gejala neurologis yang timbul bergantung pada berat ringannya gangguan pembuluh darah dan lokasinya. 2. Gejala klinis stroke akut 1) Kelumpuhan wajah atau anggota badan (biasanya hemiparesis) yang timbul medadak. 2) Gejala sensibilitas pada satu anggota badan (gangguan hemisensorik). 3) Perubahan mendadak pada satus mental (konfusi, delirium, latergi, stupor, dan koma). 4) Afasia (tidak lancar atau tidak dapat berbicara) 5) Disatria (bicara pelo atau cedal). 6) Ataksia (tungkai atau anggota badan tidak tepat pada sasaran). Vertigo (mual, muntah atau nyeri kepala). VII. PEMERIKSAAN PENUNJANG a. Pemeriksaan Radiologis CT Scan Hasil yang di dapatkan menunjukkan bahwa darah SAH pada CT Scan tanpa bentuk berarti pada ruang subarakhnoid disekitar otak, kemudian membentuk sesuatu yang secara normal berwarna gelap muncul menjadi putih. Efek ini secara khas muncul sebagai bentuk bintang putih pada pusat otak seperti gambar berikut ini. Sedangkan lokasi darah pada umumnya terdapat di basal cisterns, fisura sylvian, atau fisura interhemisper yang mengindikasikan ruptur saccular aneurysma. Darah berada di atas konfeksitas atau dalam parenkim superfisial otak sering mengindikasikan arteriovenous malformation atau mycotic aneurysm rupture (AANN, 2009). Sensitivitas menurun seiring dengan waktu onset dan dengan resolusi scanner yang lebih tua. Pada satu studi yang dipublikasikan New England Journal of Medicine, CT scan yang berkualitas baik mengungkapkan PSA pada 100% kasus dalam 12 jam onset dan 93% dalam 24 jam onset. Studi tradisional lainnya melaporkan sensitivitas 90-95% dalam 24 jam onset perdarahan, 80% dalam 3 hari, dan 50% dalam 1 minggu. CT scan juga dapat mendeteksi perdarahan intraserebral, pengaruh massa, dan hidrosefalus. CT scan negatif palsu dapat dihasilkan dari anemia berat atau PSA volume kecil. Distribusi PSA dapat menyediakan informasi tentang lokasi aneurisma dan prognosis. Perdarahan intraparenkim dapat muncul dengan aneurisma arteri komunikan media dan arteri komunikan posterior. Perdarahan intrahemisfer dan intraventrikular dapat muncul dengan aneurisma arteri komunis posterior. Hasil akhir menjadi buruk pada pasien dengan bekuan luas pada cisterna basalis dibandingkan mereka dengan perdarahan tipis yang difus. Pungsi lumbar Hasilnya menunjukkan bahwa terdapat xanthochromia (CSF berwarna kuning yang disebabkan oleh rusaknya hemoglobin) dimana sensitivitas pemeriksaan ini lebih besar dari 99% (AANN, 2009). Punksi lumbal diindikasikan jika pasien memiliki kemungkinan PSA dan temuan CT-scan negatif. Melakukan CT scan sebelum punksi lumbal untuk menyingkirkan efek massa intrakranial penting atau perdarahan intrakranial yang nyata. Punksi lumbal bisa jadi negatif jika dilakukan kurang dari 2 jam setelah perdarahan; punksi lumbal paling sensitif pada 12 jam setelah onset gejala. Sel darah merah pada cairan serebrospinal meningkat secara konsisten dalam 2 contoh tabung pada PSA, dimana jumlah sel darah merah pada trauma punksi secara teknis menurun seiring berjalannya waktu. Xanthochromia (supernatan cairan serebrospinal kuning-merah muda) biasanya terlihat 12 jam setelah onset perdarahan; idealnya diukur secara spektrografis walaupun banyak laboratorium bersandar pada inspeksi visual. Temuan punksi lumbal disangka positif pada 5-15% dari seluruh gambaran PSA yang tidak jelas pada CT-scan. Angka ini mungkin tidak lagi valid dengan kehadiran generasi baru CT scan. Tabel retrospektif kecil akhir-akhir ini meninjau ulang tentang pasien pada bagian emergensi yang mengalami generasi kelima CT-scan dan punksi lumbal; menunjukkan tidak ada pasien dengan lumbal punksi positif dan CT scan negatif. CTA (computed tomography angiography) dilakukan jika diagnosis SAH telah dikonfirmasi dengan CT Scan atau LP. Rotgen toraks untuk melihat adanya edema pulmonal atau aspirasi. Magnetic Resonance Imaging (MRI) Perdarahan subarachnoid akut: perdarahan subarachnoid akut tidak biasanya terlihat pada T1W1 dan T2W1 meskipun bisa dilihat sebagai intermediate untuk pengcahayaan sinyal tinggi dengan proton atau gambar FLAIR. CT pada umunya lebih baik daripada MRI dalam mendeteksi perdarahan subarachnoid akut. Control perdarahan subarachnoid: hasil tahapan control perdarahan subarachnoid kadang-kadang tampak MRI lapisan tipis pada sinyal rendah. MRI dilakukan jika tidak ditemukan lesi pada angiografi. Sensitivitasnya dalam mendeteksi darah dianggap sama atau lebih rendah dibanding CT scan. Biaya lebih tinggi, availabilitas lebih rendah, dan waktu studi yang lebih lama menjadikannya kurang optimal untuk mendeteksi PSA. MRI seringnya digunakan untuk mendeteksi kemungkinan MAV yang tidak terlihat pada angiografi. MRI dapat kehilangan lesi simtomatik kecil yang belum ruptur. Magnetic resonance angiography (MRA) kurang sensitif dibandingkan angiografi dalam mendeteksi lesi vaskular; bagaimanapun banyak yang percaya angiografi CT dan/atau MRA akan memainkan peranan yang lebih terpusat suatu hari nanti. Multidetector computed tomography angiography (MD-CTA) pada pembuluh darah intrakranial sekarang ini merupakan pemeriksaan rutin, digabungkan seutuhnya kedalam algoritma pencitraan dan perawatan pada pasien dengan PSA akut di banyak pusat studi di Inggris dan Eropa. *Pengurangan-digital angiografi serebral telah menjadi kriteria standar untuk mendeteksi aneurisma serebral, namun angiografi CT lebih populer dan sering digunakan berdasar pada sifat non-invasifnya dan; sensitifitas dan spesifitas dapat dibandingkan dengan angiografi serebral. Funduskopi: untuk mencari subhyaloid bleeding Angiografi Angiografi serebral dilakukan ketika diagnosa PSA sudah dibuat. Studi ini menilai hal-hal berikut: Anatomi vaskular Tempat perdarahan terbaru Kehadiran aneurisma lainnya Studi ini membantu merencanakan pilihan operasi. Temuan angiografi negatif pada 10-20% pasien dengan PSA. Jika negatif, beberapa menganjurkan untuk angiografi ulangan beberapa minggu kemudian. EKG Sekitar 20% kasus PSA memiliki iskemik miokard akibat peningkatan sirkulasi katekolamin. Hasil khusus adalah ST non-spesifik dan perubahan gelombang-T, segmen QRS memanjang, gelombang U, dan peningkatan interval QT. Perubahan EKG mencerminkan iskemik miokard atau infark dan harus diobati dengan cara biasa. Dugaan PSA kontraindikasi untuk terapi trombolitik dan antikoagulan. b. Pemeriksaan laboratorium - Pemeriksaan darah lengkap untuk mengetahui adanya anemia atau leukositosis setelah terjadinya bangkitan atau infeksi sistemik (Dewanto et al., 2009). - Adanya diskrasia darah, polisitemia, trombositopenia atau trombosis (Weiner, 2000). - Pemeriksaan koagulasi untuk menentukan riwayat koagulopati sebelumnya. - Ureum dan elektrolit untuk menentukan hiponatremia akibat salt wasting. VIII. PENATALAKSANAAN 1. Pemeriksaan umum a) Sistem jalan nafas dan kardiovaskuler. Pantau ketat di unit perawatan intensif atau lebih baik di unit perawatan neurologis. b) Lingkungan. Pertahankan tingkat bising yang rendah dan batasi pengunjung sampai aneurisma ditangani. c) Nyeri. Morfin sulfat (2-4 mg IV setiap 2-4 jam) atau kodein (30-60 mg IM setiap 4 jam). d) Profilaksis gastrointestinal. Ranitidin (150 mg PO 2x sehari atau 50 mg IV setiap 8-12 jam) atau lansoprazol (30 mg PO sehari) e) Profilaksis deep venous thrombosis. Gunakan thigh-high stockings dan rangkaian peralatan kompresi pneumatik; heparin (5000 U SC 3x sehari) setelah terapi aneurisma. f) Tekanan darah. Pertahankan tekanan darah sistolik 90-140 mmHg sebelum terapi aneurisma, kemudian jaga tekanan darah sistolik < 200 mmHg. g) Glukosa serum. Pertahankan kadar 80-120 mg/dl; gunakan sliding scale atau infus kontinu insulin jika perlu h) Suhu inti tubuh. Pertahankan pada ≤ 37,20C; berikan asetaminofen/parasetamol (325-650 mg PO setiap 4-6 jam) dan gunakan peralatan cooling bila diperlukan. i) Calcium antagonist. Nimodipin (60 mg PO setiap 4 jam selama 21 hari). j) Terapi antifibrinolitik (opsional). Asam aminokaproat (24-48 jam pertama, 5 g IV dilanjutkan dengan infus 1,5 g/jam) k) Antikonvulsan. Fenitoin (3-5 mg/kg/hari PO atau IV) atau asam valproat (15-45 mg/kg/hari PO atau IV) l) Cairan dan hidrasi. Pertahankan euvolemi (CVP, 5-8mmHg); jika timbul vasospasme serebri, pertahankan hipervolemi (CVP, 8-12 mmHg atau PCWP (pulmonal capillary wedge pressure) 12-16 mmHg. m) Nutrisi. Coba asupan oral (setelah evaluasi menelan) untuk alternatif lain, lebih baik pemberian makanan enteral. 2. Terapi lain a) Surgical clipping. Dilakukan dalam 72 jam pertama b) Endovascular coiling. Dilakukan dalam 72 jam pertama 3. Perawatan jangka panjang a) Rehabilitasi. Terapi fisik, pekerjaan, dan bicara b) Evaluasi neuropsikologis. Lakukan pemeriksaan global dan domain specifik, rehabilitasi kognitif c) Depresi. Pengobatan antidepresan dan psikoterapi d) Nyeri kepala kronis. NSAIDs, Antidepresan trisiklik, atau SSRIs; gabapetin. 4. Terapi medikamentosa : a) Edatif – tranquilizer : fenobarbital (luminal) dan diazepam (valium). Untuk menghindari kegelisahan dan tensi yang meningkat b) Antiemetik : dimenhidrat c) Analgetika : kodein fosfat, meperidin HCL, morfin, dan fentanil d) Antikonvulsan : fenitoin (dilantin), karbamazepin, fenobarbital dengan dosis 30 mg peroral 3 kali perhari e) Pencahar : diotil Na, sulfosuksinat, psilium hidrofilik musiloid sedium 100 mg peroral perhari f) Antasida : magnesium aluminium hidroksida, simetidin, ranitidin g) Diuretik/ antiedema : furosemid (lasix), manitol h) Steroid : deksametason (oradexon, kalmethasone) i) : Antifibrinolitik epsilon-amino-kaproat (amicar), asam traneksamik. Pemberian anti fibrolitik dianggap bermanfaat untuk memecah perdarahan ulang akibat lisis atau bekuan darah ditempat yang mengalami perdarahan j) Antidiuretik : vasopresin (pitresin) k) Obat hipotensif intrakranial: tiopental (pentotal) XI. KOMPLIKASI a) Hidrosefalus dapat terbentuk dalam 24 jam pertama karena obstruksi aliran CSS dalam sistem ventrikular oleh gumpalan darah. b) Perdarahan ulang pada PSA muncul pada 20% pasien dalam 2 minggu pertama. Puncak insidennya muncul sehari setelah PSA. Ini mungkin berasal dari lisis gumpalan aneurisma. c) Vasospasme dari kontraksi otot polos arteri merupakan simtomatis pada 36% pasien. d) Defisit neurologis dari puncak iskemik serebral pada hari 4-12. e) Disfungsi hipotalamus menyebabkan stimulasi simpatetik berlebihan, yang dapat menyebabkan iskemik miokard atau menurunkan tekanan darah labil. f) Hiponatremia dapat muncul sebagai hasil pembuangan garam serebral. g) Aspirasi pneumonia dan komplikasi lainnya dapat muncul. h) Disfungsi sistole ventrikel kiri: disfungsi sistole ventrikel kiri pada orang dengan PSA dihubungkan dengan perfusi miokard normal dan inervasi/persarafan simpatetik abnormal. Temuan ini dijelaskan oleh pelepasan berlebihan norepinefrin dari nervus simpatetik miokard, yang dapat merusak miosit dan ujung saraf. ASUHAN KEPERAWATAN PASIEN DENGAN CEREBROVASCULAR ACCIDENT SUBARACHNOID HEMORRHAGE (CVA-SAH) I. PENGKAJIAN Anamnesis a) Identitas klien mencakup nama, usia, jenis kelamin, pendidikan, alamat, pekerjaan, agama, suku bangsa, tanggal dan jam MRS, nomor register, dan diagnosa medis. b) Keluhan utama pada umumnya akan terlihat bila sudah terjadi disfungsi neurologis. Keluhan yang sering didapatkan meliputi: Nyeri kepala mendadak, adanya tanda rangsang meningeal (mual, muntah, fotofobia/intoleransi cahaya, kaku kuduk), penurunan kesadaran, serangan epileptik, defisit neurologis fokal (disfasia, hemiparesis, hemihipestesia (berkurangnya ketajaman sensasi pada satu sisi tubuh). c) Riwayat penyakit sekarang yang mungkin didapatkan meliputi adanya riwayat trauma, riwayat jatuh, keluhan mendadak lumpuh pada saat klien melakukan aktivitas, keluhan pada gastrointestinal seperti mual, muntah, bahkan kejang sampai tidak sadar, di samping gejala kelumpuhan separuh badan atau ganggguan fungsi otak yang lain, selisah, letargi, lelah, apatis, perubahan pupil, dll. d) Riwayat penyakit dahulu meliputi penggunaan obat-obatan (analgesik, sedatif, antidepresan, atau perangsang syaraf), keluhan sakit kepala terdahulu, riwayat trauma kepala, kelainan kongenital, peningkatan kadar gula darah dan hipertensi. e) Riwayat penyakit keluarga perlu ditanyakan tentang adanya keluarga yang menderita hipertensi atau diabetes. f) Pengkajian psikososial meliputi status emosi, kognitif, dan perilaku klien. g) Kemampuan koping normal meliputi pengkajian mengenai dampak yang timbul pada klien seperti ketakutan akan kecacatan, rasa cemas, rasa ketidakmampuan untuk melakukan aktivitas secara optimal, dan pandangan terhadap dirinya yang salah. h) Pengkajian sosioekonomispiritual mencakup pengkajian terhadap fungsi neurologis dengan dampak gangguan neurologis yang akan terjadi pada gaya hidup individu. PEMERIKSAAN FISIK a) Tingkat kesadaran Tingkat Responsivitas Klinis Terjaga Normal Sadar Dapat tidur lebih dari biasanya, sedikit bingung saat pertama kali terjaga, tetapi berorientasi sempurna ketika terbangun. Letargi Mengantuk tetapi dapat mengikuti perintah sederhana ketika dirangsang. Stupor Sangat sulit untuk dibangunkan, tidak konsisten dalam mengikuti perintah sederhana atau berbicara satu kata atau Semikomatosa frase pendek. Gerak bertujuan ketika dirangsang tidak mengikuti perintah, koma atau berbicara koheren. Dapat berespon dengan postur secara refleks ketika distimulasi atau dapat tidak beresepon pada setiap stimulus. Respon motorik Respon verbal Membuka mata Menurut 6 Orientasi 5 Spontan 4 Terlokalisasi 5 Bingung 4 Terhadap panggilan 3 Menghindar 4 Kata tidak dimengerti 3 Terhadap nyeri 2 Fleksi abnormal 3 Hanya suara 2 Tidak dapat 1 Ekstensi abnormal 2 Tidak ada 1 Tidak ada 1 b) Keadaan umum Penderita dalam kesadaran menurun atau terganggu postur tubuh mengalami ganguan akibat adanya kelemahan pada sisi tubuh sebelah atau keseluruhan lemah adanya gangguan dalam berbicara kebersihan diri kurang serta tanda-tanda vital (hipertensi) 1. Sistem Integumen Kulit tergantung pada keadaan penderita apabila kekurangan O2 kulit akan kebiruan kekurangan cairan turgor jelek berbaring terlalu lama atau ada penekanan pada kulit yang lama akan timbul dekubitus. Kuku jika penderita kekurangan O2 akan tampak kebiruan 2. Pemeriksaan Kepala atau Leher Bentuk normal simetris Bentuk kadang tidak simetris karena adanya kelumpuhan otot daerah muka tampak gangguan pada mata kadaan onga mulut kotor karena kuang perawatan diri . Bentuk normal pembesaran kelenjar thyroid tidak ada . 3. Sistem pernafasan Adanya pernafasan dispnoe, apnoe atau normal serta obstrusi jalan nafas, kelumpuhan otot pernafasan penggunaan otot-otot bantu pernafasan, terdapat suara nafas ronchi dan whezing. 4. Sistem kardio vaskuler Bila penderita tidak sadar dapat terjadi hipertensi atau hipotensi, tekanan intrakranial meningkat serta tromboflebitis, nadi bradikardi, takikardi atau normal . 5. Sistem pencernaan Adanya distensi perut, pengerasan feses, penurunan peristaltik usus, gangguan BAB baik konstipasi atau diare . 6. Ekstrimitas Adanya kelemahan otot, kontraktur sendi dengan nilai ROM : 2, serta kelumpuhan. 7. Pemeriksaan urologis Pada penderita dapat terjadi retensi urine, incontinensia infeksi kandung kencing, serta didapatkannya nyeri tekan kandung kencing. c) Saraf Kranial Saraf Kranial I (olfaktorius/ penciuman) : Biasanya pada klien stroke tidak ada kelainan pada fungsi penciuman. Saraf Kranial II (optikus/ penglihatan) : Disfungsi persepsi visual karena gangguan jaras sensorik primer di antara mata dan korteks visual. Saraf Kranial III, IV, dan VI (okulomotorius/ mengangkat kelopak mata, troklearis, dan abdusens) : Apabila akibat stroke mengakibatkan paralisis seisi otot-otot okularis didapatkan penurunan kemampuan gerakan konjugat unilateral di sisi yang sakit. Saraf Kranial V (trigeminus) : paralisis saraf trigeminus, didapatkan penurunan kemampuan koodinasi gerakan mengunyah. Penyimpangan rahang bawah ke sisi ipsilateral dan kelumpuhan seisi otot-otot pterigoideus internus dan eksternus. Saraf Kranial VII (fasialis) : persepsi pengecapan dalam batas normal, wajah asimetris, otot wajah tertarik ke bagian sisi yang sehat. Saraf Kranial VIII (vestibulokoklearis) : tidak dietmukan tuli konduktif dan tuli perseptif. Saraf Kranial IX dan X (glosofaringeus dan vagus) : Kemampuan menelan kurang baik, kesukaran membuka mulut. Saraf Kranial XI (aksesoris) : tidak ada atrofi otot sternokleidomastoideus dan trapesius. Saraf Kranial XII (hipoglosus) : lidah simetris, terdapat deviasi pada satu sisi dan fasikulasi. Indra pengecap normal. Pemeriksaan neurologis 1. Tanda-tanda rangsangan meningen Kaku kuduk umumnya positif, tanda kernig umumnya positif, tanda brudzinsky I, II, III, IV umumnya positif, babinsky umumnya positif. 2. Pemeriksaan fungsi sensorik Terdapat gangguan penglihatan, pendengaran atau pembicaraan. d) Sistem Motorik Refleks : pada fase akut refleks fisiologis sisi yang lumpuh akan menghilang. Setelah beberapa hari refleks fisiologis akan muncul kembali didahului dengan refleks patologis. Gerakan involunter :pada umumnya kejang. e) Sistem sensorik Dapat terjadi hemihipestesi PEMERIKSAAN LABORATORIUM Pemeriksaan darah lengkap untuk mengetahui adanya anemia atau leukositosis setelah terjadinya bangkitan atau infeksi sistemik adanya diskrasia darah, polisitemia, trombositopenia atau trombosis Pemeriksaan koagulasi untuk menentukan riwayat koagulopati sebelumnya. Ureum dan elektrolit untuk menentukan hiponatremia akibat salt wasting. Glukosa serum untuk menentukan hipoglikemi Rotgen toraks untuk melihat adanya edema pulmonal atau aspirasi. EKG 12 sadapan untuk melihat aritmia jantung atau perubahan segmen ST (Dewanto et al., 2009) CT scan kepala tanpa kontras dilakukan < 24 jam sejak awitan. Pungsi lumbal bila CT scan kepala tampak normal. CTA (computed tomography angiography) dilakukan jika diagnosis SAH telah dikonfirmasi dengan CT Scan atau LP II. DIAGNOSA KEPERAWATAN Diagnosa keperawatan yang timbul pada pasien dengan stroke hemoragik menurut Doenges (1999) adalah : 1. Gangguan perfusi jaringan serebral berhubungan dengan interupsi aliran darah, gangguan oklusif, hemoragi, vasospasme serebral, edema serebral. 2. Kerusakan mobilitas fisik berhubungan dengan keterlibatan neuromuskuler, kelemahan, parestesia, flaksid/paralisis hipotonik (awal), paralisis spastis. 3. Kerusakan komunikasi verbal berhubungan dengan kerusakan sirkulasi serebral, kerusakan neuromuskuler, kehilangan tonus/kontrol otot fasial atau oral, kelemahan/kelelahan umum. 4. Perubahan persepsi sensori berhubungan dengan perubahan persepsi sensori, transmisi, integrasi (trauma neurologis atau defisit). 5. Kurang perawatan diri berhubungan dengan kerusakan neuromuskuler, penurunan kekuatan dan ketahanan, kehilangan kontrol/koordinasi otot, kerusakan perseptual/kognitif. 6. Gangguan harga diri rendah berhubungan dengan perubahan biofisik, psikososial, perseptual kognitif. 7. Resiko tinggi terhadap kerusakan menelan berhubungan dengan kerusakan neuromuskuler atau perseptual. 8. Kurang pengetahuan tentang kondisi dan pengobatan serta perawatan. III. INTERVENSI KEPERAWATAN 1. Perubahan perfusi jaringan serebral berhubungan dengan interupsi aliran darah, gangguan oklusif, hemoragi, vasospasme serebral, edema serebral. Kriteria evalusi pasien akan : a. Mempertahankan tingkat kesadaran biasa atau perbaikan, kognisidan fungsi motorik atau sensori. b. Mendemostrasikan tanda-tanda vital stabil dan tidak adanya tanda-tanda peningkatan Tekanan Intrakranial (TIK). Intervensi : a. Tentukan faktor-faktor yang berhubungan dengan keadaan tertentu atau yang menyebabkan koma atau penurunan perfusi jaringan otak dan potensial peningkatan TIK. Rasional : Mempengaruhi penetapan intervensi. Kerusakan atau kemunduran tanda atau kemunduran tanda atau gejala neurologis atau kegagalan memperbaikinya setelah fase awal memerlukan pembendahan dan atau pasien harus di pindahkan ke ruang perawatan kritis (ICU). b. Pantau atau catat status neurologis sesering mungkin dan bandingkan dengan keadaan normalnya atau standar. Rasional : Mengetahui kecenderungan tingkat kesadaran dan potensial peningkatan TIK dan mengetahui lokasi, luas dan kemajuan/resolusi kerusakan Sistem Saraf Pusat (SSP). Dapat menunjukan Transient Ischemic Attack (TIA). c. Kaji fungsi-fungsi yang lebih tinggi, seperti fungsi bicara jika pasien sadar. Rasional : Perubahan dalam isi kognitif dan bicara merupakan indikator dari lokasi/derajat gangguan serebral dan mungkin mengidentifikasikan dengan penurunan/peningkatan TIK. d. Pertahankan keadaan tirah baring; ciptakan lingkungan yang tenang; batasi pengunjung/aktivitas pasien sesuai indikasi. Berikan istirahat secara periodik antara aktivitas perawatan, batasi lamanya setiap prosedur. Rasional : Aktivitas/stimulasi yang kontinu dapat meningkatkan TIK. Istirahat total dan ketenangan mungkin diperlukan untuk pencegahan terhadap perdarahan dalam kasus perdarahan subarachnoid e. Pantau tanda-tanda vital seperti adanya hipertensi/hipotensi, bandingkan tekanan darah yang terbaca pada kedua lengan. Rasional : Hipotensi postural dapat menjadi faktor pencetus. Hipotensi dapat terjadi karena syok (kolaps sirkulasi vaskuler). Peningkatan TIK dapat terjadi karena edema, adanya formasi bekuan darah. Tersumbatnya arteri subklavia dapat dinyatakan dengan adanya perbedaan tekanan pada kedua lengan. f. Evaluasi keadaan pupil, catat ukuran, ketajaman, kesamaan antara kiri dan kanan, dan reaksinya terhadap cahaya. Rasional : Reaksi pupil diatur oleh saraf kranial okulomotor (III) dan berguna dalam menentukan apakah batang otak tersebut masih baik. Ukuran dan kesamaaan pupil ditentukan oleh keseimbangan antara persarafan simpatis dan parasimpatis yang mempersarafinya. g. Kaji perubahan pada penglihatan, seperti adanya penglihatan yang kabur, ganda, lapang pandang menyempit dan kedalaman persepsi. Rasional : Gangguan penglihatan yang telah spesifik mencerminkan daerah otak yang terkena mengindikasikan keamanan yang harus mendapat perhatian dan mempengaruhi intervensi yang harus dilakukan. h. Pantau pemasukan dan pengeluaran. Rasional : Keseimbangan harus dipertahankan untuk menjamin hidrasi untuk mengencerkan sekresi pada saat yang sama mencegah hipovolemia yang meningkatkan TIK (Tucker et al, 1998). i. Pertahankan kepala atau leher pada posisi tengah atau posisi netral, sokong dengan gulungan handuk kecil atau bantal kecil. Hindari pemakaian bantal besar pada kepala. Rasional : Menurunkan tekanan arteri dengan meningkatkan drainase dan meningkatkan sirklasi atau perfusi serebral (Tucker et al, 1998). j. Kolaborasi dalam analisa gas darah dan pemberian terapi medis. Rasional : Hipoksia dapat menyebabkan vasodilatasi serebral dan terbentuknya edema (Tucker et al,1998). 2. Kerusakan mobilitas fisik berhubungan dengan keterlibatan neuromuskuler, kelemahan, flaksid/paralisis hipotonik, paralisis spastis. Kriteria evaluasi pasien akan : a. Mempertahankan posisi yang optimal yang dibuktikan oleh tidak adanya kontraktur. b. Mempertahankan atau meningkatkan kekuatan dari fungsi bagian tubuh yang terkena. c. Mendemonstrasikan perilaku yang memungkinkan melakukan aktivitas, serta mempertahankan integritas kulit. Intervensi : a. Kaji kemampuan secara fungsional/luasnya kerusakan awal dengan cara yang teratur. Klasifikasikan melalui skala 0-4. 0 = pasien tidak tergantung pada orang lain 1 = pasien butuh sedikit bantuan 2 = pasien butuh bantuan/pangawasan/bimbingan sederhana 3 = pasien butuh bantuan/peralatan yang banyak 4 = pasien sangat tergantung pada pemberian pelayanan. Rasional : Mengidentifikasi kekuatan/kelemahan dan dapat memberikan informasi mengenai pemulihan. Bantu dalam pemilihan terhadap intervensi sebab teknik yang berbeda digunakan untuk paralisis spastik dengan flaksid. b. Ubah posisi minimal tiap dua jam (miring, telentang). Rasional : Menurunkan resiko terjadinya trauma/iskemia jaringan. Daerah yang terkena mengalami perburukan/sirkulasi yang lebih jelek dan menurunkan sensasi dan lebih besar menimbulkan kerusakan pada kulit/dekubitus c. Lakukan latihan gerak aktif dan pasif pada semua ekstremitas (bila memungkinkan). Sokong ekstermitas dalam posisi fungsionalnya, gunakan papan kaki selama periode paralisis. Rasional : Meminimalkan atrofi otot, menurunkan sirkulasi, membantu mencegah kontraktur menurunkan resiko terjadinya hiperkalsiuria dan osteoporosis jika masalah utamanya adalah perdarahan. d. Gunakan penyangga lengan ketika klien berada dalam posisi tegak, sesuai indikasi. Rasional : Selama paralisis flaksid, penggunaan penyangga dapat menurunkan resiko terjadinya subluksasio lengan dan “sindrom bahu-lengan”. e. Posisikan lutut dan panggul dalam posisi ekstensi Rasional : Mempertahankan posisi fungsional. f. Bantu untuk mengembangkan keseimbangan duduk (seperti meninggikan bagian kepala) tempat tidur, bantu untuk duduk disisi tempat tidur. Rasional : Membantu dalam melatih kembali fungsi saraf, meningkatkan respon proprioseptik dan motorik. g. Alasi kursi duduk dengan busa atau balon air dan bantu pasien untuk memindahkan berat badan dalam interval yang teratur. Rasional : Mencegah/menurunkan tekanan koksigeal atau kerusakan kulit. h. Observasi daerah yang terkena termasuk warna, edema atau tanda lain dari gangguan sirkulasi. Rasional : Jaringan yang mengalami edema lebih mudah mengalami trauma dan penyembuhannya lambat. i. Lakukan massase pada daerah kemerahan dan beri alat bantu seperti bantalan lunak kulit sesuai kebutuhan. Rasional : Titik-titik takanan pada daerah yang menonjol paling beresiko untuk terjadinya penurunan perfusi/iskemia. Stimulasi sirkulasi dan memberikan bantalan membantu mencegah kerusakan kulit dan berkembangnya dekubitus. j. Susun tujuan dengan klien atau orang terdekat untuk berpartisipasi dalam latihan dan mengubah posisi. Rasional : Meningkatkan harapan terhadap perkembangan atau peningkatan dan memeberikan perasaan kontrol atau kemandirian. k. Anjurkan klien untuk membantu pergerakan dan latihan dengan menggunakan ekstremitas yang tidak sakit untuk menyokong/menggerakkan daerah tubuh yang mengalami kelemahan. Rasional : Dapat berespon dengan baik jika daerah yang sakit tidak menjadi lebih terganggu dan memerlukan dorongan serta latihan aktif untuk menyatukan kembali sebagai bagian dari tubuhnya sendiri. l. Kolaborasikan dengan ahli fisioterapi dan obat-obatan medis dalam membantu pemulihan kondisi. Rasional : Program yang khusus dapat dikembangkan untuk menemukan kebutuhan yang berarti/menjaga kekurangan tersebut dalam keseimbangan, koordinasi, dan kekuatan. 3. Kerusakan komunikasi verbal berhubungan dengan kerusakan sirulasi serebral, kerusakan neuromuskuler. Kriteria hasil pasien akan : a. mengidentifikasi pemahaman tentang masalah komunikasi, membuat metode komunikasi dimana kebutuhan dapat diekspresikan, menggunakan sumbersumber dengan tepat. Intervensi : a. Kaji derajat disfungsi, seperti klien mengalami kesulitan berbicara atau membuat pengertian sendiri. Rasional : Membantu menentukan daerah atau derajat kerusakan serebral yang terjadi dan kesulitan pasien dalam beberapa atau seluruh tahap proses komunikasi. b. Perhatikan kesalahan dalam komunikasi dan berikan umpan balik. Rasional : Pasien mungkin kehilangan kemampuan untuk memantau ucapan yang keluar dan tidak menyadari bahwa komunikasi yang diucapkan tidak nyata. Umpan balik membantu pasien merealisasikan kenapa pemberi asuhan tidak mengerti atau berespon sesuai dan memberikan kesempatan untuk mengklarifikasi isi atau makna yang terkandung. c. Tunjukkan objek dan minta klien untuk menunjukkan nama dari objek tersebut. Rasional : Melakukan penilaian terhadap adanya kerusakan motorik (afasia motorik) seperti pasien mungkin mengenalinya tetapi tidak dapat menyebutkannya. d. Minta klien untuk menggucapkan suara sederhana seperti “Sh” atau “Pus”. Rasional : Mengidentifikasi adanya disartria sesuai komponen motorik dari bicara (seperti : lidah, gerakan bibir, kontrol nafas) yang dapat mempengaruhi artikulasi. e. Minta klien untuk menulis nama atau kalimat pendek. Rasional : Menilai kemampuan menulis (agrafia) dan kekurangan dalam membaca yang benar (aleksia) yang juga merupakan bagian dari afasia sensori dan afasia motorik. f. Bicara dengan nada normal dan hindari percakapan yang cepat. Berikan pasien jatak waktu untuk merespons. Bicaralah tanpa tekanan pada sebuah respons. Rasional : Perawat tidak perlu merusak pendengaran dan meninggikan suara dapat menimbulkan pasien marah. Mefokuskan respons dapat mengakibatkan frustasi dan mungkin menyebabkan pasien terpaksa untuk bicara otomatis seperti : memutarbalikkan kata. g. Anjurkan kepada orang terdekat untuk tetap memelihara komunikasi dengan klien. Rasional : Mengurangi isolasi sosial pasien dan meningkatkan penciptaan komunikasi yang efektif. 4. Perubahan persepsi sensori berhubungan dengan perubahan persepsi sensori, trasmisi, integrasi (trauma neurologis). Kriteria evaluasi pasien akan : mempertahankan tingkat kesadaran dan fungsi perceptual, mengakui perubahan dalam kemampuan dan adanya keterbatasan residual, mendemonstrasikan perilaku untuk mengkompensasikan terhadap/defisit hasil. Intervensi : a. Kaji kesadaran sensorik seperti membedakan panas/dingin, tajam/tumpul. Rasional : Penurunan kesadaran terhadap sensorik dan kerusakan perasaan kinetik berpengaruh buruk terhadap keseimbangan/posisi tubuh dan kesesuaian dari gerakan yang menggangu ambulasi, meningkatkan resiko terjadinya trauma. b. Dekati pasien dari daerah penglihatan yang normal. Biarkan lampu menyala, letakkan banda dalam jangkauan lapang penglihatan yang normal. Tutup mata yang sakit jika perlu. Rasional : Pemberian pengenalan terhadap adanya orang/benda dapat membantu masalah persepsi, mencegah pasien dari terkejut. Penutupan mata mungkin dapat menurunkan kebingungan karena adanya pandangan ganda. c. Ciptakan lingkungan yang sederhana, pindahkan perabotan yang membahayakan. Rasional : Menurunkan/membatasi jumlah stimulasi penglihatan yang mungkin dapat menimbulkan kebingungan terhadap interprestasi lingkungan, menurunkan resiko terjadinya kecelakaan d. Lindungi pasien dari suhu yang berlebih, kaji adanya lingkungan yang membahayakan. Rekomendasikan pemeriksaan terhadap suhu air dengan tangan yang normal. Rasional : Meningkatkan keamanan pasien dan menurunkan resiko terjadinya trauma. e. Hindari kebisingan/stimulasi eksternal yang berlebih sesuai kebutuhan. Rasional : Menurunkan ansietas dan respons emosi yang berlebihan/kebingungan yang berhubungan dengan sensori berlebihan. f. Lakukan validasi terhadap persepsi pasien. Orientasikan kembali pasien secara teratur pada lingkungannya, staf dan tindakan yang akan dilakukan. Rasional : Membantu klien untuk mengidentifikasi ketidak-konsistenan dari persepsi dan integritas stimulasi dan mungkin menurunkan distorsi persepsi pada realitas. 5. Kurang perawatan diri berhubungan dengan kerusakan neuromuskuler, penurunan kekuatan dan ketahanan, kehilangan kontrol atau koordinasi otot. Kriteria evaluasi pasien akan : mendemonstrasikan teknik/perubahan gaya hidup yang memenuhi kebutuhan perawatan diri, melakukan akativitas perawatan diri dalam tingkat kemampuan sendiri, mengidentifikasi sumber pribadi/komunitas memberikan bantuan sesuai kebutuhan. Intervensi : a. Kaji kemampuan dan tingkat kekurangan (dengan menggunakan skala 0-4) untuk melakukan kebutuhan sehari-hari. 0 = pasien tidak tergantung pada orang lain. 1 = pasien butuh sedikit bantuan. 2 = pasien butuh bantuan/pangawasan/bimbingan sederhana. 3 = pasien butuh bantuan/peralatan yang banyak. 4 = pasien sangat tergantung pada pemberian pelayanan. Rasional : Mambantu dalam mangantisipasi/merencanakan pemenuhan kebutuhan secara individual. b. Hindari melakukan sesuatu untuk pasien yang dapat dilakukan pasien sendiri, tetapi berikan bantuan sesuai kebutuhan. Rasional : Pasien ini mungkin menjadi sangat ketakutan dan sangat tergantung dan meskipun bantuan yang diberikan bermanfaat dalam mencegah frustasi, adalah penting bagi pasien untuk melakukan sebanyak mungkin untuk diri sendiri untuk mempertahankan harga diri dan meningkatkan pemulihan. c. Berikan umpan balik yang positif untuk setiap usaha yang dilakukan atau keberhasilannya. Rasional : Meningkatkan perasaan makna diri. Meningkatkan kemandirian, dan mendorong pasien untuk berusaha secara kontinu. d. Pertahankan dukungan, sikap yang tegas, beri pasien waktu yang cukup untuk mengerjakan tugasnya. Rasional : Pasien akan memerlukan empati tapi perlu untuk mengetahui pemberi asuhan yang akan membantu pasien secara konsisten. 6. Gangguan harga diri rendah berhubungan dengan perubahan biofisik, psikososial, perseptual kognitif. Kriteria evaluasi pasien akan : berkomunikasi dengan orang terdekat tentang situasi dan perubahan yang telah terjadi, mengungkapkan penerimaan pada diri sendiri dalam situasi, mengenali dan menggabungkan perubahan dalam konsep diri dalam cara yang akurat tanpa menimbulkan harga diri negatif. Intervensi : a. Kaji luasnya gangguan peresepsi dan hubungkan dengan derajat secara individu membantu dalam ketidakmampuannya. Rasional : Penentuan faktor-faktor mengembangkan perencanaan asuhan/pilihan intervensi. b. Anjurkan pasien untuk mengekpresikan perasaannya termasuk rasa bermusuhan dan perasaan marah. Rasional : Mendemonstrasikan penerimaan/membantu pasien untuk mengenal dan mulai mamahami perasaan ini. c. Tekankan keberhasilan yang kecil sekali pun baik mengenai penyembuhan fungsi tubuh ataupun kemandirian pasien. Rasional : Mengkonsolidasikan keberhasilan membantu menurunkan perasaan marah dan ketidakberdayaan dan menimbulkan perasaan adanya perkembangan. d. Bantu dorong kebiasaan berpakaian dan berdandan yang baik. Rasional : Membantu meningkatkan perasaan harga diri dan kontrol atas salah satu bagian kehidupan. e. Dorong orang terdekat agar memberikan kesempatan pada klien untuk melakukan sebanyak mungkin untuk dirinya sendiri. Rasional : Membangun kembali rasa kemandirian dan menerima kebanggaan diri dan meningkatkan proses rehabilitasi. f. Berikan dukungan terhadap perilaku/usaha seperti meningkatkan minat/pertisipasi pasien dalam kegiatan rehabilitatif. Rasional : Mengisyaratkan kemungkinan adaptasi untuk mengubah dan memahami tentang peran diri sendiri dalam kehidupan selanjutnya. 7. Resiko tinggi terhadap kerusakan menelan berhubungan dengan kerusakan neuromuskuler atau perseptual. Kriteria evaluasi pasien akan : mendemostrasikan metode makan tepat untuk situasi individual dengan aspirasi tercegah, mempertahankan berat badan yang diinginkan Intervensi : a. Kaji ulang kemampuan menalan pasien secara individual, catat luasnya paralisis fasial, gangguan lidah, kemampuan untuk melindungi jalan nafas. Timbang berat badan secara periodik sesuai kebutuhan. Rasional : Identifikasi kemampuan menelan pasien untuk menentukan pemilihan intervensi yang tepat. b. Berikan makan dengan perlahan pada lingkungan yang tenang. Rasional : Pasien dapat berkonsentrasi pada mekanisme makan tanpa adanya distraksi/gangguan dari luar. c. Mulai berikan makan per oral setengah cair, makanan lunak ketika pasien dapat menelan air. Pilih/Bantu pasien untuk memilih makanan yang kecil atau tidak perlu mengunyah dan mudah ditelan, contohnya : telur, agar-agar, makanan kecil yang lunak lainnya. Rasional : Makanan lunak/cair kental lebih muda untuk mengendalikannya di dalam mulut, menurunkan resiko terjadinya aspirasi. d. Anjurkan pasien menggunakan sedotan untuk meminum cairan. Rasional : Menguatkan otot fasialis dan otot menelan dan menurunkan resiko terjadinya tersedak. e. Pertahankan masukan dan haluan dengan akurat, catat jumlah kalori yang masuk. Rasional : Jika usaha menelan tidak mamadai untuk memenuhi kebutuhan cairan dan makanan harus dicarikan metode alternatif untuk makan. f. Berikan cairan melalui IV dan/atau makanan melalui selang. Rasional : Mungkin diperlukan untuk memberikan cairan pengganti dan juga makanan jika pasien tidak mampu untuk memasukkan segala sesuatu melalui mulut. 8. Kurang pengetahuan tentang kondisi dan pengobatan serta perawatan. Kriteria evalusi pasien akan : berpartisipasi dalam proses belajar, mengungkapkan pemahaman tentang kondisi/prognosis dan aturan terapeutik, memulai perubahan gaya hidup yang diperlukan. Intervensi : a. Tinjau ulang keterbatasan saat ini dan diskusikan rencana/kemungkinan melakukan kembali aktifitas. Rasional : Meningkatkan pemahaman, memberikan harapan pada masa. Datang dan menimbulkan harapan dari keterabatasan hidup secara “normal”. b. Tinjau ulang/pertegas kembali pengobatan yang diberikan. Identifikasi cara meneruskan program setelah pulang. Rasional : Aktvitas yang dianjurkan, pembatasan dan kebutuhan obat/terapi dibuat pada dasar pendekatan interdisipliner terkoordinasi. Mengikuti cara tersebut merupakan suatu hal yang penting pada kemajuan pemulihan/pencegahan komplikasi. c. Sarankan menurunkan/membatasi stimulasi lingkungan terutama selama kegiatan berpikir. Rasional : Stimulasi yang beragam dapat memperbesar gangguan proses berfikir. d. Identifikasi sumber-sumber yang ada dimasyarakat, seperti perkumpulan stroke, atau program pendukung lainnya. Rasional : Meningkatkan kemampuan koping dan meningkatkan penanganan di rumah dan penyelesaian terhadap kerusakan. DAFTAR PUSTAKA American Association of Neuroscience Nurses (AANN). 2009. Care of the Patient with Aneurysmal Subarachnoid Haemorrhage. www.aann.org Batticaca, Fransisca B. 2008. Asuhan Keperawatan pada Klien dengan Gangguan Sistem Persarafan. Jakarta: Salemba Medika. Hal: 58. Muttaqin A. 2008. Buku Ajar Asuhan Keperawatan Klien Dengan Gangguan Sistem Persarafan. Jakarta: Salemba Medika. Weiner, Howard L. 2000. Buku Saku Neurologi. Jakarta: EGC. Satyanegara, dkk. 2010. Ilmu Bedah Saraf Satyanegara. Ed. 4. Jakarta: Gramedia Pustaka Utama. Dewanto G, et al. 2009. Panduan Praktis Diagnosis Dan Tata Laksana Penyakit Saraf. Jakarta: EGC. Price, Wilson. 2006. Patofisiologi. Jakarta:EGC Lampiran : Patofisiologi CVA