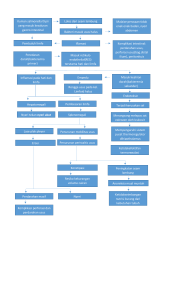
LAPORAN PENDAHULUAN STROKE Riset Keperawatan ini diajukan sebagai salah satu syarat untuk Memperoleh Gelar a Keperawata Oleh: Khoirul Hidayah Nur Fitri Puji Rahayu 519049 PROGRAM STUDI PROFESI NERS STIKES TELOGOREJO SEMARANG 2019 A. DEFINISI Stroke merupakan penyakit neurologis yang sering dijumpai dan harus ditangani secara cepat dan tepat. Stroke merupakan kelainan fungsi otak yang timbul mendadak yang disebabkan karena terjadinya gangguan peredaran darah otak dan bisa terjadi pada siapa saja dan kapan saja (Muttaqin, 2015). Menurut WHO stroke adalah adanya tanda-tanda klinik yang berkembang cepat akibat gangguan fungsi otak fokal (atau global) dengan gejala-gejala yang berlangsung selama 24 jam atau lebih yang menyebabkan kematian tanpa adanya penyebab lain yang jelas selain vaskuler. Stroke adalah cedera otak yang berkaitan dengan obstruksi aliran darah otak (Corwin, 2016). Stroke atau cedera cerebrovaskuler adalah kehilangan fungsi otak yang diakibatkan oleh berhentinya suplai darah ke bagian otak sering ini adalah kulminasi penyakit serebrovaskuler selama beberapa tahun (Smeltzer et al, 2015). B. KLASIFIKASI 1. Stroke dapat diklasifikasikan menurut patologi dan gejala kliniknya, yaitu: (Muttaqin, 2015) a. Stroke Hemoragi, Merupakan perdarahan serebral dan mungkin perdarahan subarachnoid. Disebabkan oleh pecahnya pembuluh darah otak pada daerah otak tertentu. Biasanya kejadiannya saat melakukan aktivitas atau saat aktif, namun bisa juga terjadi saat istirahat. Kesadaran pasien umumnya menurun. Perdarahan otak dibagi dua, yaitu: 1) Perdarahan intraserebra Pecahnya pembuluh darah (mikroaneurisma) terutama karena hipertensi mengakibatkan darah masuk ke dalam jaringan otak, membentuk massa yang menekan jaringan otak, dan menimbulkan edema otak. Peningkatan TIK yang terjadi cepat, dapat mengakibatkan kematian mendadak karena herniasi otak. Perdarahan intraserebral yang disebabkan karena hipertensi sering dijumpai di daerah putamen, thalamus, pons dan serebelum. 2) Perdarahan subaraknoid Pedarahan ini berasal dari pecahnya aneurisma berry atau AVM. Aneurisma yang pecah ini berasal dari pembuluh darah sirkulasi willisi dan cabangcabangnya yang terdapat diluar parenkim otak.Pecahnya arteri dan keluarnya keruang subaraknoid menyebabkan TIK meningkat mendadak, meregangnya struktur peka nyeri, dan vasospasme pembuluh darah serebral yang berakibat disfungsi otak global (sakit kepala, penurunan kesadaran) maupun fokal (hemiparase, gangguan hemisensorik, dll) b. Stroke Non Hemoragi Dapat berupa iskemia atau emboli dan thrombosis serebral, biasanya terjadi saat setelah lama beristirahat, baru bangun tidur atau di pagi hari. Tidak terjadi perdarahan namun terjadi iskemia yang menimbulkan hipoksia dan selanjutnya dapat timbul edema sekunder. Kesadaran umumnya baik. 2. Menurut perjalanan penyakit atau stadiumnya, yaitu: a. TIA (Trans Iskemik Attack) gangguan neurologis setempat yang terjadi selama beberapa menit sampai beberapa jam saja. Gejala yang timbul akan hilang dengan spontan dan sempurna dalam waktu kurang dari 24 jam. b. Stroke involusi: stroke yang terjadi masih terus berkembang dimana gangguan neurologis terlihat semakin berat dan bertambah buruk. Proses dapat berjalan 24 jam atau beberapa hari. c. Stroke komplit: dimana gangguan neurologi yang timbul sudah menetap atau permanen . Sesuai dengan istilahnya stroke komplit dapat diawali oleh serangan TIA berulang. C. ETIOLOGI Penyebab stroke menurut Arif Muttaqin (2015): 1. Thrombosis Cerebral Thrombosis ini terjadi pada pembuluh darah yang mengalami oklusi sehingga menyebabkan iskemi jaringan otak yang dapat menimbulkan oedema dan kongesti di sekitarnya. Thrombosis biasanya terjadi pada orang tua yang sedang tidur atau bangun tidur. Hal ini dapat terjadi karena penurunan aktivitas simpatis dan penurunan tekanan darah yang dapat menyebabkan iskemi serebral. Tanda dan gejala neurologis memburuk pada 48 jam setelah trombosis. Beberapa keadaan di bawah ini dapat menyebabkan thrombosis otak: a. Aterosklerosi Aterosklerosis merupakan suatu proses dimana terdapat suatu penebalan dan pengerasan arteri besar dan menengah seperti koronaria, basilar, aorta dan arteri iliaka (Ruhyanudin, 2017). Aterosklerosis adalah mengerasnya pembuluh darah serta berkurangnya kelenturan atau elastisitas dinding pembuluh darah. Manifestasi klinis atherosklerosis bermacam-macam. Kerusakan dapat terjadi melalui mekanisme berikut: 1) Lumen arteri menyempit dan mengakibatkan berkurangnya aliran darah. 2) Oklusi mendadak pembuluh darah karena terjadi trombosis. 3) Merupakan tempat terbentuknya thrombus, kemudian melepaskan kepingan thrombus (embolus). 4) Dinding arteri menjadi lemah dan terjadi aneurisma kemudian robek dan terjadi perdarahan. b. Hyperkoagulasi pada polysitemia Darah bertambah kental, peningkatan viskositas/ hematokrit meningkat dapat melambatkan aliran darah serebral. c. Arteritis( radang pada arteri ) d. Emboli Emboli serebral merupakan penyumbatan pembuluh darah otak oleh bekuan darah, lemak dan udara. Pada umumnya emboli berasal dari thrombus di jantung yang terlepas dan menyumbat sistem arteri serebral. Emboli tersebut berlangsung cepat dan gejala timbul kurang dari 10-30 detik. Beberapa keadaan dibawah ini dapat menimbulkan emboli: 1) Katup-katup jantung yang rusak akibat Rheumatik Heart Desease (RHD). 2) Myokard infark 3) Fibrilasi. Keadaan aritmia menyebabkan berbagai bentuk pengosongan ventrikel sehingga darah terbentuk gumpalan kecil dan sewaktu-waktu kosong sama sekali dengan mengeluarkan embolus-embolus kecil. 4) Endokarditis oleh bakteri dan non bakteri, menyebabkan terbentuknya gumpalan-gumpalan pada endocardium. 1. Haemorhagi Perdarahan intrakranial atau intraserebral termasuk perdarahan dalam ruang subarachnoid atau kedalam jaringan otak sendiri. Perdarahan ini dapat terjadi karena atherosklerosis dan hypertensi. Akibat pecahnya pembuluh darah otak menyebabkan perembesan darah kedalam parenkim otak yang dapat mengakibatkan penekanan, pergeseran dan pemisahan jaringan otak yang berdekatan, sehingga otak akan membengkak, jaringan otak tertekan, sehingga terjadi infark otak, oedema, dan mungkin herniasi otak. 2. Hipoksia Umum Beberapa penyebab yang berhubungan dengan hipoksia umum adalah: a. Hipertensi yang parah b. Cardiac Pulmonary Arrest c. Cardiac output turun akibat aritmia 3. Hipoksia Setempat Beberapa penyebab yang berhubungan dengan hipoksia setempat adalah: a. Spasme arteri serebral, yang disertai perdarahan subarachnoid. b. Vasokontriksi arteri otak disertai sakit kepala migrain. D. PATOFISIOLOGI Infark serbral adalah berkurangnya suplai darah ke area tertentu di otak. Luasnya infark bergantung pada faktor-faktor seperti lokasi dan besarnya pembuluh darah dan adekuatnya sirkulasi kolateral terhadap area yang disuplai oleh pembuluh darah yang tersumbat. Suplai darah ke otak dapat berubah (makin lmbat atau cepat) pada gangguan lokal (thrombus, emboli, perdarahan dan spasme vaskuler) atau oleh karena gangguan umum (hipoksia karena gangguan paru dan jantung). Atherosklerotik sering/ cenderung sebagai faktor penting terhadap otak, thrombus dapat berasal dari flak arterosklerotik, atau darah dapat beku pada area yang stenosis, dimana aliran darah akan lambat atau terjadi turbulensi. Thrombus dapat pecah dari dinding pembuluh darah terbawa sebagai emboli dalam aliran darah. Thrombus mengakibatkan; iskemia jaringan otak yang disuplai oleh pembuluh darah yang bersangkutan dan edema dan kongesti disekitar area. Area edema ini menyebabkan disfungsi yang lebih besar daripada area infark itu sendiri. Edema dapat berkurang dalam beberapa jam atau kadang-kadang sesudah beberapa hari. Dengan berkurangnya edema pasien mulai menunjukan perbaikan. Oleh karena thrombosis biasanya tidak fatal, jika tidak terjadi perdarahan masif. Oklusi pada pembuluh darah serebral oleh embolus menyebabkan edema dan nekrosis diikuti thrombosis. Jika terjadi septik infeksi akan meluas pada dinding pembukluh darah maka akan terjadi abses atau ensefalitis, atau jika sisa infeksi berada pada pembuluh darah yang tersumbat menyebabkan dilatasi aneurisma pembuluh darah. Hal ini akan menyebabkan perdarahan cerebral, jika aneurisma pecah atau ruptur. Perdarahan pada otak lebih disebabkan oleh ruptur arteriosklerotik dan hipertensi pembuluh darah. Perdarahan intraserebral yang sangat luas akan menyebabkan kematian dibandingkan dari keseluruhan penyakit cerebro vaskuler, karena perdarahan yang luas terjadi destruksi massa otak, peningkatan tekanan intracranial dan yang lebih berat dapat menyebabkan herniasi otak. Kematian dapat disebabkan oleh kompresi batang otak, hemisfer otak, dan perdarahan batang otak sekunder atau ekstensi perdarahan ke batang otak. Perembesan darah ke ventrikel otak terjadi pada sepertiga kasus perdarahan otak di nukleus kaudatus, talamus dan pons. Jika sirkulasi serebral terhambat, dapat berkembang anoksia cerebral. Perubahan disebabkan oleh anoksia serebral dapat reversibel untuk jangka waktu 4-6 menit. Perubahan irreversibel bila anoksia lebih dari 10 menit. Anoksia serebral dapat terjadi oleh karena gangguan yang bervariasi salah satunya henti jantung. Selain kerusakan parenkim otak, akibat volume perdarahan yang relatif banyak akan mengakibatkan peningian tekanan intrakranial dan mentebabkan menurunnya tekanan perfusi otak serta terganggunya drainase otak. Elemen-elemen vasoaktif darah yang keluar serta kaskade iskemik akibat menurunnya tekanan perfusi, menyebabkan neuron-neuron di daerah yang terkena darah dan sekitarnya tertekan lagi. Jumlah darah yang keluar menentukan prognosis. Apabila volume darah lebih dari 60 cc maka resiko kematian sebesar 93 % pada perdarahan dalam dan 71 % pada perdarahan lobar. Sedangkan bila terjadi perdarahan serebelar dengan volume antara 30-60 cc diperkirakan kemungkinan kematian sebesar 75 % tetapi volume darah 5 cc dan terdapat di pons sudah berakibat fatal. (Misbach, 1999 cit Muttaqin 2008) Pathway E. MANIFESTASI KLINIS Stoke menyebabkan defisit neurologik, bergantung pada lokasi lesi (pembuluh darah mana yang tersumbat), ukuran area yang perfusinya tidak adekuat dan jumlah aliran darah kolateral. Stroke akan meninggalkan gejala sisa karena fungsi otak tidak akan membaik sepenuhnya. 1. Kelumpuhan pada salah satu sisi tubuh (hemiparese atau hemiplegia) 2. Lumpuh pada salah satu sisi wajah anggota badan (biasanya hemiparesis) yang timbul mendadak. 3. Tonus otot lemah atau kaku 4. Menurun atau hilangnya rasa 5. Gangguan lapang pandang “Homonimus Hemianopsia” 6. Afasia (bicara tidak lancar atau kesulitan memahami ucapan) 7. Disartria (bicara pelo atau cadel) 8. Gangguan persepsi 9. Gangguan status mental 10. Vertigo, mual, muntah, atau nyeri kepala. F. KOMPLIKASI Setelah mengalami stroke pasien mungkin akan mengalmi komplikasi, komplikasi ini dapat dikelompokan berdasarkan: 1. Berhubungan dengan immobilisasi infeksi pernafasan, nyeri pada daerah tertekan, konstipasi dan thromboflebitis. 2. Berhubungan dengan paralisis nyeri pada daerah punggung, dislokasi sendi, deformitas dan terjatuh 3. Berhubungan dengan kerusakan otak epilepsi dan sakit kepala. 4. Hidrocephalus Individu yang menderita stroke berat pada bagian otak yang mengontrol respon pernapasan atau kardiovaskuler dapat meninggal. G. PEMERIKSAAN PENUNJANG 1. Angiografi serebral Menentukan penyebab stroke scr spesifik seperti perdarahan atau obstruksi arteri. 2. Single Photon Emission Computed Tomography (SPECT). Untuk mendeteksi luas dan daerah abnormal dari otak, yang juga mendeteksi, melokalisasi, dan mengukur stroke (sebelum nampak oleh pemindaian CT). 3. CT scan Penindaian ini memperlihatkan secara spesifik letak edema, posisi hematoma, adanya jaringan otak yang infark atau iskemia dan posisinya secara pasti. 4. MRI (Magnetic Imaging Resonance) Menggunakan gelombang megnetik untuk menentukan posisi dan bsar terjadinya perdarahan otak. Hasil yang didapatkan area yang mengalami lesi dan infark akibat dari hemoragik. 5. EEG Pemeriksaan ini bertujuan untuk melihat masalah yang timbul dan dampak dari jaringan yang infark sehingga menurunya impuls listrik dalam jaringan otak. 6. Pemeriksaan laboratorium a. Lumbang fungsi: pemeriksaan likuor merah biasanya dijumpai pada perdarahan yang masif, sedangkan pendarahan yang kecil biasanya warna likuor masih normal (xantokhrom) sewaktu hari-hari pertama. b. Pemeriksaan darah rutin (glukosa, elektrolit, ureum, kreatinin) c. Pemeriksaan kimia darah: pada strok akut dapat terjadi hiperglikemia. d. gula darah dapat mencapai 250 mg di dalam serum dan kemudian berangsurrangsur turun kembali. e. Pemeriksaan darah lengkap: untuk mencari kelainan pada darah itu sendiri. H. PENATALAKSANAAN MEDIS Tujuan intervensi adalah berusaha menstabilkan tanda-tanda vital dengan melakukan tindakan sebagai berikut: 1. Mempertahankan saluran nafas yang paten yaitu lakukan pengisapan lendiryang sering, oksigenasi, kalau perlu lakukan trakeostomi, membantu pernafasan. 2. Mengendalikan tekanan darah berdasarkan kondisi pasien, termasuk untuk usaha memperbaiki hipotensi dan hipertensi. 3. Berusaha menentukan dan memperbaiki aritmia jantung. 4. Menempatkan pasien dalam posisi yang tepat, harus dilakukan secepat mungkin pasien harus dirubah posisi tiap 2 jam dan dilakukan latihan-latihan gerak pasif. 5. Mengendalikan hipertensi dan menurunkan TIK Dengan meninggikan kepala 15-30 menghindari flexi dan rotasi kepala yang berlebihan, Pengobatan Konservatif 1. Vasodilator meningkatkan aliran darah serebral (ADS) secara percobaan, tetapi maknanya: pada tubuh manusia belum dapat dibuktikan. 2. Dapat diberikan histamin, aminophilin, asetazolamid, papaverin intra arterial. 3. Anti agregasi thrombosis seperti aspirin digunakan untuk menghambat reaksi pelepasan agregasi thrombosis yang terjadi sesudah ulserasi alteroma. 4. Anti koagulan dapat diresepkan untuk mencegah terjadinya/ memberatnya trombosis atau emboli di tempat lain di sistem kardiovaskuler. Pengobatan Pembedahan Tujuan utama adalah memperbaiki aliran darah serebral : a. Endosterektomi karotis membentuk kembali arteri karotis, yaitu dengan membuka arteri karotis di leher. b. Revaskularisasi terutama merupakan tindakan pembedahan dan manfaatnya paling dirasakan oleh pasien TIA. c. Evaluasi bekuan darah dilakukan pada stroke akut d. Ugasi arteri karotis komunis di leher khususnya pada aneurisma. I. PENGKAJIAN KEPERAWATAN 1. Identitas klien Meliputi nama, umur (kebanyakan terjadi pada usia tua), jenis kelamin, pendidikan, alamat, pekerjaan, agama, suku bangsa, tanggal dan jam MRS, nomor register, diagnose medis. 2. Keluhan utama Biasanya didapatkan kelemahan anggota gerak sebelah badan, bicara pelo, dan tidak dapat berkomunikasi. 3. Riwayat penyakit sekarang Serangan stroke hemoragik seringkali berlangsung sangat mendadak, pada saat klien sedang melakukan aktivitas. Biasanya terjadi nyeri kepala, mual, muntah bahkan kejang sampai tidak sadar, disamping gejala kelumpuhan separoh badan atau gangguan fungsi otak yang lain. 4. Riwayat penyakit dahulu Adanya riwayat hipertensi, diabetes militus, penyakit jantung, anemia, riwayat trauma kepala, kontrasepsi oral yang lama, penggunaan obat-obat anti koagulan, aspirin, vasodilator, obat-obat adiktif, kegemukan. 5. Riwayat penyakit keluarga Biasanya ada riwayat keluarga yang menderita hipertensi ataupun diabetes militus. J. DIAGNOSA KEPERAWATAN 1. Ketidakefektifan Perfusi jaringan serebral berhubungan dengan aliran darah ke otak terhambat 2. Kerusakan komunikasi verbal berhubungan dengan penurunan sirkulasi ke otak 3. Defisit perawatan diri: makan, mandi, berpakaian, toileting berhubungan kerusakanneurovaskuler 4. Kerusakan mobilitas fisik berhubungan dengan kerusakan neurovaskuler 5. Pola nafas tidak efektif berhubungan dengan penurunan kesadaran. 6. Resiko kerusakan integritas kulit berhubungan dengan immobilisasi fisik. 7. Resiko Aspirasi berhubungan dengan penurunan kesadaran. 8. Resiko injuri berhubungan dengan penurunan kesadaran K. No 1. 2 RENCANA KEPERAWATAN Diagnosa Keperawatan Ketidakefektifan Perfusi jaringan serebral b.d aliran darah ke otak terhambat. Tujuan (NOC) Tupen : Setelah dilakukan tindakan keperawatan selama 3 x 24 jam, diharapkan suplai aliran darah keotak lancar dengan kriteria hasil: 1. mendemonstrasikan status sirkulasi yang ditandai dengan a. Tekanan systole dandiastole dalam rentang yang diharapkan b. Tidak ada ortostatikhipertensi c. Tidak ada tanda tanda peningkatan tekanan intrakranial (tidak lebih dari 15 mmHg) 2. mendemonstrasikan kemampuan kognitif yang ditandai dengan: berkomunikasi dengan jelas dan sesuai dengan kemampuan menunjukkan perhatian, konsentrasi dan orientasi memproses informasi membuat keputusan dengan benar 3. menunjukkan fungsi sensori motori cranial yang utuh : tingkat kesadaran mambaik, tidak ada gerakan gerakan involunter Kerusakan Tupen : Setelah dilakukan komunikasi tindakan keperawatan selama verbal b.d 3 x 24 jam, diharapkan klien penurunan mampu untuk berkomunikasi sirkulasi ke otak lagi dengan kriteria hasil: 1. dapat menjawab pertanyaan Intervensi (NIC) 1. Monitor tekanan perfusi serebral 2. Catat respon pasien terhadap stimuli 3. Monitor tekanan intrakranial pasien dan respon neurology terhadap aktivitas 4. Monitor jumlah drainage cairan serebrospinal 5. Monitor intake dan output cairan 6. Restrain pasien jika perlu 7. Monitor suhu dan angka WBC 8. Kolaborasi pemberian antibiotik 9. Posisikan pasien pada posisi semifowler 10. Minimalkan stimuli dari lingkungan 1. Dengarkan setiap ucapan klien dengan penuh perhatian 2. Gunakan kata-kata sederhana dan pendek dalam komunikasi dengan yang diajukan perawat klien 2. dapat mengerti dan 3. Dorong klien untuk memahami pesan-pesan mengulang kata-kata melalui gambar 4. Berikan arahan / perintah 3. dapat mengekspresikan yang sederhana setiap perasaannya secara verbal interaksi dengan klien maupun nonverbal 6 3 Defisit perawatan diri; mandi,berpakaia n, makan, toileting b.d kerusakan neurovaskuler - Tupen : Setelah dilakukan tindakan keperawatan selama 3x 24 jam, diharapkan kebutuhan mandiri klien terpenuhi, dengan kriteria hasil: 1. Klien terbebas dari bau badan 2. Menyatakan kenyamanan terhadap kemampuan untuk melakukan ADLs 3. Dapat melakukan ADLS dengan bantuan 1. Monitor kemempuan klien untuk perawatan diri yang mandiri. 2. Monitor kebutuhan klien untuk alat-alat bantu untuk kebersihan diri, berpakaian, berhias, toileting dan makan. 3. Sediakan bantuan sampai klien mampu secara utuh untuk melakukan selfcare. 4. Dorong klien untuk melakukan aktivitas sehari-hari yang normal sesuai kemampuan yang dimiliki. 5. Dorong untuk melakukan secara mandiri, tapi beri bantuan ketika klien tidak mampu melakukannya. 6. Ajarkan klien/ keluarga untuk mendorong kemandirian, untuk memberikan bantuan hanya jika pasien tidak mampu untuk melakukannya. 7. Berikan aktivitas rutin seharihari sesuai kemampuan. 8. Pertimbangkan usia klien jika mendorong pelaksanaan aktivitas 4 Kerusakan mobilitas fisik b.d kerusakan neurovaskuler Tupen : Setelah dilakukan tindakan keperawatan selama 3x24 jam, diharapkan klien dapat melakukan pergerakan fisik dengan kriteria hasil : 1. Klien meningkat dalam aktivitas fisik 2. Mengerti tujuan dari peningkatan mobilitas 3. Memverbalisasikan perasaan dalam meningkatkan kekuatan dan kemampuan berpindah 4. Memperagakan penggunaan alat Bantu untuk mobilisasi (walker) 1. 2. 3. 4. 5. 6. 7. 8. 9. 5 Pola nafas tidak efektif berhubungan dengan penurunan kesadaran Tupen : Setelah dilakukan tindakan perawatan selama 3 x 24 jam, diharapkan pola nafas pasien efektif dengan kriteria hasil : 1. Menujukkan jalan nafas paten ( tidak merasa tercekik, irama nafas normal, frekuensi nafas normal,tidak ada suara 1. 2. 3. 4. 5. sehari-hari. Monitoring vital sign sebelm/sesudah latihan dan lihat respon pasien saat latihan Konsultasikan dengan terapi fisik tentang rencana ambulasi sesuai dengan kebutuhan Bantu klien untuk menggunakan tongkat saat berjalan dan cegah terhadap cedera Ajarkan pasien atau tenaga kesehatan lain tentang teknik ambulasi Kaji kemampuan pasien dalam mobilisasi Latih pasien dalam pemenuhan kebutuhan ADLs secara mandiri sesuai kemampuan Dampingi dan Bantu pasien saat mobilisasi dan bantu penuhi kebutuhan ADLs ps. Berikan alat Bantu jika klien memerlukan. Ajarkan pasien bagaimana merubah posisi dan berikan bantuan jika diperlukan Buka jalan nafas, guanakan teknik chin lift atau jaw thrust bila perlu Posisikan pasien untuk memaksimalkan ventilasi Identifikasi pasien perlunya pemasangan alat jalan nafas buatan Pasang mayo bila perlu Lakukan fisioterapi dada nafas tambahan 2. Mendemonstrasikan batuk efektif dan suara nafas yang bersih, tidak ada sianosis dan dyspneu (mampu mengeluarkan sputum, mampu bernafas dengan mudah, tidak ada pursed lips). 3. Menunjukkan jalan nafas yang paten (klien tidak merasa tercekik, irama nafas, frekuensi pernafasan dalam rentang normal, tidak ada suara nafas abnormal 4. Tanda Tanda vital dalam rentang normal (tekanan darah, nadi, pernafasan 6 Resiko kerusakan integritas kulit b.d immobilisasi fisik Tupen : Setelah dilakukan tindakan perawatan selama 3 x 24 jam, diharapkan pasien mampu mengetahui dan mengontrol resiko dengan kriteria hasil : 1. Integritas kulit yang baik bisa dipertahankan (sensasi, elastisitas, temperatur, hidrasi, pigmentasi) 2. Tidak ada luka/lesi pada jika perlu 6. Keluarkan sekret dengan batuk atau suction 7. Auskultasi suara nafas, catat adanya suara tambahan 8. Lakukan suction pada mayo 9. Berikan bronkodilator bila perlu 10. Berikan pelembab udara 11. Kassa basah NaCl Lembab 12. Atur intake untuk cairan mengoptimalkan keseimbangan. 13. Monitor respirasi dan status O2 Oxygen Therapy 1. Bersihkan mulut, hidung dan secret trakea 2. Pertahankan jalan nafas yang paten 3. Atur peralatan oksigenasi 4. Monitor aliran oksigen 5. Pertahankan posisi pasien 6. Onservasi adanya tanda tanda hipoventilasi 7. Monitor adanya kecemasan pasien terhadap oksigenasi 1. Anjurkan pasien untuk menggunakan pakaian yang longgar 2. Hindari kerutan padaa tempat tidur 3. Jaga kebersihan kulit agar tetap bersih dan kering 4. Mobilisasi pasien (ubah posisi pasien) setiap dua jam sekali 5. Monitor kulit akan adanya kulit 3. Perfusi jaringan baik 4. Menunjukkan pemahaman dalam proses perbaikan kulit dan mencegah terjadinya sedera berulang 5. Mampu melindungi kulit dan mempertahankan kelembaban kulit dan perawatan alami 7 Resiko Aspirasi berhubungan dengan penurunan tingkat kesadaran 8 Resiko Injury berhubungan dengan penurunan tingkat kesadaran kemerahan 6. Oleskan lotion atau minyak/baby oil pada derah yang tertekan 7. Monitor aktivitas dan mobilisasi pasien 8. Monitor status nutrisi pasien 9. Memandikan pasien dengan sabun dan air hangat Tupen : Setelah dilakukan 1. Aspiration precaution tindakan perawatan selama 3 x 2. Monitor tingkat 24 jam, diharapkan tidak kesadaran, reflek batuk terjadi aspirasi pada pasien dan kemampuan menelan dengan kriteria hasil : 3. Monitor status paru 1. Klien dapat bernafas 4. Pelihara jalan nafas dengan mudah, tidak irama, 5. Lakukan suction jika frekuensi pernafasan diperlukan normal 6. Cek nasogastrik sebelum 2. Pasien mampu menelan, makan mengunyah tanpa terjadi 7. Hindari makan kalau aspirasi, dan residu masih banyak mampumelakukan oral 8. Potong makanan kecil hygien kecil 3. Jalan nafas paten, mudah 9. Haluskan obat bernafas, tidak merasa sebelumpemberian tercekik dan tidak ada suara 10. Naikkan kepala 30-45 nafas abnormal derajat setelah makan Tupen : Setelah dilakukan tindakan perawatan selama 3 x 24 jam, diharapkan tidak terjadi trauma pada pasien dengan kriteria hasil: 1. Klien terbebas dari cedera 2. Klien mampu menjelaskan cara/metode untukmencegah injury/cedera 3. Klien mampu menjelaskan factor resiko dari 1. Sediakan lingkungan yang aman untuk pasien 2. Identifikasi kebutuhan keamanan pasien, sesuai dengan kondisi fisik dan fungsi kognitif pasien dan riwayat penyakit terdahulu pasien 3. Menghindarkan lingkungan yang berbahaya (misalnya memindahkan perabotan) lingkungan/perilaku personal 4. Mampumemodifikasi gaya hidup untukmencegah injury 5. Menggunakan fasilitas kesehatan yang ada 6. Mampu mengenali perubahan status kesehatan 4. Memasang side rail tempat tidur 5. Menyediakan tempat tidur yang nyaman dan bersih 6. Menempatkan saklar lampu ditempat yang mudah dijangkau pasien. 7. Membatasi pengunjung 8. Memberikan penerangan yang cukup 9. Menganjurkan keluarga untuk menemani pasien. 10. Mengontrol lingkungan dari kebisingan 11. Memindahkan barangbarang yang dapat membahayakan 12. Berikan penjelasan pada pasien dan keluarga atau pengunjung adanya perubahan status kesehatan dan penyebab penyakit. DAFTAR PUSTAKA Carpenito, L.J. 2016. Rencana Asuhan & Dokumentasi Keperawatan. Jakarta: EGC Corwin, EJ. 2016. Buku Saku Patofisiologi, 3 Edisi Revisi. Jakarta: EGC Johnson, M., et all. 2018. Nursing Outcomes Classification (NOC) Second Edition. New Jersey: Upper Saddle River Mansjoer, A dkk. 2017. Kapita Selekta Kedokteran, Jilid Kedua. Jakarta: Media Aesculapius FKUI Mc Closkey, C.J., et all. 2018. Nursing Interventions Classification (NIC) Second Edition. New Jersey: Upper Saddle River Muttaqin, Arif. 2015. Asuhan Keperawatan Klien dengan Gangguan Sistem Persarafan. Jakarta: Salemba Medika Santosa, Budi. 2018. Panduan Diagnosa Keperawatan NANDA 2018-2020. Jakarta: Prima Medika Smeltzer, dkk. 2015. Buku Ajar Keperawatan Medikal Bedah Brunner & Suddarth Edisi 8 Vol 2. alih bahasa H. Y. Kuncara, Andry Hartono, Monica Ester, Yasmin asih. Jakarta: EGC. Tim SAK Ruang Rawat Inap RSUD Wates. 2016. Standard Asuhan Keperawatan Penyakit Saraf. Yogyakarta: RSUD Wates Kabupaten Kulonprogo