DIAGNOSA, INTERVENSI DAN EVALUASI PADA SISTEM RESPIRASI
advertisement

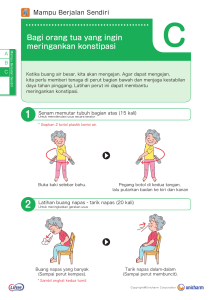
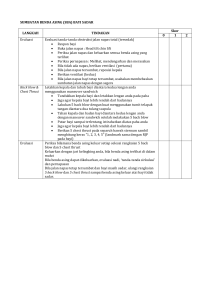
DIAGNOSA, INTERVENSI DAN EVALUASI PADA SISTEM RESPIRASI By : Ns. Ratmi 1. Bersihan Jalan nafas tidak efektif ketidakmampuan utk membersihkan sekresi atau obstruksi saluran pernapasan guna mempertahankan jalan napas yg bersih Batasan karakteristik 1) Bunyi napas tambahan (contoh: ronki basah halus,ronki basah kasar) 2) Perubahan irama dan frekuensi pernpasan 3) Tidak mampu/tidak efektifnya batuk 4) Sianosis 5) Sulit bersuara 6) Penurunan bunyi napas 7) Gelisah 8) Adanya sputum Faktor yang berhubungan 1. Obstruksi jalan napas: spasme jalan napas, pengumpulan sekresi, mukus berlebih, adanya jalan napas buatan, terdapat benda asing, sekresi pada bronki dan eksudat pada alveoli. 2. Fisiologi: disfungsi neuromuskuler, hiperplasia dinding bronkial, PPOK, infeksi, asma, alergi jalan napas dan trauma Kriteria Hasil Setelah dilakukan tindakan keperawatan selama 4x24 jam, pasien akan: 1. Mempunyai jalan napas paten 2. Dapat mengeluarkan sekret secara efektif 3. Irama dan frekuensi napas dalam rentang normal (sebutkan) 4. Mempunyai fungsi paru dalam batas normal 5. Mampu mendiskripsikan rencana untuk perawatan di rumah INTERVENSI 1. Observasi dan dokumentasikan keefektifan pemberian 2. 3. 4. 5. oksigen, pengobatan yang diresepkan dan kaji kecenderungan pada gas darah arteri Auskultasi bagian dada anterior dan posterior untuk mengetahui adanya penurunan atau tidak adanya ventilasi dan adanya bunyi tambahan Tentukan kebutuhan pengisapan oral dan atau trakea Pantau status oksigen pasien dan status hemodinamik (tingkat Mean Arterial Pressure dan irama jantung) segera sebelum, selama dan setelah pengisapan Catat tipe dan jumlah sekret yang dikumpulkan. 6. Jelaskan pengunaan peralatan pendukung dengan benar (misalnya oksigen, pengisapan,inhaler) 7. Informasikan kepada pasien dan keluarga bahwa merokok merupakan kegiatan yang dilarang di dalam ruang perawatan 8. Instruksikan kepada pasien dan keluarga dalam rencana perawatan di rumah (misal pengobatan, hidrasi, nebulisasi, peralatan, drainase postural, tanda dan gejala komplikasi) 9. Instruksikan kepada pasien tentang batuk efektif dan teknik napas dalam untuk memudahkan keluarnya sekresi 10. Ajarkan untuk mencatat dan mencermati perubahan pada sputum seperti: warna, karakter, jumlah dan bau 11. Ajarkan pada pasien atau keluarga bagaimana cara melakukan pengisapan sesuai denan kebutuhan. 12. Konsultasikan dengan dokter atau ahli pernapasan tentang kebutuhan untuk perkusi dan atau alat pendukung 13. Berikan oksigen yang telah dihumidifikasi sesuai protap 14. Bantu dengan memberikan aerosol, nebulizer dan perawatan paru lain sesuai kebijakan institusi 15. Beritahu dokter ketika analisa gas darah arteri abnormal 16. Anjurkan aktivitas fisik untuk meningkatkan pergerakan sekresi 17. Lakukan ambulasi tiap dua jam jika pasien mampu 18. Informasikan kepada pasien sebelum memulai prosedur untuk menurunkan kecemasan dan peningkatan kontrol diri. 19. Pertahankan keadekuatan hidrasi untuk menurunkan viskositas sekret DS : Pasien mengeluh sesak Px mengatakan batuk tapi tidak bisa mengeluarkan dahak DO : RR : 28 x / menit , ttv (nadi, td, suhu) Irama ireguler Ronchi Sianosis Adanya sputum Px tampak gelisah Bersihan jalan napas tidak efektif b.d penumpukan sekret Tujuan : bersihan jalan nafas paten KH : setelah dilakukan tindakan kep selama 2x 24 jam px menunjukkan : RR = 16-20 x / menit, ttv (nadi, td, suhu) mampu melakukan batuk efektif Irama reguler Suara nafas vesikuler Implementasi : 1. Memposisikan px semi fowler 2. Mengajarkan px untuk latihan batuk efektif 3. Kolabarasi dg tim medis dalam pemberian bronkodilator (ventolin), nebulizing (4 x 10 menit) dan suctioning 4x/ sehari 4. Melakukan postural drainage ( 5. Kolaborasi pemberian oksigen 3 lpm 6. Mengobservasi RR, suara napas, irama napas 7. Menginformasilkan kepad,.... 2. Ketidakefektifan pola napas Definisi: inspirasi dan atau ekspirasi yang tidak memberi ventilasi yang adekuat. Batasan karakteristik 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. Pasien mengeluh sesak napas atau napas pendek-pendek Perubahan gerakan dada Penurunan tekanan inspirasi /ekspirasi Penurunan kapasitas vital paru Napas dalam Peningkatan diameter anterior-posterior paru Napas cuping hidung Ortopnea Fase ekspirasi lama Pernapasan purse lip Pengunaan otot-otot bantu napas Faktor yang berubungan 1) Ansietas 2) Posisi tubuh 3) Deformitas tulang 4) Deformitas dinding dada 5) Penurunan energi/terjadi kelelahan 6) Hiperventilasi 7) Sindrom hipoventilasi 8)Kerusakan muskuloskeletal 9) Imaturitas neurologis 10) Disfungsi neuromuskular 11) Obesitas 12) Nyeri 13) Kerusakan persepsi/kognitif 14) Kelelahan otot-otot respirasi 15) Cedera tulang belakang Kriteria hasil Contoh: setelah dilakukan tindakan keperawatan selama 3x24 jam, pasien diharapkan menunjukkan status pernapasan: ventilasi tidak terganggu ditandai dengan: 1) Napas pendek tidak ada 2) Tidak ada penggunaan otot bantu 3) Bunyi napastambahan tidak ada 4) Ekspansi dada simetris INTERVENSI Pantau adanya pucat atau sianosis Pantau efek obat terhadap status respirasi Tentukan lokasi dan luasnya krepitasi di tulang dada Observasi kebutuhan insersi jalan napas Observasi dan dokumentasikan ekspansi dada bilateral pada pasien dengan ventilator 6. Perhatikan area penurunan sampai tidak adanya bunyi napas atau bunyi napas tambahan Pantau kecepatan, irama, kedalaman dan usaha respirasi 7. Pantau respirasi yang berbunyi 1. 2. 3. 4. 5. 8. Perhatikan pergerakan dada, kesimetrisannya, penggunaan 9. 10. 11. 12. 13. 14. 15. otot bantu serta retraksi otot supraklavikular dan interkostal Pantau pola pernapasan: bradipnea, takipnea, hiperventilasi, pernapasan Kussmaul, pernapasan CheyneStokes Perhatikan lokasi trakea Auskultasi bunyi napas, Pantau kegelisahan, ansietas, dan tersengal-sengal Catat perubahan pada saturasi oksigen dan nilai gas darah arteri Ajarkan pada pasien dan keluarga tentang teknik relaksasi untuk meningkatkan pola napas. Spesifikan teknik yang digunakan, misal: napas dalam Ajarkan cara batuk efektif 16. Diskusikan perencanaan perawatan di rumah (pengobatan, 17. 18. 19. 20. 21. peralatan) dan anjurkan untuk mengawasi dan melapor jika ada komplikasi yang muncul. Rujuk pada ahli terapi pernapasan untuk memastikan keadekuatan ventilator mekanis Laporkan adanya perubahan sensori, bunyi napas, pola pernapasan, nilai AGD, sputum, dst, sesuai kebutuhan atau protokol Berikan tindakan(misal pemberian bronkodilator) sesuai program terapi Berikan nebulizer dan humidifier atau oksigen sesuai program atau protokol Berikan obat nyeri untuk pengoptimalan pola pernapasan, spesifikkan jadwal 22. Hubungkan dan dokumentasikan semua data pengkajian 23. 24. 25. 26. 27. 28. (misal: bunyi napas, pola napas, nilai AGD, sputum dan efek obat pada pasien) Ajurkan pasien untuk napas dalam melalui abdomen selama periode distres pernapasan Lakukan pengisapan sesuai dengan kebutuhan untuk membersihkan sekresi Minta pasien untuk pindah posisi, batuk dan napas dalam Informasikan kepada pasien sebelum prosedur dimulai untuk menurunkan kecemasan Pertahankan oksigen aliran rendah dengan nasal kanul, masker, sungkup. Spesifikkan kecepatan aliran. Posisikan pasien untuk mengoptimalkan pernapasan. Spesifikkan posisi. 3. Gangguan pertukaran gas Definisi: Kelebihan dan kekurangan oksigenasi dan/atau eliminasi karbondioksida di membran kapilar-alveolar Batasan karakteristik Subyektif: dispnea, sakit pada saat bangun dan gangguan penglihatan Obyektif: 1) Gas darah arteri tidak normal 2) pH arteri tidak normal 3) Ketidaknormalan frekuensi dan kedalaman pernapasan 4) Warna kulit tidak normal 5) Konfusi, gelisah 6) Sianosis 7) Karbondioksida menurun 8) Pernapasan cuping hidung 10) Hiperkarbia 11) Hipoksia 12) somnolen Faktor yang berubungan 1) Perubahan membran kapiler-alveolar 2) Ketidakseimbangan perfusi-ventilasi Kriteria hasil Contoh: Setelah dilakukan tindakan keperawatan selama 1x24 jam, pasien mempunyai status pernapasan: pertukaran gas tidak akan terganggu dibuktikan dengan: 1) Status neurologis dalam rentang yang diharapkan 2) Dispnea pada saat istirahat dan aktivitas tidak ada 3) PaO2, PaCO2, pH arteri dan SaO2 dalam batas normal 4) Tidak ada gelisah, sianosis, dan keletihan INTERVENSI 1. 2. 3. 4. 5. 6. 7. 8. Observasui bunyi paru, frekuensi napas,kedalaman dan usaha napas serta produksi sputum Pantau saturasi O2 dengan oksimeter nadi Pantau hasil gas darah (misal PaO2 yang rendah, PaCO2 yang meningkat, kemunduran tingkat respirasi) Pantau kadar elektrolit Pantau status mental Peningkatan frekuensi pemantauan pada saat pasien tampak somnolen Observasi terhadap sianosis, terutama membran mukosa mulut Identifikasi kebutuhan pasien akan insersi jalan napas aktual/potensial 9. Auskultasi bunyi napas, tandai area penurunan atau 10. 11. 12. 13. 14. 15. hilangnya ventilasi dan adanya bunyi tambahan Pantau status pernapasan dan oksigenasi Jelaskan penggunaan alat bantu yang diperlukan (oksigen, pengisap,spirometer) Ajarkan teknik bernapas dan relaksasi Jelaskan pada pasien dan keluarga alasan suatu tindakan dilakukan misal: terapi oksigen Ajarkan teknik perawatan di rumah (pengobatan, aktivitas, alat bantu, tanda dan gejala yang perlu dilaporkan) Ajarkan batuk efektif 16. Konsultasikan dengan dokter tentang kebutuhan akan 17. 18. 19. 20. pemeriksaan gas darah arteri dan penggunaan alat bantu yang dianjurkan sesuai dengan adanya perubahan kondisi pasien. Laporkan perubahan sehubungan dengan pengkajian data (misal: bunyi napas, pola napas, analisa gas darah arteri,sputum,efek dari pengobatan) Berikan obat yang diresepkan (misal: natrium bikarbonat) untuk mempertahankan kesiembangan asam-basa Siapkan pasien untuk ventilasi mekanis Berikan oksigen atau udara yang dilembabkan sesuai dengan keperluan Berikan bronkodilator, aerosol, nebulasi evaluasi SOAP S : keluhan klien O : rr :? Sianosis? Pernapasan cuping? A : masalah belum teratasi P : intervensi no 1-10 di lanjutkan A : masalah teratasi P : intervensi di hentikan A : masalah belum teratasi P : modifikasi intervensi 1. 2