pendahuluan
advertisement

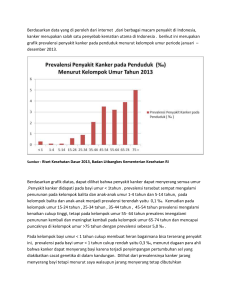
Reading assignment Telah dibacakan, 2013 Divisi Pulmonologi dan Alergi Imunologi Dept. Ilmu Penyakit Dalam FK USU/ RSHAM SMALL CELL LUNG CANCER Abdus Somad Harahap Divisi Pulmonologi dan Alergi Imunologi Departemen Ilmu Penyakit Dalam FK USU/ RSHAM PENDAHULUAN Kanker paru merupakan penyakit pertumbuhan sel jaringan paru yang tak terkontrol. Pertumbuhan ini dapat bermetastase yang menyebar kejaringan sekitarnya serta kejaringan paru yang bersebelahan. Sebahagian besar kanker paru berupa karsinoma paru yang berasal dari sel epitel. Kanker paru merupakan penyebab kematian paling banyak pada pria dan kedua pada wanita setelah kanker payudara(1) Prevalensi Kanker paru di negara maju sangat tinggi, di USA tahun 2002 dilaporkan terdapat 169.400 kasus baru ( merupakan 13% dari semua kanker baru yang terdiagnosis) dengan 154.900 kematian (merupakan 28% dari seluruh kematian akibat kanker), di Inggris Prevalensi kejadiannya mencapai 40.000/ tahun, sedangkan di Indonesia menduduki peringkat keempat kanker terbanyak, di RS kanker Dharmais Jakarta tahun 1998 menduduki urutan ketiga setelah kanker payudara dan kanker leher rahim. Angka kematian akibat kanker paru diseluruh dunia mencapai kurang lebih satu juta penduduk setiap tahunnya. Di Negara berkembang lain dilaporkan insidennya naik dengan cepat antara lain karena konsumsi rokok berlebihan seperti di China yang mengkonsumsi 30% rokok dunia. Sebahagian besar kanker paru mengenai pria dengan perbandingan 1:13 dan pada wanita 1:20.(2) Selama 20 tahun terakhir sejumlah percobaan telah dilakukan guna mengurangi angka kematian pada penderita karsinoma paru, pengunaan terapi pembedahan, radioterapi, kombinasi kemoterapi ataupun kombinasi seluruhnya, namun perbaikan kelangsungan hidup masih kecil.(3) 1 Kanker paru merupakan kanker yang paling banyak dijumpai diseluruh dunia,mengenai hampir satu juta orang setiap tahunnya, penyakit ini penyebab kematian nomor satu. Angka keberhasilan hidup setelah lima tahun pada penyakit ini kurang dari 15%.(3) Sebahagian besar kanker paru berupa suatu karsinoma ganas yang berasal dari sel epitel. Ada dua jenis utama karsinoma paru yang dikategorikan berdasarkan ukuran serta adanya sel ganas yang terlihat melalui histopatologi dengan mikroskop, non-small cell lung carcinoma( NSCLC) 80% ,small cell lung carcinoma(SCLC) 16,8%. Klasifikasi ini berdasarkan pada kriteria histologi yang sangat penting dalam penanganan klinis serta prognosis penyakit.(4) SMALL CELL LUNG CANCER Small cell lung cancer (SCLC) juga disebut “oat cell carcinoma” merupakan kanker paru yang sedikit ditemukan, jenis ini berasal dari saluran napas yang lebih besar (bronkus primer dan sekunder) dan dapat berkembang dengan cepat menjadi lebih besar. Sell oat mengandung neurosekret padat (vesikel mengandung hormon neuroendokrin) yang berhubungan dengan sindrom paraneoplastik/endokrin, yang kurang sensitive dengan kemoterapi sehingga prognosisnya menjadi jelek dan sering bermetastase. Kanker Small sel dibagi dalam stage terbatas (limited stage disease) dan stage luas (extended stage disease). Jenis kanker paru ini diduga kuat berhubungan dengan riwayat perokok. Sekitar 98% pasien dengan Small Cell Lung Cancer memiliki riwayat merokok.(3) PATOGENESIS. Seperti penyakit kanker lainnya, kanker paru dimulai oleh aktivasi onkogen dan inaktivasi gen supresor tumor. Onkogen merupakan suatu gen yang diyakini sebagai penyebab seseorang cenderung terkena kanker. Proto-onkogen berubah menjadi onkogen apabila terpapar karsinogen spesifik. Mutasi yang terjadi pada proto-onkogen K-ras menyebabkan adenokarsinoma paru sampai 10-30%. Epidermal growth factor reseptor (EFGR) mengatur prolifersi sel, apoptosis, angiogenesis, serta invasi tumor. Mutasi serta berkembangnya EFGR sering dijumpai pada kanker paru non-small sel sehingga menjadikan dasar terapi menggunakan penghambat EFGR. Kerusakan kromosom menyebabkan kehilangan sifat keberagaman heterezigot, menyebabkan inaktivasi gen supresor tumor. Kerusakan kromosom 3p, 5q, 13q dan 17p paling sering menyebabkan karsinoma paru nonsmall sel. Gen p53 tumor supresor berada di kromosom 17p yang didapatkan 60-75% dari kasus. Gen gen lainnya yang sering bermutasi dan berkembang ialah c-Met, NKX2-1, LKB1, PIK3CA dan BRAF. (5) Sejumlah gen polimorfik berkaitan dengan kanker paru, termasuk gen polimorfik yang mengkode interleukin-1, sitokrom P450, caspase-8 sebagai pencetus apoptosis serta XRCC1 sebagai molekul DNA repair. Individu yang terdapat gen polimorfik seperti ini lebih sering terkena kanker paru apabila terpapar zat karsinogenik.(5) 2 ETIOLOGI.(5,6,7,8) Zat karsinogen pada rokok tembakau memegang peranan penting terhadap kejadian kanker paru. Kurang lebih 85-90% penderita kanker paru adalah perokok,namun demikian kanker paru dapat juga mengenai individu yang bukan perokok. Dengan demikian pengaruh faktor lingkungan perokok tembakau, polusi udara, paparan gas radon dan beberapa virus dapat juga menyebabkan kanker paru. Namun kurang dari 20% akan mengalami kanker paru,dengan demikian faktor keturunan memegang peranan penting. Pertumbuhan kanker paru diperantarai oleh interaksi antara beberapa zat karsinogen. Rokok sigaret mengandung campuran senyawa dimana telah 4000 senyawa teridentifikasi pada sebahagian besar rokok. Sejumlah penelitian telah mengidentifikasi 60-70 karsinogen; polisiklik aromatic hidrokarbon, (PAHs), heterosiklik hidrokarbon, N-nitrosamin, aromatik amine, Nheterosiklik amine, aldehide, beberapa senyawa organic,senyawa anorganik seperti hydrazine logam serta radikal bebas. Terdapat bukti yang menunjukkan bahwa gabungan zat karsinogenik PAH dan tobacco-spesifik carcinogen NNK (4-(methylnirosoamino)-1-3 (phyridyl)-1-(butanone) memegang peranan penting dalam menginduksi kanker paru pada perokok. kedua-duanya merupakan karsinogen yang sama kuatnya antara PAH dan N-Nitrosamin, namun demikian walaupun butadin,aldehid dan benzene suatu potensial karsinogenik yang rendah , tetapi jumlahnya sangat banyak pada rokok tembakau. PAH merupakan hasil pembakaran tak sempurna dari tembakau pada saat merokok. PAH, terutama benzopyrin mencetuskanterjadinya tumor paru pada hewan percobaan. Disamping itu dalam beberapa penelitian menunjukkan bahwa jaringan paru manusia dapat memetabolisme PAH menjadi metabolit reaktif yang berinteraksi dengan DNA membentuk gen DNA yang bermutasi. DNA ini diduga merupakan pencetus terjadinya karsinogenesis dan mungkin juga prediksi risiko kanker paru. Pada beberapa penelitian gabungan PAH-DNA telah ditemukan pada sample paru manusia dan peningkatan kadar PAH-DNA pada jaringan paru perokok dan bekas perokok dibandingkan dengan tidak perokok. Beberapa penelitian epidemiologi yang melakukan evaluasi tahun 2004 mendapatkan peningkatan risiko kanker paru pada orang non perokok yang terpapar oleh lingkungan asap rokok, terutama pada orang yang mempunyai pasangan perokok aktif,dimana risiko terjadinya kanker paru meningkat 20% sampai 30%. Individu yang tidak merokok yang terpapar ditempat lingkungan kerja kemungkinan risiko kanker paru 12% sampai 19%. Perbedaan insiden kanker paru pada orang non perokok di beberapa Negara berbeda membuktikan bahwa lingkungan dapat mempengaruhi resiko. Polusi udara merupakan gabungan 3 komplek gas dan komponen partikel yang berperan sebagai factor resiko sedang terhadap kanker paru. Polusi udara yang berasal dari lalu lintas padat,pembakaran minyak serta pabrik industri bertanggung jawab terhadap insiden kanker paru. Termasuk PAH, formaldehide, benzene, ethyleneoxide, uap minyak serta logam. Hubungan antara kanker paru dengan polusi udara telah dilaporkan dalam berbagai penelitian dari berbagai Negara. Penduduk kota yang mengalami paparan yang tinggi mempunyai resiko kanker paru 1.5 lebih tinggi dibandingkan dengan penduduk desa. Dalam European perspective study didapatkan bahwa penduduk disekitar lalu-lintas yang padat atau terpapar kadar NO2 lebih dari 30 ug/m3 akan meningkatkan risiko kanker paru. Pada kasus NO2 resiko kanker paru berhubungan dengan respon paparan. Pada penelitian lainnya suatu partikel-partikel kecil, SO2 dan rokok hitam semuanya berkaitan dengan peningkatan resiko kanker paru. Oleh karena paru mempunyai vulome respirasi yang besar (500-600 liter oksigen/jam), disertai dengan area yang luas (75-85 m2) dengan perfusi yang banyak terpapar oleh udara beracun disekitarnya akan mencetuskan keracunan paru dan pertumbuhan kanker paru walau dengan kadar yang rendah sekalipun. Gas radon merupakan bahan kimia yang terdapat dimana-mana, yang berupa gas beracun yang berasal dari lingkungan dan material bangunan yang tercemar, seperti batu,batu bata dan semen. Paparan gas radon yang tinggi berkaitan dengan pekerjaan terutama tambang uranium. Peningkatan resiko kanker paru di pertambangan berkaitan dengan akumulasi paparan gas radon. Didapat bukti yang kuat gas radon pada ruangan tertutup mempunyai kontribusi terhadap resiko kanker paru. Diperkirakan radon berkontribusi sampai 9% terhadap kejadian kanker paru, dan dari data yang dapat dipercaya menyimpulkan resiko kanker paru akibat terpapar radon dan rokok akhirakhir ini meningkat. Paparan dari tempat kerja memegang peranan penting sebagai penyebab kanker paru. Kejadian kanker paru dicetuskan oleh paparan lingkungan tempat kerja oleh logam seperti beryllium, kromium, nikel dan arsenik telah ditemukan. Paparan PAH yang tinggi dapat ditemukan pada beberapa pekerja seperti produksi aluminium, batubara dan proses gasifikasi batubara, besi, pekerja besi baja,supir bus (oleh karena menghirup gas buang mesin disel), pembuat atap serta pekerja jalan aspal. Paru-paru merupakan target organ Polisiklik Aromatik Hidrokarbon pada pekerja yang terpapar. Kristal silica yang terhirup juga diklasifikasikan sebagai zat karsinogen paru . perlu digaris bawahi ialah apabila menilai etiologi kanker paru yang berhubungan dengan tempat kerja perlu dipertimbangkan adanya riwayat merokok tembakau. Virus Onkogen mungkin dapat dimasukkan kedalam etiologi kanker paru. Sejumlah temuan membuktikan adanya keterlibatan sejumlah human papiloma virus, akan tetapi temuan virus pada 4 karsinoma bronchial sangat beragam. Virus Epstein-Barr,cytomegalovirus, human herpes virus-8 dan simian virus 40 jarang ditemukan. Kerentanan genetik berperan pada individu perokok tembakau. Sebagaimana fakta yang ditemukan dimana hanya satu dari sepuluh perokok semasa hidupnya yang berkembang menjadi kanker paru. Sejumlah penelitian epidemiologi menunjukkan adanya faktor genetik yang mempengaruhi risiko individu terkena kanker paru. Suatu penelitian melaporkan adanya hubungan chromosom 6q pada kelompok kanker paru, sehingga dapat diduga adanya pengaruh gen terhadap kanker paru. Kerentanan pada kanker paru kemungkinan menyesuaikan dengan faktor spesifik penjamu termasuk perbedaan metabolisme karsinogen dan detoksifikasi,DNA repair, kontrol siklus sel, sel signaling, apoptosis serta jalur inflamasi. Prokarsinogen pada rokok tembakau mengaktifkan sejumlah sitokrom P450 dan didetoksifikasi oleh gluthation Stranferase(GST), NADPH, Quinon oksireduktase(NQO), N-asetiltranferase(NAT) Eliminasi dan perbaikan DNA yang mengalami kerusakan berperan penting dalam memproteksi serta keutuhan genom dari agen genotoksik seperti PAH dan NNKyang berasal dari rokok tembakau. Penderita kanker paru dilaporkan mempunyai kapasitas DNA repair yang rendah. Penelitian yang ada menemukan adanya hubungan antara nukliotida polimorfik tunggal pada sejumlah gen DNA repair dengan risiko kanker paru. GEJALA KLINIS. (8,9,10) Sekitar 25% kanker paru adalah asimptomatik dan ditemukan dengan tidak sengaja melalui foto toraks. Tanda dan gejala yang timbul dapat berasal dari progresifitas tumor lokal, penyebaran ke daerah regional atau metastase jauh. Sindrom paraneoplastik dapat terjadi pada semua stage penyakit. Akan tetapi gejala ini tidak spesifik untuk mengklasifikasi dan histologi kanker. Tumor dapat mengakibatkan batuk dan terkadang sesak napas yang disertai obstruksi jalan napas, post obstruksi atelektasis dan penyebaran kekelenjar limfe. Demam dapat terjadi pada pneumonia post obstruktif, sebahagian penderita dilaporkan mengalami nyeri dada yang tak jelas atau nyeri yang terlokalisir. Hemoptisis jarang ditemukan, kehilangan darah hanya sedikit kecuali pada kasus yang dimana tumor mengiritasi pembuluh arteri yang mengakibatkan perdarahan masif bahkan kematian . Bekles dkk (2003) mendapati 65% -75% pasien kanker paru menderita batuk, bahkan lebih dari 25% dengan batuk produktif. Hemoptisis didapati 6% -35% pasien, kurang lebih 20%-30% pasien akan mengalami hemoptisis dan 3% akan mengalami hemoptisis yang menyebabkan kematian. 5 Penyebaran regional tumor menyebabkan nyeri dada pleuritik ataupun sesak napas akibat terjadinya efusi plura, suara serak yang disebabkan oleh tumor yang mendesak nervus laringius, sesak dan hipoksia akibat paralysis diafragma karena keterlibatan nervus phrenikus. Knop dkk (2005) mendapati sesak napas sekitar 60% dari pasien, penyebab sesak napas disebabkan akibat penyumbatan jalan napas pada bronkus atau parenkim paru,pleural efusi, pneumonia dan komplikasi akibat kemoterapi atau radioterapi seperti pneumonitis. Sindroma vena cava superior diakibatkan oleh penekanan dan invasi ke vena cava superior yang dapat menyebabkan sakit kepala dan perasaan penuh dikepala, pembengkakan di wajah dan ekstremitas atas, sesak napas apabila berbaring dan flushing. Tanda tanda fisik sindroma vena cava superior meliputi edema pada wajah dan ekstremitas, pembengkakan leher dan vena subcutan pada wajah dan badan bagian atas. Gift dkk (2004) mendapatkan kurang lebih 50% pasien mengalami rasa tak enak didada ataupun nyeri pada dinding dada. Bekles dkk (2004) rasa tak enak dan nyeri dada yang hilang timbul serta nyeri pleuritik akibat penyebaran tumor ke pleura dapat dialami penderita kanker paru. Tumor apical, biasanya NSCLC menyerang pleksus brakhialis, pleura, tulang iga sehingga mengakibatkan nyeri bahu dan ekstremitas bagian atas yang disertai kelemahan atau atropi tangan ipsilateral (tumor pancoast ). Sindroma Horner (ptosis,miosis,enopthalmos dan anhidrosis) dapat timbul apabila saraf simpatik paravertebra atau ganglion stellata cervical terkena. Penyebaran tumor ke pericardium dapat terjadi tanpa gejala atau menimbulkan kontriktif perikarditis bahkan tamponade jantung. Disfagia dapat terjadi akibat penekanan namun sangat jarang. Metastasis pada hati menyebabkan nyeri, gejala gastrointestinal yang akhirnya menyebabkan kegagalan hati. Metastasis ke otak mengakibatkan perubahan tingkah laku, kebingungan, afasia, kejang, paresis atau paralysis, mual dan muntah bahkan koma dan kematian. Metastasis ke tulang menyebabkan nyeri hebat dan fraktur, jarang terjadi insufisiensi kelenjar adrenal walaupun umumnya kanker paru bermetastasis ke kelenjar adrenal. Gejala Sindroma Paraneoplastik terjadi pada tempat yang jauh dari tumornya ataupun metastasisnya. Sindroma paraneoplastik meliputi hiperkalsemia( pada penderita dengan squamous sell karsinoma, disebabkan oleh karena tumor menghasilkan hormone paratiroid), sindrom inappropriate antidiuretik hormon(SIADH), clubbing finger dengan atau tanpa hipertropik osteoartropathy paru, myasthenia(sindrom Eaton-Lambert) serta beberapa sindroma neurologist, termasuk neuropathi, encephalopathy,encephalitis, mielophati serta penyakit 6 serebral. Mekanisme ini melibatkan autoantigen tumor yang menghasilkan autoantibody, namun demikian sebahagian besar penyebabnya tidak diketahui. Van Cleave dan Cooley (2004) juga mendapati Sindrome paraneoplastik yang mungkin disertai dengan Sindrom Cushing, Hiperkalsemia, SIADH, Hipertropik Osteoartropati paru, Sindrom neurologis. STADIUM KARSINOMA PARU (8,9,10,) Staging untuk kanker paru berdasarkan tumor(T), penyebaran ke getah bening(N) dan organ lain(M). Stage kanker paru jenis karsinoma sel kecil (Small Cell Lung Cancer) terdiri dari stage terbatas(limited) jika hanya melibatkan satu sisi paru (hemitoraks), stage luas (extensive) jika sudah meluas dari satu hemitoraks atau menyebar ke organ lain. Pada Limited stage tumor terbatas pada satu sisi dan keterlibatan kelenjar lymphe node dan supraclavicular pada sisi yang sama (sesuai dengan TNM stage I sampai IIIB) Pada Extensive stage tumor menyebar pada kedua paru ataupun metastase jauh ke organ lain, malignan pericardial, efusi pleura, ataupun penyebaran kelenjar lymph node hilar atau supraclavicular yang kontra lateral. Pada saat diagnosis ditegakkan sekitar sepertiga pasien dengan small cell lung cancer merupakan yang limited stage disease dan duapertiga lagi merupakan extensive stage disease. 7 8 DIAGNOSIS (8,9,10,) Pemeriksaan yang dapat dilakukan untuk pengenalan awal selain pemeriksaan klinis adalah pemeriksaan foto toraks dan/atau pemeriksaan sitologi sputum. Pada foto toraks dapat ditemukan gambaran tumor dengan tepi yang tidak rata dan penarikan pleura dan bahkan destruksi tulang dinding dada. Tidak jarang ditemukan gambaran efusi pleura masif sehingga tumor tidak terlihat. Sitologi sputum akan memberikan hasil positif jika tumor ada dibagian sentral atau intrabronkus. Kemajuan dibidang teknologi endoskopi autofloresensi telah terbukti dapat mendeteksi lesi prakanker maupun lesi kanker yang lokasi sentral. Perubahan yang dapat ditemukan pada mukosa bronkus pada lesi keganasan stadium dini sulit dilihat dengan bronkoskopi konvensional. Hal itu dapat diatasi dengan bronkoskopi autofloresensi 9 karena dapat mendeteksi karsinoma in situ yang mungkin terlihat normal dengan bronkoskopi biasa. Prosedur diagnosis untuk kanker paru dilakukan hingga didapat diagnosis pasti (jenis histologi) dan dapat ditentukan stadium penyakit hingga dapat dipikirkan modalitas terapi yang tepat. Pada pemeriksaan histologi Karsinoma sel kecil(small cell lung cancer) dijumpai adanya sel-sel ganas kecil berwarna biru dengan ukuran sekitar dua kali ukuran limfosit, dengan sitoplasma yang jarang, gambaran inti yang halus dengan kromatin tersebar tanpa nucleolus yang jelas. Tindakan diagnostik untuk mendapatkan sel kanker dapat dilaksanakan dari cara yang paling sederhana hingga tindakan invasif tergantung kondisi pasien. Pilihan tindakan antara lain biopsi jarum halus jika ada masa superfisial, pungsi dan biopsi pleura jika ada efusi pleura, bronkoskopi disertai dengan bilasan, sikatan, kuretase, biopsi masa intra bronkus sebagai usaha untuk mendapatkan jenis histologi. Tindakan diagnostik untuk mendapatkan stadium penyakit antara lain, foto toraks, CT-scan toraks sampai kelenjar suprarenal dan bronkoskopi. Pemeriksaan CT-scan kepala dan bone scan dilakukan jika ada keluhan(atas indikasi) atau pasien yang akan dibedah. Tumor marker tidak dilakukan untuk diagnosis kanker paru tetapi hanya bermanfaat untuk evaluasi hasil terapi. Pada kondisi tertentu diagnosis tidak dapat ditegakkan meskipun telah dilakukan berbagai prosedur diagnosis, maka torakotomi eksplorasi dapat dilakukan. PET (Positron emission tomography) dengan 18-fluoro-2-deoxy glucose (FDG) adalah pemeriksaan non invasive untuk menilai adanya metastase mediastinum ataupun metastase jauh . PENGOBATAN. (8.9,10) Kemoterapi dan terapi radiasi telah terbukti untuk meningkatkan kelangsungan hidup untuk pasien dengan Small Cell Lung Cancer( SCLC ) . Kemoterapi Kemoterapi meningkatkan kelangsungan hidup pasien dengan Limited Stage Disease ( LD ) atau Extensive Stage Disease ( ED ) , tetapi bersifat kuratif hanya pada sebagian kecil pasien. Karena pasien dengan SCLC cenderung untuk berkembang dan bermetastasis jauh. Bentuk pengobatan lokal , seperti reseksi bedah atau terapi radiasi jarang menghasilkan kelangsungan hidup jangka panjang . Dengan penggabungan rejimen kemoterapi saat ini menjadi pengobatan , kelangsungan hidup pasien dapat meningkat 4-5 kali lebih lama dibandingkan dengan pasien yang tidak diberikan terapi . 10 Kombinasi platinum dan etoposide adalah yang paling banyak digunakan sebagai standar rejimen kemoterapi . Persyaratan pasien Kemoterapi. (10) Pasien dengan keganasan memiliki kondisi dan kelemahan-kelemahan yang apabila diberikan kemoterapi dapat terjadi untolerable side efek, sebelum memberikan kemoterapi harus dipertimbangkan : 1. Menggunakan kriteria Eastren Cooperative Oncology Group (ECOG) yaitu status penampilan < 2. 2. jumlah lekosit lebih dari 3000/ml. 3. jumlah trombosit lebih dari 120.000/ul. 4. cadangan sumsum tulang masih adekuat misalnya Hb lebih dari 10 gr%. 5. kliren kreatinin diatas 60 ml/menit (dalam 24 jam). 6. bilirubin kurang dari 2 ml/dl, SGOT dan SGPT dalam batas normal. 7. elektrolit dalam batas normal. 8. mengingat toksisitas obat sebaiknya tidak diberikan diatas umur 70 tahun. Status penampilan penderita ini mengambil indikator kemampuan pasien, dimana penyakit kanker semakin berat pasti akan mempengaruhi penampilan pasien. Hal ini juga menjadi faktor prognostik dan faktor yang menentukan pilihan terapi yang tepat pada pasien sesuai dengan status penampilannya. Skala status penampilan menurut ECOG ialah : Grade 0 : masih sepenuhnya aktif, tanpa hambatan untuk mengerjakan tugas dan pekerjaan sehari-hari. Grade 1 : hambatan pada pekerjaan berat, namun masih mampu bekerja kantor ataupun pekerjaan rumah yang ringan Grade 2 : hambatan melakukan banyak pekerjaan, 50 % waktunya untuk tiduran dan hanya bisa mengurus perawata dirinya sendiri, tidak dapat melakukan pekerjaan lain. Grade 3 : hanya mampu melakukan perawatan diri tertentu, lebih dari 50 % waktunya untuk tiduran. Grade 4 : sepenuhnya tidak bisa melakukan aktifitas apapun, hanya dikursi atau tiduran terus kemoterapi dapat diberikan jika memenuhi syarat antara lain keadaan umum baik, skala Karnofsky diatas > 70, fungsi hati, ginjal dan homeostatik (darah) baik dan masalah finansial dapat diatasi. Syarat homeostatik yang memenuhi syarat ialah : HB >10 gr%, leukosit > 4000/dl, trombosit > 100000/dl.(10) 11 Tabel.4.Tampilan umum berdasarkan skala Karnofsky dan WHO.( 10) Kemoterapi untuk kanker paru minimal berupa regimen yang terdiri dari lebih satu obat anti kanker dan diberikan dengan siklus 21 atau 28 hari setiap siklusnya. Kemoterapi untuk SCLC (small cell lung cancer) diberikan sampai enam siklus dengan Cisplatin based regimen, yang diberikan ialah Cisplatin dengan Etoposide, Cisplatin dengan Irinotecan dimana pada keadaan tertentu Cisplatin dapat digantikan dengan Karboplatin dan Irinotecan digantikan dengan Docetaxel.(10) Standard Treatment Options for Patients With Small Cell Lung Cancer 12 Combination Chemotherapy For Extensive-Stage Small Cell Lung Cancer Terapi Radiasi Toraks (10) Terapi radiasi umumnya direkomendasikan bersama dengan kemoterapi. Terapi radiasi menggunakan energi sinar-X yang tinggi yang difokuskan pada daerah spesifik yang terkena kanker untuk membunuh sel-sel kanker. Sinar-x berasal dari mesin (linear accelator) dan pengobatan berlangsung singkat (10-15 menit). Efek merusak dari radiasi bersifat kumulatif (aditif), dan sejumlah radiasi harus diberikan sebelum sel-sel kanker rusak dan mati. Untuk mencapai hal ini, dosis radiasi kecil yang diberikan sehari-hari, lima hari seminggu, selama lima sampai tujuh minggu. Kadang-kadang, untuk pasien dengan limited stage disease, radiasi diberikan dua kali sehari, lima hari per minggu, selama tiga minggu. Radiasi diberikan ke daerah tubuh yang terkena kanker. Dengan demikian, berbeda dengan kemoterapi, yang merupakan pengobatan sistemik, radiasi adalah pengobatan lokal, dan efek samping umumnya terbatas pada daerah yang terkena radiasi. Profilaksis Cranial Irradiasi (PCI). (10) 13 Pasien yang telah mencapai remisi lengkap dapat dipertimbangkan untuk pemberian PCI. Pasien small cell lung cancer memiliki resiko metastasis ke sistem saraf pusat sebesar 60% dalam 2-3 tahun setelah pengobatan. Mayoritas pasien mengalami relaps hanya pada otak dan meninggal karena metastasis cranial. Resiko metastase ke sistem saraf pusat dapat dikurangi sebesar 50% dengan PCI. Terapi Bedah disertai kemoterapi atau Kemoradiasi.(10) Karena Small cell lung cancer dapat menyebar secara cepat, maka terapi bedah belum terbukti memperbaiki probabilitas dan lama kelangsungan hidup pasien. Namun pada kasus kecil (kurang dari 5 persen) pasien yang didiagnosa secara dini lalu dilakukan terapi bedah diikuti kemoterapi dapat memperbaiki 5 tahun kelangsungan hidup sebesar 35-40 %. PROGNOSIS.(7,9,10) Angka rata-rata kelangsungan hidup dari waktu diagnosis untuk limited stage disease adalah 15-20 bulan, dan untuk extensive stage disease adalah 8-13 bulan. Angka kelangsungan hidup selama 2 tahun sebesar 20-40% untuk limited stage dan kurang dari 5% untuk extensive stage. Angka kelangsungan hidup selama 5 tahun sebesar 10-13% untuk limited stage dan 1-2% untuk extensive stage. 14 DAFTAR PUSTAKA 1. Zulkifli Amin.Kanker Paru, Buku Ajar Ilmu Penyakit Dalam, FK UI, Edisi (2009),Hal2254-2262 2. From Wikipedia ; Lung cancer, http;//en.wikipedia.org.2009. 3. From Wikipedia: Small-cell carcinoma, http;//en.wikipedia.org/wiki/small-cell carcinoma 4. MedlinePlus: Lung cancer-small cell, http;//www.nlm.nih.gov/medlineplus/ency/ article/000122.htm 5. Winston W, Small Cell Lung Cancer, 2012, http;//emedicine.medscape.com/article/ 280104-overview 6. Bonnie S, Lauren A, Pathobiology and Staging of Small Cell Carcinoma of the Lung, 2013, http;//www.uptodate.com 7. American Cancer Society, Lung Cancer (Small Cell), 2013, http;//www.cancer.org/ cancer/lung cancer-small cell/ detailed guide/index 8. Henry D Tazelaar, Pathology of lung Malignancies, 2013, http;//www.uptodate.com 9. National Cancer Institute, Small Cell Lung Cancer Treatment, 2013, http;//www. cancer.gov/cancertopics/PDQ/treatment/small-cell-lung/health professional 10. Glegory P. Kalemkerian, Small cell Lung Cancer Treatment(Beyond The Basics), 2013, http;//www.uptodate.com 15