tinjauan pustaka
advertisement

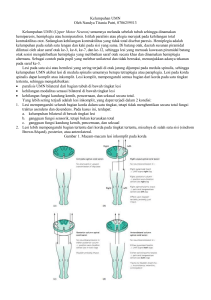
Tinjauan Pustaka ERITEMA ANULARE PADA ANAK Windy Keumala Budianti, Hanny Nilasari, Siti Aisah Boediardja Departemen Ilmu Kesehatan Kulit & Kelamin FK.Universitas Indonesia/RSUPN Dr. Cipto Mangunkusumo Jakarta ABSTRAK Lesi anular sangat sering dijumpai dalam praktek sehari-hari dengan manifestasi klinis yang sangat jelas, tetapi justru sering mengakibatkan kesalahan dalam menegakkan diagnosis. Terkadang ditemukan kesulitan dalam membedakan beberapa lesi anular, baik secara klinis maupun histopatologis, karena adanya tumpang tindih variasi pada individu. Eritema anulare (EA) merupakan terminologi deskriptif meliputi beberapa kesatuan penyakit dengan etiologi yang tidak diketahui, mempunyai bentuk khas lesi sirsinar polisiklik yang meluas dari bagian sentral ke tepi. Beberapa lesi EA dihubungkan dengan reaksi hipersensitivitas suatu kondisi atau penyakit. Hipotesis terjadinya lesi anular terfokus pada interaksi antara sel inflamasi, mediator, dan substansi dasar, akibat antigen asing berdifusi melalui kulit. Beberapa bentuk EA adalah erythema annulare centrifugum, erythema chronicum migrans, erythema marginatum rheumaticum, erythema gyratum atrophicans transient neonatale, eritema anulare pada bayi, dan erythema gyratum repens. Dua bentuk pertama paling sering ditemukan pada masa anak-anak, sedangkan erythema gyratum repens dilaporkan hanya pada dewasa. Tidak ada terapi standar untuk EA dan penatalaksanaan dimulai dengan menyingkirkan faktor presipitasi, dengan demikian terapi utama adalah menemukan dan mengobati penyakit yang mendasarinya. Tujuan farmakoterapi adalah untuk menurunkan morbiditas dan mencegah komplikasi. ABSTRACT Annular lesions are extremely common and striking in appearance but can also be misleading. Differentiating annular lesions can be difficult as there may be considerable clinical and histological overlap between the individual variants. Annular erythema is a descriptive term that encompasses several entities of unknown etiology characterized by circinate polycyclic lesions that extend peripherally from a central focus. Several of the annular erythemas have been associated with an underlying condition, which suggest may represent a hypersensitivity reaction. Hypotheses about the mechanism of annularity focus on the interaction between inflammation cells, mediators and ground substance as foreign antigens diffuse through the skin. The forms of EA are erythema annulare centrifugum, erythema chronicum migrans, erythema marginatum rheumaticum, erythema gyratum atrophicans transient neonatale, eritema anulare pada bayi, dan erythema gyratum repens. The two first forms predominant on childhood, but erythema gyratum repens reported on adults. There is no standard of care, and treatment must begin with exclusion of known precipitating factor. Therefore, a search for and treatment the underlying disorder is the primary therapy. The goals of pharmacotherapy are to reduce morbidity and to prevent complications. PENDAHULUAN Lesi anular sering dijumpai dalam praktek sehari-hari dengan manifestasi klinis yang sangat jelas, tetapi justru sering mengakibatkan kesalahan dalam penegakan diagnosis.1 Eritema anulare (EA) merupakan kelompok erupsi kulit dengan morfologi yang sangat khas. Terkadang ditemukan kesulitan untuk membedakan beberapa jenis lesi anular, baik secara klinis maupun histopatologis, karena adanya tumpang tindih variasi pada individu. Variasi dapat pada morfologi lesi, usia pasien, durasi penyakit dan gejala lain yang berhubungan dengan penegakan diagnosis.2 Eritema anulare (AE) dilaporkan dapat terjadi pada semua usia, dari bayi hingga usia lanjut,3 dan beberapa lesi EA dihubungkan dengan reaksi hipersensitivitas suatu kondisi atau penyakit.2-4 TERMINOLOGI Eritema merupakan lesi kulit primer yang paling sering ditemukan pada penyakit kulit, disebabkan dilatasi pembuluh darah dermis.5 Istilah ‘annular’ berasal dari bahasa Latin, yaitu ‘annulus’ yang berarti ‘dilingkari’. Lesi berupa makula atau plak berbentuk lingkaran atau oval dengan tepi eritematosa dan tengah central clearing.1 1 Eritema anulare merupakan terminologi deskriptif meliputi beberapa kesatuan penyakit dengan etiologi yang tidak diketahui, mempunyai bentuk khas lesi sirsinar polisiklik yang meluas dari bagian sentral ke tepi. 4 Pada beberapa rujukan bacaan, EA dikelompokkan sebagai eritema bentuk giratum, figurate, atau reaktif.2 Klasifikasi figurate erythemas selalu kontroversial, literatur yang ada penuh dengan kontradiksi, ketidakpastian, dan banyak sinonim yang membingungkan.6 Beberapa bentuk EA adalah erythema annulare centrifugum, erythema chronicum migrans, erythema marginatum rheumaticum, erythema gyratum atrophicans transient neonatale, eritema anulare pada bayi, dan erythema gyratum repens.2 Dua bentuk pertama paling sering ditemukan pada masa anak, sedangkan erythema gyratum repens dilaporkan hanya pada dewasa.2 ETIOPATOGENESIS DAN MANIFESTASI KLINIS Erythema annulare centrifugum Istilah erythema annulare centrifugum (EAC) pertama kali dikemukakan pada tahun 1916 oleh Darrier.2,3,6 Etiologi dan patogenesis EAC tidak diketahui.1-3,6 Beberapa penulis berpendapat bahwa EAC merupakan manifestasi klinis reaksi hipersensitivitas dengan latar belakang kondisi atau penyakit yang beraneka ragam, misalnya infeksi dermatofita, kandida, bakteri, virus, askariasis, tuberkulosis, serta kelainan imunologis.2,3,6 Erythema annulare centrifugum (EAC) pernah dilaporkan berhubungan dengan virus Epstein-Barr pada bayi dan molluscum contagiosum pada anak usia 8 tahun.2,3 Erythema annulare centrifugum (EAC) juga berhubungan dengan sarkoidosis, penyakit hati, kelainan kelenjar tiroid, dan sindrom hipereosinofilia, sangat jarang disebabkan oleh keganasan misalnya penyakit Hodgkin, multiple myeloma, leukemia, karsinoma nasofaring, dan karsinoma sel skuamosa. 2 Eritema anulare (EA) dapat timbul pada dewasa, anak-anak, dan sangat jarang pada bayi baru lahir.7 Berbagai obat yang dilaporkan berhubungan dengan EAC, antara lain etizolam, piroksikam, amitriptilin, hidroksiklorokuin sulfat, hidroklorotiazid (HCT), simetidin, salisilat, estrogen,2,3,7,8 aldactone, ampicillin, dan vitamin K.8 Dilaporkan satu kasus yang berhubungan dengan makanan, yaitu hipersensitivitas terhadap Penicillium yang terdapat pada blue cheese 2,3,7 dan tomat.3,7 Mekanisme terjadinya bentuk anular dan penyebaran ke perifer menimbulkan beberapa spekulasi. Banyak hipotesis tentang mekanisme tersebut terfokus pada interaksi antara sel inflamasi, mediator, dan substansi dasar, akibat antigen asing berdifusi melalui kulit.3,6 Fenomena yang terjadi diperkirakan mirip dengan proses terjadinya urtika dan eritema reaktif lainnya.9 Lesi primer biasanya dimulai dengan papul eritematosa yang membesar secara perlahan dengan kecepatan rata-rata 2-5 mm/hari sampai mencapai diameter 6-8 cm1,2 hingga 20 cm dalam beberapa minggu,9 dan membentuk konfigurasi cincin sementara bagian tengah menjadi datar dan bebas erupsi. Terkadang lesi tidak membentuk cincin yang sempurna tetapi berkembang menjadi bentuk tidak beraturan, dan dapat ditemukan lebih dari satu lesi. 7 Kelainan secara khas ditandai adanya plak anular yang berbatas tegas, semakin meluas dengan tepi yang eritematosa dan central clearing, dapat ditemukan skuama dan vesikel pada batas dalam lesi. 3 Tempat predileksi terutama di paha dan tungkai bawah, dapat juga di ekstremitas atas, batang tubuh atau wajah, serta jarang ditemukan pada telapak tangan dan kaki.3 Lesi dimulai pada bagian tengah batang tubuh lalu meluas ke ekstremitas bagian proksimal (sentrifugal).9 Ditemukannya limfadenopati pada pasien EAC berhubungan dengan limfoma Hodgkin atau nonHodgkin, tuberkulosis, dan kelainan autoimun.3 Beberapa penulis membedakan EAC secara klinis dan histopatologis dalam dua tipe, yaitu bentuk superfisial dan profunda.2,3,10 Ackerman, dan selanjutnya Bressler dan Jones, membuat klasifikasi eritema gyratum menjadi dua tipe yaitu superfisial (gatal, berskuama) dan profunda (tidak gatal, tidak berskuama). 3 Weyers dkk. menemukan perbedaan jelas antara tipe superfisial dengan tipe profunda. Secara klinis, pada bentuk superfisial ditemukan koleret dengan skuama yang tersusun beraturan disertai rasa gatal, sedangkan bentuk profunda mempunyai batas yang tegas dengan indurasi dan jarang disertai gatal dan skuama. 11 Erythema annulare centrifugum (EAC) dapat persisten, dari beberapa minggu hingga beberapa tahun dan perjalanan klinis dapat paralel berhubungan dengan penyakit yang mendasarinya. 2 Bottoni dkk. melaporkan satu kasus EAC dengan awitan usia 6 hari dan menetap hingga usia lebih dari 20 tahun, lesi kulit swasirna pada episode febris yang tidak berhubungan dengan EAC. Diduga kuat karena ada gangguan regulasi proses inflamasi pada kulit oleh sitokin, misalnya IL4 dan IL5, yang diketahui mempunyai efek pada eosinofil, serta kemungkinan terjadi penyimpangan genetik. Hal tersebut menjelaskan manfaat IFN-α (interferon) dan lesi mengalami resolusi saat episode febris karena IFN dihasilkan secara alamiah oleh tubuh.12 2 Bentuk persisten lainnya adalah familial annular erythema (FAE) dan erythema gyratum perstans (EGP) dengan awitan pada awal kelahiran.4 Gambaran klinis EGP mirip dengan EAC, tetapi dengan skuama, vesikel, dan keluhan gatal lebih jelas. Pada FAE dapat ditemukan geographic tongue dengan riwayat eritema anulare pada keluarga yang diturunkan secara autosomal dominan.4 Erythema chronicum migrans Bentuk erythema chronicum migrans (ECM) ditemukan pertama kali pada tahun 1909 oleh Afzelius pada penyakit Lyme2 yang disebabkan oleh kuman spirochaeta Borrelia burgdorferi yang dibawa oleh kutu Ixodes dammini atau sejenisnya.9 Spesies lain yang terlibat adalah B. burgdorferi sensu lato, B. afzelli, atau B. garinii.8 Prevalensi ECM tertinggi di Eropa dan merupakan penyakit infeksi vector-borne tersering di Amerika Serikat2,7 dan pernah juga dilaporkan di Jepang.13 Gejala klinis awal penyakit Lyme terjadi akibat penyebaran hematogen dan sering dimulai dengan flu-like feelings misalnya nyeri kepala, leher tegang, demam, nyeri otot, dan fatigue.9,14 Sekitar 60% pasien dengan warna kulit terang menyadari terjadinya erupsi kulit yang melebar secara unik.14 Manifestasi kulit ditemukan pada 80% kasus penyakit Lyme yang disebut dermatoborrelioses (DB). Terdapat tiga manifestasi klinis DB , yaitu erythema migrans (EM), borrelial lymphocytoma (BL) dan acrodermatitis chronica atrophicans. Erythema migrans (EM) merupakan tanda awal timbulnya penyakit Lyme dan merupakan manifestasi klinis tersering.15 Erythema migrans (EM) lebih sering menyerang anak dibandingkan dewasa dan hampir 90% anak yang menderita DB menunjukkan lesi EM.1,5 Lesi awal berupa papul atau makula eritematosa yang timbul 3-30 hari (rata-rata 7-10 hari) setelah gigitan kutu, meluas secara sentrifugal, dan cepat membentuk lesi anular dengan central clearing. Diameter lesi kurang lebih 4 cm dan dapat melebar secara progresif sampai 30 cm, 9 yang dideskripsikan seperti bull’s eye rash.14-16 Erythema migrans (EM) pada anak paling sering ditemukan di kepala dan leher dengan morfologi lesi sering tidak khas atau dapat juga bentuk gyrate, dan hanya bertahan beberapa hari saja.15 Dokter saraf anak terkadang menemukan anak yang menderita kelumpuhan n. fascialis ipsilateral bersamaan dengan lesi EM di wajah, akibat penyebaran B. burgdorferi ke saraf. Erythema migrans (EM) diseminata lebih sering terjadi pada anak dibandingkan dengan orang dewasa. 15 dan sering tidak disadari saat terjadi tanda awal hingga muncul kelainan diseminata.14 Beberapa kasus yang tidak diterapi dapat bertahan dan meluas, menimbulkan komplikasi pada jantung, kelainan neurologis, artritis dan organ lain. 16 Kelainan mata yang sering ditemukan adalah gangguan penglihatan sampai kebutaan, kerusakan retina, atrofi lensa optik, konjungtivitis, inflamasi dan nyeri pada beberapa bagian mata, serta pandangan ganda. 14 Manifestasi psikis yang pernah dilaporkan antara lain serangan panik, disorientasi, halusinasi, agitasi berat, impulsif, perilaku obsesif, paranoid, kondisi schizophren-like, dimensia, gangguan pola makan, hingga beberapa pasien menyatakan keinginan bunuh diri.14 Pemeriksaan histopatologis pada lesi kulit menunjukkan infiltrat perivaskular yang terdiri atas sel plasma dan eosinofil, spirochaeta sering terlihat pada tepi lesi.8 Erythema marginatum rheumaticum Erythema marginatum rheumaticum (EMR) pertama kali ditemukan oleh Bright pada tahun 1831, berupa lesi anular eritematosa yang berpindah-pindah dalam waktu singkat, dan 10-20% kasus berhubungan dengan demam rematik akut (DRA).2 Demam rematik akut (DRA) merupakan penyakit inflamasi yang menyerang multisistem dan mengenai 3% pasien dengan riwayat infeksi Streptokokus tipe A nasofaring yang tidak mendapat terapi, dengan insidens tertinggi pada usia 5-15 tahun. Erythema marginatum rheumaticum (EMR) merupakan tanda yang sangat spesifik dan termasuk tanda mayor kriteria Jones pada DRA.2 Lesi kulit diawali papul dan plak eritematosa asimtomatis yang meluas ke arah perifer menjadi plak anular yang lebar, polisiklik, serpiginosa dengan central clearing. Biasanya tidak disertai skuama dan perubahan pada epidermis, serta tidak gatal. Tempat predileksi di batang tubuh, ekstremitas bagian proksimal, dan jarang ditemukan pada wajah dan tangan. Lesi menyebar dengan sangat cepat (sampai 10 mm dalam 12 jam), menetap dari beberapa jam sampai hari. Tanda khas EMR adalah timbulnya lesi pada saat puncak aktivitas proses karditis dan artritis pasien DRA.2 Lesi yang meluas dihubungkan dengan titer antistreptolisin-O yang tinggi.17 Erythema marginatum 3 rheumaticum (EMR) juga dilaporkan berhubungan dengan psittacosis dan edema angioneurosis herediter.8 Secara histopatologis berbeda dengan lesi eritema lainnya karena infiltrat lebih banyak mengandung leukosit polimorfik. 8 Eritema anulare pada bayi Eritema anulare pada bayi pertama kali dikemukakan oleh Peterson dan Jarratt pada tahun 1981. 2,18 Penyebab eritema anulare pada bayi tidak diketahui dan tidak dihubungkan dengan kelainan sistemik,4 diduga merupakan reaksi hipersensitivitas terhadap antigen yang tidak diketahui2 dan merupakan varian EAC.9 Kondisi EA tidak berbeda dengan EAC, tetapi diklasifikasikan terpisah karena mempunyai latar belakang penyakit yang berbeda.8 Perjalanan penyakit dimulai pada usia beberapa bulan pertama setelah kelahiran dengan tanda khas berupa papul eritematosa yang melebar ke perifer membentuk cincin ukuran 2-3 cm dengan tepi yang menebal. Lesi dapat bersatu membentuk lesi arkuata dan polisiklik. Tidak ditemukan vesikel atau skuama pada tepi lesi. 4 Tempat predileksi pada wajah, batang tubuh, dan ekstremitas, lalu menyebar secara perlahan, batas lesi anular yang melebar dapat diraba. Jarang ditemukan perubahan pada epidermis dan dapat sembuh sempurna dalam beberapa hari.2 Awitan paling awal yang pernah dilaporkan adalah usia empat hari. 17 Perubahan kulit terjadi antara 36-48 jam dan dapat hilang tanpa bekas.18 Lesi dapat mengalami resolusi dalam beberapa hari dan hilang sempurna dalam satu tahun.2 Lesi kulit serupa yang tidak hilang dalam satu tahun disebut eritema anulare persisten. 2 Stachowitz dkk. melaporkan kasus seorang bayi laki-laki berusia 4 bulan menderita eritema anulare persisten di periorbital yang berhubungan dengan kolonisasi Candida albicans di intestinal, tanpa kelainan sistemik lainnya. Lesi menghilang setelah pasien diterapi dengan amphoterisin B.19 Tidak ditemukan kelainan laboratorium yang spesifik2,4 dan gambaran histopatologis serupa dengan EAC. 8 Erythema gyratum atrophicans transient neonatale Pada tahun 1975, Gianotti dan Ermacora menemukan lesi figurate erythema yang tidak biasa pada bayi baru lahir, lalu dinamakan erythema gyratum atrophicans transient neonatale (EGATN).2 Beberapa hari setelah lahir, timbul plak eritematosa berbentuk arkuata pada batang tubuh, leher, dan bibir. Setelah beberapa minggu, secara khas bagian tengah mengalami atrofi dan batas menjadi lebih eritematosa. 2,4 Ukuran lesi antara 3 - 20 mm, sering sembuh secara spontan, dan tidak ada temuan laboratorium yang spesifik.2 Beberapa penulis menganggap lesi ini merupakan varian lupus eritematosus pada neonatus (NLE).2,4 NLE merupakan penyakit autoimun yang sangat jarang dan berhubungan dengan transfer transplasenta autoantibodi imunoglobulin G dari ibu. Seorang bayi dapat menderita NLE karena ibu yang memiliki antibodi anti-Ro (SS-A) dan/atau anti-La (SS-B), dan angka kejadiannya hanya 1%.20,21 Dapat ditemukan blok jantung kongenital, transient hepatitis, trombositopenia, dan anemia. Komplikasi pada jantung dapat ditemukan pada 75% kasus, dan blok jantung kongenital pada 15-30% pasien NLE.20 Blok jantung biasanya berkembang pada kehamilan trimester dua dan tiga dan dapat dideteksi pada minggu ke duapuluh gestasi.4 Bila sudah terbentuk blok jantung maka sifatnya permanen, dan tidak akan memberi respons dengan terapi kortikosteroid atau lainnya. 21 Kelainan kulit pada NLE berupa makula eritematosa yang atrofi dan berskuama atau plak infiltrat tipis, biasanya timbul segera setelah lahir dan menghilang dalam 6-12 bulan. Lesi biasanya berbentuk anular dengan distribusi di area terpajan,17 wajah, dahi, pipi, kepala, dan leher.22 Dada, punggung dan ekstremitas juga dapat terkena,22 serta sering dihubungkan dengan kelainan darah dan jantung.17 Lesi kulit akan resolusi dalam beberapa minggu sampai bulan, tetapi dapat ditemukan dispigmentasi yang persisten sampai beberapa tahun, serta telangiektasis permanen.23 Gambaran histopatologis NLE identik dengan subacute cutaneous lupus pada dewasa, terdapat kerusakan keratinosit dan infiltrat sel mononukleus pada bagian superfisial, tetapi sedikit sumbatan folikular dan jaringan ikat. 23 Pemeriksaan direct immunoflorescence secara khas menunjukkan pita IgG granular, IgM dan C3 pada dermoepidermal junction.21 4 PENATALAKSANAAN Pendekatan diagnostik Banyak sekali penyakit dengan manifestasi kelainan kulit eritema anulare, yang dapat merupakan kelainan kulit semata atau cerminan adanya gangguan sistemik. Selain morfologi lesi, perlu juga diperhatikan perjalanan penyakit, gejala klinis, tempat predileksi, faktor pencetus, usia pasien, prevalensi, keterlibatan organ lain, serta tanda klinis khas lainnya untuk membantu menegakkan diagnosis. Berdasarkan morfologi makula atau plak anular dapat dievaluasi adanya gejala sistemik dan penyebaran lesi.9 (lampiran). Diagnosis banding EAC tipe superfisial antara lain tinea korporis, subacute cutaneous lupus erythematosus, NLE, pitiriasis rosea, erythema gyratum repens, erupsi obat, dan psoriasis. Sedangkan diagnosis banding untuk tipe profunda antara lain eritema migrans, eritema marginatum, urtikaria, granuloma anulare, eritema multiforme, sarkoidosis, MH tipe lepromatosa, dan eritema anular pada bayi. 1,4 Pemfigus bulosa dan necrolytic migratory erythema juga dapat membentuk lesi anular.6 Akan sangat membantu bila dilakukan observasi lebih dari satu minggu untuk melihat progresivitas lesi. Pendekatan diagnostik dapat dilakukan dengan evaluasi berikut ini:6 1. Apakah terdapat tanda atau gejala yang mengarah pada kelainan sistemik, misalnya keganasan, infeksi atau masalah lain? 2. Apakah ada riwayat gigitan serangga atau manifestasi klinis lain penyakit Lyme? 3. Apakah terdapat lesi urtika atau angioedema? 4. Apakah ditemukan bula? 5. Apakah lesi dominan di daerah oral atau akral? Apakah ada bula? 6. Apakah pemeriksaan KOH positif? 7. Apakah ada lesi psoriasiformis? 8. Apakah ada stigmata demam reumatik atau penyakit reumatik lainnya? 9. Apakah lesi ditandai dengan perubahan deskuamasi oral atau area intertriginosa? 10. Apakah terdapat kelainan yang sama pada anggota keluarga? 11. Apakah pasien seorang bayi? Liao dkk. melaporkan kasus psoriasis pustulosa anular pada tiga anak, yang merupakan bentuk tersering psoriasis pustulosa pada anak. Dua dari tiga anak menunjukkan lesi eritema anular multipel berbatas tegas, bagian tengah hiperpigmentasi disertai skuama halus dengan kolaret. Lesi tersebar di batang tubuh, leher, ekstremitas. Pemeriksaan histopatologis pada lesi kulit ditemukan mikroabses Munro. 24 Lesi psoriasis yang menyerupai EAC pertama kali ditemukan oleh Milian dan Katchoura pada tahun 1933.24 Amato dkk. melaporkan satu kasus anak perempuan berusia 7 tahun dengan infiltrat eritematosa, figurate, batas tegas pada wajah dan bagian kulit yang terpajan matahari. Setelah beberapa bulan lesi menetap dan kadangkadang berkonfluens menjadi plak yang lebar dengan tepi polisiklik dan resolusi di bagian tengah. Berdasarkan anamnesis, pemeriksaan fisis, laboratorium, dan hasil histopatologis ditegakkan diagnosis SCLE tipe anularpolisiklik.25 Dari berbagai rujukan bacaan dikatakan SCLE sangat jarang terjadi pada anak. 25 Diagnosis EAC ditegakkan secara histopatologis, yang dibagi menjadi tipe superfisial dan profunda berdasarkan distribusi sel infiltrat perivaskular. Tipe superfisial menunjukkan gambaran spongiosis fokal, parakeratosis, dan infiltrat limfohistiosit perivaskular di sekitar pleksus superfisial. Pada tipe profunda jarang ditemukan kelainan pada epidermis dan infiltrat limfohistiosit terikat erat membentuk ’coat-sleeve’ pada perivaskular pleksus superfisial dan profunda.2,10,11 Diagnosis banding EM lesi tunggal adalah reaksi gigitan serangga yang sering swasirna tanpa terapi antibiotik. Perbedaan dengan erisipelas adalah disertai gejala konstitusi, dan perbedaan dengan granuloma anulare adalah ditemukannya tepi lesi yang sedikit meninggi, dan terdiri atas beberapa papul yang berkonfluens. Diagnosis banding EM lesi multipel antara lain urtikaria, fixed drug eruption, EAC, dan erythema infectiosum.15 Diagnosis EM terutama berdasarkan manifestasi klinis, serologis26 dan terdapat riwayat gigitan artropoda.15 Pemeriksaan laboratorium bukan keharusan pada EM klasik, tetapi sebaiknya dilakukan pada lesi yang tidak khas. Pemeriksaan ELISA dilakukan untuk mendeteksi antibodi IgG dan IgM terhadap B. burgdorferi dalam serum pasien. Baku emas diagnosis EM adalah deteksi langsung bahan infeksius dari lesi dengan cara cultivation.14 Selain penemuan B. burgdorferi, pemeriksaan DNA spesifik terhadap B. burgdorferi dengan PCR sangat sensitif, spesifik, dan cepat untuk mendeteksi infeksi B. burgdorferi awal dan lanjut.27 Pendekatan diagnostik EA pada bayi terdapat sedikit perbedaan dengan usia lebih besar. Pertama, NLE biasanya anular dan sering berhubungan dengan kelainan blok jantung kongenital. Walaupun jarang tetapi harus disingkirkan terlebih dahulu. Kedua, banyak sekali bahasan pada literatur mengenai familial annular erythema, 5 tetapi kasusnya sangat jarang dan sering bukan merupakan diagnosis yang tepat. Ketiga, tetap harus menyingkirkan infeksi dermatofita dan pitiriasis versikolor walaupun kasus pada bayi sangat jarang. Terakhir, pasien yang tidak masuk dalam ketiga kriteria tersebut, lesi sering swasirna, terkadang dengan lesi yang atrofik.6 Pada kasus EA bayi dan EGATN, perlu disingkirkan kemungkinan NLE dengan melakukan pemeriksaan anti-Ro/SS-A, anti-La/SS-B dan antibodi antinuklear (ANA), terutama jika ditemukan lesi yang serupa pada ibu. 2 Manifestasi klinis lupus eritematosa neonatus berupa plak anular eritematosa berbatas tegas dengan skuama halus di area kepala, leher, atau periorbital, kadang disertai krusta, serta sering disertai kelainan jantung, hepar dan darah. 23,28 Bayi yang dicurigai menderita lupus eritematosus sebaiknya dilakukan pemeriksaan fisis lengkap, elektrokardiogram, pemeriksaan darah lengkap, dan tes fungsi hati.4 Diagnosis banding EA pada bayi antara lain EAC, eritema anulare familial, ECM, eosinophillic sellulitis, EGATN, NLE, urtikaria, sifilis neonatal, erythema multiforme, dan erythema gratum repens.17 Pemeriksaan laboratorium biasanya tidak membantu dalam menegakkan diagnosis EA, tetapi dapat membantu menyingkirkan diagnosis banding. Pada banyak kasus, pemeriksaan darah lengkap, laju endap darah dan rheumatoid factor sering dilakukan untuk menyingkirkan beberapa diagnosis banding.17 Pemeriksaan KOH sering diperlukan untuk menyingkirkan kemungkinan tinea atau kandida. Pemeriksaan tinja dibutuhkan jika pada anamnesis terdapat keluhan gastrointestinal dan mengarah pada infeksi askariasis. 2 Jika pada anamnesis dan pemeriksaan fisis tidak ditemukan kelainan selain lesi kulit EA, pemeriksaan penunjang sering dianggap tidak perlu dilakukan. Tetapi, menyertakan pemeriksaan histopatologis kulit akan sangat membantu dalam menegakkan diagnosis pasti.12 Manajemen terapi Manajemen terapi merupakan suatu seni, sehingga tidaklah bijak tergesa memberikan resep obat kepada pasien.29 Tidak ada terapi standar untuk EAC dan penatalaksanaan dimulai dengan menyingkirkan faktor presipitasi, 30 dengan demikian terapi utama adalah menemukan dan mengobati penyakit yang mendasarinya.1,2 Tujuan farmakoterapi adalah untuk menurunkan morbiditas dan mencegah komplikasi. 3 Erythema annulare centrifugum (EAC) biasanya swasirna,7 pemberian steroid topikal dan antihistamin sering digunakan untuk mengurangi rasa gatal dengan hasil yang baik,2 tetapi tidak responsif pada lesi kronis dan tidak dapat mencegah timbulnya lesi baru.31 Doksisiklin, amoksisilin, dan cefuroxime axetil merupakan terapi pilihan pertama untuk DB, tetapi doksisiklin kontraindikasi relatif pada anak. Amoksisilin, cefuroxime axetil, azitromisin dan phenoxymethyl penicillin aman dan efisien untuk anak.27 Terapi yang direkomendasikan untuk EM adalah doksisiklin 100 mg dua kali sehari untuk anak remaja dan dewasa, amoksisilin 25-50 mg/kgBB/hari dengan dosis maksimum 2 gram untuk anak berusia kurang dari 8 tahun. Anak yang alergi terhadap penisilin dapat diberikan alternatif eritromisin tiga kali sehari dengan dosis sampai 250 mg.9 Doksisiklin lebih dianjurkan karena kemampuan penetrasi ke dalam cairan serebrospinal efektif untuk infeksi B. burgdorferi diseminata.27 Tabel berikut ini merupakan pilihan terapi untuk dermatoborrelioses: Dikutip sesuai aslinya dari kepustakaan no. 26 6 Menghindari gigitan serangga dengan menggunakan pakaian yang melindungi area terpajan dan menggunakan repellents yang mengandung diethyloluamide cukup efektif. Penelusuran dan pengangkatan serangga dalam 24-48 jam setelah camping atau hiking, dapat mencegah transmisi spirochaeta.16 Terapi eritema anulare pada bayi sampai saat ini belum ada yang pasti karena sifat alamiah lesi yang swasirna.4 Penatalaksanaan yang masih dilakukan sampai saat ini adalah observasi bila tidak diketahui latar belakang penyebab.8 Manajemen kelainan kulit pada NLE sudah sangat jelas. Penggunaan pelindung terhadap sinar matahari, dan steroid topikal potensi rendah dapat menghilangkan eritema. Karena lesi kulit tampaknya tidak mengganggu kenyamanan bayi dan dapat resolusi spontan, maka pemberian terapi sistemik, misalnya steroid dan antimalaria tidak terlalu dianjurkan. Telangiektasis dapat diterapi dengan menggunakan laser vaskular. 23 Dengan alasan prognosis, sangat bermanfaat untuk membagi EA dalam bentuk transient dan persisten. Yang termasuk bentuk transient adalah EA pada bayi dan erythema gyratum atrophicans transient neonatale. Bentuk persisten antara lain erythema annulare centrifugum, familial annular erythema dan erythema gyratum perstans.4 PENUTUP Eritema anulare merupakan terminologi deskriptif meliputi beberapa kesatuan penyakit dengan etiologi yang tidak diketahui, mempunyai bentuk khas lesi sirsinar polisiklik yang meluas dari bagian sentral ke tepi, 4 dan dikelompokkan sebagai eritema bentuk giratum, figurate atau reaktif.2 Patogenesis sampai saat ini belum jelas tetapi sering dihubungkan dengan reaksi hipersensitivitas terhadap suatu penyakit sistemik1-3,6 atau menjadi petanda penyakit sistemik.8,15 Penatalaksanaan terutama menemukan dan mengobati penyakit yang mendasarinya. 1,2 DAFTAR PUSTAKA 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. 14. 15. 16. 17. 18. 19. Sylvia HSU, Elaine H, Khosevis MR. Differential diagnosis of annular lesions. American Family Physician. 2001; 64 (2):289-96. Horii KA, Nopper AJ. Annular erythemas. Dalam: Harper J, Oranje A, Prose N, penyunting. Textbook of Pediatric Dermatology. Edisi ke-2. Massachusetts: Blackwell Publishing; 2006. h. 718-25. Willard RJ. Erythema annulare centrifugum. eMedicine [disitasi 13 Juni 2007] Tersedia di http://www.emedicine.com Baselga E. Inflammatory and purpuric eruptions. Dalam: Eichenfield LF, Frieden IJ, Esterly NB, penyunting. Textbook of Neonatal Dermatology. USA: Saunders Company; 2001. h. 294-6. Methods of diagnosing skin lesions. [disitasi 3 September 2007] Tersedia di http://www.dermatologyinfo.net/english/chapter 3 Burgdorf WHC. Erythema annulare centrifugum and other figurate erythemas. Dalam: Freedberg IM, Eisen AZ, Wolff K, Austen KF, Goldsmith LA, Katz SI, penyunting. Fitzpatrick’s Dermatology in General Medicine. USA: McGraw-Hill; 2003. h. 977-9. Erythema annulare centrifugum. [disitasi 13 Juni 2007]. Tersedia di http://www.dermnetnz.org Tuzun Y, Antonov M. Figurate erythemas. J Turk Acad Dermatol. 2007; 1 (1):2. Cohen BA. Figurate erythema. Pediatric Dermatology: Edisi ke-3. USA: Elsevier; 2005. h. 180-2. McKee PH, Calonje E, Granter SR. Pathology of the skin with clinical correlation. Vol 1, Edisi ke-3. USA: ElsevierMosby; 2005 h. 263-5. Weyers W, Diaz-Cascajo C, Weyers I. Erythema annulare centrifugum: results of a clinicopathologic study of 73 patients. Am J Dermatopathol. 2003;25 (6):451-62. Bottoni U, et al. Erythema annulare centrifugum: report of a case with neonatal onset. J Eur Dermatol Venereol. 2002; 16 (5):500-3. Connell SO. Fortnightly review: Lyme disease in the United Kingdom. BMJ. 1995; 310:303-8. What are the symptoms of Lyme disease? Lyme Disease Foundation. [disitasi 20 Agustus 2007] Tersedia di http://www.ldf.com Mullegger RR. Clinical aspects and diagnosis of erythema migrans and borrelial lymphocytoma. Dermatovenerologica. 2001; 10 (4). Borrelia burgdorferi [disitasi 3 september 2007] Tersedia di http://medinfo.ufl.edu Wong LC, Kakakios A, Rogers M. Congenital annular erythema persisting in a 15-year-old girl. Australasian J of Dermatol. 2002; 45:55-61. Hebert AA. Esterly NB. Annular erythema of infancy. J Am Acad Dermatol. 1986;14(2):339-43. Stachowitz S, Abeck D, Ring S. Persistent annular erythema of infancy associated with intestinal candida colonization. Clinical and Experimental Dermatology. 2000; 25:404-5. 7 20. McKinlay JR, Cooke LM, Cunningham BB, Gibbs NF. Neonatal lupus erythematosus. JABFP. 2001; 14 (1):68-70. 21. Ho KK. Cutaneous neonatal lupus erythematosus. Hongkong Dermatology and Venereology Bulettin. 2001; 9 (3):121-4. 22. Kecelj N, Vizjak A, Dragos V, Lunder T. Neonatal erythematous lupus, case report. Acta Dermatoven APA. 2003; 12 (4):137-42. 23. Lee LA. Neonatal lupus erythematosus: clinical findings and pathogenesis. JID Symposium Proceedings. J Investig Dermatol Symp Proc. 2004;9:52-6. 24. Liao PB, et al. Annular pustular psoriasis-most common form of pustular psoriasis in children: report of three cases and review of the literature. Pediatric Dermatology. 2002;19 (1):19-25. 25. Amato L, Coronella G, Berti S, Moretti S, Fabbri P. Subacute cutaneous lupus erythematosus in childhood. Pediatric Dermatology. 2003;20 (1):31-4. 26. Weston WL, Orchard D. Vascular reactions. Dalam: Schachner LA, Hansen RC, penyunting. Pediatric Dermatology. Edisi ke-3. USA: Elsevier; 2003. h. 815-6. 27. Mullegger RR. Dermatological manifestations of lyme borreliosis. European J of Dermatol. 2004; 14 (5):296-309. 28. Schwartz RA. Neonatal lupus erythematosus. eMedicine [disitasi 11 Desember 2007] Tersedia di http://www.emedicine.com 29. Principals of general dermatological treatment. [disitasi 3 september 2007] Tersedia di http://www.dermatologyinfo.net 30. Minni J, Sarro R. A novel therapeutic approach to erythema annulare centrifugum. J Am Acad Dermatol. 2006; 54 (3):S134-5. 31. Kim KJ, et al. Clinicopathologic analysis of 66 cases of erythema annulare centrifugum. J Dermatol. 2002;29(2):61-7. Alamat penulis: Departemen IK. Kulit dan Kelamin FKUI/RSUP Dr. Cipto Mangunkusumo Jl. Diponegoro 71 Jakarta Pusat Telp/Fax: 021 31935383 Email: [email protected] 8 Lampiran: Algoritme untuk evaluasi eritema reaktif *) *) dikutip sesuai aslinya dari kepustakaan no 9. 9