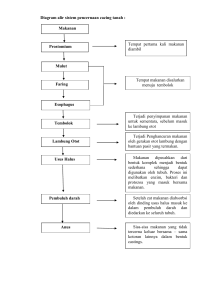
iv. hasil dan pembahasan
advertisement

IV. HASIL DAN PEMBAHASAN Perubahan secara patologi anatomi dan histopatologi pada lambung tikus putih Sprague Dawley akibat efek samping Aspirin akan dapat menentukan gejala klinik maupun perubahan histopatologik mukosa lambung sebagai model pada manusia . Perubahan patologi berdasarkan gambaran makroskopik lambung dari ketiga kelompok yaitu kelompok Kontrol (K). Perlakuan Lesi Negatif (PLN) dan Perlakuan Lesi Positif (PLP). Perubahan secara histopatologi didapat dari gambaran seluler terhadap sel mukus, sel radang, sel parietal dan sel chief dari ketiga kelompok tersebut. Pemeriksaan imuno histokimia terhadap kelompok Perlakuan Lesi Positif merupakan penilaian yang lebih jelas terhadap peran utama prostaglandin melalui jalur Cyclooxygenase dalam terjadinya lesi mukosa akibat Aspirin. Peran faktor lain yang juga berfungsi sebagai faktor defensif antara lain nitrik oksida dan lipoxin tidak tergantung dengan kadar prostaglandin mukosa lambung (Brzozowski dan Konturek etal. 2008). 4.1. Patologi Lambung Tikus pada Gastropati Aspirin Dari pengamatan makroskopik dan pengukuran diameter sagital dan transversal terhadap kelompok kontrol (K) dan Perlakuan Lesi Negatif (PLN) maupun Perlakuan Lesi Positif (PLP) pada Korpus/Fundus didapatkan perbedaan tidak bermakna dari ketiga kelompok tersebut. Tabel 2. Perbedaan diameter kelompok K,PLN,PLP regio Fundus/Korpus Diameter Kelompok Fundus/Korpus Kontrol PLN PLP Nilai p Sagital 9.33+0.51 9.86+1.76 9.75+092 >0.05 Transversal 4.29+0.28 4.77+0.92 4.40+0.14 >0.05 Efek samping pemakaian Aspirin pada manusia adalah terdapatnya gejala klinik dalam bentuk sindroma dispepsia. Sindroma dispepsia merupakan kumpulan gejala yang terdiri dari perasaan nyeri atau tidak nyaman pada epigastrium, kembung, cepat kenyang, mual dan muntah. Penyebab terjadinya gejala ini dihubungkan dengan terjadinya inflamasi dengan atau tanpa lesi pada mukosa lambung. Hal ini dibuktikan dengan pemeriksaan endoskopi saluran cerna bagian atas. Gejala klinik yang terjadi tidak selalu berkorelasi langsung dengan penemuan endoskopi. Pada 30-50 persen kasus didapatkan gambaran endoskopi dengan inflamasi ringan, sedangkan keluhan subjektif dirasakan cukup mengganggu aktifitas pasien. Pembuktian secara jelas pada manusia mempunyai keterbatasan. Oleh sebab itu penelitian dengan hewan coba tikus putih akan dapat memberikan data objektif yang jelas. Pada penelitian ini didapatkan perubahan kontur lambung pada kelompok perlakuan baik yang tanpa lesi mukosa maupun dengan lesi mukosa dibandingkan kelompok kontrol. Hal ini terjadi disebabkan efek topikal Aspirin pada mukosa lambung, selanjutnya diikuti oleh infiltrasi selsel radang terutama netrofil pada mukosa lambung. Jumlah sel radang yang cukup banyak pada lapisan muskularis mukosa dan disertai edema jaringan akan mempengaruhi motilitas lambung dalam bentuk dismotilitas. Akibatnya akan terjadi gangguan bersihan isi lambung dan akan terjadi pengumpulan isi lambung termasuk obat OAINS/Aspirin. Keadaan ini berakibat terjadinya kontak yang lebih lama dari Aspirin dengan mukosa lambung. Dari penelitian ini terbukti bahwa terdapat penambahan diameter sagital maupun transversal pada kelompok PLP. pada regio Fundus/Korpus. Meskipun terjadi dilatasi lambung antara kelompok PLN dan PLP secara statistik didapatkan perbedaan tidak berbeda bermakna dengan kelompok K. Hasil ini sesuai dengan bentuk anatomik dan fungsi dari regio ini sebagai jalan untuk mencapai regio Antrum/Pilorus dan terdapat banyaknya komponen yang meningkatkan ketahanan mukosa. Komponen tersebut terdiri dari sel mukus, COX-1 dan Epidermal Growth Factor (EGF) yang dapat merangsang produksi mukus superfisialis. Perbedaan tidak bermakna dari kelompok PLN, PLP dan K membuktikan bahwa efek samping Aspirin pada regio ini jarang terjadi, sesuai dengan struktur anatomi dan histologinya. Hasil uji statistik kelompok K, PLN dan PLP pada regio Antrum/Pilorus didapatkan perbedaan bermakna dari PLP terhadap kelompok K dan PLN, sedangkan kelompok PLN dan K baik diameter sagital maupun transversal tidak berbeda bermakna. Tabel 3. Perbedaan diameter kelompok K,PLN,PLP regio Antrum/Pilorus Diameter Kelompok Antrum/Pilorus Kontrol PLN a PLP a Sagital 9.33+0.51 8.75+1.29 10.70+1.22b Transversal 4.29+0.28a 4.28+0.29a 5.20+1.02b Huruf yang berbeda dalam satu baris menunjukkan p<0.05 Dari hasil tersebut dapat diketahui bahwa lesi mukosa lambung akibat Aspirin sering ditemukan pada daerah Antrum/pilorus, yang berhubungan dengan bersihan pada daerah tersebut, lamanya kontak, dan kurangnya ketahanan mukosa. Tidak berbeda bermakna antara kelompok K dan PLN menunjukkan bahwa proses inflamasi yang disertai dengan infiltrasi sel radang tidak terjadi, disebabkan tidak terdapatnya lesi mukosa. Pada kelompok PLP didapatkan perbedaan yang bermakna diameter sagital dan transversal dengan kelompok PLN dan K. Hal ini disebabkan bahwa pada regio ini merupakan predileksi terjadinya lesi mukosa, sehingga reaksi seluler dalam bentuk inflamasi mukosa dan hambatan terhadap isoenzim COX, akan berakibat terjadinya gangguan pengosongan lambung. Penumpukan isi lambung akan berakibat dilatasi akan bertambah dan lesi mukosa yang terjadi akan lebih berat akibat kontak obat Aspirin dengan mukosa relatif lebih lama. F/K A/P F/K A/P A B Gambar 6 : Makroskopik Lambung normal (A) dan Lambung dilatasi (B) 4.2. Histopatologi sel mukus lambung tikus pada Gastropati Aspirin Hasil analisa statistik terhadap jumlah sel mukus pada Fundus/Korpus didapatkan : Tabel 4. Perbedaan jumlah sel mukus kelompok K,PLN dan PLP regio Fundus/Korpus. Kelompok Jumlah sel mukus Kontrol 10.43 + 4.28a Perlakuan lesi Negatif (PLN) 16.50 + 0.71ab Perlakuan lesi Positif (PLP) 18.25 + 5.06b Huruf yang berbeda menunjukkan p<0.05 Dari tabel 4 didapatkan jumlah sel mukus antara kelompok PLN tidak berbeda bermakna dengan kelompok K dan kelompok PLP. Perbedaan bermakna didapatkan pada kelompok K dan PLP. Perbedaan tidak bermakna antara kelompok PLN dan PLP menunjukkan bahwa proliferasi sel mukus dalam meningkatkan produksi mukus merupakan pencegahan primer. Meskipun tidak didapatkan efek topikal Aspirin pada mukosa kelompok PLN, masih didapatkan pada kelompok PLN peningkatan jumlah sel mukus yang tidak berbeda bermakna dengan kelompok PLP. Hal ini dapat dijelaskan bahwa efek sistemik Aspirin dalam menghambat COX-1 tidak bersifat total, sehingga proliferasi sel mukus masih dapat berlangsung. Sebaliknya proliferasi sel mukus pada kelompok PLP seharusnya melebihi kelompok PLN, akan tetapi tidak terjadi disebabkan oleh sebagian sel mukus mengalami kerusakan akibat terjadinya lesi, disertai hambatan COX-1 lebih kuat sehingga proses proliferasi yang terjadi tidak berjalan secara maksimal. Proliferasi sel mukus pada kelompok PLN berfungsi sebagai pencegahan primer sedangkan pada kelompok PLP sebagai pencegahan sekunder. Lesi mukosa akibat Aspirin lebih jarang terjadi pada regio Fundus/Korpus sebab fungsi sel mukus yang baik dan kontak obat dengan mukosa regio F/K relatif singkat. Perbedaan tidak bermakna antara kelompok PLN dan K menunjukkan bahwa proliferasi sel mukus bersifat fisiologik berfungsi sebagai pencegahan primer. Tabel 5. Perbedaan jumlah sel mukus kelompok K,PLN dan PLP regio Antrum/Pilorus Kelompok Jumlah sel mukus Kontrol 11.67 + 1.97a Perlakuan lesi Negatif (PLN) 11.00 + 2.74a Perlakuan lesi Positif (PLP) 16.50 + 4.43b Huruf yang berbeda menunjukkan p<0.05 Hasil analisa statistik tabel 5 didapatkan sel mukus pada Antrum/Pilorus, kelompok PLN dan kelompok K didapatkan perbedaan yang tidak bermakna, sedangkan dengan kelompok PLP didapatkan perbedaan yang bermakna. Keadaan ini dapat dijelaskan bahwa jumlah sel mukus pada kelompok K maupun PLN tidak berbeda karena reaksi sel mukus kelompok PLN regio Antrum/Pilorus tidak terjadi oleh efek topikal Aspirin, sehingga pengaruh Aspirin terhadap peningkatan jumlah sel mukus tidak berbeda bermakna. Perbedaan bermakna kelompok PLN dan PLP disebabkan peningkatan jumlah sel mukus kelompok PLP merupakan mekanisme pencegahan sekunder dalam mencegah perluasan lesi mukosa. Peningkatan jumlah sel mukus berasal dari sel mukus permukaan dan sel mukus leher. Sel mukus permukaan lebih banyak dipengaruhi oleh Epidermal Growth Factor, sedangkan sel mukus leher dipengaruhi oleh aktifitas prostaglandin. Efek topikal Aspirin akan merangsang produksi mukus dari sel permukaan, sedangkan efek sistemik Aspirin dalam menghambat produksi mukus melalui jalur COX. Hambatan terhadap COX-1 tidak bersifat total, hal ini terbukti dengan ekspresi COX-1 pada pemeriksaan imunohistokimia. Hambatan terhadap COX-1 merupakan bagian dari etiologi terjadinya lesi mukosa lambung akibat Aspirin. A B Gambar 7. Histopatologi sel mukus mukosa lambung tikus SD normal (A) dan hipersekresi (B). Perwarnaan PAS, perbesaran 400 kali. Bar 20 µm 4.3. Histopatologi sel radang, sel parietal dan sel chief lambung tikus pada Gastropati Aspirin Peran sel-sel mukosa lambung yang termasuk faktor agresif yaitu sel radang, sel parietal dan sel chief merupakan komponen yang akan memperberat lesi mukosa akibat efek samping Aspirin. Reaksi sel radang merupakan mekanisme pertahanan tubuh dalam menangkal pengaruh agen dari luar. Proses kemotaksis netrofil berhubungan dengan aktifitas interleukin 1, berfungsi dalam menghambat atau meningkatkan faktor proinflamasi yaitu Platelet Activating Factor (PAF) dan nitikoksida (NO) PAF bersifat sebagai faktor agresif, sedangkan NO bersifat sebagai faktor defensif. Aspirin akan menstimulasi pelepasan NO dari endotel vaskuler, berfungsi sebagai vaskulo protektif dan tidak berhubungan dengan COX (Fiorucci dan Del Soldato 2003). Pengaruh sistemik Aspirin akan mengurangi jumlah infiltrasi sel radang pada mukosa lambung dan meningkatkan produksi NO. Proses ini merupakan mekanisme kerja aspirin dalam adaptasi mukosa lambung (Laine dan Takeuchi etal. 2008). Pada penelitian ini jumlah sel radang pada ketiga kelompok yaitu kelompok kontrol (K), Perlakuan Lesi Negatif (PLN) dan Perlakuan Lesi Positif (PLP) regio Fundus/Korpus kelompok PLN berbeda bermakna dengan kelompok K dan berbeda tidak bermakna dengan kelompok PLP. Perbedaan yang bermakna antara kelompok K dan PLN disebabkan oleh induktor yang berbeda yaitu aquades dan Aspirin. Efek sistemik Aspirin akan menghambat kerja isoenzim COX-2, dengan akibat terjadi aktifasi lekosit. Aktifasi lekosit akan berakibat lesi mukosa bila hambatan terhadap COX-2 tidak seimbang dengan hambatan COX-1. Keseimbangan dalam hambatan kedua isoenzim, aktifasi lekosit merupakan unsur ketahanan mukosa. Sel radang pada kelompok PLN dan PLP didapatkan perbedaan yang tidak bermakna, hal ini menunjukkan bahwa reaksi sel radang pada kelompok PLP lebih merupakan bagian faktor defensif dalam mencegah perluasan lesi mukosa.. Gambar 8. Jumlah sel radang kelompok K,PLN dan PLP regio Fundus/Korpus Huruf yang berbeda menunjukkan perbedaan yang bermakna Peradangan mukosa merupakan reaksi biokimiawi yang sangat kompleks sebagai mekanisme proteksi mukosa terhadap kerusakan sel epitel. Bila proses ini berlanjut, akan berubah menjadi faktor agresif dalam bentuk kerusakan sel epitel akibat pelepasan mediator inflamasi, pada peradangan akut. Aspirin merupakan salah satu faktor penyebab dalam patogenesis terjadinya lesi mukosa lambung akut.. Sel netrofil yang merupakan bagian dari unsur pertahanan mukosa akan ditarik kedaerah yang mengalami inflamasi dan akan membentuk oksigen dan nitrogen reaktif beserta enzim protease. Infiltrasi netrofil yang teraktifasi bisa bersifat faktor agresif dalam bentuk interaksi antara lekosit dengan sel endotel vaskuler. Kondisi ini akan berakibat lesi mukosa melalui gangguan aliran darah atau terbentuknya superoksida, sebagai suatu stres oksidatif. Disisi lain infiltrasi netrofil bisa sebagai faktor defensif melalui pembentukan nitrikoksida (Yoshikawa dan Naito 2000). Hal ini dibuktikan dengan peningkatan inducible nitric oxide synthase (iNOS) dan apoptosis disertai proliferasi sel epitel gaster, merupakan mekanisme peningkatan ketahanan mukosa. Kondisi inflamasi merupakan elemen penting dalam proses penyembuhan ulkus pada saluran cerna. Mediator inflamasi spesifik seperti NO, sitokin, proteinase activated receptors (PAR) dan poliamin merupakan kontributor dalam proses penyembuhan ulkus. Prostaglandin (PG) akan meningkatkan komponen komponen yang berfungsi dalam ketahanan mukosa, seperti produksi mukus dan bikarbonat, peningkatan aliran darah mukosa, ketahanan sel epitel terhadap induksi sitotoksin dan mengurangi infiltrasi lekosit kedalam mukosa (Brzozowska dan Targosz etal. 2004, Martin dan Wallace 2006). Kerusakan mukosa gaster superfisial juga akan berakibat inflamasi, ditandai oleh peningkatan aliran darah, eksudasi plasma dan penarikan lekosit ke dalam mukosa. Keadaan ini akan meminimalisasi kerusakan jaringan, memfasilitasi perbaikan jaringan yang rusak dan mencegah masuknya benda asing termasuk mikroba dan produknya. Proses inflamasi akut bertujuan mengurangi kerusakan mukosa, yang mana bila reaksi berlanjut akan berakibat kerusakan mukosa. Aspirin akan berakibat reaksi inflamasi akut dan bisa menjadi inflamasi kronik. Regio A/P sering didapatkan suatu inflamasi kronik, disebabkan pada daerah ini terjadi kontak langsung isi lambung dengan mukosa relatif lama, sehingga dapat menginduksi perubahan pada mukosa tersebut. Perubahan yang terjadi lebih cenderung pada penurunan ketahanan mukosa lambung (Serhan dan Brain etal. 2007, Wallace 2008) Pada regio Antrum/Pilorus (Gambar 9) jumlah sel radang pada kelompok PLN tidak berbeda bermakna dengan kelompok K dan PLP. Hal ini menunjukkan bahwa reaksi sel radang tidak dipengaruhi oleh adanya lesi mukosa. Hal ini dapat dijelaskan bahwa reaksi sel radang pada regio ini merupakan faktor defensif untuk meningkatkan ketahanan mukosa. Peran sel radang pada regio ini tidak berpengaruh terhadap terjadinya lesi mukosa akut lambung. Jumlah sel radang lebih banyak pada kelompok PLP menunjukkan bahwa reaksi sel radang lebih merupakan mekanisme dalam mencegah perluasan lesi mukosa, berhubungan dengan peningkatan ketahanan mukosa lambung dengan memproduksi nitrikoksida (Martin dan Wallace 2006). Gambar 9. Jumlah sel radang kelompok K,PLN,PLP regio Antrum/Pilorus Huruf yang berbeda menunjukkan perbedaan yang bermakna A B Gambar 10. Histopatologi edema pada submukosa (A) dan mukosa lambung B) regio F/K kelompok P. M= mukosa; MM= muskularis mukosa; S= submukosa; TM= tunika muskularis. Pewarnaan HE, perbesaran 400 x (A) dan 400 x, bar 20 µm (B). M A B Gambar 11 Infiltrasi sel radang pada lambung (tanda panah) pada kelompok Kontrol (A) dan pada kelompok Perlakuan (B). M= mukosa; MM= muskularis mukosa; S= submukosa. Pewarnaan HE, perbesaran 400x, bar 20 µm. Sel parietal sebagai penghasil asam lambung merupakan faktor agresif pada lambung. Lesi mukosa akut akibat Aspirin dapat terjadi sepanjang traktus gastro intestinalis, oleh sebab itu peran asam lambung dapat berpengaruh positif atau negatif terhadap terjadinya lesi mukosa (Kato dan Aihara etal. 2005). Peran asam lambung pada lesi mukosa akut akibat Aspirin hanya pada esofagus, lambung dan duodenum, sedangkan OAINS enteropati bukan akibat pengaruh asam lambung, melainkan akibat asam empedu dan bakteri (Park dan Chun etal. 2011). Lesi mukosa akut lambung akibat Aspirin, peran faktor agresif hanya sebagai kontributor dalam mempercepat terjadinya lesi. Lesi mukosa saluran cerna akibat Aspirin mempunyai patomekanisme yang berbeda tergantung dari lokasi terjadinya kelainan. Terjadinya lesi mukosa dimulai dengan penurunan faktor defensif mukosa yang berhubungan dengan produksi mukus. Mukus sebagai sawar terdepan akan dapat mencegah terjadinya lesi mukosa akibat efek topikal maupun sistemik (Atuma dan Strugala etal. 2001, Adebayo dan Bjarnason 2006). Produksi asam lambung berbanding lurus dengan jumlah sel parietal. Bila sebagian sel parietal mengalami kerusakan (piknosis), akan berakibat produksi asal lambung menurun (Bowen 2002) Gambar 12. Sel parietal piknosis (panah) pada lesi mukosa akut Gastropati Aspirin. Perwarnaan HE, perbesaran 200 kali, bar 50 µm. Pada regio Fundus/Korpus didapatkan kelompok PLN tidak berbeda bermakna dengan kelompok K dan PLP, sedangkan kelompok K berbeda bermakna dengan kelompok PLP. Jumlah sel parietal secara fisiologik terdapat pada regio Fundus/Korpus, sedangkan pada regio Antrum/Pilorus jumlah sel parietal relatif lebih sedikit disebabkan kondisi mukosa regio ini sering terjadi inflamasi kronik, sehingga sel parietal yang masih berfungsi lebih sedikit dibandingkan regio Korpus/Fundus. Tidak didapatkan penambahan jumlah sel pada kelompok Perlakuan menunjukkan bahwa tidak terjadi peningkatan sekresi asam lambung. Jumlah sel parietal berbanding lurus dengan produksi asam lambung (Bowen R). Dari hasil ini diketahui bahwa asam lambung tidak berperan langsung melainkan hanya sebagai kontributor dalam mempermudah terjadinya lesi. Bila sudah terjadi lesi mukosa, sebagian sel parietal akan mengalami piknosis sehingga produksi asam lambung akan berkurang. Perbedaan bermakna antara kelompok K dan PLP regio F/K akibat dari jumlah sel parietal pada kelompok PLP lebih sedikit akibat terjadi kematian sel parietal dalam bentuk piknosis sehingga sekresi asam lambung akan menurun. Hal ini akan mempercepat proses penyembuhan lesi mukosa pada regio ini, akibat menurunnya produksi asam lambung sebagai faktor agresif. Gambar 13. Jumlah sel parietal kelompok K, PLN dan PLP regio Fundus/Korpus. Huruf berbeda menunjukkan perbedaan bermakna Pada gambar 13 didapatkan jumlah sel parietal pada regio Antrum/Pilorus, kelompok K, PLN dan PLP tidak berbeda bermakna. Hal ini menunjukkan peran asam lambung terhadap terjadinya lesi pada regio Antrum/Pilorus hanya sebagai faktor kontributor saja. Reaksi topikal Aspirin dengan mukosa tidak mempengaruhi terhadap produksi asam lambung sebab pada regio Antrum/Pilorus jumlah sel parietal pada regio ini sebagian mengalami piknosis akibat telah terjadi inflamasi kronik. Regio Antrum/Pilorus sebagai tempat penampungan isi lambung sebelum masuk ke duodenum, akibatnya pada regio ini sudah terjadi perubahan histopatologik dalam bentuk inflamasi kronik (Takao dan Ishikawa etal. 2011). Kondisi ini akan mengurangi produksi asam lambung akibat sebagian sel parietal piknosis dan tidak berfungsi. Hal ini terbukti dari hasil penelitian kelompok PLP jumlah sel parietal lebih rendah dibandingkan kelompok PLN. Pada kelompok PLN didapatkan perbedaan tidak bermakna dengan kelompok K, membuktikan peran asam lambung bersifat fisiologis, dan hanya sebagai kontributor bila sudah terjadi lesi mukosa. Gambar 14. Jumlah sel parietal kelompok K, PLN, PLP regio Antrum/Pilorus Huruf berbeda menunjukkan perbedaan bermakna A B Gambar 15. Histopatologi sel parietal lambung Normal (panah kuning) dan sel parietal yang piknosis (panahmerah) (B) pada kelompok K dan PLP. Pewarnaan HE, perbesaran 400x, bar 20 µm Sel chief memproduksi pepsinogen, akan berubah menjadi pepsin akibat pengaruh keasaman lambung dengan pH rendah. Aktifitas sel parietal dalam memproduksi asam lambung akan mempengaruhi produksi sel chief, sebab keasaman yang tinggi akan berakibat pembentukan pepsin akan meningkat. Peningkatan pembentukan pepsin akan memperberat lesi mukosa yang sudah terjadi. Peningkatan jumlah produksi pepsin paralel dengan peningkatan jumlah sel chief. Asam lambung dan pepsin sebagai faktor agresif akan memperberat lesi mukosa bila terjadi infiltrasi ke sel epitel akibat rusaknya lapisan mukus(Venables 1986, Bowen R, 2002). Pepsinogen dibagi dalam dua jenis yaitu Pepsinogen 1 (PG1) dan Pepesinogen 2 (PG2). PG1 banyak diproduksi pada daerah Kardia dan Fundus, sedangkan PG2 pada daerah Antrum. Pada gastritis atrofi didapatkan penurunan PG1 dan perbandingan PG1 dan PG2. Terdapat korelasi PG1 dengan proses inflamasi pada regio Antrum (Takao dan Ishikawa etal. 2011). Pada hasil penelitian ini didapatkan pada regio Fundus/Korpus jumlah sel chief pada kelompok PLN tidak berbeda bermakna dengan dengan kelompok K, sedangkan berbeda bermakna dengan kelompok PLP. Penurunan jumlah sel chief pada kelompok PLP, disebabkan oleh terjadinya kerusakan sel akibat proses inflamasi atau jumlah pepsin yang sudah terbentuk cukup banyak akibat keasaman lambung yang rendah. Aktifitas pepsin yang tinggi merupakan kotributor dalam terjadinya lesi mukosa lambung akibat Aspirin. . Gambar 16. Jumlah sel chief kelompok K,PLN,PLP regio Fundus/Korpus Huruf yang berbeda menunjukkan perbedaan bermakna Pada regio Fundus/Korpus jumlah sel chief kelompok K dan PLN tidak berbeda bermakna, hal ini membuktikan fungsi sel chief bersifat fisiologik. Pada kedua kelompok tersebut tidak terjadi penetrasi asam kedalam mukosa sehingga aktifitas sel chief berjalan normal. Peran PG1 akan dapat diketahui dari proses inflamasi pada regio Antrum/Pilorus. Pada regio Antrum/Pilorus didapatkan jumlah sel chief kelompok PLN tidak berbeda bermakna dengan kelompok K dan PLP. Aktifitas sel chief pada kelompok PLP hanya sebagai kontributor terjadinya lesi mukosa lambung. Pada gambar 14 didapatkan jumlah sel parietal antara kelompok PLN dan PLP juga tidak berbeda bermakna. Hal ini sesuai dengan aktifitas sel chief dalam membentuk pepsin dari pepsinogen ditentukan oleh aktifitas sel parietal yang ditentukan dari jumlah sel dalam memproduksi asam lambung. Gambar 17. Jumlah sel chief kelompok K,PLN,PLP regio Antrum/Pilorus Huruf yang berbeda menunjukkan perbedaan bermakna Disamping itu jumlah sel parietal yang lebih sedikit pada regio Antrum/Pilorus akan berhubungan dengan jumlah sel chief dalam menghasilkan pepsin dari pepsinigen akibat pengaruh asam lambung. Proses inflamasi pada kelompok PLP akan menurunkan aktifitas sel chief pada regio Korpus/Fundus dalam menghasilkan PG1. Rasio PG1 dan PG2 yang rendah baik pada kelompok PLN maupun PLP menunjukkan aktifitas pepsin hanya sebagai kontributor dalam terjadinya lesi mukosa akut akibat Aspirin. . Gambar 18. Histologi sel parietal (panah hitam) dan sel chief (panah merah) lambung regio Fundus/Korpus. Pewarnaan HE, perbesaran 400 kali. Bar 20 µm 4.4. Reaksi isoenzim Cyclooxygenase (COX-1 dan COX-2) pada Gastropati Aspirin Isoenzim COX-1 dan COX-2 merupakan enzim yang berfungsi pada metabolisme asam arakhidonat dalam menghasilkan prostaglandin. Prostaglandin merupakan unsur utama dalam ketahanan mukosa lambung. Isoenzim COX-1 berperan dalam memelihara aliran darah mukosa, sekresi mukus dan bikarbonat dan proses agregasi trombosit. Hambatan pada COX-1 akan menurunkan aliran darah mukosa, sekresi mukus dan menggangu proses agregasi trombosit. COX-1 disebut juga sebagai isoenzim konstitutif atau housekeeping, yaitu memelihara ketahanan mukosa. Hambatan terhadap COX-2 akan mengurangi proses angiogenesis, dan meningkatkan aktifitas penempelan lekosit pada sel endotel pembuluh darah. COX-2 disebut juga isoenzim inflamatif, karena pada proses inflamasi akan terjadi peningkatan dari COX-2. Pada kondisi mukosa lambung normal akan didapatkan ekspresi COX-1 secara nyata dan tidak didapatkan ekspresi COX-2. Sebaliknya pada keadaan terjadinya inflamasi mukosa akan didapatkan ekspresi COX-2 lebih nyata. Dari fungsi kedua COX tersebut dapat diketahui bahwa COX-1 berfungsi sebagai unsur faktor defensif, sedangkan COX2 berfungsi sebagai unsur faktor agresif, meskipun dari beberapa penelitian yang telah dilakukan terdapat hasil yang kontroversial. Mekanisme kerja OAINS/Aspirin adalah menghambat kerja COX-1 dan COX-2, sehingga akan menggangu ketahanan mukosa lambung. Lesi mukosa akut lambung akibat efek samping Aspirin terjadi akibat hambatan terhadap kedua jenis COX ini dan akan menghambat pembentukan prostaglandin. Penurunan produksi prostaglandin akan menurunkan ketahanan mukosa lambung. Untuk menentukan aktifitas kedua COX ini dilakukan pemeriksaan imunohistokimia secara kualitatif dengan hasil positif atau negatif. Hasil penelitian terhadap ekspresi COX pada mukosa lambung regio Fundus/Korpus pada kelompok PLP dengan ekspresi COX-1/COX-2 positif pada epitel (Gambar 19) didapatkan dalam keadaan seimbang. Hal ini menunjukkan efek sistemik Aspirin dalam menghambat COX-1 maupun COX-2 pada epitel tidak bersifat total, sehingga bila terjadi lesi akan mengalami penyembuhan spontan sebagai dasar proses adaptasi mukosa lambung terhadap Aspirin. Proses adaptasi mukosa ini akan berlangsung dalam jangka waktu tiga hari, sehingga waktu pemberian obat yang bersifat pencegahan sekunder akan dilakukan setelah tiga hari. Bila sebelum mendapat terapi Aspirin sudah ada gejala klinik dispepsia atau riwayat kelainan lambung, pencegahan primer harus dilakukan bersamaan dengan dimulainya terapi Aspirin. Ekspresi COX-1 dan COX-2 pada kelenjar didapatkan COX-1 lebih nyata dibandingkan COX-2. Hal ini menunjukkan sel mukus leher akan meningkatkan produksi mukus yang mana hal ini merupakan mekanisme pencegahan primer maupun sekunder dari tubuh dalam mengatasi efek samping Aspirin pada mukosa lambung. Dari hasil ini didapatkan bahwa pada regio Fundus/Korpus pencegahan terjadinya lesi mukosa lambung akibat Aspirin, berjalan dengan baik, sehingga regio Fundus/Korpus ini jarang didapatkan lesi mukosa. Jumlah tikus Gambar 19 : Grafik Ekspresi Cox-1 dan Cox-2 epitel dan kelenjar regio Fundus/Korpus Pemeriksaan imunohistokimia COX-1 regio Fundus/Korpus didapatkan pada kelompok K, epitel maupun kelenjar banyak didapatkan ekspresi COX-1 Hal ini menujukkan bahwa mukosa normal ekspresi COX-1 lebih jelas sesuai dengan fungsinya sebagai faktor konstitutif.. Pada regio Antrum/Pilorus didapatkan ekspresi COX-1 epitel maupun kelenjar lebih nyata dibandingkan ekspresi COX-2. Hal ini membuktikan bahwa lesi mukosa yang terjadi disebabkan oleh efek topikal aspirin, sedangkan efek sistemik Aspirin belum berjalan maksimal. Ekspresi COX-1 yang kuat pada regio Antrum/Pilorus merupakan tanda bahwa proses ketahanan mukosa pada regio ini cukup baik bila tidak terjadi kontak langsung aspirin dengan epitel mukosa Jumlah tikus Gambar 20 : Grafik Ekspresi Cox-1 dan Cox-2 epitel dan kelenjar regio Antrum/Pilorus Pada kelompok Perlakuan Ekspresi COX-2 epitel yang negatif lebih banyak dibandingkan dengan ekspresi COX-1 negatif pada regio Antrum/Pilorus, hal ini menunjukkan hambatn COX-2 yang kuat akan berakibat hambatan produksi prostaglandin, sehingga dapat terjadi lesi mukosa yang lebih berat. Hambatan secara sistemik prostaglandin akan menurunkan ketahanan mukosa. Hal ini sesuai dengan penelitian yang pernah dilakukan bahwa hambatan terhadap COX-2 akan memperlambat penyembuhan ulkus pada lambung. Selain itu aspirin akan mengasetilasi COX-2 yang merupakan anti inflamasi yang kuat, sehingga proses 1 dan COX-2 berada dalam keadaan seimbang. Kondisi ini akan meningkatkan ketahanan mukosa. Jumlah tikus kelompok perlakuan dengan ekspresi COX-2 kelenjar tingkat positif yang lebih tinggi, hal ini disebabkan dalam keadaan normal COX-2 lebih banyak didapatkan pada kelenjar dibandingkan epitel. Dari hasil ini dapat digambarkan bahwa lesi akut mukosa lambung akibat aspirin dimulai dari efek topikal, selanjutnya diikuti efek sistemik dengan hambatan produksi prostaglandin melalui COX. Keseimbangan antara COX-1 dan COX-2 epitel maupun kelenjar menentukan derajat lesi mukosa yang terjadi. Pada regio Antrum/Pilorus keseimbangan antara COX-1 dan COX-2 lebih terganggu dibandingkan dengan regio Fundus/Korpus. Keadaan ini akan berakibat lesi mukosa di regio Antrum/Pilorus lebih sering terjadi, dan bil;a terjadi lesi umumnya akan lebih berat bila dibandingkan dengan regio Fundus/Korpus. Gambar 21 : Ekspresi COX-1 mukosa lambung kelompok Kontrol. Pewarnaan IHK DAB. Perbesaran 100 kali. Bar 100 µm Gambar 22 : Ekspresi COX-1 mukosa lambung kelompok Kontrol dengandeskuamasi mukosa. Pewarnaan IHK DAB. Perbesaran 200 kali. Bar 50 µm Gambar 23. Ekspresi COX-1 mukosa lambung kelenjar kelompok Kontrol Pewarnaan IHK DAB. Perbesaran 400 kali Bar 50 µm. Gambar 24. Ekspresi COX-1 mukosa lambung epitel kelompok Kontrol Pewarnaan IHK DAB. Perbesaran 100 kali. Bar 50 µm. Gambar 25.. Ekspresi COX-2 mukosa lambung dengan deskuamasi. Pewarnaan IHK DAB. Perbesaran 200 kali. Bar 50 µm. Gambar 26. Ekspresi COX-2 mukosa lambung dengan erosi kelompok P. Pewarnaan IHK DAB. Perbesaran 400 kali. Bar 20 µm Gambar 27. Ekspresi COX-2 mukosa lambung kelenjar kelompok Perlakuan Pewarnaan IHK DAB. Perbesaran 400 kali. Bar 20 µm. Gambar 28. Ekspresi COX-2 mukosa lambung dengan serbukan sel radang, Pewarnaan IHK DAB. Perbesaran 400 kali. Bar 20 µm Gambar 29. Ekspresi COX-1 sel mukus permukaan mukosa lambung dengan erosi Perbesaran 400 kali Gambar 30. Ekspresi COX-2 sel mukus leher mukosa lambung. Pewarnaan IHK DAB. Perbesaran 400 kali. Bar 20 µm. Gambar 31.Ekspresi COX-2 pada basal epitel mukosa lambung dengan deskuamasi. Pewarnaan IHK DAB. Perbesaran 100 kali. Bar 100 µm Gambar 32. Ekspresi COX-2 sel mukus kelenjar mukosa lambung dengan deskuamasi. Pewarnaan IHK DAB. Perbesaran 100 kali. Bar 100 µm Gambar 33. Ekspresi COX-2 mukosa lambung dengan erosi. Pewarnaan IHK DAB. Perbesaran 100 kali. Bar 100 µm Gambar 34. Ekspresi COX-2 pada basal epitel mukosa lambung dengan ulkus Pewarnaan IHK DAB. Perbesaran 100 kali. Bar 100 µm