BAB II TINJAUAN PUSTAKA
advertisement

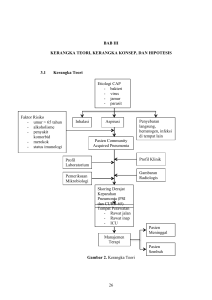
BAB II TINJAUAN PUSTAKA 2.1 Definisi ISPA Istilah ISPA adalah singkatan dari infeksi saluran pernafasan akut yang mulai diperkenalkan sejak tahun 1984 yang dibahas dalam lokakarya Nasional ISPA di Cipanas. Infeksi Saluran Pernafasan Akut (ISPA) adalah penyakit infeksi akut yang menyerang salah satu bagian dan atau lebih dari saluran nafas mulai dari hidung (saluran pernafasan atas) hingga alveoli (saluran bawah) termasuk jaringan adneksanya, seperti sinus, rongga telinga tengah, dan pleura (Depkes RI, 2002:4). Penyakit ISPA merupakan penyakit yang sering terjadi pada anak dengan episode penyakit batuk pilek pada balita di Indonesia diperkirakan sebesar 3 sampai 6 kali per tahun (Depkes RI, 2002: 9). Agent penyakit ISPA dapat berupa bakteri, virus, dan riketsia. Bakteri penyebab ISPA antara lain dari genus streptokokus, stafilokokus, pnemokokus, hemofilus, bordetella, dan korinebakterium sedangkan virus penyebab ISPA antara lain dari golongan miksovirus, adenovirus, koronavirus, pikornavirus, mikoplasma, herpesvirus, dan lain-lain (Depkes RI, 2002:5). 2.2 Definisi Pneumonia Pneumonia adalah proses infeksi akut yang mengenai jaringan paru-paru (alveoli) yang pada anak seringkali bersamaan dengan terjadinya proses infeksi akut pada bronkus yang disebut bronkopneumonia. Dalam pelaksanaan Pemberantasan 7 8 Penyakit ISPA semua bentuk pneumonia disebut “Pneumonia” saja (Depkes RI, 2002:4). Definisi operasional pneumonia adalah batuk dan atau kesukaran bernafas disertai peningkatan frekuensi nafas sesuai umur atau penarikan dinding dada bagian bawah (severe chest indrawing). Frekuensi nafas pada umur 2-11 bulan sebesar 60 kali per menit atau lebih, sedangkan pada umur 1-5 tahun sebesar 40 kali per menit atau lebih (Depkes RI, 2003:6). 2.3 Etiologi dan Cara Penularan Pneumonia 2.3.1 Etiologi Pneumonia Di Indonesia etiologi pneumonia pada balita masih sukar ditetapkan karena pada umumnya dahak sulit diperoleh. Sedangkan prosedur pemeriksaan imunologi belum memberikan hasil yang memuaskan untuk menentukan adanya bakteri penyebab pneumonia. Hanya biakan dari aspirat paru serta pemeriksaan specimen darah yang dapat diandalkan untuk membantu penetapan etiologi pneumonia. Meskipun pemeriksaan specimen aspirat paru merupakan cara yang sensitif untuk mendapatkan dan menentukan bakteri penyebab pneumonia pada balita akan tetapi pungsi paru merupakan prosedur yang berbahaya dan bertentangan dengan etika, terutama jika hanya dimaksudkan untuk penelitian. Oleh karena alasan di atas maka penetapan etiologi pneumonia di Indonesia masih didasarkan pada hasil penelitian di luar Indonesia (Depkes RI, 2002:6). Menurut Said dalam Depkes RI (2010) bahwa dari studi mikrobiologik ditemukan penyebab utama bakteriologik pneumonia anak-balita adalah Streptococcus pneumoniae/pneumococcus (30-50 % kasus) dan Hemo philus 9 influenzae type b/Hib (10-30% kasus), diikuti Staphylococcus aureus dan Klebsiela pneumoniae pada kasus berat. Bakteri lain seperti Mycoplasma pneumonia, Chlamydia spp, Pseudomonas spp, Escherichia coli (E coli) juga menyebabkan pneumonia. Pneumonia pada neonatus banyak disebabkan oleh bakteri Gram negatif seperti Klebsiella spp, E coli di samping bakteri Gram positif seperti S pneumoniae, grup b streptokokus dan S aureus. Penyebab utama virus adalah Respiratory Syncytial Virus (RSV) yang mencakup 15-40% kasus diikuti virus influenza A dan B, parainfluenza, human metapneumovirus dan adenovirus. Di sisi lain menurut publikasi WHO, penelitian di berbagai negara menunjukkan bahwa di negara berkembang Streptokokus pneumonia dan Hemofilus influenza merupakan bakteri yang selalu ditemukan pada dua pertiga dari hasil isolasi, yaitu 73,9% aspirat paru dan 69,1% hasil isolasi dari specimen darah (Depkes RI, 2002: 6). 2.3.2 Cara Penularan Pneumonia Pneumonia merupakan salah satu penyakit pernafasan akut bagian bawah sehingga cara penularannya melalui medium udara, percikan ludah, kontak langsung lewat mulut, dan melalui kontak benda-benda yang digunakan bersama. Kepadatan hunian penduduk diperkirakan merupakan faktor risiko utama misalnya rumah padat penghuni, asrama, dan pengungsian (Achmadi, 2011:124). 2.4 Klasifikasi Pneumonia dan Bukan Pneumonia Klasifikasi penyakit pneumonia pada balita dibedakan menjadi dua kelompok umur yaitu kelompok umur 2 bulan - 5 tahun dan kelompok umur dibawah 2 bulan dengan kriteria sebagai berikut: 10 1. Klasifikasi pneumonia berat didasarkan pada adanya batuk dan atau kesukaran bernafas disertai sesak atau tarikan dinding dada bagian bawah ke dalam (chest indrawing) pada anak usia 2 bulan - 5 tahun. Sedangkan untuk kelompok umur di bawah 2 bulan, pneumonia berat ditandai dengan adanya nafas cepat (fast breathing). 2. Klasifikasi pneumonia didasarkan pada adanya batuk dan atau kesukaran bernafas disertai adanya nafas cepat sesuai umur. 3. Klasifikasi batuk bukan pneumonia mencakup kelompok penderita balita dengan batuk yang tidak menunjukkan gejala peningkatan frekuensi nafas dan tidak menunjukkan adanya tarikan dinding dada bagian bawah ke dalam. Dengan demikian klasifikasi bukan pneumonia mencakup penyakit-penyakit ISPA lain di luar pneumonia seperti : batuk pilek bukan pneumonia (common cold, pharyngitis, tonsillitis, otitis). Kriteria nafas cepat pada balita ditampilkan pada tabel 2.1 Tabel 2.1 Kriteria Nafas Cepat Balita Berdasarkan Kelompok Umur Umur Balita Hitungan Nafas Per Menit Kurang dari 2 bulan 60 kali per menit atau lebih 2 bulan sampai 12 bulan 50 kali per menit atau lebih 12 bulan sampai 5 tahun 40 kali per menit atau lebih Sumber : Dirjen P2PL Departemen Kesehatan RI, 2007.Pneumonia Balita Pedoman Kader 2.5 Diagnosa Pneumonia Balita Menurut WHO, diagnosa pneumonia pada balita umur 2 bulan - 5 tahun adalah penderita dengan gejala batuk atau kesulitan bernafas dan ditandai dengan adanya nafas cepat. Dikatakan nafas cepat bila nafas pada umur 2 bulan- 1 tahun 11 sebanyak 50 kali per menit atau lebih dan pada umur 1 -5 tahun sebanyak 40 kali per menit atau lebih. Sedangkan diagnosa pneumonia berat pada balita jika muncul gejala batuk atau sulit bernafas, adanya nafas cepat, tarikan dada bagian bawah masuk ke dalam, atau stridor (UNICEF & WHO, 2006). Gejala umum yang muncul pada penderita pneumonia balita yaitu demam, batuk dengan nafas cepat, crackles (ronki) pada auskultasi, kepala terangguk-angguk, pernafasan cuping hidung, tarikan dinding dada bagian bawah ke dalam, merintih, dan sianosis (WHO, 2009). 2.6 Faktor Risiko Pneumonia Faktor risiko kejadian pneumonia secara umum dapat dilihat dari faktor agent, faktor host, dan faktor lingkungan seperti dalam konsep segitiga epidemiologi. Agent adalah penyebab penyakit yang dapat berupa bakteri, virus, parasit, dan jamur. Faktor agent kejadian pneumonia adalah bakteri Streptococcus pneumoniae/pneumococcus, Hemo philus influenzae type b/Hib, Staphylococcus aureus, dan Klebsiela pneumoniae. Bakteri lain seperti Mycoplasma pneumonia, Chlamydia spp, Pseudomonas spp, Escherichia coli (E coli) juga menyebabkan pneumonia. Sedangkan penyebab utama virus adalah Respiratory Syncytial Virus (RSV), virus influenza A dan B, parainfluenza, human metapneumovirus, dan adenovirus (Said, 2010). Faktor host atau penjamu untuk kejadian pneumonia pada balita antara lain umur kurang dari 2 bulan, berjenis kelamin laki-laki, status gizi kurang, berat badan lahir rendah, tidak mendapat ASI memadai, imunisasi yang tidak memadai, perilaku menyelimuti anak yang berlebihan, defisiensi vitamin A, dan pemberian makanan tambahan terlalu dini (Depkes RI, 2002: 6). Faktor host di atas merupakan faktor 12 risiko meningkatnya angka kesakitan pneumonia pada balita. Beberapa penelitian mengenai variabel status gizi, pemberian ASI eksklusif, serta riwayat keluarga mendapatkan hasil yang signifikan. 1. ASI Eksklusif ASI diproduksi oleh seorang ibu untuk memenuhi kebutuhan hidup seorang bayi. Komposisi ASI berubah-ubah pada setiap periode menyusui dan disesuaikan dengan kebutuan bayi. ASI mengandung anti virus, anti bakteri serta memperkuat daya tahan tubuh bayi dan merupakan sumber vitamin A. ASI mengandung retinol dan carotenoid yang cukup baik (40-70 μg/dl retinol dan 20-40 μg/dl) dan mampu memenuhi kebutuhan vitamin A seorang bayi (Sudiarti & Diah.M.U, 2008). Dengan demikian bayi atau anak yang mendapat ASI memiliki daya tahan tubuh yang lebih tinggi dan memiliki risiko infeksi yang rendah serta mampu mencegah penyakit alergi terhadap makanan dan alergi pernafasan pada anak (Pardede, 2008). Hasil penelitian yang dilakukan oleh Yulianti, dkk (2000) menunjukkan adanya hubungan antara pemberian ASI yang tidak memadai dengan kejadian pneumonia pada balita (OR = 2,2) dimana berarti pada balita dengan riwayat ASI tidak memadai berisiko 2,2 kali terkena pneumonia dibandingkan dengan balita dengan ASI yang memadai. 2. Status Gizi Status gizi mencerminkan derajat kesehatan seseorang. Dukungan gizi sangat berarti karena gizi yang sesuai kebutuhan dan perkembangan dini ini membentuk dasar kehidupan yang sehat dan produktif (Kusharisupeni, 2008). Status gizi yang baik akan membangun ketahanan tubuh seseorang termasuk bayi dan anak balita. Penetapan status gizi dapat dikelompokkan menjadi 3 yaitu berat badan berdasarkan umur (BB/U), tinggi badan berdasarkan umur (TB/U), dan berat badan berdasarkan 13 tinggi badan (BB/TB). Status gizi bayi dan anak balita dapat diklasifikasikan berdasarkan berat badan berdasarkan umur. Berdasarkan WHO-NCHS diklasifikasikan menjadi gizi buruk (< -3 SD), gizi kurang (< -2 SD), gizi baik (-2 SD s.d 2SD), dan gizi lebih (> 2 SD) (Indrawani, 2008). Hasil penelitian yang dilakukan oleh Sunyataningkamto, dkk (2000) menunjukkan adanya hubungan antara status gizi dengan kejadian pneumonia pada balita (OR = 2,6) dimana berarti pada balita dengan kondisi status gizi kurang berisiko 2,6 kali terkena pneumonia dibandingkan dengan balita dengan status gizi baik. Hasil di atas sependapat dengan penelitian yang dilakukan oleh Yulianti, dkk (2000) dengan nilai OR = 3,8. 3. Riwayat Keluarga Salah satu konsep sehat-sakit yang dikenal adalah model roda, di mana digambarkan roda yang terdiri dari manusia dengan substansi genetik sebagai inti dan komponen biologi, sosial, dan fisik yang mengelilingi host. Bila peranan inti genetik ukurannya lebih besar daripada yang lainnya maka penyakit atau masalah kesehatan yang memungkinkan adalah penyakit keturunan (Adnani, 2010). Pada penyakit infeksi faktor keturunan tidak berperan langsung, namun dapat berpengaruh terhadap ketahanan seseorang terhadap infeksi tertentu. Salah satu sifat biologis manusia adalah keadaan imunitas dan reaksi tubuh terhadap berbagai unsur dari luar maupun dari dalam tubuh sendiri (Noor, 2008). Hasil penelitian yang dilakukan oleh Sunyataningkamto, dkk (2000) menunjukkan adanya hubungan antara riwayat wheezing dengan kejadian pneumonia pada balita (OR = 4,80) dimana berarti pada balita dengan riwayat wheezing berisiko 4,80 kali terkena pneumonia dibandingkan dengan balita tanpa riwayat penyakit asma. 14 Lingkungan adalah segala sesuatu yang mengelilingi dan juga kondisi luar manusia atau hewan yang menyebabkan atau memungkinkan penularan penyakit (Timmreck, 2004: 8). Sedangkan menurut Utomo (2006), ekosistem merupakan satuan fungsional dasar yang menyangkut proses interaksi organisme dengan lingkungan mereka (Achmadi, 2011:10). Organisme yang di lingkungan tersebut mencakup jasad renik atau mikroorganisme. Di antara mikroorganisme itu, terdapat plasmodium, virus avian flu, virus influenza, bakteri E.coli, dan lain-lain. Beberapa di antara mereka hidup dengan bergantung terhadap vektor maupun manusia untuk keperluan hidup ataupun hanya berganti jenis kelamin dalam sistem aliran darah manusia. Karena tubuh manusia dengan berbagai organ dan sistemnya bukan didesain untuk bereproduksi dan tempat mencari makan jasad renik tertentu, maka kedatangan tamu-tamu tersebut menimbulkan gangguan penyakit (Achamdi, 2011:11). Keberadaan mikroorganisme seperti virus, bakteri, dan parasit yang tidak sewajarnya ada dalam tubuh manusia ini yang akan menyebabkan suatu penyakit. Oleh karena itu komponen lingkungan dikatagorikan memiliki potensi untuk menimbulkan penyakit jika terdapat mikroorganisme patogen atau jasad renik yang berbahaya. Penyakit berbasis lingkungan memiliki pengertian sebagai ilmu yang mempelajari proses kejadian atau fenomena penyakit yang terjadi pada sebuah kelompok masyarakat yang berhubungan, berakar (bounded) atau memiliki keterkaitan erat dengan satu atau lebih komponen lingkungan pada sebuah ruang sehingga masyarakat tersebut bertempat tinggal atau beraktivitas dalam jangka waktu tertentu. Penyakit tersebut bisa dicegah atau dikendalikan kalau kondisi lingkungan yang berhubungan atau diduga berhubungan dengan penyakit tersebut dihilangkan 15 (Achmadi, 2011:18-19). Salah satu ciri penyakit berbasis lingkungan yaitu penyakit yang diderita pada suatu waktu dalam sebuah komunitas yang hidup atau tinggal pada pemukiman padat berdesakan dengan sanitasi yang buruk. Salah satu media transmisi penyakit terutama penyakit pernafasan yaitu udara. Kondisi udara yang tercemar berpotensi untuk mengganggu kesehatan manusia yang menghirupnya. Beberapa jenis bahan pencemar yang dianggap berbahaya adalah PM-10 yang merupakan semua partikel yang berdiameter 10 mikron. Partikel ini mampu masuk ke dalam saluran pernafasan manusia. Namun partikel yang lebih kecil berukuran di bawah 2,5 mikron mampu masuk ke dalam alveoli paru-paru dan menimbulkan masalah serius yang termasuk di dalamnya adalah virus (Achmadi, 2011:70). Di negara tropis virus yang berada di udara dapat mati oleh sinar ultraviolet. Menurut Sabit et al (2009) dalam Achmadi (2011) PM 2,5 sering diasosiasikan dengan angka kematian bayi. Beberapa gangguan terhadap paruparu akibat pencemaran udara yaitu asthma, bronkhitis, pneumonia (infeksi akibat melemahnya sistem pertahanan tubuh lokal saluran nafas oleh bahan pencemar), dan COPD (Chronic Obstructive Pulmonary Disease) (Achmadi, 2011:71). Menurut Ranuh (1997) dalam Yusup dan Sulistyorini (2004), penyakit atau gangguan saluran pernafasan dipengaruhi oleh kondisi lingkungan yang buruk yang dapat berupa kondisi fisik perumahan yang tidak mempunyai syarat seperti ventilasi, kepadatan penghuni, penerangan, dan pencemaran udara dalam rumah. Kualitas udara dalam ruangan (indoor air quality) dapat ditentukan secara sengaja atau tidak oleh penghuni ruangan tersebut. Hal ini dapat dilakukan dengan pengaturan suhu maupun frekuensi pertukaran udara dengan ventilasi khusus ataupun memanfaatkan cuaca alamiah. Kualitas udara di dalam ruangan juga dipengaruhi oleh temperatur dan kelembaban. Apabila terdapat udara yang tidak bebas dalam ruangan, maka 16 bahan pencemar udara dalam konsentrasi cukup memiliki kesempatan untuk masuk ke dalam tubuh (Keman, 2005). Menurut UU Republik Indonesia No.4 Tahun 1992, rumah adalah bangunan yang berfungsi sebagai tempat tinggal atau hunian dan sarana pembinaan keluarga. Kriteria untuk rumah sehat telah diatur dalam Keputusan Menteri Kesehatan Republik Indonesia No.829 Tahun 1999. Salah satu faktor yang perlu diperhatikan dalam membangun sebuah rumah adalah faktor lingkungan baik lingkungan fisik, lingkungan biologis, maupun lingkungan sosial (Notoatmodjo, 2007:167). Pada tahap perkembangan balita, sebagian besar waktu dihabiskan di rumah baik bersama keluarga maupun pengasuhnya. Oleh karena itu lingkungan fisik rumah berperan dalam kondisi kesehatan maupun kejadian sakit pada balita terutama penyakit infeksi. Beberapa penelitian yang pernah dilakukann menemukan beberapa faktor lingkungan fisik yang dapat mempengaruhi kejadian pneumonia pada balita. 1. Pencahayaan Alami Rumah yang sehat adalah rumah dengan pencahayaan yang cukup. Pencahayaan yang kurang terutama dari sinar matahari dapat menimbulkan ketidaknyamanan serta merupakan tempat yang baik untuk hidup dan berkembangnya bibit penyakit. Sebaliknya pencahayaan alami yang berlebihan dapat menyilaukan mata. Sebagian energi pancaran sinar matahari terdiri atas cahaya ultraviolet yang pendek tersaring di atmosfer bumi (lapisan ozon) dan polutan atmosfer, dengan demikian radiasi ultraviolet menjadi terbatas kisarannya yaitu 280-390 nm. Jadi dapat disimpulkan bahwa sinar matahari pada keadaan tertentu memiliki kapasitas membunuh bakteri (Radji, M, 2010:60) 17 Pencahayaan alami sangat penting untuk membunuh bakteri-bakteri patogen dalam rumah seperti bakteri TBC. Selain itu bakteri streptococcus pneumoniae memiliki sifat mampu bertahan selama beberapa hari dalam pembenihan biasa dan mati oleh sinar matahari langsung (Radji, M, 2010:159). Idealnya proporsi jalan masuknya cahaya alami ke dalam rumah adalah 15-20% dari luas lantai yang terdapat di dalam ruangan (Notoatmodjo,2007: 171). Menurut Keputusan Menteri Republik Indonesia No.829/Menkes/SK/VII/ 1999 pencahayaan alami dan atau buatan langsung maupun tidak langsung menerangi seluruh ruangan dengan intensitas cahaya minimal 60 lux serta tidak menyilaukan mata (Keman, 2005 : 37). Adapun hasil penelitian yang dilakukan oleh Sinaga, dkk (2008) di Wilayah Kerja Puskesmas Sentosa Baru Kota Medan menunjukkan adanya hubungan antara pencahayaan alami dengan kejadian pneumonia pada balita (OR=2,9) dimana balita dengan tingkat pencahayaan alami yang tidak memenuhi syarat memiliki risiko 2,9 kali terkena pneumonia dibandingkan balita dengan tingkat pencahayaan alami yang memenuhi syarat. Hasil yang sama juga ditunjukkan pada penelitian yang dilakukan oleh Wijo Basuki (2004) dengan nilai OR =22 dan nilai p = 0,0001. 2. Luas Ventilasi Ventilasi memiliki fungsi yang penting terutama untuk menjaga agar aliran udara dalam rumah tetap segar dan keseimbangan O2 yang dibutuhkan oleh penghuni tetap terjaga. Kurangnya ventilasi akan menyebabkan kurangnya O2 dalam rumah yang berarti kadar CO2 yang bersifat racun bagi para penghuninya menjadi meningkat (Notoatmodjo, 2007: 170). Selain itu kurangnya ventilasi berpengaruh terhadap peningkatan kelembaban dalam ruangan yang merupakan media yang baik untuk tempat hidup bakteri dan patogen. Fungsi lain ventilasi 18 adalah untuk membebaskan udara ruangan dari bakteri-bakteri dan menjaga ruangan dalam kelembaban optimum (Notoatmodjo, 2007: 170). Ada dua macam ventilasi, yakni ventilasi alamiah dan ventilasi buatan. Prinsip kerja ventilasi alamiah adalah terjadinya pertukaran udara dalam ruangan secara alamiah melalui pintu, jendela, lubang angin, maupun lubang-lubang pada dinding. Sedangkan ventilasi buatan berupa pertukaran udara dengan bantuan alat-alat khusus seperti kipas angin atau mesin penghisap udara. Kelemahan ventilasi alamiah yaitu peluang masuknya vektor seperti lalat, nyamuk, dan lainnya lebih tinggi dibandingkan ventilasi buatan. Menurut Keputusan Menteri Kesehatan No.829 Tahun 1999 , luas lubang ventilasi alamiah yang permanen adalah minimal 10% luas lantai (Keman, 2005: 38). Adapun hasil penelitian yang dilakukan oleh Yuwono (2008) di Wilayah Kerja Puskesmas Kawunganten Kabupaten Cilacap menunjukkan adanya hubungan bermakna antara ventilasi rumah dengan kejadian pneumonia pada anak balita (OR=6,3) dimana anak balita dengan kondisi ventilasi yang tidak memenuhi syarat memiliki risiko 6,3 kali terkena pneumonia dibandingkan anak balita dengan ventilasi yang memenuhi syarat. Hasil penelitian yang dilakukan oleh Sinaga, dkk (2008) juga menunjukkan adanya hubungan bermakna antara ventilasi dengan kejadian pneumonia pada balita (OR=2,9) hal ini menunjukkan kondisi rumah balita yang memiliki ventilasi tidak memenuhi syarat memiliki risiko 2,9 kali terkena pneumonia dibandingkan balita dengan ventilasi rumah yang memenuhi syarat. Sedangkan pada penelitian yang dilakukan oleh Siti Zuraidah (2002) di Kota Salatiga serta Nurjazali dan Retno Widyaningtyas (2008) kondisi ventilasi yang buruk memiliki hubungan yang signifikan terhadap kejadian pneumonia pada balita yaitu masing-masing dengan OR = 21,208 dan OR = 33. 19 3. Jenis Lantai Lantai merupakan bagian dari suatu rumah yang berpotensi sebagai tempat tinggal bakteri penyebab penyakit. Syarat lantai yang baik adalah tidak berdebu pada musim kemarau dan tidak basah pada musim hujan karena lantai yang basah dan berdebu menimbulkan sarang penyakit (Notoatmodjo, 2007: 169). Pada umumnya lantai tanah bersifat lembab karena tidak bisa memantulkan sinar. Oleh karena itu pemilihan jenis lantai yang tepat dan sesuai dengan lingkungan merupakan salah satu syarat rumah sehat. Hasil penelitian yang dilakukan oleh Yuwono (2008) di Wilayah Kerja Puskesmas Kawunganten Kabupaten Cilacap menunjukkan adanya hubungan antara jenis lantai rumah dengan kejadian pneumonia pada balita (OR uji bivariat= 3,9 dan OR uji multivariat = 6,19) dimana berarti pada uji bivariat balita dengan kondisi jenis lantai yang tidak memenuhi syarat berisiko 3,9 kali terkena pneumonia dibandingkan dengan balita dengan kondisi jenis lantai yang memenuhi syarat. Sedangkan pada uji multivariat balita dengan kondisi jenis lantai yang tidak memenuhi syarat berisiko 6,19 kali terkena pneumonia dibandingkan dengan balita dengan kondisi jenis lantai yang memenuhi syarat. 4. Kelembaban Kelembaban kandungan uap air yang dipengaruhi oleh sirkulasi udara dan pencahayaan yang masuk dalam rumah. Kelembaban udara dalam rumah yang meningkat berpotensi sebagai tempat hidup bakteri-bakteri penyebab penyakit (Notoatmodjo, 2007:170). Berdasarkan Keputusan Menteri Kesehatan No.829 Tahun 1999, tingkat kelembaban udara dalam rumah yang dianggap baik adalah sebesar 40-70% (Keman, 2005: 38). 20 Adapun hasil penelitian yang dilakukan oleh Yuwono (2008) di Wilayah Kerja Puskesmas Kawunganten Kabupaten Cilacap menunjukkan adanya hubungan antara tingkat kelembaban dengan kejadian pneumonia pada balita (OR=2,8) dimana balita dengan kondisi kelembaban yang tinggi berisiko 2,8 kali terkena pneumonia dibandingkan balita dengan kondisi kelembaban normal. Beberapa penelitian yang juga menunjukkan adanya hubungan antara tingkat kelembaban dengan kejadian pneumonia adalah penelitian yang dilakukan oleh Yulianti,dkk (2000) dengan OR=2,9 yang berarti balita dengan kondisi kelembaban tinggi berisiko 2,9 kali terkena pneumonia dibandingkan balita dengan kondisi kelembaban normal. 5. Kepadatan Hunian Proporsi antara luas bangunan dan jumlah penghuni juga merupakan salah satu syarat rumah sehat. Luas bangunan yang tidak sebanding dengan jumlah penghuni akan menimbulkan rasa sesak. Hal ini dapat mengganggu kesehatan sebagai akibat kurangnya konsumsi O2 dalam ruangan dan meningkatkan risiko penularan penyakit bila ada salah satu penghuni yang menderita penyakit infeksi. Luas bangunan yang optimum adalah apabila dapat menyediakan 2,5-3 m2 untuk setiap orang (Notoatmodjo, 2007: 172). Berdasarkan Keputusan Menteri Kesehatan Republik Indonesia No.829 Tahun 1999 tentang kriteria rumah sehat bahwa kepadatan hunian yang dianggap baik yaitu luas tempat tidur minimal 8 m2 untuk dua orang (Keman, 2005: 38). Hasil penelitian yang dilakukan oleh Yulianti, dkk (2000) di Kota Banjarmasin menunjukkan adanya hubungan antara tingkat kepadatan hunian dengan kejadian pneumonia pada anak balita (OR=3,06) dimana anak balita dengan tingkat kepadatan tinggi berisiko 3,06 kali terkena pneumonia dibandingkan dengan anak 21 balita dengan tingkat kepadatan yang ideal. Hasil yang sama mengenai hubungan antara tingkat kepadatan hunian dengan kejadian pneumonia pada balita juga didapatkan dalam penelitian Sinaga, dkk (2008) yaitu dengan OR=6,9 dan Yuwono (2008) yaitu dengan OR= 2,7. 6. Paparan Asap Rokok Adanya anggota keluarga yang merokok di dalam ruangan dan di dekat balita tidak baik untuk kesehatan terutama kesehatan saluran pernafasan. Merokok pasif yang didapat balita dari kebiasaan orang tuanya dapat mengganggu pernafasan anak. Polusi udara yang diakibatkan paparan asap rokok secara terus menerus mengakibatkan peningkatan infeksi saluran pernafasan, asma, penurunan fungsi paru, dan infeksi telinga. Adapun hasil penelitian yang dilakukan oleh Sunyataningkamto, dkk (2000) di beberapa Puskesmas di Wilayah Banjarnegara, Jepara, Kebumen, dan Pekalongan menunjukkan adanya hubungan antara kebiasaan anggota keluarga merokok dengan kejadian pneumonia pada balita (OR=1,63) yang berarti balita dengan paparan asap rokok memiliki risiko 1,63 kali terkena pneumonia dibandingkan dengan balita tanpa paparan asap rokok. Hasil yang sama juga ditunjukkan pada penelitian yang dilakukan oleh Yulianti, dkk (2000) yaitu dengan OR=3,81, Ratna Sulistyowati (2010) yaitu dengan OR= 4,4, dan Yuwono (2008) yaitu dengan OR=5,48.