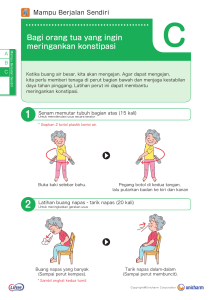
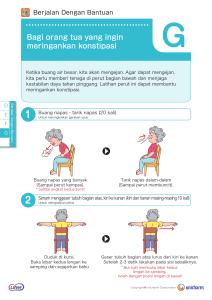
LAPORAN PENDAHULUAN ASTHMA BRONCHIAL DI RUANG ROUDLOH RUMAH SAKIT MUHAMMADIYAH LAMONGAN Disusun Untuk Memenuhi Tugas Praktik Stase Anak Profesi Ners Oleh : Husnul Hatimah NIM. 201920461011078 PROGRAM STUDI PROFESI NERS FAKULTAS ILMU KESEHATAN UNIVERSITAS MUHAMMADIAH MALANG 2020 1. Definisi Bronchiale Asthma adalah sebutan lain untuk penyakit asma yang merupakan kelainan paru heterogen atau penyakit radang/inflamasi kronis pada saluran udara. Inflamasi kronik ini dikaitkan dengan terjadinya hiperresponsivitas jalan napas (respon penyempitan jalan napas yang berlebihan terhadap pemicu spesifik seperti virus, alergen, dan olahraga) dan ditandai dengan episode batuk berulang, sesak napas, wheezing serta dapat sembuh secara spontan atau setelah penggunaan obat bronkodilator (Agarwal, 2015 & Quirt, 2018). Asma bisa menyerang semua kelompok umur, tetapi lebih sering terjadi pada anak-anak. Tingkat keparahan dan frekuensinya juga akan berbeda-beda pada setiap individu. Seperti yang sudah di paparkan bahwa asma merupakan kondisi dimana terjadinya radang/inflamasi pada saluran udara di paru-paru, dan kondisi inilah yang mempengaruhi sensitivitas ujung saraf di saluran udara sehingga mereka mudah teriritasi. Saat terjadi serangan (allergen), lapisan saluran akan membengkak menyebabkan saluran udara menyempit dan mengurangi aliran udara masuk dan keluar dari paru-paru (WHO, 2018) 2. Etiologi Asma Menurut WHO (2017) etiologi atau penyebab terjadinya penyakit asma bisa dikarenakan paparan lingkungan terhadap zat dan partikel yang dihirup sehingga dapat memicu reaksi alergi atau mengiritasi saluran udara, seperti: 1. Alergen dalam ruangan (misalnya, terdapat debu dan tungau di dalam rumah, tempat tidur, karpet, boneka dan furnitur, polusi, dan bulu hewan peliharaan) 2. Alergen di luar ruangan (seperti serbuk sari dan jamur) 3. Asap tembakau 4. Iritasi kimia di tempat kerja 5. Polusi udara. Pemicu lain dapat termasuk udara dingin, emosional yang ekstrem seperti kemarahan atau ketakutan, dan latihan fisik. Bahkan obat-obatan tertentu dapat memicu asma: aspirin dan obat antiinflamasi non-steroid lainnya, dan betablocker (yang digunakan untuk mengobati tekanan darah tinggi, kondisi jantung, dan migrain). 3. Faktor Resiko Terdapat beberapa faktor yang telah dinyatakan memiliki hubungan kuat dengan perkembangan penyakit asma, dan dianggap sebagai faktor risiko (Agarwal, 2015) A. Faktor Resiko Tidak Dapat Dimodifikasi (Non-modifiable Risk Factors) 1. Usia dan Jenis Kelamin Hasil dari dua penelitian multi-sentris dari India, menyatakan bahwa prevalensi penyakit asma akan semakin meningkat dengan bertambahnya usia. Pada orang dewasa, jenis kelamin wanita memiliki prevalensi lebih tinggi sebagai penderita asma, sedangkan pada anakanak lebih banyak didominasi oleh jenis kelamin laki-laki. 2. Atopi Atopi adalah produksi jumlah abnormal antibodi IgE sebagai respon terhadap alergen. Riwayat atopi adalah faktor risiko terkuat untuk pengembangan penyakit asma. 3. Riwayat Keluarga Dengan Asma Dan/ Atopi Riwayat keluarga dengan atopi dan / atau asma sangat terkait dengan perkembangan asma. Penderita dengan penyakit alergi biasanya mempunyai keluargadekat yang juga menderita penyakit alergi. Karena adanya bakat alergi ini,penderita sangat mudah terkena penyakit asma bronkhial jika terpapar denganfaktor pencetus B. Faktor Resiko Yang Dapat Dimodifikasi (Modifiable Risk Factors) 1. Asap Tembakau (Tobacco Smoke) Hubungan antara paparan asap tembakau dan asma telah ditemukan dalam banyak penelitian. Beberapa penelitian dari India, baik pada anak- anak dan orang dewasa, secara konsisten melaporkan prevalensi asma yang lebih tinggi pada mereka yang terpapar asap tembakau, baik yang aktif maupun pasif. Faktanya, merokok tersier didefinisikan sebagai janin yang terpapar asap tembakau akibat dari konsekuensi ibu yang terpajan asap rokok. Paparan asap tembakau tidak hanya meningkatkan risiko asma tetapi juga mempengaruhi jalannya asma, misalnya, dengan meningkatkan risiko eksaserbasi akut. 2. Paparan Biomassa (Biomass Exposure) Polusi udara dalam ruangan akibat pembakaran bahan bakar padat untuk memasak dan pemanasan telah terbukti secara signifikan meningkatkan risiko asma. 3. Infeksi Infeksi virus pernapasan di awal kehidupan, terutama yang disebabkan oleh respiratory syncytial virus (RSV) dan virus parainfluenza, berkaitan dengan peningkatan kejadian asma. Dalam studi tindak lanjut jangka panjang, sebanyak 40% bayi yang terinfeksi RSV dilaporkan menderita asma. Namun, belum ada efek yang dilaporkan dari infeksi virus pernapasan pada orang dewasa yang juga menderita asma. 4. Paparan Kerja Lebih dari 300 zat telah dilaporkan menjadi faktor predisposisi terjadinya penyakit asma akibat berkerja. Prevalensi tertinggi dialami oleh para pekerja dibidang industri. 5. Susu Formula Dan Susu Sapi Pada Masa Bayi Bayi yang diberikan susu formula (susu sapi atau protein kedelai) dapat mengakibatkan terjadinya wheezing lebih tinggi pada anak usia dini. 6. Obesitas Asma lebih sering terjadi pada individu yang obesitas, terutama mereka yang memiliki indeks massa tubuh (BMI) >30 Kg/m2. Pasien obesitas juga memiliki beberapa komorbiditas yang membuat pengobatan asma menjadi sulit. Selain beberapa faktor resiko yang sudah dijelaskan di atas, terdapat beberapa faktor resiko yang berkontribusi pada timbulnya penyakit asma pada anak menurut Global Initiative for Asthma (2019): A. Nutrisi ibu dan bayi 1. Diet ibu selama masa kehamilan 2. Obesitas dan kenaikan berat badan ibu selama kehamilan 3. Menyusui B. Suplemen makanan untuk ibu dan / atau bayi 1. Vitamin D 2. Minyak ikan dan asam lemak tak jenuh ganda rantai panjang 3. Probiotik 4. Inhalant allergens 5. Polutan 6. Efek mikroba 7. Obat-obatan dan faktor-faktor lain 8. Faktor psikososial 4. Klasifikasi Asma Menurut Perdani (2019) dalam Global Initiative for Asthma (GINA) (2006) Klasifikasi asma dibagi menjadi 3 derajat penyakit, yaitu asma episodik jarang, asma episodik sering, dan asma persisten. Tabel 1. Klasifikasi Derajat Penyakit Asma Pada Anak No Parameter Episodik Episodik Jarang Sering Persisten 1 Frekuensi serangan <1x/bulan >1x/bulan Sering 2 Lama serangan <1 minggu >1 minggu Hampir sepanjang tahun, tidak ada remisi 3 4 5 6 Intensitas serangan Di antara serangan Tidur dan aktivitas Pemeriksaan fisik di Biasanya Biasanya ringan sedang Tanpa gejala Sering ada Gejala siang gejala dan malam Tidak Sering Sangat terganggu terganggu terganggu Normal Mungkin Tidak pernah luar serangan Biasanya berat ditemukan kelainan 7 Obat pengendali Tidak perlu perlu perlu (anti inflamasi) 8 Uji faal paru (di luar PEF/FEV1>80% PEF/FEV1 60- serangan 8 PEF/FEV1<60% 80% Variabilitas faal paru Variabilitas Variabilitas Variabilitas (bila ada serangan) >15% >30% >50% PEF=Peak Expiratory Flow aliran ekspirasi/saat membuang napas puncak, FEV1=Forced Expiratory Volume in Second (volume ekspirasi paksa dalam 1 detik) Tabel 2. Klasifikasi Asma Menurut Derajat Serangan Parameter klinis, fungsi faal Ringan Sedang Berat Ancaman henti napas paru, laboratorium Sesak (breathless) Berjalan Berbicara Bayi : menangis Bayi : keras -Tangis Istrahat pendek dan lemah -Kesulitan menetek/makan Posisi Bisa berbaring Lebih suka duduk Duduk bertopak lengan Bicara Kalimat Sepenggal kalimat Kata-kata Kesadaran Mungkin iritabel Biasanya iritabel Biasanya iritabel Kebingungan Sianosis Tidak ada Tidak ada Ada Nyata Wheezing Sedang, sering Nyaring, Sangat nyaring, Sulit/tidak terdengar hanya pada akhir sepanjang terdengan tanpa ekspirasi ekspirasi ± stetoskop inspirasi Penggunaan otot bantu Biasanya tidak Biasanya ya Ya Gerakan paradok torako- respiratorik retraksi Frekuensi napas abdominal Dangkal, retraksi Sedang, ditambah Dalam, ditambah interkostal retraksi napas cuping suprastenal hidung Takipneu Takipneu Takpineu Dangkal/hilang Bradipneu Pedoman nilai baku frekuensi napas pada anak: Usia Frekuensi nadi Frekuensi napas normal/menit < 2 bulan <60 2-12 bulan <50 1-5 tahun <40 6-8 tahun <30 Normal Takikardi Takikardi Bradikardi Pedoman nilai baku frekuensi nadi pada anak: Usia Frekuensi nadi normal/menit 2-12 bulan <160 1-2 tahun <120 6-8 tahun <110 SaO2% >95% 91-95% ≤90% PaO2 Normal (biasanya >60 mmHg <60 mmHg <45 mmHg >45 mmHg tidak perlu diperiksa) PaCO2 <45 mmHg Sumber : Pedoman Pengendalian Penyakit Asma (2008) dalam GINA (2006) 5. Tanda dan Gejala Asma SYMPTOM PATTERN Symptoms (cough, wheez, heavy breathing) for <10 days during upper respiratory tract infections. 2-3 episodes per year No symptoms between episodes Few have asthma Symptoms (cough, wheez, heavy breathing) for <10 days during upper respiratory tract infections. >3 episodes per year, or severe episodes and/or night worsening Between episodes child may have occasional cough, wheez or heavy breathing Some have asthma Symptoms (cough, wheez, heavy breathing) for <10 days during upper respiratory tract infections. >3 episodes per year, or severe episodes and/or night worsening Between episodes child has cough, wheez or heavy breathing during play or when laughing Allergic sensitization, atopic dermatitis, food allergy, or family history of asthma Most have asthma A. Pola Gejala Pernapasan Yang Merupakan Karakteristik Asma Ciri-ciri berikut adalah gejala khas penyakit asma : 1. Lebih dari satu gejala (wheezing, sesak napas, batuk, sesak dada), terutama pada orang dewasa 2. Gejala sering memburuk di malam hari atau dini hari 3. Gejala bervariasi dari waktu ke waktu 4. Gejala dipicu oleh infeksi virus (pilek), olahraga, paparan alergen, perubahan cuaca, atau iritasi seperti asap knalpot mobil, asap atau bau yang kuat. Sedangkan beberapa hal di bawah ini dapat mengurangi kemungkinan bahwa gejala pernapasan disebabkan oleh asma: 1. Produksi dahak kronis 2. Napas pendek terkait dengan pusing, pusing, atau kesemutan perifer (paresthesia) 3. Sakit dada 4. Dispnea yang disebabkan oleh olahraga dengan inspirasi bising. (Global InitiativeAsthma, 2019) 6. Patofisiologi Asma Keterbatasan aliran udara pada penderita asma bersifat berulang dan disebabkan oleh berbagai perubahan jalan napas, yaitu: 1. Bronkokonstriksi Penyempitan saluran napas yang diikuti dengan adanya gangguan aliran udara adalah peristiwa yang mengakibatkan timbulnya gejala klinis asma. Pada asma eksaserbasi akut (serangan asma secara-tiba), kontraksi otot polos bronkus (bronkokonstriksi) terjadi secara cepat, menyebabkan penyempitan saluran napas sebagai respons terhadap paparan berbagai stimulus termasuk alergen atau iritan. Bronkokonstriksi akut yang diinduksi oleh alergen ini merupakan hasil pelepasan mediator IgEdependen dari sel mast, yang meliputi histamin, tryptase, leukotrien, dan prostaglandin yang secara langsung mengakibatkan kontraksi otot polos saluran napas (Yudhawati, 2017). 2. Hiperreaktivitas Saluran Napas Mekanisme yang bertanggungjawab terhadap terjadinya hiperreaktivitas ini belum diketahui dengan pasti, tetapi kemungkinan berhubungan dengan perubahan otot polos saluran napas (hiperplasi dan hipertrofi) yang terjadi secara sekunder sehingga menyebabkan perubahan kontraktilitas. Selain itu, inflamasi dinding saluran respiratorik terutama pada daerah peribronkial dapat memperberat penyempitan saluran respiratorik selama kontraksi otot polos (Setiawan 2018). 3. Airway Remodeling Airway remodeling berkaitan dengan perubahan struktural saluran napas pada penderita asma, yang tidak terjadi pada orang sehat. Pada penderita asma, perubahan struktural saluran napas adalah keterbatasan aliran udara dan hal ini dapat bersifat partially reversible pada beberapa penderita.Bahkan, perubahan struktur permanen dapat terjadi di saluran napas, terkait hilangnya fungsi paru secara progresif yang tidak dapat dicegah sepenuhnya dengan terapi yang ada. Airway remodelling melibatkan aktivasi banyak sel yang menyebabkan perubahan permanen dalam jalan napas. Hal ini akan meningkatkan obstruksi aliran udara dan airway hyperresponsiveness. Biopsi bronkial dari pasien asma akan menunjukkan gambaran infiltrasi eosinofil, sel mast serta sel T yang teraktivasi. Karakteristik perubahan struktural mencakup penebalan membran sub-basal, fibrosis subepitel, hiperplasia dan hipertrofi otot polos saluran napas, proliferasi dan dilatasi pembuluh darah, serta hiperplasia dan hipersekresi kelenjar mukus.Hal ini menunjukkan bahwa epithelium mengalami perlukaan secara kronis serta tidak terjadi proses repair yang baik, terutama pada pasien yang menderita asma berat (Widodo, 2012 & Yudhawati, 201). 7. Pathway Alergen Merokok Infeksi Polusi Paparan Kerja Masuk saluran pernapasan Iritasi mukosa saluran pernapasan Reaksi Inflamasi Hipertropi dan hiperplasia mukosa bronkus Metaplasia sel goblet Produksi sputum meningkat Penyempitan saluran pernapasan Penurunan ventilasi Penyebaran udara ke alveoli Suplai O2 menurun Kelemahan Bersihan jalan napas tidak efektif Obstruksi Vasokontriksi pembuluh darah paru Intoleransi aktivitas Suplai O2 berkurang Gangguan pertukaran gas Sesak napas Pola napas tidak efektif Gangguan ventilasi spontan 8. Komplikasi Tanda dan gejala penyakit asma yang terjdi pada orang dewasa dan anakanak memang serupa, namun komplikasi yang berkembang memiliki dampak yang berbeda berdasarkan usia. Komplikasi pada anak Komplikasi umum Komplikasi pada pada anak dan dewasa dewasa Keterlambatan Penyempitan bronchial Sering sakit pada hari pertumbuhan tubes permanen kerja Risiko lebih tinggi dalam Efek samping dari obat Risiko lebih tinggi untuk ketidakmampuan belajar yang dikonsumsi mengalami depresi pada anak Kunjungan ke unit gawat darurat Resiko obesitas lebih tinggi Batuk yang menetap Sumber : healthline.com Sedangkan, menurut Fajri (2017) dalam Mansoer (2008) secara umum komplikasi yang terjadi pada penderita asma yaitu pneumothoraks, Pneumomediastinum, Atelektasis, Aspergilosis, Gagal napas dan Bronkhitis. 9. Pencegahan Asma Pencegahan utama asma pada anak berusia 5 tahun ke bawah: 1. Anak-anak tidak boleh terpapar di lingkungan yang terdapat asap tembakau selama masa kehamilan atau setelah kelahiran. 2. Jika memungkinkan anjurkan melakukan persalinan normal. 3. Menyusui eksklusif, terutama untuk mencegah terjadinya alergi dan asma pada anak. 4. Penggunaan antibiotik spektrum selama tahun pertama kehidupan harus dicegah. 10. Asuhan Keperawatan Secara Teoritis A. PENGKAJIAN 1. Identitas a. Usia : Bisa menyerang anak-anak dan dewasa b. Jenis kelamin : Asma bronkial pada dewasa lebih banyak terjadi pada perempuan, sedangkan pada anak-anak lebih dominan terjadi pada laki-laki. (Pada asma episodik jarang, umumnya terdapat pada anak umur 3-8 tahun. Biasanya disebabkan oleh infeksi virus saluran pernapasan bagian atas. Pada asma episodik sering, biasanya terjadi pada umur sebelum 3 tahun, dan berhubungan dengan infeksi saluran napas akut. Pada umur 5-6 tahun dapat terjadi serangan tanpa infeksi yang jelas.Biasanya orang tua menghubungkan dengan perubahan cuaca, adanya alergen, aktivitas fisik dan stres.Pada asma tipe ini frekuensi serangan paling sering pada umur 8-13 tahun. Asma kronik atau persisten terjadi 75% pada umur sebelum 3 tahun. Pada umur 5-6 tahun akan lebih jelas terjadi obstruksi saluran pernapasan yang persisten dan hampir terdapat mengi setiap hari.) 2. Riwayat kesehatan a. Keluhan utama : Keluhan pasien pada waktu dikaji (Batuk, sesak napas, wheezing) b. Riwayat penyakit dahulu : Pasien dahulu pernah menderita penyakit apa dan bagaimana pengobatanya c. Riwayat penyakit sekarang : Biasanya pasien mengalami Batuk, bersin, pilek, suara mengi dan sesak napas 3. Data fokus terkait perubahan pola fungsi a. Aktivitas - Ketidakmampuan melakukan aktivitas karena sulit bernapas (sesak napas). - Tidur dalam posisi duduk tinggi. b. Pernapasan - Mengalami dyspnea saat istirahat atau saat melakukan aktivitas - Sesak napas semakin memburuk ketika dalam posisi supinasi/terlentang di tempat tidur - Bunyi napas mengi (wheezing) - Adanya batuk berulang c. Sirkulasi - Peningkatan tekanan darah - Peningkatan frekuensi jantung 4. Pengkajian Persistem a. Sistem Pernapasan / Respirasi Sesak, batuk kering (tidak produktif), takipnea, orthopnea, barrel chest, penggunaan otot aksesori pernapasan, Peningkatan PCO2 dan penurunan O2, sianosis, perkusi terdengar wheezing, ronchi. b. Sistem Kardiovaskuler Diaforesis, takikardia, dan kelelahan. hipersonor, pada auskultasi c. Sistem perkemihan Produksi urin dapat menurun jika intake minum yang kurang akibat sesak nafas. d. Sistem integumen Berkeringat akibat usaha pernapasan klien terhadap sesak nafas. B. DIAGNOSA KEPERAWATAN 1. Bersihan jalan napas tidak efektif b/d hiperplasia dinding jalan napas 2. Gangguan pertukaran gas b/d ketidakseimbangan ventilasi-perfusi 3. Gangguan ventilasi spontan b/d kelelahan otot pernapasan 4. Pola napas tidak efektif b/d hambatan upaya napas (nyeri saat bernapas) 5. Intoleransi aktivitas b/d ketidakseimbangan antara suplai dan kebutuhan oksigen C. INTERVENSI NO. 1. DIAGNOSA (SDKI) LUARAN (SLKI) INTERVENSI (SIKI) Bersihan jalan napas tidak efektif b/d Setelah dilakukan intervensi keperawatan Manajemen jalan napas hiperplasia dinding jalan napas selama 1x24 jam maka bersihan jalan Observasi napas meningkat dengan kriteria hasil: 1. Monitor pola napas (frekuensi, Tanda dan Gejala Mayor 1. Batuk efektif meningkat kedalaman, usaha napas) DS: 2. Produksi sputum menurun 2. Monitor bunyi napas tambahan (tidak tersedia) 3. Frekuensi napas membaik 3. Monitor DO 4. Pola napas membaik sputum (jumlah, warna, aroma) 1. Batuk tidak efektif Terapeutik 2. Sputum berlebih/obstruksi di jalan 1. Posisikan semi-fowler atau fowler napas/ meconium di jalan napas 2. Berikan minuman hangat (pada neonatus) 3. Lakukan fisioterapi dada, jika perlu 3. Mengi, kering wheezing dan/atau ronkhi 4. Lakukan penghisapan lender/suction kurang dari 15 detik 5. Berikan oksigen, jika perlu Edukasi 1. Ajarkan teknik batuk efektif Kolaborasi 1. Kolaborasi pemberian bronkodilator, espektoran, mukolitik, jika perlu 2. Gangguan pertukaran gas ketidakseimbangan ventilasi-perfusi b/d Setelah dilakukan intervensi keperawatan Terapi Oksigen selama 1x24 jam maka pertukaran gas Observasi meningkat dengan kriteria hasil: 1. Monitor kecepatan aliran oksigen Tanda dan Gejala Mayor 1. Dispnea menurun 2. Monitor posisi alat terapi oksigen DS: 2. Bunyi napas tambahan menurun 3. Monitor aliran oksigen secara periodic 1. Dispnea 3. PCO2 membaik dan pastikan fraksi yang diberikan DO 4. PO2 membaik cukup 1. PCO2 meningkat/menurun 5. Takikardia membaik 2. PO2 menurun 6. pH arteri membaik 3. Takikardia 4. pH arteri meningkat/menurun 5. bunyi napas tambahan 4. Monitor efektifitas terapi oksigen (oksimetri, analisa gas darah), jika perlu 5. Monitor kemampuan melepaskan oksigen saat makan 6. Monitor tanda dan gejala toksikasi oksigen dan atelectasis 7. Monitor tingkat kecemasan akibat terapi oksigen 8. Monitor integritas mukosa akibat pemasangan oksigen hidung Terapeutik 1. Pertahankan kepatenan jalan napas 2. Gunakan perangkat oksigen yang sesuai dengan tingkat mobilitas pasien Edukasi 1. Ajarkan pasien dan keluarga cara menggunakan oksigen di rumah Kolaborasi 1. Kolaborasi penentuan dosis oksigen 2. Kolaborasi penggunaan oksigen saat aktivitas dan/ atau tidur 3. Gangguan ventilasi spontan b/d kelelahan Setelah dilakukan intervensi keperawatan Dukungan ventilasi otot pernapasan selama 1x24 jam maka ventilasi spontan Observasi meningkat dengan kriteria hasil: Tanda dan Gejala Mayor 1. Volume tidal meningkat DS: 2. Dispnea menurun 1. Dispnea 3. Penggunaan otot bantu napas menurun DO 4. Gelisah menurun 1. Penggunaan meningkat otot bantu napas 5. PCO2 membaik 6. PO2 membaik 1. Identifikasi adanya kelelahan otot bantu napas 2. Identifikasi efek perubahan posisi terhadap status pernapasan 3. Monitor status respirasi dan oksigenasi Terapeutik 1. Pertahankan kepatenan jalan napas 2. Volume tidak menurun 7. SaO2 membaik 2. Berikan posisi semi-fowler atau fowler 3. PCO2 meningkat 8. Takikardia membaik 3. Fasilitasi mengubah posisi senyaman 4. PO2 menurun mungkin 5. SaO2 menurun 4. Berikan oksigenasi sesuai kebutuhan mis. Nasal kanul, simple mask, rebreathing mask, dan nonrebreathing mask) 5. Gunakan bag-valve mask, jika perlu Edukasi 1. Ajarkan melakukan teknik relaksasi napas dalam 2. Ajarkan menngubah posisi secara mandiri Kolaborasi 1. Kolaborasi pemberian bronkodilator, jika perlu 4. Pola napas tidak efektif b/d hambatan Setelah dilakukan intervensi keperawatan Manajemen jalan napas upaya napas (nyeri saat bernapas) selama 1x24 jam maka pola membaik dengan kriteria hasil: 1. Dispnea menurun napas Observasi 4. Monitor pola napas kedalaman, usaha napas) (frekuensi, Tanda dan Gejala Mayor 2. Penggunaan otot bantu napas menurun 5. Monitor bunyi napas tambahan DS: 3. Pemanjangan fase ekspirasi menurun 6. Monitor 1. Dispnea 4. Frekuensi napas membaik DO 5. Kedalaman napas membaik Terapeutik 1. Penggunaan otot bantu pernapasan 6. Ekskursi dada membaik 1. Posisikan semi-fowler atau fowler sputum (jumlah, warna, aroma) 2. Fase ekspirasi memanjang 2. Berikan minuman hangat 3. Pola napas abnormal (mis. Takipnea, 3. Lakukan fisioterapi dada, jika perlu bradipnea, hiperventilasi, kussmaul, 4. Lakukan cheyne-stokes) penghisapan lender/suction kurang dari 15 detik 5. Berikan oksigen, jika perlu Edukasi 1. Ajarkan teknik batuk efektif Kolaborasi 1. Kolaborasi pemberian bronkodilator, espektoran, mukolitik, jika perlu 5. Intoleransi ketidakseimbangan kebutuhan oksigen aktivitas antara suplai b/d Setelah dilakukan intervensi keperawatan Manajemen Energi dan selama 1x24 jam maka toleransi aktivitas Observasi meningkat dengan kriteria hasil: 1. Frekuensi nadi sedang 2. Keluhan lelah menurun 1. Identifikasi gangguan fungsi tubuh yang mengakibatkan kelelahan 2. Monitor kelelahan fisik dan emosional Tanda dan Gejala Mayor 3. Dispnea saat aktivitas menurun 3. Monitor pola dan jam tidur DS: 4. Dispnea setelah aktivitas menurun 4. Monitor lokasi dan ketidaknyamanan 1. Mengeluh sesak 5. Perasaaan lemah menurun selama melakukan aktivitas. DO: Terapeutik 1. Frekuensi jantung meningkat >20% 1. Sediakan lingkungan nyaman dan dari kondisi istirahat rendah stimulus (mis. Cahaya, suara, kunjungan) 2. Berikan aktivitas distraksi yang menyenangkan Edukasi 1. Anjurkan menghubungi perawat jika tanda dan gejala kelelahan tidak berkurang. Kolaborasi 1. Kolaborasi dengan ahli gizi tentang cara meningkatkan asupan makanan DAFTAR PUSTAKA Agarwal, R., Dhooria, S., Aggarwal, N., & Sehgal, I. S. (2015). Guidelines for diagnosis and management of bronchial asthma: Joint Recommendations of National College of Chest Physicians ( India ) and Indian Chest Society SPECIAL ISSUE 2015 Complications of Asthma. (2017). Diakses https://www.healthline.com/health/asthma-complications#medical pada maret 2020 di 23 Depkes RI. Pedoman pengendalian asma. Jakarta: Departemen Kesehatan RI; 2008 Fajri, A, N. (2017). Upaya Pencegahan Kekambuhan Asma Pada Anak. Publikasi Ilmiah. Surakarta: Fakultas Ilmu Kesehatan Universitas Muhammdiyah Surakarta Global Initiative of Asthma. (2019). GLOBAL STRATEGY FOR ASTHMA MANAGEMENT AND PREVENTION. Diakses di https://ginasthma.org/wpcontent/uploads/2019/06/GINA-2019-main-report-June-2019-wms.pdf Perdani, R, R, W. (2019). Asma Bronkial pada Anak. JK Unila 3 (1): 154-159 Quirt, J., Hildebrand, K. J., Mazza, J., Noya, F., & Kim, H. (2018). Asthma, 14 (Suppl 2). https://doi.org/10.1186/s13223-018-0279-0 Setiawan, K. (2018). Asma Bronkial. Denpasar: Fakultas Kedokteran Universitas Udayana PPNI. (2017). Standar Diagnosis Keperawatan Indonesia : Definisi dan Indikator Diagnostik, Edisi 1. Jakarta: DPP PPNI PPNI. (2018). Standar Intervensi Keperawatan Indonesia : Definisi dan Tindakan Keperawatan, Edisi 1. Jakarta: DPP PPNI PPNI. (2018). Standar Luaran Keperawatan Indonesia : Definisi dan Kriteria Hasil Keperawatan, Edisi 1. Jakarta: DPP PPNI Widodo, R & Djajalaksana. (2012). Patofisiologi dan Masker Airway Remodeling pada Asma Bronkial. Jurnal Respirasi 32(2): 110-119 World Health Organization (WHO). (2018). Asthma: Definition. https://www.who.int/respiratory/asthma/definition/en/. Diakses pada Sabtu 21 Maret 2020 World Health Organization (WHO). (2017). Asthma. https://www.who.int/newsroom/fact-sheets/detail/asthma. Diakses pada Minggu 22 Maret 2020 Yudhawati, R & Krisdanti, D, P, A. (2017). Imunopatogenesis Asma. Jurnal Respirasi 3(1): 26-33