Pemeriksaan Pendengaran
advertisement

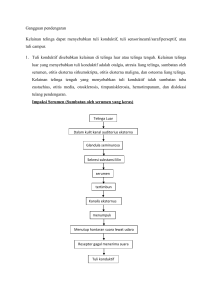
Komang Shary K., NPM 1206238633 Fakultas Kedokteran Universitas Indonesia LTM Pemicu 4 Modul Penginderaan Pemeriksaan Pendengaran Pendahuluan Etiologi penurunan pendengaran dapat ditentukan melalui pemeriksaan pendengaran. Pemeriksaan ini dapat dilakukan melalui pemeriksaan hantaran udara melalui tulang (menggunakan garpu tala) atau audiometer nada murni.[1] Namun tentu saja, seperti halnya pemeriksaan fisik pada umumnya, semua didahului dengan anamnesis.[2] Teknik pemeriksaan beserta cara interpretasi pemeriksaan pendengaran menjadi topik bahasan LTM ini, yang susunannya adalah sebagai berikut: 1. Anamnesis Kelainan Pendengaran 2. Teknik Pemeriksaan 2.1 Ketajaman Pendengaran 2.2 Tes Penala 2.3 Audiometri Nada Murni Isi 1. Anamnesis Kelainan Pendengaran 1.1 Pertanyaan Pembuka Pertanyaan-pertanyaan pembuka untuk menanyakan apakah pasien mengalami gangguan pendengaran adalah sebagai berikut: “Bagaimana pendengaran Anda?” “Apakah Anda mengalami masalah dengan telinga Anda?” Apabila pasien menyadari terdapat penurunan pendengaran (hearing loss), perlu diketahui apakah penurunan bersifat unilateral atau bilateral, mulai tiba-tiba atau perlahan, dan bagaimana gejala penyertanya. Perlu diingat juga bahwa penurunan pendengaran dapat bersifat kongenital, melalui mutasi satu gen.[2] 1.2 Membedakan tuli konduktif dan tuli sensorineural Melalui anamnesis dapat dibedakan apakah kelainan merupakan tuli konduktif (berasal dari masalah pada telinga tengah atau eksternal) atau sensorineural (berasal dari masalah telinga dalam, nervus koklearis, atau hubungan sentral pada otak). Pertanyaan yang dapat dilontarkan adalah: 1 “Apakah Anda mengalami kesulitan khusus memahami orang-orang berbicara?” Pasien dengan kelainan sensorineural kesulitan memahami pembicaraan. Keluhannya biasanya adalah orang-orang terdengar seperti bergumam. “Apakah ada perbedaan jika Anda berada di lingkungan yang berisik?” Lingkungan yang berisik membantu pendengaran pasien dengan tuli konduktif.[2] 1.3. Gejala-gejala pada Telinga Gejala-gejala yang diasosiasikan dengan penurunan pendengaran dapat membantu menentukan kemungkinan etiologi. Contohnya adalah rasa sakit pada telinga atau vertigo. Rasa sakit pada telinga sering dijumpai, dan perlu ditanyakan apakah rasa sakit tersebut berhubungan dengan demam, radang tenggorokan, batuk, dan infeksi saluran respirasi atas yang terakit. Rasa nyeri menunjukkan adanya masalah di telinga luar (otitis eksterna), telinga dalam (otitis media) atau akibat struktur lain seperti mulut, tenggorokan, atau leher. Bila dikaitkan dengan gejala infeksi saluran respirasi, perlu diperkirakan penyebabnya adalah otitis media.[2] Gejala lainnya yang bisa ditanyakan adalah keluarnya zat tertentu dari telinga (discharge), terutama bila diasosiasikan dengan trauma atau rasa sakit pada telinga, misalnya akibat otitis media. Pasien juga dapat mengalami tinnitus, atau persepsi suara yang tidak timbul dari stimulus eksternal. Tinnitus merupakan gejala yang sering dijumpai dan frekuensinya meningkat seiring bertambahnya usia. Tinnitus yang diasosiasikan dengan vertigo dan penurunan pendengaran mensugesti terdapatnya Meniere’s disease.[2] 1.4. Lain-lain Perlu ditanyakan apakah pasien mengonsumsi obat-obatan yang dapat mempengaruhi pendengaran, misalnya aminoglikosida, aspirin, NSAID, kuinin, dan furosemide. Riwayat pajanan terhadap suara keras juga dapat ditanyakan.[2] 2. Teknik Pemeriksaan 2.1 Ketajaman Pendengaran Pemeriksaan ketajaman pendengaran dilakukan setelah pemeriksaan struktur telinga luar dan telinga tengah. Cara termudah melakukannya adalah dengan mengoklusi kanal eksternal pasien dengan tragus dan berbicara menggunakan suara kecil pada telinga yang lain. Pemeriksa membisikkan kata-kata pada telinga yang tidak dioklusi dan menentukan apakah pasien dapat membedakan kata-kata yang dibisikkan. Pendengaran dianggap berada dalam batas normal apabila 2 pasien dapa tmenjawab dengan benar. Menurut berbagai studi, ditemukan bahwa apabila hasilnya normal, penurunan pendengaran yang signifikan dapat dieksklusi.[3] 2.2. Tes Penala Tes penala merupakan pemeriksaan pendengaran kualitatif dan terdiri atas berbagai macam tes.[1] Tes penala lebih akurat dalam mendeteksi adanya penurunan pendengaran daripada tes bisikan dan dapat menentukan jenis tuli, apakah konduktif atau sensorineural.[2,3] Pemeriksaan ini sebaiknya dilakukan apapun hasil dari tes bisikan.[3] Pada LTM ini, yang akan dibahas adalah tes Rinne, tes Weber, dan tes Schwabach. Garpu tala yang dapat digunakan berfrekuensi 512, 1024, dan 2048 Hz karena untuk pendengaran sehari-hari yang paling efektif terdengar adalah bunyi antara 500-2000 Hz. Apabila tidak memungkinkan penggunaan tiga garpu tala yang telah disebut, maka yang digunakan adalah garpu tala dengan frekuensi 512 Hz. Garpu tala tersebut tidak terlalu dipengaruhi suara bising lingkungan.[1] Interpretasi tes penala dapat dilihat pada Tabel 1. 2.2.1 Tes Rinne Tes ini digunakan untuk membandingkan hantaran melalui udara dengan hantaran melalui tulang. Cara melakukannya adalah dengan menggetarkan penala, lalu meletakkan tangkainya di prosesus mastoid. Setelah suara tidak terdengar lagi oleh pasien, pegang penala di depan telinga dalam jarak kira-kira 2,5 cm. Bila suara masih terdengar, maka tes Rinne disebut positif (+) sedangkan bila tidak terdengar disebut RInne negatif (-).[1] 2.2.2 Tes Weber Pada tes Weber, penala digetarkan lalu diletakkan pada garis tengah kepala, misalnya di tengah dahi. Pasien lalu diminta menyebutkan apakah bunyi terdengar lebih keras di telinga tertentu. Pada orang normal, bunyi sama-sama terdengar atau bisa juga terdapat lateralisasi. Apabila terdapat lateralisasi, pelaporannya adalah Weber lateralisasi ke telinga tersebut. Bila bunyi terdengar sama kerasnya di kedua telinga, pelaporannya adalah Weber tidak ada Tabel 1. Interpretasi tes penala. [1] lateralisasi.[1] 3 2.2.3 Tes Schwabach Setelah digetarkan, penala diletakkan di prosesus mastoideus. Ketika bunyi menghilang, penala dipindahkan ke prosesus mastoideus pemeriksa. Apabila bunyi masih terdengar, berarti pendengaran pasien telah mengalami pemendekan. Namun apabila bunyi sudah tidak terdengar lagi, maka kemungkinannya adalah pendengaran pasien normal atau memanjang. Untuk memastikannya. Dilakukan tes yang sama tapi dengan perubahan urutan; penala digetarkan mulamula pada prosesus mastoid pemeriksa, lalu setelah bunyinya hilang dipindahkan ke prosesus mastoid pasien. Apabila pasien masih dapat mendengar bunyi, berarti pendengarannya memanjang (Schwabach memanjang), sedangkan bila ia tidak dapat mendengar lagi maka pendengarannya normal (Schwabach sama dengan pemeriksa).[1] 2.3. Audiometri Pemeriksaan Rinne dan Weber merupakan pemeriksaan skrining. Untuk memastikan, diperlukan pemeriksaan audiometri.[3] Pengukuran pendengaran dilakukan dengan mengamati dua komponen, yaitu frekuensi dan intensitas bunyi. Pemeriksaan audiometri dapat mengukur dan membuat grafik pendengaran seseorang pada berbagai frekuensi dan intensitas. Frekuensi diukur dengan siklus gelombang perdetik [Hz] sedangkan intensitas dalam desibel [dB]. Pemeriksaan audiometri seringkali dilakukan oleh dokter layanan primer Istilah-istilah pada audiometri AC = air conduction (hantaran udara) BC = bone conduction (hantaran tulang) Gap = perbedaan AC dan BC >= 10 dB, minimal pada 2 frekuensi yang berdekatan Masking = pemberian distraksi berupa suara pada telinga yang tidak diperiksa AD = ambang dengar, bunyi nada murni terlemah yang masih dapat didengar[1] karena prosedur yang tidak kompleks dan peralatan yang tidak banyak.[4] Pemeriksaan audiometri dapat menentukan jenis (tuli konduktif, sensorineural, atau tuli campur) dan derajat ketulian serta gap.[1] Ketulian dapat diukur derajatnya melalui perhitungan dengan indeks Fletcher: AD = AD 500 Hz + AD 1000 Hz + AD 2000 Hz 3 Akan tetapi, menurut kepustakaan terbaru, perhitungan dengan ambang dengar 4000 Hz perlu diperhitungkan karena berperan penting dalam pendengaran. Apabila ambang dengar dalam 4000 Hz juga dihitung, berarti penyebut rumus yang telah disebut di atas adalah 4.[1] Yang dihitung pada saat menentukan derajat ketulian hanyalah ambang dengar hantaran udara (AC).[1] Klasifikasi derajat ketulian dapat dilihat pada Tabel 2. Normal 0-25 dB Tuli ringan >25 – 40 dB 4 Tuli sedang >40 – 55 dB Tuli sedang berat >55 – 70 dB Tuli berat >70 – 90 dB Tuli sangat berat >90 dB Tabel 2. Klasifikasi derajat ketulian. [1] Jenis tuli dapat diamati melalui audiogram yang dihasilkan dari plotting pengukuran dengan audiometri. Pada pendengaran telinga normal, AC dan BC sama atau kurang dari 25 dB. Pada tuli sensorineural satu telinga,, AC dan BC turun lebihd ari 25 dB tetapi berhimpit. Pada tuli konduktif unilateral, BC bisa normal atau kurang dari 25 dB, AC turun lebih dari 25 dB, dan terdapat gap pada AC dan BC. Pada tuli campuran unilateral, BC turun lebih dari 25 dB, AC turun lebih besar dari BC dan terdapat gap.[1] Grafik hasil audiogram dapat dilihat pada Gambar 1. Keterangan notasi audiogram dapat dilihat pada Gambar 2. 5 Gambar 1. Audiogram. [1] Gambar 2. Notasi Audiogram. [1] Kesimpulan dan Keterkaitan dengan Pemicu Pemeriksaan pendengaran dapat dilakukan melalui pemeriksaan ketajaman pendengaran, tes penala, dan audiometri, namun sebelum melakukan semua yang telah disebutkan tentu pasien dianamnesis terlebih dahulu. Pada pemicu, melalui anamnesis diketahui bahwa pasien tidak memiliki riwayat infeksi di telinga, trauma, serta tidak terpajan bising maupun obat yang mengganggu fungsi telinga. Pemeriksaan otoskopi menunjukkan bahwa liang telinga pasien lapang, membrana timpani utuh dan normal, serta refleks cahaya dalam batas normal pada kedua telinga. Akan tetapi, pasien mengalami penurunan pendengaran pada telinga kiri dan Weber lateralisasi ke telinga kanan. Hasil pemeriksaan ini dapat diinterpretasikan sebagai tuli sensorineural. Daftar Pustaka: 1. Soetirto I, Hendarmin H, Bashiruddin J. Gangguan Pendengaran (Tuli). In: In: Soepardi EA, Iskandar N, Bashiruddin J, Restuti RD, editors. Buku Ajar Ilmu Kesehatan Telinga, Hidung, Tenggorok, Kepala & Leher, Edisi Ketujuh. Jakarta: Badan Penerbit Fakultas Kedokteran Universitas Indonesia; 2012. 2. Bickley LS, Szilagyi PG. Bates’ Guide to Physical Examination and History Taking, Tenth Edition. Philadelphia: Lippincott Williams & Wilkins; 2009. 3. Swartz MH. Textbook of Physical Diagnosis, Seventh Edition. Philadelphia: Saunders; 2014. 4. Amundsen GA. Audiometry. In: Pfenininger JL, editor. Pfenninger and Fowler’s Procedures for Primary Care, Third Edition. Missouri: Mosby; 2011. 6