Disorders of Sex Development
advertisement

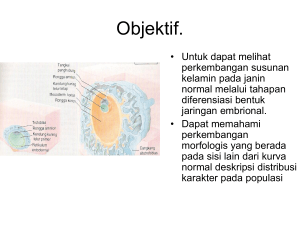
Disorders of Sex Development Yuri Feharsal, Farani Harida Putri, Kanadi Sumapradja* *Divisi Immunoendokrinologi Reproduksi Departemen Obstetri dan Ginekologi FKUI / RSCM Pendahuluan Mungkin kita masih ingat seorang atlit pelari perempuan dari India yang memecahkan rekor saat berlangsung Asian Games tahun 2006 di Doha. Pelari tersebut mendapatkan medali perak. Namun beberapa minggu kemudian, medali itu dicabut dan ditarik kembali karena atlit tersebut ternyata tidak lolos tes gender. Tes gender menyatakan bahwa atlit tersebut secara genotip tidak memenuhi syarat sebagai seorang perempuan. Hal serupa baru-baru ini juga diisukan pada seorang atlit pelari perempuan dari Afrika Selatan yang memenangkan medali emas pada World Championship in Athletics tahun 2009. Ternyata keadaan ini tidak hanya terjadi di kalangan para atlet, akan tetapi berdasarkan pengamatan melalui rekam medis di poli endokrinologi ginekologi salah satu RS umum pusat nasional di Jakarta mencatat bahwa sedikitnya terdapat 7 kasus serupa dalam kurun waktu Januari sampai Oktober 2009. Kasus-kasus tersebut termasuk dalam Disorders of Sex Development (DSD). DSD adalah suatu istilah medis yang digunakan untuk menggambarkan adanya suatu kondisi bawaan di mana terdapat perkembangan yang tidak lazim pada kromosom, gonad dan anatomi alat kelamin. Perkembangan Normal Organ Reproduksi Secara normal, terdapat 3 fase yang terlibat dalam pembentukkan dan perkembangan organ reproduksi manusia, yaitu: perkembangan gonad (kelenjar reproduksi), perkembangan duktus (organ reproduksi dalam) dan perkembangan organ reproduksi luar (alat kelamin). Perkembangan normal dari ketiga fase ini sangat penting untuk menentukan identitas gender seorang manusia. Fase-fase ini sangat dipengaruhi oleh ekspresi gen dari kromosom seks dan paparan hormon-hormon seks pada masa embrio. Gambar 1. Perkembangan gonad dan organ reproduksi bagian dalam. (Sperrof L, et al. Clinical gynecologic endocrinology and infertility. 7th edition) Perkembangan gonad (kelenjar reproduksi) Pada masa embrio, perkembangan gonad terjadi pada minggu ke-5 kehamilan. Awalnya, gonad hanya berupa tonjolan dari saluran mesonefrik. Pengaruh dari sel-sel germinal primordial yang bermigrasi kedalam saluran ini akan menyebabkan berlanjutnya perkembangan gonad. Gonad memiliki kemampuan bipotensial, yang berarti dapat berkembang ke arah testis atau ovarium. Pada awalnya gonad berada dalam tingkat yang belum dapat ditentukan (indifferent). Saat minggu ke-6 kehamilan, gonad dapat berkembang menjadi testis (kelenjar reproduksi laki-laki) atau ovarium (kelenjar reproduksi perempuan). Pengaruh ekspresi gen pada kromosom Y Apabila pada proses pembuahan (fertilisasi), terjadi peleburan sel sperma yang membawa kromosom Y dengan sel ovum yang yang membawa kromosom X, maka akan terjadi ekspresi dari gen SRY dari kromosom Y. Ekspresi dari gen SRY akan mengarahkan perkembangan gonad menjadi testis (Testis Determining Factor). Namun sebaliknya jika pada proses pembuahan terjadi peleburan sel sperma yang membawa kromosom X dengan sel ovum yang mambawa kromosom X, maka tidak akan terjadi ekspresi gen SRY yang menyebabkan perkembangan gonad selanjutnya akan diarahkan menjadi ovarium. Perkembangan organ reproduksi bagian dalam Pada masa embrio, terdapat dua bakal saluran embrional yang dapat berkembang menjadi organ reproduksi bagian dalam. Kedua saluran itu disebut: duktus mesonefrik (Wolf) dan duktus paramesonefrik (Müller). Pada perkembangannya, duktus Wolf akan menjadi organ reproduksi bagian dalam pada laki-laki, sedangkan duktus Müller akan menjadi organ reproduksi bagian dalam pada perempuan. Adanya hormon testosteron dan hormon penghambat duktus Müller (Anti-Müllerian Hormone) yang diproduksi oleh testis akan menstabilkan perkembangan duktus Wolf dan sebaliknya akan memicu regresi dari duktus Müller. Apabila tidak terdapat testosteron dan AMH, maka yang berkembang adalah duktus Müller dan duktus Wolf akan mengalami regresi. Perkembangan organ reproduksi bagian luar(genitalia eksterna) Perkembangan genitalia eksterna dimulai dari bakal embriologis yang berasal dari tuberkulus genitalia, sinus urogenital dan lipatan-lipatan labioskrotum. Bakal embriologis ini bersifat bipotensial, dalam arti dapat berkembang menjadi genitalia eksterna laki-laki ataupun perempuan. Paparan hormon dihidrotestosteron (DHT), yang dikonversi dari testosteron oleh enzim 5-α reduktase, akan menyebabkan bakal embrio ini berkembang menjadi genitalia eksterna laki-laki. Pada perkembangannya, tuberkulus genitalia akan membentuk penis, sinus urogenital akan menjadi uretra dan lipatan labioskrotum akan menutup membentuk skrotum. Jika tidak ada paparan dihidrotestosteron maka bakal embriologi akan berkembang menjadi genitalia eksterna perempuan, dimana tuberkulus genitalia akan berkembang menjadi klitoris, sinus urogenital akan menjadi sepertiga bawah liang vagina dan uretra, kemudian lipatan labioskrotum akan tetap terbuka membentuk labia mayora. Gambar 2. Perkembangan organ reproduksi bagian luar. (Sperrof L, et al. Clinical gynecologic endocrinology and infertility. 7th edition) Disorders of Sex Development (DSD) Segala gangguan perkembangan seks dimulai dari tingkat kromosom, gonad maupun anatomi disebut disorders of sex development (DSD). Dahulu gangguan ini disebut sebagai kelamin ganda, interseks, genitalia ambiguous atau pseudohermafrodit. Namun istilah ini sudah dianjurkan untuk tidak digunakan lagi dan digantikan dengan istilah DSD, karena istilahistilah tersebut sering menimbulkan masalah sosial pada pasien Nomenklatur Baru DSD Sebelumnya interseks mengelompokkan beberapa kelainan gangguan perkembangan seks ini menjadi 3 kelompok besar, yaitu: Masculinized females (female pseudohermaphroditism), Incompletely masculinized male (male pseudohermaphroditism), dan true hermaphrodite. Sejak tahun 2006, European Society for Paediatric Endocrinology (ESPE) dan Lawson Wilkins Pediatrics Endocrine Society (LWPES) telah mengeluarkan konsensus mengenai nomenklatur baru dalam diagnosis DSD. Dalam konsensus ini, terdapat perubahan-perubahan dalam penyebutan kelainan-kelainan DSD maupun klasifikasi dari DSD. Konsensus ini telah mengganti istilah Female pseudohermaphroditism menjadi 46 XX DSD, male pseudohermaphroditism menjadi 46 XY DSD, sedangkan true hermaphrodite menjadi Ovotesticular DSD. Selengkapnya dapat dilihat pada tabel. Tabel. Klasifikasi DSD (Sumber: Hughes IA, Nihoul-Fekete C, Thomas B, Cohen-Kettenis PT. Best practices & research in clinical endocrinology & metabolism. 2007;21(3):351-65.) Manifestasi Klinik DSD Manifestasi klinik DSD dapat terlihat pada masa neonatus atau tidak terlihat sampai menginjak usia pubertas. Pada masa neonatus, umumnya petugas medis mendapatkan masalah untuk menentukan jenis kelamin pada bayi yang baru saja dilahirkan akibat klitoromegali, pembengkakan daerah inguinal pada neonatus “perempuan”, tidak terabanya testis pada neonatus “laki-laki”, ataupun hipospadia. Sedangkan pada masa pubertas, umumnya manifestasi dapat berupa terhambatnya pertumbuhan seks sekunder, amenore primer, adanya virilisasi pada perempuan, gynecomastia dan infertilitas. Penatalaksanaan DSD Penatalaksanaan yang optimal untuk DSD membutuhkan peran dari tim multidisiplin yang berpengalaman yang meliputi lingkup psikososial, medis dan pembedahan serta disiplin ilmu subspesialis lainnya seperti ahli neonatalogi, pediatrik endokrinologi, pediatrik urologi, endokrinologi ginekologi, ahli genetik, konselor, psikiater atau ahli psikologi, perawat dan pekerja sosial. Lingkup penanganan psikososial Manajemen psikososial pada DSD diantaranya adalah dengan melakukan gender assignment & reassignment. Gender assignment (menentukan identitas kelamin) sebaiknya telah mampu dilakukan pada masa neonatus. Semakin lama menunda penentuan jenis kelamin oleh ahli yang berpengalaman, dapat menimbulkan risiko terjadinya penolakan terhadap eksistensi anak penderita DSD oleh kedua orangtua yang diperkirakan dapat mengganggu aspek tumbuh kembang anak terutama pada perkembangan organ reproduksi selanjutnya. Semakin lama penentuan jenis kelamin akan berpengaruh pula pada prognosis dan pemilihan terapi yang akan menentukan kapan dimulainya pemberian terapi hormonal, jenis terapi hormonal yang dipilih serta lama pemberiannya, pemilihan waktu yang tepat untuk pembedahan, hingga potensi seksualitas dan fertilitas pada DSD di usia dewasa yang mempengaruhi kualitas hidupnya. Jika penentuan jenis kelamin masih sulit ditentukan, sebaiknya para ahli yang menangani rutin memberikan penjelasan dan konseling terhadap pihak orangtua sehingga dapat memulai adaptasi terhadap kondisi yang dihadapi. Tidak memutup kemungkinan dalam penatalaksanaan DSD dilakukan gender reassignment (menentukan kembali identitas kelamin). Saat ini, usia 18 bulan dianggap sebagai batas atas dalam melakukan gender reassignment. Jika gender reassignment baru dilakukan pada usia balita atau usia anak-anak, evaluasi psikososial sangat penting, karena sudah terjadi perkembangan perilaku berdasarkan jenis kelamin sebelumnya. Upaya untuk mengubah prilaku berdasarkan jenis kelamin yang baru, sulit dilakukan bila pemberian informasi dan konseling tidak dilakukan secara mendalam dan rutin terhadap pihak orangtua ataupun terhadap anak penderita DSD sendiri. Manajemen informasi kepada anak penderita DSD oleh konselor yang terlatih,adalah termasuk dalam hal yang penting untuk dipahami. Seorang konselor harus mampu menceritakan secara jujur tentang kondisi atau riwayat perjalanan penyakit DSD kepada penyandang DSD bila ia sudah mampu memahami kondisi kesehatan dirinya (umumnya dilakukan pada usia tamat sekolah menengah pertama). Dengan melakukan manajemen informasi yang baik, diharapkan penyandang DSD dapat menerima kondisinya saat ini, mampu menjalankan terapi yang berkesinambungan, serta mendapat edukasi mengenai perkembangan pubertas, seksualitas, dan kemungkinan potensi fertilitas di masa mendatang. Manajemen informasi juga diberikan kepada pihak orangtua terkait dengan kondisi, prognosis, dan pengetahuan orangtua tentang DSD. Metode lain dalam lingkup psikososial yang dapat dilakukan adalah dengan membentuk support groups. Terbukti dalam beberapa waktu belakangan ini, seiring dengan perkembangan teknologi informasi, perkembangan support groups DSD sangat membantu dalam penatalaksanaan DSD. Adanya support groups membantu menimbulkan rasa kepercayaan diri, saling membantu antar sesama dan meningkatkan kualitas hidup, serta mampu menimbulkan rasa dukungan dari pihak keluarga. Lingkup penanganan medis Penatalaksaan medis umumnya adalah meliputi pemberian terapi hormonal. Pemberian terapi hormonal ini juga termasuk dalam upaya pemeriksaan untuk menegakkan diagnosis DSD sesuai dengan klasifikasinya. Pemeriksaan yang dapat dilakukan adalah melakukan pemeriksaan analisa kromosom dengan cara yang konvensional atau menggunakan teknik fluorescence in-situ hybridization (FISH) dengan tujuan untuk melakukan analisis keberadaan kromosom X dan Y. Pemeriksaan lain seperti ultrasonografi abdomen dan pelvis, pengukuran hormon 17-OHprogesteron, testosteron, gonadotropin, AMH, elektrolit dan urinalisis juga sering dibutuhkan untuk dapat menentukan jenis DSD. Selain itu terdapat pula suatu uji dinamik yang bertujuan untuk menguji fungsi testis untuk memproduksi hormon androgen. Pemeriksaan tersebut disebut sebagai uji hCG. Namun protokol pemeriksaan dosis, frekuensi dan kapan saat yang tepat dimulai pemeriksan masih diperdebatkan. Protokol yang sering digunakan yaitu, dengan menggunakan hCG 1500 unit selama 3 hari dan sampel pasca injeksi diambil setelah 24 jam dari suntikan terakhir, serta saat yang tepat dilakukan adalah setelah melewati masa neonatus (usia lebih dari 4 minggu karena terkait dengan peningkatan aktivitas sel Leydig). Bentuk uji dinamik lainnya adalah dengan melakukan uji stimulasi adrenocorticotropic hormone (ACTH) untuk mengetahui ada tidaknya defek di kelenjar gonad. Selain itu untuk memastikan adanya kelainan pada kelenjar adrenal pemeriksaan analisis steroid pada urin juga dapat dilakukan. Pemberian terapi hormon pada DSD didasari atas kebutuhan hormon seks untuk menginisiasi maturasi pubertas. Terapi hormonal ini dapat dilakukan saat usia penyandang DSD memasuki usia pubertas dimana lingkungan pergaulannya juga memasuki masa tersebut. Jika terlalu lama menunda pemberian terapi hormon dapat menimbulkan keterlambatan perkembangan genitalia, fungsi reproduksi dan fungsi seksual serta mempengaruhi kualitas hidupnya di masa mendatang. Lingkup penanganan pembedahan Berdasarkan guidelines American Academy of Pediatrics, lingkup pembedahan sudah termsuk dalam pemilihan terapi DSD. Terapi pembedahan berupa genitoplasty dapat dilakukan jika diagnosis DSD sudah ditegakkan dengan pasti dan hasil keluaran pasca operasi bermanfaat dalam penentuan jenis kelamin di usia dewasa. Genitoplasty adalah merupakan jenis terapi yang bersifat irreversibel seperti dilakukannya kastrasi dan reduksi phallus pada DSD yang akan menjadi wanita dan reseksi utero-vagina pada DSD yang akan menjadi pria. Terkadang DSD yang tidak terdiagnosis pada masa infan dan baru diketahui saat memasuki masa pubertas, seperti pada kasus anak perempuan dengan CAH dan dibesarkan sebagai anak lelaki atau pada kasus anak lelaki dengan defisiensi 17β-hydroxysteroid dehydrogenase dan 5α-reductase dibesarkan sebagai anak perempuan. Kondisi tersebut menimbulkan tekanan mental pada orangtua dan penyandang DSD, namun pemilihan terapi pembedahan tidak boleh langsung dilakukan sebelum dilakukan pemeriksaan endokrin dan pendekatan terapi psikososial. Seluruh jenis tindakan pembedahan yang akan dilakukan harus dipertimbangkan secara hati-hati, dengan selalu mengutamakan kepentingan pasien di atas segalagalanya. Hingga saat ini penentuan usia yang tepat untuk menentukan kapan sebaiknya tindakan operasi dilakukan masih diperdebatkan. Berdasarkan aspek psikososial, tindakan operasi yang dilakukan pada masa infan lebih disukai, karena lebih mudah dilakukan dan riwayat trauma operasi dapat dihilangkan jika dibandingkan dengan melakukan tindakan pembedahan pada anak saat mulai memasuki usia dewasa. Namun pendapat lain menyatakan bahwa tindakan operasi DSD sebaiknya menunggu sampai usia yang cukup untuk menerima informasi dan selanjutnya dilakukan informed consent langsung kepada penyandang DSD, mengingat yang dilakukan berhubungan dengan fungsi seksualitas. Sebelum dilakukan tindakan pembedahan penting diketahui bagi pihak orangtua dan penyandang DSD mengenai untung-ruginya tindakan pembedahan serta hasil akhir yang akan didapat. Tujuan utama tindakan pembedahan adalah mengembalikan fungsi organ genitalia dibandingkan fungsi estetiknya. Tujuan lainnya adalah menentukan jenis kelamin yang tepat, membantu pembentukan image tubuh sesuai dengan jenis kelaminnya, menghindari stigma sosial, dan terakhir berkaitan dengan fungsi seksualiats dalam berhubungan seksual. Jika tindakan pembedahan sudah ditetapkan, setelah menjalankan operasi penatalaksaan lainnya yaitu aspek psikososial dan medis harus tetap dijalankan secara teratur. Karena rangkaian penatalaksanaan antara ketiganya saling mendukung satu sama lain. Terapi pembedahan gonad saat ini juga dinilai penting, terutama pada kasus 46XY DSD, di mana umumnya testis masih tetap berada di dalam rongga abdomen. Kemungkinan adanya diferensiasi gonad ke arah keganasan membuat terapi pengangkatan gonad dibutuhkan. Pemeriksaan biopsi gonad kadang juga diperlukan untuk membuktikan adanya kelainan disgenesis gonad atau adanya kondisi ovotestis. Referensi Speroff L, Fritz MA. Clinical gynecologic endocrinology and infertility. 7th edition. California: Lippincott Williams & Wilkins; 2005. Hughes IA. Disorders of sex development: a new definition and classification. Best Practice & Research Clinical Endocrinology & Metabolism. 2008;22(1):119-34. Hughes IA, Nihoul-Fekete C, Thomas B, Cohen-Kettenis PT. Consequences of the ESPE/LWPES guidelines for the diagnosis and treatment of disorders of sex development. Best Practice & Research Clinical Endocrinology & Metabolism. 2007;21(3):351-65. Meyer-Bahlburg HFL. Treatment guidelines for children with disorders of sex development. Neuropsychiatrie de l’enfance et de l’adolescence. 2008;56:345-49.