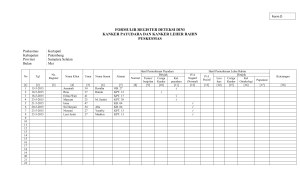
KATA PENGANTAR Puji syukur kami panjatkan kehadirat Allah
advertisement

KATA PENGANTAR Puji syukur kami panjatkan kehadirat Allah SWT yang telah memberikan rahmat dan karunia-Nya sehingga buku PEDOMAN TEKNIS PENGENDALIAN KANKER PAYUDARA DAN KANKER LEHER RAHIM ini selesai disusun. Kanker payudara dan kanker leher rahim merupakan kanker tertinggi di Indonesia. Untuk mengendalikan kedua kanker tersebut diperlukan berbagai upaya dan semua pihak yang berkompeten. Untuk itu diperlukan suatu buku panduan teknis dalam pelaksanaan kegiatan di lapangan. Buku ini disusun sebagai panduan bagi petugas kesehatan dalam upaya pencegahan dan deteksi dini kanker payudara dan kanker leher rahim di Indonesia pada tingkat Puskesmas dan fasilitas pelayanan kesehatan dan lainnya. Selanjutnya diharapkan upaya pencegahan kanker payudara dan kanker leher rahim dapat terus ditingkatkan sehingga angka kesakitan dan kematian akibat kedua kanker ini dapat terus diturunkan. Kami mengucapkan terima kasih dan penghargaan sebesarbesarnya kepada tim penyusun, editor, dan semua pihak yang telah berkontribusi dalam penyusunan buku ini. Semoga kontribusi yang diberikan merupakan bagian dari amal baik dalam upaya pengendalian kanker di Indonesia. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim i Buku ini masih perlu terus diperbaiki sesuai dengan kemajuan ilmu dan teknologi di bidang kesehatan. Untuk itu DAFTAR ISI kami mengharapkan masukan dari semua pihak agar buku ini dapat terus KATA PENGANTAR ................................................................. diperbaiki di kemudian hari. DAFTAR ISI .................................................................................... iii Demikian, semoga buku ini dapat digunakan dengan sebaikbaiknya dan memberikan manfaat sebesar-besarnya. i DAFTAR GAMBAR ........................................................................ xi DAFTAR TABEL ............................................................................. xiii DAFTAR BAGAN............................................................................ xv Jakarta, Dirjen PP & PL DAFTAR FORMULIR....................................................................... xvii PENDAHULUAN............................................................................. 1 A. Latar Belakang............................................................ 1 B. Tujuan......................................................................... 3 1. Tujuan Umum....................................................... 3 2. Tujuan Khusus...................................................... 4 C. Sasaran....................................................................... 4 D Ruang lingkup............................................................. 5 E. Pencegahan dan Penanggulangan Kanker Leher Rahim dan Kanker Payudara.................................................. 5 1. Pencegahan Primer............................................... 6 2. Pencegahan Sekunder.......................................... 6 3. Pencegahan Tersier.............................................. 9 DETEKSI DINI KANKER PAYUDARA............................................. 11 A. Gambaran Kanker Payudara............................. ........ 11 ii Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim iii 1. Pengertian ........................................................... 11 a. Persiapan........................................................ 30 2. Faktor Risiko......................................................... 12 b. Tindakan Inspeksi........................................... 31 a. Diet dan Faktor yang Berhubungan dengan Diet.................................................................. 13 b. Hormon dan Faktor Reproduksi...................... 13 c. Radiasi Pengion Pada Saat Pertumbuhan d. Istilah-Istilah yang Digunakan untuk Menggambarkan Temuan............................... 38 5. Rujukan................................................................. 39 Payudara........................................................ 14 6. Pemeriksaan Payudara Sendiri............................. 41 d. Riwayat Keluarga............................................ 14 a. Waktu untuk Memeriksa Payudara................ 41 e. Riwayat Adanya Penyakit Tumor Jinak............ 15 b. Cara Memeriksa Payudara............................. 41 3. Deteksi Dini........................................................... 15 DETEKSI DINI KANKER LEHER RAHIM........................................ 49 a. Pemeriksaan Klinis Payudara oleh Tenaga Medis A. Gambaran Kanker Leher Rahim................................. 49 Terlatih/Clinical Breast Examination (CBE)..... 17 1. Pengertian............................................................. 49 b. Pemeriksaan Ultrasonography (USG)............. 17 2. Perubahan Fisiologis Epitel Leher Rahim............. 49 c. Pemeriksaan Penapisan Mammografi............. 17 3. Perjalanan Penyakit.............................................. 50 4. Terapi.................................................................... 18 4. Faktor Risiko......................................................... 53 B. Penapisan Kanker Payudara....................................... 18 5. Penapisan............................................................. 54 1. Bicara dengan Seorang Perempuan/Klien............ 19 a. Inspeksi Visual dengan Aplikasi Asam Asetat..54 2. Pertanyaan yang Sering Diajukan dalam b. Pemeriksaan Sitologi (Papanicolaou/tes Pap)..55 Pemeriksaan Payudara......................................... 21 3. Hal-hal yang Perlu Diperhatikan Saat Melakukan Pemeriksaan Payudara ......................................... 28 4. Melakukan Pemeriksaan Payudara...................... 29 iv c. Palpasi............................................................. 34 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 6. Terapi.................................................................... 57 B. PENAPISAN KANKER LEHER RAHIM DENGAN PENDEKATAN KUNJUNGAN TUNGGAL – SINGLE VISIT APPROACH (SVA)........................................... 57 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim v 1. Pendekatan Kunjungan Tunggal – 2) Penilaian Klien/Persiapan untuk Krioterapi.. 85 Single Visit Approach (SVA)................................. 57 3) Tindakan Krioterapi..................................... 87 2. Kelompok Sasaran Penapisan.............................. 58 4) Tugas Pasca Krioterapi.............................. 93 3. Frekuensi Penapisan............................................ 58 5) Konseling Pasca Krioterapi......................... 95 4. Pemberi Pelayanan SVA....................................... 58 e. Tindak Lanjut Setelah Krioterapi..................... 96 5. Bagan Alur............................................................. 60 8. Rujukan............................................................... 99 6. Inspeksi Visual dengan Asam Cuka (IVA)............. 62 a. Peralatan dan Bahan....................................... 63 MANAJEMEN PENGENDALIAN KANKER PAYUDARA DAN KANKER b. Konseling Kelompok dan Perorangan Sebelum LEHER RAHIM................................................................................ 101 Menjalani IVA................................................. 67 A. Persiapan.................................................................... 101 c. Tindakan IVA................................................... 68 1. Analisa Kebutuhan Pemeriksaan.......................... 101 1) Penilaian Klien dan Persiapan................... 69 a. Perkiraan Target Sasaran............................... 101 2) Tes IVA..................................................... 71 b. Perkiraan Kebutuhan Pelayanan Pengobatan..105 3) Setelah Tes IVA........................................ 76 c. Pemetaan Klien............................................... 107 d. Konseling Setelah Tindakan IVA.................... 80 2. Analisa Kebutuhan Bahan dan Alat...................... 108 7. Pemberian Pelayanan Krioterapi.......................... 81 Siapa yang Memenuhi Syarat untuk IVA dan Pengobatan Krioterapi..................... 108 Krioterapi........................................................ 81 1) Bahan Pemeriksaan IVA........................... 109 b. Di Mana Pelayanan Krioterapi dapat Diberikan.81 2) Bahan Pengobatan Krioterapi................... 110 c. Konseling Sebelum Menjalani Krioterapi.......... 83 b. Penghitungan Pembiayaan............................. 110 a. d. Melakukan Tindakan Krioterapi........................ 83 1) Peralatan dan Perlengkapan..................... . 83 vi a. Penghitungan Kebutuhan Bahan Pemeriksaan Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 1) Penyebarluasan Informasi dan Edukasi untuk Menggerakkan Masyarakat....................... 111 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim vii 2) Pelatihan................................................... 111 G. Pengobatan ............................................................136 3) Pelayanan Penapisan............................... 111 a. Pembedahan ..................................................... 137 4) Pencatatan, Pemantauan, Penilaian......... 112 b. Radiasi ............................................................. 137 c. Kemoterapi ........................................................ 137 3. Persiapan Lapangan............................................. 112 a. Advokasi & Sosialisasi.................................... 113 H. Menyusun rencana kegiatan .................................... 138 b. Bina Suasana (Social Support)....................... 114 I. Propinsi .......................................................... 138 c. Penggerakkan Masyarakat (Empowerment).... 115 Ii. Kabupaten/kota ............................................... 142 d. Kemitraan dengan LP, LS, dan Kelompok Iii. Puskesmas ..................................................... 145 Potensial Setempat....................................... 116 B. Pelaksanaan Penapisan............................................. 117 SISTEM PENCATATAN DAN PELAPORAN................................... 147 C. Sistem Rujukan.......................................................... 118 PENUTUP........................................................................................ 155 D. Monitoring dan Evaluasi............................................. 119 DAFTAR PUSTAKA......................................................................... 157 E. Pengorganisasian...................................................... 121 1. Pusat..................................................................... 121 2. Dinas Kesehatan................................................... 121 3. Rumah Sakit.......................................................... 123 4. Puskesmas............................................................ 124 F. NSPK Pelatihan Kanker Payudara dan Kanker Leher Rahim.................................................................... 125 1.1. Pelatihan untuk tim pelatih (TOT Tim Pelatih) ..... 125 1.2. Pelatihan Provider Deteksi Dini Kanker Payudara dan Kanker Leher Rahim. .......................................... 131 viii Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim ix DAFTAR GAMBAR Gambar 1 Ukuran rata-rata benjolan yang dapat dideteksi dengan pemeriksaan SADARI .........................................…..... 28 Gambar 2 Tampilan payudara ..................................................... 32 Gambar 3 Kerutan atau lekukan pada payudara………..………... 32 Gambar 4 a, b, dan c Tampilan payudara (kiri ke kanan) lengan ke atas, tangan di pinggang, membungkuk…………........ 33 Gambar 5 a dan b Teknik spiral untuk pemeriksaan payudara..... 35 Gambar 6 Memeriksa cairan puting (payudara kiri)…………........ 36 Gambar 7 Memeriksa pangkal payudara (payudara kiri)……....... 37 Gambar 8 Pemeriksaan payudara sendiri……………………........ 45 Gambar 9 Perjalanan alamiah kanker leher rahim ………………..51 Gambar 10 IVA Negatif dan IVA Positif …...................................... 75 Gambar 11 Peralatan krioterapi dan gasnya ……………............... 84 Gambar 12 Penempatan kriotip pada leher rahim ………………... 90 Gambar 13 Perubahan leher rahim setelah dilakukan krioterapi…………………….......................................... 91 Gambar 14 Contoh peta wilayah untuk pemetaan klien………......108 x Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim xi DAFTAR TABEL TABEL 1 Perjalanan penyakit kanker leher rahim & manajemennya.........................................................…. 52 xii Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim TABEL 2 Perbandingan IVA dengan tes penapisan lainnya...…... 63 TABEL 3 Kategori klasifikasi IVA………..………….…………….... 78 TABEL 4 Tindakan rujukan yang dianjurkan………………………. 80 TABEL 5 Penatalaksanaan efek samping…………………………. 96 TABEL 6 Status pengobatan dan tindakan yang dianjurkan.……. 98 TABEL 7 Contoh estimasi hasil penapisan……….……………....105 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim xiii DAFTAR BAGAN BAGAN 1 Diagram alur untuk pencegahan kanker payudara …. 40 BAGAN 2 Algoritma rujukan kanker payudara.…........................ 47 BAGAN 3 Diagram alur pencegahan kanker leher rahim …….... 61 BAGAN 4 Keterkaitan yang mungkin antara tes IVA dan pengobatan.….............................................................. 79 BAGAN 5 Algoritma rujukan kanker leher rahim ……………….... 99 BAGAN 6 Metode perhitungan target angka cakupan penapisan bulanan…………………………………………………... 103 xiv Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim xv DAFTAR FORMULIR Formulir A Peralatan Baku Untuk Fasilitas Penapisan Dan Pengobatan Kanker Leher Rahim ...............................159 Formulir B Cacatan Medis Deteksi Dini Kanker Payudara dan Kanker Leher Rahim .................................................. 161 Formulir C Kartu Deteksi Dini Kanker Payudara dan Kanker Leher Rahim ....................................................................... 163 Formulir D Formulir Register Deteksi Dini Kanker Payudara dan Kanker Leher Rahim Puskesmas ............................ 164 Formulir E Formulir Register IVA Positif Kanker Leher Rahim Puskesmas ............................... ............................... 165 Formulir F Rekapitulasi Deteksi Dini Kanker Payudara dan Kanker Leher Rahim Puskesmas .......................................... 166 Formulir G Rekapitulasi Deteksi Dini Kanker Leher Rahim Rumah Sakit .......................................................................... 167 Formulir H Rekapitulasi Deteksi Dini Kanker Payudara Rumah Sakit ......................................................................... 168 Formulir I Rekapitulasi Deteksi Dini Kanker Payudara dan Kanker Leher Rahim Kabupaten/Kota .................................. 169 Formulir J Rekapitulasi Tahunan Deteksi Dini Kanker Payudara dan Kanker Leher Rahim Kabupaten/Kota ............... 170 Formulir K Rekapitulasi Deteksi Dini Kanker Payudara dan Kanker Leher Rahim Provinsi ............................................... 171 xvi Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim xvii Formulir L Rekapitulasi Tahunan Deteksi Dini Kanker Payudara MENTERI KESEHATAN REPUBLIK INDONESIA dan Kanker Leher Rahim Provinsi ............................ 172 Formulir M Rekapitulasi Deteksi Dini Kanker Payudara dan Kanker Leher Rahim Nasional .............................................. 173 Formulir N Rekapitulasi Tahunan Deteksi Dini Kanker Payudara KEPUTUSAN MENTERI KESEHATAN REPUBLIK INDONESIA NOMOR 796 / MENKES / SK / VII / 2010 dan Kanker Leher Rahim Nasional .......................... 174 Formulir O TENTANG Penggunaan Sistem Krioterapi dan Pemrosesan pencegahan infeksinya .............................................. 175 PEDOMAN TEKNIS PENGENDALIAN KANKER PAYUDARA DAN KANKER LEHER RAHIM DENGAN RAHMAT TUHAN YANG MAHA ESA MENTERI KESEHATAN REPUBLIK INDONESIA, Menimbang : a. bahwa untuk menanggulangi masalah penyakit kanker akibat transisi epidemiologi di Indonesia, perlu dilakukan peningkatan pengendalian penyakit kanker secara nasional; b. bahwa kanker leher rahim dan kanker payudara merupakan terbanyak yang menyebabkan kematian pada perempuan di Indonesia sehingga memerlukan intervensi yang memadai melalui pencegahan primer, sekunder, dan kanker tersier; c. bahwa sehubungan dengan pertimbangan sebagaimana dimaksud pada huruf a dan b, perlu menetapkan Pedoman Teknis Pengendalian xviii Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 1 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Kanker Payudara dan Kanker Leher dengan Keputusan Menteri Kesehatan; Mengingat Rahim : 1. Undang-Undang Nomor 29 Tahun 2004 tentang Praktik Kedokteran (Lembaran Negara Republik Indonesia Tahun 2004 Nomor 116, Tambahan Lembaran Negara Republik Indonesia Nomor 4431); 2004 2. Undang-Undang Nomor 32 Tahun Pemerintahan Daerah (Lembaran Negara Republik Indonesia Tahun 2004 Nomor 125, Tambahan Lembaran Negara Nomor 4437) sebagaimana telah diubah terakhir dengan Undang-Undang Nomor 12 Tahun 2008 tentang Perubahan Kedua 32 Tahun 2004 tentang Pemerintahan Daerah (Lembaran Negara Republik Indonesia Tahun 2008 Nomor 59, Tambahan Lembaran Negara Repubik Atas Undang-Undang Nomor Indonesia Nomor 4844); 3. Undang-Undang Nomor 36 Tahun 2009 tentang Kesehatan (Lembaran Negara Republik Indonesia Tahun 2009 Nomor 144, Tambahan Lembaran Negara Republik Indonesia Nomor sossy 2 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 4. Peraturan Pemerintah Nomor 32 Tahun 1996 tentang Tenaga Kesehatan (Lembaran Negara Republik Indonesia Tahun 1996 Nomor 49, Tambahan Lembaran Negara Nomor 3637); 5. Peraturan Pemerintah Nomor 38 Tahun 2007 tentang Pembagian Urusan Pemerintahan Antara Pemerintah, Pemerintah Daerah Provinsi, dan Pemerintah Daerah Kabupaten/ Kota (Lembaran Negara Republik Indonesia Tahun 2007 Nomor 82, Tambahan Lembaran Negara Republik Indonesia Nomor 4737); 6. Keputusan Menteri Kesehatan Nomor 1116/ Menkes/SK/VIII/2003 tentang Pedoman Penyelenggaraan Sistem Surveilans Epidemiologi Kesehatan; 7. Keputusan Menteri Kesehatan Nomor 1479/ Menkes/SK/X/2003 tentang Penyelenggaraan Surveilans Epidemiologi Penyakit Menular dan Penyakit Tidak Menular Terpadu; 8. Peraturan Menteri Kesehatan Nomor 1575/ Menkes/Per/XI/2005 tentang Organisasi dan Tata Kerja Departemen Kesehatan sebagaimana telah Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 3 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA MEMUTUSKAN : diubah dengan Peraturan Menteri Kesehatan Nomor 439/Menkes/Per/VI/2009; Menetapkan : 9. Keputusan Menteri Kesehatan Nomor 430/ Menkes/SK/IV/2007 tentang Pedoman Pengendalian Penyakit Kanker; KESATU : KEPUTUSAN MENTERI KESEHATAN TENTANG PEDOMAN TEKNIS PENGENDALIAN KANKER PAYUDARA DAN KANKER LEHER RAHIM. 10. Peraturan Menteri Kesehatan Nomor 741/ Menkes/Per/VI/2008 tentang Standar Pelayanan Minimal Bidang Kesehatan di Kabupaten /Kota; KEDUA : Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim sebagaimana tercantum dalam Lampiran Keputusan ini. 11. Keputusan Menteri Menkes/SK/V/2009 Nasional; KETIGA : Pedoman sebagaimana dimaksud dalam Diktum Kedua agar digunakan sebagai acuan bagi petugas kesehatan dan semua sektor yang terkait dalam pengendalian kanker payudara dan kanker leher rahim di lndonesia. KEEMPAT : Pembinaan dan pengawasan penyelenggaraan pedoman ini dilaksanakan oleh Direktorat Jenderal Pengendalian Penyakit dan Penyehatan Lingkungan, Dinas Kesehatan Provinsi, Dinas Kesehatan Kabupaten/Kota, dengan mengikut sertakan organisasi profesi terkait sesuai tugas dan fungsinya masing-masing. Kesehatan Nomor 374/ tentang Sistem Kesehatan 12. Keputusan Menteri Kesehatan Nomor 276/ Menkes/SK/IV/2009 tentang Kelompok Kerja Pengendalian Penyakit Kanker Leher Rahim dan Kanker Payudara; 4 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 5 MENTERI KESEHATAN REPUBLIK INDONESIA Lampiran Keputusan Menteri Kesehatan Nomor : 796/Menkes/SK/VII/2010 Tanggal : 6 Juli 2010 MENTERI KESEHATAN REPUBLIK INDONESIA KELIMA : Keputusan ini ditetapkan. mulai berlaku pada tanggal PEDOMAN TEKNIS PENGENDALIAN KANKER PAYUDARA DAN KANKER LEHER RAHIM Ditetapkan di Jakarta pada tanggal 6 Juli 2010 I. PENDAHULUAN A. Latar Belakang Berdasarkan data Globocan (IARC) 2002, kanker payudara menempati urutan pertama seluruh kanker pada perempuan (incidence rate 38 per 100.000 perempuan), kasus baru yang ditemukan 22,7% dengan jumlah kematian 14% per tahun dari seluruh kasus kanker pada perempuan di dunia. Kanker leher rahim menempati urutan kedua dengan incidence rate 16 per 100.000 perempuan, kasus baru yang ditemukan 9,7% dengan jumlah kematian 9,3% per tahun dari seluruh kasus kanker pada perempuan di dunia. Insidens kanker di Indonesia masih belum dapat diketahui secara pasti, karena belum ada registrasi kanker berbasis populasi yang dilaksanakan. Berdasarkan data dari Badan Registrasi Kanker Ikatan Dokter Ahli Patologi Indonesia (IAPI) tahun 1998 di 13 Rumah Sakit di Indonesia kanker leher rahim menduduki peringkat pertama dari seluruh kasus kanker sebesar 17,2% diikuti kanker payudara (12,2%). Tetapi dari data Globocan 2002, IARC didapatkan estimasi 6 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 1 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA insidens kanker payudara di Indonesia sebesar 26 per 100.000 Penanggulangan terpadu harus dilaksanakan sejak dari perempuan, dan kanker leher rahim sebesar 16 per 100.000 Puskesmas. Kunci keberhasilan program pengendalian kedua kanker perempuan. Sedangkan dari Sistim Informasi Rumah Sakit (SIRS) di adalah penapisan (screening) yang diikuti dengan pengobatan yang Indonesia tahun 2007 diketahui bahwa kanker payudara menempati adekuat. Hal ini berdasarkan fakta bahwa lebih dari 50% perempuan urutan pertama pasien rawat inap (16,85%) dan pasien rawat jalan (21,69%). Kanker leher rahim urutan kedua pada pasien rawat inap yang terdiagnosa kanker tidak pernah melakukan penapisan (WHO, 2004). Untuk mencapai hasil yang memuaskan, penapisan harus (11,78%) dan pasien rawat jalan (17,00%). berfokus pada perempuan dengan golongan umur yang sudah Kedua kanker di atas menjadi salah satu masalah utama pada ditargetkan. Walaupun dengan kemajuan saat ini pencegahan primer kesehatan perempuan di dunia, terutama pada negara bekembang kanker leher rahim berupa vaksinasi HPV telah tersedia, namun yang mempunyai sumber daya terbatas seperti di Indonesia. Alasan belum dapat menjadi imunisasi massal untuk saat ini, karena utama meningkatnya kedua kanker tersebut di negara berkembang mahalnya biaya dan keterbatasan vaksin yang tersedia. adalah karena kurangnya program penapisan yang efektif dengan Hampir di semua negara, insidens kanker payudara dan kanker tujuan untuk mendeteksi keadaan sebelum kanker maupun kanker leher rahim pada stadium dini termasuk pengobatannya sebelum proses invasif bawah 25 tahun, insidens akan meningkat sekitar usia 35 tahun ke yang lebih lanjut. Estimasi tahun 1985 (PATH, 2000) hanya 5% atas dan menurun pada usia menopause. (McPherson, et.al 2000, perempuan PATH 2000). Berdasarkan hal ini, program penapisan di Indonesia di negara sedang berkembang yang mendapat pelayanan penapisan dibandingkan dengan 40% perempuan di Kematian pada kasus kedua kanker di atas pada negara berkembang 2 (dua) kali lebih besar dibandingkan negara maju, hal terjadi selain difokuskan pada perempuan usia 30–50 tahun, sedang pada usia di atas 50 tahun walaupun relatif sedikit insidensnya, sebaiknya negara maju. ini invasif sangat sedikit pada perempuan dengan umur di karena kurangnya program penapisan, juga dilakukan penapisan minimal 1 kali. B. Tujuan 1. Tujuan Umum diperparah dengan rendahnya kemampuan dan aksesibilitas untuk Tersedianya pedoman dalam pengendalian kanker payudara pengobatan. dan kanker leher rahim sebagai acuan bagi petugas di setiap fasilitas pelayanan kesehatan. 2 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 3 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA 2. Tujuan Khusus a. 6. Lembaga Swadaya Masyarakat Tersedianya buku acuan bagi tim manajemen provinsi, 7. Kelompok berisiko kabupaten/kota dalam pengendalian kanker payudara dan kanker leher rahim b. c. D. Ruang Lingkup Tersedianya buku acuan bagi petugas kesehatan dalam Ruang lingkup pedoman teknis pengendalian kanker payudara persiapan, perencanaan, dan pelaksanaan deteksi dini dan kanker leher rahim, adalah sebagai berikut: kanker 1. payudara dan kanker leher rahim di fasilitas dini kanker leher rahim, memberikan gambaran pelayanan kesehatan patofisiologi, faktor risiko, variasi penapisan, dan terapi yang ada Tersedianya buku acuan bagi petugas kesehatan dalam serta limitasinya, juga dibahas tentang pendekatan kunjungan perencanaan dan pelaksanaan sistem rujukan pengendalian tunggal untuk mendiagnosa dan mengobati lesi pra-kanker leher kanker rahim sebagai salah satu strategi mengurangi putus kunjungan payudara dan kanker leher rahim di fasilitas pelayanan kesehatan d. Deteksi Terselenggaranya sistem pencatatan, pelaporan, monitoring, (opportunity loss) untuk klien yang didiagnosa lesi pra-kanker. 2. Deteksi dini kanker payudara, memberikan gambaran tentang dan evaluasi program pengendalian kanker payudara dan faktor risiko dan gejala serta tanda kanker payudara, deteksi dini kanker leher rahim dan modalitas terapi yang ada. 3. C. Sasaran Manajemen pengendalian kanker payudara dan kanker leher rahim, mendeskripsikan tentang proses manajemen, sejak dari 1. Pengelola program Pengendalian Penyakit Tidak Menular perencanaan, pelaksanaan, monitoring dan evaluasi, hingga a. Pusat tindak lanjut yang harus dilakukan. b. Daerah c. Unit Pelayanan Teknis (UPT) 4 E. Pencegahan dan Penanggulangan Kanker Payudara dan 2. Pemerintah Daerah Kanker Leher Rahim 3. Lintas Program dan Lintas Sektor Terkait Pencegahan dan penanggulangan kanker payudara dan kanker 4. Perguruan tinggi leher rahim dimulai dari penyampaian informasi tentang faktor risiko 5. Organisasi profesi terkait dan bagaimana menghindari faktor risiko dimaksud, deteksi dini untuk Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 5 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA mendapatkan lesi pra-kanker leher rahim dan melakukan pengobatan segera. Apabila ditemukan kelainan pada kegiatan skrining, segera 2. Pencegahan Sekunder Deteksi Dini dan Pengobatan Segera dilakukan rujukan secara berjenjang sesuai dengan kemampuan Ada dua komponen deteksi dini yaitu penapisan (screening) rumah sakit. Pencegahan kanker payudara dan kanker leher rahim meliputi tiga tingkatan pencegahan yaitu primer, sekunder, tersier yang dan edukasi tentang penemuan dini (early diagnosis). a. Penapisan atau skrining, adalah upaya pemeriksaan atau tes yang sederhana dan mudah yang dilaksanakan pada penjelasannya sebagai berikut: populasi 1. masyarakat sehat, yang bertujuan untuk membedakan masyarakat yang sakit atau berisiko terkena Pencegahan Primer penyakit di antara masyarakat yang sehat. Upaya penapisan Pencegahan primer dimaksudkan untuk mengeliminasi dan dikatakan adekuat bila tes dapat mencakup seluruh atau meminimalisasi pajanan penyebab dan faktor risiko kanker, hampir seluruh populasi sasaran, untuk itu dibutuhkan kajian termasuk mengurangi kerentanan individu terhadap efek dari jenis pemeriksaan yang mampu laksana pada kondisi sumber penyebab kanker. Selain faktor risiko, ada faktor protektif yang daya akan mengurangi kemungkinan seseorang terserang kanker. terbatas seperti di Indonesia. Sebagai contoh: pemeriksaan sitologi untuk memeriksa lesi prakanker leher Pendekatan pencegahan ini memberikan peluang paling besar rahim dan mammografi telah dilaksanakan di negara-negara dan sangat cost-effective dalam pengendalian kanker tetapi maju, membutuhkan waktu yang lama. tetapi di negara berkembang seperti Thailand, Zimbabwe, Elsavador, Ghana, Malawi dan Peru memakai Memberikan edukasi tentang perilaku gaya hidup sehat Inspeksi Visual dengan aplikasi Asam Asetat (IVA) sebagai (termasuk konsumsi buah dan sayur lebih dari 500 gram per hari, cara untuk pemeriksaan lesi prakanker leher rahim, dan mengurangi konsumsi lemak dan lain-lain), mempromosikan anti pemeriksaan klinis payudara juga merupakan pilihan untuk rokok termasuk menurunkan risiko terpajan asap rokok, perilaku seksual yang aman, serta pemberian vaksin HPV, merupakan contoh kegiatan pencegahan (lihat Bab II dan Bab III tentang faktor risiko). 6 skrining kanker payudara. b. Penemuan (early diagnosis), adalah upaya pemeriksaan pada masyarakat yang telah merasakan adanya gejala. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim dini Oleh karena itu edukasi untuk Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim meningkatkan 7 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA kesadaran tentang tanda-tanda awal kemungkinan kanker di Kelebihan antara petugas kesehatan, kader masyarakat, maupun mengobati lesi derajat rendah (CIN I) dan derajat tinggi (CIN masyarakat II-III), secara umum merupakan kunci utama krioterapi mempunyai antara tingkat lain sangat komplikasi efektif rendah, untuk tidak keberhasilannya. Penemuan dini dapat dilakukan terutama memerlukan anestesi, tidak membutuhkan listrik, mudah pada penyakit-penyakit kanker seperti: payudara, leher rahim, digunakan, serta tidak mahal. Semua perempuan mulut, laring, kolon-rectum, dan kulit. mendapat hasil Salah satu bentuk peningkatan kesadaran IVA positif perlu yang segera diobati untuk mencegah agar tidak berkembang menjadi kanker leher masyarakat rahim. tentang gejala dan tanda-tanda kanker adalah pemberian edukasi masyarakat tentang Pemeriksaan Payudara Sendiri 3. Pencegahan Tersier (yang dikenal dengan istilah SADARI). Program atau kegiatan deteksi dini yang dilakukan pada masyarakat hanya akan berhasil apabila kegiatannya a. Diagnosis dan Terapi. Diagnosis kanker payudara dan kanker leher rahim membutuhkan kombinasi antara kajian dihubungkan dengan pengobatan yang adekuat, terjangkau, klinis dan investigasi diagnostik. Sekali diagnosis ditegakkan aman, dan mampu laksana, serta mencakup 80 % populasi harus dapat ditentukan stadiumnya agar dapat mengevaluasi perempuan yang berisiko. besaran penyakit dan melakukan terapi yang tepat. Tujuan Untuk itu dibutuhkan perencanaan akan kebutuhan sumber dari pengobatan adalah menyembuhkan, memperpanjang daya harapan hidup, dan meningkatkan kualitas hidup. dan strategi-strategi yang paling efektif untuk Agar dapat mengurangi jumlah perempuan yang tidak melaksanakan program ini. Prioritas pengobatan harus ditujukan pada kanker dengan mendapat tindaklanjut penatalaksaan setelah deteksi dini, diupayakan pengobatan segera dengan menggunakan pendekatan “kunjungan sekali”, yaitu mengaitkan IVA dengan pengobatan krioterapi. Krioterapi merupakan metoda rawat jalan untuk menghancurkan jaringan dengan stadium awal dan yang lebih berpotensial untuk sembuh. Standar pengobatan kanker meliputi: operasi (surgery), radiasi, kemoterapi, dan hormonal yang disesuaikan dengan indikasi patologi. Pengobatan harus terpadu termasuk pendekatan psikososial, rehabilitasi dan terkoordinasi dengan cara membekukan sel-sel menggunakan gas CO2 atau N2O cair. 8 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 9 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA pelayanan paliatif untuk memastikan peningkatan kualitas hidup pasien kanker. b. Pelayanan Paliatif. Hampir di seluruh dunia, pasien kanker II. DETEKSI DINI KANKER PAYUDARA A. Gambaran Kanker Payudara 1. Pengertian terdiagnosa pada stadium lanjut dan pengobatan harus terpadu termasuk pendekatan psikososial, rehabilitasi, dan terkoordinasi dengan pelayanan paliatif untuk memastikan peningkatan kualitas hidup pasien kanker. Untuk kasus seperti ini pengobatan yang realistik adalah mengurangi nyeri Kanker payudara adalah keganasan yang berasal dari sel kelenjar, saluran kelenjar, dan jaringan penunjang payudara, tidak termasuk kulit payudara. Estimasi International Agencies for Research on Cancer dengan pelayanan paliatif. Diyakini, pelayanan paliatif yang (IARC) tahun 2005, kasus baru di Indonesia baik dapat meningkatkan kualitas hidup 100.000 perempuan setiap tahun, sebagian besar ditemukan pasien kanker payudara dan kanker leher rahim. Buku ini difokuskan untuk sekitar 26 per sudah dalam stadium lanjut (>50%). membantu manajemen Berdasarkan data yang didapatkan dari PERABOI pengendalian kanker payudara dan kanker leher rahim dalam (Perhimpunan Ahli Bedah Onkologi Indonesia) pada Tahun 2003, pencegahan dan penapisan. Pengendalian kedua kanker tersebut didapatkan data prognosis daya tahan hidup penderita kanker dalam hal diagnosis dan terapi serta pelayanan paliatif tidak payudara(survival rate) per stadium sebagai berikut : dijelaskan dalam buku ini, tetapi akan dijelaskan dalam buku lain. Stadium 0 : 10-years survival ratenya 98% (nonpalpable breast cancer yang terdeteksi oleh Mammografi/ USG) Stadium I : 5-years survival ratenya 85% Stadium II : 5-years survival ratenya 60-70% Stadium III : 5-years survival ratenya 30-50% Stadium IV : 5-years survival ratenya 15% 10 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 11 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Sampai saat ini patofisiologi kanker payudara masih belum Faktor risiko yang utama berhubungan dengan keadaan diketahui secara pasti, sehingga upaya deteksi dini yang hormonal (estrogen dominan) dan genetik. Penyebab terjadinya dilakukan hanya bertujuan untuk menemukan penderita kanker keadaan estrogen dominan dapat terjadi karena beberapa faktor pada stadium yang masih rendah (down staging) dan presentase risiko tersebut di bawah ini dan dapat digolongkan berdasarkan: kemungkinan untuk dapat disembuhkan tinggi. a. Diet dan Faktor Yang Berhubungan Dengan Diet: Kegiatan deteksi dini kanker payudara dapat dilakukan oleh Faktor risiko ini dapat dibagi dalam 2 (dua) katagori yaitu tenaga kesehatan terlatih di puskesmas yang disebut dengan faktor risiko yang memperberat terjadinya kanker dan yang pemeriksaan payudara klinis (CBE=Clinical Breast Examination) mengurangi yang diikuti dengan pengajaran cara melakukan pemeriksaan terjadinya kanker. Beberapa faktor yang memperberat seperti: payudara sendiri (SADARI) dengan cara yang benar. 1). Peningkatan berat badan yang bermakna pada saat 2. Faktor Risiko paska menopause Tidak seperti kanker leher rahim yang dapat diketahui 2). Diet ala barat yang tinggi lemak (western style) etiologi dan perjalanan penyakitnya secara jelas, penyakit kanker 3). Minuman beralkohol payudara belum dapat dijelaskan, tetapi banyak penelitian yang 4). Perokok Aktif maupun pasif menunjukkan adanya beberapa faktor yang berhubungan Faktor risiko yang mempunyai dampak positif seperti: dengan peningkatan risiko atau kemungkinan untuk terjadinya 1). Peningkatan konsumsi serat kanker payudara. Faktor-faktor itu disebut faktor risiko. Perlu 2). Peningkatan konsumsi buah dan sayur diingat, apabila seseorang perempuan mempunyai faktor risiko, bukan berarti perempuan tersebut pasti akan menderita kanker payudara, tetapi faktor risiko tersebut akan meningkatkan kemungkinannya untuk terkena kanker payudara. Banyak perempuan yang mempunyai satu atau beberapa faktor risiko tidak akan pernah menderita kanker payudara sampai akhir Hormon dan Faktor Reproduksi 1) Menarche atau menstruasi pertama pada usia relatif muda (kurang dari 12 tahun) 2) Menopause atau mati haid pada usia relatif lebih tua (lebih dari 50 tahun) 3) Belum pernah melahirkan hidupnya. 12 b. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 13 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA 4) Infertilitas 3) 5) Melahirkan anak pertama pada usia relatif lebih tua payudara dan ovarium. (lebih dari 35 tahun) 4) 6) Pemakaian kontrasepsi oral dalam waktu lama 7) Tidak menyusui. Adanya keluarga dari sisi yang sama terkena kanker e. Adanya riwayat kanker payudara bilateral pada keluarga Riwayat Adanya Penyakit Tumor Jinak Beberapa tumor jinak pada payudara dapat bermutasi c. Radiasi Pengion Pada Saat Pertumbuhan Payudara menjadi ganas, seperti termasuk atipikal duktal hiperplasia. Pada masa pertumbuhan, perubahan organ payudara 3. Deteksi Dini sangat cepat dan rentan terhadap radiasi pengion. Upaya deteksi dini kanker payudara adalah upaya untuk d. Riwayat Keluarga: mendeteksi dan mengidentifikasi secara dini adanya kanker Pada kanker payudara, telah diketahui beberapa gen payudara, sehingga diharapkan dapat diterapi dengan teknik yang dikenali mempunyai kecenderungan untuk terjadinya yang dampak fisiknya kecil dan punya peluang lebih besar untuk kanker payudara yaitu gen BRCA1, BRCA2 dan juga sembuh. pemeriksaan histopatologi faktor proliferasi p53 germline mutation. Pada Upaya ini sangat penting, sebab apabila kanker payudara dapat dideteksi pada stadium dini dan diterapi secara tepat maka masyarakat umum yang tidak dapat tingkat kesembuhan yang cukup tinggi (80-90%). memeriksakan gen dan faktor proliferasinya, maka riwayat kanker pada keluarga merupakan salah satu faktor risiko terjadinya penyakit: 1) Tiga (3) atau lebih keluarga (saudara ibu/klien atau bibi) dari sisi keluarga yang sama terkena kanker payudara atau Dua (2) atau lebih keluarga dari sisi yang sama terkena kanker payudara atau ovarium usia di bawah 40 tahun 14 Belanda dilakukan dengan menggunakan pemeriksaan ultrasonografi dan mamografi, karena sumber daya di negaranagara itu cukup memadai untuk melakukan program tersebut, sedangkan di negara berkembang seperti Indonesia, penapisan ovarium 2) Penapisan pada negara maju seperti Amerika, Inggris, dan Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim secara massal dengan USG dan mamografi belum memungkin untuk dilakukan. Oleh karena itu pemeriksaan klinis payudara Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 15 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA oleh tenaga kesehatan terlatih yang dikuti dengan promosi dan a. edukasi tentang pengobatan yang baik kepada masyarakat operasi akan meningkatkan kemungkinan 1) untuk tiga kemungkinan keganasan. untuk down staging. Penemuan dini dimulai dengan peningkatan 2) Pada perempuan berusia di atas 40 tahun, dilakukan kesadaran masyarakat tentang perubahan bentuk atau adanya dengan CBE setiap tahun cara memasyarakatkan program SADARI bagi semua perempuan b. Pemeriksaan Ultrasonography (USG) 1) dimulai sejak usia subur, sebab 85% kelainan di payudara justru pertama kali pertama mengalami haid CBE sehingga dapat lebih dipastikan apakah ada Selain penapisan, penemuan dini merupakan strategi lain sendiri, Pada perempuan sejak kelainan pada saat SADARI dianjurkan dilaksanakan kualitas hidup penderita kanker payudara. mereka Medis tahun sekali. Untuk perempuan yang mendapatkan penapisan yaitu menurunkan angka kematian dan meningkatkan payudara Oleh Tenaga 20 - 39 tahun dianjurkan CBE dilakukan setiap pada akhirnya akan meningkatkan pencapaian tujuan dari di Payudara dianjurkan melaksanakan SADARI, sedangkan berumur sembuh dan waktu untuk bertahan hidup lebih lama) sehingga kelainan Klinis Terlatih (Clinical Breast Examination (CBE): (bahwa kanker payudara bila ditemukan pada stadium awal dan dilakukan Pemeriksaan dibutuhkan pemeriksaan lanjutan dengan USG maupun dikenali oleh penderita bila tidak dilakukan mammografi. penapisan massal. 2) SADARI sebaiknya dilakukan setiap kali selesai menstruasi keganasan, dan pada perempuan dibawah usia 40 dilakukan setiap bulan sejak umur 20 tahun (sumber: American Penapisan pada kanker payudara yang dilakukan oleh petugas kesehatan dapat dilakukan dengan berbagai cara: USG dilakukan terutama untuk membuktikan adanya massa kistik dan solid/padat yang mengarah pada (hari ke-10, terhitung mulai hari-pertama haid). Pemeriksaan Cancer Society). Apabila pada pemeriksaan CBE terdapat benjolan tahun. c. Pemeriksaan Penapisan Mammografi 1) Dianjurkan berkala, untuk melakukan pemeriksaan secara setiap satu tahun sekali pada perempuan di atas 40 tahun. 16 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 17 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA 2) Dilakukan pada perempuan yang bergejala maupun pada pemeriksaan USG dan atau mamografi. Tetapi dengan sumber daya perempuan yang tidak bergejala (opportunistic screening terbatas di puskesmas, pada saat ini dan organized screening). oleh tenaga kesehatan (dokter atau bidan) merupakan pilihan. pemeriksaan klinis payudara Apabila petugas puskesmas menemukan benjolan yang dicurigai 4. Terapi jinak atau ganas, maka petugas kesehatan harus merujuk ke fasilitas Modalitas terapi kanker payudara ada 5 yaitu: yang lebih tinggi seperti RS kabupaten/kota atau propinsi untuk a. Operasi: Breast Conserving Surgery (BCS) atau mastektomi mendapatkan pemeriksaan lebih lanjut dan terapi apabila dibutuhkan. baik simple maupun radikal. Pada saat melakukan pemeriksaan klinis, petugas kesehatan b. Radiasi juga melakukan c. Kemoterapi motivasi dan edukasi terhadap klien agar dapat melakukan pemeriksaan payudara sendiri secara benar dan teratur d. Hormonal sebulan sekali setelah menstruasi. e. Terapi biologik (target therapy) Langkah-langkah Pengobatan dilakukan berdasar kajian klinis yang ada pada yang dilakukan pada penapisan kanker payudara dimulai dengan: pasien dan sesuai protokol pengobatan. Dengan kemampuan dan kapasitas tenaga kesehatan di 1. Bicara Dengan Seorang Perempuan/Klien: Sebelum melakukan pemeriksaan, seorang perempuan puskesmas, apabila ditemukan tumor pada payudara, petugas kesehatan harus merujuk ke pelayanan dengan fasilitas dan perlu kemampuan yang lebih tinggi seperti RS kabupaten/kota untuk tersebut dan tindakan pengobatannya. Tenaga kesehatan harus mendapatkan konfirmasi diagnosis mendorong semua perempuan, khususnya yang berusia antara dan tindak lanjut yang dibutuhkan oleh pasien tersebut. 30 mendapat sampai 50 informasi yang akurat mengenai penyakit tahun untuk melakukan pengujian kanker payudara. Seorang perempuan juga butuh konseling untuk B. Penapisan Kanker Payudara Disadari bahwa upaya penapisan membantu mereka membuat keputusan tentang apa yang harus yang ideal dengan cara pemeriksaan klinis payudara oleh tenaga terlatih, dilanjutkan dengan 18 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim dilakukan, terutama bila dibutuhkan rujukan. Beberapa hal penting yang harus disampaikan dalam konseling adalah: Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 19 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA 1. Apa yang dimaksud dengan kanker payudara dan bagaimana Terakhir, tenaga kesehatan harus tahu dan mampu mendeteksinya; menggunakan teknik-teknik dasar dalam memberikan konseling. Apa faktor risiko yang menyebabkan tumbuhnya kanker dan Teknik tersebut dapat membantu petugas membangun hubungan yang dapat dilakukan untuk mencegahnya; dengan klien. Jika seorang perempuan percaya pada kompetensi dan 3. Apa yang akan dilakukan pada saat pemeriksaan kejujuran petugas, akan lebih mungkin baginya untuk melakukan 4. Penjelasan 2. singkat hasil pemeriksaan dan rujukan, bila dibutuhkan. yang mempunyai fasilitas lebih baik untuk mendapatkan pemeriksaan Tenaga kesehatan harus mampu menyampaikan hasil diagnosa dan pengobatan kanker payudara yang dapat dilakukan, dengan menggunakan kata-kata yang dapat dimengerti oleh perempuan tersebut. pemeriksaan, dan bila perlu dapat menerima bila harus dirujuk ke RS Sayangnya, tenaga kesehatan seringkali sulit lanjutan atau kembali untuk kunjungan selanjutnya. Selain itu, dia mungkin akan mengajak yang lain untuk melakukan pemeriksaan deteksi dini kanker. 2. Pertanyaan Yang Sering Diajukan Dalam Pemeriksaan membicarakan kanker payudara dengan klien, tetapi hal ini akan lebih mudah membicarakan masalah yang sensitif ini jika: Apa yang a. Mempunyai tenaga dan informasi teknis yang akurat, lengkap, dan terkini pemeriksaan tentang pemeriksaan penunjang lain yang kanker payudara, tersedia di RS serta yang memeriksa pemeriksaan jaringan payudara dan memeriksa apakah ada payudara? cairan yang keluar dari puting payudara. Selain itu pemeriksaan payudara juga dapat dilakukan dengan menggunakan alat rontgen seorang perempuan yang mendapat konseling. yang dikenal dengan nama mammografi atau dapat Sangat penting ditekankan bahwa pemeriksaan payudara juga dengan menggunakan ultrasonografi. sendiri oleh klien merupakan salah satu kunci utama untuk dapat Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim adalah ukuran dan bentuk kedua payudara, meraba b. Mampu menciptakan hubungan yang jujur dan pengertian dengan 20 payudara dimaksud dengan mempunyai fasilitas mengetahui benjolan sedini mungkin. Pemeriksaan Apa yang Mammografi adalah pemeriksaan payudara dimaksud dengan dengan menggunakan sinar rontgen, untuk Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 21 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA mammografi dan menemukan kelainan berupa tumor atau kista USG? pada payudara sedini mungkin. Mammografi 5. Lesi ganas, dianjurkan untuk dilakukan biopsi merupakan alat skrining kanker payudara dan dapat menemukan mikrokalsifikasi (Breast Imaging Reporting and Data System: sebagai BIRADS) tanda kanker payudara sangat awal (ductal Tetapi bila alat tersebut tidak ada, maka carcinoma in situ) Ultrasonografi (USG) adalah pemeriksaan payudara dapat dilakukan oleh pemeriksaan seorang dengan alat yang menggunakan gelombang perempuan itu sendiri (SADARI) secara berkala dan oleh petugas kesehatan suara sehingga aman karena tidak mempunyai terlatih (CBE). efek radiasi. Pemeriksaan ultrasonografi dapat dilakukan setiap saat dan dapat membedakan benjolan yang teraba apakah merupakan kista atau lesi solid/padat. Kista dapat dibedakan pula sebagai kompleks. kista simpleks Bila didapatkan atau kista kista Mengapa perlu pemeriksaan dan ultrasonografi pada payudara untuk memastikan bahwa payudara seorang perempuan masih payudara? normal. Pemeriksaan payudara juga membantu kompleks petugas kesehatan menemukan kondisi medis tertentu (seperti infeksi ataupun tumor) yang merupakan yang dapat menjadi serius jika tidak diobati. Banyak dapat petugas kesehatan menyarankan agar ibu mengkategorikan hasil CBE sebagai berikut: melakukan pemeriksaan payudara secara rutin 1. Normal 2. Lesi jinak (benigna) 3. Lesi dicurigai jinak, anjurkan untuk follow up mulai aktif secara seksual atau sejak usia 18 6 bulan – 1 tahun 4. Lesi dicurigai ganas, dilakukan biopsi 22 payudara memeriksa anjurkan pasien untuk follow up. Mammografi Pemeriksaan anjurkan untuk Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim tahun. Seberapa sering Pemeriksaan payudara sendiri (SADARI) dapat melakukan dilakukan sendiri seorang perempuan setiap pemeriksaan saat. Akan lebih baik apabila dilakukan juga Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 23 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA payudara pemeriksaan klinis (CBE) pada usia 30-40 tahun setiap 3 tahun satu kali dan diatas 40 tahun satu kali, selama hidupnya kecuali Apa saja tandatanda yang harus diwaspadai? Tanda-tanda yang terlihat dengan memperhatikan payudara antara lain: a. Penambahan yang tidak biasa pada ukuran apabila ibu memiliki faktor risiko, pemeriksaan payudara dilakukan 1 tahun sekali. b. Salah satu payudara menggantung lebih Seberapa umumkah kanker payudara? Kanker payudara merupakan salah satu penyebab utama kematian yang diakibatkan oleh kanker pada seorang perempuan rendah dari biasanya c. di seluruh dunia (angka standar untuk populasi payudara d. Cekungan atau lipatan pada puting atau dunia adalah 13/100.000). Faktor-faktor yang tampaknya dapat meningkatkan kemungkinan berkembangnya kanker payudara antara lain: a. Usia di atas 40 areola e. Pembengkakan pada lengan bagian atas f. Perubahan penampilan puting payudara g. Cairan seperti susu atau darah dari salah b. Ibu atau saudara perempuan yang memiliki kanker payudara c. Menstruasi pertama kali sebelum usia 12 tahun d. Tidak memiliki anak atau memiliki anak setelah usia 35 tahun Lekukan seperti lesung pipit pada kulit satu puting Perubahan yang dapat ditemukan dengan pemeriksaan payudara: a. Benjolan pada payudara b. Kelenjar getah bening (lymphnodes) membesar pada aksila atau leher e. Riwayat ada kelainan pada payudara f. Kelebihan berat badan 24 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 25 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Apakah Pemeriksaan payudara tidak menyakitkan. pemeriksaan Selain merasa tidak nyaman karena orang lain payudara menyentuh payudara ibu, tidak ada rasa sakit menyakitkan? melihat apa yang diperiksa dan menyimak baik-baik apa yang terjadi selama dikatakan petugas kesehatan. Klien juga akan pemeriksaan mendapat kesempatan untuk mempelajari cara payudara? atau nyeri. Saya takut Normal bila seorang perempuan merasa kurang melakukan nyaman, malu pemeriksaan pemeriksaan. payudara. Apakah mengatakan atau takut Banyak bahwa pada perempuan bagian yang perempuan lain memalukan dari pemeriksaan adalah merasakan hal yang sama? saat yang paling saat Berapa lama Biasanya pemeriksaan payudara berlangsung pemeriksaan tidak lebih dari 2–3 menit. Perlu tambahan 5–10 payudara berlangsung? mengajarkan cara melakukan pemeriksaan payudara sendiri. harus menunjukkan payudara kepada petugas dimaksud dengan melihat dan memeriksa payudara sendiri setiap kesehatan. Perlu diingatkan bahwa petugas pemeriksaan bulan. Dengan melakukannya secara teratur kesehatan adalah orang yang sangat terlatih payudara sendiri? seorang perempuan dapat lebih yakin bahwa merasa lebih nyaman, perempuan tersebut bisa didampingi oleh ibu atau teman dekatnya saat pemeriksaan. Ibu akan diminta melepas pakaian luar, harus melepas termasuk bra, dari pinggang ke atas. Seorang pakaian? perempuan dapat melepaskannya di ruang tertutup dan menutupi tubuh sebelum petugas kesehatan dia dalam keadaan sehat. Mengapa Dengan melakukan pemeriksaan payudara pemeriksaan sendiri, ibu juga lebih mungkin mengetahui payudara tiap adanya benjolan atau masalah lain sejak dini bulan penting (misalnya, saat masih berukuran kecil), dan jika dilakukan? diobati, akan lebih efektif dan lebih mudah dilakukan. dengan kain masuk untuk melakukan pemeriksaan. 26 untuk Pemeriksaan payudara sendiri yaitu belajar klien Dapatkah saya menit Apa yang dalam melakukan pemeriksaan tersebut. Agar Apakah saya melakukan pemeriksaan payudara sendiri. Ya, perlu melihat bagaimana payudara sendiri Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Seperti ditunjukkan di bawah ini (Gambar 1), ibu yang telah dilatih melakukan pemeriksaan payudara sendiri dapat mendeteksi benjolan kecil dari pada ibu yang tidak terlatih Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 27 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Gambar -1. Ukuran rata-rata benjolan yang dapat dideteksi dengan b. pemeriksaan SADARI dan mammografi Selalu hargai privasi klien (misalnya menutup kerai di sekeliling meja pemeriksaan, menutup pintu atau menutup jendela yang ada di ruang pemeriksaan). c. Selalu berbicara dengan suara yang tenang dan santai dan dorong dia untuk bertanya. d. Jika klien merasa gelisah, yakinkan dirinya bahwa anda akan berupaya sebaik mungkin agar pemeriksaan berjalan dengan nyaman. e. Diskusikan masing-masing langkah yang akan dilakukan, tunjukkan apa padanya diskusikan/katakan apa yang yang akan dilakukan, ditemukan selama pemeriksaan dan pastikan dia memahami temuan tersebut dan apa artinya bagi dia. f. Selama pemeriksaan, lakukan pendekatan secara perlahan dan hindari gerakan yang tiba-tiba atau tak terduga. g. Jangan melakukan pemeriksaan dengan terburu-buru. Lakukan tiap langkah dengan lembut dan tanyakan apakah Sumber: Spence 1994. perempuan tersebut merasakan ketidaknyamanan selama 3. Hal – Hal Yang Perlu Diperhatikan Saat Melakukan tahap Pemeriksaan Payudara perubahan ekspresi wajah dan gerak tubuh klien yang a. yang dimiliki sebelum dan pada saat pemeriksaan berlangsung. Upayakan untuk peka terhadap menandakan bahwa dirinya merasa tidak nyaman. Cobalah untuk peka terhadap seorang perempuan dengan memberi kesempatan untuk mengekspresikan kekhawatiran pemeriksaan. h. Selalu pertimbangkan faktor budaya pada saat memutuskan pakaian apa yang harus ditanggalkan oleh klien. Sediakan kain besih untuk menutupi payudara atau daerah panggulnya jika perlu. 28 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 29 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA i. Dengan mengetahui bahwa pemeriksaan akan dilakukan oleh petugas yang perhatian dan kompeten 1) Katakan bahwa Anda akan memeriksa payudara seorang perempuan. dapat mendorong perempuan tersebut untuk terus datang ke Ini merupakan saat yang tepat untuk menanyakan apakah ibu mengetahui adanya perubahan dalam payudaranya dan apakah ibu secara rutin telah melakukan pemeriksaan payudara sendiri. klinik untuk kebutuhan kesehatan reproduksinya 4. Melakukan Pemeriksaan Payudara Petugas harus peka terhadap perasaan dan kekhawatiran klien sebelum, selama dan setelah melakukan pemeriksaan payudara. 2) Perempuan tersebut mungkin malu atau tidak ingin diperiksa karena katakan bahwa Anda akan menjelaskan cara memeriksa dia harus memperlihatkan payudaranya. Petugas kesehatan mungkin payudara yang juga dapat dilakukannya sendiri. juga merasa kurang nyaman pada awalnya. Sikap yang tenang dan 3) perhatian dapat membantu kepercayaan klien. Beberapa hal yang memerlukan perhatian pada saat dengan kedua lengan di sisi tubuhnya. Cara memeriksa kedua payudara dan puting untuk melihat apakah ada perubahan dalam bentuk dan ukuran, bintik-bintik pada kulit, dan keluarnya cairan dari puting b. Setelah seorang perempuan membuka pakaian mulai pinggang ke atas, minta dia agar duduk di meja periksa pemeriksaan yaitu: a. Sebelum klien pergi untuk membuka pakaian bagian atas, b. Tindakan Inspeksi 1) Lihatlah dan ukuran payudara (Gambar 2). Cara memeriksa kedua payudara dan ketiak apakah terdapat Perhatikan apakah ada perbedaan bentuk, ukuran, puting kista atau massa yang menebal dan berisi cairan (tumor) atau kerutan atau lekukan pada kulit (Gambar 8). Walaupun beberapa Tahapan dalam pemeriksaan payudara (Clinical Breast Examination): a. bentuk perbedaan dalam ukuran payudara bersifat normal, ketidakberaturan atau perbedaan ukuran dan bentuk dapat mengindikasikan adanya massa. Pembengkakan, Persiapan kehangatan, atau nyeri yang meningkat pada salah satu Pada saat pemeriksaan payudara dibutuhkan persiapan seperti: atau kedua payudara dapat berarti adanya infeksi, khususnya jika si perempuan tersebut sedang menyusui. 30 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 31 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Gambar – 2 Tampilan Payudara (Kedua Tangan di Sisi Tubuh) menggantung secara seimbang?). Periksa juga apakah terdapat ruam atau nyeri pada kulit dan apakah keluar cairan dari puting. 3) Minta ibu/klien untuk mengangkat kedua tangan ke atas kepala (Gambar 4 a) kemudian menekan kedua tangan di pinggang untuk mengencangkan otot dadanya (m.pectoralis/otot pektoralis) (Gambar 4 b). Pada setiap posisi, periksa ukuran, bentuk dan simetri, lekukan puting atau kulit payudara dan lihat apakah ada kelainan. (Kedua posisi tersebut juga dapat terlihat jeruk atau lekukan pada kulit jika ada.) Kemudian minta klien untuk membungkukkan Gambar – 3 Kerutan atau Lekukan Pada Payudara badannya ke depan untuk melihat apakah kedua payudara tergantung secara seimbang (Gambar 4 c). Gambar – 4 a, b dan c. Tampilan Payudara (kiri ke kanan): Lengan ke Atas, Tangan di Pinggang, Membungkuk 2) Lihat puting susu dan perhatikan ukuran dan bentuknya serta arah jatuhnya (misalnya apakah kedua payudara 32 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 33 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA c. Gambar 5 a dan b. Teknik Spiral untuk Pemeriksaan Payudara Palpasi 1) Minta klien untuk berbaring di meja periksa. 2) Dengan meletakkan sebuah bantal di bawah punggung pada sisi yang akan diperiksa akan membuat jaringan ikat payudara menyebar, sehingga dapat membantu pemeriksaan payudara. 3) Letakkan kain bersih di atas perut ibu/klien 4) Letakkan lengan kiri ibu ke atas kepala. Perhatikan payudaranya untuk melihat apakah tampak sama dengan payudara sebelah kanan dan apakah terdapat lipatan atau lekukan. 7) Dengan menggunakan ibu jari dan jari telunjuk, tekan puting payudara dengan lembut (Gambar 11). Lihat apakah keluar cairan: bening, keruh, atau berdarah. Cairan keruh atau 5) Dengan menggunakan permukaan tiga jari tengah Anda berdarah yang keluar dari puting harus ditulis dalam catatan dengan ibu/klien. Walaupun cairan keruh dari salah satu atau kedua menggunakan teknik spiral. Mulai pada sisi terluar payudara payudara dianggap normal sampai selama 1 tahun setelah (Gambar 10 b). Tekan jaringan ikat payudara dengan kuat melahirkan atau berhenti menyusui, hal tersebut jarang pada tulang rusuk setelah selesai tiap satu putaran dan disebabkan karena kanker, infeksi, tumor, atau kista jinak. (Gambar 10 a), lakukan palpasi payudara secara bertahap pindahkan jari-jari Anda menuju areola. Lanjutkan sampai Perhatikan apakah semua bagian terdapat selesai benjolan diperiksa. atau nyeri (tenderness). 6) Dengan membasahi ujung-ujung jari dengan cairan sabun encer atau betadin dapat membantu mengidentifikasi gumpalan atau benjolan pada ketiak. 34 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 35 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Gambar – 6 Memeriksa Cairan Puting (Payudara Kiri) Gambar – 7. Memeriksa Pangkal Payudara (Payudara Kiri) 8) Ulangi langkah tersebut pada payudara sebelah kiri. 9) Jika ada keraguan tentang temuan (misalnya apakah terdapat benjolan) ulangi langkah-langkah, ibu duduk dengan kedua lengan di sisi badannya. 11) Ulangi langkah tersebut untuk payudara sebelah kiri. 10) Untuk mempalpasi bagian pangkal payudara, minta ibu duduk dan mengangkat lengan kirinya setinggi bahu. Bila perlu, minta ibu meletakkan tangannya di bahu Anda. Tekan sisi luar dari otot pektoralis sambil bertahap menggerakkan jarijari ke pangkal ketiak untuk memeriksa apakah terdapat pembesaran kelenjar getah bening (lymph nodes) atau kekenyalan (Gambar 12). Penting untuk melakukan palpasi pada pangkal payudara karena disini biasanya terdapat 12) Setelah selesai melakukan pemeriksaan, minta ibu untuk memakai pakaian kembali. Jelaskan temuan kelainan jika ada, dan hal yang perlu dilakukan. Jika pemeriksaan sepenuhnya normal, katakana bahwa semua normal dan sehat dan waktunya untuk kembali melakukan pemeriksaan (misalnya tiap tahun atau jika ibu menemukan adanya perubahan pada pemeriksaan payudara sendiri). 13) Tunjukkan kanker. kepada ibu cara melakukan pemeriksaan payudara sendiri (lihat di bawah). 14) Catat temuan. 36 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 37 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Mencatat temuan: Setelah melakukan pemeriksaan payudara, tulislah temuan-temuan dalam catatan medis ibu. Sebuah contoh temuan dari pemeriksaan normal di tunjukkan di bawah ini: Payudara normal: Tampak normal. Tidak ada cairan dari puting. Tidak terdapat benjolan atau nyeri pada saat palpasi. Aksila normal. Konsistensi Seperti apa Apakah massa keras, atau benjolan lunak, berisi tersebut? cairan, atau mengeras? Mobilitas Saat dipalpasi, apakah massa tersebut dapat bergerak atau tetap di tempat? Mobilitas biasanya d. Istilah-Istilah Yang Digunakan Untuk Menggambarkan Temuan menggunakan istilah seperti tetap (tidak bergerak saat dipalpasi), bergerak bebas (bergerak saat Daftar istilah-istilah khusus yang digunakan untuk menggambarkan temuan dapat palpasi) dan bergerak terbatas (beberapa gerakan dilihat di bawah ini. Pada saat mencatat saat dipalpasi). temuan, gunakan sebanyak mungkin istilah-istilah berikut, sehingga catatan ibu memiliki data yang cukup lengkap. 5. Rujukan Penapisan Bentuk Apakah terdapat perbedaan bentuk payudara? Kulit Seperti apa tampak kulitnya? Apakah halus, dengan cara pemeriksaan fisik oleh petugas kesehatan yang terlatih tidak akan berhasil, bila kelainan yang didapati tidak diikuti dengan pemeriksaan penunjang yang sesuai. berkerut atau berlesung? Cairan Apakah ada cairan abnormal yang keluar dari Puting puting? Cairan dijelaskan berdasarkan warna, kekentalan, bau, dan banyaknya. Massa atau Sekelompok sel yang saling menempel. Dapat Benjolan diakibatkan oleh abses, kista, tumor jinak, atau ganas. Ukuran Berapa besar (cm) massa-nya? Jika massa bulat, berapa diameternya? 38 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pemeriksaan lanjutan yang dibutuhkan pada pemeriksaan payudara dapat dilihat pada bagan – 4. Dokter bedah : Memeriksa dan mendiagnosa kasus rujukan. Melakukan biopsi pada suspek kanker Identifikasi sarana umum perawatan paliatif, misalnya : penghilang nyeri, asuhan psikologi dan dukungan moral. Mengawasi dan mendukung petugas klinis. Merujuk atau mendiskusikan dalam tumor board dengan bagian/ disiplin lain jika perlu. Kanker payudara yang sudah dikonfirmasi dengan USG/ mammografi dilakukan mastektomi dan/ atau kemoterapi dan radioterapi bila perlu. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 39 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Bagan 1. Diagram Alur untuk Pencegahan Kanker Payudara : 6. Mengajak ibu ibu dalam kelompok usia 30-50 tahun untuk melakukan penapisan kanker payudara TINGKAT KOMUNITAS Pemeriksaan Payudara Sendiri Sebagian besar benjolan payudara ditemukan oleh ibu sendiri. Dengan Melakukan konseling tentang kanker payudara, faktor risiko dan pencegahannya memeriksa payudaranya sendiri, seorang ibu akan mengetahui bagaimana payudara yang terlihat dan terasa normal. Jika terdapat perubahan pada payudaranya, dia dapat melihatnya Menanyakan apakah Ibu telah melakukan SADARI dan memberitahu petugas kesehatan. Mengajarkan ibu tentang cara memeriksa payudara setiap bulan dan mendorong mereka agar mau melakukannya sebab hal ini penting untuk menjaga kesehatannya Tidak (Gambar 8). Cara pemeriksaan ini hendaknya diajarkan kepada ibu Ajarkan SADARI Ya Ada benjolan / kelainan lainnya ? TINGKAT YANKES PRIMER Tidak oleh petugas kesehatan. a. Waktu Untuk Memeriksa Payudara Sebaiknya periksa payudara ibu 7–10 hari setelah hari Iya pertama menstruasi (saat payudara kemungkinan tidak mengeras dan nyeri.) Ibu harus memeriksa payudara sendiri Lakukan CBE (Clinical Breast Examination) setiap bulan, bahkan setelah masa menstruasi telah berhenti Ada benjolan / kelainan lainnya ? selamanya. Jika ibu tidak mendapat menstruasi lagi, ibu harus memilih hari/tanggal yang sama tiap bulan (misalnya hari/tanggal Anjurkan SADARI Tidak 1 tiap bulan) untuk memeriksa payudara. Ya Pemeriksaan payudara dapat dilakukan sendiri saat mandi atau sebelum tidur. Dengan memeriksa saat ibu mandi tangan RUJUK TINGKAT YANKES SEKUNDER dapat bergerak dengan mudah di kulit yang basah. Radiolog Dokter Bedah Panduan Pencegahan Kanker payudara dan kanker leher rahim untuk Fasilitas dengan Sumberdaya Terbatas 40 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim b. Cara Memeriksa Payudara 1) Pertama-tama, minta agar ibu/klien perhatikan payudaranya. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 41 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA 2) Mintalah untuk berdiri di depan cermin dengan tangan di sisi tubuh dan lihat apakah ada perubahan pada payudara ibu. Lihat perubahan dalam hal ukuran, bentuk, warna kulit, dan jika ada kerutan atau lesung pada kulit (seperti lesung pipit). 8) Pastikan untuk memeriksa area di antara payudara dan bawah lengan, serta payudara dan klavikula 9) Angkat lengan kanan ke atas kepala dan ulangi pemeriksaan untuk payudara sebelah kanan. 3) Perhatikan kembali kedua payudara, pertama dengan kedua tangan diangkat ke atas kepala, kemudian dengan kedua tangan menekan pinggang agar otot dada berkontraksi. Bungkukkan badan untuk melihat apakah kedua payudara menggantung seimbang. 4) Dengan lembut tekan masing-masing puting dengan ibu jari dan jari telunjuk untuk melihat apakah ada cairan yang keluar. 5) Kemudian, mintalah ibu meraba payudara. 6) Ibu dapat memeriksa payudara sambil berdiri atau berbaring. Jika ibu memeriksa payudara sambil berbaring, akan lebih membantu bila ibu meletakkan sebuah bantal di bawah pundak sisi payudara yang akan diperiksa (dalam contoh, 10) Apa yang Perlu Dicari Ketika Memeriksa Payudara a) Perubahan ukuran dan bentuk payudara. b) Lipatan atau cekungan (dimple) pada kulit payudara. c) Benjolan atau penebalan di dalam atau dekat payudara atau daerah bawah lengan. Jika benjolan halus atau seperti karet dan bergerak di bawah kulit ketika ditekan dengan jari, tidak perlu khawatir. Tetapi, jika benjolan keras, memiliki bentuk yang tidak rata dan tidak terasa sakit, khususnya jika benjolan tersebut hanya berada pada salah satu payudara dan tidak bergerak ketika ditekan, ibu harus memberitahu petugas kesehatan. dimulai dengan payudara sebelah kiri). 7) Angkat lengan kiri ke atas kepala. Gunakan tangan kanan ibu untuk menekan payudara kiri dengan ketiga jari (telunjuk, tengah, manis). Mulailah dari bagian atas payudara kiri dan gerakkan jari-jari ibu di seluruh permukaan payudara dengan gerakan memutar. Rasakan apakah terdapat benjolan atau penebalan. Terus bergerak di seputar payudara dengan gerakan memutar ke dalam sampai menyentuh puting. 42 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 11) Jika payudara ibu biasanya memiliki benjolan, ibu harus mengetahui berapa banyak benjolan yang teraba dan lokasinya. Bulan berikutnya, ibu harus mengetahui jika terdapat perubahan ukuran atau bentuk (halus atau tidak beraturan). Dengan menggunakan teknik yang sama setiap bulan akan membantu ibu mengetahui jika ada perubahan yang terjadi. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 43 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA 12) Jika ada cairan dari puting yang tampak seperti darah atau Gambar 8. Pemeriksaan Payudara Sendiri nanah, khususnya jika ibu tidak sedang menyusui, ibu harus memberitahu petugas kesehatan. 13) Cairan mungkin keluar dari salah satu atau kedua payudara selama satu tahun setelah memiliki anak atau berhenti menyusui. 1. Perhatikan bentuk dan ukuran payu-dara melalui cermin dengan posisi kedua lengan di samping tubuh. 44 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 2. Perhatikan payudara dengan kedua tangan ke atas kepala kemudian kedua tangan di pinggang. 3. Dengan lembut te-kan setiap puting dan lihat 4. Angkat lengan kiri ke atas apakah ada cairan yang keluar. kepala atau dapat juga dilakukan pada posisi tiduran. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 45 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Algoritma Rujukan Kanker Payudara 5. Gunakan permukaan jari yang rata untuk menekan payudara. Pastikan untuk menyentuh seluruh bagian payudara. Gunakan pola yang sama setiap bulan. 46 6. Periksa daerah antara payudara dan ketiak serta payudara dan tulang dada. Ulangi semua langkah tersebut untuk payudara sebelah kanan. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 47 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA III. DETEKSI DINI KANKER LEHER RAHIM A. Gambaran Kanker Leher Rahim 1. Pengertian Kanker leher rahim adalah keganasan yang terjadi pada leher rahim (leher rahim) yang merupakan bagian terendah dari rahim yang menonjol ke puncak liang senggama (vagina). 2. Perubahan Fisiologis Epitel Leher Rahim Epitel leher rahim terdiri dari 2 (dua) jenis, yaitu epitel skuamosa dan epitel kolumnar. Daerah pertemuan kedua jenis epitel disebut sambungan skuamosa-kolumnar (SSK) dan letaknya dipengaruhi oleh faktor hormonal yang berkaitan dengan umur, aktivitas seksual dan paritas. Pada perempuan berusia sangat muda dan menopause, SSK terletak di dalam ostium. Sedangkan pada perempuan usia reproduksi/seksual aktif, SSK terletak di ostium eksternum karena trauma atau retraksi otot oleh prostaglandin. Pada masa kehidupan perempuan terjadi perubahan fisiologis pada epitel leher rahim, epitel kolumnar akan digantikan oleh epitel skuamosa yang diduga berasal dari cadangan epitel kolumnar. Proses pergantian epitel kolumnar menjadi epitel skuamosa disebut proses metaplasia dan terjadi akibat pengaruh pH vagina yang rendah. Aktivitas metaplasia yang tinggi sering dijumpai pada masa pubertas. Akibat dari proses metaplasia ini maka secara morfogenik terdapat 2 (dua) SSK, yaitu SSK asli dan SSK baru yang menjadi 48 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 49 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA tempat pertemuan antara epitel skuamosa baru dengan epitel kolumnar. Daerah di antara kedua SSK disebut daerah transformasi. 3. Infeksi Human Papilloma Virus (HPV) atau Virus Papiloma Manusia biasa terjadi pada perempuan usia reproduksi. Infeksi ini menetap, berkembang invasif tetapi membrana basalisnya masih utuh. Pada lesi prakanker derajat ringan dapat mengalami regresi Perjalanan Penyakit dapat gangguan maturasi epitel skuamosa yang menyerupai karsinoma menjadi displasi atau sembuh sempurna. Virus ini ditemukan pada 95% kasus kanker leher rahim. spontan dan menjadi normal kembali. Tetapi pada lesi derajat sedang dan berat lebih berpotensi berubah menjadi kanker invasif. Gambar 9. Perjalanan alamiah penyakit kanker leher rahim Ada dua golongan HPV yaitu HPV risiko tinggi atau disebut HPV onkogenik yaitu utamanya tipe 16, 18, dan 31, 33, 45, 52, 58; sedangkan HPV risiko rendah atau HPV non-onkogenik yaitu tipe 6, 11, 32, dsb. Proses terjadinya kanker leher rahim sangat erat berhubungan dengan proses metaplasia. Masuknya mutagen atau bahan-bahan yang dapat mengubah perangai sel secara genetik pada saat fase aktif metaplasia dapat berubah menjadi sel yang berpotensi ganas. Perubahan ini biasanya terjadi di daerah transformasi. Sel yang mengalami mutasi disebut sel displastik dan kelainan epitelnya disebut displasia (Neoplasia Intraepitel Serviks/ NIS). Dimulai dari displasia ringan, sedang, berat dan karsinoma in-situ dan kemudian berkembang menjadi karsinoma invasif. Lesi displasia Sumber: L Nuranna, G Puwoto dkk-FKUI/RSCM 2005 dikenal juga sebagai ”lesi prakanker”. Perbedaan derajat displasia didasarkan atas tebal epitel yang mengalami kelainan dan berat ringannya kelainan pada sel. Sedangkan karsinoma in-situ adalah 50 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 51 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Tabel 1. Perjalanan Kanker Leher Rahim dan Manajemennya. Manajemen - Belum ada terapi - Displasia yang dapat Infeksi HPV dan Displasia Leher Kanker Invasif Displasia Leher rahim Sedang membasmi HPV. rahim Ringan dan Berat Pencegahan primer yang Karakteristik - Infeksi HPV biasa - Displasia - Perempuan sedang dan dengan berat displasia merupakan berat berisiko keadaan yang untuk berpotensial menjadi stabil, menjadi kanker kanker berkembang leher rahim. invasif; yang menjadi displasia, Keadaan ini biasanya sangat jarang membutuhka ditemukan bila n waktu biasanya bersifat dibanding bertahun- sementara dan dengan displasia tahun. terjadi pada perempuan usia reproduktif. Infeksi HPV dapat tetap atau sembuh. - Displasia ringan hilang sendiri. Pada kasus lain bisa menjadi displasia berat. ringan. Displasia sedang dan dapat dilakukan adalah dengan - Pengobatan sedang dan kanker invasif berat harus adalah di RS, diterapi, karena mahal dan sangat sering tidak berpotensi efektif. menjadi kanker. vaksinasi HPV. - Pada displasia ringan monitoring lesi lebih diutamakan dari pada terapi, karena sebagian besar lesi dapat sembuh spontan atau menetap. Sumber : ACCP 2004 4. Faktor Risiko berat dapat berasal dari Faktor yang menyebabkan perempuan terpapar HPV (sebagai displasia ringan etiologi dari kanker leher rahim) adalah : atau langsung a. Menikah/ memulai aktivitas seksual pada usia muda (kurang dari dari infeksi HPV. 20 tahun). b. Berganti-ganti pasangan seksual. 52 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 53 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA c. Berhubungan seks dengan laki-laki yang sering berganti asam asetat atau asam cuka (3-5%). Pada lesi prakanker pasangan. akan menampilkan warna bercak putih yang disebut aceto white epitelium. d. Riwayat infeksi di daerah kelamin atau radang panggul. e. Perempuan yang melahirkan banyak anak. f. b. Pemeriksaan Sitologi (Papanicolaou/ tes Pap) Perempuan perokok mempunyai risiko dua setengah kali lebih besar untuk menderita kanker leher rahim dibanding dengan yang Merupakan suatu prosedur pemeriksaan sederhana melalui tidak merokok. pemeriksaan sitopatologi, yang dilakukan dengan tujuan untuk menemukan perubahan morfologis dari sel-sel epitel leher g. Perempuan yang menjadi perokok pasif (yang tinggal bersama rahim yang ditemukan pada keadaan prakanker dan kanker. keluarga yang mempunyai kebiasaan merokok) akan meningkat risikonya 1,4 (satu koma empat) kali dibanding perempuan yang hidup dengan udara bebas. 6. Terapi Pada lesi dengan displasia ringan sebagian besar lesi dapat Perempuan yang pernah melakukan pemeriksaan penapisan (tes pap atau IVA/Inspeksi Visual dengan Asam asetat) akan menurunkan risiko terkena kanker leher rahim (Faktor Protektif). 5. sedang dan berat dapat dilakukan beberapa alternatif pengobatan sebagai berikut: a. Dibekukan / krioterapi Penapisan Ada beberapa metode yang dikenal untuk melakukan penapisan kanker leher rahim. Tujuan penapisan untuk menemukan lesi prakanker. b. Terapi Eksisi : Loop Electrosurgical Excision Procedure (LEEP), c. Large Loop Excision of the Transformation Zone (LLETZ) d. Biopsi kerucut / konisasi e. Histerektomi, dapat dilakukan pada NIS III bila pasien telah Beberapa metode itu antara lain: a. Inspeksi Visual dengan Aplikasi Asam Asetat (IVA) 54 sembuh sendiri atau regresi spontan, sedangkan untuk displasia mempunyai cukup anak. Penatalaksanaan kanker leher rahim dipilih berdasarkan Pemeriksaan dengan cara mengamati dengan menggunakan stadium penyakit. Pada stadium 0 atau disebut juga karsinoma in- spekulum, melihat leher rahim yang telah dipulas dengan situ, terapi operasi berupa konisasi dilakukan jika pasien masih Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 55 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA berusia muda dan masih menginginkan anak atau operasi histerektomi simpel. Pada stadium 0 dan stadium IA1 dilakukan B. PENAPISAN KANKER LEHER RAHIM DENGAN PENDEKATAN KUNJUNGAN TUNGGAL – SINGLE VISIT APPROACH (SVA) histerektomi simple, sementara stadium IA2 hingga stadium IIA 1. Pendekatan Kunjungan Tunggal - Single Visit Approach (SVA) dilakukan operasi histerektomi radikal. Stadium IIB-IIIB dilakukan radiasi atau kemoradiasi sedangkan stadium IV terapi yang dapat dilakukan adalah radiasi paliatif atau perawatan paliatif. Dewasa ini berkembang juga pendekatan pengobatan dengan berbagai kombinasi operasi, radiasi Selain pengobatan di atas, rehabilitasi juga harus dilakukan akibat pengobatan misalnya pada paska radikal histerektomi dapat terjadi inkontinensia urin yang memerlukan bladder retraining untuk mengembalikan fungsi berkemih atau akibat penyebaran penyakit sering terjadi limfedema pada ekstremitas bawah akan menimbulkan masalah bengkak, gangguan gerak, dan nyeri yang perlu diketahui sejak awal untuk mendapatkan penanganan rehabilitasi medik yang adekuat, immobilisasi atau tirah baring lama lebih dari satu minggu menimbulkan berbagai dampak pada sistem tubuh di antaranya gangguan muskuloskeletal dan kardiorespirasi yang perlu dieliminir untuk atau dengan istilah ”Dilihat dan Diobati /See and Treat” untuk pencegahan Kanker Leher rahim melalui pemeriksaan IVA yang dilanjutkan dengan pengobatan krioterapi, pelaksanaan penapisan dengan cara melihat dan mengobati klien, dapat dilakukan pada saat dan kemoterapi sesuai dengan masalah tiap-tiap pasien. terutama Pendekatan ”Kunjungan Tunggal – Single Visit Approach” memperoleh fungsi optimal, metastasis pada medula spinalis, paru dan tulang. Perlu penanganan rehabilitasi medik yang cermat agar memperoleh kondisi optimal dan perbaikan kualitas hidup. kunjungan yang sama. Dengan kata lain, apabila seorang klien yang dinilai IVA(+) akan mendapatkan tawaran pilihan pengobatan dengan krioterapi atau rujukan untuk pelayanan lain, pada hari yang sama saat dia menjalani penapisan tersebut. Pendekatan ini bertujuan untuk menghindari kunjungan berulang dari ibu/klien dan mengurangi kemungkinan ketidakhadiran kembali ibu/klien pada kunjungan berikutnya. Walaupun pada keadaan tertentu, seorang perempuan/klien harus memintakan persetujuan suami untuk dilakukan krioterapi sehingga memungkinkan pelaksanaan krioterapi bukan pada hari yang sama dengan pemeriksaan IVA. Pendekatan kunjungan tunggal untuk pencegahan kanker leher rahim yang menggunakan IVA dan krioterapi merupakan pilihan pertama sebagai sarana penapisan dan pengobatan. Oleh karena itu, panduan ini memfokuskan pada penyelenggaraan single visit approach menggunakan IVA dan krioterapi. 56 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 57 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA 2. Kelompok Sasaran Penapisan 2) Dokter umum terlatih Melihat dari perjalanan penyakit kanker leher rahim, kelompok 3) Dokter spesialis Obstetry dan Gynekologi (SpOG) sasaran penapisan kanker leher rahim adalah: b. Tempat pelayanan a. Perempuan berusia 30–50 tahun 1) Rumah Sakit b. Perempuan yang menjadi klien pada klinik IMS dengan discharge (keluar cairan) dari vagina yang abnormal atau nyeri pada 2) Puskesmas abdomen bawah (bahkan jika di luar kelompok usia tersebut). 3) Puskesmas Pembantu c. Perempuan yang tidak hamil (walaupun bukan suatu hal yang 4) Polindes rutin, perempuan yang sedang hamil dapat menjalani penapisan 5) Klinik Dokter Spesialis/Dokter Umum/Bidan dengan aman, tetapi tidak boleh menjalani pengobatan dengan krioterapi) oleh karena itu IVA belum dapat dimasukkan c. Pelatihan Petugas pelayanan rutin pada klinik antenatal. Petugas yang akan melakukan IVA dan krioterapi dipilih d. Perempuan yang mendatangi puskesmas, klinik IMS, dan klinik KB yang secara khusus meminta penapisan kanker leher rahim. sesuai kebutuhan program, dan kriteria berikut: 1) 3. Frekuensi Penapisan Berpengalaman dalam memberikan pelayanan KB. 2) Berpengalaman dalam memberi konseling dan edukasi Seorang perempuan yang mendapat hasil tes IVA-negatif, harus kelompok. menjalani penapisan minimal 5 tahun sekali. Mereka yang mempunyai 3) Berpengalaman dalam melakukan pemeriksaan panggul. hasil tes IVA-positif dan mendapatkan pengobatan, harus menjalani tes 4) Berpenglihatan yang baik untuk memeriksa leher rahim secara IVA berikutnya enam bulan kemudian. 4. Petugas akan mengikuti pelatihan berbasis kompetensi Pemberi Pelayanan SVA a. Petugas Kesehatan 1) Bidan terlatih 58 visual. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim dengan modul-modul di bawah ini: 1) Gambaran umum, Permasalahan kanker leher rahim di masyarakat Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 59 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA 2) Anatomi dan fisiologi, Bagan 1. Diagram Alur untuk Pencegahan Kanker Leher rahim Pemahaman tentang SSK (Sambungan Skuamo Kolumnar ) 3) Etiologi dan faktor risiko 4) Patogenesis/karsinogenesis 5) Pencegahan Infeksi 6) Konseling perorangan dan edukasi kelompok 7) Melakukan IVA 8) Melakukan tes PAP 9) Melakukan Krioterapi 10) Deteksi dini kanker payudara 11) Pencatatan dan pelaporan Panduan khusus pelatihan dapat dilihat dalam dokumen terpisah, modul pelatihan untuk pegangan pelatih, petugas, dan buku acuan Pencengahan Kanker payudara dan kanker leher rahim. 5. Bagan Alur Program Penapisan Kanker Leher rahim mengikuti bagan alur sebagaimana tercantum dalam Bagan 1. Bagan alur tersebut menjelaskan langkah-langkah khusus yang harus diikuti pada tiap tahap proses, tergantung hasil pemeriksaan klien secara perorangan. Ket. : * lesi > 75% meluas ke dinding vagina atau lebih dari 2 mm dari diameter krioprob atau ke dalam saluran diluar jangkauan krioprobe. ** 6 bulan I : 6 bulan pasca krio pertama *** 6 bulan II: 6 bulan pasca krio kedua Panduan Pencegahan Kanker payudara dan kanker leher rahim untuk Fasilitas dengan Sumberdaya Terbatas 60 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 61 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA 6. Tabel 2. Perbandingan IVA dengan tes penapisan lain Inspeksi Visual dengan Asam Cuka (IVA) Pemeriksaan leher rahim secara visual menggunakan asam cuka Jenis Tes Aman Praktis Terjangkau Efektif (IVA) berarti melihat leher rahim dengan mata telanjang untuk mendeteksi abnormalitas setelah pengolesan asam asetat atau cuka (3–5%). Daerah yang tidak normal akan berubah warna dengan Mudah tersedia IVA YA YA YA YA YA Pap Smear YA TIDAK TIDAK YA TIDAK HPV/DNA Test YA TIDAK TIDAK YA TIDAK Cervicography YA TIDAK TIDAK YA TIDAK batas yang tegas menjadi putih (acetowhite), yang mengindikasikan bahwa leher rahim mungkin memiliki lesi prakanker. IVA adalah praktik yang dianjurkan untuk fasilitas dengan sumberdaya sederhana dibandingkan dengan jenis penapisan lain a. (Tabel 2) karena: Peralatan dan Bahan Peralatan yang dibutuhkan untuk melakukan IVA adalah a. Aman, tidak mahal, dan mudah dilakukan; b. Akurasi tes tersebut sama dengan tes-tes lain yang digunakan berikut: untuk penapisan kanker leher rahim; c. Dapat dipelajari dan dilakukan oleh hampir semua tenaga kesehatan di semua jenjang sistem kesehatan; d. Memberikan hasil segera sehingga dapat segera 1) Meja periksa gynekologi dan kursi 2) Sumber cahaya yang memadai agar cukup menyinari vagina diambil dan leher rahim keputusan mengenai penatalaksanaannya (pengobatan atau 3) Spekulum graves bivalved (“cocor bebek”) rujukan); 4) Nampan atau wadah alat 5) Sarana pencegahan infeksi 1) Meja periksa e. Suplai sebagian besar peralatan dan bahan untuk pelayanan ini mudah didapat dan tersedia f. peralatan yang biasa tersedia di klinik atau poli KIA seperti Pengobatan langsung dengan krioterapi berkaitan dengan penapisan yang tidak bersifat invasif dan dengan efektif dapat Dapat memudahkan pemeriksa memasang spekulum untuk mengidentifikasi berbagai lesi prakanker melihat leher rahim secara keseluruhan, dapat digunakan meja ginekologis atau meja periksa lain yang sesuai. 62 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 63 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA 2) Sumber Cahaya diletakkan pada troli yang digerakkan dengan roda sehingga Cahaya dari jendela biasanya tidak cukup untuk melihat memudahkan petugas pada saat bekerja. leher rahim, jadi gunakan sumber cahaya yang baik, seperti 5) Sarana Pencegahan Infeksi lampu atau senter, bila tersedia. Sumber cahaya, seperti Sarana pencegahan infeksi berupa ember plastik 3 (tiga) sebuah lampu pijar 60-watt atau senter harus cukup kuat agar pemeriksa dapat melihat buah yang berisi: larutan klorin tempat merendam alat dan dimana leher rahim berada. sarung tangan yang masih akan digunakan ulang; larutan Inspeksi/pemeriksaan tidak dapat dilakukan jika cahaya tidak sabun untuk melap meja ginekologi, lampu dan lain-lain; dan mencukupi untuk dapat melihat seluruh leher rahim. Penting air bersih bila tidak ada washtafel di ruang periksa untuk pula untuk diperhatikan agar lampu yang digunakan tidak membilas alat yang telah dilap dengan air sabun. terlalu panas. Lampu yang terlalu panas akan membuat ibu Ada beberapa bahan yang diperlukan untuk melakukan IVA. dan petugas merasa tidak nyaman. Senter berkualitas tinggi 3) dapat memberikan cahaya yang cukup tanpa terlalu banyak Bahan-bahan tersebut dapat diperoleh dengan mudah: mengeluarkan panas. 1) Kondom 2) Kapas lidi atau forcep untuk memegang kapas 3) Sarung tangan periksa sekali pakai (disposable) 4) Spatula kayu yang masih baru 5) Larutan asam asetat (3–5%) (asam cuka dapur: dixi) 6) Larutan klorin 0,5% untuk dekontaminasi alat dan sarung Spekulum bivalved/”cocor bebek” (Cusco atau Graves) Spekulum bivalved/”cocor bebek” (Cusco atau Graves) lebih disukai karena keduanya dapat diatur dan dibiarkan terbuka selama leher rahim sedang diperiksa. Kedua jenis spekulum tersebut membuat petugas bebas membersihkan leher rahim tangan mengatur sumber cahaya dan memanipulasi leher rahim dan spekulum agar dapat melihat leher rahim keseluruhannya. 1) 4) 64 Nampan atau wadah alat Kondom Sebuah kondom yang telah dipotong ujungnya untuk Nampan atau wadah alat yang telah di-Desinfeksi Tingkat disarungkan pada bilah/daun spekulum sehingga dapat Tinggi (DTT) sebagai tempat untuk meletakkan alat dan mencegah dinding vagina masuk ke dalam celah sehingga bahan yang akan dipakai. Biasanya nampan atau wadah ini leher rahim dapat terlihat dengan jelas. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 65 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA 2) “pengganti cuka”, atau “cuka imitasi” yang sebenarnya Kapas lidi Kapas lidi digunakan untuk menghilangkan cairan adalah asam asetat. Bila cuka atau pengganti asam cuka mukosa/cairan dari leher rahim dan untuk mengoleskan tidak tersedia, ahli farmasi/kimia atau pemasok bahan kimia asam asetat pada leher rahim. Gulungan kapas bersih harus local dapat membuatkan larutan asam asetat. menutupi lidi dengan rapat sehingga tidak menggores atau melukai leher rahim dan cukup besar untuk 6) Larutan klorin (0,5%) dapat Larutan klorin (0,5%) gunakan untuk mendekontaminasi membasahi leher rahim dengan asam asetat secara merata. spekulum Kapas lidi tidak harus steril tetapi bersih. dan sarung tangan yang sudah dipakai pemeriksaan. Setelah didekontaminasi, spekulum, nampan 3) Sarung tangan periksa atau wadah alat dan sarung tangan harus dicuci dengan Gunakan sepasang sarung tangan baru untuk setiap klien, sabun dan air, bilas sampai bersih lalu didisinfeksi tingkat atau sarung tangan yang sudah di Desinfeksi Tingkat Tinggi tinggi atau disterilisasi. Selengkapnya lihat Form A. (DTT). 4) Spatula kayu b. Spatula kayu baru digunakan jika dinding vagina sangat lemah. Gunakan spatula kayu atau alat lain bebek spekulum. Spatula kayu dapat juga digunakan pada pelaksanaan PAP’S. 5) IVA untuk mendorong jaringan ikat yang menonjol diantara bilah/cocor Sebelum menjalani tes IVA, ibu dikumpulkan untuk edukasi kelompok dan sesi konseling bila memungkinkan. Pada saat presentasi dalam edukasi kelompok-selama 10 sampai 15 menit, topik-topik berikut harus dibahas: Asam asetat Asam asetat adalah unsur utama dari cuka. Dianjurkan 1) sebaiknya menggunakan cuka dixi, pada sebagian negara, cuka tidak tersedia. Seringkali yang dijual di pasar adalah Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Menghilangkan kesalahpahaman konsep dan rumor tentang IVA dan krioterapi menggunakan larutan asam asetat (3–5%). Di Indonesia 66 Konseling Kelompok dan Perorangan Sebelum Menjalani 2) Sifat dari kanker leher rahim sebagai sebuah penyakit 3) Faktor-faktor risiko terkena penyakit tersebut Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 67 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA (2) Usia pertama kali berhubungan seksual atau usia pertama kali 4) Pentingnya penapisan dan pengobatan dini 5) Konsekuensi bila tidak menjalani penapisan 6) Mengkaji pilihan pengobatan jika hasil tes IVA abnormal (3) Pemakaian alat KB 7) Peran pasangan pria dalam penapisan dan keputusan menjalani (4) Jumlah pasangan seksual atau sudah berapa kali menikah pengobatan (5) Riwayat IMS (termasuk HIV) Pentingnya pendekatan kunjungan tunggal sehingga ibu siap (6) Merokok menjalani krioterapi pada hari yang sama jika mereka mendapat (7) Hasil pap smear sebelumnya yang abnormal hasil IVA abnormal (8) Ibu atau saudara perempuan kandung yang menderita kanker 8) 9) menikah Arti dari tes IVA positif atau negatif 10) Pentingnya membersihkan daerah genital sebelum menjalani tes leher rahim (9) Penggunaan steroids atau obat-obat alergi yang lama (kronis) IVA 1) JIKA HASIL TES IBU/KLIEN ADALAH POSITIF DAN MEMERLUKAN PENGOBATAN, TETAPI IBU/KLIEN MERASA MEMBUTUHKAN KONSULTASI SUAMI/KELUARGA SEBELUM TINDAKAN, IBU DIPERBOLEHKAN PULANG UNTUK MENDISKUSIKAN DENGAN SUAMI/KELUARGA, SEHINGGA MEREKA SIAP MENERIMA PENGOBATAN KRIOTERAPI Penilaian Klien dan Persiapan Terdapat beberapa langkah untuk melakukan penilaian klien dan persiapan tindakan IVA yaitu: a) Sebelum melakukan tes IVA, diskusikan tindakan dengan ibu/klien. Jelaskan mengapa tes tersebut dianjurkan dan apa yang akan terjadi pada saat pemeriksaan. Diskusikan juga c. mengenai sifat temuan yang paling mungkin dan tindak Tindakan IVA lanjut atau pengobatan yang mungkin diperlukan. Tindakan IVA dimulai dengan penilaian klien dan persiapan, tindakan IVA, pencatatan dan diakhiri dengan konseling hasil pemeriksaan. Penilaian klien didahului dengan menanyakan riwayat singkat tentang kesehatan reproduksi dan harus ditulis di status, termasuk komponen berikut: (1) Paritas 68 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim b) Pastikan semua peralatan dan bahan yang diperlukan tersedia, termasuk spekulum steril atau yang telah di DTT, kapas lidi dalam wadah bersih, botol berisi larutan asam asetat dan sumber cahaya yang memadai. Tes sumber cahaya untuk memastikan apakah masih berfungsi. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 69 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA c) Bawa ibu ke ruang pemeriksaan. Minta dia untuk buang air 2) Tes IVA kecil (BAK) jika belum dilakukan. Jika tangannya kurang bersih, minta ibu membersihkan dan membilas daerah kemaluan sampai bersih. Minta ibu untuk melepas pakaian (termasuk pakaian dalam) sehingga dapat dilakukan pemeriksaan panggul dan tes IVA. d) Bantu ibu untuk memposisikan dirinya di meja ginekologi dan tutup badan ibu dengan kain, nyalakan lampu/senter dan arahkan ke vagina ibu. e) Tes IVA dilakukan dengan langkah sebagai berikut: a) Inspeksi/periksa genitalia eksternal dan lihat apakah terjadi discharge pada mulut uretra. Palpasi kelenjar Skene’s and Bartholin’s. Jangan menyentuh klitoris, karena akan menimbulkan rasa tidak nyaman pada ibu. Katakan pada ibu/klien bahwa spekulum akan dimasukkan dan mungkin ibu akan merasakan beberapa tekanan. Cuci tangan secara merata dengan sabun dan air sampai benar-benar bersih, kemudian keringkan dengan kain bersih atau diangin-anginkan. Lakukan palpasi abdomen, dan perhatikan apabila ada kelainan. Periksa juga bagian lipat Palpasi Kelenjar Skene paha, apakah ada benjolan atau ulkus (apabila terdapat ulkus terbuka, pemeriksaan dilakukan dengan memakai sarung tangan). Cuci tangan kembali. f) Pakai sepasang sarung tangan periksa yang baru pada kedua tangan atau sarung tangan bedah yang telah di-DTT1 g) Atur peralatan dan bahan pada nampan atau wadah yang telah di- DTT, jika belum dilakukan. 1 Bila tersedia tambahan sarung tangan, gunakan sarung tangan kedua sehingga bila perlu pengaturan lampu, sarung tangan yang luar bias dilepas dan mengatur lampu dengan sarung tangan yang bersih. 70 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 71 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA b) Dengan hati-hati masukkan spekulum sepenuhnya atau sampai terasa ada tahanan lalu secara perlahan buka bilah/daun spekulum untuk melihat leher rahim. Atur Catatan: Jika dinding vagina sangat lemah, gunakan spatula kayu atau alat lain untuk mendorong jaringan ikat yang menonjol diantara bilah/cocor bebek spekulum. Cara spekulum sehingga seluruh leher rahim dapat terlihat. Hal lain, sebelum memasukkan spekulum, pasangkan kondom tersebut mungkin sulit pada kasus dengan leher rahim yang berukuran besar atau sangat anterior atau pada kedua bilah/cocor bebek dan potong ujung kondom. posterior. Pada saat spekulum dimasukkan dan cocor bebek dibuka, Mungkin perlu menggunakan spatula atau alat lain untuk kondom dapat mencegah dinding vagina agar tidak masuk mendorong leher rahim dengan hati-hati ke atas atau ke rongga antara bilah/cocor bebek. bawah agar dapat terlihat. Memasang spekulum c) Bila leher rahim dapat terlihat seluruh kunci spekulum dalam posisi terbuka sehingga tetap berada di tempatnya saat melihat leher rahim. Dengan cara ini petugas memiliki satu tangan yang bebas bergerak. Catatan: Selama proses tindakan, mungkin perlu untuk menyesuaikan baik sudut pandang spekulum atau posisi lampu/senter agar dapat melihat leher rahim dengan baik. d) Jika sedang memakai sarung tangan lapis pertama/luar, celupkan tangan tersebut ke dalam larutan klorin 0,5% lalu lepaskan sarung tangan tersebut dengan membalik sisi dalam ke luar. Jika sarung tangan bedah akan digunakan kembali, didesinfeksi dengan merendam ke dalam larutan klorin 0.5% selama 10 menit. Jika ingin membuang, buang 72 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 73 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA e) sarung tangan ke dalam wadah anti bocor atau kantung Catatan: plastik. SSK harus benar-benar terlihat seluruhnya untuk menentukan apakah leher rahim normal atau abnormal. Pindahkan sumber cahaya agar leher rahim dapat terlihat dengan jelas. f) Amati leher rahim apakah ada infeksi (cervicitis) seperti discharge/cairan keputihan mucous ectopi (ectropion); kista Nabothy atau kista Nabothian, nanah, atau lesi “strawberry” (infeksi Trichomonas). g) Gunakan kapas lidi bersih untuk membersihkan cairan yang keluar, darah atau mukosa dari leher rahim. Buang kapas lidi ke dalam wadah anti bocor atau kantung plastik. h) Identifikasi ostium servikalis dan SSK serta daerah di i) pada leher rahim. Bila perlu, gunakan kapas lidi bersih untuk pengolesan asam asetat sampai seluruh permukaan leher rahim benar-benar telah dioleskan asam asetat secara merata. Buang kapas lidi yang telah dipakai. j) Gambar – 10 IVA Negatif dan IVA Positif Basahi kapas lidi dengan larutan asam asetat dan oleskan mengulang IVA Positif IVA Negatif sekitarnya. Setelah leher rahim dioleskan larutan asam asetat, tunggu l) Bila perlu, oleskan kembali asam asetat atau usap leher rahim dengan kapas lidi bersih untuk menghilangkan mukosa, darah atau debris yang terjadi saat pemeriksaan dan mungkin mengganggu pandangan. Buang kapas lidi yang telah dipakai. selama 1 menit agar diserap dan memunculkan reaksi m) Bila pemeriksaan visual pada leher rahim telah selesai, acetowhite. k) Periksa SSK dengan teliti. Lihat apakah leher rahim mudah berdarah. Cari apakah ada bercak putih yang tebal atau epithel acetowhite. yang menandakan IVA positif gunakan kapas lidi yang baru untuk menghilangkan sisa asam asetat dari leher rahim dan vagina. Buang kapas sehabis dipakai pada tempatnya. (Gambar -10) 74 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 75 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA n) Lepaskan spekulum secara halus. Jika hasil tes IVA negatif, c) letakkan spekulum ke dalam larutan klorin 0,5% selama 10 lalu keringkan dengan kain yang bersih atau dengan cara menit untuk didesinfeksi. Jika hasil tes IVA positif dan diangin-anginkan. setelah konseling pasien menginginkan pengobatan segera, d) e) digunakan pada saat krioterapi. Lakukan pemeriksaan bimanual dan Jika hasil tes IVA negatif, minta ibu untuk mundur dan bantu ibu untuk duduk. Minta ibu agar berpakaian. letakan spekulum pada nampan atau wadah agar dapat o) Cuci tangan dengan air sabun sampai benar-benar bersih Catat hasil temuan tes IVA bersama temuan lain seperti bukti adanya infeksi (cervicitis); ectropion; kista Nabothian, rectovagina (bila ulkus atau “strawberry serviks”. Jika terjadi perubahan diindikasikan). Periksa kelembutan gerakan leher rahim; acetowhite, yang merupakan ciri adanya lesi-prakanker, ukuran, bentuk, dan posisi rahim; apakah ada kehamilan catat hasil pemeriksaan leher rahim sebagai abnormal. atau abnormalitas dan pembesaran uterus atau kepekaan Gambarkan sebuah ”peta” leher rahim pada area yang (tenderness) pada adnexa. berpenyakit pada formulir catatan (lampiran B) 3) Setelah Tes IVA a) f) Bersihkan lampu dengan lap yang dibasahi larutan klorin panggul bersama Ibu/klien. Jika hasil tes IVA negatif, 0.5% atau alkohol untuk menghindari kontaminasi silang beritahu kapan klien harus kembali untuk tes IVA g) antar pasien. b) Jika hasil tes IVA positif atau diduga ada kanker, katakan Celupkan kedua sarung tangan yang masih akan dipakai lagi pada ibu/klien langkah selanjutnya yang dianjurkan. Jika ke dalam larutan klorin 0,5%. Lepaskan sarung tangan pengobatan dengan cara membalik sisi dalam ke luar lalu letakkan ke kemungkinan tersebut bersamanya. Jika perlu rujukan untuk dalam tes atau pengobatan lebih lanjut, aturlah waktu untuk rujukan wadah anti bocor atau kantung plastik. Jika dapat segera diberikan, diskusikan sarung dan berikan formulir yang diperlukan sebelum ibu/klien tangan harus dibuang. Jika sarung tangan bedah akan tersebut meninggalkan puskesmas/klinik. Akan lebih baik dipakai ulang, rendam kedua sarung tangan dalam larutan jika kepastian waktu rujukan dapat disampaikan pada waktu klorin 0,5% selama 10 menit untuk desinfeksi. itu juga. pemeriksaan 76 Diskusikan dengan klien hasil tes IVA dan pemeriksaan rectovaginal telah dilakukan, Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 77 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Catatan: Mengaitkan pengobatan dengan tes dapat berbeda-beda pada tiap program atau klinik dan terkait dengan beberapa faktor seperti alur klien, sarana yang tersedia, tenaga/petugas dan waktu. Beberapa skema alternative untuk pengaturan hubungan yang penting ini dijelaskan dalam Bagan 2. Bagan 4. Keterkaitan yang mungkin antara tes IVA dan Pengobatan IVA ABNORMAL (lesi<75%, lesi < 2 mm di luar batas krioprob termasuk ujung prob, tidak ada perluasan dinding vagina ke dalam kanal di luar jangkauan krioprob) Tabel 3 Kategori Klasifikasi IVA KLASIFIKASI IVA Tes negatif KRITERIA KLINIS Halus, berwarna merah muda, seragam, tidak berfitur, Nabothy, dan ectropion, lesi cervicitis, acetowhite kista Bercak putih (acetowhite epithelium sangat jelas terlihat) dengan batas yang tegas dan meninggi, tidak mengkilap yang terhubung, atau meluas dari squamocolumnar junction Dicurigai kanker Pertumbuhan massa seperti kembang kol yang mudah berdarah atau Tawarkan pengobatan setelah konseling Tawarkan pengobatan waktu kunjungan berbeda Ibu tidak pindah ruang antara tes IVA dan pengobatan. Dia harus menerima konseling mengenai pengobatan sebelum tes dimulai dan diberi kesempatan untuk bertanya atau memperkuat konseling di antara tes dan pengobatan. Ibu meninggalkan ruang pemeriksaan dan mendapat konseling di ruang yang berbeda. Setelah konseling selesai, dia dapat kembali ke ruang periksa/pengobatan untuk mendapat pengobatan. Ibu mendapat janji untuk konseling dan pengobatan pada hari lain atau di tempat lain. W aktu kunjungan harus spesifik. Petugas harus mampu menghubungi ibu jika ada perubahan jadwal atau jika ibu tidak datang. tidak signifikan Test positif Tawarkan pengobatan segera luka bernanah/ulcer. Untuk kriteria klinis lebih lanjut dari tiga klasifikasi IVA tersebut, serta foto-foto yang sesuai, silakan merujuk pada alat bantu kerja “Atlas IVA”. (lihat Form P). 78 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 79 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA d. Konseling setelah Tindakan IVA 1) Jika hasil tes IVA negatif, beritahu ibu untuk datang menjalani tes kembali 5 tahun kemudian, dan ingatkan ibu 2) tentang faktor-faktor risiko. Jika hasil tes IVA positif, jelaskan artinya dan pentingnya 3) pengobatan dan tindak lanjut, dan diskusikan langkahlankah selanjutnya yang dianjurkan. Jika telah siap menjalani krioterapi, beritahukan tindakan 4) yang akan dilakukan lebih baik pada hari yang sama atau hari lain bila klien inginkan. Jika tidak perlu merujuk, isi kertas kerja dan jadwal Ibu dengan hasil tes positif yang memenuhi kriteria untuk mendapat pengobatan segera tetapi meminta diobati dengan tindakan lain, bukan dengan krioterapi Beritahu mengenai kelebihan dan kekurangan semua metode pengobatan. Rujuk ke fasilitas terdekat yang menawarkan pengobatan sesuai keinginan klien. Ibu dengan hasil tes positif yang meminta tes lebih lanjut (diagnsis tambahan), yang tidak tersedia di fasilitas Rujuk ke fasilitas tersier yang menawarkan klinik ginekologi (bila diindikasikan). Ibu dengan hasil tes positif yang menolak menjalani pengobatan Beritahu tentang kemungkinan pertumbuhan penyakit dan prognosisnya. Anjurkan untuk datang kembali setelah setahun untuk menjalani tes IVA kembali untuk menilai status penyakit tersebut. pertemuan yang perlu. Lihat Tabel 4 untuk tindakan rujukan yang dianjurkan. Tabel 4. Tindakan Rujukan yang Dianjurkan TEMUAN IVA TINDAKAN RUJUKAN Bila ibu dicurigai menderita kanker leher rahim Segera rujuk ke fasilitas yang dapat memberikan pengobatan yang memadai untuk kanker invasif. Ibu dengan hasilt tes positif yang lesinya menutupi cervix lebih dari 75%, meluas ke dinding vagina atau lebih luas 2 mm dari probe krioterapi termasuk ujung probe Rujuk untuk penilaian dan pengobatan di fasilitas terdekat yang menawarkan LEEP atau cone biopsy. Jika tidak mungkin atau dianggap tidak akan pergi ke fasilitas lain, beritahu tentang kemungkinan besar persistensi lesi dalam waktu 12 bulan dan tentang perlunya pengobatan ulang. 80 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pada semua kasus, khususnya jika pengobatan diberikan segera, konseling harus selengkap mungkin untuk memastikan agar ibu dapat membuat keputusan berdasarkan informasi yang didapat (informed decision). 7. Pemberian Pelayanan Krioterapi Krioterapi mencakup proses pembekuan leher rahim, baik menggunakan CO2 terkompresi atau NO2 sebagai pendingin. Pengobatan berupa penerapan pendinginan terus menerus selama 3 (tiga) menit untuk membekukan (freeze), diikuti pencairan selama 5 (lima) menit kemudian 3 (tiga) menit pembekuan kembali. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 81 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA a. Siapa yang Memenuhi Syarat untuk Krioterapi b. Dimana Pelayanan Krioterapi Dapat Diberikan Dengan pendekatan kunjungan tunggal krioterapi harus Tindakan pengobatan dengan cara krioterapi dapat diberikan tersedia di semua fasilitas yang memberikan tes IVA. pada klien di Puskesmas dan unit pelayanannya dengan kriteria sebagai berikut: 1) Lesi acetowhite yang menutupi leher rahim kurang dari 75% c. Konseling Sebelum Menjalani Krioterapi Sesuai dengan kode etik kedokteran, informed consent (Jika lebih dari 75% leher rahim tertutup, krioterapi harus dilakukan oleh seorang ginekolog), tidak lebih dari 2 mm di secara verbal dan tertulis harus diperoleh sebelum melakukan luar diameter kriotip. tindakan. Klien 2) Lesi yang tidak meluas sampai dinding vagina tentang tindakan krioterapi 3) Tidak dicurigai kanker manfaat, memberikan Krioterapi tidak boleh dilakukan oleh tenaga dokter umum Lesi acetowhite lebih dari 75% dari permukaan leher rahim. 2) Lesi acetowhite meluas sampai ke dinding vagina atau lesi Lesi acetowhite namun klien menginginkan pengobatan lain yang akan keberhasilan, dorongan agar dan lengkap dijalaninya, risiko, alternatif klien yang dapat lain. Serta memberikan kembali apakah klien telah memahami tindakan dan bersedia menjalani krioterapi. Dan memberikan informasi tambahan mengenai IMS dan cara mencegahnya. lebih dari 2 mm dari tepi probe alat krioterapi (kriotip). 3) mendapat penjelasan pendapatnya dan menanyakan di Puskesmas, dengan kriteria sebagai berikut : 1) angka harus d. Melakukan Tindakan Krioterapi selain krioterapi atau meminta tes diagnosa lebih lanjut di pelayanan kesehatan lain. 4) Dicurigai kanker. 5) Pada saat pemeriksaan bimanual, dicurigai adanya massa ovarium (ovarian mass) atau fibroid. 1) Peralatan dan Perlengkapan Krioterapi adalah bertekanan tinggi tindakan dari yang mengalirkan tabung gas ke gas ruang ekspansi/pembekuan pada bagian krioprobe. Unit krioterapi tersebut terdiri dari (lihat Gambar – 11): 82 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 83 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA a) b) c) Regulator dengan penunjuk tekanan dan dudukan Untuk unit krioterapi dirancang untuk terhubung dengan penyemprot gas (cryogun); tabung gas CO2 atau N2 terkompresi. Bahan – bahan yang Selang fleksibel yang menghubungkan regulator dengan dibutuhkan untuk melaksanakan krioterapi hampir sama penyemprot; dengan bahan dan alat yang dibutuhkan untuk memeriksa Penyemprot dengan pegangan dan tombol freeze IVA yaitu: (beku)/ defrost (cair); a) Kapas lidi d) Probe yang terisolasi; dan b) Sarung tangan periksa yang baru atau sarung tangan e) Kriotip metal/besi yang dirancang agar pas pada leher bedah yang telah di DTT rahim dan menutup seluruh daerah sekitar SSK dan c) Spatula baru berbahan kayu daerah yang berpenyakit. d) Larutkan (3–5%) asam asetat (dengan cuka jika dapat diterima) e) Gambar – 11. Peralatan krioterapi dan gasnya Larutan klorin 0.5% untuk dekontaminasi alat dan sarung tangan f) 2) Status klien/ Ibu. Penilaian Klien/ Persiapan untuk Krioterapi Sebelum melakukan krioterapi perlu dilakukan persiapan dan penilaian klien dengan langkah-langkah berikut ini : a) Sebelum yang melakukan akan mengapa dilakukan perlu krioterapi, dengan dilakukan diskusikan ibu/ klien. pengobatan, tindakan Jelaskan apa saja alternatif pengobatan selain krioterapi dan mengapa abstinensi (atau pemakaian kondom) penting setelah menjalani tindakan. Jelaskan langkah-langkah tindakan, suara keras yang mungkin ditimbulkan oleh alat 84 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 85 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA tersebut, ketidak nyamanan yang mungkin dirasakan meja pemeriksaan untuk tindakan dan nyalakan lampu, dan efek samping yang akan dialami setelah tindakan. arahkan ke vagina ibu/klien. e) Pastikan ibu/klien tidak sedang hamil. b) Cuci tangan secara merata dengan menggunakan Pastikan semua peralatan dan bahan yang diperlukan sabun dan air dan keringkan dengan kain bersih atau telah tersedia. Di antaranya spekulum yang telah di diangin-anginkan. DTT, kapas lidi dalam wadah bersih, sebuah wadah periksa yang baru atau sarung tangan bedah yang telah berisi asam asetat/cuka yang telah diencerkan 3–5%, di-DTT3. spatula berbahan kayu dan lampu/senter yang memadai f) (tes lampu/senter untuk memastikan masih bekerja Kemudian pakai sarung tangan Atur peralatan dan bahan pada nampan atau wadah yang telah di-DTT, jika belum dilakukan. dengan baik). Gas harus dibuka pada katup utama 3) tabung dan tekanan minimal harus berada pada 40–70 Tindakan Krioterapi Tindakan krioterapi dilakukan dengan langkah-langkah kg/cm2. Terakhir, timer, jika tersedia, harus diset pada c) posisi nol. sebagai berikut: Masukkan kriotip yang telah di-DTT ke dalam pelindung a) dan kemungkin akan merasakan tekanan. plastik (protective sleeve). Posisikan tabung plastik tepat pada takik/lubangnya di bawah ujung kriotip b) dan 2 d) 2 86 Katakan kepada ibu bahwa spekulum akan dimasukkan Dengan lembut masukkan spekulum sepenuhnya atau kencangkan pada posisinya . sampai terasa ada tahanan lalu perlahan-lahan buka Sebelum membawa ke ruang pemeriksaan/tindakan, bilah/cocor bebek agar leher rahim dapat terlihat. pastikan dia sudah buang air kecil atau pastikan bahwa Sesuaikan spekulum sampai seluruh leher rahim dapat klien telah mengosongkan kandung kemihnya. Minta terlihat. Hal ini mungkin akan sulit bila leher rahim klien membuka pakaian dari pinggang ke bawah ganti berukuran besar, parous, patulous atau sangat anterior dengan memakai sarung. Setelah itu, bantu ibu naik ke atau posterior. Mungkin perlu menggunakan lidi kapas Instruksi ini adalah untuk kriotip merek wallach LL 100. Meskipun prinsip krioterapi sama, instrument dari merek lain mungkin berbeda dalam menyiapkan instrumennya atau memproses setelah digunakan. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 3 Bila tersedia tambahan sarung tangan, gunakan sarung tangan kedua, sehingga bila perlu pengaturan lampu sarung tangan yang luar dan mengatur lampu dengan sarung tangan yang bersih. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 87 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA besih, spatula atau forsep untuk mendorong leher rahim g) ke atas atau ke bawah secara perlahan agar terlihat. c) Kencangkan Gerakkan lampu/senter agar leher rahim dapat terlihat dengan jelas kapas lidi bersih untuk tangan. Jangan Catatan: jika kriotip tidak mau terpasang pada probe dengan benar, periksa apakah ujung pelindung probe telah terpasang dengan benar ke dalam takik/lobangnya pada kriotip. memiliki satu tangan yang bebas bergerak. Gunakan menggunakan probe. tetap berada di tempatnya. Dengan cara ini petugas e) hanya gunakan alat lain untuk mengencangkan kriotip pada Bila leher rahim dapat terlihat seluruhnya, kunci bilah/ cocor bebek spekulum dalam posisi terbuka sehingga d) Pasang kriotip yang terbalut sleeve pada ujung probe. menghilangkan discharge, darah atau mukosa dari cervix. Identifikasi ostium uteri, SSK, serta lokasi dan ukuran lesi. Bila f) h) Tempelkan kriotip pada leher rahim, pastikan ujung tip perlu, oleskan asam asetat sehingga lesi dapat terlihat. telah masuk dalam ostium uteri seperti pada Gambar – Buang kapas lidi tersebut ke dalam wadah anti bocor 12 dan diletakkan secara seimbang pada permukaan atau kantung plastik. leher rahim. Tidak perlu memegang leher rahim dengan Tes alat krioterapi dengan mengarahkan probe ke langitlangit. Tekan tombol “freeze” selama 1 detik kemudian tekan tombol “defrost” selama 1 detik untuk mengeluarkan gas melalui lubang metal tipis. Alat berfungsi dengan baik bila ujung kriotip tenaculum atau forseps. Pastikan dinding vagina lateral tidak bersentuhan dengan kriotip. Ingatkan ibu bahwa mesin/ unit tersebut akan mengeluarkan suara bising selama tindakan. terlihat berembun, Catatan: Beritahu pasien bahwa akan terdengar suara dari unit krioterapi. 88 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 89 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Catatan: Mungkin perlu menggunakan spatula kayu atau alat lain untuk mendorong jaringan yang menonjol diantara bilah/ cocor bebek spekulum. Cara lain, sebelum memasukkan spekulum, pasangkan kondom pada cocor bebek dan potong ujung kondom. Pada saat spekulum dimasukkan dan cocor bebek dibuka, kondom dapat mencegah dinding vagina agar tidak masuk celah di antara bilah/cocor bebek. i) Gunakan teknik „freeze – clear – freeze.“ Setelah 15 detik dilakukan freeze, tekan tombol “defrost” tidak lebih dari 1 detik. Segera tekan tombol “freeze” kembali. Tekan tombol “defrost” setiap 15 detik, lakukan hal yang sama selama 3 menit proses pembekuan. Catatan: Jika memungkinkan, minta asisten memberi aba-aba (contoh, Clear!) setiap 15 detik. Perhatikan saat terbentuk bola es di sekitar kriotip (perhatikan Gambar 5). Gambar – 4 Penempatan kriotip pada leher rahim Gambar – 13 Perubahan leher rahim setelah dilakukan krioterapi Sebelum krioterapi j) Setelah krioterapi Setelah melakukan pembekuan selama 3 menit, kriotip akan menempel pada leher rahim, karena bola es. Jangan menarik kriotip secara paksa. Tunggu sampai 90 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 91 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA mencair (defrost) dan alat terlepas dengan sendirinya k) m) Diakhir tindakan, periksa leher rahim secara hati-hati dari leher rahim (biasanya hanya memakan waktu untuk memastikan apakah telah terbentuk ”bola es” kurang dari 30 detik), jangan dipaksa melepaskan yang putih, keras, benar-benar beku. Jika tidak, ulangi kriotipnya . langkah 8–11 minimal sekali dengan menambahkan tekanan pada leher rahim. Yakinkan bahwa tekanan gas Letakkan alat krio pada tempatnya (pada tempat yang ditampilkan pada pengukur tekanan sudah cukup. penggantungnya) atau baki instrumen yang sudah di- Jika tekanan kurang, minta pasokan ulang gas dan Desinfeksi Tingkat Tinggi (DTT). jadwal ulang tindakan. l) Tunggu 5 menit dan ulangi kembali proses pembekuan menggunakan teknik freeze – clear – freeze. Mungkin n) Setelah tindakan, tutup katup tabung utama. o) Periksa apakah leher rahim apakah terjadi perdarahan. perlu menambah waktu pembekuan sampai 5 menit jika Jika bola es tidak terbentuk di luar tepi probe. Catatan: Selama tindakan krioterapi, tabung menjadi dingin, bagian luar tabung dan selang mungkin mengeluarkan semacam embun. Selain itu, alat penunjuk tekanan akan menunjukkan penurunan tekanan. Semua perubahan tersebut adalah normal. Bila tekananan pada regulator memperlihatkan bahwa tekanan gas di bawah 50 kg/cm2, hentikan tindakan krioterapi. Tunggu sampai tabung gas kembali pada suhu kamar dan tekanan gas naik di 50 kg/cm2. Ada kemungkinan keluar serpihan es dari saluran pengeluaran gas, keadaan ini normal terjadi dan tidak akan mengganggu tindakan krioterapi yang sedang dilakukan. terdapat perdarahan, tekan area perdarahan dengan kapas lidi bersih. Setelah itu buang kapas lidi tersebut pada tempatnya. p) Lepaskan spekulum dan letakkan dalam larutan klorin 0,5% dalam wadah tertutup selama 10 menit untuk desinfeksi, atau apabila petugas terbatas dipisahkan dulu spekulum di wadah yang kering dan tertutup karena bila dibiarkan spekulum terendam dalam larutan klorin dalam waktu lebih 10 menit dapat menimbulkan korosif pada spekulum. 4. Tugas Pasca Krioterapi a) Bersihkan lampu/senter dengan kain/kasa yang telah dibasahi larutan klorin 0,5% untuk menghindari kontaminasi silang antar ibu/klien. 92 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 93 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA b) Celupkan kedua tangan yang masih memakai sarung 5. Konseling Pasca krioterapi tangan ke dalam larutan klorin 0,5%. Lepaskan sarung tangan dengan membalik sisi dalam keluar. Jika sarung tangan dibuang, masukkan ke dalam wadah tahan bocor atau kantung plastik. Jika sarung tangan akan dipakai ulang, dekontaminasi dengan merendam dalam larutan klorin 0,5% selama 10 menit. c) masalah setelah menjalani krioterapi. dia mungkin akan mengalami kram dan mengeluarkan cairan bening (atau sedikit bercampur darah) yang biasanya berlangsung selama 4 sampai 6 minggu. Jika menjadi nyeri, dia harus segera kembali ke klinik untuk memeriksa kemungkinan terjadinya infeksi. Pastikan ibu/perempuan tidak mengalami kram atau Anjurkan ibu agar tidak menyemprotkan air obat flashing sebelum duduk, turun dari meja periksa dan berpakaian. Jika masih terasa sangat kram setelah 5– 10 menit, berikan analgesik oral (acetaminophen atau Beri anjuran mengenai asuhan pasca pengobatan, tanda-tanda peringatan dan jadwal tindak lanjut. f) Catat (douche), menggunakan tampon atau berhubungan seks selama 4 minggu, atau sampai cairan tersebut benar-benar hilang. ibuprofen). e) Beritahu ibu bahwa berbau atau berwarna seperti nanah, atau jika ibu merasa Cuci tangan dengan sabun dan air kemudian keringkan dengan kain yang bersih dan kering, atau dianginkan. d) Sebagian besar perempuan/ibu tidak akan mengalami hasil pengobatan dan jadwal Catatan: Jika ibu tidak dapat menghindari hubungan seksual, sarankan untuk menggunakan kondom saat berhubungan. Berikan 15–20 kondom kepada ibu. kunjungan berikutnya pada status pasien . g) bagaimana keadaannya sebelum mengijinkannya Bersihkan tanda peringatan yang mengharuskan dia untuk kembali ke fasilitas untuk mendapat perawatan, yaitu: pulang. h) Bicarakan mengenai jadwal tindak lanjut dan tanda - Amati ibu/klien, minimal selama 15 menit. Tanyakan unit krioterapi sesuai instruksi dalam Lampiran. a) Demam selama lebih dari 2 hari. b) Nyeri pada abdomen yang amat sangat khususnya jika dibarengi dengan demam. 94 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 95 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA c) Pendarahan selama lebih dari 2 hari yang lebih banyak dari menstruasi terbanyak. d) Discharge vagina (carian berlebihan) Pendarahan disertai gumpalan Buat jadwal tindak lanjut enam bulan kemudian setelah tindakan, dan beri nama pusat pelayanan atau klinik yang harus didatangi oleh ibu. Jika mungkin, informasi ini harus diberikan secara tertulis. Terakhir, si ibu harus diberi kesempatan untuk bertanya jika ada pertanyaan. e. Tindak Lanjut Setelah Krioterapi Tabel 5. Penatalaksaan Efek Samping EFEK SAMPING Kram Bercak/menstruasi ringan PENATALAKSANAAN Beritahu pasien sebelum tindakan bahwa dia Beritahu pasien bahwa ia akan mengalami keluhan keluar cairan dari vagina/discharge selama sekitar 4 minggu Beritahu pasien bahwa akan terjadi perubahan warna discharge dari merah muda menjadi bening atau agak kekuningan Beritahu klien untuk kembali jika discharge berubah menjadi bau tak sedap, gatal atau berwarna seperti nanah (dan obati sesuai panduan standard IMS) Anjurkan agar tidak berhubungan badan selama empat minggu Jika tidak mampu menghindari hubungan seksual (abstain), anjurkan untuk memakai kondom minimal selama 4 minggu Beritahu pasien bahwa dia akan mengalami pendarahan atau bercak selama satu atau dua minggu Beritahu pasien agar kembali untuk dievaluasi jika terjadi pendarahan berat akan mengalami kram pada saat tindakan dan setelahnya Ibu/klien harus kembali untuk melakukan tes ulang IVA dalam Kurangi kram dengan menekan ringan pada enam bulan. Pada kunjungan ini, setelah memperoleh riwayat leher rahim dengan menggunakan krioterapi masalah, tes IVA harus dilakukan dan segala macam abnormalitas probe dicatat. Karena SSK mungkin tidak dapat dilihat, leher rahim harus jika sangat kram berikan paracetamol atau diperiksa aspirin kesembuhannya dan apakan masih terdapat lesi. Kriteria pengobatan secara seksama untuk menilai seberapa jauh atau rujukan pada kunjungan ini dapat dilihat pada daftar dalam tabel berikut ini: 96 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 97 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Tabel 6. Status Pengobatan dan Tindakan yang Dianjurkan KLASIFIKASI IVA Tes IVA Negatif PENJELASAN 8. Bidan dan dokter umum harus merujuk klien yang mengalami TINDAKAN YANG DIANJURKAN kondisi-kondisi di bawah ini ke tingkat fasilitas perawatan yang SSK terlihat Ulangi tes IVA setelah lebih tinggi: Tidak ada lesi 5 tahun a. acetowhite Lesi acetowhite lebih dari 75% dari permukaan leher rahim, lesi acetowhite meluas sampai dinding vagina atau lebih dari 2 mm a Tidak dapat hilang Tes IVA positif , tetapi Obati kembali dengan (Persistent) lesi < 75% dari krioterapi tepi luar probe kriotherapi b. permukaan leher rahim Progressed Rujukan Lesi acetowhite positif, tetapi klien meminta pengobatan lain selain kriotherapi atau meminta tes diagnosa lain Tes IVA positif dengan Rujuk ke pusat kanker lesi lebih besar dari atau fasilitas terdekat waktu diobati atau yang menawarkan sekarang menutupi diagnosis dan lebih dari 75% pengobatan c. Dicurigai kanker d. Kondisi ginekologis lain (misalnya massa ovarium, miom, polyp) Dokter umum yang terlatih, mengkaji lesi berukuran besar dan jika dicurigai kanker, segera rujuk kepada dokter spesialis obgin. Selanjutnya dokter obgin yang akan melakukan pemeriksaan dan permukaan leher rahim Rujukan ke Pusat Lesi yang persistent dan Bicarakan kembali kesehatan lain butuh pengobatan tentang keunggulan dengan krioterapi, tetapi dan kekurangan ibu/klien meminta semua metode rujukan untuk metode pengobatan; rujuk ke pengobatan yang fasilitas terdekat yang berbeda menawarkan terapi lanjutan seperti LEEP, konisasi, histerektomi, atau perawatan paliatif sesuai indikasi. pengobatan yang sesuai pilihan 98 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 99 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Bagan 5. Algoritma Rujukan Kanker Leher rahim IV. MANAJEMEN PENGENDALIAN KANKER PAYUDARA DAN KANKER LEHER RAHIM A. PERSIAPAN 1. ANALISA KEBUTUHAN PEMERIKSAAN Penghitungan kebutuhan sumber daya, target cakupan, dan penyiapan lapangan dilakukan dengan menggunakan data-data yang ada di puskesmas, dan rumah sakit rujukan. Data-data yang dibutuhkan adalah sebagai berikut : a. Data demografi (khususnya perempuan berusia 30 - 50 tahun) dan data sosial budaya b. Data dasar berupa data kasus kanker payudara dan kanker leher rahim yang bersumber rumah sakit kabupaten, puskesmas dan sarana pelayanan kesehatan yang ada di wilayah kerja Puskesmas tersebut selama kurun waktu 3 tahun terakhir. c. Data sumber daya (sarana, prasarana, SDM, dana) di tingkat Puskesmas dan Rumah Sakit Kabupaten/Kota dan sarana pelayanan kesehatan yang lain. d. Data lembaga, yayasan, atau organisasi profesi maupun masyarakat yang ada di wilayah setempat yang berperan serta dalam upaya pengendalian penyakit kanker. 1) Perkiraan target sasaran Perhitungan merencanakan target sumber sasaran daya yang dibutuhkan diperlukan untuk oleh puskesmas dan strategi teknis yang harus dilakukan untuk 100 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 101 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA mencapai target tersebut. Target adalah persentase dari Bagan 6. jumlah populasi perempuan yang seharusnya menerima Bulanan* Metode Perhitungan Target Angka Cakupan Penapisan A. Dari data dari Kantor kecamatan, sensus atau survey populasi masyarakat pelayanan penapisan dalam kurun waktu yang ditentukan. Populasi sasaran yang akan ditapis adalah perempuan berusia 30 – 50 tahun. Sehingga jumlah target cakupan A. Perkirakan jumlah penduduk pada lokasi yang dipilih B. Bila tidak diketahui, perkirakan berdasarkan proporsi BPS (46,69% penduduk, SUPAS 2005) dihitung berdasarkan data demografi jumlah perempuan yang berusia 30 – 50 tahun. Sesuai dengan rekomendasi WHO, bahwa keberhasilan B. Perkirakan jumlah perempuan C. kegiatan penapisan untuk mencegah kanker akan terjadi bila Perkirakan jumlah sasaran yaitu perempuan berusia 30 – 50 tahun D. Kalikan C dengan 80% untuk target 5 tahun penapisan dapat mencakup minimal 80% dari populasi yang berisiko, yang berarti 80 % dari populasi perempuan berusia D. 30 – 50 tahun. Bagan 6 di bawah ini, memberikan gambaran cara menghitung target cakupan yang harus dilakukan perbulan. C. Bila tidak diketahui, gunakan proporsi BPS (SUPAS 2005, SPAN 2005 ) E. Tentukan jumlah target penapisan dalam yaitu 80% dari sasaran yang dicapai dalam 5 tahun Tentukan jumlah target penapisan tiap tahun dan berapa banyak yang harus dilakukan tiap bulan. E. Bagi D dengan jumlah tahun yang diproyeksikan untuk program. Lalu dibagi dengan 12 untuk target bulanan Catatan : *Metode ini mengasumsikan tidak ada perempuan yang telah ditapis di populasi target (Sumber: diadaptasikan dari CHIP 2004a, ACCP). Untuk memberikan ilustrasi cara memperkirakan target penapisan bulanan dengan target cakupan penapisan 80% populasi perempuan usia 30 – 50 tahun, selama periode 5 tahun, pada Puskesmas A yang mempunyai jumlah penduduk 250.000, melalui tahap-tahap sebagai berikut: 102 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 103 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA a) Identifikasi besaran populasi di daerah tersebut (misalnya Dari ilustrasi di atas, dapat dikatakan bahwa beban tiap dari data sensus). bulan dari Puskesmas A untuk melakukan kegiatan adalah Contoh : Data sensus melaporkan ada 250.000 penduduk di 473 pemeriksaan. daerah tsb. b) Hitung jumlah perempuan di daerah tsb. 2) Perkiraan kebutuhan pelayanan pengobatan Contoh : Berdasarkan hasil Supas 2005, persentase jumlah Perhitungan kebutuhan pengobatan melalui estimasi perempuan 49% dari penduduk adalah perempuan. Jumlah jumlah hasil penapisan yang positif. Perhitungan dilakukan perempuan di wilayah Puskesmas A diperkirakan 122.500 dengan cara sebagai berikut : perempuan (49% dari 250.000). c) Berdasarkan penelitian Dr. Laila N, & Dr. Dwiyana O, Perkirakan jumlah sasaran : perempuan pada kelompok usia tahun 2006, estimasi lesi prakanker yang ditemukan dengan yang akan tapis. metode IVA sebesar 5-10 dari 100 perempuan. Dari jumlah Contoh : Data Supas 2005, perempuan usia 30 – 50 tahun yang 29% dari jumlah perempuan. Jumlah sasaran penapisan tersebut membutuhkan Puskesmas A sebanyak 35.525 (29% dari 122.500). d) positif hanya pengobatan 80-85% krioterapi - nya (ACCP yang 2004). Berdasarkan estimasi insidens kanker leher rahim dari WHO Hitung jumlah target perempuan yang akan ditapis. (16 per 100.000 perempuan), dapat diperkirakan jumlah Contoh : Target penapisan 80% sasaran, yaitu sebanyak kanker leher rahim yang akan ditemukan (Globocan, 2002). 28.420 perempuan (80% dari 35.525). e) Hitung jumlah target perempuan yang akan ditapis tiap Tabel 7. Contoh Estimasi Hasil Penapisan Kanker Leher Rahim bulan. Contoh : 28.420 perempuan yang akan ditapis dalam 5 Kategori Klien Estimasi Target tahun, dalam 1 (satu) tahun Puskesmas harus menapis Jumlah sebanyak 5.684 perempuan tiap tahun dan 680 perempuan hasil penapisan positif yang ditapis dikali rasio jumlah tes per bulan (5.684 dibagi dalam 12 bulan). membutuhkan follow-up perempuan dengan Jumlah perempuan yang telah penapisan positif (5 – 10 dari 100 perempuan yang ditapis) 104 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 105 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Jumlah perempuan dengan hasil penapisan positif yang membutuhkan pengobatan dengan krioterapi Jumlah perempuan dengan kanker leher rahim yang membutuhkan rujukan untuk pengobatan kanker. Jumlah perempuan dengan kanker payudara yang membutuhkan rujukan untuk pengobatan kanker. 80-85% perempuan dengan lesi prakanker akan membutuhkan pengobatan krioterapi 16 per 100.000 dari perempuan yang ditapis 3) 26 per 100.000 dari perempuan yang ditapis seluruh berkualitas dan pengobatannya. Banyak Hasil IVA positif sebesar 5-10/100 x 5.684 = 280 - 570 Yang membutuhkan krioterapi adalah 80 - 85% x 280 - perempuan di berbagai negara terutama di daerah pedesaan yang sulit yang 570 perempuan = 224 - 485 orang. 106 perempuan untuk mencapai akses penapisan kanker yang mencapai tempat pelayanan kesehatan orang. d) Pemetaan klien Tujuan utama dari pelayanan adalah mempermudah perempuan: c) payudara sebesar 26/100.000 x 5.684 = 1,4 atau sekitar seluruh Contoh perhitungan perkiraan hasil penapisan dari 8.160 b) Yang membutuhkan rujukan untuk pengobatan kanker 1 – 2 perempuan Sumber : ACCP,2004 a) e) jauh dari tempat tinggalnya, dikarenakan jarak biaya transportasi, tanggungjawabnya akan keluarga atau pekerjaan yang tidak bisa ditinggal, dan lainnya. Oleh karena itu dibutuhkan strategi yang dapat mengurangi kunjungan perempuan ke klinik dan jaminan untuk mendapatkan pelayanan yang mereka butuhkan, dan meningkatkan follow-up. Kader kesehatan mempunyai peran penting dalam Yang membutuhkan rujukan untuk tindak lanjut lesi pra melakukan kunjungan rumah untuk memotivasi klien agar kanker bersedia 15 - 20% x 280 - 570 perempuan = 42 - 114 mengikuti program penapisan hingga tindak orang lanjutnya. Kader juga dapat membantu dalam membuat Yang membutuhkan rujukan untuk pengobatan kanker pemetaan klien. Peta ini dibutuhkan untuk mengetahui lokasi leher rahim sebesar 16/100.000 x 5.684 = 0,9 atau keberadaan klien terutama di daerah pedesaan serta jarak sekitar 1 perempuan yang harus mereka tempuh untuk menerima pelayanan. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 107 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Gambar 13 : Contoh peta daerah untuk pemetaan klien Perhitungan kebutuhan 1 (satu) tahun bahan dan alat disesuaikan dengan jumlah perempuan yang akan ditapis dan yang membutuhkan pengobatan krioterapi sesuai estimasi di atas. Mengikuti contoh perhitungan di atas, kebutuhan bahan untuk pemeriksaan dan pengobatan IVA: 1) Bahan pemeriksaan IVA: a) Kebutuhan asam asetat: 100 ml asam asetat 3 – 5% dapat digunakan untuk memeriksa lebih kurang 25-50 perempuan. Untuk memeriksa 5.684 perempuan dibutuhkan 5.684/25 x 100 ml = 50 x 100 ml = 11.400 – 22.800 ml atau 11 – 22 liter asam asetat. b) Kebutuhan kapas lidi untuk mengaplikasikan asam asetat: satu klien membutuhkan kapas lidi sekitar 4 – 5 batang. Untuk memeriksa 5.684 perempuan dibutuhkan 2. ANALISA KEBUTUHAN BAHAN DAN ALAT Setelah diketahui perkiraan jumlah lidi 5.684 x 4 – 5 batang = 22.800 – 28.500 batang pemeriksaan dan pengobatan yang akan dilakukan dalam satu tahun pada puskesmas atau kabupaten tersebut, perencanaan akan kebutuhan alat dan c) Kebutuhan kapas kesehatan: untuk kapas lidi, 100 gram kapas kesehatan dapat digunakan untuk 500 lidi untuk 22.800 sampai 28.500 batang lidi dibutuhkan kapas bahan yang diperlukan selama setahun sampai dengan lima tahun kesehatan sebanyak 22.000 – 28.800/500 x 100 gram = dapat dihitung dengan cara seperti di bawah ini : 4.600 – 5.700 gram atau 6.5 sampai 8.5 kilogram kapas a. Perhitungan Kebutuhan Bahan Pemeriksaan IVA dan kesehatan. Pengobatan Krioterapi 108 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 109 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA d) Kebutuhan sarung tangan: satu klien membutuhkan 2 – 4 buah sarung tangan. Untuk memeriksa 1) Penyebarluasan edukasi untuk perempuan dibutuhkan sarung tangan 5.684 x 2 – 4 a) Insentif bagi kader kesehatan (bila memungkinkan) batang = 11.400 – 22.800 buah. Dalam satu kotak b) Biaya pencetakan bahan-bahan promosi/penyuluhan sarung tangan sekali pakai terdapat 100 buah, berarti c) Biaya pemakaian media yang tersedia di daerah seperti radio dll d) Biaya transport untuk mengunjungi masyarakat. Bahan pengobatan krioterapi: 2) Pelatihan : Bahan krioterapi hanya membutuhkan gas CO2 atau N2 Pelatihan untuk petugas kesehatan dilaksanakan di non medik (industrial) tergantung ketersediaan yang ada di kabupaten. daerah. Dalam 1 tabung berisi 40 liter, dapat dipakai untuk dalam satu tahun diperkirakan 32 - 68 orang Penghitungan Pembiayaan a) Honor untuk pelatih b) Biaya transport untuk pelatih dan peserta c) Kebutuhan fisik untuk pelatihan : (1) pelayanan, dilakukan pelayanan penapisan. 1-2 tabung besar. cakupan puskesmas memotivasi klien agar mau datang untuk mendapatkan CO2 atau N2 non medik (industrial) dalam satu tahun sekitar memperkirakan untuk untuk menyebarkan informasi kepada masyarakat serta akan membutuhkan terapi. Untuk memperkirakan kebutuhan gas Setelah Sedangkan pelatihan kepada kader kesehatan yang akan membantu 40 klien. Sesuai dengan perhitungan kebutuhan terapi, b. dan menggerakkan masyarakat : 5.684 dibutuhkan 114 sampai 228 kotak sarung tangan. 2) informasi strategi Sewa ruangan bila dilakukan di luar gedung Puskesmas pencapaian target/ cakupan, kebutuhan bahan dan alat habis (2) pakai, perlu diperkirakan juga biaya operasional di setiap jenjang d) Bahan presentasi (proyektor, layar, kertas, dsb.) Dukungan administratif. wilayah/tingkat pelaksaan kegiatan. 3) Hal-hal yang perlu diperhatikan untuk menghitung biaya yang dibutuhkan seperti: 110 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pelayanan Penapisan : a) Biaya bahan habis pakai untuk puskesmas guna pelaksanaan penapisan Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 111 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA b) Biaya ATK dan penggadaan. tokoh masyarakat yang membentuk opini para perempuan, dan c) Biaya perjalanan petugas untuk pelayanan di luar keluarganya serta pihak-pihak lain yang berperan. Upaya gedung. d) e) penyebaran informasi dilakukan dengan dengan Penyimpanan dan pendistribusian peralatan dan bahan mengembangkan strategi KIE yang efektif dan menyediakan serta di pusat kesehatan. mengembangkan Perbaikan dan pemeliharaan alat untuk diagnosis dan pendekatan sosial budaya yang tepat. terapi. pesan-pesan yang informatif dengan cara Strategi KIE harus disesuaikan dengan kebudayaan yang berlaku di masyarakat. Strateginya adalah: 4) Pencatatan, Pemantauan dan Penilaian : a) b) a. d) 3. masyarakat : perorangan atau kelompok untuk Kertas, fotokopi dan bahan ATK lainnya dalam kegiatan menginformasikan masarakat yang berada di rumah maupun pencatatan, pemantauan dan penilaian. lingkungan masyarakat Komputer dan software sistem informasi dalam kegiatan b. Biaya pertemuan (ruangan, konsumsi, transport) secara Berbasis fasilitas : perorangan dan kelompok untuk mengiformasikan pasien yang datang ke fasilitas kesehatan monitoring dan pelaporan. c) Berbasis c. Berbasis media : menggunakan media seperti televisi, radio, regular dengan supervisor area untuk mendiskusikan media cetak untuk menyampaikan pesan ke masyarakat luas permasalahan, hasil cakupan dan lain-lain. Selanjutnya untuk persiapan masyarakat perlu dilakukan Biaya transportasi supervisor membuat kunjungan pada advokasi dan sosialisasi, bina suasana, penggerakan masyarakat, pusat pelayanan. dan menjalin kemitraan dengan LP/LS/LSM. PERSIAPAN LAPANGAN Sebelum perempuan dan keluarganya bersedia dan mendukung a. Advokasi & Sosialisasi Advokasi ditujukan kepada para pengambil keputusan atau program kegiatan penapisan mereka harus mengerti apa perlunya orang/ institusi yang berpengaruh seperti gubernur/ bupati, dan apa pentingnya deteksi dini ini bagi mereka. Untuk itu dibutuhkan camat, kepala desa, ketua tim penggerak PKK, Dharma Wanita, penyebaran informasi dan edukasi kepada semua pihak baik kepada LSM, dan lain-lain. perempuan tersebut, keluarga yang akan mendukung keputusan, dan 112 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 113 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Tujuannya adalah agar para pengambil keputusan atau 3) pimpinan memberikan dukungan baik dana maupun moril guna disempurnakan. peningkatan kegiatan. Advokasi dilakukan oleh kepala dinas 4) Langkah-langkah kegiatan : b. Membuat format penilaian dan memilih hasil kegiatan bersama-sama dengan LP dan LS. kesehatan beserta jajarannya. 5) 1) Tentukan sasaran yang akan diadvokasi 2) Siapkan informasi berdasarkan baseline data 3) Tentukan kesempatan Menetapkan metode dan teknik yang telah diujicoba dan dimana dan kapan c. Menyusun laporan serta menyajikan dalam bentuk tertulis. Penggerakan Masyarakat (Empowerment) Strategi melakukan ini ditujukan kepada sasaran primer yaitu advokasi wanita/perempuan usia subur (W US), dan perempuan yang 4) Simpulkan dan sepakati hasil dari advokasi tersebut berisiko. 5) Tindak lanjut hasil kesepakatan tersebut pengetahuan, 6) Beri informasi umpan balik melaksanakan pengendalian kanker payudara dan kanker leher Tujuannya agar kesadaran, kelompok maupun sasaran meningkat kemampuannya dalam rahim. Bina Suasana (Social Support) Langkah-langkah kegiatan : Strategi ini ditujukan kepada kelompok sasaran sekunder 1) seperti toma, keluarga, PKK, organisasi perempuan keagamaan, dan lain-lain. Tujuannya agar kelompok ini kesehatan tentang kanker payudara dan kanker leher rahim, dapat panapisan dan pengobatannya, untuk dipakai sebagai dasar mengembangkan atau menciptakan suasana yang mendukung peningkatan pengendalian kanker payudara dan kanker leher penyebaran informasi dan edukasi bagi calon klien. 2) rahim. Mengadakan pertemuan dengan kelompok ibu-ibu/keluarga atau kunjungan rumah yang dapat dilakukan oleh tenaga Langkah-langkah kegiatan : kesehatan dan kader.. 1) Mengkaji dan menetapkan sasaran secara rinci dan tepat 2) Menganalisis dan mendesain metode dan teknik kegiatan dukungan Dimulai dengan pemberian pelatihan/pembekalan kader suasana seperti pelatihan, sosialisasi, 3) Mengembangkan pesan-pesan kesehatan khususnya mengenai pengendalian kanker payudara dan kanker leher rahim yang sesuai dengan kondisi setempat penyebarluasan informasi, kampanye, dll 114 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 115 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA 4) Mendekatkan pelayanan kesehatan fasilitas 5) deteksi dini dengan yang menyediakan biaya pelayanan yang Yakinkan mitra bahwa mereka adalah orang yang turut menentukan keberhasilan dalam meningkatkan kesehatan terjangkau masyarakat Memberikan pelayanan deteksi dini yang bersifat ramah dan payudara dan kanker leher rahim. memuaskan klien serta lengkap informasi d. 3) tidak mungkin bekerja sendiri tetapi pengendalian kanker Cari waktu yang tepat untuk melakukan komunikasi 5) Ajak mereka sebagai mitra kerja dengan jalan menetapkan perencanaan kegiatan dalam menanggulangi permasalahan perlu bekerjasama dengan berbagai pihak yang terkait seperti lintas dalam 4) Kemitraan dengan LP, LS, dan kelompok potensial setempat Petugas khususnya yang ada 6) Beri mitra tugas dan tanggung jawab yang jelas tentang program, lintas sektor serta kelompok potensial setempat seperti peranan mereka dalam upaya peningkatan pengendalian tokoh agama, tokoh masyarakat, kader, organisasi perempuan kanker payudara dan kanker leher rahim yang ada di keagamaan, PKK, dan lain-lain. Tiga prinsip dasar kemitraan wilayahnya yang harus diperhatikan adalah (1) kesetaraan, yaitu kesediaan 7) Ajak mereka untuk melihat atau menilai hasil kerja mereka berada dalam kedudukan yang sederajat, (2) keterbukaan, yaitu dan adanya kejujuran dalam setia langkah menjalin kemitraan, (3) menumbuhkan semangat kerja mereka selanjutnya. beri tanggapan atau umpan balik yang bisa saling menguntungkan, yaitu jalinan kemitraan yang dibuat hendaknya saling menguntungkan kedua belah pihak. Langkah-langkah kegiatan : 1) Membina hubungan baik, professional dan mau bekerja demi peningkatan kesehatan masyarakat khususnya dalam pengendalian kanker payudara dan kanker leher rahim. 2) Mampu menyampaikan pesan-pesan kesehatan dengan baik, jelas serta sesuai budaya atau norma yang berlaku, sehingga petugas mendapat dukungan dari mitra B. PELAKSANAAN PENAPISAN Agar penapisan dapat dilaksanakan dengan baik dan mencapai tujuan yang diinginkan, dilakukan dengan langkah-langkah sebagai berikut : 1. Persiapan tempat, bahan, peralatan, SDM, dan penentuan waktu pelaksanaan 2. Penetapan jumlah target per hari dan wilayahnya 3. Penginformasian kegiatan kepada masyarakat melalui bidan desa, kader kesehatan, dan perangkat desa. 116 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 117 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA 4. Penetapan teknis pelaksanaan : kabupaten/kota. Kasus yang tidak dapat ditangani di rumah sakit kabupaten/kota, dapat dirujuk ke rumah sakit propinsi yang ditunjuk. a. Pendaftaran dengan pembagian nomor urut b. Pembuatan kartu status c. Pemanggilan klien dan suaminya d. Pemberian konseling dan informed consent Rumah sakit rujukan harus memberikan umpan balik kepada rumah sakit atau puskesmas asal. (meminta kesediaan klien dan suaminya untuk dilakukan tindakan). e. f. g. Penemuan dan tatalaksana penyakit kanker merupakan sub Pemeriksaan payudara dengan cara CBE oleh bidan dengan sistem pengendalian penyakit kanker secara umum, output kegiatan dikonfirmasi oleh dokter puskesmas bila ditemukan benjolan. diharapkan dapat menurunkan angka kesakitan dan kematian melalui Pelaksanaan IVA oleh Bidan dengan dikonfirmasi oleh kegiatan deteksi dini, penapisan, diagnosis, terapi dan perawatan dokter puskesmas. paliatif. Pelaksanaan Krioterapi oleh dokter/bidan puskesmas untuk i. j. Kegiatan ini akan berdaya guna apabila ditunjang oleh sumber daya yang memadai serta mekanisme kegiatan dilakukan sesuai perencanaan. IVA positif. h. D. MONITORING DAN EVALUASI Penjelasan rencana tindak lanjut/follow-up baik pada kasus Untuk mengukur sampai seberapa jauh sumber daya tersedia positif maupun negatif. (lihat Bagan 3 untuk kanker leher serta tahapan pelaksanaan rahim, dan Bagan 4 untuk kanker payudara) penunjang, yaitu monitoring dan evaluasi. Pencatatan dan pelaporan pada form yang telah tersedia. Pendataan dan dilakukan, diperlukan pencatatan klien yang telah kegiatan dilakukan (lihat bab V) pemeriksaan merupakan salah Pemulangan klien. dipisahkan dari kegiatan monitoring dan evaluasi. Data lengkap satu proses yang tidak dapat setiap klien harus dicatat pada status pasien (contoh formulir dapat C. SISTEM RUJUKAN dilihat dalam Formulir A) dengan tujuan agar terdapat catatan Apabila pada pemeriksaan di puskesmas ditemukan benjolan mengenai pelayanan dan rujukan. Bila klien bertemu dengan seorang pada payudara, lesi pra kanker yang tidak dapat ditangani di spesialis untuk histopatologi, data-data tersebut dapat dicatat dalam Puskesmas, Formulir Histopathology (Formulir B). 118 dan kanker leher rahim, klien dirujuk ke RS Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 119 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Monitoring yang dilakukan sewaktu-waktu bertujuan untuk INPUT PROSES OUTPUT OUTCOME mengetahui kemajuan program dan kualiti pelayanan. Monitoring program dilakukan secara berjenjang baik melalui pertemuan bulanan yang diadakan oleh puskesmas atau peninjauan lapangan oleh Kepala Puskesmas juga dilakukan oleh Dinas Kesehatan Kabupaten/Kota dan Propinsi secara berjenjang. Monitoring kualiti pelayanan secara teknis medis juga dilakukan secara berjenjang oleh dokter puskesmas yang terlatih, dokter sepesialis Obstetry dan SDM Kesehatan Sarana & Prasarana Sumber Daya - Peralatan - Dana - Metode Deteksi Dini Penapisan Diagnosa Perawatan Paliatif Menurunnya angka kesakitan dan kecacatan Menurunnya angka kematian Meningkat-nya kualitas hidup Meningkatnya derajat kesehatan masyarakat ginekologi, juga dokter spesialis bedah di RS Kabupaten/Kota dan Propinsi. Hasil temuan kegiatan monitoring tersebut ditindak lanjuti dengan melakukan koreksi secepatnya terhadap kegiatan yang dianggap tidak sesuai dengan perencanaan sebelumnya, baik kegiatan yang berada dalam indikator input, indikator proses, maupun indikator output. Sedangkan evaluasi dapat dilakukan sebelum atau sesudah kegiatan dilaksanakan. Evaluasi dilaksanakan sebelum kegiatan bertujuan untuk melihat hasil yang telah dicapai pada tahun sebelumnya dan digunakan sebagai dasar perencanaan tahun berikutnya. Sedangkan evaluasi dilakukan pada akhir kegiatan bertujuan untuk E. PENGORGANISASIAN 1. Pusat Depkes mempunyai tugas: a. Penyiapan kebijakan pengendalian kanker b. Advokasi dan sosialisasi tingkat pusat c. TOT manajemen pengendalian kanker d. TOT deteksi dini kanker payudara dan kanker leher rahim e. Pengaturan, bimbingan, dan pengawasan program f. Dan lain-lain sesuai peraturan perundang-undangan yang berlaku membandingkan antara perencanaan awal dengan hasil yang didapat pada akhir kegiatan. Untuk lebih jelasnya dapat dilihat pada diagram berikut : 2. Dinas Kesehatan a. Dinas Kesehatan Provinsi Mempunyai tugas : 120 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 121 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Sebelum Pelatihan Provider Deteksi Dini 3) Assessment/penilaian 1) Sosialisasi dan advokasi dengan LS, LP. data 2) Pertemuan koordinasi/persiapan di propinsi. Provinsi). 3) Membentuk jejaring pengendaian kanker. 4) Membentuk tim pelatih provinsi. Provinsi, 5) Pertemuan tim pelatih provinsi untuk persiapan PKM. Pelatihan Provider: menunjuk dokter umum pelatihan. dan bidan PKM 6) Assessment/penilaian: sarana-prasarana, 4) SDM, demografi sarana-prasarana, SDM, (bersama Dinas Kesehatan Pertemuan Tim Pelatih Provinsi, Dinas Kesehatan Dinas Kesehatan Kabupaten, Kepala Setelah Pelatihan data demografi di kabupaten/kota. 1) Menerima laporan skrining dari Puskesmas, RS Kabupaten sebagai rujukan. Setelah Pelatihan 1) Menerima data laporan skrining yang telah 2) Memfasilitasi pelatihan kader di Puskesmas. 3) Bintek oleh Petugas Kabupaten dan RS Kab dilaksanakan di kabupaten. 2) Mengolah dan menganalisa (Obsgyn & dokter bedah). data skrining dan 4) mengirimkan laporan ke pusat. 3) Bimbingan teknis. 4) Monitoring dan evaluasi kegiatan. pusat. 5) 3. b. Dinas Kesehatan Kabupaten/ Kota Mempunyai tugas : Sebelum Pelatihan Provider Deteksi Dini 122 1) Sosialisasi dan advokasi. 2) Rapat koordinasi/ persiapan. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Mengolah data dan melaporkan ke propinsi dan Melaksanakan pertemuan evaluasi. Rumah Sakit a. Menyediakan dan mempersiapkan petugas pelatih b. Menerima rujukan c. Menegakkan diagnosis d. Memberikan umpan balik e. Memberikan pengobatan Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 123 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA f. Apabila tidak mampu menangani pasien, merujuk ke RS F. NSPK Pelatihan Kanker Payudara dan Kanker Leher Rahim Norma Standart Prosedur Kriteria (NSPK) adalah suatu yang mempunyai fasilitas pelayanan kanker payudara g. dan kanker leher rahim langkah prosedur yang harus dilaksanakan saat melakukan pelatihan Menyelenggarakan registrasi kanker berbasis rumah maupun saat implementasi program prosedur deteksi dini kanker sakit, selanjutnya dilaporkan ke dinas kesehatan payudara dan leher rahim di pelayanan kesehatan agar tercapai kabupaten/kota kualitas kompetensi petugas pelaksana. Saat ini kasus kanker payudara dan kanker leher rahim 4. Puskesmas cenderung semakin meningkat, sehingga sangat diperlukan upaya a. Sosialisasi dan advokasi deteksi dini agar dapat ditemukan dalam stadium awal atau b. Rapat koordinasi di puskesmas prekanker leher rahim. Apabila memungkinkan langsung diberikan c. Pelatihan kader tindak lanjut berupa penatalaksanaan pada factor risiko atau pre d. Penyuluhan oleh petugas puskesmas di kecamatan kanker. e. Skrining kanker payudara dan kanker leher rahim (di Salah satu upaya menindaklanjuti permasalahan dengan dalam dan luar gedung) semakin meningkatnya kasus tersebut di atas, pemerintah yang f. Pengumpulan dan pelaporan data ke kabupaten dalam g. Mengikuti pertemuan evaluasi peningkatan sumber daya manusia baik dari segi kuantitas maupun hal ini Kementerian Kesehatan memfasilitasi dalam kualitas melalui suatu pelatihan teknis yang menekankan pada pengetahuan serta keterampilan. Pelatihan yang dilaksanakan, yakni pelatihan yang terakreditasi bagi pelatih (training of trainer =TOT) dan provider. 1.1 Pelatihan untuk tim pelatih (TOT Tim Pelatih) Pelatih untuk TOT terdiri dari: - Himpunan Onkologi Ginekologi Indonesia (HOGI) - Perhimpunan Obstetri Ginekologi Indonesia (POGI) 124 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 125 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA - Perhimpunan Ahli Bedah Onkologi Indonesia (PERABOI) Peserta TOT merupakan satu tim yang terdiri dari: - dokter obsgin onkolog/obsgin sosial - dokter obsgin umum - dokter bedah onkolog - dokter bedah umum - dokter umum TOT dilaksanakan selama 7 hari, dengan tahapan sebagai berikut : - praktik mengajar sesuai kompetensinya, - ketrampilan konseling, - deteksi dini kanker payudara dan kanker leher rahim pada model panthom payudara dan panggul/pelvis, - berlatih menginterprestasikan pemeriksaan IVA menggunakan flash card, atlas IVA interaktive, - krioterapi pada model sesuai langkah-langkah penuntun belajar/ceklist. Sebelum memulai pelatihan, peserta mengikuti BLC (Building Praktik di klinik dengan memberikan pelayanan deteksi dini Learning Comimitmen) untuk membangun komitmen belajar selama 3 (tiga) hari. Setiap peserta memeriksa CBE dan IVA yang efektif. terhadap minimal 6 klien dan melakukan krioterapi. Materi teori di kelas disampaikan dalam 2 hari, tentang : Kemajuan penguasaan pengetahuan dan keterampilan, diukur - Kebijakan Kemenkes/Program pengendalian Kanker menggunakan pre test, penilaian image/citra tengah pelatihan - HPV, patofisiologi Kanker Leher Rahim gambar - Konseling tentang kanker payudara dan leher rahim krioterapi sesuai cek lis, serta post test pada model maupun - Deteksi dini kanker payudara klien. - Deteksi dini kanker leher rahim - Pencegahan infeksi - Pengobatan dan tindak lanjut - Kanker lain pada perempuan - Sistem Pencatatan dan Pelaporan - Teknik melatih - Rencana tindak lanjut IVA, keterampilan pemeriksaan payudara IVA Kompetensi peserta adalah : 1. Dokter Spesialis obgin onkolog mampu: a. Sebagai pelatih Provinsi di wilayah kerjanya b. Membina obgin umum, dokter umum, dan bidan dalam melakukan deteksi dini dan tatalaksana kanker leher rahim c. Melakukan supervisi teknis dan menerima rujukan dari dokter obgin umum. Praktek di kelas selama 2 hari meliputi : 126 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 127 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA 2. Dokter Spesialis obsgin umum mampu: 5. Dokter umum mampu: a. Sebagai pelatih Provinsi di wilayah kerjanya b. Membina dokter umum dan bidan dalam a. Sebagai pelatih Provinsi di wilayah kerjanya melakukan b. Membina tenaga bidan/perawat deteksi dini dan tatalaksana kanker leher rahim c. Melakukan supervisi teknis dan menerima rujukan dari c. Melakukan supervisi teknis dan menerima rujukan dari bidan di wilayah kerjanya d. Melakukan rujukan kepada obgin umum dan bedah dokter umum dan bidan/perawat di wilayah kerjanya d. Melakukan rujukan kepada obgin onkolog pada kasuskasus yang tidak dapat ditangani di umum pada kasus-kasus yang tidak dapat ditangani di tingkat tingkat Puskesmas Kabupaten/Kota e. Melakukan e. Melakukan pengobatan dengan krioterapi penatalaksanaan lesi pra-kanker leher rahim dengan Krioterapi 3. Dokter Spesialis Bedah Onkolog mampu: f. a. Sebagai pelatih Provinsi di wilayah kerjanya Melakukan penapisan kanker leher rahim dengan metode IVA b. Membina dokter bedah, dokter umum, dan bidan di g. Mengajarkan SADARI (perikSA payuDAra sendiRI) wilayah kerjanya kepada c. Melakukan supervisi teknis dan menerima rujukan dari klien dan payudara dokter bedah umum dengan melakukan tehnik CBE penapisan kanker (Clinical Breast Examination) 4. Dokter spesialis Bedah Umum mampu: a. Sebagai pelatih Provinsi di wilayah kerjanya b. Membina dokter umum dan bidan dalam c. 1.2 Pelatihan Provider Deteksi Dini Kanker Payudara dan melakukan deteksi dini kanker payudara Pelatih pelatihan provider merupakan tim yang telah mengikuti Melakukan supervisi teknis dan menerima rujukan dari TOT. dokter umum Peserta pelatihan provider terdiri dari dokter umum dan bidan. d. Melakukan rujukan kepada bedah onkolog pada kasus-kasus yang tidak dapat ditangani di tingkat Kabupaten/Kota 128 Kanker Leher Rahim. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pelatihan provider dilaksanakan 5 (lima) hari, dengan tahapan sebagai berikut : Sebelum memulai pelatihan, peserta mengikuti BLC(Building Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 129 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Learning Comimitmen) untuk membangun komitmen belajar menggunakan pre test, penilaian image/citra tengah pelatihan yang efektif. gambar Materi teori di disampaikan dalam 1 hari di kelas, tentang : IVA, ketrampilan Kebijakan Kemenkes/Program pengendalian Kanker - HPV, patofisiologi Kanker Leher Rahim - Konseling tentang kanker payudara dan leher rahim - Deteksi dini kanker payudara - Deteksi dini kanker leher rahim - Pencegahan infeksi kepada - Pengobatan dan tindak lanjut payudara - Kanker lain pada perempuan Examination) - Sistem Pencatatan dan Pelaporan - Rencana tindak lanjut Kompetensi provider : 1. Dokter umum mampu: a. Mengajarkan SADARI (perikSA payuDAra sendiRI) dengan melakukan tehnik CBE penapisan kanker (Clinical Breast dengan metode IVA c. Melakukan penatalaksanaan lesi pra-kanker leher ketrampilan konseling, - deteksi dini kanker payudara dan kanker leher rahim pada rahim dengan Krioterapi model panthom payudara dan panggul/pelvis pemeriksaan d. Melakukan rujukan kepada obgin umum dan bedah umum pada kasus-kasus yang tidak dapat ditangani di IVA menggunakan flash card, atlas IVA interaktive - klien dan b. Melakukan penapisan kanker leher rahim - menginterprestasikan IVA klien Praktek di kelas selama 1 hari meliputi : berlatih payudara krioterapi sesuai cek lis, serta post test pada model maupun - - pemeriksaan krioterapi pada model sesuai langkah-langkah penuntun belajar/ceklist. Praktik di klinik dengan memberikan pelayanan deteksi dini selama 3 (tiga) hari. Setiap peserta memeriksa CBE dan IVA terhadap minimal 6 klien dan dokter melakukan krioterapi. tingkat Puskesmas 2. Bidan mampu : a. Mengajarkan SADARI (perikSA payuDAra sendiRI) kepada payudara klien dan dengan melakukan tehnik CBE penapisan kanker (Clinical Breast Examination) Kemajuan penguasaan pengetahuan dan keterampilan, diukur 130 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 131 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA b. Melakukan penapisan kanker leher rahim dengan - Telah melakukan pemeriksaan CBE dan IVA terhadap minimal 50 klien, dan menemukan 3 metode IVA c. Melakukan rujukan apabila ditemukan IVA (+) dan atau IVA positif dengan benar (melalui konfirmasi benjolan pada payudara oleh supervisor) - SERTIKASI : melakukan krioterapi terhadap 3 klien IVA positif, dengan pendampingan supervisor Bidan (kompetensi sebatas IVA) 1. certicate of attendence / sertifikat kehadiran Sertifikat of attendence dikeluarkan dengan persyaratan - Telah melakukan pemeriksaan CBE dan IVA peserta : terhadap minimal 50 klien, dan menemukan 3 a. Telah mengikuti TOT (7 hari) IVA positif dengan benar (melalui konfirmasi b. Telah mengikuti pelatihan provider (5 hari) oleh supervisor) c. Mengikuti workshop (< 5 hari) kemudian dilanjutkan Materi yang diujikan disesuaikan dengan kompetensi atau dengan melakukan pemeriksaan CBE dan IVA terhadap standard profesi yang dibutuhkan provider. Proses penentuan minimal 50 klien (diisikan pada logbook) standar kelulusan Serticate of attendence dilakukan dengan melibatkan komponen dikeluarkan oleh penyelenggara yang mewakili pemegang kebijakan yaitu dinas kesehatan pelatihan (pusat/dinkesprov/dinkeskabkota) dengan diketahui setempat dan supervisor klinis (profesi terkait). Hal ini lembaga akreditasi (PPSDM, Bapelkes). dimaksudkan agar dapat terjaga akurasinya serta menghindari penyalahgunaan. 2. Sertifikat kompetensi Setelah memperoleh certicate of attendence, provider melakukan pemeriksaan yang diisikan pada logbook untuk Pengobatan kanker dilkukan secara individual tergantung jenis, dinilai oleh supervisor. Sertifikat kompetensi diberikan kepada lokasi, stadium. Digunakan sebagai pengobatan tunggal provider yang telah dinyatakan kompeten, apabila : operasi saja, kemoterapi saja, radiasi saja) atau kombinasi dari 2 Dokter (kompetensi IVA dan krioterapi) 132 G. PENGOBATAN Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim (hanya atau lebih jenis pengobatan. Bertujuan untuk memusnahkan kanker Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 133 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA atau membatasi perkembangan penyakit serta menghilangkan gejalagejalanya. Adriamicin (Doxorubicin dan Epirubicin) Cytoxan Methotrexate 5-Fluorouracil Paclitaxel Docetaxe Cisplatin Carboplatin Paclitaxel Fluorouracil (5FU) Cyclophosphamide Docetaxel Ifosfamide Gemzitabin a. Pembedahan Untuk meningkatkan harapan hidup, pembedahan biasanya diikuti dengan terapi tambahan seperti radiasi, hormon atau kemoterapi. b. Radiasi Merupakan jenis terapi menggunakan radiasi tingkat tinggi untuk merusak sel-sel kanker sehingga proses multiplikasi sel-sel kanker akan terhambat. Berperan sebagai pengobatan secara radikal, sebagai terapi paliatif yaitu untuk mengurangi dan menghilangkan rasa sakit atau tidak nyaman akibat kanker, dan sebagai adjuvant kekambuhan dari yakni bertujuan kanker. Seiring untuk mengurangi dengan risiko perkembangan teknologi, terapi radiasi lebih tertarget dan lebih efektif. Terdapat 2 jenis terapi penyinaran yaitu penyinaran external dan penyinaran internal (brachytherapy). I. PROPINSI SEBELUM PELATIHAN c. Kemoterapi Merupakan suatu metode pengobatan yang bertujuan untuk 1. Pertemuan persiapan di propinsi membunuh sel kanker. Obat ini menyasar sel kanker dengan cara Pertemuan persiapan dilaksanakan merusak dan menghambat factor-faktor pertumbuhan sel. Obat melibatkan lintas program kemoterapi biasanya diberikan secara sistemik melalui intravena kanker,P2KS,Organisasi perempuan,dll). (IV) atau per oral, dapat digunakan secara tunggal atau Pada pertemuan tersebut membahas tentang : dikombinasikan. - Obat kemoterapi yang sering digunakan antara lain : 134 H. MENYUSUN RENCANA KEGIATAN Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim di provinsi, dengan dan lintas sektor (Yayasan Sosialisasi tentang kegiatan penyakit kanker, khususnya kanker leher rahim dan payudara Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 135 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA - - Gambaran umum penyakit kanker di wilayah tersebut, isu Waktu pelaksanaan : 5 hari (2 hr teori dan praktek tentang kanker, khususnya kanker payudara dan kanker di kelas, 3 hr praktek penapisan di Puskesmas/RS) leher rahim Sasaran : 20 orang, terdiri dari: dokter umum, Menggali kegiatan apa saja yang sudah ada terkait Materi dan jadwal sesuai standar Kemenkes. pengendalian faktor risiko kanker - Menggali organisasi apa saja yang bermitra dalam Melatih SADARI (periksa payudara sendiri) 2. Assesment/penilaian: - Sarana, prasarana, dan ketersediaan SDM provinsi kepada klien dan melakukan CBE (Clinical (Dokter Onkolog Provinsi, Obgin Provinsi, Breast Examination) yaitu pemeriksaan klinis Bedah Onkologi, Bedah) payudara oleh petugas terlatih untuk kanker Data jumlah penderita kanker payudara dan kanker payudara, bila menemukan benjolan langsung leher rahim di provinsi tersebut dirujuk 3. Pertemuan tim terlatih (Trainer) - - Pesertanya adalah ke dokter bedah; serta dapat mempengaruhi sikap positif klien terhadap tim pelatih provinsi, dinas manfaat dari skrining/penapisan dengan kesehatan provinsi dan dinas kesehatan kabupaten menggunakan metode IVA untuk kanker leher Melalui rahim dan bila positif diberi pengobatan dengan pertemuan memperoleh tim pelatih informasi tentang ini hasil diharapkan kegiatan krioterapi, penapisan deteksi dini kanker payudara dan kanker Bidan dapat melakukan skrining CBE dan IVA, leher rahim, rujukan, masalah dan kendala yang sedangkan dokter dapat melakukan CBE, IVA, dihadapi, dan Cryterapi serta rencana pelaksanaan pelatihan berikutnya - Pelatih : tim pelatih provinsi dan pusat, Dari pelatihan diharapkan peserta mampu : pengendalian kanker - bidan puskesmas, bidan RS Rencana pelaksanaan pelatihan provider deteksi dini Memberikan keterampilan konseling saat berbicara dengan klien tentang faktor risiko dan Tempat : dapat dilaksanakan di provinsi maupun di kabupaten 136 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 137 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA pemeriksaan kanker payudara dan kanker - leher rahim tidak menular Di dalam kelas: belajar teori, praktek gambar, - menggunakan panthom, sedangkan - praktek dilaksanakan di puskesmas dengan memberikan pelayanan penapisan kepada 2. Assesmen/penilaian - akhir rencana pelatihan, kegiatan peserta sebagai Kabupaten) sebagai rujukan kasus dari puskesmas. lanjut pelatihan, jadwal rujukan dengan dr.obgin dan 3. II. data laporan skrining yang telah yang akan dipilih menjadi tempat pelatihan sebagai persiapan pelatihan deteksi dini kanker payudara dan kanker leher rahim : Kabupaten, dan rujukan ke RS.Provinsi. - Menunjuk puskesmas tempat praktek lapangan - Pembagian tugas pada saat pelatihan KABUPATEN/KOTA 1. Rapat koordinasi yang dilakukan di kabupaten 138 pimpinan puskesmas dilaksanakan, baik dari Puskesmas, rujukan ke RS SEBELUM PELATIHAN - Pertemuan Tim pelatih Provinsi, Dinas Kesehatan Provinsi, dan dinkes Kabupaten, SETELAH PELATIHAN Mendapat Diperolehnya informasi tentang data jumlah kasus kanker payudara dan kanker leher rahim dr.bedah. - Sarana (Meja gyn, spekulum, lampu sorot, kapas lidi, dll) dan prasarana, ketersediaan SDM (dr.Obgin dan dr.Bedah di membuat tindak Sosialisasi tentang kanker secara umum, khususnya kanker leher rahim dan payudara klien. Pada Menggali Organisasi apa saja yang telah bermitra dalam kegiatan penanggulangan kanker deteksi dini kanker payudara dan kanker leher rahim Menggali kegiatan terkait pengendalian faktor risiko penyakit Gambaran umum penyakit kanker di wilayah tersebut, isu - Menentukan sasaran/klien yang diperiksa untuk praktek lapangan - Inventarisasi kebutuhan peralatan dan bahan 4. Pelatihan Kader tentang kanker, khususnya kanker payudara dan kanker leher Pelatihan kader oleh petugas puskesmas yang sudah dilatih, hasil rahim kegiatan yang diharapkan adalah : Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 139 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA - Meningkatnya pengetahuan kader tentang kanker payudara Dr. SpOG Kabupaten juga mempresentasikan hasil bintek yang dan kanker leher rahim telah dilaksanakan maupun hasil rujukan dari puskesmas. - Meningkatnya pengetahuan kader tentang metode penapisan - Pengumpulan dan pengolahan data hasil deteksi dini kanker payudara dan kanker leher rahim. Harus disepakati tanggal kanker leher rahim dan payudara laporan kegiatan dari puskesmas ke dinkeskab secara rutin. - Meningkatnya keterampilan kader untuk melakukan dan - Bintek oleh Petugas Kabupaten dan Rumah Sakit. Bimbingan mengajarkan cara melakukan SADARI. teknis dilakukan oleh dr. Obsgin kabupaten dan petugas dinkes - Terbentuknya komitmen kader untuk mengajak masyarakat kabupaten terhadap puskesmas dalam hal : agar bersedia melakukan penapisan. 1. Mengevaluasi pelaksanaan penapisan dan rujukan SETELAH PELATIHAN 2. Cakupan sasaran yang telah dicapai - Mendapat data laporan skrining yang telah dilaksanakan, baik 3. Pelaksanaan laporan dari Puskesmas, rujukan ke RS.Kabupaten - Melaksanakan pertemuan evaluasi, masing-masing puskesmas mempresentasikan hasil seluruh rangkaian kegiatan seperti sosialisasi, pelatihan kader, penyuluhan, hasil kegiatan deteksi PUSKESMAS a. Rapat koordinasi di puskesmas dini kanker payudara dan kanker leher rahim dan yang telah Rapat koordinasi di puskesmas dilaksanakan sebagai dilakukan; meliputi jumlah klien yang telah diperiksa, jumlah persiapan kegiatan program deteksi dini kanker payudara yang ditemukan curiga kanker leher rahim, IVA (+), yang dirujuk dan kanker leher rahim. Melibatkan lintas program dan untuk konfirmasi IVA (+) dengan kolposkopi, yang dirujuk untuk lintas sektor antara lain camat, Ketua PKK, Pimpinan penanganan puskesmas, Pimpinan KBPM, Kepala Desa, pembina selanjutnya, jumlah klien dengan benjolan payudara, dan jumlah klien yang dilakukan krioterapi. Di desa, Kapolsek, Danramil, kader kesehatan, bidan, lintas samping itu, juga disampaikan hambatan dan kendala yang sektor dan lintas program lainnya. ditemukan selama pelaksanaan skrining dan rujukan. 140 III. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim b. Sosialisasi oleh petugas puskesmas di kecamatan Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 141 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Sasaran penyuluhan adalah PKK, kader, dan lintas sektor lainnya. Melalui penyuluhan diharapkan Deteksi dini kanker payudara dan kanker leher rahim dini kanker payudara dan kanker leher rahim diharapkan merupakan salah satu kegiatan dalam pengendalian kanker meningkat; masyarakat sadar payudara dan kanker leher rahim. Agar data dapat dianalisa, dan tergerak untuk memeriksaan diri CBE dan IVA c. 5.1 Pencatatan dan Pelaporan pengetahuan masyarakat tentang pentingnya deteksi petugas harus mencatat secara lengkap informasi dan hasilnya Pengumpulan data puskesmas pada formulir yang telah ditetapkan. Kejujuran mutlak diperlukan Mengumpulkan data jumlah penduduk, PUS, WUS, supaya data yang didapatkan benar-benar valid. sasaran IVA (WUS usia 30-50 thn), dan jumlah kader d. Kegiatan deteksi dini tersebut dicatat dan dilaporkan kesehatan di wilayah kerja puskesmas. secara rutin dan berjenjang, mulai dari pelayanan kesehatan Pelayanan petugas di dalam dan luar gedung dasar (Puskesmas), pelayanan kesehatan rujukan (rumah sakit), Dilakukan oleh petugas puskesmas yang telah dilatih dinas kesehatan kabupaten/kota, dinas kesehatan provinsi, dan dengan mengadakan penapisan kanker payudara dan Kementerian Kesehatan. Adapun tahapannya sebagai berikut : kanker leher rahim disertai promosi kepada masyarakat. 1. Puskesmas Dilaksanakan antara lain di pustu, polindes dan balai a. Petugas Puskesmas melakukan anamnese terhadap desa. Harap diperhatikan sarana air bersih yang cukup klien, kemudian mencatat data dan informasi klien secara agar lengkap ke dalam formulir Catatan Medis (Form B). sterilitas alat dan jaminan proteksi petugas terjamin. Identitas pasien dan faktor risiko diisi oleh petugas Catatan : pendaftaran, sedangkan pemeriksaan dan hasil deteksi Untuk serangkaian kegiatan deteksi dini kanker leher rahim dan dini kanker payudara dan kanker leher rahim diisi oleh payudara, perlu perencanaan anggaran bersumber dari APBD terkait petugas medis (provider). Persetujuan tindakan medis kegiatan tersebut. (informed concent) harus disampaikan pada klien, apabila dilakukan V. SISTEM PENCATATAN DAN PELAPORAN 142 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim tindakan pengobatan, selanjutnya klien menandatanganinya persetujuan tersebut. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 143 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA b. Hasil deteksi dini diinformasikan kepada klien menggunakan Kartu Deteksi Dini (Form C) yang diisi oleh 2. Rumah Sakit Non Rujukan provider. Kartu tersebut disimpan oleh pasien dan dibawa a. pada waktu kontrol atau kunjungan ulang c. pemerintah/swasta, Hasil pemeriksaan IVA yang tidak tampak SSK nya, harus Klien yang telah diperiksa, dicatat pada Register Deteksi dan Kanker Leher a. Deteksi Kanker Leher Rahim Rekapitulasi Rumah Sakit berikutnya apabila ditemukan kasus IVA (+), klien dicatat dalam Formulir Register IVA + (Form E). Formulir register IVA + b. Deteksi Puskesmas merekap data dari Form D dan E berdasar dan Kanker Leher Dini Kanker Payudara Rumah Sakit Kabupaten/Kota (Form H, pilih Non-Rujukan). Laporan kelompok umur, ke dalam formulir Rekapitulasi Deteksi Payudara Hasil deteksi dini kanker payudara dilaporkan ke Dinas Kesehatan kabupaten/kota menggunakan Rekapitulasi tersebut direkap setiap 1 bulan. Kanker Dini menggunakan disampaikan setiap bulan sebelum tanggal 10 bulan Untuk memudahkan tindaklanjut kasus lesi prakanker, Dini kabupaten/kota Kabupaten/Kota (Form G, pilih Non-Rujukan). Laporan setiap 1 bulan. f. maupun Hasil deteksi dini kanker leher rahim dilaporkan ke dinas kesehatan Rahim Puskesmas. (Form D). Formulir register tersebut direkap e. provinsi RS petugas RS mengisi formulir B, C, D, dan E. sudah ada di Puskesmas. Payudara baik prosedur yang dilaksanakan oleh Puskesmas. Sehingga, rujukan) menggunakan formulir/pengantar rujukan yang Kanker tingkat dilatih, IVA/Papsmear dan CBE (non rujukan) dengan mengikuti untuk pemeriksaan Papsmear ke RS kabupaten/kota (RS Dini di telah kabupaten/kota, dapat melakukan deteksi dini dengan dilakukan pemeriksaan Papsmear. Klien harus dirujuk d. Petugas rumah sakit yang disampaikan setiap bulan sebelum tanggal 10 bulan Rahim berikutnya Puskesmas (Form F). Selanjutnya, hasil rekapitulasi dilaporkan secara rutin setiap bulan ke dinas kesehatan kabupaten/kota, maksimal tanggal 10 bulan berikutnya. Rujukan a. Petugas rumah sakit baik RS pemerintah/swasta, di tingkat 144 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim provinsi maupun kabupaten/kota, Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim menerima 145 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA rujukan baik payudara rujukan leher dari Puskemas. rahim maupun rujukan Petugas RS b. melakukan b. c. hasil setiap triwulan. c. Untuk mengetahui cakupan (coverage) deteksi dini Hasil rujukan leher rahim dilaporkan ke Dinas Kesehatan melakukan kabupaten/kota menggunakan Rekapitulasi Deteksi Dini Rekapitulasi Tahunan Deteksi Dini Kanker Payudara dan Kanker Leher Rahim Rumah Sakit Kabupaten/Kota (Form Kanker G, pilih Rujukan). Laporan disampaikan setiap bulan Selanjutnya, rekapitulasi tersebut dilaporkan ke Dinas sebelum tanggal 10 bulan berikutnya Kesehatan Provinsi setiap awal tahun. Hasil rujukan payudara dilaporkan ke Dinas Kesehatan d. setahun, Dinas Leher Rahim Kanker Payudara Rumah Sakit Kabupaten/Kota (Form H, Puskesmas dan RS. a. (Form J). terhadap laporan bulanan yang diberikan Dinas kesehatan provinsi menerima laporan triwulanan dari kabupaten/kota Kabupaten/Kota formulir 4. Dinas Kesehatan Provinsi 3. Dinas Kesehatan Kabupaten/Kota kesehatan menggunakan bulan RS memberikan umpan balik kepada Puskesmas yang Dinas kabupaten/kota Dinas kesehatan kabupaten/kota memberikan umpan balik disampaikan setiap kesehatan rekapitulasi kabupaten/kota menggunakan Rekapitulasi Deteksi Dini mengirimkan rujukan. Dinas kerjanya. menerima laporan Kesehatan Dinas Kabupaten/kota merekap dan di wilayah menvalidasi laporan triwulanan tersebut menggunakan formulir Rekapitulasi bulanan dari Puskesmas dan Rumah Sakit. Dinas Deteksi Dini Kanker Payudara dan Kanker Leher Rahim merekap Provinsi (Form K). dan menvalidasi laporan bulanan tersebut mengunakan formulir Rekapitulasi Deteksi Dini Kanker b. Dinas kesehatan provinsi melaporkan hasil rekapitulasi Payudara dan Kanker Leher Rahim Kabupaten/Kota (Form K) setiap triwulan kepada Subdit Penyakit Kanker (Form I). Direktorat Pengendalian Penyakit Tidak Menular (PPTM), Direktorat 146 melaporkan selama sebelum tanggal 10 bulan berikutnya. a. kabupaten/kota sudah ada di RS. pilih Rujukan). Laporan d. kesehatan rekapitulasi (Form I) kepada Dinas kesehatan provinsi pemeriksaan lanjutan dan penatalaksanaannya, serta melakukan pencatatan menggunakan catatan medis yang Dinas Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Jenderal pengendalian Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Penyakit dan 147 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Penyehatan Lingkungan (Ditjen PP dan PL) Kementerian Untuk Kementerian terhadap kesehatan RI. c. c. mengetahui cakupan (coverage) deteksi dini Kesehatan laporan memberikan triwulanan yang umpan balik diberikan dinas kesehatan provinsi. selama setahun, Dinas kesehatan provinsi melakukan rekapitulasi menggunakan formulir Rekapitulasi Tahunan Untuk lebih jelasnya dapat dilihat pada alur Deteksi Dini Kanker Payudara dan Kanker Leher Rahim pelaporan sebagai berikut: pencatatan dan Provinsi (Form L). Selanjutnya, rekapitulasi tersebut dilaporkan ke Dinas Kesehatan Provinsi setiap awal Alur Pencatatan dan Pelaporan tahun. d. Dinas kesehatan terhadap laporan provinsi memberikan triwulanan yang umpan diberikan balik dinas kesehatan kabupaten/kota 5. Kementerian Kesehatan a. Kementerian Kesehatan (Subdit Penyakit Kanker, Direktorat PPTM, Ditjen PP dan PL) menerima laporan triwulanan dari Dinas Kesehatan provinsi. Selanjutnya, data direkap dan divalidasi menggunakan formulir Rekapitulasi Deteksi Dini Kanker Payudara dan Kanker Leher Rahim Nasional (Form M). b. Untuk selama mengetahui cakupan setahun, Kementerian (coverage) Kesehatan deteksi dini melakukan rekapitulasi menggunakan formulir Rekapitulasi Tahunan Deteksi Dini Kanker Payudara dan Kanker Leher Rahim Keterangan: = Melaporkan = Umpan balik = Merujuk Nasional (Form N). 148 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 149 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA VI. PENUTUP Kanker payudara dan kanker leher rahim merupakan kanker terbanyak pada perempuan yang ditemukan di Indonesia dan mempunyai angka kematian yang tinggi. Kanker leher rahim merupakan kanker yang sudah diketahui patofisiologinya memeriksa dengan lesi pasti prakanker dan tersedianya teknologi serta pengobatannya yang untuk efektif menjadikan kanker leher rahim adalah salah satunya kanker yang dapat dicegah. Kanker payudara merupakan salah satu kanker yang dapat ditemukan pada stadium dini sehingga dapat diobati dengan efektif. Keterpaduan dalam penanggulangan adalah kunci keberhasilan program pengendalian kedua kanker melalui KIE kepada masyarakat, penapisan yang diikuti dengan pengobatan yang adekuat. Baik yang dilakukan di puskesmas maupun proses rujukan yang efektif ke rumah sakit tingkat kabupaten/ kota, propinsi serta rumah sakit regional yang menyediakan pengobatan radioterapi dan sebagainya. Dengan dukungan manajemen oleh tim yang ada di puskesmas, kabupaten/ kota, propinsi dan pusat dalam perencanaan, pelaksanaan, pembinaan, monitoring dan evaluasi diharapkan pelaksanaan kegiatan ini dapat berjalan dengan baik. 150 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 151 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA DAFTAR PUSTAKA Alliance for Cervical Cancer Prevention (ACCP). Cervical Cancer Preventation Fact Sheet. 2002 Cox TJ. Management of Intraepithelial Neoplasia. Lancet 353 (9156):941-943.1999. Http://Www.Path.Org/Files/RH_ Visual_Screening.Pdf Kitchener HC and P Symonds. Detection of Cervical Intraepithelial Neoplasia in Developing Countries. Lancet 353:856- 857.1999 Nuranna L. Cervical Cancer Control, Focus on VIA Sceening 2006 National Cancer Institute. Breast Cancer. U.S.National PInstitute of Health.Http://www.cancer.gov/cancertopics/pdg/treatment/br east/Patient.2005 Rubin MM.Cytologic Concerns In Adolescents : Entering The Transformation Zone. ADVANCE for Nurse Practitioners 7 : 53-54, 56. 1999 Purwoto G. Mengenal dan Diagnosis Dini Kanker Kandungan. Jakarta, April 2005 Survei Kesehatan Rumah Tangga (SKRT), 2001 Sutjipto. Skrining Kanker Payudara dan Problemnya di Indonesia. Naskah Sambutan. Jakarta, 2006 Sankaranarayan R Et A1. Visual Inspection of The Uterine Serviks After The Aplication of Acetuc Acid In The Detection of 152 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 153 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Cervical Carcinoma and Its Precursors. Cancer 83:21502156. 1998 Tietjen L, D Bossemeyer and N McIntosh. Infection Prevention Guidelines for Healthcare Fasilities with Limited Resources. FORM A PERALATAN BAKU UNTUK FASILITAS PENAPISAN DAN PENGOBATAN KANKER LEHER RAHIM (dibuat untuk melayani maksimal 24 klien per hari) JHPIEGO:Baltimore, Maryland. 2004 University of Zimbabwe/JHPIEGO. Cervical Cancer Project. Visual Inspection with Acetic Acid for Cervical Cancer Screening : Test Qualities In A Primary Care Setting. Lancet 353 (9156) : 869-873.1999 WHO. Comprehensive Cervical Cancer Control : A Guide to Essential Practice. Switzerland.2006 WHO. Cervical Cancer Screening in Developing Countries. Report of WHO Consultation, 2002 154 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Item Jumlah Meja peralatan 1 Wadah peralatan dengan tutup 1 Meja pemeriksaan 1 Sumber cahaya (60 watt) 1 Bivalved speculum 24 (20 medium dan 4 besar) Kain perlak untuk table 12 Chucks 12 Penutup nampan 5 Penutup trolley 5 Kursi beroda 1 Torch/senter 1 Forceps untuk spons 24 Gallipots antikarat 24 Unit Cryotherapy** 1 Cryotherapy tip 2 (1 untuk cadangan) Karet penahan untuk cryo unit 1 per unit Tabung C02 2 (1 untuk cadangan) Kereta dorong untuk tabung C02 1 Tang/spanner 1 Mur/baut W ashers untuk cryo machine 5 (bila dibutuhkan) Ember plastik untuk dekontaminasi 2, satu untuk air sabun, satu untuk alat dalam Tempat sampah plastic 1 untuk masing-masing ruang pemeriksaan Sarung tangan rumah tangga 2 pasang Antibiotik untuk IMS* Suplai awal dengan 50 packet Baterai kering untuk senter* 2 buah/bulan Sarung tangan sekali pakai(disposable) * 700 (14 boks @50) Asam asetat * 12 botol ukuran 750 ml / bulan Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 155 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Item Jumlah Cotton wool* 5 gulung/bulan Swab panjang 8” untuk kapas, atau spatula kayu 1 boks berisi 50 – sesuai kebutuhan Bahan klorin 12 liter/bulan Kantung plastik * 60/bulan Sabun bubuk* 1 kotak besar atau 2 kotak kecil Swab kassa* 100 / bulan Sanitary pads/cotton for post-cryo 20 / bulan Kondom 200 / bulan Sikat gigig* (untuk cuci alat) 1 Masker (untuk PI) 2 Atlas VIA 2 Panduan Perbaikan dan Perawatan 1 Buku Panduan Pelayanan (Service Delivery Guidelines) 1 Pengatur waktu / Timer 1 Panduan pemeriksaan VIA 2 Stempel untuk persetujuan ibu di kartu status ibu 1 Tinta stempel 1 * Suplai mungkin diperlukan setiap bulan ** Cadangan tabung krioterapi unit harus tersedia di gudang 156 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 157 MENTERI KESEHATAN REPUBLIK INDONESIA 158 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim MENTERI KESEHATAN REPUBLIK INDONESIA Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 159 MENTERI KESEHATAN REPUBLIK INDONESIA 160 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 161 MENTERI KESEHATAN REPUBLIK INDONESIA 162 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 163 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA 164 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 165 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA 166 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 167 MENTERI KESEHATAN REPUBLIK INDONESIA 168 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 169 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA FORM O PENGGUNAAN SISTEM KRIOTERAPI 4 DAN PEMROSESAN PENCEGAHAN INFEKSINYA Banyak jenis alat krioterapi yang ada di dunia. penggunaan Bacalah dapat petunjuk berbeda-beda, pembuatnya tergantung sebelum pada Petunjuk modelnya. mengoperasikan alat krioterapi. Petunjuk dan ilustrasi yang ada dalam buku ini mengacu pada Wallach Surgical Devices, Inc., Model #LL100 Krioterapi Sistem. Tampilan khusus dan fitur-fitur pemakaian alat dari pabrikan MENTERI KESEHATAN REPUBLIK INDONESIA lain mungkin berbeda dengan yang dijelaskan atau digambarkan dalam buku ini. KOMPONEN ALAT KRIOTERAPI Alat Wallach krioterapi (Gambar C-1) terdiri dari komponen berikut : Regulator dengan penunjuk tekanan, penahan unit krioterapi, katup pengaman (safety valve) dan saluran pembuangan (exhaust port). Selang fleksibel yang menghubungkan regulator pada unit krioterapi. “Unit krioterapi” yang dapat dipegang oleh tangan, termasuk pegangan, tombol FREEZE dan DEFROST, dan prob yang terinsulasi. Kriotip berbahan metal (dengan lapisan plastik). 4 170 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Berdasarkan alat Merk Wallach. Model LL100 Krioterapi Sistem. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 171 MENTERI KESEHATAN REPUBLIK INDONESIA Gambar C-1 Kriosistem2 MENTERI KESEHATAN REPUBLIK INDONESIA PERAWATAN ALAT KRIOTERAPI DAN TABUNG GAS Selama jam buka klinik, alat krioterapi harus tetap terpasang pada tabung gas. Di akhir hari, lepaskan alat tersebut dari tabung kemudian simpan perlengkapan dan semua komponen ke dalam tempatnya. Jika kriotip dilepaskan dari prob krioterapi, pasang tutup pelindung berbahan plastik pada tabung besi tipis yang terbuka yang berada di ujung prob (Gambar C-2). Gambar C-2. Memasang Tutup Pelindung Plastik pada Prob Setiap alat krioterapi dirancang agar dapat dihubungkan dengan tabung gas5 yang mengandung gas karbon dioksida (CO2) atau natrium oksida (N2O) yang terkompresi sebagai pendingin (coolant).6 Tabung gas harus selalu disimpan dalam posisi tegak. Tabung tersebut juga harus diletakkan dalam posisi tegak saat sedang digunakan. Tabung gas sangat berat dan dapat menyebabkan kecelakaan jika jatuh dan menimpa seseorang. Untuk mencegah 5 6 Tabung gas dapat dibeli dalam berbagai ukuran. Tabung ukuran tinggi 1,2 - 1,5 m cukup baik untuk digunakan diklinik.Tabung yang kecil mungkin isi gasnya hanya cukup untuk 1-2 kali pemakaian. Tabung gas kecil memadai hanya untuk penggunaan mobil unit. Gunakan tabung “non siphon” (yaitu tabung tanpa pipa penyambung dari katup bagian atas ke dasar selinder). Pastikan penjual Gas memberikan tabung gas non siphon. Baik Gas CO2 atau N2O yang digunakan tergantung pada harga dan ketersediaan 172 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim terjadinya kecelakaan, jangan memindahkan tabung gas bila tidak perlu. Biarkan tabung tetap pada tempatnya yang dibuat sesuai keperluan atau ikat ke dinding (Gambar C-3). Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 173 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Gambar C-3. Tabung Gas Terikat ke Dinding PENGGUNAAN ALAT KRIOTERAPI DAN TABUNG GAS Pasang regulator pada tabung gas. Pada saat memasang regulator Wallach LL100, kencangkan sambungan cukup dengan tangan. Jika menggunakan regulator dengan penghubung yang memerlukan sekrup, cukup putar sampai terpasang dengan kencang. Jangan memasang terlalu kencang. Ada 2 jenis penghubung tabung CO2 (lihat Gambar C-4) untuk memasang regulator pada tabung: Jenis penghubung tabung CO2 buatan Inggris memerlukan ring/cincin penutup yang terpisah. Sebelum memasang regulator, pasang salah satu cincin (disediakan) pada pentil kuningan yang menjorok penghubung Simpan tabung gas pada suhu ruang, idealnya antara 20–30°C (68–86°F), dan jauhkan dari sinar meningkatkan tekanan gas dalam tabung. matahari. Panas yang terbuat (Gambar dari C-4). kuningan Pasang melewati mur pentil Dengan menggunakan kunci pas yang disediakan, kencangkan Tekanan berlebih dapat dalam katup pengaman pada regulator. penghubung kemudian kencangkan dengan tangan ke penghubung tabung. dapat merusak unit krioterapi atau mematahkan rupture disk yang ada dari mur kuningan. Jenis penghubung tabung CO2 buatan AS tidak memerlukan cincin terpisah. Tutup plastik putih secara permanen terpasang Jangan gunakan tabung gas yang panas bila disentuh. Tabung pada ujung pentil. Geser roda warna hitam dengan mur kuningan yang baru dikirim mungkin terasa panas karena terkena sinar pada matahari. Sebelum menggunakan tabung yang panas, pindahkan ke dikencangkan dengan tangan. ujung penting dan hubungkan ke tabung. Cukup tempat yang sejuk dan diamkan selama semalam. Jika tabung masih hangat ketika disentuh, lapisi dengan kain basah/lembab sampai tabung menjadi dingin. 174 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 175 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Tutup katup utama tabung. Gambar C-4. Regulator buatan Inggris dan AS Pasang kembali regulator alat krioterapi pada katup tabung. Buka kembali katup utama tabung. Jika tekanan masih tinggi, ulangi prosedur tersebut di atas. Indikasi Tekanan Gas Rendah Jika jarum penunjuk tekanan pada regulator Wallach berada pada atau di bawah garis indikator CO2 berwarna hijau, jumlah gas Ketika regulator terpasang, buka dengan memutar terlalu sedikit untuk dapat benar. melakukan katup/keran yang berada di atas tabung. Periksa penunjuk tekanan tindakan dengan Ganti tabung pada regulator Wallach untuk memastikan bahwa tekanan gas dengan tabung yang masih penuh sebelum berada pada rentang kerja berwarna hijau (40–70 kg/cm2 untuk CO2 melanjutkan. dan 40–50 kg/cm2 untuk N2O) untuk unit krioterapi LL100. Jika jarum penunjuk berada pada area warna merah, tekanan terlalu tinggi. Kurangi tekanan tabung (di bawah ini). Mengurangi Tutup katup utama pada tabung. Tekanan Tabung Perlahan-lahan kendurkan penghubung Gas regulator dari tabung untuk mengeluarkan gas yang ada dalam selang. Pastikan ujung katup utama tabung tidak mengarah pada orang di sekitar kemudian perlahan-lahan buka katupnya. Biarkan sedikit aliran gas keluar selama 8–10 detik. 176 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 177 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA CARA-CARA MENGATASI MASALAH (TROUBLESHOOTING) MASALAH PENJELASAN/SOLUSI 1. Gas keluar dari titik dimana regulator terpasang dengan tabung gas. 2. Ketika gas PENJELASAN/SOLUSI Tekanan gas dalam tabung terlalu tinggi. Sambungan ke tabung mungkin kurang kencang atau membutuhkan ring/cincin. dibuka, jarum penunjuk tekanan Kurangi tekanan gas dari tabung dengan cara sebagai berikut: Tutup katup utama tabung dan lepaskan bergerak ke daerah merah. MENGURANGI TEKANAN TABUNG regulator. Jika menggunakan penghubung CO2 jenis AS, pasang kembali regulator ke tabung gas dan pastikan sambungan sudah kencang. Jika menggunakan penghubung CO2 jenis Inggris, pasang ring/cincin yang disediakan ke pentil kuningan, pasang regulator ke tabung dan kencangkan. Jika cincin yang disediakan hilang, cincin lain (mis., cincin ledeng/kran dari palstik atau karet, cincin “O” atau, jika perlu, cincin yang dipotong dari ban dalam mobil) dapat digunakan sementara. Jika cincin karet digunakan, pentil kuningan harus dikencangkan dengan hati-hati agar tidak sobek. Semua cincin harus pas— atau dibuat agar pas—dilewati pentil kuningan saat disambungkan dengan tabung. 178 MASALAH Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Tutup katup utama tabung. Perlahan-lahan kendurkan dan lepaskan regulator dari tabung untuk melepaskan gas yang berada pada selang. Pastikan katup utama tabung tidak mengarah ke orang di sekitar. Perlahan-lahan buka katup utama tabung sampai terdengar suara gas keluar. Biarkan sedikit aliran gas keluar selama 8–10 detik. Tutup katup utama tabung. Pasang kembali regulator pada penghubung katup tabung. Buka kembali katup utama tabung. Jika tekanan masih tinggi, ulangi prosedur/langkah-langkah tersebut di atas. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 179 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA MASALAH PENJELASAN/SOLUSI 3. Saat membuka gas dari tabung baru untuk pertama kali, terdengar suara berisik dan gas keluar dengan keras dari katup pengaman yang ada pada regulator. Alat krioterapi tidak mau bekerja dan gas terus keluar. 180 Karena tekanan gas dalam tabung terlalu tinggi, rupture disk yang berada dalam katup pengaman pecah sehingga gas ke luar sebelum merusak sistem krioterapi. Tutup katup utama tabung. Lepaskan regulator. Lalu kurangi tekanan dalam tabung, seperti langkah no.2 di atas (MENGURANGI TEKANAN TABUNG), kemudian ganti rupture disk yang pecah dengan yang baru, sebagai berikut: MASALAH 4. Gas keluar dari selang atau sambungan selang dan unit krioterapi atau PENJELASAN/SOLUSI Ada lubang atau retakan pada selang. Ganti selang atau kirim sistem tersebut ke perusahaan pemasok krioterapi untuk diperbaiki. regulator. 5. Gas keluar dari pegangan unit krioterapi atau regulator. Katup-katup pada pegangan atau regulator mungkin tersumbat atau sudah aus atau mungkin ada lubang pada selang bagian dalam. Gunakan kunci pas, lepaskan hanya bagian ujung katup pengaman—mur berbentuk heksagonal dengan dua lubang pada sisi-sisinya. Jangan lepaskan seluruh dudukan dari regulator. Mungkin diperlukan dua buah kunci pas untuk melepas mur, satu untuk menahan agar mur yang berada dekat regulator tidak berputar dan satu untuk melepas ujung lainnya. Lepaskan rupture disk dan mur yang lama. Pasang rupture disk yang baru. Pastikan cincin karet “O” berada di bagian yang diganti. Kencangkan rupture disk pada katup pengaman. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Kirim unit tersebut ke pemasok sistem krioterapi. 6. Tombol FREEZE dan/atau DEFROST tidak mau bekerja, sangat kendur atau tidak dapat digerakkan. Gas tidak keluar ketika tombol perusahaan Tombol-tombol tersebut rusak atau katup tersendat atau rusak. Kirim unit ke perusahaan pemasok sistem krioterapi. Hal ini berlaku juga bila tuas plastik dari tombol telah patah. ditekan. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 181 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA MASALAH teknik tersebut dapat mencegah agar unit krioterapi tidak terhambat PENJELASAN/SOLUSI 7. Saat tindakan Potongan pengobatan krioterapi es karbon dioksida dengan es pada saat digunakan. FCF tidak akan mempengaruhi telah menghambat aliran gas dalam saluran exhaust dari unit krioterapi. dilakukan, gas keluar mendesis dan unit krioterapi berhenti beroperasi. Tutup katup utama tabung. Lakukan warm up unit krioterapi. Jika tombol FREEZE tetap terkunci, akan terdengar suara “POP” yang keras, tetapi tidak berbahaya, pada saat unit sudah cukup hangat (sekitar 1 menit) agar es dapat pembekuan jaringan ikat serviks dengan benar. Provider harus menggunakan metode FCF untuk semua tindakan krioterapi. Menggunakan Gunakan timer elektronik, stopwatch atau Teknik FCF jam yang memiliki jarum detik untuk memantau waktu, atau minta seorang asisten memperhatikan memberitahukan mencair dan membersihkan saluran exhaust. Setelah terdengar suara “POP,” tekan tombol DEFROST dengan cepat, kemudian lanjutkan pengobatan krioterapi menggunakan teknik FreezeClear-Freeze (lihat di bawah ini). waktu jam pada dan interval yang sama. Mulai terapkan krioterapi dengan menekan tombol FREEZE. Setelah 15 detik pertama, tekan tombol DEFROST dengan singkat kemudian segera tekan tombol FREEZE kembali. Pada saat melakukan hal tersebut, tahan tombol DEFROST hanya sedetik atau kurang kemudian lepaskan dan lanjutkan proses TEKNIK FREEZE-CLEAR-FREEZE freezing. Jika CO2 digunakan sebagai gas pendingin untuk krioterapi, Ulangi teknik ini setiap 15 detik selama 3 menit proses freezing. terkadang unit krioterapi menjadi terhambat dengan es, sehingga Bila mungkin, minta asisten memantau waktu dan berkata “Siap! menghambat aliran gas dalam sistem dan menghentikan tindakan. (Clear!)” tiap 15 detik untuk menandai provider menggunakan Untuk mencegah agar hal tersebut tidak terjadi, penting untuk teknik FCF. menggunakan teknik Freeze-Clear-Freeze (FCF) (dijelaskan di bawah ini) selama masa pembekuan. Bila diterapkan dengan benar, 182 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 183 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Penting: Terapkan teknik FCF sejak awal tindakan pengobatan. Jika provider menunggu lebih lama dari 15 detik yang dianjurkan untuk mulai menggunakan prosedur FCF dan menekan tombol DEFROST, Dekontaminasi unit krioterapi, selang dan regulator dengan melap menggunakan alkohol. Lepaskan kriotip dari prob (Gambar C-5). Pasang tutup unit krioterapi Wallach LL100 dapat menjadi terhambat es pada saat pelindung pada tabung metal tipi yang berada di ujung prob. tindakan dan pengobatan akan terhenti. Letakkan unit krioterapi pada dudukannya di regulator. Saat teknik FCF digunakan selama tindakan pengobatan, gumpalan es lembut atau butiran es akan keluar dari saluran pembuangan (exhaust port) yang berada di bagian bawah regulator. Hal ini berarti unit/alat tersebut sedang membersihkan sendiri dan mencegah terbentuknya es. Tetapi, jika jika unit krioterapi tidak tersumbat dan aliran gas berhenti, ikuti langkah-langkah dalam “Mengatasi Masalah (Troubleshooting), Masalah no.7” (di atas) untuk mencairkan es dan menggunakan teknik FCF untuk semua Gambar C-5. Melepaskan Kriotip pemakaian berikutnya. Lepaskan sarung (sleeve) plastik dari kriotip. Masukkan LANGKAH-LANGKAH DALAM PEMROSESAN Pencegahan Infeksi BAGIAN-BAGIAN DARI ALAT/SISTEM KRIOTERAPI 7 karet penahan berbentuk kerucut dengan kuat ke dalam lubang di bagian bawah kriotip (Gambar C-6). Dekontaminasi dan Pencucian Setelah selesai melakukan tindakan krioterapi dan sebelum mulai proses pencucian, pakai sarung tangan periksa/rumah tangga yang baru di kedua tangan untuk melindungi diri. 1 This cryotherapy IP guide has been prepared for the Wallach Cryosurgical System, Model #LL100; Wallach Surgical Devices, Inc., 235 Edison Rd., Orange, CT USA, Website: www.wallachsd.com 184 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 185 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Disinfeksi Tingkat Tinggi (DTT) atau Sterilisasi Gambar C-6. Melepaskan Sarung (Sleeve) Plastik dan Memasang Karet penahan Setelah dicuci, kriotip dan sarung plastik dapat di-DTT dengan cara direbus, dikukus, atau direndam dalam bahan disinfektan kimia yang diijinkan. Kriotip berbahan metal dapat disterilisasi, jika peralatan tersedia. Disinfeksi Tingkat Tinggi Untuk mendisinfeksi tingkat tinggi kriotip dan sarung (sleeve) plastik, lakukan salah satu dari langkah berikut berikut. Jangan merebus, mengukus, atau merendam pegangan unit krioterapi dan Cuci kriotip dan sarung plastik dengan sabun dan air sampai terlihat bersih. Jangan biarkan karet penahan terlepas pada saat prob. Rebus air selama 20 menit (waktu dihitung sejak air mulai pencucian. Bilas kriotip dan sarung plastik dengan air bersih Kukus (jika wadah yang sesuai tersedia) selama 20 menit. sampai benar-benar bersih. Pencucian adalah langkah mendidih). yang sangat penting agar Rendam dalam larutan disinfektan kimiawi, seperti larutan klorin perlengkapan dan peralatan aman ketika ditangani. Pencucian 0,5% yang dibuat dengan air matang, glutaraldehid 2–4% atau dengan air dan sabun cair atau deterjen dapat menghilangkan formaldehid 8% selama 20 menit kemudian bilas dengan air materi organik seperti darah dan cairan tubuh. matang. Pakailah kacamata pelindung (goggle) dan masker—atau pelindung wajah—pada saat mencuci peralatan dan bahan lain untuk melindungi dari percikan saat mencuci. Alkohol: Alternatif untuk Fasilitas dengan Sumber daya Terbatas Jika pilihan DTT di atas tidak tersedia, kriotip dan sarung plastik Keringkan kriotip dan sarung plastik dengan cara dianginkan. dapat didisinfektan menggunakan ethyl atau isopropyl alcohol 70– Setelah dicuci, lakukan DTT atau sterilisasi untuk kriotip sebelum 90%. Walaupun alkohol merupakan bahan disinfektan yang sangat dipakai kembali. baik, tetapi tidak dapat membunuh semua virus. Penelitian menunjukkan bahwa alkohol ethyl dan isopropyl dapat membunuh 186 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 187 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA virus-virus yang serupa dengan human papillomavirus (HPV) sehingga mungkin efektif terhadap HPV. (Alkohol tersebut benar- Setelah diDTT (atau sterilisasi), kriotip dan sarung Penyimpanan plastik yang telah kering dapat disatukan dan benar dapat membunuh HIV dan HBV.) Jika menggunakan alkohol, dipasang kembali pada prob krio yang berada ikuti prosedur di bawah ini. pada unit krioterapi. Unit/alat krioterapi kemudian Ikuti langkah-langkah Dekontaminasi dan Pencucian (lihat di harus diletakkan pada dudukan di regulator. atas). Rendam kriotip dan sarung plastik dalam ethyl atau isopropyl alkohol 70–90% selama 20 menit. Keringkan dengan dianginkan kemudian gabung dan pasangkan kembali pada prob unit krioterapi; atau dengan cara lain, Pasangkan kembali keduanya pada prob krio dan rendam selama 20 menit kemudian dianginkan sebelum digunakan kembali. Sterilisasi Kriotip berbahan metal dapat disterilisasi dengan uap tekanan tinggi (otoklaf) atau sterilisasi panas dingin (oven), jika tersedia. Jangan letakkan sarung plastik or the krioterapi unit handle and prob in the autoclave or dry heat oven while sterilizing the kriotip. 188 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 189 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA FORM O PETUNJUK PENGISIAN FORMULIR 1. Formulir Catatan Medis (Form B) Setiap klien yang mengikuti deteksi dini kanker payudara dan kanker leher rahim harus dicatat dalam formulir Catatan Medis (Form B). Form B tersebut terdiri dari identitas klien, faktor risiko kanker payudara dan kanker leher rahim, pemeriksaan payduara dan penatalaksanaannya, serta pemeriksaan IVA dan penatalaksanannya. Identitas klien dan faktor risiko diisi oleh petugas pendaftaran, sedangkan pemeriksaan payudara dan IVA oleh petugas medis (proivider) yang telah dilatih. Pengisian form B adalah sebagai berikut: No. 190 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Variabel 1. Nomor Klien 2. Nama 3. Umur 4. Suku Bangsa 5. Agama 6. Berat Badan (kg) 7. Tinggi badan (cm) Keterangan Pengisian Isi sesuai dengan nomor register klien. Setiap klien mempunyai 1 nomor register yang sama untuk setiap pemeriksaan Tuliskan nama lengkap klien pada kolom ini Tuliskan umur klien sesuai dengan ulang tahun terakhir Tuliskan suku bangsa klien sesuai dengan kartu tanda pengenalnya Tuliskan agama klien sesuai dengan kartu tanda pengenalnya Tuliskan berat badan klien dalam kilogram pada kolom ini Tuliskan tinggi badan klien dalam centi meter pada kolom ini Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 191 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA No. Variabel Jalan RT/RW 8. Alamat 9 Desa/Kelur ahan Nama Suami 10. Perkawinan Ke Klien Suami 11. 12. Pekerjaan klien Pekerjaan suami 13. Pendidikan terakhir 14. Jumlah anak kandung Faktor Risiko (diisi oleh petugas pendaftaran) 15. Menstruasi < 12 tahun 192 Keterangan Pengisian No. Variabel Keterangan Pengisian Isi dengan alamat dan nomor rumah Isi dengan nomer RT, RW atau nama Dukuh, Isi dengan nama Desa sesuai dengan Form B Tulis nama suami klien. Hal ini untuk mempermudah identifikasi klien mengingat banyak nama yang sama dan sebagian perempuan dikenal dengan nama suaminya Tuliskan jumlah perkawinan klien sampai menikah dengan suami sekarang Tuliskan jumlah perkawinan suami sampai menikah dengan klien Tuliskan jenis pekerjaan klien Tuliskan jenis pekerjaan suami dari klien, misalnya petani, nelayan, buruh, sopir, PNS, dll Tuliskan pendidikan terkhir dari klien (Tidak Sekolah, SD, SM, SMA, Perguruan Tinggi) Tuliskan jumlah anak yang telah dilahirkan klien dengan cara normal (melalui jalan lahir) 16. 17. Usia pertama berhubungan seksual < 17 tahun Sering keputihan 18. Merokok 19. Terpapar asap rokok > 1 jam sehari 20. Sering konsumsi buah & sayur (5 porsi/hari) 21. Sering konsumsi makanan berlemak 22. Sering konsumsi makanan berpengawet 23. Kurang aktivitas (30 menit/hari) 24. Pernah Pap smear Beri tanda √ pada kotak ya apabila usia pertama berhubungan seksual kurang dari 17 tahun Beri tanda √ pada kotak ya apabila sering keputihan (lebih dari 1 kali dalam sebulan) Beri tanda √ pada kotak ya apabila klien merokok (perokok aktif) Beri tanda √ pada kotak ya apabila dalam sehari terpapar asap rokok lebih dari 1 jam, misalnya terrpapar asap roko karena suami merokok di rumah Beri tanda √ pada kotak ya apabila dalam sehari mengkonsumsi buah & sayur 5 potong sedang/ 5 mangkok sedang setiap sehari Beri tanda √ pada kotak ya apabila sering mengkonsumsi makanan berlemak, seperti goreng-gorengan, jeroan, dll Beri tanda √ pada kotak ya apabila sering mengkonsumsi makanan berpengawet, seperti makanan dikalengkan, chicken nugget, dll Beri tanda √ pada kotak ya apabila aktivitas fisik kurang dari 30 menit/hari. Aktivitas fisik dapat berupa semua kegiatan badan seperti menyapu, mengepel, berolah raga, berkebun, dll Beri tanda √ pada kotak ya apabila pernah papsmear sebelum IVA Beri tanda √ pada kotak ya apabila menstruasi pertama didapat pada umur kurang dari 12 tahun Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim fisik Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 193 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA No. 25. Variabel Sering pasangan Keterangan Pengisian berganti 26. Riwayat kanker keluarga 27. Kehamilan >35 tahun pertama 28. Pernah menyusui 29. Pernah melahirkan 30. Melahirkan normal >=4 kali 31. Menikah > 1 kali 32. KB hormonal Pil > 5 tahun Suntik > 5 tahun 33. Riwayat tumor payudara 34. Menopause > 50 tahun 194 jinak Beri tanda √ pada kotak ya apabila sering berganti pasangan seksual, yaitu berhubungan seksual dengan lebih dari 1 oran (termasuk suami) Beri tanda √ pada kotak ya apabila ada anggota keluarga (ayah, ibu, saudara kandung, kakek atau nenek ada yang pernah terkena kanker), dan sebutkan jenis kanker Beri tanda √ pada kotak ya apabila kehamilan pertama lebih dari 35 tahun Beri tanda √ pada kotak ya apabila pernah menyusui bayinya Beri tanda √ pada kotak ya apabila pernah melahirkan Beri tanda √ pada kotak ya apabila pernah melahirkan 4 kali atau lebih secara normal (melalui jalan lahir). Apabila ada caesar Beri tanda √ pada kotak ya apabila menikah lebih dari 1 kali Beri tanda √ pada kotak ya apabila pernah/sedang menggunakan pil KB lebih dari 5 tahun Beri tanda √ pada kotak ya apabila pernah/sedang menggunakan KB suntik lebih dari 5 tahun Beri tanda √ pada kotak ya apabila klien pernah terkena tumor jinak pada payudara Beri tanda √ pada kotak ya apabila Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim No. 35. Variabel Obesitas kg/m2) (IMT>27 Pemeriksaan Payudara Payudara kanan & kiri 1. Kulit Normal Abnormal Keterangan Pengisian klien telah berhenti haid pada usia diatas 50 tahun Beri tanda √ pada kotak ya apabila klien obesitas (Indeks Massa Tubuh/IMT lebih dari 27). Cata menghitung IMT adalah IMT = Berat badan (kg) Tinggi badan (meter) kwadrat Beri tanda √ pada kotak ini apabila pada kulit payudara kanan/kiri tidak menunjukkan kelainan Beri tanda √ pada kotak ini apabila pada kulit payudara kanan/kiri ditemukan adanyamemberi kelainan. Pililh normalan dengan tanda √ pada kotak: salah satu atau lebih ketidak Apabila kulit payudara seperti kulit jeruk Kulit Jeruk Apabila ada payudara kulit Penarikan Luka basah penarikan kulit pada kulit ayudara Apabila 2. Areola/ Normal terdapat luka basah Beri tanda √ pada kotak ini apabila Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 195 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA No. Variabel papila Abnormal Retraksi Luka basah 3. 196 Cairan abnormal dari putting susu Benjolan pada payudara Keterangan Pengisian pada areola/papila payudara kanan/kiri tidak menunjukkan kelainan Beri tanda √ pada kotak ini apabila pada areola/papila payudara kanan/kiri menunjukkan adanya kelainan. Pililh salah satu atau lebih ketidak normalan dengan memberi tanda √ pada kotak: Retraksi Apabila areola/papila payudara kanan/kiri tertarik ke dalam dengan massa keras Luka basah Apabila ada terdapat luka/koreng basah pada areola/papila Cairan Abnormal dari puting susu Apabila areola/papila mengeluarkan cairan tidak normal, seperti nanah, cairan bening (bukan ASI) Beri tanda √ pada kotak ini apabila pada Beri tanda √ pada kotak ini apabila pada areola/papila payudara kanan/kiri terdapat luka basah Beri tanda √ pada kotak ini apabila pada areola/papila payudara kanan/kiri keluar cairan abnormal dari putting susu Beri tanda √ pada kotak ya apabila terdapat benjolan/tumor/massa Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim No. Variabel Keterangan Pengisian abnormal pada payudara dan tuliskan ukuran benjolan dalam cm. Buatlah gambar tumor pada tempat yang disediakan, payudara kanan atau kiri Penatalaksanaan hasil pemeriksaan payudara 1. Normal Anjurkan Beri tanda √ pada kotak normal sadari/bulan apabila hasil pemeriksaan Pemeriksaan kulit,areola/papila dan benjolan payudara/tah payudara tidak ditemukan kelainan un dan beri tanda √ pada kotak Pemeriksaan panatalaksanaan hasil pemeriksaan mammografi apakah dianjurkan untuk pemeriksaan pada usia sadari perbulan,pemeriksaan >40 tahun payudara/tahun atau pemeriksaan mammografi 2. Kemungkinan kelainan Beri tanda √ pada kotak kemungkinan payudara jinak kelainan payudara jinak apabila dari hasil √ pemeriksaan ditemukan tanda pada kotak rujuk untuk kecurigaan adanya kelainan dan beri 3. Dicurigai kelainan payudara ganas Pemeriksaan IVA 1. Vulva pemeriksaan lebih lanjut. Beri tanda √ pada kotak dicurigai kelainan payudara ganas apabila dari hasil pemeriksaan payudara kiri dan kanan ditemukan adanya luka basah dan keluar cairan abnirmal dari puting susu dan ditemukan benjolan pada payudara dan Beri tanda √ pada kotak rujuk untuk pemeriksaan lebih lanjut. Beri tanda √ pada kotak ya apabila ditemukan adanya kelainan dan disebutkan Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 197 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA No. Variabel Keterangan Pengisian jenis kelainan yang ada pada vulva Beri tanda √ pada kotak ya apabila ditemukan adanya kelainan pada vagina dan disebutkan jenis kelainannya 3. Serviks Beri tanda √ pada kotak ya apabila ditemukan adanya kelainan pada serviks dan disebutkan jenis kelainannya 4. Pemeriksaan Beri tanda √ pada kotak ya apabila bimanual ditemukan adanya kelainan pada pemeriksaan bimanual dan disebutkan jenis kelainannya 5. Uterus Beri tanda √ pada kotak ya apabila ditemukan adanya kelainan pada uterus dan disebutkan jenis kelainannya 6. Adnexa Beri tanda √ pada kotak ya apabila ditemukan adanya kelainan pada adnexa dan disebutkan jenis kelainannya. 7. Pemeriksaan Beri tanda √ pada kotak ya apabila rectovaginal ditemukan adanya kelainan pada pemeriksaan rectovaginal dan disebutkan jenis kelainannya Hasil IVA & Penatalaksanaan 1. IVA Negatif Beri tanda √ pada kotak IVA negatif apabila hasil pemeriksaan IVA tidak ada kelainan (normal. Selanjutnya, beri tanda √ pada kotak untuk anjuran yang diberikan: anjuran untuk datang segera, apabila klien tidak ada keluhan anjuran kembali setelah 5 tahun untuk melakukan tes IVA ulang 2. IVA Positif Beri tanda √ pada kotak apabila hasil pemeriksaan IVA ditemukan lesi pra kanker. Selanjutnya, beri tanda √ pada kotak: 2. 198 No. Variabel Klien Vagina Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Keterangan Pengisian 3. Diduga IMS 4 Rujukan 5. Nama pemeriksa diberi konseling beri tanda didepannya,apabila klien menerima pengobatan yang dianjurkan Klien menerima pengobatan yang dianjurkan Tanggal kunjungan ulang dan sebutkan tanggal berapa Pengobatan yang diberikikan: Krioterapi dan atau atau lainnya Beri tanda √ pada kotak yang tersedai apabila klien diduga mengalami infeksi menular seksual (IMS). Jika diobati beri tanda √ pada kotak yang tersedia dan isilah jenis pengobatan yang dilakukan. Jika dirujuk beri tanda √ pada kotak yang tersedia. Isilah sesuai dengan rujukan yang dianjurkan. Beri tanda √ pada kotak sesuai rujukan klien, serta berilah tanda √ pada 5 pilihan yaitu curiga kanker leher rahim, lesi lebih dari 75 %, lesi lebih dari 2 mm melebihi ujung prob krio, lesi meluas sampai dinding vagina, dirujuk untuk tes atau pengobatan lanjutan. Tulis nama petugas medis yang memeriksa beserta tandatangan dan tanggal pemeriksaan Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 199 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA No. 6. Variabel Persetujuan tindakan medik Keterangan Pengisian Petugas medis menginformasikan kepada klien hasil pemeriksaan dan tindakan dan mencatat pada lembar persetujuan tindakan medik. Selanjutnya, klien diminta mengisi lembar persetujuan tindakan medik tersebut untuk tindakan pengobatan (krioterapi), dengan memberi tanda tangan dan tanggal. Lembar persetujuan juga ditandatangani oleh petugas pelaksana, suami/wali/saksi dari klien. Dengan persetujuan tersebut, tindakan medik dapat dilakukan. 2. Kartu Deteksi Dini (Form C) Kartu deteksi dini diisi setelah penapisan/pemeriksaan oleh petugas medis (provider). Kartu tersebut berisi ringkasan pemeriksaan dan hasilnya untuk diberikan kepada klien. Pengisian kartu sebagai berikut: No. Variabel Keterangan pengisian 1. No Register Isi dengan nomor register Puskesmas/Pustu sesuai pada Catatan Medis (Form B) Isi dengan nama klien sesuai pada 2. Nama Catatan Medis (Form B) 3 Umur Isi dengan umur sesuai ualng tahun terakhir dalam tahun, sesuai pada Catatan Medis (Form B) 4 Alamat Isi dengan alamat lengkap klien, mulai dari RT/RW kelurahan 5 Tanggal Isi dengan tanggal pemeriksaan IVA dan pemeriksaan CBE klien pertama kali 6 7 Variabel Beri tanda √ pada kotak apabila hasil Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 8 Keterangan pengisian pemeriksaan payudara normal Benjolan Beri tanda √ pada kotak apabila hasil pemeriksaan payudara terdapat benjolan/tumor Curiga kanker payudara Beri tanda √ pada kotak apabila hasil pemeriksaan payudara dicurigai ada keganasan/kanker Kelainan payudara lain Beri tanda √ pada kotak apabila hasil pemeriksaan payudara terdapat kelainan selain benjolan dan curiga kanker dan sebutkan jenis kelainan Hasil Penapisan Leher Rahim Normal Beri tanda √ pada kotak apabila hasil pemeriksaan leher rahim normal IVA (+) Beri tanda √ pada kotak apabila hasil pemeriksaan IVA ditemukan lesi pra kanker Lesi luas Beri tanda √ pada kotak apabila hasil pemeriksaan IVA ditemukan lesi pra kanker luas, Curiga Kanker leher rahim Beri tanda √ pada kotak apabila hasil pemeriksaan leher rahim dicurigai kanker leher rahim Kelainan ginekologi lainnya Beri tanda √ pada kotak apabila hasil pemeriksaan leher rahim terdapat kelainan ginekologi lain dan sebutkan jenis kelainan (misal cervicitis, kondiloma, polip) Tindak lanjut Isi tanggal kontrol pemeriksaan/tindakan Hasil penapisan Payudara Normal 200 No. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim ulang setelah 201 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA No. Variabel Kontrol Ulang Terapi 9 10 11 12 No 2 Keterangan pengisian Isi dengan pengobatan/tindakan diberikan, misalnya krioterapi pemberian obat-obatan yang dan Dirujuk ke Isi dengan RS tempat klien dirujuk untuk pemeriksaan dan tindakan lebih lanjut Nama petugas Isi dengan nama petugas (provider) yang melakukan pemeriksaan No kontak petugas Isi dengan nomor telepon/HP petugas (provider) yang melakukan pemeriksaan untuk komunikasi lebih lanjut dengan klien 3 Nomor Register 4. Nama Klien 5 Umur 6 3. Register Deteksi Dini (Form D) Form Register Dini diisi untuk setiap klien yang menjalani penapisan kanker payudara dan kanker leher rahim pada setiap kunjungan yang dilakukan. Pengisian form berasal dari formulir Catatan Medis (Form B), selain faktor risiko. Informasi faktor risiko dapat diambil sewaktu-waktu oleh Puskesmas atau Dinas kesehatan kabupaten untuk diolah dalam melihat/memetakan faktor risiko di masyarakat. 7 8 9 Form register terdiri dari 18 kolom dan sub kolom. Cara pengisiannya sebagai berikut: 10 No 1. 202 Variabel Nomor Keterangan pengisian Isi dengan nomor urut klien yang dibuat dalam 1 bulan Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Variabel Tanggal 11 Keterangan pengisian Diisi dengan tanggal kunjungan klien pertama kali Isi dengan nomer register klien pertama kali melakukan pemeriksaan. Untuk klien kunjungan ulang, nomor diisi dengan nomor yang sama pada kunjungan pertama Tuliskan nama lengkap klien Tuliskan umur klien sesuai dengan ulang tahun terakhir Nama Suami Tuliskan nama lengkap suami. Hal ini untuk memudahkan identifikasi karena banyak nama yang sama dan penggunaan nama suamai sebagai nama panggilan klien Alamat Isi dengan alamat lengkap klien, mulai dari RT, RW, dan kelurahan, sesuai pada catatan medis Hasil Pemeriksaan Payudara Normal Beri tanda √ pada kolom apabila hasil pemeriksaan payudara normal Tumor/Benjolan Beri tanda √ pada kolom apabila hasil pemeriksaan payudara terdapat tumor/benjolan Curiga kanker Beri tanda √ pada kolom apabila hasil payudara pemeriksaan payudara dicurigai ada keganasan/kanker Kelainan Beri tanda √ pada kolom apabila hasil payudara lain pemeriksaan payudara terdapat kelainan Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 203 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA No 12 13 14 15 16 17 18 204 Variabel Keterangan pengisian selain benjolan dan curiga kanker Hasil Penapisan Leher Rahim IVA Negatif Beri tanda √ pada kolom apabila hasil (Normal) pemeriksaan IVA negatif/normal IVA Positif Beri tanda √ pada kolom apabila hasil pemeriksaan IVA ditemukan lesi pra kanker Lesi Luas Beri tanda √ pada kolom apabila hasil pemeriksaan IVA ditemukan lesi pra kanker luas sehingga tidak bisa diberikan tindakan krioterapi dan dirujuk Curiga Kanker Beri tanda √ pada kolom apabila hasil leher rahim pemeriksaan leher rahim dicurigai kanker leher rahim Kelainan Beri tanda √ pada kolom apabila hasil ginekologi lain pemeriksaan leher rahim terdapat kelainan ginekologi lain (misal cervicitis, kondiloma, polip) Pap smear Beri tanda √ pada kolom apabila hasil pemeriksaan leher rahim SSK tidak tampak sehingga klien harus dirujuk untuk pemeriksaan Pap smear di RS Keterangan Isi dengan informasi tambahan tentang hasil pemeriksaan dan rujukan, misalnya jenis kelainan payudara dan ginekologi lain, RS rujukan, klien menolak dirujuk, dll Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 4. Formulir Register IVA + (Form E) Form Register ini hanya diisi bagi setiap klien dengan hasil IVA positif. Form ini adalah alat bantu bagi petugas (provider) untuk mempermudah pemantauan terhadap klien, apakah sudah dilakukan krioterapi, hasil krioterapi dan kunjungan ulang. Register klien dengan positif IVA diisi pada satu baris untuk setiap klien, tidak diisi pada baris berbeda untuk setiap kali kunjungan. Form ini terdiri dari 16 kolom dan subkolom. Cara pengisiannya sebagai berikut: No. 1 Veriabel Nomor 1. Nomor Register 2. Nama Klien 3. 6 Umur Nama Suami 7 Alamat 5. IVA (tgl) 6. IVA ulang Pra Krio pertama Keterangan pengisian Isi dengan nomor urut klien dalam satu bulan Isi dengan nomor register klien yang sama dengan pada form D (register deteksi dini), dan sama dengan form B (catatan medis) Tuliskan nama lengkap klien pada kolom, sesuai pada form D Tuliskan umur klien sesuai pada form D Tuliskan nama lengkap suami. Hal ini untuk memudahkan identifikasi karena banyak nama yang sama dan penggunaan nama suami sebagai nama panggilan klien Isi dengan alamat lengkap klien, mulai dari RT, RW, dan kelurahan, sesuai dengan form D Tuliskan dengan tanggal dilakukan pemeriksaan IVA pertama kali dan dinyatakan positif Beri tanda √ pada kolom “Positif” apabila hasil IVA ulang positif. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 205 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA No. 7 8. Veriabel Keterangan pengisian Beri tanda √ pada kolom “Negatif” apabila hasil IVA ulang negatif/normal Kolom ini perlu diisi mengingat bahwa tindakan Krioterapi mungkin tidak dilakukan pada hari yang sama dan juga dilakukan oleh petugas kesehatan lain. Bila hasil pemeriksaan IVA pra krio negatif, kolom selanjutnya tidak perlu lagi diisi Pelaksanaan Krio Hari yang sama Beri tanda √, pada subkolom ini bila krio dilakukan pada hari yang sama dengan pemeriksaan IVA (tidak ditunda) Hari yang Tuliskan tanggal pelaksanaan krio pada berbeda kolom ini jika dilakukan tidak pada hari yang sama dengan pemeriksaan IVA Beri tanda √, pada subkolom ini bila klien Kunjungan Ulang melakukan kunjungan ulang diluar jadwal, pasca tindakan krio karena ada keluhan Ada keluhan IVA Pasca krio 6 bulan 206 Beri tanda √ pada kolom ini bila klien melakukan kunjungan ulang karena ada keluhan sebelum 6 bulan kontrol Beri tanda √ pada kolom “Positif” apabila klien melakukan kunjungan ulang (kontrol) 6 bulan setelah krio dan hasil IVA ulang positif Beri tanda √ pada kolom “Negatif” apabila klien melakukan kunjungan ulang (kontrol) 6 bulan setelah krio dan hasil IVA ulang negatif Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim No. Veriabel IVA Pasca krio 1 tahun Keterangan pengisian 9. Keterangan Beri tanda √ pada kolom “Positif” apabila klien melakukan kunjungan ulang (kontrol) 1 tahun setelah krio dan hasil IVA ulang positif Beri tanda √ pada kolom “Negatif” apabila klien melakukan kunjungan ulang (kontrol) 1 tahun setelah krio dan hasil IVA ulang negatif Tuliskan pada kolom ini keterangan tambahan yang dirasakan perlu diberikan, misalnya hasil-hasil rujukan dari RS 5. Rekapitulasi Deteksi Dini Puskesmas (Form F) Puskesmas membuat rekapitulasi kegiatan deteksi dini kanker payudara dan kanker leher rahim setiap bulan dalam form F dan melaporkan setiap awal bulan berikutnya kepada dinas kesehatan kabupaten/kota. Pengisian form laporan dilakukan sebagai berikut: - Tulislah nama Puskesmas, kabupaten/kota, Provinsi, bulan, dan tahun pada bagian atas form - Isilah data-data pada kolom-kolom yang ada, yang berasal dari dari fromulir register deteksi dini (form D) dan formulir IVA positif (form E) . Form terdiri dari 13 kolom dan sub kolom yang diisi berdasarkan pengelompokan umur <30 tahun, 3039 tahun, 40-50 tahun, dan >50 tahun. Pengisian data-data tersebut adalah sebagai berikut: No. 1. Nama Kolom /subkolom Diperiksa Keterangan pengisian Isi kolom dengan jumlah klien untuk masingmasing kelompok umur yang menjalani pemeriksaan IVA dan CBE pada bulan tersebut, yang dijumlahkan dari form D Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 207 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA No. 2 Nama Kolom Keterangan pengisian /subkolom Hasil Pemeriksaan payudara (dirujuk) Tumor/Benjol an 3 208 Isi kolom dengan jumlah klien yang menjalani pemeriksaan payudara pada bulan tersebut dan hasilnya menunjukkan ada benjolan, menurut kelompok umur. Data dijumlahkan dari form D Isi kolom dengan jumlah klien yang Curiga menjalani pemeriksaan payudara pada Kanker bulan tersebut dan hasilnya menunjukkan ada tanda-tanda kanker, menurut kelompok umur. Data dijumlahkan dari form D3 Kelainan Isi kolom dengan jumlah klien yang Payudara menjalani pemeriksaan payudara pada Lainnya bulan tersebut dan hasilnya menunjukkan ada tanda-tanda kanker, menurut kelompok umur. Data dijumlahkan dari form D Hasil Pemeriksaan Leher Rahim Isi kolom dengan jumlah klien yang IVA Positif menjalani pemeriksaan IVA dan hasilnya positif pada bulan tersebut, untuk masingmasing kelompok umur. Data dijumlahkan dari form D dan dicocokkan dengan data pada form E Isi kolom dengan jumlah klien yang Curiga menjalani pemeriksaan IVA pada bulan Kanker tersebut dan hasilnya menunjukkan ada tanda-tanda kanker, menurut kelompok umur. Data dijumlahkan dari form D Kelainan Isi kolom dengan jumlah klien yang ginekologis menjalani pemeriksaan IVA pada bulan lain tersebut dan hasilnya menunjukkan ada kelainan ginekologis selain IVA positif dan curiga kanker, menurut kelompok umur. Data dijumlahkan dari form D Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim No. 4 Nama Kolom /subkolom Papsmear Krioterapi Hari yang sama Hari yang berbeda 5 Keterangan Keterangan pengisian Isi kolom dengan jumlah klien yang menjalani pemeriksaan IVA tapi kemudian dirujuk untuk papsmear ke RS Isi kolom dengan jumlah klien yang dilakukan tindakan krioterapi pada hari yang sama dengan IVA pada bulan tersebut, menurut kelompok umur. Data diambil dari form E Isi kolom dengan jumlah klien yang dilakukan tindakan krioterapi tidak pada hari yang sama dengan pemeriksaan IVA pada bulan tersebut (ditunda), menurut kelompok umur. Data diambil dari form E Tuliskan informasi tambahan jika ada Pada bawah tabel isilah target cakupan kegiatan deteksi dini selama perempuan usia 30-50 tahun untuk 5 tahun, target 1 tahun (biasanya target 5 tahun dibagi 5), dan cakupan deteksi dini dalam satu bulan (jumlah dan persentasi dari target setahun). Formulir diberi tanggal, ditandatangani kepala Puskesmas dan diberi cap Puskesmas. 6. Rekapitulasi Deteksi Dini Kanker Leher Rahim Rumah Sakit (Form G) Rumah sakit melakukan rekapitulasi deteksi dini kanker leher rahim baik rujukan dari Puskesmas maupun yang bukan rujukan (datang sendiri ke RS). Rekapitulasi dilakukan setiap bulan menggunakan form G dan melaporkannya kepada dinas kesehatan kabupaten/kota pada awal bulan berikutnya. Pengisian form laporan dilakukan sebagai berikut: - Tulislah nama RS, kabupaten/kota, Provinsi, bulan, dan tahun pada bagian atas form Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 209 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA - - No. 1. 2 3 210 Untuk rekapitulasi klien rujukan Puskesmas berikan tanda √ pada kotak “Rujukan Puskesmas”. Untuk rekapitulasi klien bukan rujukan Puskesmas, berilah tanda √ pada kotal “Non Rujukan” Form terdiri dari 13 kolom dan sub kolom yang diisi berdasarkan pengelompokan umur <30 tahun, 30-39 tahun, 40-50 tahun, dan >50 tahun. Pengisian data-data pada kolom sebagai berikut: Nama Kolom /subkolom Diperiksa No. Kelainan ginekologis lain Keterangan pengisian Isi kolom dengan jumlah klien untuk masing-masing kelompok umur yang menjalani pemeriksaan leher rahim selama 1 bulan. Pemeriksaan 1 klien bisa beberapa jenis maka yang dijumlah adalah jumlah kliennya 4 Pemeriksaan Leher Rahim Kolposkopi Isi kolom dengan jumlah klien yang menjalani pemeriksaan kolposkopi selama 1 bulan, menurut kelompok umur. IVA Isi kolom dengan jumlah klien yang menjalani pemeriksaan IVA selama 1 bulan, menurut kelompok umur. Papsmear Isi kolom dengan jumlah klien yang menjalani pemeriksaan Papsmear selama 1 bulan, menurut kelompok umur. Hasil Pemeriksaan Isi kolom dengan jumlah klien yang Displasia/Lesi Pra kanker/ menjalani pemeriksaan leher rahim dan hasilnya terdapat displasia/IVA positif dalam IVA Positif 1 bulan, menurut kelompok umur. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Nama Kolom /subkolom Kanker Leher Rahim Tindakan Krioterapi Hari yang sama Hari yang berbeda LEEP Operasi 5 Keterangan Keterangan pengisian Isi kolom dengan jumlah klien yang menjalani pemeriksaan leher rahim dalam 1 bulan dan hasilnya positif kanker leher rahim, menurut kelompok umur. Isi kolom dengan jumlah klien yang menjalani pemeriksaan leher rahim dalam 1 bulan dan hasilnya menunjukkan ada kelainan ginekologis selain IVA positif dan kanker leher rahim, menurut kelompok umur. Isi kolom dengan jumlah klien yang dilakukan tindakan krioterapi pada hari yang sama dengan pemeriksaan leher rahim pada bulan tersebut, menurut kelompok umur. Isi kolom dengan jumlah klien yang dilakukan tindakan krioterapi tidak pada hari yang sama dengan pemeriksaan leher rahim (ditunda), menurut kelompok umur. Isi kolom dengan jumlah klien yang dilakukan tindakan LEEP dalam 1 bulan, menurut kelompok umur. Isi kolom dengan jumlah klien yang dilakukan tindakan operasi untuk kasus kanker leher rahim dalam 1 bulan, menurut kelompok umur. Tuliskan informasi tambahan jika ada Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 211 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Setelah data-data selesasi diisi, di bagian bawah form diberi tanggal, ditandatangani kepala Klinik/Bagian Ginekologi RS dan dicap. 7. Rekapitulasi Deteksi Dini Kanker Payudara Rumah Sakit (Form H) Rumah sakit melakukan rekapitulasi deteksi dini kanker payudara baik rujukan dari Puskesmas maupun yang bukan rujukan (datang sendiri ke RS). Rekapitulasi dilakukan setiap bulan menggunakan form H dan melaporkannya kepada dinas kesehatan kabupaten/kota pada awal bulan berikutnya. Pengisian form laporan dilakukan sebagai berikut: - Tulislah nama RS, kabupaten/kota, provinsi, bulan, dan tahun pada bagian atas form - Untuk rekapitulasi klien rujukan Puskesmas berikan tanda √ pada kotak “Rujukan Puskesmas”. Untuk rekapitulasi klien bukan rujukan Puskesmas, berilah tanda √ pada kotal “Non Rujukan” - Form terdiri dari 10 kolom dan sub kolom yang diisi berdasarkan pengelompokan umur <30 tahun, 30-39 tahun, 40-50 tahun, dan >50 tahun. Pengisian data-data pada kolom sebagai berikut: No. Nama Kolom Keterangan pengisian /subkolom 1. Diperiksa Isi kolom dengan jumlah klien untuk masing-masing kelompok umur yang menjalani pemeriksaan leher rahim selama 1 bulan. Pemeriksaan 1 klien bisa beberapa jenis maka yang dijumlah adalah jumlah kliennya 2 Pemeriksaan Payudara 212 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim No. Nama Kolom /subkolom USG Mammografi 3 4 5 Keterangan pengisian Isi kolom dengan jumlah klien menjalani pemeriksaan deteksi dengan USG payudara selama 1 menurut kelompok umur. Isi kolom dengan jumlah klien menjalani pemeriksaan deteksi dengan mammografi selama 1 menurut kelompok umur. yang dini bulan, yang dini bulan, Hasil Pemeriksaan Tumor Isi kolom dengan jumlah klien yang menjalani pemeriksaan payudara dan hasilnya terdapat benjolan/tumor jinak payudara dalam 1 bulan, menurut kelompok umur. Kanker Isi kolom dengan jumlah klien yang Payudara menjalani pemeriksaan payudara dan hasilnya positif kanker payudara dalam 1 bulan, menurut kelompok umur. Kelainan Isi kolom dengan jumlah klien yang menjalani pemeriksaan payudara dan Payudara hasilnya menunjukkan ada kelainan lainnya ginekologis selain tumor dan kanker payudara dalam 1 bulan, menurut kelompok umur. Tindakan Operasi Isi kolom dengan jumlah klien yang dilakukan tindakan operasi untuk kasus tumor atau kanker payudara dalam 1 bulan, menurut kelompok umur. Keterangan Tuliskan informasi tambahan jika ada Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 213 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA Setelah data-data selesasi diisi, di bagian bawah form diberi tanggal, ditandatangani kepala Klinik/Bagian Bedah RS dan dicap. No. 8. Rekapitulasi Deteksi Dini Kabupaten/Kota, Provinsi, dan Nasional (Form I, Form K, Form M) Dinas kesehatan kabupaten/kota, dinas kesehatan provinsi, dan Kementerian Kesehatan (Subdit Penyakit Kanker, Direktorat PPTM, Ditjen PP dan PL) menerima laporan rekapitulasi deteksi dini secara berjenjang. Dinas kesehatan kabupaten/kota menerima laporan bulanan Puskesmas dan RS, Dinas kesehatan provinsi menerima laporan triwulanan dinas kesehatan kabupaten/kota, dan Kemenkes menerima laporan triwulanan dari dinas kesehatan provinsi. Dinas kesehatan kabupaten melakukan rekapitulasi menggunakan form I, dinas kesehatan provinsi menggunakan form K, dan Kemenkes menggunakan form M. Pengisian form laporan dilakukan sebagai berikut: - Tulislah nama kabupaten/kota, provinsi, bulan, dan tahun disesuaikan dengan jenjang administrasi - Isilah data-data pada kolom-kolom yang ada, yang berasal dari laporan jenjang dibawahnya. Form terdiri dari 14 kolom dan sub kolom yang diisi berdasarkan pengelompokan umur <30 tahun, 30-39 tahun, 40-50 tahun, dan >50 tahun. Pengisian data-data tersebut adalah sebagai berikut: No. 1. 2 214 Nama Kolom /subkolom Keterangan pengisian Diperiksa Isi dengan jumlah klien untuk masingmasing kelompok umur yang menjalani pemeriksaan IVA dan CBE pada bulan/triwulan yang dilaporkan jenjang dibawahnya Hasil Pemeriksaan Payudara Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 3 Nama Kolom /subkolom Keterangan pengisian Laporan Puskesmas Tumor/Benjolan Isi kolom dengan jumlah klien yang menjalani pemeriksaan payudara dengan hasil ada benjolan/tumor pada payudara, menurut kelompok umur. Curiga Kanker Isi kolom dengan jumlah klien yang menjalani pemeriksaan payudara dengan hasil ada tanda-tanda kanker payudara, menurut kelompok umur. Kelainan Isi dengan jumlah klien yang menjalani Payudara pemeriksaan payudara dengan hasil ada Lainnya kelainan payudara selain tumor dan curiga kanker, menurut kelompok umur. Laporan RS Isi kolom dengan jumlah kanker Kanker payudara yang dilaporkan oleh RS, payudara menurut kelompok umur. Hasil Pemeriksaan Leher Rahim Laporan Puskesmas IVA Positif Isi kolom dengan jumlah klien yang menjalani pemeriksaan IVA dan hasilnya positif, menurut kelompok umur. Curiga Kanker Isi kolom dengan jumlah klien yang menjalani pemeriksaan IVA dan hasilnya menunjukkan ada tanda-tanda kanker, menurut kelompok umur. Kelainan Isi kolom dengan jumlah klien yang ginekologis lain menjalani pemeriksaan IVA dan hasilnya menunjukkan ada kelainan ginekologis selain IVA positif dan curiga kanker Laporan RS Kanker leher Isi kolom dengan jumlah kanker leher rahim rahim yang dilaporkan oleh RS, menurut Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 215 MENTERI KESEHATAN REPUBLIK INDONESIA No. Nama Kolom /subkolom Keterangan pengisian kelompok umur. 4 Krioterapi Hari yang sama Hari yang berbeda 5 Keterangan Isi kolom dengan jumlah klien yang dilakukan tindakan krioterapi pada hari yang sama dengan IVA, menurut kelompok umur. Isi kolom dengan jumlah klien yang dilakukan tindakan krioterapi tidak pada hari yang sama dengan pemeriksaan IVA (ditunda), menurut kelompok umur. Tuliskan informasi tambahan jika ada Pada bawah tabel isilah target cakupan kegiatan deteksi dini selama perempuan usia 30-50 tahun untuk 5 tahun, target 1 tahun (biasanya target 5 tahun dibagi 5), dan cakupan deteksi dini (jumlah dan persentasi dari target setahun). Formulir diberi tanggal, ditandatangani kepala dinas kesehatan kabupaten/kota (form I), kepala dinas kesehatan provinsi (form K), dan kepala Subdit penyakit Kanker (form M) dan diberi cap. 9. Rekapitulasi Tahunan Deteksi Dini Kabupaten/Kota, Provinsi, dan Nasional (Form J, Form L, Form N) Dinas kesehatan kabupaten/kota, dinas kesehatan provinsi, dan Kementerian Kesehatan (Subdit Penyakit Kanker, Direktorat PPTM, Ditjen PP dan PL) menerima laporan rekapitulasi tahunan kegiatan deteksi dini secara berjenjang, setiap awal tahun. Hal ini untuk mengetahui capaian (progress) kegiatan. Dinas kesehatan kabupaten/kota membuat laporan tahunan dan melaporkan kepada dinas kesehatan provinsi. Dinas kesehatan 216 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim MENTERI KESEHATAN REPUBLIK INDONESIA provinsi menerima laporan tahunan dari kabupaten/kota diwilayahnya, merekap dan melaporkan kepda Kemenkes. Kemenkes menerima dan merekap laporan tahunan dari provinsiprovinsi yang menyelenggarakan kegiatan deteksi dini. Dinas kesehatan kabupaten melakukan rekapitulasi tahunan menggunakan form J, dinas kesehatan provinsi menggunakan form L, dan Kemenkes menggunakan form N. Pengisian form laporan dilakukan sebagai berikut: - Tulislah nama kabupaten/kota atau provinsi, disesuaikan dengan jenjang administrasi - Form diisi dimulai tahun pertama melaksanakan kegiatan deteksi dini sampai tahun terakhir. - Form J berisi Puskesmas-Puskesmas yang telah melaksanakan kegiatan deteksi dini dari tahun ke tahun. Setiap Puskesmas dikelompokkan berdasarkan awal mulai kegiatan sehigga diketahui cakupan setiap Puskesmas dan kelompok Puskesmas. - Form L berisi Kabupaten/kota di 1 provinsi yang telah melaksanakan kegiatan deteksi dini dari tahun ke tahun. Setiap kabupaten/kota dikelompokkan berdasarkan awal mulai kegiatan sehigga diketahui cakupan setiapkabupaten/kota dan kelompok kabupaten/kota - Form N berisi provinsi-provinsi yang telah melaksanakan kegiatan deteksi dini dari tahun ke tahun. Setiap provinsi dikelompokkan berdasarkan awal mulai kegiatan sehigga diketahui cakupan setiap provinsi dan kelompok provinsi - Pengisian kolom : o Kolom target 5 tahun diisi target perempuan usia 3050 tahun yang diskrining. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 217 MENTERI KESEHATAN REPUBLIK INDONESIA MENTERI KESEHATAN REPUBLIK INDONESIA o - Kolom target 1 tahun diisi target perempuan usia 3050 tahun yang diskrining (target 5 tahun dibagi 5) o Kolom capaian skrining tahunan diisi jumlah klien yang diskrining dari tahun ke tahun dan persentase dari target 1 tahun o Kolom total diisi jumlah total capaian skrining dan persentase dari target 5 tahun Pada bagian bawah tabel, laporan diberi tanggal, ditandatangani kepala dinas kesehatan kabupaten/kota (form J), kepala dinas kesehatan provinsi (form L), dan kepala Subdit penyakit Kanker (form N) dan diberi cap. o o o o o o o o o o o o o o o o dr. Achmad Hardiman, Sp.KJ, MARS drg. Rini Noviani dr. Theresia Sandra Diah Ratih, MHA Sastriwati, SKM, M.Kes dr. Sedya Dwisangka dr. Sorta Rosniuli dr. Ruby Valentine dr. Meilina Farikha dr. Fahrina Esthi Nusantri, SKM Giyati, A.Md Adiansyah Soegandi, B.Sc Mugi Wahidin, SKM Ratih Kartikasari, SKM Dian Kiranawati, S.Kep, Ners Hariyanto, SKM 2. TIM JNPK: o dr. Omo Abdul Madjid, SpOG o dr. Dwiana Ocviyanti, SpOG o dr. Mohammad Baharuddin, SpOG TIM PENYUSUN 3. TIM POGI o dr. Yunita Indarti, SpOG o dr. Dewi Anggraini, SpOG 4. TIM HOGI o Prof.dr. Farid Aziz, SpOG(K) o DR.dr. Laila Nurana, SpOG(K) o DR.dr. Andrijono, SpOG (K) o dr. Gatot Purwoto, SpOG(K) 1. KEMENTERIAN KESEHATAN o dr. Yusharmen, D.Comm.H, M.Sc 5. TIM PERABOI 218 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 219 MENTERI KESEHATAN REPUBLIK INDONESIA o o o o Prof.dr. Muchlis Ramli, SpBonk DR.dr. Drajat, SpBonk DR.dr. Sutjipto, Sp.Bonk dr.Kurnia, Sp.Bonk 6. TIM PDR o dr. Kardinah, Sp.Rad o dr. Sawitri Darmiati, SpRad MENTERI KESEHATAN REPUBLIK INDONESIA KONTRIBUTOR DAERAH 1. Dinas Kesehatan Sumatera Utara 2. Dinas Kesehatan Jawa Tengah 3. Dinas Kesehatan Jawa Barat 4. Dinas Kesehatan Jawa Timur 5. Dinas Kesehatan Sulawesi Selatan 6. Dinas Kesehatan DI Yogyakarta 7. JHPIEGO o dr. Djoko Soetikno, MPH o Siska, SKM 8. TIM IBI o Bd.Oom Suryana o Bd. Heru Herdiawati 9. TIM YKPJ o dr. Kardinah, SpRad 10. TIM YKI o dr. Melissa S.Luwiya, MHA o dr. Sumarijati Arjoso 11. TIM POI o Prof.DR.dr. Soehartati Soegondo, SpRad 12. TIM FCP o Prof.dr. Santoso Cornain o dr. Setyawati Budiningsih 220 Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim 221