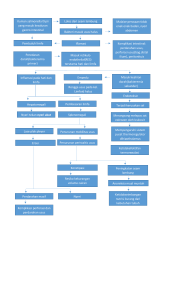
PORTOFOLIO MELENA Diajukan untuk Memenuhi Sebagian Syarat Mengikuti Program Internship Dokter Indonesia di RS Muhammadiyah Babat Pembimbing: dr. Septian Dany Andia Oleh : dr. Dian Riska Fintaningsih RS MUHAMMADIYAH BABAT LAMONGAN 2020 HALAMAN PENGESAHAN PORTOFOLIO MELENA Telah disetujui pada 21 Juli 2020 Menyetujui Dokter Pendamping dr. Septian Dany Andia ii DAFTAR ISI Halaman JUDUL ........................................................................................................... i LEMBAR PENGESAHAN...........................................................................ii DAFTAR ISI.................................................................................................iii BAB 1 PENDAHULUAN ............................................................................ 1 1.1 Latar Belakang ................................................................................ 1 1.2 Definisi ........................................................................................... 1 1.3 Epidemiologi ................................................................................. 2 1.4 Etiologi ........................................................................................... 3 1.5 Faktor resiko ................................................................................... 3 1.6 Patogenesis ..................................................................................... 6 1.7 Diagnosis ........................................................................................ 8 1.8 Tatalaksana ................................................................................... 11 BAB 2 TINJAUAN KASUS....................................................................... 16 2.1 Identitas Penderita ........................................................................ 16 2.2 Anamnesis ................................................................................... 16 2.3 Pemeriksaan Fisik ......................................................................... 17 2.4 Pemeriksaan Penunjang ................................................................ 18 2.5 Diagnosis ..................................................................................... 19 2.6 Diagnosis Banding ........................................................................ 19 2.7 Planning ........................................................................................ 19 2.8 Prognosis ...................................................................................... 20 BAB 3 PEMBAHASAN ............................................................................. 21 BAB 4 KESIMPULAN .............................................................................. 25 DAFTAR PUSTAKA .................................................................................26 iii BAB 1 PENDAHULUAN 1.1 Latar Belakang Perdarahan saluran cerna merupakan keluhan pasien yang sering dijumpai dalam keseharian. Berdasarkan lokasi perdarahan saluran cerna dibagi menjadi dua yaitu perdarahan saluran cerna atas (SCBA) dan perdarahan saluran cerna bawah (SCBB), sedangkan gejala perdarahan dibagi menjadi 3 yaitu hematemesis (muntah darah segar), melena (feses kehitaman) dan hematokezia (perdarahan lewat anus berwarna merah terang). 1 Melena atau berak darah merupakan keadaan yang diakibatkan oleh perdarahan saluran cerna bagian atas (SCBA). Melena adalah salah satu penyakit yang sering dijumpai di bagian gawat darurat rumah sakit. Sebahagian besar pasien datang dalam keadaan stabil dan sebahagian lainnya datang dalam keadaan gawat darurat yang memerlukan tindakan yang cepat dan tepat.2,3 Insidens perdarahan SCBA bervariasi mulai dari 48-160 kasus per 100.000 populasi, insidens tertinggi pada laki-laki dan lanjut usia..4 Ada empat penyebab SCBA yang paling sering ditemukan, yaitu ulkus peptikum, gastritis erosif, varises esofagus, dan ruptur mukosa esofagogastrika. Semua keadaan ini meliputi sampai 90 persen dari semua kasus perdarahan gastrointestinal atas dengan ditemukannya suatu lesi yang pasti.5,6 Endoskopi merupakan gold standard diagnosis perdarahan SCBA, bukan hanya menentukan diagnosis dan menentukan stigmata perdarahan, tetapi juga untuk tindakan hemostasis.1,7 1.2 Definisi Perdarahan saluran cerna dapat berasal dari saluran cerna bagian atas (SCBA) atau saluran cerna bagian bawah(SCBB). Manifestasi klinisnya dapat sangat bervariasi mulai dari yang ringan, sampai dengan perdarahan masif dan renjatan. Perdarahan saluran cerna bagian atas adalah kehilangan darah dalam lumen saluran cerna mulai dari esofagus sampai dengan duodenum (dengan batas anatomik di 1 ligamentum treitz). Perdarahan saluran cerna bagian bawah didefinisikan sebagai perdarahan yang berasal dari usus di sebelah bawah ligamentum treitz. 8,9,10 Gejala perdarahan saluran cerna bagian atas dapat berupa hematemesis dan atau melena atau berupa hematokezia apabila perdarahan yang terjadi dengan jumlah yang banyak (masif).9,10,11 Hematemesis adalah dimuntahkannya darah dari mulut, darah bisa dalam bentuk segar (bekuan,gumpalan,cairan warna merah cerah) atau berubah karena enzim dan asam lambung menjadi kecoklatan dan berbentuk seperti butiran kopi. Melena yaitu keluarnya tinja yang lengket dan hitam seperti aspal (ter) dengan bau khas, yang menunjukkan perdarahan, saluran cerna atas serta dicernanya pada usus halus.12,13 1.3 Epidemiologi Perdarahan saluran cerna merupakan salah satu kasus kegawatan di bidang gastroenterologi yang saat ini masih menjadi permasalahan di bidang kesehatan dan perekonomian dunia.8 Insidens perdarahan SCBA bervariasi mulai dari 48-160 kasus per 100.000 populasi, insidens tertinggi pada laki-laki dan lanjut usia.4 Lebih dari 60% perdarahan SCBA disebabkan oleh perdarahan ulkus peptikum, perdarahan varises esofagus hanya sekitar 6%. Etiologi lain adalah malformasi arteriovenosa, MalloryWeiss tear, gastritis, dan duodenitis. 14 Di Indonesia, sekitar 70% penyebab SCBA adalah ruptur varises esofagus. Namun, dengan perbaikan manajemen penyakit hepar kronik dan peningkatan populasi lanjut usia, proporsi perdarahan ulkus peptikum diperkirakan bertambah. 4 Data studi retrospektif di RS Cipto Mangunkusumo tahun 2001-2005 dari 4154 pasien yang menjalani endoskopi, diketahui bahwa 807 (19,4%) pasien mengalami perdarahan SCBA. Penyebab perdarahan SCBA antara lain: 380 pasien (33,4%) ruptur varises esofagus, 225 pasien (26,9%) perdarahan ulkus peptikum, dan 219 pasien (26,2%) gastritis erosif.4 2 1.4 Etiologi Etiologi perdarahan saluran cerna atas di Indonesia berbeda dengan yang dilaporkan kepustakaan barat. Di Indonesia sebagian besar kasus perdarahan SCBA (lebih kurang 70%) disebabkan oleh pecahnya varises esofagus atau dampak lain dari akibat adanya hipertensi portal (adanya gastropati hipertensi portal). Sedangkan di Negara Barat sebagian besar di akibatkan tukak peptik dan gastritis erosif. Penyebab lain yang sering dilaporkan pada perdarahan SCBA adalah sindroma mallory-weiss dan keganasan SCBA.9,10,15 Perbedaan etiologi terbanyak di negara Barat dan di Indonesia ini dapat dilihat pada penelitian Hreinsson pada tahun 2012 di Islandia, dimana temuan terbanyak adalah ulkus peptikum (35,2%) diikuti oleh sindroma Mallory-Weiss (12,2%). Penelitian Hearnshaw pada tahun 2010 di Inggris, kasus terbanyak adalah ulkus peptikum sebanyak 36%, diikuti oleh varises esofagus sebanyak 11%. Di Indonesia, berdasarkan penelitian Adi pada tahun 2009 dari 1673 kasus perdarahan SCBA di SMF Penyakit Dalam RSU dr Soetomo Surabaya, penyebabnya 76,9% pecahnya varises esofagus, 19,2% gastritis erosif, 1,0% tukak peptik, 0,6% kanker lambung, dan 2,6% karena sebab-sebab lain.8,16,17 1.5 Faktor Resiko Terdapat beberapa faktor risiko yang dianggap berperan dalam patogenesis perdarahan SCBA.Faktor risiko yang telah di ketahui adalah usia, jenis kelamin, penggunaan OAINS, penggunaan obat antiplatelet, merokok, mengkonsumsi alkohol, riwayat ulkus, diabetes mellitus dan infeksi bakteri Helicobacter pylori.18,19 1. Usia Perdarahan SCBA sering terjadi pada orang dewasa dan risiko meningkat pada usia >60 tahun. Penelitian pada tahun 2001-2005 dengan studi retrospektif di Rumah Sakit Cipto Mangunkusumo terhadap 837 pasien yang memenuhi kriteria perdarahan SCBA menunjukkan rata-rata usia pasien laki-laki adalah 52,7 ± 15,82 tahun dan rata-rata usia pasien wanita adalah 54,46 ± 17,6.26 Usia ≥ 70 tahun dianggap sebagai faktor risiko karena 3 terjadi peningkatan frekuensi pemakaian OAINS dan interaksi penyakit komorbid yang menyebabkan terjadinya berbagai macam komplikasi. 20 2. Jenis kelamin Kasus perdarahan SCBA lebih sering dialami oleh laki-laki. Penelitian di Amerika Serikat menunjukkan bahwa sekitar 51,4% yang mengalami perdarahan SCBA berjenis kelamin laki-laki.11 Dari penelitian yang sudah dilakukan mayoritas menggunakan pendekatan epidemiologi dan belum ada penelitian yang secara spesifik menjelaskan hubungan perdarahan SCBA dengan jenis kelamin. 3. Penggunaan obat antiinflamasi non steroid (OAINS) Peningkatan risiko komplikasi ulkus (rawat inap, operasi, kematian) terjadi pada orang tua yang mengkonsumsi OAINS. Studi cross sectional terhadap individu yang mengkonsumsi OAINS pada dosis maksimal dalam jangka waktu lama 35% hasil endoskopi adalah normal, 50% menunjukkan adanya erosi atau petechiae, dan 5%-30% menunjukkan adanya ulkus.20 Jenis jenis OAINS yang sering dikonsumsi adalah ibuprofen, naproxen, indomethacin, piroxicam, asam mefenamat, diklofenak. 4. Penggunaan obat-obat antiplatelet Penggunaan aspirin dosis rendah (75 mg per hari) dapat menyebabkan faktor perdarahan naik menjadi dua kali lipat, bahkan dosis subterapi 10 mg per hari masih dapat menghambat siklooksigenase.19 Aspirin dapat menyebabkan ulkus lambung, ulkus duodenum, komplikasi perdarahan dan perforasi pada perut dan lambung. Obat antiplatelet seperti clopidogrel berisiko tinggi apabila dikonsumsi oleh pasien dengan komplikasi saluran cerna.20 5. Merokok Dari hasil penelitian menunjukkan merokok meningkatkan risiko terjadinya ulkus duodenum, ulkus gaster maupun keduanya. Merokok 4 menghambat proses penyembuhan ulkus, memicu kekambuhan, dan meningkatkan risiko komplikasi.20 6. Alkohol Mengkonsumsi alkohol konsentrasi tinggi dapat merusak pertahanan mukosa lambung terhadap ion hidrogen dan menyebabkan lesi akut mukosa gaster yang ditandai dengan perdarahan pada mukosa .20 7. Riwayat Gastritis Riwayat Gastritis memiliki dampak besar terhadap terjadinya ulkus. Pada kelompok ini diprediksi risiko terjadi bukan karena sekresi asam tetapi oleh adanya gangguan dalam mekanisme pertahanan mukosa dan proses penyembuhan.20 8. Diabetes mellitus (DM) Beberapa penelitian menyatakan bahwa DM merupakan penyakit komorbid yang sering ditemui dan menjadi faktor risiko untuk terjadinya perdarahan.21 Namun, belum ada penelitian yang menjelaskan mekanisme pasti yang terjadi pada perdarahan SCBA yang disebabkan oleh diabetes mellitus. 9. Infeksi bakteri Helicobacter pylori Helicobacter pylori merupakan bakteri gram negatif berbentuk spiral yang hidup dibagian dalam lapisan mukosa yang melapisi dinding lambung. Beberapa penelitian di Amerika Serikat menunjukkan tingkat infeksi H.pylori <7% pada pasien ulkus duodenum. Dari hasil penelitian di New York 61% dari ulkus duodenum dan 63% dari ulkus gaster disebabkan oleh infeksi H.pylori.20 10. Chronic Kidney Disease Patogenesis perdarahan saluran cerna pada chronic kidney disease masih belum jelas, diduga faktor yang berperan antara lain efek uremia 5 terhadap mukosa saluran cerna, disfungsi trombosit akibat uremia, hipergastrinemia, penggunaan antiplatelet dan antikoagulan, serta heparinisasi pada saat dialysis.21,22-24 11. Hipertensi Hipertensi menyebabkan disfungsi endotel sehingga mudah terkena jejas. Selain itu hipertensi memperparah artherosklerosis karena plak mudah melekat sehingga pada penderita hipertensi dianjurkan untuk mengkonsumsi obat-obat antiplatelet.25 12. Chronic Heart Failure Penelitian yang ada mengatakan bahwa chronic heart failure dapat meningkatkan faktor risiko perdarahan SCBA sebanyak 2 kali lipat. 26 1.6 Patogenesis Lumen gaster memiliki pH yang asam. Kondisi ini berkontribusi dalam proses pencernaan tetapi juga berpotensi merusak mukosa gaster. Beberapa mekanisme telah terlibat untuk melindungi mukosa gaster. Musin yang disekresi sel-sel foveola gastrica membentuk suatu lapisan tipis yang mencegah partikel makanan besar menempel secara langsung pada lapisan epitel. Lapisan mukosa juga mendasari pembentukan lapisan musin stabil pada permukaan epitel yang melindungi mukosa dari paparan langsung asam lambung, selain itu memiliki pH netral sebagai hasil sekresi ion bikarbonat sel-sel epitel permukaan. Suplai vaskular ke mukosa gaster selain mengantarkan oksigen, bikarbonat, dan nutrisi juga berfungsi untuk melunturkan asam yang berdifusi ke lamina propia. Gastritis akut atau kronik dapat terjadi dengan adanya dekstruksi mekanisme-mekanisme protektif tersebut.27 6 Gambar 1. Patogenesis Perdarahan Saluran Cerna bagian Atas. Pada orang yang sudah lanjut usia pembentukan musin berkurang sehingga rentan terkena gastritis dan perdarahan saluran cerna. 33 OAINS dan obat antiplatelet dapat mempengaruhi proteksi sel (sitoproteksi) yang umumnya dibentuk oleh prostaglandin atau mengurangi sekresi bikarbonat yang menyebabkan meningkatnya perlukaan mukosa gaster.27 Infeksi Helicobacter pylori yang predominan di antrum akan meningkatkan sekresi asam lambung dengan konsekuensi terjadinya tukak duodenum. Inflamasi pada antrum akan menstimulasi sekresi gastrin yang merangsang sel parietal untuk meningkatkan sekresi lambung.34 Perlukaan sel secara langsung juga dapat disebabkan konsumsi alkohol yang berlebih. Alkohol merangsang sekresi asam dan isi minuman berakohol selain alkohol juga merangsang sekresi asam sehingga menyebabkan perlukaan mukosa saluran cerna.27 Penggunaan zat-zat penghambat mitosis pada terapi radiasi dan kemoterapi menyebabkan kerusakan mukosa menyeluruh karena hilangnya kemampuan regenerasi sel.33 Beberapa penelitian menunjukkan bahwa diabetes mellitus merupakan salah satu penyakit komorbid pada perdarahan SCBA dan menjadi faktor risiko perdarahan SCBA. Pada pasien DM terjadi perubahan mikrovaskuler salah satunya adalah penurunan prostasiklin yang berfungsi mempertahankan mukosa lambung sehingga mudah terjadi perdarahan. 28 7 Gastritis kronik dapat berlanjut menjadi ulkus peptikum. Merokok merupakan salah satu faktor penyebab terjadinya ulkus peptikum. Merokok memicu kekambuhan, menghambat proses penyembuhan dan respon terapi sehingga memperparah komplikasi ulkus kearah perforasi.20 1.7 Diagnosis 1. Presentasi Klinis Presentasi klinis terbanyak perdarahan SCBA adalah hematemesis (muntah darah), emesis hitam seperti bubuk kopi, dan melena (feses hitam seperti aspal).2,4 Sekitar 30% pasien perdarahan ulkus mengalami hematemesis, 20% melena, dan 50% keduanya.4 Sekitar 5% pasien mengalami hematokezia (buang air besar berwarna merah marun),2,4 biasanya jika perdarahan lebih dari 1000 mL. Pasien dengan hematokezia dan tanda hemodinamik tidak stabil perlu dicurigai mengalami perdarahan SCBA.4 Presentasi klinis non-spesifik adalah nausea, muntah, nyeri epigastrium, fenomena vasovagal, sinkop, dan tanda komorbid pasien (seperti diabetes melitus, penyakit jantung koroner, stroke, penyakit ginjal kronik, dan artritis). Riwayat konsumsi obat perlu diketahui.4 2. Pemeriksaan Fisik Evaluasi status hemodinamik (denyut nadi dan tekanan darah), laju respirasi, kesadaran, konjungtiva pucat, waktu pengisian kapiler melambat, dan stigmata sirosis hepatis, merupakan tanda utama yang harus segera dikenali.4 Takikardi saat istirahat dan hipotensi ortostatik menandakan banyaknya darah yang hilang. Perhatikan adanya keluaran urin yang rendah, bibir kering, dan vena jugular kolaps.4 Pemeriksaan fisik harus menilai adanya defans muskuler, nyeri tekan lepas, skar bekas operasi, dan stigmata penyakit hepar kronik. Pemeriksaan 8 rektum dilakukan untuk menilai warna feses. Spesimen feses perlu diambil untuk tes darah samar.`14 3. Pemeriksaan Lanjutan Tes laboratorium yang perlu adalah hemoglobin, hematokrit, ureum darah, kreatinin, hitung trombosit, prothrombin time (PT), partial thromboplastin time (PTT), international normalized ratio (INR), tes fungsi hepar, serta tes golongan darah dan crossmatch.14 Pemasangan selang nasogastrik tidak rutin dilakukan. Jika terdeteksi darah segar, perlu dilakukan segera endoskopi dan perawatan di unit intensif. Bila terdapat emesis seperti bubuk kopi, maka pasien memerlukan rawat inap dan evaluasi endoskopi dalam 24 jam.4 Pemasangan selang nasogastrik pada beberapa kasus dapat menuntun terapi, tetapi tindakan ini tidak dianjurkan sebagai alat diagnostik perdarahan SCBA karena memiliki sensitivitas rendah dan likelihood ratio rendah.14 Endoskopi merupakan gold standard diagnosis perdarahan SCBA, bukan hanya menentukan diagnosis dan menentukan stigmata perdarahan, tetapi juga untuk tindakan hemostasis.2 Stigmata penting diketahui karena dapat menentukan risiko perdarahan ulang. Klasifikasi stigmata Forrest sering dipakai di Asia dan Eropa (Tabel 1).29 Pasien berisiko tinggi perdarahan ulang bila didapatkan perdarahan arterial aktif (90%), pembuluh darah visibel tanpa perdarahan (50%), dan bekuan darah (33%).4 Tabel 1. Kalsifikasi Forrest untuk ulkus4 TINGKAT DESKRIPSI FORREST I A Ulkus dengan perdarahan aktif memancar FORREST I B Ulkus dengan perdarahan merembes FORREST IIA Ulkus dengan pembuluh darah visibel tidak berdarah FORREST IIB Ulkus dengan bekuan adheren FORREST IIC Ulkus dengan bintik pigmentasi FORREST III Ulkus dengan dasar bersih 9 4. Stratifikasi Risiko Stratifikasi pasien berdasarkan kategori risiko perdarahan ulang dan kematian dapat menggunakan sistem penilaian Blatchford dan Rockall (Tabel 2 dan 3). Pasien risiko tinggi perlu dirawat inap di unit intensif.4 Stratifikasi risiko juga perlu dilakukan untuk menentukan pasien risiko sangat rendah yang tidak memerlukan intervensi dan rawat inap. 30 Skor Blatchford (Tabel 2) menggunakan tanda klinis dan hasil laboratorium awal untuk memprediksi perlunya rawat inap dan intervensi seperti transfusi, terapi endoskopi atau pembedahan pada pasien perdarahan SCBA. Skor Blatchford 0 memiliki sensitivitas sebesar >99% untuk mengidentifikasi pasien yang tidak memerlukan intervensi. Skor 1 atau lebih termasuk risiko tinggi.31 Penelitian di Singapura dan Malaysia menunjukkan endoskopi dalam 12 jam memperbaiki angka kelangsungan hidup pasien dengan skor Blatchford ≥12.30 Tabel 2. Skor Blatchford6 Tabel 3. Skor Rockall6 Keterangan : 1 Riwayat atau klinis/temuan laboratorium yang menandakan penyakit hepar; 2Riwayat atau klinis/ temuan ekokardiografi yang menandakan gagal jantung. Skor 0 dikategorikan risiko rendah, pasien dapat dipulangkan Skor ≤ 2 menandakan risiko rendah, pasien dapat segera dipulangkan 10 Skor Rockall (Tabel 3) digunakan untuk menilai risiko kematian berdasarkan usia, hemodinamik, komorbid, dan temuan endoskopi. Pasien dengan skor ≤2 digolongkan risiko rendah, 3-7 termasuk risiko sedang, dan ≥8 risiko tinggi.30,31 1.8 Tatalaksana Perkumpulan Gastroenterologi Indonesia (PGI) merekomendasikan pendekatan multidisiplin melibatkan internis/gastroenterologis, radiologis intervensi, dan bedah/bedah digestif.4 1. Tatalaksana Awal Penilaian status hemodinamik dan resusitasi dilakukan paling awal. 29 Resusitasi meliputi pemberian cairan intravena, pemberian oksigen, koreksi koagulopati, dan transfusi darah bila dibutuhkan.4 Batas transfusi darah adalah jika Hb ≤7,0 g/dL, lebih tinggi apabila perdarahan masih berlanjut atau perdarahan masif atau adanya komorbid seperti penyakit jantung koroner, hemodinamik tidak stabil, dan lanjut usia. 4 Hemoglobin minimal untuk endoskopi adalah 8 g/dL, namun jika akan dilakukan terapi endoskopi, hemoglobin minimal 10 g/dL dan hemodinamik stabil. 4 Pemakaian selang nasogastrik untuk diagnosis, prognosis, visualisasi, atau terapi tidak direkomendasikan.29,32 Selang nasogastrik dapat dipasang untuk menilai perdarahan yang sedang berlangsung pada hemodinamik tidak stabil; tujuan pemasangan adalah untuk mencegah aspirasi, dekompresi lambung, dan evaluasi perdarahan.4 Tindakan kumbah lambung dengan es tidak direkomendasikan.4 Terapi pra-endoskopi dengan proton pump inhibitor (PPI) direkomendasikan pada perdarahan ulkus peptikum; PPI dapat dengan cepat menetralkan asam lambung.4 pH in vitro di atas 6 dapat mendukung pembentukan dan stabilitas bekuan.33 Lingkungan asam dapat menghambat agregasi trombosit dan koagulasi plasma, juga menyebabkan lisis bekuan. ACG (American College of Gastroenterology) merekomendasikan 11 pemberian PPI bolus 80 mg diikuti dengan infus 8 mg/jam untuk mengurangi tingkat stigmata dan mengurangi terapi endoskopi. Meskipun begitu PPI tidak menurunkan angka perdarahan ulang, pembedahan, dan kematian.29 Jika endoskopi ditunda dan tidak dapat dilakukan, terapi PPI intravena direkomendasikan untuk mengurangi perdarahan lebih lanjut. 4 Penilaian risiko untuk stratifikasi pasien, juga dilakukan untuk membantu membuat keputusan awal seperti saat endoskopi, saat pemulangan, dan tingkat perawatan.29 2. Tatalaksana Endoskopi Endoskopi direkomendasikan dalam ≤24 jam; pada pasien risiko tinggi seperti instabilitas hemodinamik (takikardia, hipotensi) yang menetap setelah resusitasi atau muntah darah segar, aspirat darah segar pada selang nasogastrik, endoskopi dilakukan very early dalam ≤12 jam.29,32 Di lain pihak, endoskopi early meningkatkan risiko desaturasi terutama bila dilakukan sebelum resusitasi dan stabilisasi. 29 Pada pasien dengan status hemodinamik stabil dan tanpa komorbid serius, endoskopi dapat dilakukan sebelum pasien pulang.4 Tujuan endoskopi adalah untuk menghentikan perdarahan aktif dan mencegah perdarahan ulang.4 ACG merekomendasikan terapi endoskopi untuk perdarahan aktif memancar atau merembes atau pembuluh darah visibel tanpa perdarahan. Pada bekuan yang resisten dengan irigasi (bekuan adheren), terapi endoskopi dapat dipertimbangkan terutama pada pasien risiko tinggi perdarahan ulang. Terapi endoskopi tidak direkomendasikan untuk ulkus dengan dasar bersih atau bintik pigmentasi.29 Penentuan stigmata melalui endoskopi dapat menjadi dasar pertimbangan terapi (Gambar 1).4,29 Perdarahan ulkus aktif memerlukan kombinasi terapi hemostasis, salah satunya adalah epinefrin yang dapat dikombinasikan dengan pemasangan hemoklip, termokoagulasi, dan elektrokoagulasi.4 Epinefrin tidak direkomendasikan sebagai terapi tunggal.4,29 12 Pasien dengan stigmata risiko tinggi (perdarahan aktif, pembuluh darah visibel, bekuan darah) memerlukan rawat inap setidaknya 3 hari. Pasien dipulangkan jika tidak ada perdarahan ulang dan tidak ada indikasi rawat inap lagi. Pasien dapat memulai diet cair jernih segera setelah endoskopi dan ditingkatkan bertahap.29 Bila terjadi perdarahan ulang, endoskopi dapat diulang. Jika tidak dapat dihentikan dengan endoskopi, dapat dilakukan pembedahan atau embolisasi arterial.4 Pasien dengan ulkus dasar bersih dapat langsung diberi diet lunak dan dipulangkan setelah endoskopi bila status hemodinamik stabil, hemoglobin adekuat, dan tidak ada masalah medis lain.4 3. Terapi Pasca-Endoskopi Farmakoterapi memiliki peran besar setelah endoskopi pada perdarahan SCBA karena ulkus peptikum. PPI lebih superior dibandingkan antihistamin.4 Data terkini merekomendasikan pemberian PPI intravena dosis tinggi selama 72 jam untuk pasien risiko tinggi.4 Pasien dengan ulkus dasar bersih dapat diberi terapi PPI dosis standar (oral satu kali per hari).29 Pasien perdarahan ulkus peptikum yang dipulangkan direkomendasikan mendapat PPI oral sekali sehari. Durasi dan dosis PPI tergantung etiologi dan penggunaan obat lain.4 Tes H. pylori direkomendasikan pada semua pasien perdarahan ulkus peptikum.4 Jika hasil positif maka diberikan terapi tripel selama 1 minggu. Setelah pemberian terapi eradikasi, pemeriksaan konfirmasi harus dilakukan menggunakan urea breath test (UBT) atau H. pylori stool antigen test. Pemeriksaan dilakukan paling tidak 4 minggu setelah akhir terapi.34 Jika terapi gagal mengeradikasi H. pylori, maka perlu diberikan terapi lini kedua.34 Diagnosis H. pylori memiliki nilai prediksi negatif rendah pada pasien perdarahan SCBA akut, sehingga hasil tes negatif dalam kondisi akut perlu diulang.4 Pemberian PPI dapat dihentikan setelah eradikasi H. pylori dinyatakan berhasil, kecuali jika pasien memakai AINS.29 Bila AINS tetap diperlukan, sebaiknya dari golongan COX-2-selective dengan dosis efektif 13 terendah ditambah PPI.29 Pasien ulkus idiopatik (non-H. pylori, non-AINS) perlu diberi PPI jangka panjang.29 ACG merekomendasikan untuk menghentikan dan menilai ulang kebutuhan aspirin untuk pencegahan kejadian kardiovaskular primer. Aspirin perlu dilanjutkan jika digunakan untuk pencegahan sekunder, idealnya dalam 1-3 hari, lebih pasti dalam 7 hari.29 ESGE (European Society for Gynaecological Endoscopy) merekomendasikan pemberian ulang terapi antikoagulan pada pasien yang memiliki indikasi pemakaian antikoagulan jangka panjang. Saat aman untuk memulai kembali terapi adalah antara hari ke-7 sampai hari ke-15. Pemberian kurang dari 7 hari hanya pada pasien dengan risiko trombosis besar.32 PERAN PPI Penggunaan PPI untuk perdarahan ulkus peptikum akut atau rekuren adalah untuk menaikkan pH lambung ke angka 6 atau lebih tinggi. Dalam keadaan pH di atas 6, aktivitas pepsin menurun, fungsi trombosit optimal, dan fibrinolisis terhambat, sehingga bekuan darah di atas ulkus menjadi stabil.35 Pasien dengan risiko rendah perdarahan direkomendasikan menggunakan PPI oral dosis standar, sedangkan pada risiko tinggi direkomendasikan PPI dosis tinggi intravena bolus 80 mg diikuti infus kontinu 8 mg/jam selama 72 jam.4,29 Sebuah studi metaanalisis 21 penelitian yang melibatkan 2915 pasien menunjukkan bahwa PPI menurunkan kejadian perdarahan ulang (OR= 0,46; CI 95% 0,33 s/d 0,64) dan pembedahan (OR= 0,59; CI 95% 0,46 s/d 0,76), namun tidak menurunkan angka kematian (OR= 1,11; CI 95% 0,79 s/d 1,57).9 Studi metaanalisis lain yang berasal dari 13 penelitian menunjukkan bahwa PPI injeksi intermiten tidak inferior terhadap terapi PPI bolus dilanjutkan infus kontinu selama 72 jam yang banyak direkomendasikan saat ini. Pada metaanalisis ini terdapat penelitian yang menyertakan pH intragastrik. Pemberian PPI oral 80 mg dan bolus 40 mg 14 tiap 12 jam dibandingkan dengan PPI infus kontinyu memiliki proporsi waktu untuk mencapai pH ≥ 6 yang 100% identik. Perbedaan waktu mencapai pH ≥6 antara pemberian bolus intermiten (intravena 80 mg dilanjutkan 40 mg tiap 12 jam) dengan infus kontinu tidak berbeda bermakna (49% vs 59%). Akan tetapi, bolus intermiten dengan dosis lebih kecil (injeksi intermiten bolus 40 mg tiap 24 jam) hasilnya signifikan lebih rendah (39% vs 71%).33 Dalam keadaan endoskopi tertunda atau tidak dapat dilakukan, PPI direkomendasikan untuk mencegah perdarahan lebih lanjut.29 15 BAB 2 TINJAUAN KASUS 2.1 Identitas pasien Nama : Tn.K (230534) Umur : 65 tahun Jenis Kelamin : Laki- laki Pendidikan : Tidak sekolah Pekerjaan : Tidak bekerja Agama : Islam Suku Bangsa : Jawa Alamat : Kalen 002/0043, Kalen Tanggal pemeriksaan : 21 April 2020 2.2 Anamnesis Keluhan utama BAB berwarna hitam Riwayat Penyakit Sekarang Pasien datang dengan keluhan buang air besar berwarna kehitaman sejak 3 hari yang lalu, sehari lebih dari 3x. Waran hitam pekat dan lunak seperti petis/ter. Muntah seperti kopi disangkal. Nafsu makan turun karena nerasa nyeri di uluhati, terutama saat makan. Pasien mengeluh dada tidak nyaman dan terasa sesak, bertambah berat jika beraktivitas berat. dan badan sangat lemas. Kepala pusing berkunang- kunang. 16 Riwayat Penyakit Dahulu Riwayat nyeri atau rasa panas terbakar pada uluhati disangkal Riawayat penyakit diabetes melitus, tekanan darah tinggi dan penyakit jantung disangkal. Riwayat persendian (terutama lutut) sering linu- linu Tidak ada riwayat alergi obat dan lain-lain Riwayat Penyakit Keluarga Tidak ada keluarga yang sakit seperti ini Riwayat Sosial Merokok dan minuman beralkohol disangkal Pasien hampir setiap hari konsumsi pil pegel linu dan jamu- jamuan yang dibeli di warung. Jarang kontrol kesehatan. Pasien beberapa bulan terakhir pola makan tidak teratur. 2.3 Pemeriksaan Fisik Keadaan umum : Lemas GCS : 456 Kesadaran : compos mentis Vital sign : TD : 100/70 mmHg HR : 86x/menit Suhu : 36o RR : 20x/menit SaO2 : 80% (dengan nasal kanul 2 lpm menjadi 96%) 17 Status generalis : K/L : A/I/C/D +/-/-/-, tidak ditemukan pembesaran KGB Thorax : bentuk normal, gerakan simetris, spider nevi (-) Cor : S1S2 tunggal, murmur (-), gallop (-) Pulmo : Vesikuler +/+, rhonki -/-, wheezing -/- Abdomen : Inspeksi : Bentuk normal, caput medusa (-) Auskultasi : BU (+) Normal Perkusi : Timpani, undulasi (-) Palpasi : NT (+) epigastrium, pembesaran/ massa hepar dan lien (-) Ekstremitas : akral pucat, CRT >2 detik, edem (-), eritema palmaris (-) 2.4 Pemeriksaan Penunjang Laboratorium : Pemeriksaan Eritrosit Haemoglobin Hematrokrit Leukosit Trombosit Difcount Gol Darah GDA BUN/ureum Creatinin Hasil Darah Lengkap 0,80 1,6 5,8 3.400 307.000 4/0/71/20/5 Golongan Darah A/+ Gula Darah Acak 237 RFT 12 1,3 18 Nilai Rujukan 3-6,5 juta 11,5-18,0 g/dl 35,0-54,0 % 4-11 ribu 150-450 ribu 3-5/1-2/54-62/25-33/37 A/B/O/AB <180 mg/dL 10-50 mg/dl 0,8-1,5 mg/dl 2.5 Diagnosis 1. Melena et causa suspect Gastric Errosiva 2. Anemia 3. Hiperglikemia 2.6 Diagnosis Banding Hematemesis melena suspek gastritis erosif dd ulkus peptikum dd ruptur varises esofagus 2.7 Planning Planning Diagnosis SGOT/SGPT Urea Breath Test (UBT) Planning Terapi Non medikamentosa : bed rest, puasa hingga perdarahan berhenti, dan diet cair jernih, Medikamentosa : MRS O2 nasal canul 2 lpm Loading cairan 500cc, maintenance Inf. PZ 1500cc/24jam Inj.omeprazole 80 mg bolus dilanjutkan syring pump omeprazole 8 mg/jam Inj.asam tranexamat / 8 jam Inj.vit K / 8 jam Sukralfat syr 4x cth 2 Tranfusi prc 4 kolf (2 kolf perhari) 19 Konsul dr. Sp.PD Planning monitoring HB dan reaksi setelah transfusi Progresifitas perdarahan dari BAB hitam Keadaan umum pasien GCS TTV Planning Edukasi Menjelaskan kepada pasien dan keluarganya terkit dengan penyakit yang di alami pasien Menjelaskan bahwa keluarga harus ikut memantau perkembangan pasien terkait tanda- tanda perdarahan yaitu BAB hitam, serta kondisi pasien. Meminta pasien untuk puasa sementara waktu, dan diet cair. 2.8 Prognosis Dubia ad malam 20 BAB 3 PEMBAHASAN Melena yaitu keluarnya tinja yang lengket dan hitam seperti aspal (ter) dengan bau khas, yang menunjukkan perdarahan saluran cerna atas. 12, Saluran cerna bagian atas adalah saluran cerna di atas ligamentum treitz, yakni dari jejunum proksimal, duodenum, gaster, dan esophagus. 8,9,10 Pada perdarahan SCBA penting untuk dibedakan antara perdarahan yang disebabkan oleh varises esofagus dan nonvarises dikarenakan perbedaan tatalaksana dan prognosis. Pasien pada kasus ini di diagnosis hematemesis melena berdasarkan data anamnesis, pemeriksaan fisik dan penunjang. Pada anamnesis pasien mengeluhkan BAB kehitaman seperti ter sejak 3 hari yang lalu, nyeri ulu hati, dan riwayat mengkonsumsi obat analgesik dan jamu- jamuan hampir setiap hari. Pada pemeriksaan fisik didapatkan konjungtiva anemis, terdapat nyeri tekan epigastrium dan CRT <2 detik yang menandakan waktu pengisian kapiler melambat.4 Tidak terdapat spider nevi, pembesaran atau massa hepar-lien, caput medusa, asites, eritema palmaris dan edema tungkai. yang menjadi salah satu dasar ditepiskannya differen diagnosis adanya ruptur varises esofagus et causa sirosis hepatis pada pasien ini. Dari pemeriksaan penunjang laboratorium didapatkan kodisi anemia berat dengan Hb 1,6 gr/dl, HCT 5,8%, Trombosit 307.000/uL, Leukosit 3.400/uL. Fungsi ginjal ureum 12 mg/dL, creatinin 1,3 mg/dL, dan gula darah sewaktu 237 mg/dL. Meskipun endoskopi merupakan gold standard diagnosis perdarahan SCBA tetapi pada pasien ini tidak dilakukan karena selain keterbatasan peralatan di rumah sakit 21 juga dikarenakan HB pasien yang sangat rendah, dimana hemoglobin minimal untuk syarat dilakukannya endoskopi adalah 8 g/dL. 4 Tes H. pylori direkomendasikan pada semua pasien perdarahan ulkus peptikum, pemeriksaan yang dilakukan menggunakan urea breath test (UBT) atau H. pylori stool antigen test. Hal ini penting karena di negara berkembang peranan H. pylori mungkin lebih besar.4 H. pylori menempel pada epitel lambung, memproduksi enzim dan toksin yang membuat mukosa mudah rusak. H. pylori juga mempengaruhi kadar gastrin dan produksi asam lambung.14 Ada empat penyebab perdarahan SCBA yang paling sering ditemukan, yaitu ulkus peptikum, gastritis erosif, varises esofagus, dan ruptur mukosa esofagogastrika. Pasien didiagnosis dengan hematemesis melena et causa gastritis erosive dengan adanya feses hitam seperti ter tanpa disertai gejala dan tanda yang mengarah pada penyakit hati kronis. Etiologi dapat berasal dari kelainan esofagus, kelainan lambung, dan kelainan duodenum.13-14 Gastritis dapat berkaitan dengan penggunaan obat-obat antiinflamasi seperti aspirin atau ibuprofen. Pada kasus ini mengarah pada kelainan di lambung yaitu adanya gastritis erosif atas dasar riwayat kebiasaan pasien obat anti nyeri (umumnya golongan NSAID) yang dikonsumsi hampir setiap hari tanpa anjuran maupun kontrol ke dokter. Obat NSAID adalah obat-obatan yang paling sering menyebabkan ulkus lambung (ulcerogenic drugs). Obat lain yang dapat menimbulkan hematemesis melena adalah golongan kortikosteroid, butazolidin, reserpin, spironolakton, dan lain-lain.5 22 Penderita dilakukan tatalaksana awal meliputi resusitasi berupa pemberian cairan intravena RL 20 tetes/menit, pemberian oksigen nasal canul 2 lpm, koreksi koagulopati dengan injeksi vit K 1 ampul tiap 8 jam dan injeksi Asam tranexamat 1 ampul tiap 8 jam, dan transfusi darah 2 kolf/hari sebayak 4 kolf karena Hb ≤7,0 g/dL, adanya kemungkinan perdarahan masih berlanjut, adanya komorbid hiperglikemia dan lanjut usia, untuk mencegah terjadinya kegagalan sirkulasi dan mencukupi suplai oksigen ke jaringan. 4,37 Pasien membutuhkan rawat inap dengan dasar skor Blatchford sebesar 12 yang artinya pasien memiliki resiko tinggi dan memerlukan intervensi dan rawat inap.30 Selain transfuse darah, intervensi yang disarankan pada score Blatcford diatas 1 (resiko tinggi) adalah berupa terapi endoskopi, tetapi karrena Hb pasien dibawah 10g/dL maka pada pasien tidak dapat dilakukan tindakan tersebut.4,30 Pada keadaan endoskopi tertunda atau tidak dapat dilakukan, PPI direkomendasikan untuk mencegah perdarahan lebih lanjut. 29 Pada risiko tinggi direkomendasikan PPI dosis tinggi intravena bolus 80 mg diikuti infus kontinu 8 mg/jam selama 72 jam sesuai dengan terapi yang telah diberikan pada pasien ini. 4,29 Penggunaan PPI untuk perdarahan ulkus peptikum akut atau rekuren adalah untuk menaikkan pH lambung ke angka 6 atau lebih tinggi. Dalam keadaan pH di atas 6, aktivitas pepsin menurun, fungsi trombosit optimal, dan fibrinolisis terhambat, sehingga bekuan darah di atas ulkus menjadi stabil.35 Pemberian Sucralfat 4 dd cth 2 merupakan dosis standart yang dapat diberikan, dimana obat ini berfungsi sebagai physicochemical barrier, mempromosikan aksi trofik dengan mengikat faktor pertumbuhan seperti EGF, meningkatkan sintesis prostaglandin, merangsang 23 sekresi lendir dan bikarbonat, dan meningkatkan pertahanan dan perbaikan mukosa.36 Penatalaksanaan non medikamentosa antara lain bed rest, puasa hingga perdarahan berhenti, dan diet cair jernih. Pemasangan NGT di IGD tidak dilakukan karena kondisi hemodinamik pasien yang stabil mengingat tujuan pemasangan adalah untuk mencegah aspirasi, dekompresi lambung, dan evaluasi perdarahan. 4 Berdasarkan Skor Rockall (Tabel 3) yang digunakan untuk menilai risiko kematian berdasarkan usia, hemodinamik, komorbid, dan temuan endoskopi. Skor pasien ini tanpa menghitung hasil temuan endoskopi adalah ≥3, yang artinya pasien memiliki resiko kematian sedang.30-31 Dengan dasar tersebut prognosis pasien ini adalah dubia ad malam. 24 BAB 4 KESIMPULAN Diagnosis Hematemesis Melena e.c Gastritis errosiva pada Tn. K usia 65 tahun berdasarkan anamnesis, pemeriksaan fisik dan pemeriksaan penunjang. Meskipun endoskopi merupakan gold standard diagnosis perdarahan SCBA tetapi pada pasien ini tidak dilakukan karena selain keterbatasan peralatan di rumah sakit juga dikarenakan HB pasien yang sangat rendah, dimana hemoglobin minimal untuk syarat dilakukannya endoskopi. Seingga pada pasien ini masih perlu dilakukan pemeriksaan tambahan lain untuk menyingkirkan diagnosis banding dan menemukan penyebab lain dari masalah pasien. Penatalaksanaan awal berupa stabilisasi haemodinamik dan penatalaksanaan medikamentosa dengan obat golongan PPI, tranexamat, vit K, dan sukralfat syrup dilakukan pada pasien sesuai indikasi. Terapi non farmakologi puasa dan pengaturan bentuk diet. . Prognosis kurang baik berdasarkan rsiko kematian dari perhitungan Skor Rockall . 25 DAFTAR PUSTAKA 1. Sanda, A., Mutmainnah, M., & Samad, I. A. (2018). ANALYSIS OF BLOOD UREA NITROGEN/CREATININ RATIO TO PREDICT THE GASTROINTESTINAL BLEEDING TRACT SITE. INDONESIAN JOURNAL OF CLINICAL PATHOLOGY AND MEDICAL LABORATORY, 24(1), 86-90. 2. Djumhana A. Perdarahan akut saluran cerna bagian atas [Internet]. [cited 2016 November 1]. Available from: http://pustaka.unpad.ac.id/wp-content/ uploads/2011/03/pendarahan_akut_saluran_cerna_ bagian_atas.pdf 3. Mazen A. Managing Acute Upper GI Bleeding, Preventing Recurrences. Clev Clin J Med; 2010. 4. The Indonesian Society of Gastroenterology. National consensus on management of non-variceal upper gastrointestinal tract bleeding in Indonesia. Acta Medica Indonesiana. 2014;46(2):163-71 5. Adam V. Estimates of Costs of Hospital Stay for Varical and Non Varical Upper Gastrointestinal Bleeding. Value Health; 2008. 6. Almani SA. Chirrosis of liver: etiology, complication, and prognosis. Blackwell publishing; 2009. hlm. 6579. 7. Azmi, F. A., Miro, S., & Iryani, D. (2016). Gambaran Esofagogastroduodenoskopi Pasien Hematemesis dan atau Melena di RSUP M Djamil Padang Periode Januari 2010-Desember 2013. Jurnal Kesehatan Andalas, 5(1). 8. Adi P. Pengelolaan Perdarahan Saluran Cerna Bagian Atas: Ilmu Penyakit Dalam Jilid I. Jakarta: FKUI; 2006. Hlm. 289-97. 9. Djojoningrat D. Perdarahan saluran cerna bagian atas (hematemesis melena). Dalam: Buku Ajar Gastroenterologi. Edisi ke-1. Jakarta: Interna Publishing; 2011.hlm.33-43 10. Saltzman J. Acute upper gastrointestinal bleeding. Dalam: Current Medical Diagnosis and Treatment. Edisi ke-52. New York: McGrawHill; 2009. hlm.32442. 11. Abdullah M. Perdarahan saluran cerna bagian bawah (hematokezia) dan perdarahan samar (occult). Dalam: Buku Ajar Ilmu Penyakit Dalam, Edisi Ke-5. Jakarta: Interna Publishing; 2009. hlm. 453-9 26 12. Almani SA. Chirrosis of liver: etiology, complication, and prognosis. Blackwell publishing; 2009. hlm. 65-79. 13. Asdie AH. Perdarahan Saluran Makanan. Dalam: Isselbacher Kurt J, Braunwald Eugene, Wilson Jean D, Martin Joseph B, Fauci Anthony S, Kasper Dennis L. Harrison: Prinsip-Prinsip Ilmu Penyakit Dalam. Yogjakarta: Universitas Gadjah Mada; 1999. hlm. 259-62 14. Wilkins T, Khan N, Nabh A, Schade RR. Diagnosis and management of upper gastrointestinal bleeding. Am Fam Physician 2012;85(5):469-76 15. McQuaid K. Gastrointestinal bleeding. Dalam: Current Medical Diagnosis and Treatment. Edisi ke- 52, New York: McGrawHill; 2010.hlm.580-3 16. Hreinsson JP, Kalaitzakis E, Gudmunsson S, Bjornsson ES. Upper gastrointestinal bleeding: incidence, etiology, and outcomes in a population based-setting. Scandinavia Journal of Gastroenterology. 2013;48:439-47. 17. Hearnshaw SA, Logan RFA, Lowe DD, Travis SPL, Murphy MF, Palmer KR. Use of endoscopy for management of acute upper gastrointestinal bleeding in UK: results of a nationwide audit. Gut. 2010;10:1136. 18. Siregar L, Rani AA, Manan C, Simadibrata M, Makmun D. Clinical profile and outcome of non-variceal upper gastrointestinal bleeding in relation to timing of endoscopic Procedure in patient undergoing elective endoscopy. Indones J Gastroenterol Hepatol Dig Endosc. 2011; 12(3):140-5. 19. Wasse H, Gillen LD, Ball AM, Kestenbaum BR, Seliger SL, Sherrard D, StehmanBreen CO. Risk factors for upper gastrointestinal bleeding among end-stage renal disease patients. Kidney Int. 2003; 64: 1455-61. 20. Soll AH, Graham YD. Peptic ulcer disease. In: Yamada T, ed. Textbook of gastroenterology. 5th ed. 2009; 936-46 21. Wasse H, Gillen LD, Ball AM, Kestenbaum BR, Seliger SL, Sherrard D, StehmanBreen CO. Risk factors for upper gastrointestinal bleeding among end-stage renal disease patients. Kidney Int. 2003; 64: 1455-61. 22. Shirazian S, Radhakrishnan J. Gastrointestinal symptoms in patients undergoing peritoneal dialysis: Multivariate analysis of correlated factors. World J Gastroenterol.2010;16(22):2812-7 27 23. Saeed F, Agrawal N, Greenberg E, Holley JL. Lower gastrointestinal bleeding in chronic hemodyalisis patients. Int J Nephrol.2011;20(11):272535 24. Kaaroud H, Ben FL, Beji S, Boubaker K, Hedri H, Ben HF. Gastrointestinal angiodysplasia in chronic renal failure. Saudi J kidney Dis Transplant.2008:19(5):809-12. 25. Wolf PA, D’Agostino RB, Belanger AJ, Kannel WB. Probability of stroke:a risk profile from the Framingham Study. Stroke.1991;22:312-8 26. Rockall TA, Logan RFA, Northfield TC. Risk assessment after acute upper gastrointestinal haemorrhage. Gut.1996;38:316-21 27. Turner JR. The gastrointestinal tract. In: Kumar V, Abbas A.K, Fausto N, Aster J.C. Robbins and cotran pathologis basis of disease. 8th ed. Philadelphia: Elsevier Saunders Inc; 2010; 763-70. 28. Djokomoeljanto R. Clinical aspects of diabetes mellitus and its complications. Pertemuan ilmiah tahunan XIV PAPDI; 2010 24-26 sept 2010; Semarang (Indonesia): Badan Penerbit Universitas Diponegoro; 2010:1-11. 29. Laine L, Jensen DM. Management of patients with ulcer bleeding. Am J Gastroenterol. 2012;107:345- 60 30. Stanley AJ. Update on risk scoring systems for patients with upper gastrointestinal haemorrhage. World J Gastroenterol. 2012;18(22):2739-44 31. Kim J. Management and prevention of upper GI bleeding [Internet]. [cited 2016 November 1]. Available from: http://www.accp.com/docs/bookstore/psap/ p7b11sample01.pdf 32. Gralnek IM, Dumonceau JM, Kuipers EJ, Lanas A, Sanders DS, Kurien M, et al. Diagnosis and management of nonvariceal upper gastrointestinal hemorrhage: European Society of Gastrointestinal Endoscopy (ESGE) Guideline. Endoscopy. 2015;47(10):1-46. doi: 10.1055/s-0034-1393172. 33. Sachar H, Vaidya K, Laaine L. Intermittenr vs continous proton pump inhibitor therapy for high-risk bleeding ulcers-A systematic review and meta-analysis. JAMA [Internet]. 2014 [cited 2016 November 2]. Available form: http://jamanetwork.com/journals/jamainternalmedicine/fullarticle/1901116 34. Perkumpulan Gastroenterologi Indonesia dan Kelompok Studi Helicobacter pylori Indonesia. Konsensus Nasional Penatalaksanaan 28 Dispepsia dan Infeksi Helicobacter pylori [Internet]. 2014 [cited 2017 January 6]. Available from: http://pbgi.esy.es/wp-content/uploads/2015/09/Konsensus-Dispepsia-danHelibacter-Pylori-2014.pdf 35. Leontiadis GI, Sharma VK, Howden CW. Systematic review and meta-analysis of proton pump inhibitor therapy in peptic ulcer bleeding. BMJ. 2005;330(7431):568. doi:10.1136/bmj.38356.641134.8F 36. Del Valle John. Peptic Ulcer Disease and Related Disorder. Dalam: Jameson, Fauci AS, Kasper DL, dkk. Harrison’s Principal of Internal Medicine. Edisi ke-20. Vol 1. New York: McGraw Hill; 2018. hlm. 2231 37. Purwadianto A. Hematemesis & Melena dalam Kedaruratan Medik. Jakarta: Binarupa Aksara; 2000. hlm. 105-10 29