Uploaded by
common.user59890
ASUHAN KEPERAWATAN PADA PASIEN DENGAN GASTROENTERITIS AKUT
advertisement

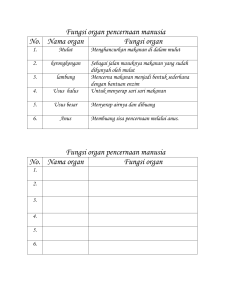
ASUHAN KEPERAWATAN PADA PASIEN DENGAN GASTROENTERITIS AKUT (GEA) Oleh : Nama : Friska Payung NIM : C18141201068 Kelas : II B / S1 Keperawatan SEKOLAH TINGGI ILMU KESEHATAN STELLA MARIS MAKASSAR TAHUN AJARAN 2019/2020 Laporan Pendahuluan A. Konsep Dasar Medis 1. Defenisi Gastroenteritis atau diare merupakan suatu keadaan pengeluaran tinja yang tidak normal atau tidak seperti biasanya, dimulai dengan peningkatan volume, keenceran serta frekuensi lebih dari 3 kali sehari dan pada neonatus lebih dari 4 kali sehari dengan atau tanpa lendir dan darah (Hidayat, 2012). Diare adalah keadaan frekuensi buang air besar lebih dari 4 kali pada bayi dan lebih dari 3 kali pada anak dengan konsistensi encer, dapat berwarna hijau atau dapat pula bercampur lendir dan darah atau lendir saja (Ngastiyah, 2010). Diare adalah buang air besar (defekasi) dengan tinja berbentuk cairan atau setengah cairan dengan demikian kandungan air dalam tinja lebih banyak dari biasanya (normal 100-200 ml) per jam tinja (Sjaifoellah, 2011). Diare akut timbul secara mendadak dan berlangsung terus secara beberapa hari Gastroentritis adalah peradangan yang terjadi pada lambung dan usus yang memberikan gejala diare dengan frekuensi lebih banyak dari biasanya yang disebabkan oleh bekteri, virus dan parasit yang patogen. Gastroenteritis adalah muntah dan diare akibat infeksi atau peradangan pada dinding saluran pencernaan, terutama lambung dan usus. Di masyarakat luas, gastroenteritis lebih dikenal dengan istilah muntaber. Gastroenteritis akut (GEA) atau diare masih menjadi salah satu penyebab utama morbiditas dan mortalitas pada anak di negara berkembang. Berdasarkan penelitian, terdapat 2 terapi yang dapat mengurangi angka kematian pada kasus GEA, yaitu : 1. Cairan rehidrasi oral (CRO), dengan formula baru dimana konsentrasi glukosa dan garam yang lebih rendah diindikasikan untuk mencegah dehidrasi dan mengurangi kebutuhan pemberian cairan intravena; 2. Suplementasi Zinc, diindikasikan untuk mempersingkat durasi, meringankan perkembangan penyakit, serta mengurangi kemungkinan berulangnya penyakit dalam waktu 2 – 3 bulan mendatang. 2. Anatomi Fisiologi Sumber: https://www.sehatq.com/penyakit/gastroenteritis Fisiologi sistem pencernaan atau sistem gastroinstestinal (mulai dari mulut sampai anus) adalah sistem organ dalam manusia yang berfungsi untuk menerima makanan, mencernanya menjadi zat-zat gizi dan energi, menyerap zat-zat gizi ke dalam aliran darah serta membuang bagian makanan yang tidak dapat dicerna atau merupakan sisa proses tersebut dari tubuh. Anatomi dan fisiologi sistem pencernaan yaitu : 1) Mulut Merupakan suatu rongga terbuka tempat masuknya makanan dan air. Mulut merupakan bagian awal dari sistem pencernaan lengkap dan jalan masuk untuk system pencernaan yang berakhir di anus. Bagian dalam dari mulut dilapisi oleh selaput lendir. Pengecapan dirasakan oleh organ perasa yang terdapat di permukaan lidah. Pengecapan sederhana terdiri dari manis, asam, asin dan pahit. Penciuman dirasakan oleh saraf olfaktorius di hidung, terdiri dari berbagai macam bau. Makanan dipotong-potong oleh gigi depan (incisivus) dan di kunyah oleh gigi belakang (molar, geraham), menjadi bagian-bagian kecil yang lebih mudah dicerna. Ludah dari kelenjar ludah akan membungkus bagian-bagian dari makanan tersebut dengan enzim-enzim pencernaan dan mulai mencernanya. Ludah juga mengandung antibodi dan enzim (misalnya lisozim), yang memecah protein dan menyerang bakteri secara langsung. Proses menelan dimulai secara sadar dan berlanjut secara otomatis. 2) Tenggorokan (Faring) Merupakan penghubung antara rongga mulut dan kerongkongan. Didalam lengkung faring terdapat tonsil (amandel) yaitu kelenjar limfe yang banyak mengandung kelenjar limfosit dan merupakan pertahanan terhadap infeksi, disini terletak bersimpangan antara jalan nafas dan jalan makanan, letaknya dibelakang rongga mulut dan rongga hidung, didepan ruas tulang belakang keatas bagian depan berhubungan dengan rongga hidung, dengan perantaraan lubang bernama koana, keadaan tekak berhubungan dengan rongga mulut dengan perantaraan lubang yang disebut ismus fausium. Tekak terdiri dari bagian superior yaitu bagian yang sama tinggi dengan hidung, bagian media yaitu bagian yang sama tinggi dengan mulut dan bagian inferior yaitu bagian yang sama tinggi dengan laring. Bagian superior disebut nasofaring, pada nasofaring bermuara tuba yang menghubungkan tekak dengan ruang gendang telinga. Bagian media disebut orofaring, bagian ini berbatas ke depan sampai di akar lidah. Bagian inferior disebut laringofaring yang menghubungkan orofaring dengan laring. 3) Kerongkongan (Esofagus) Kerongkongan adalah tabung (tube) berotot pada vertebrata yang dilalui sewaktu makanan mengalir dari bagian mulut ke dalam lambung. Makanan berjalan melalui kerongkongan dengan menggunakan proses peristaltik. Esofagus bertemu dengan faring pada ruas ke-6 tulang belakang. Menurut histologi, esofagus dibagi menjadi tiga bagian yaitu bagian superior (sebagian besar adalah otot rangka), bagian tengah (campuran otot rangka dan otot halus), serta bagian inferior (terutama terdiri dari otot halus). 4) Lambung Merupakan organ otot berongga yang besar, yang terdiri dari tiga bagian yaitu kardia, fundus dan antrium. Lambung berfungsi sebagai gudang makanan, yang berkontraksi secara ritmik untuk mencampur makanan dengan enzimenzim. Sel-sel yang melapisi lambung menghasilkan 3 zat penting yaitu lendir, asam klorida (HCL), dan prekusor pepsin (enzim yang memecahkan protein). Lendir melindungi sel – sel lambung dari kerusakan oleh asam lambung dan asam klorida menciptakan suasana yang sangat asam, yang diperlukan oleh pepsin guna memecah protein. Keasaman lambung yang tinggi juga berperan sebagai penghalang terhadap infeksi dengan cara membunuh berbagai bakteri. 5) Usus halus (usus kecil) Usus halus atau usus kecil adalah bagian dari saluran pencernaan yang terletak di antara lambung dan usus besar. Dinding usus kaya akan pembuluh darah yang mengangkut zat-zat yang diserap ke hati melalui vena porta. Dinding usus melepaskan lendir (yang melumasi isi usus) dan air (yang membantu melarutkan pecahan-pecahan makanan yang dicerna). Dinding usus juga melepaskan sejumlah kecil enzim yang mencerna protein, gula dan lemak. Lapisan usus halus terdiri dari lapisan mukosa (sebelah dalam), lapisan otot melingkar, lapisan otot memanjang dan lapisan serosa. Usus halus terdiri dari tiga bagian yaitu usus dua belas jari (duodenum), usus kosong (jejunum), dan usus penyerapan (ileum). a) Usus Dua Belas Jari (Duodenum) Usus dua belas jari atau duodenum adalah bagian dari usus halus yangterletak setelah lambung dan menghubungkannya ke usus kosong (jejunum). Bagian usus dua belas jari merupakan bagian terpendek dari usus halus, dimulai dari bulbo duodenale dan berakhir di ligamentum treitz. Usus dua belas jari merupakan organ retroperitoneal, yang tidak terbungkus seluruhnya oleh selaput peritoneum. pH usus dua belas jari yang normal berkisar pada derajat sembilan. Pada usus dua belas jari terdapat dua muara saluran yaitu dari pankreas dan kantung empedu. Lambung melepaskan makanan ke dalam usus dua belas jari (duodenum), yang merupakan bagian pertama dari usus halus. Makanan masuk ke dalam duodenum melalui sfingter pilorus dalam jumlah yang bisa di cerna oleh usus halus. Jika penuh, duodenum akan megirimkan sinyal kepada lambung untuk berhenti mengalirkan makanan. b) Usus Kosong (Jejenum) Usus kosong atau jejunum adalah bagian kedua dari usus halus, diantara usus dua belas jari (duodenum) dan usus penyerapan (ileum). Pada manusia dewasa, panjang seluruh usus halus antara 2-8 meter, 1-2 meter adalah bagian usus kosong. Usus kosong dan usus penyerapan digantungkan dalam tubuh dengan mesenterium. Permukaan dalam usus kosong berupa membran mukus dan terdapat jonjot usus (vili), yang memperluas permukaan dari usus. c) Usus Penyerapan (Illeum) Usus penyerapan atau ileum adalah bagian terakhir dari usus halus. Pada sistem pencernaan manusia ileum memiliki panjang sekitar 2- 4 m dan terletak setelah duodenum dan jejunum, dan dilanjutkan oleh usus buntu. Ileum memiliki pH antara 7 dan 8 (netral atau sedikit basa) dan berfungsi menyerap vitamin B12 dan garam empedu. 6) Usus Besar (Kolon) Usus besar atau kolon adalah bagian usus antara usus buntu dan rektum. Fungsi utama organ ini adalah menyerap air dari feses. Usus besar terdiri dari kolon asendens (kanan), kolon transversum, kolon desendens (kiri), kolon sigmoid (berhubungan dengan rektum). Banyaknya bakteri yang terdapat di dalam usus besar berfungsi mencerna beberapa bahan dan membantu penyerapan zat-zat gizi. Bakteri di dalam usus besar juga berfungsi membuat zat-zat penting, seperti vitamin K. Bakteri ini penting untuk fungsi normal dari usus. Beberapa penyakit serta antibiotik bisa menyebabkan gangguan pada bakteri-bakteri didalam usus besar. Akibatnya terjadi iritasi yang bisa menyebabkan dikeluarkannya lendir dan air, dan terjadilah diare. 7) Rektum dan Anus Rektum adalah sebuah ruangan yang berawal dari ujung usus besar (setelah kolon sigmoid) dan berakhir di anus. Organ ini berfungsi sebagai tempat penyimpanan sementara feses. Biasanya rektum ini kosong karena tinja disimpan di tempat yang lebih tinggi, yaitu pada kolon desendens. Jika kolon desendens penuh dan tinja masuk ke dalam rektum, maka timbul keinginan untuk buang air besar (BAB). Mengembangnya dinding rektum karena penumpukan material di dalam rektum akan memicu system saraf yang menimbulkan keinginan untuk melakukan defekasi. Jika defekasi tidak terjadi, sering kali material akan dikembalikan ke usus besar, di mana penyerapan air akan kembali dilakukan. Jika defekasi tidak terjadi untuk periode yang lama, konstipasi dan pengerasan feses akan terjadi. Orang dewasa dan anak yang lebih tua bisa menahan keinginan ini, tetapi bayi dan anak yang lebih muda mengalami kekurangan dalam pengendalian otot yang penting untuk menunda BAB. Anus merupakan lubang di ujung saluran pencernaan, dimana bahan limbah keluar dari tubuh. Sebagian anus terbentuk dari permukaan tubuh (kulit) dan sebagian lannya dari usus. Pembukaan dan penutupan anus diatur oleh otot sphinkter. Feses dibuang dari tubuh melalui proses defekasi (buang air besar) yang merupakan fungsi utama anus (Pearce, 1999). 3. Klasifikasi Menurut Sunoto (2010), Diare dapat di klasifikasikan : 1) Ditinjau dari ada atau tidaknya infeksi a. Diare infeksi spesifik : thypus dan parathypus, satphilococcus disentri basiller dan enterotolitis nekrotikans b. Diare non spesifik : diare dietetic 2) Ditinjau dari organ yang terkena infeksi diare a. Diare infeksi enteral atau infeksi di usus, misalnya diare yang ditimbulkan oleh bakteri, virus dan parasit b. Diare infeksi parenteral atau diare akibat infeksi dari luar usus, misalnya diare karena bronchitis 3) Ditinjau dari lama infeksi a. Diare akut : diare yang terjadi karena infeksi usus yang bersifat mendadak. Berlangsung cepat dan berakhir dalam waktu 3-5 hari. Hanya 25% sampai 30% pasien yang berakhir melebihi waktu 1 minggu dan hanya 5%-15% yang berakhir dalam 14 hari. b. Diare kronik : diare yang berlangsung 2 minggu atau lebih Menurut Hidayat (2012), jenis-jenis diare yaitu : 1) Diare cair akut (termasuk kholera), berlangsung selama beberapa jam atau hari. Mempunyai bahay utama yaitu dehidrasi dan penurunan berat badan juga dapat terjadi jika makan tidak di lanjutkan 2) Diare akut berdarah, yang juga disebut disentri yang mempunyai bahaya utama yaitu kerusakan mukosa usus, sepsis dan gizi buruk, mempunyai komplikasi seperti dehidrasi 3) Diare persisten, yang berlangsung 14 hari atau lebih, bahaya utamanya adalah malnutrisi dna infeksi non-usus serius dan dehidrasi 4) Diare dngan malnutrisi berat (marasmus dan kwasiorkor) mempunyai bahaya utama adalah infeksi sistemik yang parah, dehidrasi, gagal jantung dan kekurangan vitamin dan mineral 4. Etiologi Penyebab gastroenteritis akut atau diare akut pada anak dapat dilihat pada tabel. Infeksi usus merupakan penyebab tersering diare akut yang sporadis. Diare akut pada umumnya disebabkan infeksi virus (40-60%). Rotavirus sebagai pathogen penyebab tersering pada usia 6-24 bulan. Hanya 10% diare di sebabkan oleh infeksi bakteri, terutama pada beberapa bulan awal kehidupan (bayi muda) dan pada anak usia sekolah. Tabel penyebab GEA atau diare akut : Infeksi Infeksi usus (termasuk keracunan makanan) infeksi di luar usus Obat-obatan Antibiotik Obat-obatan lain Alergi makanan seperti misalnya alergi terhadap Kelainan cerna/absorpsi Defisiensi Vitamin Tertelan logam berat protein susu sapi atau CMPA (cow’s milk protein allergy) Alergi protein kedelai Alergi makanan multiple Defiensi sukrase/ isomaltase Awitan lambat (atau tipe dewasa) hipolaktase Defisiensi niasin Kobalt (Co), Seng (Zn), dan cat Infeksi diluar usus yang sering disertai diare adalah otitis media akut, infeksi saluran kemih dan penyakit paru, yang biasanya menyebabkan diare ringan dan dapat sembuh sendiri seiring dengan sembuhnya penyakit dasar. Penggunaan beberapa obat, terutama antibiotic, sering dihubungkan dengan Clostridium difficile. Alergi terhadap protein susu sapi merupakan satu diagnosis banding yang perlu dipikirkan selain sindrom malabsorpsi bila diare tidak sembuh dalam 10-14 hari. Suharyono (2008) dan Sudoyo (2002) menyebutkan bahwa penyebab dari gastroenteritis antara lain : Faktor Infeksi a. Infeksi Internal : infeksi saluran pencernaan makanan yang merupakan penyebab utama gastroenteritis. Penyebab infeksi internal adalah virus, bakteri dan parasit: 1) Infeksi Virus Retovirus: Retovirus merupakan penyebab tersering. Sering didahului atau disertai dengan muntah. Biasanya timbul sepanjang tahun terutama pada musim dingin. Dapat ditemukan demam atau muntah. Enterovirus: Biasanya timbul pada musim panas. Adenovirus: Sering timbul sepanjang tahun, menyebabkan gejala pada saluran pencernaan/ pernafasan. 2) Infeksi Bakteri Sigella: Semusim, puncaknya pada bulan Juli-September. Insiden paling tinggi pada umur 1-5 tahun. Gejala muntah tidak menonjol. Salmonella: Bakteri menembus dinding usus. Gejala yang sering muncul diantaranya feses berdarah, mukoid, mungkin ada peningkatan temperature, muntah tidak menonjol, terdapat sel polos dalam feses, masa inkubasi 6-40 jam, lamanya 2-5 hari, organisme dapat ditemukan pada feses selama berbulanbulan. Escherichia coli: Menembus mukosa (feses berdarah) atau yang menghasilkan enterotoksin. Campylobacter: Biasanya bersifat invasis (feses yang berdarah dan bercampur mukus). Gejala yang sering timbul kram abdomen yang hebat, muntah / dehidrasi jarang terjadi Yersinia Enterecolitica: Gejala yang sering timbul adalah feses mukosa, sering didapatkan sel polos pada feses, nyeri abdomen yang berat, diare selama 1-2 minggu, sering menyerupai apendicitis. 3) Infeksi Parasit karena Cacing (ascaris, strongyloides, protozoa, jamur) b. Infeksi Parenteral Ialah infeksi diluar alat pencernaan seperti otitis media akut (OMA), tonsillitis, bronkopneumoni, ensefalitis dan lain-lain Faktor Non Infeksi 1) Malabsorbsi karbohidrat, protein dan lemak 2) Faktor makanan: Makanan basi, beracun, alergi terhadap makanan. Faktor Imun Defisiensi imun terutama SIAg (Secretory Imunoglobulin A) yang mengakibatkan terjadinya berlipat gandanya bakteri/ flora usus dan jamur terutama candida. 5. Patofisiologi Virus dapat secara langsung merusak vili usus sehingga mengurangi luas permukaan usus halus dan mempengaruhi mekanisme enzimatik. Pada Rotavirus terdapat komponen yang mirip enterotoksin (NSP4) yang mampu menginduksi sekresi dan menyebabkan diare cair. Bakteri mengakibatkan diare melalui beberapa mekanisme yang berbeda. Bakteri invasive mengakibatkan ulserasi mukosa usus dan pembentukan abses yang diikuti oleh respon inflamasi. Toksin bakteri dapat mempengaruhi proses selular baik di dalam usus maupun di luar usus. Enterotoksin E.coli yang tahan panas akan mengaktifkan adenilat siklase, sedangkan toksin yang tidak tahan panas mengaktifkan guanilat siklase, E.coli enterohemoragik dan Shigella menghasilkan verotoksin yang menyebabkan kelainan sistemik seperti kejang dan sindroma hemolitik uremik. Bakteri noninvasive dan protozoa lainnya dapat melekat pada dinding usus dan menyebabkan peradangan. Dari beragamnya pathogenesis diare tersebut, secara garis besar terdapat 2 mekanisme dasar terjadinya diare. Diare Osmotik Di dasari oleh adanya nutrient yang tidak terserap, selanjutnya nutrient tersebut difermentasikan di usus besar menghasilkan asam organic dan gas. Asam organic menyebabkan peningkatan tekanan osmotic intraluminal yang menghambat reabsorpsi air dan lektrolit sehingga terjadi diare. Diare sekretorik Pada diare sekretorik terdapat infeksi bakteri yang mampu melepas enterotoksin di dalam usus. Selanjutnya enterotoksin ini merangsang cAMP dan c-GMP , akibatnya kapasitas sekresi sel kripte meningkat sehingga terjadi kehilangan air dan elektrolit yang berlebihan. Konsekuensi dari mekanisme tersebut dapat menimbulkan : Dehidrasi, gangguan elektrolit dan keseimbangan asam-basa (asidosis metabolic) akibat dari kehilangan air dan elektrolit (Natrium, Kalium, Kalsium, Magnesium dan Bikarbonat). Apabila berlangsung lama dapat menyebabkan malabsorpsi berat sehingga terjadi gangguan gizi dan hipoglikemia, keadaan ini di permudah dengan penghentian makanan atau susu yang diberikan terlalu encer. 6. Manifestasi Klinik Anamnesis. Anamnesis anak dengan gejala diare akut perlu dimulai dengan mengambil informasi yang mungkin mengarahkan apakah diare tersebut primer atau sekunder. Diare dapat terjadi secara sekunder sebagai bagian atau akibat dari penyakit dasar lain. Gejala respiratorik, seperti batuk atau sesak mengarahkan pada pneumonia. Frekuensi berkemih meningkat dan nyeri saat berkemih mengarahkan pada infeksi saluran kencing atau pielonefritis. Adanya sakit telinga mungkin akibat otitis media akut, adanya demam disertai perubahan kesadaran mungkin merupakan gejala meningitis, ensefalitis, atau sepsis. Tujuan anamnesis selanjutnya adalah menilai beratnya gejala dan resiko komplikasi seperti dehidrasi. Pertanyaan spesifik mengenai frekuensi, volume serta lama diare dan muntah, serta ada tidaknya demam, jumlah dan jenis cairan yang telah diminum, diperlukan untuk menentukan derajat kehilangan cairan dan gangguan elektrolit yang terjadi. Dehidrasi yang bermakna dapat bermanifestasi sebagai berkurangnya aktifitas, volume urin dan berat badan. Tanda dan gejala anak yang menderita diare, yaitu: 1) Bayi atau anak menjadi cengeng dan gelisah 2) Suhu tubuh meninggi/demam 3) 4) 5) 6) 7) 8) 9) Feces encer, berlendir atau berdarah Warna feces kehijauan akibat bercampur dengan cairan empedu Anus lecet Muntah sebelum dan sesudah diare Anoreksia Gangguan gizi akibat intake makanan kurang Terdapat tanda dan gejala dehidrasi, yaitu penurunan berat badan, turgor kulit berkurang, mata dan ubun-ubun besar cekung, membran mukosa kering. 10) Sering buang air besar dengan konsistensi tinja cair atau encer 11) Keram abdominal 12) Mual dan muntah 13) Lemah 14) Pucat 15) Perubahan TTV : Nadi dan pernafasan cepat. 16) Menurun atau tidak ada pengeluaran urine 7. Pemeriksaan Fisik Pemeriksaan fisik bertujuan untuk memperkirakan derajat dehidrasi dan mencari tanda-tanda penyakit penyerta. Gejala dan tanda dehidrasi perlu ditemukan dan harus, berat badan sebelum sakit perlu ditanyakan. Berat badan saat datang harus diukur sebagai parameter kehilangan cairan dan dapat digunakan sebagai parameter keberhasilan terapi. Bila ditemukan nafas cepat dan dalam menandakan adanya komplikasi asidosis metabolic. Bila nyeri bertambah pada palpasi dan ditemukan nyeri tekan, nyeri lepas atau anak menolak diperiksa, waspadai kemungkinan komplikasi atau kemungkinan penyebab non infeksi. Pada keadaan kembung, auskultasi harus lebih cermat untuk mendeteksi adanya ileus paralitik. Amati adanya eritema perianal akibat adanya malabsorpsi karbohidrat sekunder atau akibat malabsorpsi garam empedu sekunder yang disertai dengan dermatitis popok. Tabel penentuan derajat dehidrasi menurut WHO Tanda dan Derajat Dehidrasi Gejala Tanpa Ringan/Sedang Berat Anamnesis Diare Biasanya 1-3x 3x atau lebih Terus menerus banyak Muntah Tidak ada atau Kadang-kadang Biasanya sering sedikit Rasa haus Tidak ada atau Haus Haus sekali atau sedikit tidak mau minum Kencing Normal Nafsu makan/aktifitas Normal Sedikit, pekat Tidak kencing (6 jam) Nafsu makan Nafsu makan tidak berkurang, ada, anak sangat aktifitas menurun lemas. Pemeriksaan Fisis a. Inspeksi KU Baik Mata Normal Mengantuk/gelisah Gelisah/tidak sadar Cekung Sangat cekung Air mata Mulut/lidah Ada Basah Tidak ada Kering Tidak ada Sangat kering Napas Normal Lebih cepat kering Cepat dan dalam b. Palpasi Turgor Kembali cepat Kembali pelan Nadi Normal Lebih cepat Ubun-ubun Normal Cekung Kembali sangat pelan (>2detik) Sangat cepat/tidak teraba Sangat cekung c.Kehilangan berat badan Kesimpulan Sedikit 5-9% >10 2 atau lebih gejala 2 atau lebih gejala 2 atau lebih gejala : Dehidrasi (-) : Dehidrasi ringan : Dehidrasi berat sedang Pemeriksaan Penunjang Pemeriksaan lab yang lengkap hanya dikerjakan jika diare tidak sembuh dalam 5-7 hari. Pemeriksaan lab yang perlu di lakukan antara lain ; 1. Pemeriksaan tinja : makroskopik dan mikroskopik 2. Pemeriksaan tambahan : Tinja : Biarkan kuman, tes resistensi terhadap berbagai antibiotika, pH dan kadar gula jika di duga ada intoleransi laktosa. Darah : Kadar gula darah pada kasus dengan malnutrisi dan dehidrasi berat dan atau dengan ensefalopati. Pemeriksaan lain yang perlu dikerjakan pada dehidrasi berat dan atau dengan ensefalopati adalah pemeriksaan elektrolit serum, analisis gas darah, dan nitrogen urea. Pemeriksaan kadar elektrolit serum perlu dilakukan pada anak dengan gejala hypernatremia atau hipoglikemia. Adapun tanda-tanda hypernatremia adalah kulit teraba hangat, tanda dehidrasi seolah-olah ringan, hypertonia, hiperefleksia, letargi, namun terdapat iritabilitas yang nyata bila di rangsang. 8. Penatalaksanaan 1. Dietetik ASI/ Makanan dilanjutkan Beri makanan yang mudah dicerna, rendah serat dan tidak merangsang. 2. Obat-obat a. Obat anti diare : anti motolitas dan sekresi usus (laperamind), oktreotid (sondostatin) sudah dicoba dengan hasil memuaskan pada diare sklerotik. b. Obat anti diare yang mengeraskan tinja dan absorbsi zat toksin yaitu norik 1-2 tablet diuang sesuai kebutuhan. c. Antiemetik (metoc lopramind). d. Anti spasmodik, anti koinergik (antagonis stimulus kolinergik pada resseptor muskarinik), contoh : papaperin. e. Vitamin dan mineral, tergantung kebutuhan yaitu vitamin B1 dan asam folat 3. Rehidrasi Jumlah oralit yang di berikan dalam 3 jam pertama : Oralit yang diberikan dihitung dengan mengalikan BB penderita (kg) dengan 75 ml. Bila BB anak tidak diketahui dan atau untuk memudahkan di lapangan berikan oralit “paling sedikit” sesuai tabel di bawah ini : Umur <1 tahun 1-5 tahun >5 tahun Dewasa Jumlah Oralit 300 mL 600 mL 1200 mL 2400 mL Bila rehidrasi berhasil, lanjutkan pemberian oralit 10 mL/kgBB setiap BAB Dorong ibu untuk meneruskan ASI Untuk bayi dibawah 6 bulan yang tidak mendapatkan ASI, berikan juga 100-200 mL air masak/susu formula selama masa ini. 9. Komplikasi Hipoglikemia Gejala : Berkeringat, kesadaran menurun, kejang-kejang. Beri glukosa bolus i.v. dengan dosis 2-4 g/kgBB Beri oralit (mengandung 20 mmol K/L, buah-buahan yang mengandung banyak K (pisang) Ileus paralitik Preparat K intravena Syok hipovolemik Dikarenakan cairan dan elektrolit yang terbuang bersama tinja (Suryadi, 2011) 10. Konsep Tumbuh Kembang Anak Anak memiliki suatu ciri yang khas yaitu selalu tumbuh dan berkembang sejak konsepsi sampai berakhirnya masa remaja. Hal ini yang membedakan anak dengan dewasa. Anak bukan dewasa kecil. Anak menunjukkan ciri-ciri pertumbuhan dan perkembangan yang sesuai dengan usianya. Pertumbuhan adalah bertambahnya ukuran dan jumlah sel serta jaringan interselular, berarti bertambahnya ukuran fisik dan struktur tubuh sebagian atau keseluruhan, sehingga dapat diukur dengan satuan panjang dan berat. Perkembangan adalah bertambahnya struktur dan fungsi tubuh yang lebih kompleks dalam kemampuan gerak kasar, gerak halus, bicara dan bahasa serta sosialisasi dan kemandirian. Pertumbuhan terjadi secara simultan dengan perkembangan. Berbeda dengan pertumbuhan,- perkembangan merupakan hasil interaksi kematangan susunan saraf pusat dengan organ yang dipengaruhinya, misalnya perkembangan sistem neuromuskuler, kemampuan bicara, emosi dan sosialisasi. Kesemua fungsi tersebut berperan penting dalam kehidupan manusia yang utuh. Ciri-ciri dan Prinsip-prinsip Tumbuh Kembang Anak. Proses tumbuh kembang anak mempunyai beberapa ciri-ciri yang saling berkaitan. Ciri ciri tersebut adalah sebagai berikut: 1) Perkembangan menimbulkan perubahan. Perkembangan terjadi bersamaan dengan pertumbuhan. Setiap pertumbuhan disertai dengan perubahan fungsi. Misalnya perkembangan intelegensia pada seorang anak akan menyertai pertumbuhan otak dan serabut saraf. 2) Pertumbuhan dan perkembangan pada tahap awal menentukan perkembangan selanjutnya. Setiap anak tidak akan bisa melewati satu tahap perkembangan sebelum ia melewati tahapan sebelumnya. Sebagai contoh, seorang anak tidak akan bisa berjalan sebelum ia bisa berdiri. Seorang anak tidak akan bisa berdiri jika pertumbuhan kaki dan bagian tubuh lain yang terkait dengan fungsi berdiri anak terhambat. Karena itu perkembangan awal ini merupakan masa kritis karena akan menentukan perkembangan selanjutnya. 3) Pertumbuhan dan perkembangan mempunyai kecepatan yang berbeda. Sebagaimana pertumbuhan, perkembangan mempunyai kecepatan yang berbeda-beda, baik dalam pertumbuhan fisik maupun perkembangan fungsi organ dan perkembangan pada masing-masing anak. 4) Perkembangan berkore/asi dengan pertumbuhan. Pada saat pertumbuhan berlangsung cepat, perkembangan pun demikian, terjadi peningkatan mental, memori, daya nalar, asosiasi dan lain-lain. Anak sehat, bertambah umur, bertambah berat dan tinggi badannya serta bertambah kepandaiannya. 5) Perkembangan mempunyai pola yang tetap. Perkembangan fungsi organ tubuh terjadi menurut dua hukum yang tetap, yaitu: Perkembangan terjadi lebih dahulu di daerah kepala, kemudian menuju ke arah kaudal/anggota tubuh (pola sefalokaudal). Perkembangan terjadi lebih dahulu di daerah proksimal (gerak kasar) lalu berkembang ke bagian distal seperti jari-jari yang mempunyai kemampuan gerak halus (pola proksimodistal). 6) Perkembangan memiliki tahap yang berurutan. Tahap perkembangan seorang anak mengikuti pola yang teratur dan berurutan. Tahap-tahap tersebut tidak bisa terjadi terbalik, misalnya anak terlebih dahulu mampu membuat lingkaran sebelum mampu membuat gambar kotak, anak mampu berdiri sebelum berjalan dan sebagainya. 11. Discharge Planning Pengertian dari diare Penjelasan tentang penyebab penyakit Tanda dan gejala yang dapat di tanggulangi/di ketahui oleh keluarga Penjelasan tentang penatalaksanaan yang dapat keluarga lakukan Klien dan keluarga ke rumah sakit/puskesmas terdekat apabila ada gejala yang memberatkan penyakitnya Keluarga harus mendorong/memberikan dukungan pada pasien dalam menanti program pemulihan kesehatan B. Konsep Dasar Keperawatan 1. Pengkajian a. Konsep Tumbuh Kembang Anak Pertumbuhan adalah perubahan dalam besar, jumlah, ukuran, atau dimensi tingkat sel organ, maupun individu yang bisa diukur dengan ukuran berat (gram, pon, kilogram), ukuran panjang (cm, meter), umur tulang, dan keseimbangan metabolic (retensi kalsium dan nitrogen tubuh) (Adriana, 2013). Perkembangan (development) adalah bertambahnya skill (kemampuan) dalam struktur dan fungsi tubuh yang lebih kompleks dalam pola yang teratur dan dapat diramalkan, sebagai hasil dari proses pematangan. Disini menyangkut adanya proses diferensiasi dari sel-sel tubuh, jaringan tubuh, organ-organ, dan system organ yang berkembang sedemikian rupa sehingga masing-masing dapat memenuhi fungsinya. Termasuk juga perkembangan emosi, intelektual, dan tingkah laku sebagai hasil interaksi dengan lingkungannya (Soetjiningsih, 2012). b. Periode Tumbuh Kembang Anak. Tumbuh-Kembang anak berlangsung secara teratur, saling berkaitan dan berkesinambungan yang dimulai sejak konsepsi sampai dewasa.Tumbuh kembang anak terbagi dalam beberapa periode. Berdasarkan beberapa kepustakaan, maka periode tumbuh kembang anak adalah sebagai berikut: 1) Masa prenatal atau masa intra uterin (masa janin dalam kandungan). Masa ini dibagi menjadi 3 periode, yaitu : Masa zigot/mudigah, sejak saat konsepsi sampai umur kehamilan 2 minggu. Masa embrio, sejak umur kehamilan 2 minggu sampai 8/12 minggu. Ovum yang telah dlbuahi dengan cepat akan menjadl suatu organisme, terjadi diferensiasi yang berlangsung dengan cepat, terbentuk sistem organ dalam tubuh. Masa janin/fetus, sejak umur kehamilan 9/12 minggu sampai akhir kehamilan. Masa ini terdiri dari 2 periode yaitu: a) Masa fetus dini yaitu sejak umur kehamilan 9 minggu sampai trimester kedua kehidupan intra uterin. Pada masa ini terjadi percepatan pertumbuhan, pembentukan jasad manusia sempurna. Alat tubuh telah terbentuk serta mulai berfungsi. b) Masa fetus lanjut yaitu trimester akhir kehamilan. Pada masa ini pertumbuhan berlangsung pesat disertai perkembangan fungsi- fungsi. Terjadi transfer lmunoglobin G (lg G) dari darah ibu melalui plasenta. Akumulasi aasam lemak esensial seri Omega 3 (Docosa Hexanic Acid) dan Omega 6 (Arachldonlc Acid) pada otak dan retina. Periode yang paling penting dalam masa prenatal adalah trimester pertama kehamilan. Gizi kurang pada ibu hamil, infeksi, merokok dan asap rokok, minuman beralkohol, obat-obat, bahan-bahan toksik, pola asuh, depresi berat, faktor psikologis seperti kekerasan terhadap ibu hamil, dapat menimbulkan pengaruh buruk bagi pertumbuhan janin dan kehamilan. 2) Masa bayi (infancy) umur 0 - 11 bulan. Pada masa ini terjadi adaptasi terhadap lingkungan dan terjadi perubahan sirkulasi darah, serta mulainya berfungsi organ-organ. Masa neonatal dibagi menjadi 2 periode: a. Masa neonatal dini,umur 0 - 7 hari. b. Masa neonatal lanjut, umur 8 - 28 hari. Hal yang paling penting agar bayi lahir tumbuh dan berkembang menjadi anak sehat adalah: Bayi lahir ditolong oleh tenaga kesehatan yang terlatih, di sarana kesehatan yang memadai. Untuk mengantisipasi risiko buruk pada bayi saat dilahirkan, jangan terlambat pergi kesarana kesehatan bila dirasakan sudah saatnya untuk melahirkan. Saat melahirkan sebaiknya didampingi oleh keluarga yang dapat menenangkan perasaan ibu. Sambutlah kelahiran anak dengan perasaan penuh suka cita dan penuh rasa syukur. Lingkungan yang seperti ini sangat membantu jiwa ibu dan bayi yang dilahirkannya. Berikan ASI sesegera mungkin. Perhatikan refleks menghisap diperhatikan oleh karena berhubungan dengan masalah pemberian ASI. c. Masa post (pasca) neonatal, umur 29 hari sampai 11 bulan. Pada masa ini terjadi pertumbuhan yang pesat dan proses pematangan berlangsung secara terus menerus terutama meningkatnya fungsi sistem saraf. Seorang bayi sangat bergantung pada orang tua dan keluarga sebagai unit pertama yang dikenalnya. Pada masa ini, kebutuhan akan pemeliharaan kesehatan bayi, mendapat ASI eksklusif selama 6 bulan penuh, diperkenalkan kepada makanan pendamping ASI sesuai umurnya, diberikan imunisasi sesuai jadwal, mendapat pola asuh yang sesuai. 3) Masa anak dibawah lima tahun (anak balita, umur 12-59 bulan). Pada masa ini, kecepatan pertumbuhan mulai menurun dan terdapat kemajuan dalam perkembangan motorik (gerak kasar dan gerak halus) serta fungsi ekskresi. Periode penting dalam tumbuh kembang anak adalah pada masa balita. Pada masa balita, perkembangan kemampuan bicara dan bahasa, kreativitas, kesadaran sosial, emosional dan intelegensia berjalan sangat cepat dan merupakan landasan perkembangan berikutnya. Perkembangan moral serta dasar-dasar kepribadian anak juga dibentuk pada masa ini, sehingga setiap kelalnan/penyimpangan sekecll apapun apablla tidak dideteksl apalagi tidak ditangani dengan baik, akan mengurangi kualitas sumber daya manusia dikemudian hari. 4) Masa anak prasekolah (anak umur 60 - 72 bulan). Pada masa ini, pertumbuhan berlangsung dengan stabil. Terjadi perkembangan dengan aktivitas jasmani yang bertambah dan meningkatnya ketrampilan dan proses berfikir. Memasuki masa prasekolah, anak mulai menunjukkan keinginannya, seiring dengan pertumbuhan dan perkembangannya. Pada masa ini anak dipersiapkan untuk sekolah, untuk itu panca indra dan sistim reseptor penerima rangsangan serta proses memori harus sudah siap sehingga anak mampu belajar dengan baik. Perlu diperhatikan bahwa proses belajar pada masa ini adalah dengan cara bermain. Orang tua dan keluarga diharapkan dapat memantau pertumbuhan dan perkembangan anaknya, agar dapat dllakukan intervensl dini bila anak mengalami kelainan atau gangguan. c. Tahap Perkembangan Anak Usia 0-12 Bulan No 1. Lingkup Perkembangan 0-3 Bulan Motorik Kasar 1. Mengangkat kepala 45° ia akan menggunakan kedua lengannya untuk mengangkat kepala dan dadanya. 2. Menahan kepala tetap Tahap Perkembangan 3-6 Bulan 6-9 Bulan • Berguling. - Menyangga • Menahan berat. kepala tetap -Mengembangkan tegak kontrol terhadap kepala. - Duduk. 9-12 Bulan - Mengangkat badannya pada posisi berdiri - Belajar berdiri selama 30 detik atau berpegangan pada kursi/meja - Dapat berjalan dengan dituntun 2. Motorik Halus 3. Bicara dan Bahasa tegak Gendong bayi dalam posisi tegak agar ia dapat belajar menahan kepalanya tetap tegak Melihat, meraih dan menendang mainan gantung Gantungkan mainan/benda pada tali diatas bayi dengan jarak 30 cm atau sekitar 2 jengkal tangan orang dewasa. Bayi akan tertarik dan melihat sehingga menggerakkan tangan dan kakimya sebagai reaksi, pastikan benda tersebut tidak bisa dimasukkan ke mulut bayi dan tidak akan terlepas dari ikatan 1. Mengajak bayi tersenyum 2. Berbicara 3. Mengenali berbagai suara • Melihat, meraih dan menendang mainan gantung • Memperhatikan benda bergerak • Melihat benda-benda kecil • Meraba dan merasakan berbagai bentuk permukaan - Memungut dua benda, masingmasing tangan pegang satu benda pada saat yang bersamaan. - Memungut benda sebesar kacang dengan cara meraup. • Memasukkan benda ke mulut • Menggenggam erat pensil 1. Stimulasi yang perlu dilanjutkan. • Bicara • Meniru suarasuara • Mengenali berbagai suara 2. Mencari sumber suara. • Latih bayi agar menengok ke a. Berbicara. b. Mengenali berbagai suara. c. Mencari sumber suara. d. Menirukan kata-kata. •Mengulang/meniruka n bunyi yang didengar • Menyebut 2 - 3 suku kata yang sama tanpa arti • Bereaksi terhadap suara yang perlahan atau bisikan arah sumber suara • Arahkan mukanya ke arah sumber suara. bayi dibawa mendekati sumber suara. 3. Menirukan kata-kata. Contohnya: papa, mama, baba. Perkembangan motorik usia 6 tahun Biasanya, anak yang telah memasuki usia 6 tahun atau setara dengan anak kelas 1 SD memiliki perkembangan motorik berupa kemampuan melompat. Saat itu, anak usia 6 tahun ini seharusnya sudah bisa melompati sebuah objek dengan ketinggian 25 sentimeter (cm). Selain itu, anak sudah bisa bermain sepeda roda tiga sebagai latihan sebelum menggunakan sepeda dengan roda dua. Perkembangan motorik anak yang seharusnya sudah duduk di bangku kelas 1 SD yaitu kemampuan melempar benda. Pada usia tersebut, sudah sewajarnya jika anak mampu melempar suatu benda sesuai dengan sasaran. Di samping itu, ada pula perkembangan motorik lainnya berupa kemampuan berenang, serta berjoget sesuai dengan ritme dan irama musik yang didengarkan. Perkembangan motorik usia 7 tahun Memasuki usia 7 tahun, perkembangan motorik anak usia SD semakin bertambah luas. Salah satu di antaranya adalah anak bisa mengendarai sepeda hanya dengan roda dua saja. Selain itu, pada usia 7 tahun, anak Anda sebaiknya sudah bisa berolahraga dengan kontrol fisik yang lebih baik dibanding saat masih berusia 6 tahun. Perkembangan motorik anak usia SD ini juga ditandai dengan kemampuan bergerak mundur pada kecepatan rendah. Tidak hanya itu saja, pada usia ini, anak juga bisa menggelinding ke depan atau ke samping, meski pergerakannya masih kasar. Anak Anda diharapkan juga bisa melakukan gerakan berputar-putar dalam posisi berdiri tanpa berpindah tempat. Jika anak umur 6 tahun bisa melompati sebuah objek pada ketinggian 25 cm, saat beranjak 7 tahun, anak harus bisa melakukan lompatan yang lebih rumit. Sebagai contoh, anak usia 7 tahun bisa melompat dan mendarat baik menggunakan kedua kaki atau hanya salah satu kaki tanpa terjatuh. Perkembangan motorik usia 8 tahun Pada usia 8 tahun, perkembangan motorik anak SD masih terus berlanjut. Namun, anak usia 8 tahun biasanya masih merasa tubuhnya mengalami perubahan, apalagi pada usia ini anak memang sangat kentara tumbuh kembangnya. Di usia ini, anak sudah mulai bisa menentukan apakah dirinya suka kegiatan yang membutuhkan tubuhnya untuk banyak bergerak seperti olahraga, atau justru sebaliknya. Anak usia 8 tahun juga mulai menunjukkan kemampuan dalam melakukan kombinasi gerakan yang cukup rumit seperti melompat saat sedang menangkap bola, berlari sambil menggiring bola, dan lain sebagainya. Perkembangan motorik usia 9 tahun Pada usia ini, anak Anda bisa menyelesaikan permainan fisik dan bisa meraih targetnya dalam melakukan permainan tersebut. Sementara itu, di usia ini, anak cenderung lebih banyak mengalami pertumbuhan fisiknya secara seksual. Perkembangan motorik usia 10-12 tahun Setelah memasuki usia 10 hingga 12 tahun, anak-anak sudah berada pada transisi usia menuju remaja. Baik anak laki-laki maupun perempuan sudah banyak yang mengalami pertumbuhan pada organ seksualnya. Saat ini mungkin juga saat yang tepat bagi orangtua memberikan pendidikan seksual bagi anak. Namun, tidak banyak yang bisa dialami pada usia ini sebagai perkembangan motorik anak usia SD. d. Jenis-jenis Imunisasi Imunisasi adalah upaya pemberian bahan antigen untuk mendapatkan kekebalan adaptif pada tubuh manusia terhadap agen biologis penyebab penyakit. Dengan kata lain, langkah ini bertujuan agar tubuh dapat melindungi dirinya sendiri. Penting untuk memenuhi jadwal imunisasi agar anggota keluarga terhindar dari penyakit berbahaya. Pemberian vaksin, baik untuk anak-anak maupun untuk dewasa, adalah cara pencegahan penyakit yang umum dilakukan. Vaksin yang mengandung virus atau bakteri yang telah dilemahkan, atau protein mirip bakteri yang diperoleh dari pengembangan di laboratorium, bekerja mencegah penyakit dengan cara menimbulkan reaksi imunitas tubuh dan mempersiapkan tubuh untuk melawan serangan infeksi di kemudian hari. Ada beberapa jenis imunisasi yang diberikan pada anak yaitu sebagai beriku : Imunisasi Hepatitis B adalah imunisasi untuk mencegah virus Hepatitis B yang dapat menyerang dan merusak hati. Imunisasi BCG adalah imunisasi anak untuk mencegah tuberkulosis paru, kelenjar, tulang dan radang otak yang bisa menimbulkan kematian atau kecacatan. Imunisasi Hib dan Pneumokokus dapat mencegah infeksi saluran nafas berat (pneumonia) dan radang otak (meningitis). Imunisasi influenza adalah imunisasi anak yang dapat mencegah influenza berat. Vaksin demam tifoid adalah imunisasi yang mencegah penyakit demam tifoid berat. Imunisasi MMR. Vaksin ini mencegah penyakit: Mumps (gondongan, radang buah zakar), Morbili (campak) dan Rubela (campak Jerman). Imunisasi cacar air (varisela) untuk mencegah penyakit cacar air. Imunisasi Hepatitis A adalah untuk mencegah radang hati karena virus hepatitis A. Imunisasi HPV adalah imunisasi mencegah kanker leher rahim. Beberapa vaksin cukup diberikan sekali, tetapi sebagian lain perlu diulang setelah periode tertentu, agar tubuh terus mendapat perlindungan. Inilah mengapa penting bagi orang tua untuk mencermati dan menaati jadwal imunisasi keluarga. Berikut jenis imunisasi yang tergabung dalam program pemerintah, dan didanai oleh pemerintah, bagi bayi di bawah usia 1 tahun di Indonesia: Usia 0 bulan: BCG, HB-0, Polio-0 Usia 2 bulan: DPT/HB/Hib-1, Polio-1 Usia 3 bulan: DPT/HB/Hib-2, Polio-2 Usia 4 bulan: DPT/HB/Hib-3, Polio-3 Usia 9 bulan: Campak Pada umumnya, imunisasi dasar dipenuhi saat anak berusia 1-4 tahun. Di masa ini juga biasanya dilakukan imunisasi ulangan untuk memperpanjang masa kekebalan imunisasi dasar. Beberapa jenis imunisasi juga diulang lagi pada usia 5-12 tahun, sedangkan usia 13-18 tahun biasanya digunakan untuk imunisasi tambahan. Mendapatkan vaksin tepat waktu sesuai usianya sangat penting dilakukan. Jika terlambat, Anda bisa membuat jadwal imunisasi baru dengan dokter. Berikut ini adalah jenis imunisasi yang dianjurkan berdasarkan kelompok umur: Usia kurang dari 1 tahun: BCG, hepatitis B, polio, DPT, campak, HiB, pneumokokus, rotavirus. Usia 1-4 tahun: DPT, polio, MMR, tifoid, hepatitis A, varisela, influenza, HiB, pneumokokus. Usia 5-12 tahun: DPT, polio, campak, MMR, tifoid, Hepatitis A, varisela, influenza, pneumokokus. Usia 12-18 tahun: Td, hepatitis B, MMR, tifoid, hepatitis A, varisela, influenza, pneumokokus, HPV. 2. Pengkajian Pola Kesehatan a. Pola Persepsi – pemeliharaan Kesehatan Biasanya klien tidak mengetahui penyebab penyakitnya, Kebersihan klien seharisehari kurang baik. b. Pola Nutrisi & Metabolik Biasanya klien tidak mau makan, dan klien mengalami penurunan berat badan. c. Pola Eliminasi Biasanya klien BAB lebih dari 4 kali sehari, dan BAK jarang. d. Pola Latihan dan Aktivitas Biasanya klien mengalami gangguan aktivitas karena kondisi tubuh yang lemah dan adanya nyeri akibat distensi abdomen, aktivitas klien dibantu keluarga/ orang lain. e. Pola Istirahat dan Tidur Biasanya klien mengalami gangguan istirahat dan tidur karena adanya distensi abdomen yang akan menimbulkan rasa tidak nyaman. f. Pola Persepsi dan Kognitif Biasanya klien masih dapat menerima informasi namun kurang berkonsentrasi karena nyeri pada abdomennya. g. Pola Persepsi dan Konsep Diri Biasanya klien mengalami gangguan konsep diri karena kebutuhan fisiologisnya terganggu sehingga aktualisasi diri tidak tercapai pada fase sakit. h. Pola Peran dan Hubungan dengan sesame Biasanya klien memiliki hubungan yang baik dengan keluarga dan peran klien pada kehidupan sehari-hari mengalami gangguan (ex: tidak dapat menjalankan peran sebagai ibu rumah tangga). i. Pola Seksual – Reproduksi Biasanya klien mengalami gangguan seksual- reproduksi. j. Pola Koping – Toleransi terhadap Stress Biasanya klien mengalami kecemasan yang berangsur-angsur dapat menjadi pencetus stress. k. Pola Nilai & Kepercayaan Biasanya klien tidak dapat melaksanakan ibadah seperti biasanya karena posisi klien dalam keadaan tirah baring. 3. Diagnosa Keperawatan Diagnosa keperawatan yang muncul pada pasien dengan gastroenternitis akut (GEA) adalah : 1) Ketidakefektifan pola napas b.d hiperventilasi. 2) Kekurangan volume cairan b.d kehilangan cairan aktif. 3) Ketidakseimbangan nutrisi : kurang dari kebutuhan b.d ketidakmampuan mengabsorpsi nutrien. 4) Kerusakan integritas kulit b.d ekskresi/BAB sering 5) Ansietas b.d hubungan interpersonal. 4. Perencanaan Keperawatan a. Ketidakefektifan pola napas b.d hiperventilasi. Intervensi : Kaji kesadaran dan kognisi klien. Tingkatkan kepala tempat tidur, atau minta klien duduk tegak di kursi; sangga dengan bantal. Ubah posisi kien secara sering. Pertahankan sikap yang tenang ketika bekerja dengan klien atau kerabat. Beri lingkungan yang tenang, beri tahu dan dukung klien dalam penggunaan teknik relaksasi, dan beri obat anti ansietas sesuai indikasi. Beri tahu dan dukung klien untuk melatih kembali pernapasan. b. Kekurangan volume cairan b.d kehilangan cairan aktif. Intervensi : Identifikasi diagnosis yang relavan Catat adanya membran mukosa kering, turgor kulit buruk, kelambatan pengisian kapiler, vena leher datar, dan laporan haus atau kelemahan, anak yang menangis tampaair mata , bola mata cekung (atau fontanel pada bayi), demam, penurunan berat badan, haluaran urin sedikit atau tidak ada. Lakukan dan evaluasi kembali secara kontinu kebutuhan penggantian cairan 24 jam dan rute yang digunakan. Lakukan perawatan mulut dan perawatan mata secara rutin. c. Ketidakseimbangan nutrisi : kurang dari kebutuhan b.d ketidakmampuan mengabsorpsi nutrien. Intervensi : Dapatkan riwayat atau tinjau catatan asupan porsi (atau kalori) harian, pola dan waktu makan. Timbang berat badan dengan menggunakan timbangan yang sama, waktu yang sama dalam sehari, dan pakaian yang sama, sedapat mungkin. Lakukan kolaborasi dengan tim gizi. Tingkatkan zat gizi khusus (misalnya protein, karbohidrat, lemak, dan kalori), sesuai kebutuhan, dengan memberi makanan dan pilihan bumbu yang disukai kepada klien jika memungkinkan. Hindari makanan yang menyebabkan intoleransi atau meningkatnya motilitas lambung (misalnya makanan pembentuk gas, panas atau dingin, pedas, minuman yang mengandung kafein, produk susu, dan kesukaan). Beri pengobatan sesuai indikasi. d. Kerusakan integritas kulit b.d ekskresi/BAB sering Intervensi : Anjurkan pasien untuk menggunakan pakaian yang longgar Hindari kerutan pada tempat tidur Jaga kebersihan kulit agar tetap bersih dan kering Mobilisasi pasien (ubah posisi pasien) setiap dua jamsekali Monitor kulit akan adanya kemerahan e. Ansietas b.d hubungan interpersonal. Intervensi : Indentifikasi persepsi klien tentang ancaman yang berasal dari situasi. Bina hubungan terapeutik, dengan menunjukkan empati dan penghargaan positif tanpa syarat Beri tindakan kenyaman (misalnya lingkungan yang tenang atau damai, musik yang lembut mandi air hangat, menggosok punggung: sentuhan terapeutik). Mendorong klien untuk mengembangkan program latihan atau aktivitas yang teratur. 5. Perencanaan Pulang (Discharge Plannig) Hal-hal yang perlu disampaikan kepada pasien dan keluarga sebelum pulang adalah: Jelaskan tentang penyebab penyakit Tanda dan gejala yang dapat di tanggulangi/di ketahui oleh keluarga Jelaskan tentang penatalaksanaan yang dapat keluarga lakukan Klien dan keluarga ke rumah sakit/puskesmas terdekat apabila ada gejala yang memberatkan penyakitnya Keluarga harus mendorong/memberikan dukungan pada pasien dalam menanti program pemulihan kesehatan Ajarkan pada orang tua mengenai perawatan anak, pemberian makanan atau minuman (misal oralit) Jelaskan obat-obatan yang diberikan, efek samping dan kegunaannya. ETIOLOGI PATWAY GEA FAKTOR PRESIPITASI FAKTOR PREDISPOSISI Mikroorganisme, lingkungan kotor Kuman masuk dalam saluran pencernaan Bakteri Parasit Sebagian dimusnakan oleh asam lambung dan sebagian melewati asam lambung Berkembang dalam usus halus HYPERTERMI Mengeluarkan toksin/racun Makanan : basi , beracun, alergi. Faktor Infeksi Invasi Merusak mukosa Reaksi petahanan E.coli Proses Infeksi Melekat pd dinding usus Virus Non Invasi Tdk merusak mukosa Bakteri melepas toksin Menghasilkan enfero toksin Menginvasi Lap.Epitelium usus halus Tercemar oleh bakteri Kuman tidak dapat diserap Menyerang vilus usus halus Infeksi dalam rongga Malabsobsi : protein, lemak, karbohidrat. Makanan tidak dapat dicerna dan diabsorpsi Tekanan osmotic me Terjadi pergeseran air dan elektrolit Atrofi usus Gangguan motilitas Pe↓ fungsi absorpsi usus Koloid osmotik usus Isi rongga usus me NYERI AKUT Peradangan pada dinding usus Me↑ tekanan epitel usus Reaksi imunologi (antigen/antibody) Sekresi aktif anion Hiperperistaltik usus Peristaltic me Merangsang hipotalamus DIARE AKUT Hipersekresi air dan elektrolit Peningkatan suhu tubuh Usus tidak mampu menyerap makanan Frekuensi BAB meningkat HYPERTERMI Output yang berlebihan Asam lambung men Tanda dan gejala : mata dan ubun-ubun cekung , mukosa bibir kering , cubitan dinding perut kembali lambat. Mengakibatkan perut kembung Mual dan muntah Dx : Kekurangan volume cairan b.d kekurangan cairan aktif Intake kurang Kurang informasi Persepsi yang salah Feses bersifat asam Iritasi pada kulit KURANG PENGETAHUA N Dx : Kerusakan integritas kulit b.d kelembapan NOC : Volume cairan Mempengaruhi IMT Dx : Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh NOC : Status nutrisi Malnutrisi NIC : Manajemen Nutrisi NOC : Integritas kulit NIC : Manajemen cairan NIC :Manajemen tekanan Hipoglikemia Edema otak Kejang dan koma MATI Pengamatan Kasus Seorang anak berumur 1 tahun masuk ke RS Stella Maris dengan keluhan utama BAB encer yang dialami sejak 5 hari yang lalu, demam dengan suhu 370c dan disertai dengan muntah-muntah sebanyak 2 kali dalam 5 hari sebelum di bawa ke RS Stella Maris. Ibu pasien mengatakan pasien rewel dan tidak memiliki riwayat mengonsumsi susu formula. A. KAJIAN KEPERAWATAN ANAK Nama Mahasiswa Yang Mengkaji: Friska Payung NIM: C1814201068 Unit : Autoanamnese : Kamar : 320 Alloanamnese Tgl masuk RS : 1 Juli 2020 Tgl pengkajian : 2 Juli 2020 A. Identifikasi 1. Pasien Nama initial Umur : : An A Warga negara : Indonesia : 1 Tahun Bahasa yang digunakan : Indonesia Jenis kelamin : Perempuan Pendidikan :- Agama/ suku : Kristen/Toraja Alamat rumah : Jalan Cendrawasih No. 3 2. Orang Tua Nama Bapak : Tn. B Nama Ibu : Ny. C Umur : 23 Tahun Umur : 26 Tahun Alamat : Jln Cendrawasih No.3 Alamat B. Data Medik 1. Diagnosa medik Saat masuk : GEA Saat pengkajian : GEA : Jln Cendrawasih No.3 2. Riwayat Kehamilan Ibu / Kelahiran dan Neonatal : Ibu mengatakan tidak memiliki kelainan selama kehamilan, proses persalinan secara caesar, cukup bulan dan berat badan bayi 2,7 kg 3. BUGAR : Ibu mengatakan bayi lahir langsung menangis 4. Kelainan bawaan/ Trauma kelahiran : 5. Riwayat Tumbuh Kembang sebelum sakit: 6. Riwayat Alergi : Ibu mengatakan anaknya tidak memiliki alergi 7. Catatan Vaksinasi Jenis Vaksinasi NO 1. 2. 3. 4. 5. Jenis Vaksin BCG DPT Polio Hepatitis B Campak 8. Test Diagnostik a. Laboratorium: Nama Pemeriksaan Wbc HGB HcT MCV I 6 Bulan 3 Bulan 3 Bulan 4 Bulan - Hasil 5,6 10,2 29,1 79,3 II 4 Bulan 4 Bulan 6 Bulan - III 5 Bulan 5 Bulan 10 Bulan - Nilai Rujukan 4,6-10,00 103/UL 12,0-16.0 9/dl 35,0-45,0 % 83,9-99,1 FI C. Keadaan Umum 1. Keadaan Sakit Pasien tampak sakit sedang Alasan: Pasien tampak lemas, mengantuk, dan rewel, mulut/lidah tampak kering, dan turgor kulit kembali pelan. 2. Tanda-Tanda Vital a. Kesadaran : Skala koma scale /pediatric coma scale 1) Respon motorik 2) Respon bicara 3) Respon membuka mata Jumlah Kesimpulan : Compos Mentis :5 :4 :4 : 13 b. Tekanan darah : 100/60 mmHg MAP : 73 mmHg Kesimpulan : Masih dalam batas normal c. Suhu : 370C di d. Pernapasan: 30x/menit Irama : teratur Jenis : dada e. Nadi : 102x/menit Irama : teratur kuat oral axilla kusmaul cheynes-stokes rectal perut tachicardi bradichardi lemah f. Hal yang mencolok : 3. Pengukuran a. Tinggi badan : 60 cm b. Berat badan : 6,5 kg Kesimpulan : Berat badan kurang 4. Genogram Keterangan : : Laki – laki : Perempuan : Laki – laki meninggal : Hubungan Pernikahan : Hubungan Saudara : Serumah : Pasien c. Lingkar kepala : 34 cm d. Lingkar dada : 33 cm D. Pengkajian Pola Kesehatan 1. Pola Persepsi Kesehatan dan Pemeliharaan Kesehatan a. Keadaan sebelum sakit : Ibu pasien mengatakan bahwa anaknya belum pernah mengalami keluhan seperti ini sebelumnya b. Riwayat penyakit saat ini : 1) Keluhan utama : Ibu pasien mengatakan anaknya BAB Encer 3x dlm sehari sebelum di bawa ke rs 2) Riwayat keluhan utama : BAB Encer sejak 5 hari yang lalu c. Riwayat penyakit yang pernah dialami: Ibu pasien mengatakan bahwa anaknya pernah demam dan langsung di bawa ke puskesmas terdekat d. Riwayat kesehatan keluarga : Ibu pasien mengatakan bahwa tidak memiliki riwayat penyakit menular dan penyakit genetik dalam keluarga. e. Pemeriksaan fisik : 1) Kebersihan rambut : Bersih 2) Kulit kepala : Bersih 3) Kebersihan kulit : Bersih 4) Kebersihan rongga mulut : Mucosa mulut tampak kering 5) Kebersihan genetalia / anus : Tampak kemerahan pada anus 2. Pola Nutrisi dan Metabolik a. Keadaan sebelum sakit : Ibu pasien mengatakan nafsu makan anaknya baik Makan dengan baik 3x sehari Menghabiskan tiap porsi bubur yang di berikan b. Keadaan sejak sakit : Ibu mengatakan nafsu makan anaknya menurun Ibu mengatakan anaknya tidak mau makan dan hanya minum ASI b. Observasi : Pasien tampak berbaring dan rewel Pemeriksaan fisik : 1) 2) 3) 4) 5) 6) Keadaan rambut : Tampak hitam dan agak tipis Hidrasi kulit : Turgor kulit kembali pelan Palpebra/conjungtiva : Sclera : Tidak ada ikterus Hidung : Bersih, tidak ada polip Rongga mulut :mukosa mulut tampak kering , gusi : tidak ada pembengkakan 7) Gigi : 8) Kemampuan mengunyah keras : 9) Lidah : Bersih tak ada keputihan 10) Pharing : Tidak terdapat peradangan 11) Kelenjar getah bening : Tidak ada pembesaran 12) Kelenjar parotis : Tidak ada pembengkakan 13) Abdomen : Inspeksi : Bentuk simetris Bayangan vena tampak terlihat Auskultasi : Peristaltik usus 24 x/menit Palpasi : Nyeri tekan tidak ada Benjolan tidak ada Perkusi : Ascites Positif 14) Kulit : Edema : Positif Negatif Icterik : Positif Negatif Tanda-tanda radang : Negatif 15) Lesi : Tidak ada lesi Negatif 3. Pola Eliminasi a. Keadaan sebelum sakit : Ibu pasien mengatakan anaknya BAB ±1 kali sehari dengan konsistensi padat dan lembek Ibu pasien mengatakan anaknya BAK ±4 kali sehari dengan warna urine jernih kekuningan Ibu pasien mengatakan anaknya tidak memiliki kesulitan dalam BAB dan BAK b. Keadaan sejak sakit : Ibu pasien mengatakan anaknya BAB hingga 3 kali sehari dengan konsistensi cair dan seperti ampas Ibu pasien mengatakan anaknya BAK ±4 kali sehari dengan warna urine kuning pekat c. Observasi : Pasien BAB encer 3x dalam sehari d. Pemeriksaan Fisik : 1) Palpasi Kandung Kemih : Penuh Kosong 2) Mulut Uretra : Tidak ada peradangan 3) Anus : Peradangan : tampak kemerahan di sekitar anus Hemoroid : tidak ada Fistula : .tidak ada 4. Pola Aktivitas dan Latihan a. Keadaan Sebelum Sakit : ibu pasien mengatakan anaknya beraktivitas seperti anak seusianya b. Keadaan Sejak Sakit : aktivitas anak terganggu sehubungan dengan keadaan sakit yang dialami, dan rewel c. Observasi : 1) Aktivitas Harian : 0 : mandiri Makan :2 Mandi :2 1 : bantuan dengan alat Pakaian : 2 2 : bantuan orang Kerapihan : 2 Buang air besar : 2 3 : bantuan alat dan orang Buang air kecil : 2 4 : bantuan penuh Mobilisasi di tempat tidur : 2 Kesimpulan : pasien melakukan aktivitasnya dengan bantuan keluarga atau perawat 2) Anggota gerak yang cacat : 3) Fiksasi : 4) Tracheostomi : d. Pemeriksaan Fisik: 1) Perfusi pembuluh perifer kuku : 2) Thorax dan pernapasan Inspeksi: Bentuk thorax : Normal Sianosis : Stridor : Auskultasi : Suara napas : Vesikuler Suara ucapan : Suara tambahan : 3) Jantung Inspeksi : Ictus cordis : Tidak ada kelainan Palpasi : Ictus cordis : Tidak ada kelainan Auskultasi : Bunyi jantung II A : Normal Bunyi jantung II P : Normal Bunyi jantung I T : Normal Bunyi jantung I M : Normal Bunyi jantung II irama gallop : Normal Murmur : tidak ada gangguan HR : Normal Bruit : Aorta : A.Renalis : A. Femoralis : 4) Lengan dan tungkai Atrofi otot : Positif Negatif Rentang gerak : Sama kiri kanan Kaku sendi : Tidak ada Uji kekuatan otot : Refleks fisiologi : Refleks patologi : Babinski : Kiri : Positif Negatif Kanan : Positif Negatif Clubing jari-jari : 5) Columna vertebralis: Inspeksi : Kelainan bentuk : Palpasi : Nyeri tekan : Kaku kuduk :Brudzinski :-. Kernig sign : - 5. Pola Tidur dan Istirahat a. Keadaan sebelum sakit : ibu pasien mengatakan pola tidur anaknya normal yaitu 11-14 jam/hari b. Keadaan sejak sakit : ibu pasien mengatakan anaknya susah tidur dan sering terbangun saat tidur, klien susah tidur c. Observasi : Ekspresi wajah mengantuk : Positif Negatif Banyak menguap : Positif Negatif Palpebra inferior berwarna gelap : Positif Negatif 6. Pola Persepsi Kognitif a. Keadaan sebelum sakit : keluarga pasien mengatakan anaknya sangat jarang sakit dan belum pernah BAB lebih dari satu kali sehari b. Keadaan sejak sakit : Ibu pasien mengatakan anaknya BAB 3x sehari menjadi rewel, dan kurang minum c. Observasi : Anaknya tampak merasa takut sama perawat d. Pemeriksaan Fisik : 1) Penglihatan Cornea : Tampak jernih Pupil : isokor Lensa mata : Bening 2) Pendengaran Pina : Normal Kanalis : Normal Membran timpani : Normal Test pendengaran : Normal 7. Pola Persepsi dan Konsep Diri a. Keadaan sebelum sakit : keluarga pasien mengatakan anaknya tidak pernah mengalami kejadian seperti saat ini b. Keadaan sejak sakit : Ibu pasien mengatakan selama sakit anaknya lebih banyak gelisah dan rewel dari biasanya. c. Observasi : 1) Kontak mata : tidak fokus 2) Rentang perhatian : Anak kurang perhatian 3) Suara dan cara bicara : d. Pemeriksaan fisik : a) Kelainan bawaan yang nyata : b) Abdomen : Bentuk : cembung Banyangan vena : terlihat Benjolan massa : tidak ada 8. Pola Peran dan Hubungan dengan Sesama a. Keadaan sebelum sakit : b. Keadaan sejak sakit : peran anak terganggu sehubungan dengan keadaan sakit c. Observasi : Anak tampak takut pada perawat 9. Pola Reproduksi dan Seksualitas a. Keadaan sebelum sakit : b. Keadaan sejak sakit : c. Observasi : d. 10. Pola Mekanisme Koping dan Toleransi terhadap Stres a. Keadaan sebelum sakit : keluarga pasien mengatakan anaknya masih sehat dan selalu ceria Keadaan sejak sakit : Ibu pasien mengatakan selama sakit anaknya selalu cengeng b. Observasi : Tampak pasien rewel bila melihat perawat 11. Pola Sistem Nilai Kepercayaan a. Keadaan sebelum sakit : keluarga pasien mengatakan selalu beribadah pada waktunya b. Keadaan sejak sakit : keluarga pasien mengatakan jarang beribadah karena harus menjaga anaknya c. Observasi : Tanda Tangan Mahasiswa Yang Mengkaji ( Friska Payung ) A. Analisa Data No. Data 1. DS : Ibu pasien mengatakan anaknya BAB sejak 5 hari yang lalu dan demam Ibu klien mengatakan anaknya BAB encer ± 3x sehari disertai muntah 2x dalam 5 hari sebelum di bawa ke rs DO : Anak tampak lemah dan lemas Anak demam Tampak mukosa mulut kering Turgor kulit kembali pelan 2. DS : Ibu pasien mengatakan anaknya hanya minum ASI dan tidak mau makan bubur DO : Tampak anak tidak mau makan 3. DS : Ibu pasien mengatakan anaknya BAB sejak 5 hari yang lalu Ibu klien mengatakan anaknya BAB encer ± 3x sehari DO : Tampak kemerahan disekitar anus Turgor kulit kembali pelan Masalah Kekurangan volume cairan Etiologi Kehilangan cairan aktif Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh Penurunan intake makanan Kerusakan integritas kulit Kelembapan B. Diagnosa Keperawatan Kekurangan volume cairan b.d kehilangan cairan aktif. Ketidakseimbangan nutrisi : kurang dari kebutuhan tubuh b.d penurunan intake makanan Kerusakan integritas kulit b.d kelembapan C. Intervensi Keperawatan No. Diagnosa 1. Kekurangan volume cairan b.d kehilangan cairan aktif. NOC Setelah dilakukan tindakan keperawatan selama 3 x 24 jam, diharapkan kekurangan volume cairan pasien dapat teratasi dengan kriteria hasil: Keadaan umum baik BAB normal 1-2 kali sehari dengan konsistensi lunak Mukosa bibir lembab Turgor kulit elastis Mata tidak cekung 2. Ketidakseimbangan nutrisi : kurang dari kebutuhan tubuh b.d penurunan intake makanan 3. Kerusakan integritas kulit b.d kelembapan Setelah dilakukan tindakan keperawatan selama 3 x 24 jam, diharapkan ketidakseimbangan nutrisi kurang dari kebutuhan tubuh pasien dapat teratasi dengan kriteria hasil: Adanya peningkatan berat badan sesuai dengan tujuan Berat badan ideal sesuai tinggi badan Mampu mengidentifikasi kebutuhan nutrisi Tidak ada tanda-tanda malnutrisi Menunjukan peningkatan fungsi pengecapan dari menelan Tidak terjadi penurunan berat badan yang berarti Setelah dilakukan tindakan keperawatan selama 3 x 24 jam, diharapkan kerusakan integritas kulit pasien dapat teratasi dengan NIC Fluid management : 1. Timbang popok/pembalut jika diperlukan 2. Pertahankan catatan intake dan output yang akurat 3. Monitor status hidrasi (kelembaban membran mucosa, nadi adekuat, tekanan darah, artostatik), jika diperlukan 4. Monitor vital sign 5. Monitor status nutrisi Nutrition management : 1. Kaji adanya alergi makanan 2. Kolaborasi dengan ahli gizi untuk menentukan jumlah kalori dan nutrisi yang dibutuhkan pasien 3. Anjurkan pasien untuk meningkatkan intake fe 4. Anjurkan pasien untuk meningkatkan protein dan vitamin C 5. Berikan substansi gula 6. Monitor jumlah nutrisi dan kandungan kalori 7. Berikan informasi tentang kebutuhan nutrisi 8. Kaji kemampuan pasien untuk mendapatkan nutrisi yang dibutuhkan. Pressure Management: 1. Anjurkan pasien untuk menggunakan pakaian yang longgar 2. Jaga kebersihan kulit agar tetap bersih dan kriteria hasil: Integritas kulit yang baik bisa dipertahankan (sensasi, elastisitas, temperatur, hidrasi, pigmentasi) Tidak ada luka atau lesi pada kulit Perfusi jaringan baik Menunjukkan pemahaman dalam proses perbaikan kulit dan mencegah terjadinya cidera berulang Mampu melindungi kulit dan mempertahankan kelembaban kulit dan perawatan alami 3. 4. 5. 6. kering Mobilisasi pasien ( ubah posisi pasien) setiap 2 jam sekali Oleskan lotion atau minyak/baby oil pada daerah tertekan Monitor aktivitas dan mobilisasi pasien Memandikan pasien dengan sabun dan air hangat D. Implementasi Keperawatan Hari/Tanggal Jam Kamis, 02 Juli 2020 07.30 No Diagnosa 1 Implementasi Paraf Perawat Mempertahankan catatan intake dan output yang akurat Hasil : Tampak terpasang infus ditangan anak, anak mulai minum sedikit demi sedikit. Friska P 07.45 1 Memonitor status hidrasi (kelembaban membran mucosa, nadi adekuat, tekanan darah, artostatik) 08.00 3 Memandikan pasien dengan sabun dan air hangat 08.10 3 Menjaga kebersihan kulit agar tetap bersih dan kering Hasil : Tampak orang tua menjaga kebersihan 08.15 3 Mengoleskan lotion atau minyak/baby oil pada daerah tertekan Tampak orang tua mengoleskan lotion ke daeran anus anak 08.30 2 Menganjurkan pasien untuk meningkatkan intake fe, protein dan vitamin C Hasil : tampak orang tua mengikuti anjuran perawat Jumat, 03 Juli 2020 08.45 2 Memberikan substansi gula 09.00 3 Menganjurkan pasien untuk menggunakan pakaian yang longgar Hasil : tampak anak menggunakan pakaian longgar 09.00 3 Mobilisasi pasien ( ubah posisi pasien) setiap 2 jam sekali Hasil : Merubah posisi anak 10.00 2 Memonitor jumlah nutrisi dan kandungan kalori 11.00 07.30 2 1 Monitor aktivitas dan mobilisasi pasien Memonitor vital sign Hasil : TD;90/60 mmHg, Nadi;100x/menit, suhu 36,70c, P;25x/menit 07.45 1 Mempertahankan catatan intake dan output yang akurat Hasil : Tampak anak menghabiskan 1 gelas air 08.00 3 Memandikan pasien dengan sabun dan air hangat 08.15 3 Menjaga kebersihan kulit agar tetap bersih dan kering Hasil : Tampak orang tua menjaga kebersihan Friska P Sabtu, 04 Juli 2020 08.20 3 Mengoleskan lotion atau minyak/baby oil pada daerah tertekan Tampak orang tua mengoleskan lotion ke daeran anus anak untuk menjaga kelembapan 08.25 3 Menganjurkan pasien untuk menggunakan pakaian yang longgar Hasil : tampak anak menggunakan pakaian longgar 08.30 3 Mobilisasi pasien ( ubah posisi pasien) setiap 2 jam sekali Hasil : Merubah posisi anak 09.00 1 Memonitor status hidrasi (kelembaban membran mucosa, nadi adekuat, tekanan darah, artostatik) 09.15 2 Menganjurkan pasien untuk meningkatkan intake fe, protein dan vitamin C Hasil : tampak orang tua mengikuti anjuran perawat dengan memberikan anak bubur kaya zat besi dan buah jeruk. 09.30 2 Memonitor jumlah nutrisi dan kandungan kalori 10.00 7.30 3 1 Monitor aktivitas dan mobilisasi pasien Mempertahankan catatan intake dan output yang akurat Friska P Hasil : Tampak terpasang infus ditangan anak, anak mulai minum sedikit demi sedikit. 07.45 1 Memonitor vital sign Hasil : TD;90/60 mmHg, Nadi;90x/menit, suhu 36,70c, P;25x/menit 08.00 1 Memonitor status hidrasi (kelembaban membran mucosa, nadi adekuat, tekanan darah, artostatik) 08.15 3 Memandikan pasien dengan sabun dan air hangat Tampak anak lebih segar setelah dimandikan 08.20 3 Menjaga kebersihan kulit agar tetap bersih dan kering Hasil : Tampak orang tua menjaga kebersihan 08.25 3 Mengoleskan lotion atau minyak/baby oil pada daerah tertekan Tampak orang tua mengoleskan lotion ke daeran anus anak 09.00 2 Menganjurkan pasien untuk meningkatkan intake fe, protein dan vitamin C Hasil : tampak orang tua mengikuti anjuran perawat dengan tetap memberikan ASI dan juga bubur yang memiliki kandungan zat besi serta buah-buahan seperti papaya dan jeruk 09.00 3 Menganjurkan pasien untuk menggunakan pakaian yang longgar Hasil : tampak anak menggunakan pakaian longgar 09.10 3 Mobilisasi pasien ( ubah posisi pasien) setiap 2 jam sekali Hasil : Merubah posisi anak 09.30 2 Memonitor jumlah nutrisi dan kandungan kalori Memantau apakah jumlah nutrisi dan kalori sudah terpenuhi 10.00 3 Monitor aktivitas dan mobilisasi pasien E. Evaluasi Keperawatan Hari/Tanggal Kamis, 02 Juli 2020 Jumat, 03 Juli 2020 No Diagnosa 1 Evaluasi S : Ibu pasien mengatakan anaknya masih BAB 3x sehari O : Feses mulai berbentuk, belum mampu mempertahankan turgor kulit, mukosa bibir masih tampak kering A : Masalah belum teratasi P : Intervensi dilanjutkan 2 S : Ibu mengatakan berat badan belum terlihat bertambah, anak belum mau makan bubur dan hanya minum ASI dan air O : Anak mulai tampak makan sedikit demi sedikit dan minum 1 gelas air A : Masalah belum teratasi P : Intervensi dilanjutkan 3 S : Ibu mengatakan daerah anus masih tampak kemerahan O : tampak kemerahan dan kering di sekitar anus A : Masalah belum teratasi P : Intervensi dilanjutkan S : Ibu pasien mengatakan anaknya BAB 2 kali dalam sehari O : Feses berbentuk agak lunak, mulai mampu mempertahankan turgor kulit, mukosa bibir tampak sedkit lembab. A :Masalah teratasi sebagian P : Intervensi dilanjutkan 1 2 S :Ibu pasien mengatakan, anaknya mulai makan beberapa suap bubur, dan minum 1 gelas air ditambah ASI O : Anak tampak menghabiskan 1 gelas air A : Masalah teratasi sebagian P : Intervensi dilanjutkan 3 S : Ibu mengatakan daerah anus sudah sedikit membaik O : Anus tidak terlalu tampak merah Paraf Friska P Friska P Sabtu, 04 Juli 2020 1 A : Masalah teratasi sebagian P : Intervensi dilanjutkan S : Ibu pasien mengatakan anaknya BAB 1 kali sehari O : Feses berbentuk lunak, mampu mempertahankan turgor kulit, mukosa bibir tampak lembab. A : Masalah teratasi P : Intervensi dipertahankan. 2 S : Ibu mengatakan pipi anaknya mulai terlihat berisi, sudah mau makan bubur, menghabiskan beberapa potong buah, minum ASI dan juga 2 gelas air. O : Tampak anak menghabiskan porsi bubur yang disediakan dan makan beberapa pototng buah serta banyak minum. A : Masalah teratasi P : Intervensi dipertahankan. 3 S :ibu mengatakan daerah anus anaknya sudah tidak tampak kemerahan lagi O : Tidak tampak kemerahan disekitar anus A : Masalah teratasi P : Intervensi stop. Friska P Daftar Pustaka Kemenkes RI, ( 2011 ). Buletin data dan kesehatan :Situasi Diare di Indonesia, Jakarta : Kemenkes Wong Donna L. ( 2008 ). Buku Ajaran Keperawatan Pediatrik. Vol 2. EGC : Jakarta. Ngastiyah. ( 2005 ). Perawatan Anak Sakit Edisi Dua. Penerbit Buku Kedokteran EGC. Jakarta Nurasalam ( 2008 ). Konsep dan Penerapan Metodologi Penelitian Ilmu Keperawatan. Edisi 2. Jakarta : Salemba Medika. Hidayat A. A. A. ( 2006 ). Pengantar Ilmu Keperawatan Anak. Jakarta. Salemba Medika. Nurasalam. ( 2011). Manajemen Keperawatan, Edisi 3. Jakarta : Salemba Medika.