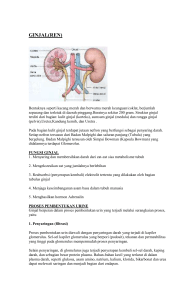
LAPORAN DISKUSI PEMICU 1 MODUL GINJAL DAN CAIRAN TUBUH Disusun Oleh : Kelompok 8 Reza Redha Ananda I11112005 Rodiah I1011151066 Arih Humairo I1011171004 Restu Saputra I1011171011 Velvia Ramona I1011171012 Aisya Rezki Noeriman I1011171031 Tupa Julita Tampubolon I1011171041 Kurnia Pralisa I1011171043 M. Rizky Rivaldo I1011171049 Angelina Putri Utami Ningsih I1011171052 Daniel Leon Hart Panjaitan I1011171082 PROGRAM STUDI KEDOKTERAN FAKULTAS KEDOKTERAN UNVERSITAS TANJUNGPURA PONTIANAK 2019 BAB I PENDAHULUAN 1.1 Pemicu Danang 21 tahun, seorang mahasiswa FK Untan mendapati BAK nya berwarna kuning bening di pagi hari setelah sarapan pagi, Danang sangat aktif dan sering terlupa untuk minum. Di sore harinya Danang rutin olahraga jogging selama 30 menit. Setelah jogging, Danang mendapati kali ini BAK nya sedikit dan berwarna kuning pekat. Selain itu Danang juga merasa sangat haus, lalu disarankan oleh temannya untuk minum air mineral yang cukup. 1.2 Klarifikasi dan Definisi Tidak ada 1.3 Kata Kunci 1.3.1 Danang 21 tahun 1.3.2 BAK kuning bening di pagi hari 1.3.3 BAK sedikit dan kuning pekat setelah olahraga 1.3.4 Haus 1.3.5 Sering lupa minum 1.3.6 Minum air mineral yang cukup 1.3.7 Sangat aktif beraktivitas 1.4 Rumusan masalah Laki-laki 21 tahun mendapati BAK-nya sedikit dan berwarna kuning pekat setelah melakukan berbagai aktivitas dan sering lupa minum 1.5 Analisis Masalah 1.6 Hipotesis Perubahan kepekatan dan volume urine bergantung pada osmolaritas cairan tubuh 1.7 Pertanyaa Diskusi 1.7.1 Sistem Urinaria 1.7.1.1 Anatomi 1.7.1.2 Histologi 1.7.2 Fisiologi 1.7.2.1 Filtrasi 1.7.2.2 Reabsorpsi 1.7.2.3 Sekresi 1.7.2.4 Ekskresi 1.7.3 Mekanisme haus 1.7.4 Peran hormon ADH 1.7.5 Dehidrasi 1.7.5.1 Definisi 1.7.5.2 Klasifikasi 1.7.5.3 Etiologi 1.7.5.4 Manifestasi Klinis 1.7.5.5 Tatalaksana 1.7.5.6 Patofisiologi 1.7.5.7 Komplikasi 1.7.5.8 Pemeriksaan penunjang 1.7.6 Mekanisme pemekatan dan pengenceran urine 1.7.7 Osmolaritas 1.7.8 Karakteristik urin normal 1.7.9 Studi kasus 1.7.9.1 Hubungan aktivitas fisik dengan produksi Urine 1.7.9.2 Kebutuhan air minum bagi tubuh manusia 1.7.9.3 Faktor-faktor yang mempengaruhi produksi urine 1.7.9.4 Adaptasi tubuh terhadap dehidrasi 1.7.9.5 Hubungan regulasi tekanan darah dan produksi urine 1.7.10 Renin Angiotensin System BAB II PEMBAHASAN 2.1 Sistem Urinaria 2.1.1 Anatomi Ginjal (ren) manusia berjumlah sepasang, terletak di rongga perut sebelah kanan depan dan kiri depan ruas-ruas tulang belakang bagian pinggang. Ginjal kanan lebih rendah dari pada ginjal kiri karena di atas ginjal kanan terdapat hati. Ginjal berbentuk seperti biji ercis dengan panjang sekitar 10 cm dan berat sekitar 200 gram. Ginjal yang dibelah secara membujur akan memperlihatkan bagian-bagian korteks yang merupakan lapisan luar. Medula (sumsum ginjal), dan pelvis (rongga ginjal). Di bagian korteks terdapat jutaan alat penyaring yang disebut nefron. Setiap nefron terdiri atas badan Malpighi dan tubulus kontortus. Badan Malpighi terdiri atas kapsula (simpai) Bowman dan glomerulus. Glomerulus merupakan anyaman pembuluh kapiler. Kapsula Bowman berbentuk mangkuk yang mengelilingi glomerulus. 'I'ubulus kontortus terdiri atas tubulus kontortus proksimal. tubulus kontortus distal. Tubulus kontortus kolektivus. Di antara tubuIus kontortus proksimal dan tubulus kontortus distal terdapat gelung /lengkung Henle pars ascenden (naik) dan pars descenden (turun). Penamaan beberapa bagian ginjal mengambil nama ahli yang berjasa dalam penelitian ginjal. Kapsula Bowman mengambil nama William Bowman (l816 – 1892). Seorang ahli bedah yang merupakan perintis di bidang saluran kentih yang mengidentifikasi kapsula tersebut. Lengkung Henle meugambil nama Jacob Henle (1809-1885), seorang ahli anatomi berkebangsaan Jerman yang mendeskripsikan lengkung di dalam ginjal tersebut. Glomerulus di identifikasi oleh seorang ahli mikroanatomi berkebangsaan ltalia bernama Marcerllo Malpighi (1628 - 1694). Ginjal merupakan alat pengeluaran sisa metabolisme dalam bentuk urine yang di dalamnya mengandung air, amoniak (NH3), ureum, asam urat dan garam mineral tertentu. Penderita diabetes miletus urine mengandung glukosa. Kedua, Ureter, merupakan perpanjangan tubular berpasangan dari pelvis ginjal yang merentang sampai kandung kemih. Panjang tiap ureter : 25-30 cm, diameter 4-6 mm, saluran ini menyempit di 3 tempat yaitu, titik asal ureter pada pelvis renalis, titik saat melewati pinggiran pelvis renalis, titik pertemuan ureter dengan kandung kemih. Ketiga, kandung kemih yang berlokasi dibelakang simfisis pubis didepan rektum. Organ ini terletak agak di bawah uterus didepan vagina. Ukuran organ sebesar kacang kenari dan tertelak di pelvis saat kosong. Kandung kemih di topang dalam rongga pelvis dengan lipatan-lipatan peritoneum dan kondensasi fasia. Terakhir, adalah uretra. Pada laki-laki membawa cairan semen dan urine, tetapi tidak pada waktu yang bersaaman. Uretra panjangnya mencapai 20 cm melalui kelenjar prostat dan penis. Uretra perempuan berukuran pendek 3,75 cm. saluran ini membuka keluar tubuh melalui orifisium uretra eksternal yang terletak dalam vestibulum antara klitoris dan mulut vagina.1 2.1.2 Histologi Sistem urinaria merupakan sistem yang penting untuk membuang sisa-sisa metabolisme makanan yang dihasilkan oleh tubuh terutama senyawa-senyawa nitrogen seperti urea dan kreatinin, bahan asing dan produk sisa metabolisme. Sampah metabolisme ini dikeluarkan (disekresikan) oleh ginjal dalam bentuk urin. Urin kemudian akan turun melewati ureter menuju kandung kemih untuk disimpan sementara dan akhirnya secara periodik akan dikeluarkan melalui uretra. Sistem urinaria manusia terdiri dari dua ginjal, dua ureter, vesika urinaria (urinary bladder/ kandung kemih), dan uretra. 2.1.2.1 Ginjal Ginjal berbentuk seperti kacang merah dengan panjang 10-12 cm dan tebal 3,5-5 cm, terletak retroperitoneal di sebelah atas rongga abdomen. Ginjal kanan terletak lebih ke bawah dibandingkan ginjal kiri. Secara histologi ginjal terbungkus dalam kapsul jaringan lemak dan jaringan ikat kolagen. Organ ini terdiri atas bagian korteks dan medula yang satu sama lain tidak dibatasi oleh jaringan pembatas khusus, ada bagian medula yang masuk ke korteks (prosesus Ferreini) dan ada bagian korteks yang masuk ke medula (kolumna renalis Bertini). Bangunan-bangunan yang terdapat pada korteks dan medula ginjal yaitu Korteks ginjal terdiri atas beberapa bangunan, yait Korpus Malphigi (Korpus renalis) terdiri atas kapsula Bowman dan glomerulus dan bagian sistim tubulus yaitu tubulus kontortus proksimalis dan tubulus kontortus distal. Medula ginjal terdiri atas beberapa bangunan yang merupakan bagian sistem tubulus, yaitu pars ascendens dan descendens ansa Henle, bagian tipis ansa Henle, duktus koligens, dan duktus papilaris Bellini. 2.1.2.2 Tubulus Uriniferus Tubulus uriniferus merupakan unit fungsional terkecil dalam ginjal. Tubulus uriniferus terdiri dari nefron dan tubulus koligens. Nefron terdiri dari dua bangunan, korpus renalis dengan tubulus renalis. Korpus renalis terdiri atas 2 macam bangunan yaitu kapsul Bowman dan glomerulus.1 Kapsul Bowman merupakan pelebaran ujung proksimal saluran keluar ginjal (nefron) yang dibatasi epitel. Bagian ini diinvaginasi oleh glomerulus. Dinding sebelah luar disebut lapis parietal (pars parietal) sedangkan dinding dalam disebut lapis viseral (pars viseralis) yang melekat erat pada glomerulus. Ruang diantara ke dua lapisan ini sebut ruang Bowman yang berisi cairan ultrafiltrasi. Dari ruang ini cairan ultrafiltrasi akan masuk ke dalam tubulus kontortus proksimal. Glomerulus merupakan bangunan yang berbentuk khas, bundar dengan warna yang lebih tua daripada sekitarnya karena sel-selnya tersusun lebih padat. Glomerulus merupakan pembuluh kapiler. Glomerulus ini akan diliputi oleh epitel pars viseralis kapsul Bowman. Di sebelah luar terdapat ruang Bowman yang akan menampung cairan ultra filtrasi dan meneruskannya ke tubulus kontortus proksimal. Kapsul Bowman lapis parietal pada satu kutub bertautan dengan tubulus kontortus proksimal yang membentuk kutub tubular (urinary pole), sedangkan pada kutub yang berlawanan bertautan dengan arteriol yang masuk dan keluar dari glomerulus terdapat kutub yang disebut kutub vaskular. Arteriol glomerular aferent masuk kemudian bercabang-cabang lagi menjadi sejumlah kapiler yang bergulung-gulung. Pembuluh kapiler ini diliputi oleh sel-sel khusus yang disebut sel podosit. Sel podosit ini dapat dilihat dengan mikroskop elektron. Kapilerkapiler ini kemudian bergabung lagi membentuk arteriol yang selanjutnya keluar dari glomerulus dan menjadi arteriol glomerular eferen.3 2.1.2.3 Aparatus Juksta-Glomerular Sel-sel otot polos dinding arteriol aferent di dekat glomerulus berubah sifatnya menjadi sel epiteloid. Sel-sel ini tampak terang dan di dalam sitoplasmanya terdapat granula yang mengandung enzim renin, suatu enzim yang diperlukan dalam mengontrol tekanan darah. Sel-sel ini dikenal sebagai sel juksta glomerular. Sel-sel juksta glomerular di sisi luar akan berhimpitan dengan sel-sel makula densa, yang merupakan epitel dinding tubulus kontortus distal yang berjalan berhimpitan dengan kutub vaskular. Pada bagian ini sel dinding tubulus tersusun lebih padat daripada bagian lain. Sel-sel makula densa ini sensitif terhadap perubahan konsentrasi ion natrium dalam cairan di tubulus kontortus distal. Menurunnya konsentrasi ion natrium dalam cairan tubulus kontortus distal akan merangsang sel-sel makula densa (berfungsi sebagai osmoreseptor) untuk memberikan sinyal kepada sel-sel juksta glomerulus agar mengeluarkan renin. Sel makula densa dan juksta glomerular bersama-sama membentuk aparatus juksta-glomerular. Di antara aparatus juksta glomerular dan arteriol eferen glomerulus terdapat sekelompok sel kecil-kecil yang terang disebut sel mesangial ekstraglomerular atau sel polkisen (bantalan) atau sel lacis. Fungsi sel-sel ini masih belum jelas, tetapi diduga sel-sel ini berperan dalam mekanisma umpan balik tubuloglomerular. Perubahan konsentrasi ion natrium pada makula densa akan memberi sinyal yang secara langsung mengontrol aliran darah glomerular. Selsel mesangial ekstraglomerular diduga berperan dalam penerusan sinyal di makula densa ke sel-sel juksta glomerular. Selain itu sel-sel ini menghasilkan hormon eritropoetin, yaitu suatu hormon yang akan merangsang sintesa sel-sel darah merah (eritrosit) di sumsum tulang. 2.1.2.4 Tubulus Ginjal 2.1.2.4.1 Tubulus Kontortus Proksimal Tubulus kontortus proksimal berjalan berkelok-kelok dan berakhir sebagai saluran yang lurus di medula ginjal (pars desendens Ansa Henle). Dindingnya disusun oleh selapis sel kuboid dengan batas-batas yang sukar dilihat. Inti sel bulat, bundar, biru dan biasanya terletak agak berjauhan satu sama lain. Sitoplasmanya bewarna kemerahan. Permukaan sel yang menghadap ke lumen mempunyai mikrovili (brush border). Tubulus ini terletak di korteks ginjal. Fungsi tubulus kontortus proksimal adalah mengurangi isi filtrat glomerulus 80-85 persen dengan cara reabsorpsi via transport dan pompa natrium. Glukosa, asam amino dan protein seperti bikarbonat, akan direabsorpsi. 2.1.2.4.2 Ansa Henle Ansa henle terbagi atas 3 bagian yaitu bagian tebal turun (pars desendens), bagian tipis (segmen tipis) dan bagian tebal naik (pars asendens). Segmen tebal turun mempunyai gambaran mirip dengan tubulus kontortus proksimal, sedangkan segmen tebal naik mempunyai gambaran mirip tubulus kontortus distal. Segmen tipis ansa henle mempunyai tampilan mirip pembuluh kapiler darah, tetapi epitelnya sekalipun hanya terdiri atas selapis sel gepeng, sedikit lebih tebal sehingga sitoplasmanya lebih jelas terlihat. Selain itu lumennya tampak kosong. Ansa henle terletak di medula ginjal.. 2.1.2.4.3 Tubulus kontortus distal Tubulus kontortus distal berjalan berkelok-kelok. Dindingnya disusun oleh selapis sel kuboid dengan batas antar sel yang lebih jelas dibandingkan tubulus kontortus proksimal. Inti sel bundar dan bewarna biru. Jarak antar inti sel berdekatan. Sitoplasma sel bewarna kebiruan dan permukaan sel yang mengahadap lumen tidak mempunyai mikrovili. 2.1.2.4.4 Tubulus koligen Saluran ini mempunyai gambaran mirip tubulus kontortus distal tetapi dinding sel epitelnya jauh lebih jelas, selnya lebih tinggi dan lebih pucat. Di bagian medula yang lebih ke tengah beberapa tubulus koligen akan bersatu membentuk duktus yang lebih besar yang bermuara ke apeks papila. Saluran ini disebut duktus papilaris (Bellini). Muara ke permukaan papil sangat besar, banyak dan rapat sehingga papil tampak seperti sebuah tapisan (area kribrosa). Fungsi tubulus koligen adalah menyalurkan kemih dari nefron ke pelvis ureter dengan sedikit absorpsi air yang dipengaruhi oleh hormon antidiuretik (ADH). 2.1.2.5 Ureter Secara histologi, ureter terdiri atas lapisan mukosa, muskularis dan adventisia. Lapisan mukosa terdiri atas epitel transisional yang disokong oleh lamina propria. Epitel transisional ini terdiri atas 4-5 lapis sel. Sel permukaan bervariasi dalam hal bentuk mulai dari kuboid sampai gepeng. Sel-sel permukaan ini mempunyai batas cekung pada lumen dan dapat berinti dua. Sel-sel permukaan ini dikenal sebagai sel payung. Lamina propria terdiri atas jaringan fibrosa yang relatif padat dengan banyak serat elastin Lapisan muskularisnya terdiri atas atas serat otot polos longitudinal disebelah dalam dan sirkular di sebelah luar (berlawan dengan susunan otot polos di saluran cerna). Lapisan adventisia atau serosa terdiri atas lapisan jaringan ikat fibroelsatin. Fungsi ureter adalah meneruskan urin yang diproduksi oleh ginjal ke dalam kandung kemih. 2.1.2.6 Vesika Urinaria Vesika urinaria terdiri atas lapisan mukosa, muskularis dan serosa/adventisia. Mukosanya dilapisi oleh epitel transisional yang lebih tebal dibandingkan ureter (terdiri atas 6-8 lapis sel) dengan jaringan ikat longgar yang membentuk lamina propria dibawahnya. Tunika muskularisnya terdiri atas berkas-berkas serat otot polos yang tersusun berlapis-lapis yang arahnya tampak tak membentuk aturan tertentu. Diantara berkas-berkas ini terdapat jaringan ikat longgar. Tunika adventisianya terdiri atas jaringan fibroelastik. Fungsi kandung kemih adalah menampung urin yang akan dikeluarkan kedunia luar melalui uretra. 2.1.2.7 Uretra Panjang uretra pria antara 15-20 cm dan terbagi atas 3 bagian yaitu: 2.1.2.7.1 Pars Prostatika, yaitu bagian uretra mulai dari muara uretra pada kandung kemih hingga bagian yang menembus kelenjar prostat. Pada bagian ini bermuara 2 saluran yaitu duktus ejakulatorius dan saluran keluar kelenjar prostat. 2.1.2.7.2 Pars membranasea yaitu bagian yang berjalan dari puncak prostat di antara otot rangka pelvis menembus membran perineal dan berakhir pada bulbus korpus kavernosus uretra. 2.1.2.7.3 Pars kavernosa atau spongiosa yaitu bagian uretra yang menembus korpus kavernosum dan bermuara pada glands penis. Epitel uretra bervariasi dari transisional di uretra pars prostatika, lalu pada bagian lain berubah menjadi epitel berlapis atau bertingkat silindris dan akhirnya epitel gepeng berlapis tanpa keratin pada ujung uretra pars kavernosa yang melebar yaitu di fosa navikularis. Terdapat sedikit sel goblet penghasil mukus. Di bawah epitel terdapat lamina propria terdiri atas jaringan ikat fibro-elastis longgar. Pada wanita uretra jauh lebih pendek karena hanya 4 cm panjangnya. Epitelnya bervariasi dari transisional di dekat muara kandung kemih, lalu berlapis silindris atau bertingkat hingga berlapis gepeng di bagian ujungnya. Muskularisnya terdiri atas 2 lapisan otot polos tersusun serupa dengan ureter.2,3,4,5 2.2 Fisiologi Sistem Urinaria 2.2.1 Filtrasi Sewaktu darah mengalir melalui glomerulus, plasma bebas-protein tersaring melalui kapiler glomerulus ke dalam kapsula Bowman. Dalam keadaan normal, 20% plasma yang masuk ke glomerulus tersaring. Proses ini, dikenal sebagai filtrasi glomerulus, adalah langkah pertama dalam pembentukan urine. Secara rerata, 125 mL filtrat glomerulus (cairan yang difiltrasi) terbentuk secara kolektif melalui seluruh glomerulus setiap menit. Jumlah ini sama dengan 180 liter (sekitar 47,5 galon) setiap hari. Dengan mempertimbangkan bahwa volume rerata plasma pada orang dewasa adalah 2,75 liter, hal ini berarti bahwa ginjal menyaring keseluruhan volume plasma sekitar 65 kali sehari. Jika semua yang difiltrasi keluar sebagai urine, semua plasma akan menjadi urine dalam waktu kurang dari setengah jam! Namun, hal ini tidak terjadi karena tubulus ginjal dan kapiler peritubulus berhubungan erat di seluruh panjangnya, sehingga bahan-bahan dapat dipertukarkan antara cairan di dalam tubulus dan darah di dalam kapiler peritubulus. Filtrasi glomerulus umumnya adalah proses yang indiskriminatif. Kecuali sel darah dan protein plasma, semua konstituen di dalam darah H20, nutrien, elektrolit, zat sisa, dan sebagainya-secara non-selektif masuk ke lumen tubulus sebagai aliran masal selama filtrasi-yaitu, dari 20% plasma yang difiltrasi di glomerulus, segala sesuatu yang ada di bagian plasma tersebut masuk ke kapsula Bowman kecuali protein plasma. Proses-proses tubulus yang sangat diskriminatif kemudian bekerja pada filtrat untuk mengembalikan ke darah suatu cairan dengan komposisi dan volume yang diperlukan untuk mempertahankan stabilitas lingkungan cairan internal. Bahan terfiltrasi yang tak-diinginkan dibiarkan tertinggal di cairan tubulus untuk diekskresikan sebagai urine. Filtrasi glomerulus dapat dianggap sebagai pemindahan sebagian dari plasma, dengan semua komponen esensial serta komponen yang perlu dikeluarkan dari tubuh, ke "ban berjalan" yang berakhir di pelvis ginjal, yaitu titik pengumpulan urine di dalam ginjal. Semua konstituen plasma yang masuk ban berjalan ini dan kemudian tidak dikembalikan ke plasma di ujung ban akan dikeluarkan dari ginjal sebagai urine. Sistem tubulus yang menentukan bagaimana menyelamatkan bahan-bahan filtrasi yang perlu dipertahankan di dalam tubuh melalui proses reabsorpsi sementara membiarkan bahan-bahan yang harus diekskresi tetap dalam ban berjalan tersebut. Selain itu, sebagian bahan tidak saja difiltrasi, tetapi juga disekresikan ke dalam ban berjalan tubulus, sehingga jumlah bahan-bahan tersebut yang diekskresikan dalam urine lebih besar daripada jumlah yang difiltrasi. Untuk banyak bahan, proses-proses ginjal ini berada di bawah kontrol fisiologik. Karena itu, ginjal menangani setiap konstituen plasma dengan kombinasi tertentu filtrasi, reabsorpsi, dan sekresi. Ginjal hanya bekerja pada plasma, tetapi CES terdiri dari plasma dan cairan interstisium. Cairan interstisium adalah lingkungan cairan internal sejati di tubuh karena merupakan satu-satunya komponen CES yang berkontak langsung dengan sel. Namun, karena terjadi pertukaran bebas antara plasma dan cairan interstisium melalui dinding kapiler (kecuali protein plasma), komposisi cairan interstisium mencerminkan komposisi plasma. Karena itu, dengan melakukan peran reguIatorik dan ekskretorikpada plasma, ginjal mempertahankan lingkungan cairan internal yang sesuai agar fungsi sel optimal. Sebagian besar dari isi bab ini selanjutnya akan ditujukan kepada pembahasan tentang bagaimana proses-proses dasar ginjal dilakukan dan mekanisme pengaturan mereka untuk membantu mempertahankan homeostasis. Cairan yang difiltrasi dari glomerulus ke dalam kapsula Bowman harus melewati tiga lapisan berikut yang membentuk membrane glomerulus (1) dinding kapiler glomerulus, (2) membran basal, dan (3) lapisan dalam kapsula Bowman. Secara kolektif, lapisan-lapisan ini berfungsi sebagai saringan halus molekular yang menahan sel darah dan protein plasma tetapi membolehkan H20 dan zat terlarut dengan ukuran molekul lebih kecil lewat. Marilah kita bahas tiap-tiap lapisan secara lebih terperinci. Dinding kapiler glomerulus terdiri dari selapis sel endotel gepeng. Lapisan ini ditembus oleh banyak pori besar yang menyebabkannya 100 kali lebih permeabel terhadap H20 dan zat terlarut daripada kapiler di bagian lain tubuh. Kapiler glomerolus tidak hanya memiliki pori yang biasanya ditemukan antara sel endotel yang membentuk dinding kapiler, tetapi sel endotel sendiri juga dilubangi oleh lubang atau fenestrasi yang besar. Membran basal adalah lapisan gelatinosa aselular (tidak mengandung sel) yang terbentuk dari kolagen dan glikoprotein yang tersisip di antara glomerulus dan kapsula Bowman. Kolagen menghasilkan kekuatan struktural, dan glikoprotein menghambat filtrasi protein plasma yang kecil. Protein plasma yang lebih besar tidak dapat difiltrasi karena tidak dapat melewati pori kapiler, tetapi pori ini masih dapat melewatkan albumin, protein plasma terkecil. Namun, karena bermuatan negatif, glikoprotein menolak di membran basal, yang menyebabkan membrane glomerulus lebih permeabel terhadap albumin meskipun ukuran pori kapiler tidak berubah Lapisan terakhir membran glomerulus adalah lapisan dalam kapsula Bowman. Lapisan ini terdiri dari podosit, sel mirip gurita yang mengelilingi kuntum glomerulus. Setiap podosit memiliki banyak prosesus kaki (podo artinya "kaki"; prosesus adalah tonjolan atau apendiks) memanjang yang saling menjalin dengan prosesus kaki podosit sekitar, seperti Anda menjalinkan jari-jari tangan Anda ketika Anda memegang bola dengan kedua tangan Celah sempit di antara prosesusprosesus kaki yang berdampingan, yang dikenal sebagai celah filtrasi, membentuk jalur tempat cairan meninggalkan kapiler glomerulus menuju lumen kapsula Bowman. Karena itu, rute yang dilalui oleh bahan terfiltrasi melewati membran glomerulus seluruhnya berada di luar sel-pertama melalui pori kapiler, kemudian melalui membran basal aselular, dan akhirnya melewati celah filtrasi Untuk melaksanakan filtrasi glomerulus, harus terdapat gaya yang mendorong sebagian plasma di glomerulus menembus lubanglubang di membran glomerulus. Tidak terdapat pengeluaran energy lokal yang berperan dalam memindahkan cairan dari plasma menembus membran glomerulus menuju kapsula Bowman. Filtrasi glomerulus dilakukan oleh gaya-gaya fisik pasif yang serupa dengan yang bekerja di kapiler di tempat lain. Karena glomerulus adalah suatu kuntum kapiler, prinsip-prinsip dinamika cairan yang sama yang menyebabkan ultrafiltrasi di kapiler lain berlaku di sini (lihat h.384), kecuali untuk dua perbedaan penting: (1) Kapiler glomerulus jauh lebih permeable daripada kapiler di tempat lain, sehingga lebih banyak cairan difiltrasi untuk tekanan filtrasi yang sama, dan (2) keseimbangan gaya-gaya menembus membran glomerulus adalah sedemikian sehingga filtrasi terjadi di keseluruhan panjang kapiler. Sebaliknya, keseimbangan gaya-gaya di kapiler lain bergeser sehingga filtrasi terjadi di bagian awal pembuluh tetapi di ujung pembuluh terjadi reabsorpsi. Tiga gaya fisik terlibat dalam filtrasi glomerulus: tekanan darah kapiler glomerulus, tekanan osmotik koloid plasma, dan tekanan hidrostatik kapsula Bowman : a. Tekanan darah kapiler glomerulus adalah tekanan cairan (hidrostatik) yang ditimbulkan oleh darah di dalam kapiler glomerulus. Tekanan ini pada akhirnya bergantung pada kontraksi jantung (sumber energi yang menghasilkan filtrasi glomerulus) dan resistensi terhadap aliran darah yang ditim-bulkan oleh arteriol aferen dan eferen. Tekanan darah kapiler glomerulus, dengan nilai rerata diperkirakan 55 mm Hg, lebih tinggi daripada tekanan darah kapiler di tempat lain. Penyebab lebih tingginya tekanan di kapiler glomerulus adalah diameter arteriol aferen yang lebih besar dibandingkan dengan arteriol eferen (Gambar 14-4). Karena darah dapat lebih cepat masuk ke glomerulus melalui arteriol aferen yang lebar daripada keluar melalui arteriol eferen yang lebih sempit, tekanan darah kapiler glomerulus tetap tinggi akibat terbendungnya darah di kapiler glomerulus. Selain itu, karena tingginya resistensi yang dihasilkan oleh arteriol eferen, tekanan darah tidak memiliki kecenderungan yang sama untuk turun di sepanjang kapiler glomerulus seperti di kapiler lain. Tekanan darah glomerulus yang tinggi dan tidak menurun ini cenderung mendorong cairan keluar glomerulus menuju kapsula Bowman di seluruh panjang kapiler glomerulus, dan merupakan gaya utama yang menghasilkan filtrasi glomerulus. Sementara tekanan darah kapiler glomerulus mendorong filtrasi, dua gaya lain yang bekerja menembus membran glomerulus (tekanan osmotik koloid plasma dan tekanan hidrostatik kapsula Bowman) melawan filtrasi. b. Tekanan osmotik koloid plasma ditimbulkan oleh distribusi takseimbang protein-protein plasma di kedua sisi membrane glomerulus. Karena tidak dapat difiltrasi, protein plasma terdapat di kapiler glomerulus tetapi tidak di kapsula Bowman. Karena itu, konsentrasi H20 lebih tinggi di kapsula Bowman daripada di kapiler glomerulus. H20 yang difiltrasi keluar darah glomerulus jauh lebih banyak sehingga konsentrasi protein plasma lebih tinggi daripada di tempat lain.Kecenderungan H20 untuk berpindah melalui osmosis menuruni gradien konsentrasinya sendiri dari kapsula Bowman ke dalam glomerulus melawan filtrasi glomerulus. Gaya osmotik yang melawan ini memiliki rerata 30 mm Hg, yang sedikit lebih tinggi daripada di kapiler lain. c. Tekanan hidrostatik kapsula Bowman, tekanan yang ditimbulkan oleh cairan di bagian awal tubulus ini, diperkirakan sekitar 15 mm Hg. Tekanan ini, yang cenderung mendorong cairan keluar kapsula Bowman, melawan filtrasi cairan dari glomerulus menuju kapsula Bowman. Gaya-gaya yang bekerja menembus membran glomerulus tidak berada dalam keseimbangan. Gaya total yang mendorong filtrasi adalah tekanan darah kapiler glomerulus pada 55 mm Hg. Jumlah dua gaya yang melawan filtrasi adalah 45 mm Hg. Perbedaan neto yang mendorong filtrasi (10 mm Hg) disebut tekanan filtrasi neto. Tekanan yang ringan ini mendorong cairan dalam jumlah besar dari darah menembus membrane glomerulus yang sangat permeabel. Laju filtrasi yang sebenarnya, laju filtrasi glomerulus (LFG), bergantung tidak saja pada tekanan filtrasi neto tetapi juga pada seberapa luas permukaan glomerulus yang tersedia untuk penetrasi dan seberapa permeabel membran glomerulus (yaitu, seberapa "bocor" lapisan ini). Sifat-sifat membran glomerulus ini secara kolektif disebut sebagai koefisien filtrasi (Kf). Karena itu, LFG = Kf x tekanan filtrasi neto Dalam keadaan normal, sekitar 20% plasma yang masuk ke glomerulus disaring pada tekanan filtrasi neto 10 mm Hg, melaiui selurub glomerulus secara kolektif menghasilkan 180 liter filtrat glomerulus setiap hari untuk LFG rerata 125 mL/ mnt pada pria (160 liter filtrat per hari pada LFG rerata 115 mL/mnt pada wanita).6 2.2.2 Reabsorpsi 2.2.2.1 Tubulus Proksimal Pada pertengahan pertama tubulus proksimal, natrium direabsorbsi dengan cara ko-transpor bersama-sama dengan glukosa, asam amino, dan zat terlarut lainnya. Tetapi pada bagian pertengahan kedua dari tubulus proksimal, hanya sedikit glukosa dan asam amino yang direabsorbsi. Justru sekarang natrium yang terutama direabsorbsi bersama dengan ion klorida. Pertengahan kedua tubulus proksimal memiliki konsentrasi klorida yang relatif tinggi (sekitar 140 mEq/L) dibandingkan dengan bagian awal tubulus proksimal (sekitar 105 mEq/L) karena saat natrium direabsorbsi, natrium membawa glukosa, bikarbonat, dan ion organik pada bagian awal tubulus proksimal, meninggalkan suatu larutan yang mempunyai konsentrasi klorida yang tinggi. Di pertengahan kedua tubulus proksimal, tingginya konsentrasi klorida membantu difusi ion ini dari lumen tubulus melalui taut interselular ke dalam cairan interstisial ginjal. Sebagian kecil klorida juga direabsorpsi melalui kanal klorida khusus di membran sel tubulus proksimal. 2.2.2.2 Ansa Henle Bagian desendens segmen tipis sangat permeabel terhadap air dan sedikit permeabel terhadap sebagian besar zat terlarut, termasuk ureum dan natrium. Fungsi segmen nefron ini terutama untuk memungkinkan difusi zat-zat secara sederhana melalui dindingnya. Sekitar 20 persen dari air yang difiltrasi akan direabsorbsi di ansa Henle, dan hampir semuanya terjadi di pars tipis desendens. Segmen tebal ansa Henle, yang dimulai dari separuh bagian atas pars asendens, memiliki sel-sel epitel yang tebal yang mempunyai aktivitas metabolik tinggi dan mampu melakukan reabsorpsi aktif natrium, klorida, dan kalium. Sekitar 25 persen dari beban natrium, klorida, dan kalium yang difiltrasi akan direabsorbsi di ansa Henle, kebanyakan di pars tebal asendens. Sejumlah besar ion lain, seperti kalsium, bikarbonat, dan magnesium juga direabsorbsi pada pars tebal asendens ansa Henle. Segmen tipis pars asendens memiliki kapasitas reabsorpsi yang lebih rendah daripada segmen tebal, danpars desendens tipis tidak mereabsorbsi zat terlarut ini dalam jumlah yang bermakna. Segmen tebal asendens ansa Henle sesungguhnya impermeabel terhadap air. Oleh karena itu, kebanyakan air yang dibawa ke segmen ini tetap tinggal dalam tubulus, walaupun terjadi reabsorpsi zat terlarut dalam jumlah besar. Cairan tubulus pada pars asendens menjadi sangat encer sewaktu cairan mengalir menuju tubulus distal, suatu sifat yang penting untuk memungkinkan ginjal mengencerkan atau memekatkan urine pada berbagai kondisi. 2.2.2.3 Tubulus distal Segmen tebal asendens ansa Henle berlanjut ke dalam tubulus distal. Bagian pertama dari tubulus distal membentuk makula densa, sekelompok sel epitel yang tersusun padat yang merupakan bagian dari kompleks jukstaglomerulus yang memberi kontrol umpan balik LFG dan aliran darah dalam nefron yang sama. Bagian tubulus distal selanjutnya sangat berkelok-kelok dengan banyak ciri reabsorpsi yang sama dengan segmen tebal pars asendens ansa Henle. Artinya, bagian tersebut mereabsorbsi sebagian besar ion, termasuk natrium, kalium, dan klorida, tetapi sesungguhnya tidak permeabel terhadap air dan ureum. Oleh karena alasan ini, bagian itu disebut segmen pengencer (diluting segment) karena juga mengencerkan cairan tubulus. Kurang lebih 5 persen dari beban natrium klorida yang difiltrasi akan direabsorbsi di bagian awal dari tubulus distal. Ko-transporter natrium-klorida memindahkan natrium klorida dan lumen tubulus masuk ke dalam sel, dan pompa natrium-kalium ATPase mentranspor natrium keluar dari sel melalui membran basolateral. Klorida berdifusi keluar dari sel dan masuk ke dalam cairan interstisial ginjal melalui kanal klorida di membran basolateral. Separuh bagian kedua dari tubulus distal dan tubulus koligens kortikalis berikutnya mempunyai ciri-ciri fungsional yang sama. Secara anatomis, keduanya terdiri dari dua tipe sel yang berbeda, sel-sel prinsipalis dan sel-sel interkalatus. Sel-sel prinsipalis mereabsorbsi natrium dan air dari lumen dan menyekresikan ion kalium ke dalam lumen. Sel-sel interkalatus mereabsorbsi ion kalium dan menyekresikan ion hidrogen ke dalam lumen tubulus.7 2.2.3 Sekresi Sekresi tubulus juga melibatkan transpor transepitel, dalam hal ini dari plasma kapiler peritubulus ke dalam lumen tubulus. Dengan sekresi tubulus, tubulus ginjal dapat secara selektif menambahkan bahan-bahan tertentu ke dalam cairan tubulus. Sekresi suatu bahan mempercepat ekskresinya di urin. Sistem sekresi terpenting adalah untuk (1) H+, yang penting dalam regulasi keseimbangan asam-basa; (2) K+, yang menjaga konsentrasi K+ plasma pada kadar yang sesuai untuk mempertahankan eksitabilitas membran sel otot dan saraf; dan (3) ion organik, yang melaksanakan eliminasi lebih efisien senyawa organik asing dari tubuh. H+ disekresikan di tubulus proksimal, distal, dan koligentes. K+ disekresikan hanya di tubulus distal dan koligentes di bawah kendali aldosteron. Ion organik hanya disekresikan di tubulus proksimal.6 2.2.4 Ekskresi Ekskresi urine adalah pengeluaran bahan-bahan dari tubuh ke dalam urin. Ini bukan merupakan proses terpisah tetapi merupakan hasil dari tiga proses perrama di atas. Semua konstituen plasma yang terfiltrasi atau disekresikan tetapi tidak direabsorpsi akan tetap di tubulus dan mengalir ke pelvis ginjal untuk diekskresikan sebagai urin dan dikeluarkan dari tubuh (Gambar 14-5). (Jangan mengacaukan ekskresi dengan sekresi). Perhatikan bahwa semua yang difiltrasi dan kemudian direabsorpsi, atau tidak difiltrasi sama sekali, masuk ke darah vena dari kapiler.6 2.3 Mekanisme haus Mekanisme munculnya rasa haus merupakan proses pengaturan primer asupan cairan. Pusat rangsangan haus berada di hipotalamus otak dekat sel penghasil vasopresin. Hipotalamus sebagai pusat pengontrolan mengatur sekresi vasopresin (pengeluaran urin) dan rasa haus (minum) bekerja secara berkesinambungan. Sekresi vasoprin serta rasa haus di rangsang oleh kekurangan cairan dan dikendalikan oleh kelebihan cairan. Itu sebabnya, kondisi yang mendorong kejadian penurunan pengeluaran urin untuk menghemat cairan tubuh dapat menimbulkan rasa haus untuk mengganti kehilangan cairan tubuh.6 Osmoreseptor hipotalamus yang terletak dekat sel penghasil vasopresin dan pusat haus, marangsang sinyal eksitatorik utama sekresi vasopresin dan rasa haus. Osmoreseptor ini memantau osmolaritas cairan, selanjutnya mencerminkan konsentrasi keseluruh cairan internal. Sepanjang peningkatan osmolaritas (air terlalu sedikit) dan kebutuhan akan air bertambah, maka secara otomatis akan terjadi aktifasi sekresi vasopresin dan rasa haus. Akibat proses aktifasi tersebut, terjadi peningkatan reabsorpsi air di tubulus distal dan koligentes sehingga pengeluaran urin kurang dan air akan dihemat, disisi lain asupan air secara bersamaan dirangsang. Proses ini memulihkan cadangan air yang berkurang sehingga keadaan hipertonik mereda seiring pulihnya konsentrasi zat terlarut dalam kondisi normal. Sebaliknya, air yang berlebihan, bermanifestasi sebagai menurunnya osmolaritas CES, mendorong kenaikan ekskresi urin (lewat penurunan sekresi vasopresin) dan menekan perasaan haus, sehingga mengurangi jumlah air dalam tubuh.6 Sebagian stimulus merangsang pusat ini, termasuk juga tekanan osmotik cairan tubuh, volume vaskular, dan angiotensin (hormon yang dilepaskan sebagai respon pada penurunan aliran darah ke ginjal). Tekanan osmotik yang meningkat akan menstimulasi pusat haus yang menyebabkan munculnya rasa haus dan mendorong keingin untuk minum untuk menggantikan kehilangan cairan. 7 Regulasi ketat harus dilakukan pada osmolalitas cairan ekstraselular karena perubahan osmolalitas akan menyebabkan pembengkakan atau pengerutan sel dan mengakibatkan sel mati. Kontrol pada osmolalitas lebih dulu terjadi dari kontrol volume cairan tubuh.8 Peningkatan osmolalitas plasma terjadi pada kondisi defisiensi air dan menurun dengan ingesti air. Osmoreseptor dihipotalamus anterior sangat sensitif pada perubahan kecil 1% pada osmolalitas plasma serta meregulasi hormon antidiuretik (antidiuretic hormone, ADH). Osmolalitas yang meningkat merangsang peningkatan pelepasan ADH dan menstimulasi munculnya rasa haus serta reabsorpsi air, dan pada keadaan menurunnya osmolalitas menyebabkan efek yang sebaliknya. 8 Peningkatan konsentrasi plasma, penurunan volume darah, membran mukosa dan mulut yang kering, angiotensin II, kehilangan kalium, dan faktor-faktor psikologis. Sel reseptor osmoreseptor secara terus- menerus memantau osmolalitas, apabila tubuh kehilangan cairan banyak osmoreseptor akan bekerja mendeteksi kehilangan cairan dan mengaktifkan pusat rasa haus, hal ini yang mengakibatkan seseorang merasa haus dan mencul keinginan untuk minum. 9 Munculnya rasa haus merupakan sebuah fenomena penting mekanisme dasar yang dialami tubuh manusia sebagai sinyal atau tanda kebutuhan akan cairan (air) dalam tubuh untuk mempertahankan kebutuhan cairan. Karena jumlah air dalam tubuh manusia harus seimbang pada setiap saat antara yang masuk dan yang keluar setiap hari. Jika antara jumlah air yang masuk dan keluar tidak seimbang (jumlah air yang keluar lebih banyak dibanding yang masuk), maka akan muncul rasa haus. 10 Rasa haus akan segera hilang sesaat setelah seseorang minum dan bahkan sebelum cairan yang diminum diabsorpsi oleh saluran gastrointestinalis. Tetapi rasa haus hanya akan hilang sementara setelah seseorang minum dan cairan yang di minum mendistensi saluran gastrointestinalis atas, kemudian rasa haus akan kembali dirasakan dalam waktu sekitar 15 menit. Karena saat lambung kemasukan air, akan terjadi peregangan lambung dan bagian lain dari traktus gastrointestinalis atas yang dapat memberikan efek pengurangan rasa haus untuk sesaat selama 5 sampai 30 menit. Mekanisme ini mengatur kebutuhan cairan tubuh manusia agar cairan yang di minum tidak berlebihan, karena cairan dalam tubuh butuh waktu 30 menit sampai 1 jam untuk diabsorpsi dan diedarkan ke seluruh tubuh. 7,11 2.4 Peran Hormon ADH Kerja ADH ginjal yang paling penting adalah meningkatkan permeabilitas air pada tubulus distal, tubulus koligens, dan epitel duktus koligens. Hal ini membantu tubuh untuk menyimpan air dalam keadaan seperti dehidrasi. Bila tidak ada ADH, permeabilitas tubulus distal dan duktus koligens terhadap air menjadi rendah, menyebabkan ginjal mengekskresi sejumlah besar urine yang encer. Jadi, kerja ADH memegang peran penting dalam mengontrol derajat pengenceran atau pemekatan urine. ADH berikatan dengan reseptor V2 spesifik di bagian akhir tubulus distal, tubulus koligens dan duktus koligens, yang meningkatkan pembentukan AMP siklik dan mengaktivasi protein kinase. Kemudian kedua hal tersebut merangsang pergerakan suatu protein intrasel, yang disebut aquaporin-2 (AQP-2), ke sisi luminal membran sel. Molekulmolekul AQP-2 berkelompok dan bergabung dengan membran sel melalui eksositosis untuk membentuk kanal air yang menyebabkan difusi air secara cepat melalui sel. Juga terdapat aquaporin lainnya, AQP-3 dan AQP-4, di sisi basolateral dari membran sel yang menyediakan suatu jalur bagi air untuk keluar dari sel secara cepat, walaupun hal ini tidak diyakini diatur oleh ADH. Peningkatan kadar ADH secara kronis juga meningkatkan pembentukan protein AQP-2 di sel tubulus ginjal dengan merangsang transkripsi gen AQP2. Bila konsentrasi ADH menurun, molekul AQP-2 berpindah kembali ke sitoplasma sel, dengan demikian memindahkan kanal air dari membran luminal dan menurunkan permeabilitas air.7 2.5 Dehidrasi 2.5.1 Definisi Dehidrasi merupakan kondisi kekurangan cairan tubuh karena jumlah cairan yang keluar lebih banyak daripada jumlah cairan yang masuk. Menurut Asian Food Information Centre, dehidrasi terbagi menjadi tiga kelompok yaitu dehidrasi ringan, dehidrasi sedang, dan dehidrasi tingkat berat. Dehidrasi dapat mengganggu keseimbangan dan pengaturan suhu tubuh dan pada tingkat yang sudah sangat berat bisa berujung pada penurunan kesadaran dan koma.12 2.5.2 Klasifikasi Dehidrasi dapat dikategorikan menjadi beberapa tipe berdasarkan jumlah kehilangan cairan dan elektrolit. Berikut ini adalah tipe dehidrasi:13 2.5.2.1 Dehidrasi Isotonik Didefinisikan sebagai suatu keadaan jumlah kehilangan air sebanding dengan jumlah kehilangan elektrolit natrium (Na+). Kadar Na+ pada kondisi dehidrasi isotonik berkisar antara 135-145 mmol/L dengan osmolalitas serum berkisar antara 275-295 mOsm/L. Terapi umumnya dengan cairan kristaloid yang bersifat isotonik, seperti: • NaCl 0,9% atau Dextrose 5% dalam NaCl 0,225% (untuk pediatrik) • RL (Ringer’s Lactate) atau NaCl 0,9% (untuk dewasa) 2.5.2.2 Dehidrasi Hipertonik Didefinisikan sebagai suatu keadaan kehilangan air lebih besar dibandingkan kehilangan elektrolit Na+. Kadar Na+ pada kondisi dehidrasi hipertonik >145 mmol/L dengan osmolalitas serum >295 mOsm/L. Terapi yang dapat diberikan untuk mengatasi dehidrasi hipertonik ini adalah: • Dextrose 5% dalam NaCl 0,45% atau Dextrose 5% dalam ½ kekuatan RL (untuk pediatrik) • Fase I: 20 mL/kgBB RL atau NaCl 0,9%; fase II: Dextrose 5% dalam NaCl 0,45% diberikan ≥48 jam agar tidak terjadi edema otak dan kematian (untuk dewasa) 2.5.2.3 Dehidrasi Hipotonik Didefinisikan sebagai suatu keadaan kehilangan air lebih kecil dibandingkan kehilangan elektrolit Na+. Kadar Na+ pada kondisi dehidrasi hipotonik <135 mmol/L dengan osmolalitas serum <275 mOsm/L. Terapi yang dapat diberikan untuk mengatasi dehidrasi hipotonik ini adalah: NaCl 0,9% disertai dextrose 5% dalam NaCl 0,225% untuk seluruh pemenuhan kekurangan cairan (untuk pediatrik) Fase I: 20ml/kgBB RL atau NaCl 0,9%; fase II: koreksi defisit natrium (untuk dewasa)13 2.5.3 Etiologi Dehidrasi disebabkan oleh penurunan kadar air total tubuh baik karena kurang asupan atau lebih banyak kehilangan cairan. Gejala umum dehidrasi adalah mulut / lidah kering, haus, sakit kepala, dan lesu.14 2.5.4 Manifestasi Klinis Berdasarkan persentase kehilangan air dari total berat badan, derajat/skala dehidrasi dapat ringan, sedang, hingga derajat berat (tabel 1).12 Derajat dehidrasi berbeda antara usia bayi dan anak jika dibandingkan usia dewasa. Bayi dan anak (terutama balita) lebih rentan mengalami dehidrasi karena komposisi air tubuh lebih banyak, fungsi ginjal belum sempurna dan masih bergantung pada orang lain untuk memenuhi kebutuhan cairan tubuhnya, selain itu penurunan berat badan juga relatif lebih besar. Pada anak yang lebih tua, tanda dehidrasi lebih cepat terlihat dibandingkan bayi karena kadar cairan ekstrasel lebih rendah. Menentukan derajat dehidrasi pada anak juga dapat menggunakan skor WHO, dengan penilaian keadaan umum, kondisi mata, mulut dan turgor (tabel 2).15 Derajat dehidrasi berdampak pada tanda klinis. Makin berat dehidrasi, gangguan hemodinamik makin nyata. Produksi urin dan kesadaran dapat menjadi tolok ukur penilaian klinis dehidrasi.16 2.5.5 Tatalaksana Pemberian terapi cairan pada gangguan cairan dan elektrolit ditujukan untuk memberikan pada penderita: (1) kebutuhan akan rumatan (maintenance) dari cairan dan elektrolit, (2) mengganti kehilangan yang terjadi, dan (3) mencukupi kehilangan abnomal dari cairan yang sedang berlangsung (on going abnormal losses). Perencanaan terapi ketiga komponen ini perlu ditujukan secara individual sehingga tidak ada kebutuhan dasar yang terlewati. Selain itu pemberian terapi cairan perlu dibagi menjadi beberapa tahap yang berurutan yaitu: (1) menjaga perfusi yang cukup, (2) memperbaiki defisit cairan & elektrolit sekaligus memperbaiki gangguan asam-basa, dan (3) mencukupi kebutuhan nutrisi. Pemberian cairan pada penderita dengan dehidrasi berat atau dalam keadaan syok merupakan tindakan kedaruratan medis. Penderita dapat dinilai secara lengkap apabila pemberian cairan sudah dimulai dan penderita dalam keadaan stabil. Dalam perencanaan pemberian terapi cairan, yang penting dipertimbangkan adalah defisit Na+ dan air, perubahan kualitatif dari susunan tubuh yang terjadi akibat hilangnya elektrolit yang terkait dengan air, dan keseimbangan ion kalium dan hidrogen. Pemberian terapi cairan meliputi pemberian cairan yang ditujukan untuk memperbaiki dinamika sirkulasi (bila ada syok). , mengganti defisit yang terjadi, rumatan (maintenance)/ untuk mengganti kehilangan cairan dan elektrolit yang sedang berlangsung (on going losses).17 2.5.6 Patofisiologi Kekurangan volume cairan adalah keadaan yang umum terjadi pada berbagai keadaan dalam klinik. Keadaan ini hampir selalu berkaitan dengan kehilangan cairan tubuh melalui ginjal atau di luar ginjal. Penyebab tersering kekurangan volume cairan yang juda sering terjadi adalah tersimpannya cairan pada cidera jaringan luna, luka bakar berat, peritonitis / obstruksi saluran cerna. Terkumpulnya cairan di adlam ruang non ECF dan non ECF. Pada prinsipnya cairan menjadi terperangkapdan tidak dapat dipakai oleh tubuh. Penumpulkan volume cairan yang cepat dan banyak pada ruang-ruang seperti beradal dari volume ECF sehingga dapta mengurangi volume sirkulasi darah efektif. Perdarahan, muntah, diare, keringat adalah cairan hipotonik yang terdiri dari ari, Na (30-70 m Eg/l) dan klorida. Selama latihan berat pada lingkungan yang panas, bisa terjadi kehilagnan 1 L keringat / jam. Sehingga dapat menyebabkan kekurangan volume jika asupannya tidak mencukupi. Jumlah besar cairan dapat hilang melalui kulit karna penguapan jika luka bakar dirawat dengan metode terbuka. Kehilangan Na dan air melalui ginjal tanpa adanya penyakit ginjal terjadi pada 3 keadaan yang paling sering adalah pemakaian diuretik yang berlebihan, terutama tiazid atau diuretik sampai yang kuat seperti furosemid. Diuresis osmotik obligatorik juga sering menyebabkan kehilangan Na dan air yang terjadi selama glikosuria pada DM yang tidak terkontrol atau koma hipermosmolar non ketonik pada kasus pemberian makanan tinggi protein secara enternal atau parenteral dapat terbentuk urea dalam jumlah besar yang bisa bertindak sebagai agen osmotik. Apapun penyebab dari kekurangan volume cairan, berkurangnya volume ECF menganggu curah jantung dengan mengurangi alir balik vene ke jantung sehingga mengakibatkan penurunan curah jantung. Karena tekanan arteri rata-rata = curah x tahanan perifer total maka penurunan curah jantung mengakibatkan hipotensi. Penurunan tekanan darah dideteksi oleh baroreseptor pada jantung dan arteri karotis dan diteruskan ke pusat vasomotor di batang otak, yang kemudian menginduksi respon simpatis. Respon berupa vasokonstriksi perifer, peningkatan denyut dan kontraktilitas jantung bertujuan untuk mengembalikan curah jantung dan perfusi jarignan yang normal. Penurunan perfusi ginjal merangsang mekanisme renin-angiotensinaldosteron. Angiotensin merangsang vasokonstriksi sistemik dan aldosteron meningkatkan reabsorbsi natrium oleh ginjal. Jika terjadi hipovolemi yang lebih berat (1000 ml) maka vasokontriksi dan vasokonstriksi yang diperantai oleh angiotensin II yang meningkat. Terjadi penahanan aliran darah yang menuju ginjal, saluran cerna, otot dan kulit, sedangkan aliran yang menuju koroner dan otak relatif dipertahankan.6 2.5.7 Komplikasi Dehidrasi yang tidak ditangani dengan baik dapat menyebabkan timbulnya komplikasi pada tubuh Anda. Beberapa komplikasi yang dapat muncul akibat dehidrasi yang tidak ditangani, yaitu: 2.5.7.1 Kejang yang muncul akibat gangguan keseimbangan elektrolit dalam tubuh, terutama natrium dan kalium. 2.5.7.2 Permasalahan pada ginjal dan saluran kemih, terutama jika dehidrasi yang dialami terjadi berulang kali. Dehidrasi dapat menyebabkan infeksi saluran kemih, batu ginjal, bahkan gagal ginjal. 2.5.7.3 Cedera akibat suhu tinggi (heat injury). Jika sedang melakukan aktivitas fisik berat, namun tidak menjaga asupan cairan tubuh, dapat mengalami dehidrasi yang memicu terjadinya heat injury. Gejala heat injury yang tergolong ringan bisa berupa kram. Sedangkan gejala beratnya bisa berupa kelelahan dan heat stroke. 2.5.7.4 Syok hipovolemik. Ini merupakan komplikasi akibat dehidrasi paling serius, dan bahkan berpotensi membahayakan jiwa Anda. Kekurangan cairan dapat menyebabkan volume darah di dalam tubuh menjadi berkurang, sehingga tekanan darah dan kadar oksigen menjadi menurun.19 2.5.8 Pemeriksaan Penunjang Pemeriksaan penunjang dilakukan di laboratorium yang terdiri dari pemeriksaan :19 2.5.8.1 Kadar natrium plasma darah 2.5.8.2 Osmolaritas serum 2.5.8.3 Ureum dan kreatinin darah 2.5.8.4 Berat jenis urine darah 2.6 Mekanisme Pemekatan dan Pengenceran Urine Osmolaritas CES (konsentrasi zat terlarut) bergantung pada jumlah relatif H2O dibandingkan dengan zat terlarut. Pada keseimbangan cairan dan konsentrasi zat terlarut yang normal, cairan tubuh bersifat isotonik pada osmolaritas 300 miliosmol/liter (mOsm/liter). Jika terlalu banyak terdapat H2O dibandingkan dengan zat terlarut, cairan tubuh menjadi hipotonik, yang berarti cairan tubuh terlalu encer dengan osmolaritas kurang dari 300 mOsm/liter. Namun, jika terjadi defisit H2O relatif terhadap zat terlarut, cairan tubuh menjadi terlalu pekat, atau hipertonik, dengan osmolaritas lebih besar daripada 300 mOsm/liter. Dengan mengetahui bahwa gaya pendorong bagi reabsorpsi H2O di sepanjang tubulus adalah gradien osmotik antara lumen tubulus dan cairan interstisium sekitar, dapat diperkirakan berdasarkan pertimbangan osmotik, bahwa ginjal tidak dapat mengekskresikan urine yang lebih encer atau pekat daripada cairan tubuh. Memang, hal inilah yang akan terjadi jika cairan interstisium yang mengelilingi tubulus di ginjal identik osmolaritasnya dengan cairan tubuh lainnya. Reabsorpsi air akan berlangsung hanya hingga ketika cairan tubulus seimbang secara osmosis dengan cairan interstisium, dan tubuh akan tidak memiliki cara untuk mengeluarkan kelebihan H2O ketika cairan tubuh hipotonik atau menahan H2O ketika terjadi hipertonisitas. Untungnya, terdapat suatu gradien osmotik vertikal besar yang khas di cairan interstisium medula ginjal. Konsentrasi cairan interstisium secara progresif meningkat dari batas korteks hingga ke kedalaman medula hingga konsentrasi itu pada manusia mencapai maksimal 1200 mOsm/liter di taut erat dengan pelvis ginjal. Melalui mekanisme yang akan segera dijelaskan, gradien ini memungkinkan ginjal menghasilkan urine yang konsentrasinya bervariasi dari 100-1200 mOsm/liter, bergantung pada status hidrasi tubuh. Ketika tubuh berada dalam keseimbangan ideal, terbentuk urine isotonik 1 mL/mnt. Ketika hidrasi tubuh berlebihan (terlalu banyak H2O), ginjal dapat menghasilkan urine encer dalam jumlah besar (hingga 25 mL/mnt dan hipotonik pada 100 mOsm/ liter), membuang kelebihan H2O di urine. Sebaliknya, ginjal dapat menghasilkan urine pekat dalam jumlah kecil (hingga 0,3 ml/mnt dan hipertonik pada 1200 mOsm/liter) ketika tubuh mengalami dehidrasi (kekurangan H2O), menahan H20 bagi tubuh. Susunan anatomik yang unik dan interaksi fungsional yang kompleks antara berbagai komponen nefron di medula ginjal menjadi penyebab terbentuknya dan dimanfaatkannya gradien osmotik vertikal. Ingat kembali bahwa lengkung tajam ansa Henle hanya sedikit masuk ke dalam medula di nefron korteks, tetapi di nefron jukstamedula lengkung masuk jauh ke seluruh kedalaman medula sehingga ujung lengkung berada dekat dengan pelvis ginjal. Juga, vasa rekta nefron jukstaglomerulus membentuk lengkung tajam dalam seperti lengkung panjang Henle. Aliran di lengkung panjang Henle dan vasa rekta dianggap countercurrent karena aliran di kedua bagian lengkung yang saling berdekatan ini berlawanan arah. Sementara itu, duktus koligentes yang melayani kedua jenis nefron, dalam perjalanan ke pelvis ginjal, berjalan menembus medula hanya dalam arah desenden. Susunan ini, ditambah dengan karakteristik permeabilitas dan transpor segmen-segmen tubulus ini, berperan kunci dalam kemampuan ginjal menghasilkan urine dengan konsentrasi beragam, bergantung pada apakah tubuh perlu menghemat atau mengeluarkan air. Secara singkat, lengkung Henle panjang nefron jukstamedula membentuk gradien osmotik vertikal, vasa rektanya mempertahankan gradien ini sembari memberi darah ke medula ginjal, dan duktus koligentes semua nefron menggunakan gradien ini, bersama dengan hormon vasopresin, untuk menghasilkan urine dengan beragam konsentrasi. Secara kolektif, susunan fungsional keseluruhan ini disebut dengan sistem countercurrent medula. Kita akan membahas tiap-tiap seginya dengan lebih terperinci.6 2.7 Jelaskan Mengenai Osmolaritas Konsentrasi osmotic(osmolalitas) menyatakan jumlah partikel yang larut dalam suatu larutan. Jika zat terlarut ditambahkan ke dalam air, maka konsentrasi efektif(aktivitas) dari air relative menurun disbandingkan dengan air murni. Aktivitas osmotic hanya dipengaruhi oleh jumlah relative dari partikel-partikel zat terlarut dan pelarut, dan dalam keadaan ideal tidak tergantung pada sifat zat terlarut. Partikel jat yang memiliki massa dan muatan yang berbeda memiliki efek yang sama pada keadaan osmolalitas zat pelarut. Misalnya 3 ion natrium dan 3ion klorida setara dengan 6 molekul glukosa dalam 1 kg air.20 2.8 Karakteristik Urine Normal 2.9 Studi Kasus 2.9.1 Hubungan Aktivitas Fisik dengan Produksi Urine Latihan fisik akan menyebabkan beberapa perubahan dalam tubuh, seperti peningkatan kadar protein urin. Peningkatan kadar protein urin umumnya terjadi pada orang dengan penyakit ginjal, sehingga tenaga kesehatan sering keliru akan hal ini. Peningkatan ekskresi protein yang berlebihan pada urin setelah latihan fisik pertama kali dilaporkan pada tahun 1878 pada tentara yang melakukan latihan fisik berat. Hal ini dikarenakan pada saat melakukan latihan fisik aliran darah menuju ginjal berkurang dan menyebabkan terganggunya fungsi glomerulus dan tubulus ginjal. Keadaan ini tidak berbahaya karena hanya bersifat sementara, dan reversibel. Organ yang bertanggung jawab pada keadaan ini adalah ginjal. Ginjal mempunyai peran penting mengatur keseimbangan air dan elektrolit di dalam tubuh dan mempertahankan keseimbangan asam basa dengan mengsekresikannya.21 2.9.2 Kebutuhan Air Minimum bagi Tubuh Manusia Sesuai rumus Holliday dan Segard yaitu : 2.9.2.1 Pada Orang Dewasa Total dari : - BB 10 kg pertama = 1 liter cairan - BB 10 kg kedua = 0,5 liter cairan - BB >> 10 kg = 20 mL dikali sisa BB 2.9.2.2 Berdasarkan Berat Badan Bayi dan Anak (4 × BB 10 kg pertama ) + (2 × BB 10 kg kedua ) + (1 × sisa berat badan selanjutnya ) 2.9.2.3 Berdasarkan Umur, Namun Berat Badan Tidak Diketahui 2.9.3 - > 1 tahun = 2n + 8 (n dalam tahun) - 3-12 bulan = n + 9 (n dalam bulan) Faktor-faktor yang Mempengaruhi Produksi Urine 2.9.3.1 Hormon Antidiuretik Hormon antidiuretik dikeluarkan oleh kelenjer saraf hipofisis. Pengeluaran hormon ini ditentukan oleh reseptor khusus di dalam otak yang secara terus menerus mengendalikan tekanan osmotik darah. Oleh karena itu, Hormon ini akan memengaruhi proses reabsorbsi air pada tubulus kortortus distal sehingga permeabilitas sel terhadap air akan meningkat. Pada saat tubuh kekurangan cairan, kosentrasi air dalam darah menurun. Akibatnya sekresi ADH meningkat dan dialirkan oleh darah menuju ginjal. ADH meningkat permeabilitas sel terhadap air permeabilitas saluran pengumpul. Dengan demikian, air akan berdifusi keluar dari pipa pengumpul, lalu masuk ke dalam darah. Keadaan tersebut dapat memulihkan kosentrasi air dalam darah. Akibatnya urin yang di hasilkan lebih pekat. Sebaliknya, pada saat tubuh kelebihan cairan kosentrasi air dalam darah meningkat sehingga sekresi ADH menurun yang mengakibatkan urine yang di hasilkan lebih cair dan banyak. Kekurangan hormon antidiuretik akan dapat menyebabkan penyakit diabetes insipidus. 2.9.3.2 Hormon insulin Hormon insulin adalah hormon yang dikeluarkan oleh pulau langerhans dalam pangkreas. Hormon insulin berfungsi mengatur gula dalam darah. Penderita kencing manis (diametes melitus) memiliki kosentrasi hormon insulin yang rendah, sehingga kadar gula dalam darah akan tinggi. Akibat dari keadaan tersebut adalah terjadinya gangguan rearbsorpsi di dalam tubulus distal, sehingga dalam urine masih terdapat glukosa 2.9.3.3 Usia Anak balita lebih sering mengeluarkan urine. Hal ini karena anak balita belum bisa mengendalikan rangsangan untuk mikturasi. Selain itu ,anak balita juga mengkomsumsi lebih banyak makanan yang berwujud cairan sehingga urin yang di hasilkan lebih banyak sedangkan pengeluaran urin pada masa lansia akan lebih sedikit. Hal ini karena setelah usia 40 tahun, jumlah nefron yang berfungsi akan menurun kira-kira 10% setiap tahun. Kondisi ini akan mengurangi kemampuan ginjal dalam memproses pengeluaran urine. 2.9.3.4 Gaya hidup dan aktivitas Seseorang yang sering berolahraga urine yang terbentuk akan lebih sedikit dan lebih pekat. Hal ini karena cairan tubuh lebih banyak digunakan untuk membentuk energi. Oleh karena itu, cairan yang dikeluarkan lebih banyak dalam bentuk keringat. 2.9.3.5 Kondisi kesehatan Seseorang yang sehat produksi urinenya berbeda dengan orang yang sakit. Orang yang sedang sakit bisa mengeluarkan urin lebih banyak ataupun lebih sedikit tergantung pada jenis penyakit yang dideritanya. 2.9.3.6 Psikologis Orang yang sedang cemas, aktivitas metabiolismenya akan lebih cepat sehingga akan lebih sering mengeluarkan urine. 2.9.3.7 Cuaca Apabila cuaca panas, cairan tubuh lebih banyak di keluarkan dalam bentuk keringat. Jika cuaca dingin cairan tubuh akan di keluarkan dalam bentuk urine. 2.9.3.8 Jumlah air yang diminum Jumlah air yang di minum tentu akan mempengaruhi kosentrasi air dalam darah. Jika kita meminum banyak air, kosentrasi air dalam dara menjadi tinggi, dan kosentrasi protein dalam darah menurun, sehingga filtrasi akan menjadi berkurang. Selain itu, keadaan seperti ini menyebabkan darah lebih encer, sehingga sekresi ADH akan berkurang. Menurunya filtrasi dan berkurangnya ADH akan menyebabkan menurunya penyerapan air, sehingga urin yang di hasilkan akan meningkat dan encer.21 2.9.4 Adaptasi Tubuh Manusia Saat Dehidrasi Ketika sekresi vasopresin meningkat sebagai respons terhadap defisit H20 dan permeabilitas tubulus distal dan koligentes terhadap H20 juga karenanya meningkat, cairan tubulus yang hipotonik yang mengalir ke bagian distal nefron dapat kehilangan lebih banyak H20 secara progresif melalui osmosis ke dalam cairan interstisium sewaktu cairan tubulus mula-mula mengalir melalui korteks isotonik dan kemudian terpajan ke cairan interstisium medula yang osmolaritasnya terus meningkat ketika saluran masuk jauh menuju pelvis ginjal. Sewaktu cairan tubulus 100 mOsm/liter masuk ke tubulus distal dan terpajan ke cairan interstisium sekitar dengan osmolaritas 300 mOsm/ liter, H20 keluar dari tubulus secara osmosis menembus sel tubulus yang kini permeabel hingga cairan tubulus mencapai kosentrasi maksimal 300 mOsm/ liter di akhir tubulus distal. Sewaktu terus mengalir ke duktus koligentes, cairan tubulus 300 mOsm/liter ini terpajan ke cairan interstisium medula yang osmolaritasnya bahkan lebih tinggi lagi. Konsekuensinya, cairan tubulus kembali kehilangan H20 secara osmosis dan menjadi semakin pekat; hanya untuk mengalir maju, terpajan ke osmolaritas cairan interstisium yang lebih tinggi, dan kembali kehilangan H20; dan demikian seterusnya. Di bawah pengaruh vasopresin kadar maksimal, cairan tubulus dapat dipekatkan hingga 1200 mOsm/liter di akhir duktus koligentes. Cairan tidak dimodifikasi lebih lanjut lagi setelah duktus koligentes sehingga apa yang tersisa di tubulus di titik ini adalah urine. Akibat reabsorpsi ekstensif H20 yang didorong oleh vasopresin di segmen-segmen akhir tubulus ini, dapat diekskresikan urine dengan volume sedikit dan memiliki konsentrasi hingga 1200 mOsm/liter. Setiap menit dapat dihasilkan urine bervolume hanya 0,3 ml, kurang daripada sepertiga kecepatan aliran urine normal yang besarnya 1 mL/mnt. H20 yang direabsorpsi masuk ke cairan interstisium medula diambil oleh kapiler peritubulus dan dikembalikan ke sirkulasi umum sehingga dipertahankan di dalam tubuh. Meskipun mendorong penghematan H20 oleh tubuh, vasopresin tidak dapa menghentikan secara total produksi urine, meskipun yang bersangkutan sama sekali tidak mendapat H2O, karena harus terjadi ekskresi H20 dalam jumlah minimal bersama dengan zat sisa terlarut. Secara kolektif, produk sisa dan konstituen lain yang dieliminasi di urine berosmolaritas rerata 600 mOsm per hari. Karena konsentrasi maksimal urine adalah 1200 mOsm/liter, volume minimal urine yang diperlukan untuk mengekskresikan zat zat sisa ini adalah 500 mL/hari (600 mOsm zat sisa/hari 1200 mOsm/ liter = urine 0,5 liter, atau 500 mL/hari, atau 0,3 mL/ mnt). Karena itu, di bawah pengaruh maksimal vasopresin, 99,7% dari 180 liter H2O plasma yang terfiltrasi per hari dikembalikan ke darah, dengan pengeluaran wajib H20 sebanyak setengah liter. Kemampuan ginjal memekatkan urine untuk mengurangi kehilangan H20 jika dibutuhkan hanya dimungkinkan karena adanya gradien osmotik vertikal di medula. Jika gradien ini tidak ada, ginjal tidak dapat menghasilkan urine yang lebih pekat daripada cairan tubuh seberapapun jumlah vasopressin yang dikeluarkan karena satu-satunya gaya pendorong untuk reabsorpsi H20 adalah perbedaan konsentrasi antara cairan tubulus dan cairan interstisium.6 2.9.5 Hubungan Regulasi Tekanan Darah dan Produksi Urine Salah satu pengatur ekskresi natrium yang paling kuat dalam tubuh adalah angiotensin II. Perubahan asupan natrium dan cairan berhubungan dengan perubahan timbal balik pada pembentukan angiotensin II, dan hal ini kemudian sangat membantu mempertahankan keseimbangan natrium dan cairan tubuh. Artinya, bila asupan natrium meningkat di atas normal, sekresi renin menurun, menyebabkan penurunan pembentukan angiotensin II. Oleh karena angiotensin II memiliki beberapa pengaruh penting untuk meningkatkan reabsorpsi natrium oleh tubulus.Penurunan kadar angiotensin II menurunkan reabsorpsi natrium dan air oleh tubulus, sehingga meningkatkan ekskresi natrium dan air oleh ginjal. Hasil akhirnya adalah memperkecil peningkatan volume cairan ekstraselular dan tekanan arteri yang akan terjadi bila asupan natrium meningkat. Sebaliknya, bila asupan natrium menurun di bawah normal, peningkatan kadar angiotensin II menyebabkan retensi natrium dan air, dan melawan penurunan tekanan darah arteri yang akan terjadi. Jadi, perubahan aktivitas sistem reninangiotensin berperan sebagai penguat mekanisme natriuresis tekanan yang sangat ampuh untuk mempertahankan tekanan darah dan volume cairan tubuh yang stabil. Bila pengontrolan angiotensin terhadap natriuresis berfungsi sempurna, kurva natriuresis tekanan menjadi curam (kurva normal), yang menunjukkan bahwa hanya diperlukan sedikit perubahan tekanan darah untuk meningkatan ekskresi natrium bila asupan natrium meningkat. Bila asupan natrium meningkat, diperlukan peningkatan tekanan arteri yang lebih besar untuk meningkatkan ekskresi natrium dan mempertahankan keseimbangan natrium. Sebagai contoh, pada sebagian besar orang, peningkatan asupan natrium sebesar 10 kali lipat hanya menyebabkan peningkatan beberapa milimeter air raksa pada darah, sedangkan pada orang yang tidakdapat menekan pembentukan angiotensin II dengan tepat sebagai respons terhadap natrium yang berlebihan, peningkatan asupan natrium dalam jumlah yang sama akan menyebabkan tekanan darah meningkat sebanyak 50 mm Hg. Jadi, ketidak mampuan untuk menekan pembentukan angiotensin II bila terdapat natrium yang berlebihan akan menurunkan kemiringan kurva natriuresis tekanan dan membuat tekanan arteri menjadi sangat sensitif terhadap garam. Walaupun angiotensin II adalah salah satu hormon penahan air dan natrium yang paling kuat dalam tubuh, penurunan maupun peningkatan angiotensin II yang bersirkulasi tidak berpengaruh besar terhadap volume cairan ekstraselular atau volume darah selama tidak terjadi kegagalan jantung atau kegagalan ginjal. Hal ini karena dengan peningkatan kadar angiotensin II yang besar, seperti yang terjadi pada tumor ginjal yang menyekresikan renin, kadar angiotensin II yang tinggi pada mulanya menyebabkan retensi natrium dan air oleh ginjal dan peningkatan kecil pada volume cairan ekstraselular. Hal ini juga mengawali peningkatan tekananarteri, yang dengan cepat meningkatkan ekskresi natrium dan air oleh ginjal, dengan demikian mengatasi pengaruh penahanan air dan natrium oleh angiotensin II dan membuat suatu keseimbangan kembali antara asupan dan keluaran natrium pada tekanan darah yang lebih tinggi. Sebaliknya, setelah penghambatan pembentukan angiotensin II, seperti yang terjadi bila diberi penghambat enzim pengonversi angiotensin, mula-mula terjadi kehilangan natrium dan air, tetapi penurunan tekanan darah melawan pengaruh ini dan ekskresi natrium kembali normal. Bila jantung melemah atau ada penyakit jantung, kemampuan pompa jantung mungkin tidak cukup besar untuk meningkatkan tekanan arteri untuk dapat mengatasi retensi natrium akibat kadar tinggi angiotensin II; pada keadaan ini angiotensin II dapat menyebabkan retensi natrium dan air yang besar sehingga berlanjut menjadi gagal jantung kongestif. Hambatan pembentukan angiotensin II dapat, pada beberapa kasus, sedikit mengurangi retensi natrium dan air dan meredam peningkatan volume cairan ekstraselular yang besar yang dikaitkan dengan kegagalan jantung.19 2.10 Renin Angiostensin System Sistem hormon terpenting dan paling terkenal yang terlibat dalam regulasi Na+ adalah sistem renin-angiotensinaldosteron (SRAA). Sel granular aparatus jukstaglomerulus mengeluarkan suatu hormon enzimatik, renin, ke dalam darah sebagai respons terhadap penurunan NaC1, volume CES, dan tekanan darah arteri. Fungsi ini adalah tambahan terhadap peran sel makula densa apparatus jukstaglomerulus dalam autoregulasi. Secara spesifik, tiga masukan berikut ke sel granular meningkatkan sekresi renin: arteriol aferen. Ketika mendeteksi penurunan tekanan darah, sel granular ini mengeluarkan lebih banyak renin. Sel makula densa di bagian tubulus aparatus jukstaglomerulus peka terhadap NaCl yang melewatinya melalui lumen tubulus. Sebagai respon terhadap penurunan NaCl, sel macula densa memicu sel granular untuk mengeluarkan lebih banyak renin. Sel granular disarafi oleh sistem saraf simpatis. Ketika tekanan darah turun di bawah normal, refleks baroreseptor meningkatkan aktivitas simpatis. Sebagai bagian dari respons refleks ini, peningkatan aktivitas simpatis merangsang sel granular mengeluarkan lebih banyak renin. Sinyal-sinyal yang saling terkait untuk meningkatkan sekresi renin ini semuanya menunjukkan perlunya meningkatkan volume plasma untuk meningkatkan tekanan arteri ke normal dalam jangka panjang. Melalui serangkaian proses kompleks yang melibatkan SRAA, peningkatan sekresi renin menyebabkan peningkatan reabsorpsi Na+ oleh tubulus distal dan koligentes (dengan klorida secara pasif mengikuti perpindahan aktif Na+). Manfaat akhir dari retensi garam ini adalah bahwa retensi tersebut mendorong retensi H2O secara osmosis, yang membantu memulihkan volume plasma. Setelah disekresikan ke dalam darah, renin bekerja sebagai enzim untuk mengaktifkan angiotensinogen menjadi angiotensin I. Angiotensinogen adalah suatu protein plasma yang disintesis oleh hati dan selalu terdapat di plasma dalam konsentrasi tinggi. Ketika melewati paru melalui sirkulasi paru, angiotensin I diubah menjadi angiotensin II oleh angiotensin-converting enzyrne (ACE) yang banyak terdapat di kapiler paru. ACE terletak di sumur kecil di permukaan luminal sel endotel kapiler paru. Angiotensin II adalah perangsang utama sekresi hormone aldosteron dari korteks adrenal. Korteks adrenal adalah kelenjar endokrin yang menghasilkan beberapa hormon, masing-masing disekresikan sebagai respons terhadap rangsangan yang berbeda. Dua jenis sel tubular yang berbeda berlokasi di bagian tubulus distal dan koligentes: sel prinsipal dan sel interkalasi. Semakin banyak sel prinsipal merupakan tempat kerja aldosteron dan vasopresin dan karenanya terlibat dalam reabsorpsi Na+ dan sekresi K+ (keduanya diatur oleh aldosteron) serta dalam reabsorpsi H20 (diatur oleh vasopresin). Sebaliknya, sel interkalasi berkaitan dengan keseimbangan asam basa. Di antara berbagai efeknya, aldosteron meningkatkan reabsorpsi Na+ oleh tubulus distal dan koligentes. Hormon ini melakukannya dengan mendorong penyisipan kanal bocor Na+ tambahan ke dalam membran luminal dan penambahan pompa Na+-K+ ke dalam membran basolateral sel-sel ini. Hasilakhirnya adalah peningkatan perpindahan pasif Na masuk ke dalam sel tubulus dan koligentes dari lumen dan peningkatan pemompaan aktif Na+ keluar sel ke dalam plasma-yaitu, peningkatan reabsorpsi Na+, disertai sistem ini menghilangkan faktorfaktor yang memicu pelepas-an awal renin-yaitu, deplesi 00garam, penurunan volume plasma, dan penurunan tekanan darah arteri. Selain merangsang sekresi aldosteron, angiotensin II adalah konstriktor poten arteriol sistemik, yang secara langsung meningkatkan tekanan darah dengan meningkatkan resistensi perifer total . Selain itu, angiotensin II merangsang rasa haus (meningkatkan asupan cairan) dan merangsang vasopresin (suatu hormon yang meningkatkan retensi H20 oleh ginjal), keduanya ikut berperan dalam menambah volume plasma dan meningkatkan tekanan arteri. Situasi yang berlawanan terjadi jika beban Na+, volume CES dan plasma, dan tekanan darah arteri di atas normal. Pada keadaan-keadaan ini, sekresi renin dihambat. Dengan demikian, karena angiotensinogen tidak diaktifkan menjadi angiotensin I dan II, sekresi aldosteron tidak terangsang. Tanpa aldosteron, tidak terjadi reabsorpsi kecil Na+ dependen-aldosteron di segmen distal tubulus. Malahan, Na+ yang tidak direabsorpsi ini kemudian keluar bersama urine. Tanpa aldosteron, pengeluaran terus-menerus sebagian kecil Na+ yang terfiltrasi ini dapat dengan cepat mengeluarkan kelebihan Na+ dari tubuh. Meskipun hanya 8%. Na+ yang terfiltrasi yang bergantung pada aldosteron untuk direabsorpsi, pengeluaran sedikit-sedikit ini, yang dikalikan berlipat ganda ketika seluruh volume plasma difiltrasi melalui ginjal berkalikali per hari, dapat menyebabkan pengeluaran Na+ dalam jumlah bermakna, Jumlah aldosteron yang disekresikan, dan karenanya jumlah relative garam yang dihemat versus yang dikeluarkan, bervariasi bergantung pada kebutuhan tubuh. Sebagai contoh, orang yang mengonsumsi garam dalam jumlah biasa umumnya mengekskresikan sekitar 10 gr garam per hari di urine, mereka yang mengonsumsi garam dalam jumlah besar mengeluarkan lebih banyak, dan orang yang telah kehilangan cukup banyak garam karena mandi keringat mengeluarkan lebih sedikit garam melalui urine. Dengan sekresi aldosteron maksimum, seluruh Na+ yang terfiltrasi (dan tentu saja, CI- yang terfiltrasi) direabsorpsi, sehingga ekskresi garam di urine adalah nol. Dengan mengubah-ubah jumlah renin dan aldosteron yang disekresikan sesuai dengan jumlah cairan (yang ditentukan oleh garam) di tubuh, ginjal dapat dengan tepat menyesuaikan jumlah garam yang ditahan atau dikeluarkan. Dengan melakukan hal ini, ginjal mempertahankan beban garam dan volume CES, dan tekanan darah arteri pada tingkat yang relatif konstan meskipun konsumsi garam sangat bervariasi dan adanya pengeluaran cairan penuh garam secara abnormal.6 BAB III PENUTUP 3.1 Kesimpulan Perubahan kepekatan dan volume urine bergantung pada osmolaritas cairan tubuh dan jika tubuh tidak dapat mengkompensasi perubahan yang terjadi maka dapat menyebabkan gangguan seperti dehidrasi. DAFTAR PUSTAKA 1. Paulsen F, dan Waschke J. Sobotta atlas of human anatomy: Internal Organs. 15th Edition. Elsevier Urban & Fischer; 2011. 2. Mescher LA.. 2010. Junqueira’s Basic Histology Text & Atlas. 12th ed. California: Lange Medical Publications. 3. Gartner LP, Hiatt JL. 2006. Color Textbook of Histology. 3rd ed. Philadelphia: Saunders Elsevier. 4. Wylie, L. Esensial Anatomi &amp; Fisiologi dalam Asuhan Maternitas. Jakarta: Buku Kedokteran EGC; 201. 5. Muttaqin, Arif &amp; Sari, Kurmala. Gangguan Gastrointestinal: Aplikasi Asuhan Keperawatan Medikal bedah. Jakarta: Salemba medika; 2011. 6. Sherwood L. Fisiologi Manusia. 6th ed. Jakarta: EGC; 2007. 7. Guyton AC, Hall JE. Buku Ajar Fisiologi Kedokteran, edisi 12. Jakarta : EGC. 2014. 8. Sherwood, L. Fisiologi Manusia dari Sel ke Sistem. Edisi 8. Jakarta: EGC; 2012. 9. Kozier, B., ERB, G., Berman, A., & Snyder, S. J. (2011). Buku ajar fundamental keperawatan: konsep, proses, dan praktik. Alih bahasa Esty Wahyuningsih, Devi Yulianti, Yuyun Yuningsih dan Ana Lusyana. Jakarta: EGC 10. Ward, J. P. T., Clarke, R. W., & Linden, R. W. A. (2009). At a glance fisiologi. Alih bahasa Indah Retno Wardhani. Jakarta: Erlangga. 11. Potter, P. A., & Perry, A. G. (2006). Buku ajar fundamental keperawatan: konsep, proses, dan praktik. Jakarta: EGC. 12. Degrees of dehydration [Internet]. Available from: http://immunopaedia.org.za/fileadmin/new_all/case_studies/pdfs/degrees%20of%20dehydrati on.pdf 13. Modric J. Dehydration types: Pathophysiology, lab test and values [Internet]. 2014 Available from: http://www.ehealthstar.com/dehydration/types-pathophysiology 14. Shaheen NA, Alqahtani AA, Assiri H, Alkhodair R, and Hussein MA. Public knowledge of dehydration and fluid intake practices: variation by participant’s characteristics. BioMed Central Public Health; 2018. 15. Pringle K, Shah SP, Umulisa I, Munyaneza RBM, Dushimiyimana JM, Stegmann K, et al. Comparing the accuracy of the three popular clinical dehydration scales in children with diarrhea. Int J Emerg Med. 2011;4:58. 16. Hostetter MA. Gastroenteritis: An evidence-based aproach to typical vomiting, diarrhea and dehydration. Pediatr Emerg Med Prac. 2004;1(5). 17. Subagyo B., Santoso N.B., 2012. Diare Akut. Juffrie M., Soeparto P., Ranuh R., Sayoeti Y., Sudigbia I., Ismail R., Subagyo B., Santoso N.B., Soenarto S.S.Y., Hegar B., Boediarso A., Dwipoerwantoro P.G., Djuprie L., Firmansyah A., Prasetyo D., Santosa B., Martiza I., Arief S., Rosalina I., Sinuhaji A.B., Mulyani N. S., Bisanto J., & Oswari H., Buku Ajar Gastroenterologi- Hepatologi. Jilid 1. Pp 88. Jakarta: Badan Penerbit IDAI 18. Popkin, et al. (2010). Water, Hydration and Health. Nutr Rev. 68(8), pp. 439–458. 19. Guyton, Arthur C. Buku Ajar Fisiologi Kedokteran. 11th ed. Jakarta: EGC; 2007. 20. A Sylvia. patofisiologi. 6th ed. Vol. 2. EGC; 2012. 21. Snell SR. Anatomi klinik. Jakarta: EGC, 2006; p.250.