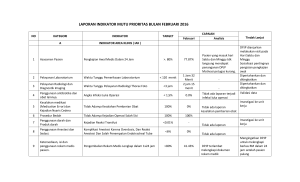
WS PENGELOLAAN ASUHAN KEPERAWATAN SESUAI SNARS Ed 1 dr. Nico A. Lumenta, K.Nefro, MM, MHKes Komisi Akreditasi Rumah Sakit Fakultas Kedokteran Univ Kristen Indonesia, 1970 Konsultan Nefrologi Perhimpunan Nefrologi Indonesia, 1982 Lahir : Magelang 5 Nov 1943 Magister Manajemen Sekolah Tinggi Manajemen PPM Jakarta, 1994 Magister Hukum Kesehatan Univ Katolik Soegijapranata Semarang, 2013 Powerpoint Templates Templates Page 2 Ketua Bidang Lit Bang – Mutu – Man Risiko KARS th 20142018 Ketua Komite Etik-Disiplin KARS th 2014-2017, 2017-2020 Koordinator Konsilor KARS sejak 2016 Komite Nasional Keselamatan Pasien RS – Kem Kes th 20122015, 2016 Ketua Komite Keselamatan Pasien RS (KKPRS) – PERSI 20052012 KKPRS diubah namanya menjadi IKPRS. Ketua IKPRS-Institut Keselamatan Pasien RS th 2005-2012, 2012-2015, 20152018 Advisory Council Asia Pacific, Joint Commission International, sejak 2009 Kelompok Staf Medis Penyakit Dalam – Ginjal Hipertensi RS Mediros, Jakarta, sejak 1996 Powerpoint Templates Templates Page 3 Surveyor Komisi Akreditasi Rumah Sakit (KARS) sejak 1995 Konsilor KARS sejak 2012. PJ SubPokja Model Akreditasi Baru, Pokja Penyempurnaan Akreditasi RS, DitJen Bina Yan Med, DepKes, 2010-2011 Direktur Medik RS PGI Cikini, 1981 – 1982 Direktur Ketua RS PGI Cikini Jakarta 1982-1993 Dekan Fak Kedokteran UKI 1988-1991 Sekretaris Jenderal PERSI Pusat 1988–1990, 1990–1993, 1993–1996 Sekretaris IRSJAM 1986 – 1988 Kepala Bagian Ilmu Penyakit Dalam FK-UKI, Jakarta, 1992 – 1995 Kepala Renal Unit (Unit Ginjal) RS.PGI Cikini, 1973 – 1981 Sekretaris I & Seksi Ilmiah Pengurus Pusat PERNEFRI, 1983 Ketua Komite Medik RS Mediros, 1995 – 2013 Penghargaan : *Kadarman Award utk Patient Safety*, 2007, Sekolah Tinggi PPM. *Inisiator & Motivator Keselamatan Pasien RS di Indonesia*, 2018, Powerpoint Templates Templates Komisi Akreditasi Rumah Sakit. Page 4 • Beberapa aspek Standar Asuhan Pasien • Asuhan Pasien, Beberapa Aspek Filosofi dan Dimensi Budaya Q-S • Patient Centered Care • WHO Conceptual Framework on PCC 2016-2026 • SNARS Edisi 1 yang mendasari PCC • Asuhan Pasien Terintegrasi • Kendala & Kiat Berbagai aspek penting asuhan pasien dalam SNARS Edisi 1 adalah a.l. • dilakukan oleh banyak profesi & sebagai tim, • terintegrasi, diperlukan kolaborasi interprofesional, • aspek care dan cure • keperawatan adalah profesi “24/7” dgn penekanan pd care, • profesi medis dgn penekanan pd cure • perlu kolaborasi interdisiplin • keseragaman pelayanan • identifikasi kebutuhan pelayanan pasien, • keterlibatan dan pemberdayaan pasien yang didukung oleh sistem pendukungnya, • kemandirian pasien, kualitas hidup, • keseragaman pelayanan • termasuk reimbursemen yang sesuai dan memadai Konsep yg mendasari standar asuhan pasien yg memenuhi standar akreditasi RS adalah Person Centred Care dengan Asuhan Pasien Terintegrasi Patient’s needs • The term ‘person-centred care’ is used to refer to many different principles and activities….. • person-centred care is still an emerging and evolving area…. • will depend on the needs, circumstances and preferences of the individual receiving care…… • What is important to one person in their health care may be unnecessary, or even undesirable, to another…. • It may also change over time, as the individual’s needs change… (Person-centred care made simple, The Health Foundation, 2014) Diperlukan pemahaman dan internalisasi konsep PCC dan Asuhan Pasien Terintegrasi, oleh Profesional Pemberi Asuhan, agar penerapannya dlm asuhan pasien dgn pola Tim Interdisiplin dan Kolaborasi Interprofesional sesuai standar akreditasi. Dalam dokumen Position Statement Australian College of Nursing (ACN) tentang Person Centred Care (Nov 2014) dinyatakan bahwa : Person-centred care means: treating each person as an individual; protecting a person’s dignity; respecting a person’s rights and preferences; and developing a therapeutic relationship between the care provider and care recipient which is built on mutual trust and understanding. The Health Foundation (Okt 2014) identified a framework of Person Centred Care that comprises four principles of personcentred care: 1. Affording people dignity, compassion and respect. 2. Offering coordinated care, support or treatment. 3. Offering personalised care, support or treatment. 4. Supporting people to recognise and develop their own strengths and abilities to enable them to live an independent and fulfilling life. Royal College of Nursing – RCN : Person-centred care aims to ensure a person is an equal partner in their health care. • Key concepts that combine to make person-centred care a reality are: 1. respect and holism 2. power and empowerment 3. choice and autonomy 4. empathy and compassion. TataKelola Rumah Sakit dlm perspektif SNARS Edisi 1 PASIEN UU 44/2009 ttg RS, Peraturan Per UU an lainnya Quality & Safety Standar Manajemen PMKP, PPI, TKRS, MFK, KKS, MIRM Sasaran KP ProgNas Asuhan Pasien / Patient Care Sistem Manajemen KARS PCC Std Yan Fokus Pasien ARK, HPK, AP, PAP, PAB, PKPO MKE Sistem Pelayanan Klinis Regulasi : • Kebijakan • Pedoman, • Panduan • SPO • Program Indikator : • Ind. Area Klinis • Ind Klinis • Ind SKP • Ind Upaya Manajemen Dokumen Implementasi Good Patient Care Tata Kelola Asuhan Pasien yang Baik Good Clinical Governance PASIEN Quality & Safety Sistem Pelayanan Klinis Asuhan Pasien / Patient Care Tata Kelola Klinis yang Baik Good Hospital Governance Sistem Manajemen • Good Clinical Governance • Good Hospital Governance & Ps 36 UU 44/2009 • Good Patient Care Tata Kelola RS yang Baik KARS Std Nas Akreditasi RS Ed 1 Pelayanan Fokus Pasien Manajemen Risiko RS (Patient Centered Risiko Klinis Care) Etik 4 Fondasi PPA Asuhan pasien • • • • Asuhan Asuhan Asuhan Asuhan Medis Keperawatan Gizi Obat • Mutu Kebutuhan • Patient Pasien Safety EBM VBM KARS (Nico A Lumenta & Adib A Yahya, 2012) “Safety is a fundamental principle of patient care and a critical component of Quality Management.” (World Alliance for Patient Safety, Forward Programme, WHO, 2004) • Evidence Based Medicine • Value Based Medicine Berbagai Definisi Budaya • Culture : a way of thinking, behaving, or working that exists in a place or organization (Merriam Webster) • Budaya terbentuk dari elemen2 : kebijakan, prosedur, kondisi2 kerja, struktur untuk pembuatan keputusan dan tipe2 perilaku yang didukung. (The Just Culture Community, Outcome Engineering, 2009) Dalam Definisi Budaya, ada pembagian dalam aspek : Antropologi, Sosial dan Organisasi • “A pattern of shared basic assumptions that the group learned as it solved its problems of external adaptation and internal integration, that has worked well enough to be considered valid and, therefore, to be taught to new members as the correct way you perceive, think, and feel in relation to those problems.“ (Barnes, V, US Nuclear Regulatory Commission) • Budaya adalah suatu cara hidup yang berkembang, dan dimiliki bersama oleh sebuah kelompok orang, dan diwariskan dari generasi ke generasi. • Budaya terbentuk dari banyak unsur yang rumit, termasuk sistem agama dan politik, adat istiadat, bahasa, perkakas, pakaian, bangunan, dan karya seni. (Wikipedia Bahasa Indonesia) KARS Dimensi Budaya Mutu dan Safety dalam Standar Akreditasi RS ASUHAN PASIEN SAFETY RISIKO MUTU (Nico Lumenta, 2015) ASUHAN PASIEN Good Patient Care Patient Centered Care Asuhan Pasien Terintegrasi PPA sebagai Tim, Kolaborasi Interprofesional + Kompetensinya Berpartner dgn Pasien DPJP sebagai Clinical Leader MDR - Multidisciplinary Round BPIS RISIKO RS institusi yg kompleks dan high risk : asuhan multi PPA, multi budaya, multi regulasi, legal, finance, SD Risk Register Matrix Grading FMEA Situational Awareness RCA Dimensi Budaya Quality dan Safety dalam Standar Akreditasi RS SAFETY • • • • • • • Just Culture Reporting Culture Learning Culture Informed Culture Flexible Culture Generative Culture (MaPSaF) 7 Standar KP, 6 SKP, 7 Langkah KPRS, 13 Program WHO-PS MUTU Good Corp Governance Leadership Good Clinical Governance Standarisasi Input-Proses-OutputOutcome Pengukuran Mutu PDCA (Nico Lumenta, 2015) BUDAYA KESELAMATAN Dalam SNARS Edisi 1 1) Staf klinis memperlakukan satu sama lain secara hormat 2) Melibatkan dan memberdayakan pasien dan keluarga 3) Staf klinis bekerja sama dalam tim yang efektif dan mendukung proses kolaborasi interprofesional 4) Asuhan berfokus pada pasien. KARS Cultural competence Kesadaran budaya (Cultural awareness) • adalah kemampuan seseorang untuk melihat ke luar dirinya sendiri dan menyadari akan nilai-nilai budaya, kebiasaan budaya yang masuk. • Dapat menilai apakah hal tsb normal dan dapat diterima pada budayanya atau mungkin tidak lazim atau tidak dapat diterima di budaya lain. • Perlu memahami budaya yang berbeda dari dirinya dan menyadari kepercayaannya dan adat istiadatnya dan mampu untuk menghormatinya Kompetensi budaya adalah tingkat tertinggi dari kesadaran budaya • Kompetensi budaya berfungsi untuk dapat menentukan dan mengambil suatu keputusan dan kecerdasan budaya. • Kompetensi budaya merupakan pemahaman thd kelenturan budaya (culture adhesive). • Penting karena dengan kecerdasan budaya seseorg memfokuskan pemahaman pada perencanaan dan pengambilan KARS keputusan pada suatu situasi tertentu. Cultural competence Is a set of congruent behaviors, attitudes, and policies that come together in a system, agency or among professionals and enable that system, agency or those professions to work effectively in cross-cultural situations. Is a developmental process that evolves over an extended period. Adalah suatu perangkat kesamaan perilaku, sikap dan bersama secara harmonis dlm suatu sistem, badan atau para profesi utk bekerja secara efektif dlm situasi yg lintas-budaya / ‘cross-cultural’ Suatu proses pertumbuhan yg berkembang melampaui suatu kerangka waktu yg lama (Collins Dictionary KARS of Medicine © Robert M. Youngson 2004) Patient-centered care: the key to cultural competence The Golden Rule (Epner, DE & Baile, WF : Patient-centered care: the key to cultural competence. Annals of Oncology, vol 23, supl 3, 2012) * In the final analysis, we should treat our patients as we would want others to treat us during periods of vulnerability and fear. * The key to cultural competence is patient centeredness built on respect, sensitivity, composure, partnership, honesty, astuteness, curiosity, and tolerance. All people really care about is being cared about * Dalam analisis final, kita harus mperlakukan pasien2 kita sebagaimana kita ingin diperlakukan oleh orang lain, selama periode yg penuh dgn krisis maupun ketakutan * Kunci menuju kompetensi kultural adalah patient centeredness (focus kpd pasien) yg dibangun atas respek (rasa hormat), sensitivitas, kesabaran, kemitraan, kejujuran, kecerdikan, rasa ingin tahu, dan toleransi. Semua orang benar2 peduli ttg asuhan KARS Why is it important to be culturally competent? • • • • • • • Increased respect Increased creativity Decreased unwanted surprises Increased participation from cultural groups Increased trust and cooperation Overcome fear of mistakes and conflict Promotes inclusion and equality Copyright © 2014 by The University of Kansas Kepemimpinan RS dalam SNARS Ed 1 SNARS Edisi 1 Pokja – Pokja Etika Budaya Leadership SDM RS Manajemen/ Pengelolaan *Kepemimpinan yg efektif ditentukan oleh sinergi yg positif antara Pemilik RS, Direktur RS, Para Pimpinan di RS dan Kepala unit kerja & unit pelayanan. KARS *Direktur RS secara kolaboratif mengoperasionalkan RS bersama dgn para pimpinan, kepala unit kerja & unit pelayanan utk mencapai visi misi yg ditetapkan dan memiliki tangg-jwb dlm pengelolaan manajemen peningkatan mutu dan keselamatan pasien, manajemen kontrak serta manajemen sumber daya. (TKRS) Sistem yg kompleks Penerapan Standar - Kegiatan Pelayanan RS Akreditasi Paripurna (Nico Lumenta, 2017) Conceptual framework for integrated people-centred health services IPCHS 2014services 2016-2026, July 2015) (WHO global strategy on integrated people-centred health IPCHS WHO global strategy on integrated people-centred health services 2016-2026, July 2015 Rumah Sakit Strategic Goal 1 Empowering & Engaging People Berdayakan dan Libatkan Pasien-Keluarga Strategic Goal 2 Strenghtening Governance & Accountabilty Tingkatkan-Perkuat Kepemimpinan & Akuntablitas Strategic Goal 3 Reorienting the Model of Care Reorientasi Paradigma Asuhan PCC Strategic Goal 4 Coordinating Services Asuhan Pasien Terintegrasi Strategic Goal 5 Creating an Enabling Environment Ciptakan Lingkungan yg Memberdayakan/Kondusif 2014 Profesional Pemberi Asuhan PCC Clinical Team Leader DPJP Perawat/ Bidan Apoteker Nurisionis Dietisien Psikologi Klinis Terapis Fisik Profesional Pemberi Asuhan : mereka yg secara langsung memberikan asuhan kpd pasien, a.l. dokter, perawat, bidan, ahli gizi, apoteker, psikolog klinis, penata anestesi, terapis fisik dsb Teknisi Medis Penata Anestesi Lainnya (UU 36/2014 ttg Nakes) PPA Tugas Mandiri, Tugas Kolaboratif, Tugas Delegatif RENUNGKAN PERBEDAAN : PPA DAN PASIEN PPA : Menjalani pendidikan bertahun2, kompeten, memiliki kewenangan Pelayanan pasien dijalankan dgn standar, rutin, homogen, serba jelas. Aktivitas individu PPA hanya 1 shift Pasien : Masuk RS seperti masuk “hutan”, relatif banyak yg tidak jelas, pengalaman baru…. Pasien tidak “pernah” melalui “pendidikan untuk menjadi pasien” !!! Relatif tidak punya kewenangan ikut ambil keputusan, harus ikut “kata” dokter… Ada rasa cemas, ngeri, bingung, takut. Di RS, hanya Pasien yg menjalani “3 shift” !! KARS “Hutan” Patient-Centered Care IOM – Institute of Medicine Patient-centered care : “care that is respectful of and responsive to individual patient preferences, needs and values, and ensuring that patient values guide all clinical decisions.” ‘Patient-centered care’ : “asuhan yang menghormati dan responsif terhadap pilihan, kebutuhan dan nilai-nilai pribadi pasien. Serta memastikan bahwa nilai-nilai pasien menjadi panduan bagi semua keputusan klinis” (2001) Picker Institute : 1.Respect for patients‘ values, preferences and expressed needs 2.Coordination and integration of care 3.Information communication and education 4.Physical comfort 5.Emotional support and alleviation of fear and anxiety 6.Involvement of family and friends 7.Continuity of care and smooth transition 8.Access to Care 1. Hormati nilai2, pilihan dan kebutuhan yg diutarakan oleh pasien 2. Koordinasi dan integrasi asuhan 3. Informasi, komunikasi dan edukasi 4. Kenyamanan fisik 5. Dukungan emosional dan penurunan rasa takut & kecemasan 6. Keterlibatan keluarga & teman2 7. Asuhan yg berkelanjutan dan transisi yg lancar 8. Akses terhadap pelayanan. Konsep Patient Centred Care (Std HPK) Konsep Inti Core Concept Perspektif Pasien Perspektif PPA •Conway,J et al: Partnering with Patients and Families To Design a Patient- and Family-Centered Health Care System, A Roadmap for the Future. Institute for Patient- and Family-Centered Care, 2006 •Standar Akreditasi RS v.2012, KARS •Nico Lumenta, Sintesis berbagai literatur, 2015 Asuhan Terintegrasi Integrasi Intra-Inter PPA (AP 4, SKP 2, TKRS 3.2, MKE 5) Integrasi Inter Unit (PAP 2, ARK 3.1, TKRS 3.2, MKE 5) Integrasi PPA-Pasien (HPK 2, 2.1, 2.2, AP 4, MKE 6) Horizontal & Vertical Integration What are the Core Concepts of Patient Centered Care? 1. Dignity and Respect. Health care practitioners listen to and honor patient and family perspectives and choices. Patient and family knowledge, values, beliefs and cultural backgrounds are incorporated into the planning and delivery of care. 2. Information Sharing. Health care practitioners communicate and share complete and unbiased information with patients and families in ways that are affirming and useful. Patients and families receive timely, complete, and accurate information in order to effectively participate in care and decision-making. 3. Participation. Patients and families are encouraged and supported in participating in care and decision-making at the level they choose. 4. Collaboration. Patients and families are also included on an institution-wide basis. Health care leaders collaborate with patients and families in policy and program development, implementation, and evaluation; in health care facility design; and in professional education, as well as in the delivery of care. Conway,J et al: Partnering with Patients and Families To Design a Patient- and Family-Centered Health Care System, A Roadmap for the Future. Institute for Patient- and Family-Centered Care, 2010 Perspektif Core Concepts of Pasien Patient Centered Care 1. Martabat dan Respek. • Profesional Pemberi Asuhan mendengarkan, menghormati & menghargai pandangan serta pilihan pasien & keluarga. • Pengetahuan, nilai-nilai, kepercayaan, latar belakang kultural pasien & keluarga dimasukkan dlm perencanaan pelayanan dan pemberian pelayanan kesehatan 2. Berbagi informasi. • Profesional Pemberi Asuhan mengkomunikasikan dan berbagi informasi secara lengkap pasien & keluarga. • Pasien & keluarga menerima informasi tepat waktu, lengkap, dan akurat • Dgn 3 asesmen: metode, substansi/kebutuhan edukasi, konfirmasi 3. Partisipasi. • Pasien & keluarga didorong dan didukung utk berpartisipasi dlm asuhan, pengambilan keputusan & pilihan mereka 4. Kolaborasi / kerjasama. • Pimpinan pelayanan kesehatan bekerjasama dgn pasien & keluarga dalam pengembangan, implementasi dan evaluasi kebijakan dan program; Conway,J et al: Partnering with Patients and Families To Design a Patient- and Family-Centered Health Care System, A Roadmap for the Future. Institute for Patient- and Family-Centered Care, 2010 Perspektif Profesional Pemberi Asuhan Core Concepts of Patient Centered Care 1. Berpartner dengan Pasien • Keputusan klinis berdasarkan (juga) nilai-nilai pasien • BPIS : Bila Pasien Itu Saya • Komitmen 2. PPA merupakan Tim Interdisiplin dgn Kolaborasi Interprofesional • Profesional Pemberi Asuhan diposisikan mengelilingi pasien bekerja sebagai Tim dgn Kolaborasi Interprofesional • Tugas Mandiri, Kolaboratif, Delegatif • Kompetensi Profesi dan Kompetensi Kolaborasi Interprofesional yang memadai 3. DPJP adalah Clinical Leader. • DPJP menyusun kerangka asuhan, melakukan koordinasi, kolaborasi, sintesis, interpretasi, review dan mengintegrasikan asuhan pasien 4. Asuhan Pasien Terintegrasi • Asuhan pasien terintegrasi oleh PPA dgn DPJP sbg Clinical Leader (Nico Lumenta, Sintesis berbagai referensi, 2015) Person Centred Care Core Concept Dignity & Respect Information Sharing Participation Collaboration Profesional Pemberi Asuhan : mereka yg secara langsung memberikan asuhan kpd pasien, a.l. dokter, perawat, bidan, ahli gizi, apoteker, psikolog klinis, penata anestesi, terapis fisik dsb (Nico Lumenta, 2015) Standar HPK dan PCC • Std HPK.1. : Ada regulasi bahwa RS bertangg-jwb dan mendukung hak pasien & keluarga selama dalam asuhan. • Std HPK.1.1. : RS memberikan asuhan dgn menghargai agama, keyakinan dan nilai2 pribadi pasien, serta merespons permintaan yg berkaitan dgn bimbingan kerohanian. • Std HPK. 2. : RS menetapkan regulasi dan proses utk mendukung partisipasi pasien & keluarga di dalam proses asuhan. • Std HPK.2.1. : Pasien diberitahu ttg semua aspek asuhan medis dan tindakan. • Std HPK.2.2. : Pasien & keluarga menerima informasi ttg penyakit, rencana tindakan, dan DPJP serta para PPA lainnya agar mereka dapat memutuskan tentang asuhannya. • Std HPK.2.3. : RS memberitahu pasien & keluarganya ttg hak dan tang-jwb mereka yg berhubungan dgn penolakan atau 35 tidak melanjutkan pengobatan. Standar HPK dan PCC • Std HPK.2.4. : RS menghormati keinginan dan pilihan pasien utk menolak pelayanan resusitasi, menunda, atau melepas BHD (DNR) • Std HPK.2.5. : RS mendukung hak pasien thd asesmen dan manajemen nyeri yg tepat. • Std HPK.2.6. : RS mendukung hak pasien utk mendapatkan pelayanan yg penuh hormat dan penuh kasih sayang pada akhir kehidupannya. • Std HPK.3. : RS memberikan penjelasan kpd pasien & keluarganya ttg proses utk menerima, menanggapi, dan menindaklanjuti bila ada pasien menyampaikan keluhan, konflik, serta perbedaan pendapat ttg pelayanan pasien. RS juga menginformasikan ttg hak pasien utk berpartisipasi dalam proses ini. • Std HPK.4. : Semua pasien diberi tahu ttg hak serta kewajiban dgn metode dan bahasa yg mudah dimengerti. • Informed consent : HPK 5.1, 5.2, 5.3. 36 Standar MKE dan PCC • Std MKE 2. : RS memberikan informasi kpd pasien & keluarga ttg jenis asuhan dan pelayanan, serta akses utk mendapatkan yan. • Std MKE 3.: Komunikasi dan edukasi kpd pasien & keluarga diberikan dalam format serta bahasa yg mudah dimengerti. • Std MKE 5.: Informasi asuhan pasien dan hasil asuhan dikomunikasikan antar staf klinis selama bekerja dalam sif atau antarsif. • Std MKE 6.: RS menyediakan edukasi utk menunjang partisipasi pasien & keluarga dalam proses asuhan. 37 Standar MKE dan PCC • Std MKE 8.: Agar edukasi pasien & keluarga dapat efektif maka staf harus melakukan asesmen kemampuan, kemauan belajar, dan kebutuhan edukasi yg dicatat di dalam rekam medis. • Std MKE 9.: Pemberian edukasi merupakan bgn penting dlm proses asuhan kpd pasien. • Std MKE 10.: Edukasi pasien & keluarga termasuk topik berikut ini, terkait dgn yan pasien: penggunaan obat yg aman, penggunaan peralatan medis yg aman, potensi interaksi antara obat dan makanan, pedoman nutrisi, manajemen nyeri, dan teknik rehabilitasi. • Std MKE 11.: Metode edukasi mempertimbangkan nilai2 dan pilihan pasien & keluarga, serta memperkenankan interaksi yang memadai antara pasien-keluarga dan staf klinis agar edukasi efektif dilaksanakan. 38 Standar ARK dan PCC • Std ARK 1. : RS menetapkan regulasi ttg penerimaan pasien diranap atau pemeriksaan pasien dirajal sesuai dgn kebutuhan pelayanan kesehatan yg telah diidentifikasi sesuai dgn misi serta sumber daya RS yg ada. • Std ARK 1.3. : RS mempertimbangkan kebutuhan klinis pasien dan memberi tahu pasien jika terjadi penundaan dan kelambatan dan penundaan pelaksanaan tindakan/ pengobatan dan/atau pemeriksaan penunjang diagnostik. • Std ARK 2.1. : Saat admisi, pasien & keluarga pasien dijelaskan ttg rencana asuhan, hasil yg diharapkan dari asuhan, dan perkiraan biayanya. • Std ARK 3.1. : RS menetapkan regulasi utk melaksanakan proses kesinambungan pelayanan di RS dan koordinasi diantara profesional pemberi asuhan (PPA) dibantu oleh manajer pelayanan pasien (MPP)/Case Manager. • Std ARK 4. : RS menetapkan regulasi melaksanakan proses pemulangan pasien (discharge) dari RS berdasar atas kondisi kesehatan pasien dan kebutuhan kesinambungan asuhan atau tindakan. 39 Standar AP dan PCC • Std AP 2.1. : RS menetapkan regulasi hasil asesmen ulang dicatat di rekam medis dan didokumentasikan dengan baik dan dapat dengan cepat dan mudah ditemukan kembali dalam rekam medis. CPPT. • Std AP 4. : Profesional Pemberi Asuhan (PPA) bekerja secara tim memberikan asuhan pasien terintegrasi, masing2 melakukan asesmen berbasis pengumpulan Informasi, melakukan analisis utk membuat rencana asuhan (IAR), dgn DPJP sebagai ketua tim asuhan yg mengintegrasikan asuhan, termasuk menentukan prioritas kebutuhan mendesak bagi pasien rawat inap. 40 Standar PAP dan PCC • Std PAP 2. : Ditetapkan proses utk melakukan integrasi serta koordinasi pelayanan dan asuhan kepada setiap pasien. • Std PAP 2.1. : Rencana asuhan individual setiap pasien dibuat dan di dokumentasikan. • Std PAP 6. : RS menetapkan pelayanan pasien untuk mengatasi nyeri. • Std PAP 7. : Dilakukan asesmen dan asesmen ulang thd pasien dalam tahap terminal & keluarganya sesuai dgn kebutuhan mereka. • Std PAP 7.1. : RS memberikan pelayanan pasien dalam tahap terminal dgn memperhatikan kebutuhan pasien & keluarga serta mengoptimalkan kenyamanan dan martabat pasien yg didokumentasikan dalam rekam medis. 41 Konsep Patient Centred Care (Std HPK) Konsep Inti Core Concept Perspektif Pasien Perspektif PPA •Conway,J et al: Partnering with Patients and Families To Design a Patient- and Family-Centered Health Care System, A Roadmap for the Future. Institute for Patient- and Family-Centered Care, 2006 •Standar Akreditasi RS v.2012, KARS •Nico Lumenta, Sintesis berbagai literatur, 2015 Asuhan Terintegrasi Integrasi Intra-Inter PPA (AP 4, SKP 2, TKRS 3.2, MKE 5) Integrasi Inter Unit (PAP 2, ARK 3.1, TKRS 3.2, MKE 5) Integrasi PPA-Pasien (HPK 2, 2.1, 2.2, AP 4, MKE 6) Horizontal & Vertical Integration Asuhan Terintegrasi Integrasi Intra-Inter PPA (AP 4, SKP 2, TKRS 3.2, MKE 5) Integrasi Inter Unit (PAP 2, ARK 3.1, TKRS 3.2, MKE 5) Integrasi PPA-Pasien (HPK 2, 2.1, 2.2, AP 4, MKE 6) Horizontal & Vertical Integration 1. 2. 3. 4. 5. 6. 7. 8. 9. Patient Engagement & Empowerment DPJP sbg Clinical Leader PPA sbg Tim, Kolaborasi Interprofesional CPPT – Catatan Perkembangan Pasien Terintegrasi Kolaborasi Edukasi Pasien Manajer Pelayanan Pasien / Case Manager Integrated Clinical Pathway Integrated Discharge Planning Asuhan Gizi terintegrasi 1. Patient Engagement & Empowerment. 2. DPJP sbg Clinical Leader. (HPK, ARK, PAP, MKE) (PAP, AP) 3. PPA sbg Tim, Kolaborasi Interprofesional. (AP, PAP, MKE) 4. CPPT–Catatan Perkembangan Pasien Terintegrasi.(AP,PAP) 5. Kolaborasi Edukasi Pasien. (MKE) 6. Manajer Pelayanan Pasien / Case Manager. 7. Integrated Clinical Pathway. (PMKP) 8. Integrated Discharge Planning. 9. Asuhan Gizi terintegrasi. (PAP) (ARK) (ARK, PAP) Provider integration : Integrated care is a concept bringing together inputs, delivery, management and organization of services related to diagnosis, treatment, care, rehabilitation and health promotion. Integration is a means to improve services in relation to access, quality, user satisfaction and efficiency. User Integration For the user, integration means health care that is seamless, smooth and easy to navigate. Users want a co‐ordinated service which minimizes both the number of stages in an appointment and the number of separate visits required to a health facility. They want health workers to be aware of their health as a whole (not just one clinical aspect) and for health workers from different levels of a system to communicate well. In short, clients want continuity of (Integrated Health Services, Technical Brief No.1, WHO 2008) care. Horizontal integration : Integration of Multidisciplinary/multifunctional teamwork Partnership between the patient / service users, the carer and the professionals. Vertical integration Integration of different levels of care like primary, secondary, and tertiary care Vertical integration of clinical departments (Integrated Health Services, Technical Brief No.1, WHO 2008) 1. Patient Engagement & Empowerment. 2. DPJP sbg Clinical Leader. (HPK, ARK, PAP, MKE) (PAP, AP) 3. PPA sbg Tim, Kolaborasi Interprofesional. (AP, PAP, MKE) 4. CPPT–Catatan Perkembangan Pasien Terintegrasi.(AP,PAP) 5. Kolaborasi Pendidikan Pasien. (MKE) 6. Manajer Pelayanan Pasien / Case Manager. 7. Integrated Clinical Pathway. (PMKP) 8. Integrated Discharge Planning. 9. Asuhan Gizi terintegrasi. (PAP) (ARK) (ARK, PAP) 1. DPJP sebagai Clinical Leader ➢Standar PAP.2.1. Rencana asuhan individual setiap pasien dibuat dan didokumentasikan IAR Plan of Care DPJP – Clinical Leader 1. 2. 3. 4. 5. ➢ Elemen Penilaian PAP. 2.1. Ada regulasi ttg asuhan utk setiap pasien direncanakan oleh dokter penanggung jawab pelayanan (DPJP), perawat dan PPA lainnya dlm waktu 24 jam sesudah pasien masuk rawat inap. (R) Rencana asuhan dibuat utk setiap pasien dan dicatat oleh PPA yg memberikan asuhan di rekam medis pasien (D,W) Rencana asuhan pasien terintegrasi, dibuat dgn sasaran berdasarkan data asesmen awal dan kebutuhan pasien. (D,W) Rencana asuhan dievaluasi secara berkala sesuai kondisi pasien, dimutakhirkan atau direvisi oleh tim PPA berdasar asesmen ulang (D,W) Perkembangan tiap pasien dievaluasi berkala dan dibuat notasi pada CPPT oleh DPJP sesuai kebutuhan dan diverifikasi harian oleh DPJP (D,W) CPPT : CATATAN PERKEMBANGAN PASIEN TERINTEGRASI Kolaborasi PPA melalui CPPT Tgl, Jam Profesional Pemberi Asuhan Instruksi PPA HASIL ASESMEN PASIEN DAN PEMBERIAN PELAYANAN Termasuk Pasca Bedah (Tulis dengan format SOAP/ADIME, disertai Sasaran. Tulis (Instruksi ditulis Nama, beri Paraf pada akhir catatan) dgn rinci dan jelas) REVIEW & VERIFIKASI DPJP (Tulis Nama, beri Paraf, Tgl, Jam) (DPJP harus membaca/merevi ew seluruh Rencana Asuhan) • Monitoring nyeri tiap 30’ • Lapor DPJP • Kolaborasi pemberian anti Paraf.. inlamasi & analgesic 2/2/2015 Jm 8.00 Perawat S : Nyeri akut lutut kiri sejak 1-2 jam O : skala nyeri VAS : 7 TD 165/90, N 115/m, Frek Nafas : 30/m A : Nyeri akut arthritis gout P : Mengatasi nyeri dalam 2 jam dgn target VAS <4 2/2/2015 Jm 8.30 Dokter S : Nyeri lutut kiri akut sejak pagi O : Lutut kiri agak merah, nyeri tekan, skala NRS 7-8, hangat pd palpasi. A : Gouty Arthritis - flare Genu Sinistra P : inj steroid xx mg , tab colchicine 2 X 0,6 mg/hari. Paraf … Dst…. Catatan/Notasi (review)DPJP … … … … … … … … … … … … … … … … … … … … …+paraf DPJP *Lapor 2 jam lagi skala nyeri *Foto Ro Lutut hari ini bila nyeri mereda/toleransi cukup Paraf DPJP tiap lembar DPJP Gambaran kegiatan Clinical Leader, sbg “motor” integrasi asuhan 1. DPJP rutin ronde tiap pagi. DPJP membaca CPPT catatan semua PPA (24 jam), terkait asuhan & perkembangan pasien, pelaksanaan pelayanan. Baca juga dari form lain a.l. “Nurse’s note”, Form gizi, dll. 2. Melakukan review, interpretasi, sintesis dari rencana dan pelaksanaannya POLA KEGIATAN DPJP SEHARI-HARI Sebagai Clinical Leader 3. Menyusun skalaCPPT prioritas (Std AP 4.1.)& Verifikasi DPJP : Kolom Review 4.Memberi catatan / notasi CPPT (Std PP pd 2.1. EP 5) utk a.l. perhatian, koreksi, arahan, instruksi dsb sebagai wujud integrasi !! 5.Atau, bila pelaksanaan asuhan sudah sesuai rencana & sasaran, maka DPJP cukup memberi paraf (= verifikasi) pada setiap lembar CPPT, paraf di pojok kanan bawah tiap lembar CPPT !! 52 2. PPA sbg Tim Interdisiplin dgn Kolaborasi Interprofesional Kompetensi Berkolaborasi Standar AP.4 Profesional Pemberi Asuhan (PPA) bekerja secara tim memberikan asuhan pasien terintegrasi, masing2 melakukan asesmen berbasis pengumpulan Informasi , melakukan analisis utk membuat rencana asuhan (IAR), dengan DPJP sebagai ketua tim asuhan yg mengintegrasikan asuhan, termasuk menentukan prioritas kebutuhan mendesak bagi pasien rawat inap. Asuhan Pasien Terintegrasi Elemen Penilaian AP.4 1. Ada bukti hasil asesmen awal dan asesmen ulang oleh masing-masing PPA diintegrasikan. (D,W) 2. Ada bukti hasil asesmen dianalisis utk membuat rencana asuhan. (D,W) 3. Berdasarkan hasil asesmen dan rencana asuhan PPA lainnya, DPJP mengintegrasikan rencana asuhan dan tindak lanjutnya. (lihat PAP 2.1, PAP 5) (D,W) Profesional Pemberi Asuhan PCC Clinical Team Leader DPJP Perawat/ Bidan Apoteker Nurisionis Dietisien Psikologi Klinis Terapis Fisik Profesional Pemberi Asuhan : mereka yg secara langsung memberikan asuhan kpd pasien, a.l. dokter, perawat, bidan, ahli gizi, apoteker, psikolog klinis, penata anestesi, terapis fisik dsb Teknisi Medis Penata Anestesi Lainnya (UU 34/2014 ttg Nakes) PPA Tugas Mandiri, Tugas Kolaboratif, Tugas Delegatif 1 ASESMEN PASIEN (Periksa Pasien) IAR Profesional Pemberi Asuhan ASUHAN PASIEN 2 PEMBERIANPELAYANAN / IMPLEMENTASIRENCANA MONITORING Proses Asuhan Pasien Patient Care 1 Diagram IAR Asesmen Pasien Pencatatan: (Skrining, “Periksa Pasien”) PPA : Dokter Perawat Bidan Apoteker Nutrisionis Dietisien Teknisi Medis 1. Informasi dikumpulkan : Anamnesa, pemeriksaan fisik, pemeriksaan diagnostik / lain, dsb 2. Analisis informasi : A Menetapkan Diagnosis, Masalah, Risiko Untuk mengidentifikasi Kebutuhan Yan Pasien 3. Rencana Asuhan/Plan of Care : Merumuskan rencana dan sasaran terukur Untuk memenuhi Kebutuhan Yan Pasien (PenataAnestesi) Terapis Fisik I 2 Pemberian Pelayanan Implementasi Rencana Intervensi, Monitoring R Asesmen Awal Asesmen Ulang SOAP Tenaga Gizi : ADIME (Assessment, Diagnosis, Intervention (+Goals), Monitoring, Evaluation) Asesmen Ulang 1 ASESMEN PASIEN (Periksa Pasien) IAR Profesional Pemberi Asuhan ASUHAN PASIEN PEMBERIAN2 PELAYANAN / IMPLEMENTASIRENCANA INTERVENSI, MONITORING Proses Asuhan Pasien Patient Care 1 Diagram IAR Asesmen Pasien Pencatatan: (Skrining, “Periksa Pasien”) PPA : Dokter Perawat Bidan Apoteker Nutrisionis Dietisien Teknisi Medis 1. Informasi dikumpulkan : Anamnesa, pemeriksaan fisik, pemeriksaan diagnostik / lain, dsb 2. Analisis informasi : A Menetapkan Diagnosis, Masalah, Risiko Untuk mengidentifikasi Kebutuhan Yan Pasien 3. Rencana Asuhan/Plan of Care : Merumuskan rencana dan sasaran terukur Untuk memenuhi Kebutuhan Yan Pasien (PenataAnestesi) Terapis Fisik I 2 Pemberian Pelayanan Implementasi Rencana Intervensi, Monitoring R Asesmen Awal Asesmen Ulang SOAP Tenaga Gizi : ADIME (Assessment, Diagnosis, Intervention (+Goals), Monitoring, Evaluation) Asesmen Ulang Proses Asuhan Pasien 2 blok proses, oleh masing2 PPA 1. Asesmen Pasien “IAR” S 1. INFORMASI DIKUMPULKAN : anamnesa, pemeriksaan I O fisik, pemeriksaan lain / penunjang, dsb Std AP 1, 1.1, 1.2, 1.3, 1.4, 1.4.1, 1.5, 4 2. ANALISIS INFORMASI : menghasilkan kesimpulan a.l.A Std ARK 1, 1.1, 1.2, A Masalah, Kondisi, Diagnosis, 2.3, 3.3, 4, 4.1, 4.2, untuk mengidentifikasi kebutuhan pelayanan pasien 4.3, 5, 5.2. Std AP 1.1, 1.2, 1.3. P R Std ARK 2.1. Std PAP 3. RENCANA PELAYANAN / Plan of Care, untuk memenuhi kebutuhan pelayanan pasien 2, PAP 2.1, 5, Std AP 2, PAB 5, 7, 7.3. 2. Implementasi Rencana, Pemberian Pelayanan, Intervensi,Monitoring Std ARK 3.2. Std PAP 2, EP 2, PAP 5 EP 2 & 3, PAB 3 EP 5, 5.3, 6, 7.3, 60 Interprofessionality Interprofessional Collaboration (IPC) When multiple health workers from different professional backgrounds work together with patients, families, carers, and communities to deliver the highest quality of care Interprofessional Education (IPE) When students from two or more professions learn about, from and with each other to enable effective collaboration and improve health outcomes (FrameworkKARS for Action onLumenta Interprofessional Education & Collaborative Practice, WHO, 2010) Dr.Nico PPA : Kompetensi Kolaborasi Interprofesional Interprofessional Collaborative Practice Competency Domains Interprofessional Education Collaborative Expert Panel.. Core competencies for interprofessional collaborative practice: Report of an expert panel. Washington, D.C.: Interprofessional Education Collaborative, (2011) Kompetensi dalam Kolaborasi Interprofesional (38) Ranah Kompetensi 1: Values/Ethics for Interprofessional Practice (10) Bekerja bersama PPA lain untuk memelihara iklim saling respek (menghormati) dan berbagi nilai2. Ranah Kompetensi 2: Roles/Responsibilities (9) Menggunakan pengetahuan dari peran masing2 guna memperoleh dan mengatasi kebutuhan layanan kesehatan dari pasien dan populasi yang dilayani. Ranah Kompetensi 3: Interprofessional Communication (8) Berkomunikasi dengan pasien, keluarga, komunitas, dan PPA lain dengan cara yang responsif dan bertanggung jawab yang mendukung suatu pendekatan tim dalam pemeliharaan kesehatan serta pengobatan penyakit. Ranah Kompetensi 4: Teams and Teamwork (11) Menerapkan nilai2 membangun-relasi dan prinsip2 dinamika tim untuk kinerja efektif dalam tim dgn peran yang berbeda untuk merencanakan dan memberikan asuhan berfokus pasien-/populasi yang aman, tepat waktu, efisien, dan wajar. Interprofessional Education Collaborative Expert Panel.. Core competencies for interprofessional collaborative practice: Report of an expert panel. Washington, D.C.: Interprofessional Education Collaborative, (2011) Pelimpahan Wewenang Keperawatan UU no 38/2014 Tentang Keperawatan Pasal 32 (3) Pelimpahan wewenang secara delegatif untuk melakukan sesuatu tindakan medis diberikan oleh tenaga medis kepada Perawat dengan disertai Pelimpahan pelimpahan tanggung jawab. Delegatif : (4) Pelimpahan wewenang secara delegatif • Tugas & • Tangg-jwb sebagaimana dimaksud pada ayat (3) hanya dapat diberikan kepada Perawat profesi atau Perawat vokasi terlatih yang memiliki kompetensi yang diperlukan (5) Pelimpahan wewenang secara mandat diberikan oleh tenaga medis kepada Perawat untuk Pelimpahan melakukan sesuatu tindakan medis di bawah Mandat : pengawasan. • Tugas (saja) (6) Tanggung jawab atas tindakan medis pada pelimpahan wewenang mandat sebagaimana • Tangg-jwb dimaksud pada ayat (5) berada pada pemberi tetap pelimpahan wewenang. KARS Dr.Nico Lumenta 3. Keterlibatan Pasien – Keluarga Patient & Family Engagement KARS Dr.Nico Lumenta Patient Activation Measurement Pasien Pasif Pasrah KARS Dr.Nico Lumenta KARS Dr.Nico Lumenta KARS Dr.Nico Lumenta 6. Manajer Pelayanan Pasien Case Manager MANAJER PELAYANAN PASIEN / CASE MANAGER DPJP Perawat Clinical Leader : • Kerangka pokok asuhan • Koordinasi • Kolaborasi • Sintesis • Interpretasi • Review • Integrasi asuhan Fisio terapis Apoteker Pasien, Ahli Gizi Keluarga Radio grafer Analis Lainnya Yan Kes / RS Lain MPP Yan Keuangan/ Billing Case Manager Asuransi Perusahaan/ Employer BPJS Dokter Keluarga Peran MPP 1. Fasilitator pemenuhan kebutuhan asuhan pasien, termasuk keluarga dan pemberi asuhannya, baik akut, dalam proses rehabilitasi di RS maupun pasca rawat, mendorong keterlibatan dan pemberdayaan pasien. 2. Optimalisasi terlaksananya pelayanan berfokus pada pasien (patient centered care) dan asuhan pasien terintegrasi, serta membantu meningkatkan kolaborasi interprofesional 3. Optimalisasi proses reimbursemen Fungsi MPP Manajer Pelayanan Pasien menjalankan fungsi 1. Asesmen manajemen pelayanan pasien, 2. Perencanaan manajemen pelayanan pasien, 3. Komunikasi dan koordinasi 4. Edukasi dan advokasi 5. Kendali mutu dan biaya melalui kolaborasi dgn pasien, keluarga, PPA, shg menghasilkan outcome/hasil asuhan yg diharapkan. • Pembayar • Perusahaan • Asuransi Output CM : Kontinuitas Pelayanan Pelayanan dgn Kendali Mutu dan Biaya Pelayanan yg memenuhi kebutuhan Pasien-Kel pd ranap s/d dirumah Good Patient Care MPP Case Manager (Pemandu, Laison“Jembatan”) Pasien Keluarga • • • • • RS PPA Rohaniwan Unit2 Keuangan Konsep Manajemen Pelayanan Pasien Pembayar PPA Sistem Pendukung Keluarga,Teman, Tetangga dsb Pasien MPP / Case Mgr MPP bukan PPA aktif, Ratio 1:25 pasien • Penerapan PCC > • Kolaborasi PPA > • Kendali mutu asuhan • Kendali biaya asuhan • Kendali safety asuhan 1. Asuhan sesuai kebutuhan pasien 2. Kesinambungan pelayanan 3. Pasien memahami asuhan 4. Kepuasan pasien 5. Kemampuan pasien mengambil keputusan 6. Keterlibatan & pemberdayaan 7. Kepatuhan 8. Kemandirian pasien 9. Optimalisasi sistem pendukung pasien 10.Pemulangan aman 11.Quality Of Life 7. Integrated Clinical Pathway UU no 29/2004 Praktik Kedokteran Pasal 44 Pasal 50 & 51 Standar Pelayanan Kedokteran Standar Profesi Standar Prosedur Operasional Permenkes 1438/2010 Standar Pelayanan Kedokteran Prinsip dasar : Std Pelayanan Kedokteran terdiri dari Pedoman Nasional Pelayanan Kedokteran - PNPK dan SPO PNPK (Pedoman Nasional Pelayanan Kedokteran) Terutama untuk penyakit yang banyak, mahal, risiko, bervariasi dalam praktik Dibuat oleh pakar multidisiplin Ideal, terkini, evidence-based, canggih Dikoordinasi Kemenkes, disahkan Menkes Literatur: Artikel asli Meta-analisis PNPK (asing) Buku ajar, etc Panduan profesi, Direktorat, Kesepakatan staf medis Diterjemahkan ke fasyankes menjadi: Standar Prosedur Operasional = PPK Sesuai dengan Jenis dan strata (hospital specific) (Sudigdo Sastroasmoro, Konsorsium Upaya Kesehatan, Ditjen BUK - Kemenkes RI, 2015) Dapat + Pathways Algoritme Protokol Prosedur Standing orders Dapat dilakukan tanpa menunggu PNPK 267 hal PANDUAN PRAKTIK KLINIS PPK Apendisitis Akut PPK Benign Prostat Hyperplasia PPK Fraktur Terbuka PPK Hernia Inguinalis PPK Total Knee Arthroplasty/Replacement PPK Demam Tifoid PPK Diare Akut PPK Kejang Demam PPK DHF PPK Pneumonia PPK Stroke Hemoragik PPK Stroke Iskemik PPK Perdarahan Subarachnoid PPK Placenta Previa Pada Kehamilan Aterm PANDUAN ASUHAN KEPERAWATAN PAK Apendisitis Akut PAK Benign Prostat Hyperplasia PAK Fraktur Long Bone PAK Total Knee Replacement PAK Diare Akut PAK Kejang Demam Sederhana PAK Placenta Previa Totalis PANDUAN ASUHAN GIZI PAG Apendisitis PAG Demam Tifoid PAG Diare Akut PAG Kejang Demam PAG Demam Berdarah PAG Bronkopneumonia PAG Stroke PAG Placenta Previa Totalis PANDUAN ASUHAN KEFARMASIAN PAKf Terkait Permasalahan Obat / Drug Related Problem pd Apendisitis PAKf Terkait Permasalahan Obat / DRP pd Hernia Inguinalis PAKf Terkait Permasalahan Obat / DRP pd Demam Tifoid PAKf Terkait Permasalahan Obat / DRP pd Diare PAKf Terkait Permasalahan Obat / DRP pd Kejang Demam PAKf Terkait Permasalahan Obat / DRP pd DBD Prinsip Penyusunan Clinical Pathway / Alur Klinis PPK + Algoritme, Protokol, Prosedur, Standing orders + Panduan Asuhan Keperawatan, Panduan Asuhan Gizi, Panduan Asuhan Kefarmasian, Panduan Asuhan PPA lainnya *Asuhan Pasien Terintegrasi* 87 (TIM PERSI PENYUSUN CLINICAL PATHWAY GUIDELINE , DES 2015) MENETAPKAN PRIORITAS CP YANG AKAN DIBUAT 1. HIGH VOLUME (BERDASARKAN DATA TAHUN YANG LALU) 2. HIGH VARIATION 3. HIGH COST 4. KASUS KOMPLEX 8. Integrated Discharge Planning Discharge Planning (Std APK 3 EP 3, AP 1.11) Transisi & Kontinuitas Yan Keluarga : Asuhan Dirumah Pra Admisi : o eLOS o Rujukan Discharge Planning • Awal & durante ranap • Kriteria • Tim Multidisiplin • Keterlibatan Pasien-Kel • Antisipasi masalah • Program Edukasi /Pelatihan Rawat inap Dirumah Edukasi, Pelatihan spesifik : Pasien-Kel Follow-up • Ke RS • Telpon Proses Pulang : o 24-48 jam pra-pulang o Penyiapan Yan dilingkungan o Kriteria pulang + o Resume pasien pulang o Transport o dsb Discharge Planning • Cegah Komplikasi Pasca Discharge • Cegah Readmisi Yan Kes Primer dilingkungan Yan Sosial Yan Penunjang, Rehab Standards for integrated discharge planning Standard 1: Communication and consultation Appropriate and effective mechanisms shall be in place for communication and consultation on matters relating to integrated discharge planning, with key stakeholders within and outside the organisation. Standard 2: Organisational structure and accountability Responsibility for integrated discharge planning shall be clearly defined and there shall be clear lines of accountability throughout the organization. Standard 3: Management and key personnel Appropriately qualified key personnel shall be in place to ensure that the integrated discharge planning service is provided safely, efficiently and cost-effectively. Standard 4: Education and training Education and Training in relevant aspects of integrated discharge planning shall be provided to all new and existing staff members (both permanent and temporary). (Code of Practice for Integrated Discharge Planning, Health Service Executive, 2008) Standard 5: Operational policies and procedures Written policies, procedures and guidelines for the integrated discharge planning process shall be based on the Health Service Executive Recommended Practices for Integrated Discharge Planning (Part 3), shall be available, implemented and shall reflect relevant legislation and published professional guidance. Standard 6: Integrated discharge planning process Integrated discharge planning shall include the patient and as appropriate, the family/carer in the development and implementation of the patient’s discharge plan and shall ensure that steps are taken to address necessary linkages with other healthcare providers in order to ensure a seamless transition from one stage of care to the next. Standard 7: Audit and monitoring Audits shall be carried out to ensure that the procedures for integrated discharge planning con- form to the required Standards and that the processes undertaken conform to the procedures. The audit results shall be used to identify opportunities for improvement (Code of Practice for Integrated Discharge Planning, Health Service Executive, 2008) PASIEN Pasien Quality & Safety Profesional Pemberi Asuhan Sistem Pelayanan Klinis Asuhan Pasien / Patient Care Manajemen Sistem Manajemen KODEKI Pasal 18 Setiap Dr memperlakukan teman sejawatnya sebagaimana ia sendiri ingin diperlakukan Perawat Fisio terapis Dokter Apoteker “BPIS” Pasien Radio grafer Analis Ahli Gizi Lainnya “Enthusiatic Patient” “Kepuasan Pasien” Pasien KARS Dr.Nico Lumenta Barrier to Patient Centered Care : Pasien • Sikap yang pasif • Kurang percaya diri bertanya • Tidak cukup pengetahuan utk analisis informasi • Status social-ekonomi • Cara pandang dan budaya yang keliru Dokter/Staf • Kurangnya pengetahuan, pelatihan ttg PCC • Kurang waktu, impractical (cara pikir yang berbelit) • Kurang motivasi • Kurang dihargai • Tidak terlatih menangkap ekspresi pasien ttg nilai, ide, perasaan • Sulit diimplementasi, tidak jelas akan adanya perbaikan outcome Rumah Sakit • RS yang enggan melakukan perubahan • Kurangnya sumber daya • • Dunn,N : Practical Issues Around Putting The Patient in Centre of Care, J R Soc Med. Jul 2003 Bensberg, M :Patient Centred Care Literatur Review, Dandenong District Division of General Practice, October 2007 Promoting Patient-centered Care Beberapa elemen pokok untuk keberhasilan RS menerapkan / melaksanakan asuhan berfokus pasien / PCC adalah : 1. Komitmen kuat senior leadership 2. Komunikasi yang jelas tentang visi strategis, 3. Keikutsertaan aktif dengan pasien dan keluarga di seluruh RS, 4. Fokus terhadap kepuasan staf, 5. Penilaian dan umpan balik secara aktif dalam pelaporan pengalaman pasien, 6. Sumber yg adekuat untuk redesain pemberian asuhan, 7. Capacity building staf, 8. Akuntabilitas dan insentif 9. Budaya yang kuat mendukung perubahan dan pembelajaran. (Luxford,K., Safran,DG., Delbanco,T . Promoting patient-centered care: a qualitative study of facilitators and barriers in healthcare organizations with a reputation for improving the patient experience. Journal for Quality in Health Care, vol 23, 2011) PPA sebagai Tim Interdisiplin (Febr 2015 17 pages) • Patient Centred Care merupakan standar pelayanan pasien dalam • SNARS PPA termasuk Perawat tidak hanya melayani pasien tetapi harus berpartner dan mengenal pasien tsb sbg individu yg utuh / person : Knowing the patient as an individual. • • • • • Seorang individu umumnya ingin independen, memiliki hal-hal lain spt kebiasaan, preferensi/pilihan, situasi keluarga, sosio-spiritual-kultural, keadaan wellness, yg harus dimasukkan dlm pemberian asuhan keperawatan. Pasien sebagai person adalah pusat dalam proses asuhan pasien PCC Konsep inti PCC : A. Sisi Pasien : Martabat & Respek, Informasi, Partisipasi, Kolaborasi B. Sisi PPA : Berpartner dgn Pasien, PPA adalah Tim Interdisiplin, DPJP adalah Clinical Leader, Asuhan Pasien Terintegrasi Profesional Pemberi Asuhan (PPA) Tim Interdisiplin, Kolaborasi Interprofesional (Interproffesional Collaboration), dibutuhkan Interproffesional Competency. Tugas mandiri, delegatif dan kolaboratif Pasien & keluarga adalah Mitra PPA bagian dari tim : mereka ikut memilih alternatif ikut merasa memiliki keputusan ikut bertanggungjawab Terima kasih dr. Nico A. Lumenta, K.Nefro, MM, MHKes Komisi Akreditasi Rumah Sakit