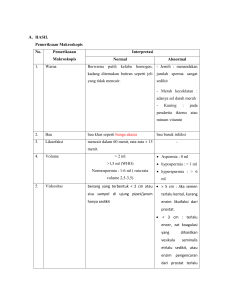
LOGO ANALISA SPERMA Tujuan : u/ meneliti unsur2 sperma (cairan dan semen) Sperma (ejakulat / air mani ) adl cairan yang dikeluarkan seorang pria pd proses ejakulasi Sperma terdiri dari : spermatozoa dan cairan sperma Cairan sperma : hasil sekresi kelenjar2 pada traktus urogenitalia laki2 , t.d : 1. Vesicula seminalis 2. Prostat 3. Epididimis 4. Glandula bulbouretralis dan litree Persiapan dan syarat pengambilan sample 1. Masa abstinentia seksualitas Masa istirahat tidak melakukan kegiatan seks selama 3 – 5 hari 2. Cara pengeluaran sperma a) Masturbasi / onani Metode paling dianjurkan , karena terhindar dari kemungkinan tumpah dan tercemar dgn zat – zat lain b) Coitus interuptus / senggama terputus Melakukan persetubuhan terputus sehingga sperma tidak masuk ke dalam vagina Kekurangan : - Keterlambatan pengiriman - Terkontaminasi dengan sekret vagina / jumlahnnya berkurang c) Coitus condomatous Tidak dianjurkan , karena biasanya kondom mengndung spermacide d) Massage prostat Memijat kelenjar prostat melalui rectum Namun dpt menimbulkan kekeliruan krn sebagian besar yg keluar adl cairan prostat 3. Penampungan dan membawanya ke laboratorium Jika memungkinkan masturbasi di lakukan di lab & lngsung dikeluarkan ke tempat penampungan Tidak boleh ada yg tercecer Harus segera diperiksa dgn jangka waktu 15 – 120 menit (<2 jam) setelah dikeluarkan Tempat penampungan sampel : dari botol kaca / gelas ukur, mulut lebar, kering, diberi penutup, dgn volume gelas 50 – 60 ml Pemeriksaan spermatologi 1. Pemeriksaan makroskopis a. Koagulasi & liquifaction • Sperma normal : sewaktu baru di ejakulasikan menunjukkan adanya gumpalan2 / koagulum diantara cairan nya • Koagulum ini akan mengalami pencairan (liquifaction) sempurna dlm wktu 15 – 20 menit • Jka : Tdk ada koagulum → kelainan pd kelenjar vesica seminalis Liquifaction memanjang → gangg fungsi prostat dlm memproduksi seminin b. Volume Diukur setelah liquifaction sempurna N = 2 - 6 ml < 2ml = hipospermia > 6 ml = hiperspermia c. Warna N = putih keruh spt air kanji / putih keabu2an / putih kekuningan Abnormal : putih susu, kemerahan, jernih d. Bau N = khas spt bunga akasia (o/ krn spermin dr kel prostat) e. pH N = 7,2 – 7,8 (diukur dgn kertas pH stlh liquifaction smprna) f. Viskositas dgn batang pengaduk : trbentuk benang yg panjangnya 3 – 5 cm, makin panjang, makin tinggi viskositasnya Pipet ELLIASON waktu yg dibutuhkan u/ tjdnya tetesan semen dari ujung pipet . N = 1 – 2 dtk 2. Pemeriksaan Mikroskopis a. kepadatan sperma per lapang pandang Setetes sperma pd obyek glass (diameter 2 – 3 cm) kmdn ditutup dgn deck glas. Periksa dgn perbesaran 40 x Diperiksa ¼ lapang pandang Hasil x 4 x 106 b. Motilitas / Pergerakan sperma – – – – – Tidak boleh lewat dari 60 menit setelah ejakulasi Dilihat pergerakan sperma per lapang pandang Sperma yg bergerak baik → gerakan maju, lurus, Sperma yg bergerak kurang baik → gerakan zig zag, hanya ada gerakan ekor, gerakan berputar di tempat Sperma yang tidak bergerak Penilaian dlm % pergerakan spermatozoa sebaiknya diperiksa setelah 20 menit karena dalam waktu 20 menit sperma tidak kental sehingga spermatozoa mudah bergerak akan tetapi jangan lebih dari 60 menit setelah ejakulasi sebab dengan bertambahnya waktu maka : spermatozoa akan memburuk pergerakannya. pH dan bau mungkin akan berubah . spermatozoa yang bergerak baik adalah gerak kedepan dan arahnya lurus, gerak yang kurang baik adalah gerak zig-zag, berputar-putar dan lain-lain Jangan sekali-kali menyebut spermatozoa itu mati yang betul adalah spermatozoa tidak bergerak Pemeriksaan sebaiknya dilakukan pada suhu kamar (20⁰C 25⁰C). Perhitungan : Dihitung dulu spermatozoa yang tidak bergerak kemudian dihitung yang bergerak kurang baik, lalu yang bargerak baik misal : yang tidak bergerak = 25% yang bergerak kurang baik = 50% yang bergerak baik = 100% - 25% - 50% = 25% Prosentase pergerakan cukup ditulis dengan angka bulat (umumnya kelipatan 5 misalnya : 10%,15%, 20%) Kalau sperma yang tidak bergerak > 50% maka perlu dilakukan pemeriksaan lebih lanjut guna mengetahui viabilitas sperma (banyaknya sperma yang hidup) sebab sprermatozoa yang tidak bergerakpun kemungkinan masih hidup. Sebab menurunnya motilitas spermatozoa Dilakukan pemeriksaan yang terlalu lama sejak sperma dikeluarkan. Cara penyimpanan sampel yang kurang baik. Teteskan 1 tetes sperma Tutup dg gelas penutup 40x Lapangan pandang diperiksa secara sistematik dan motililas sperma yang dijumpai dicatat 4 – 6 LP yang diperiksa (100 sperma secara berurutan) VIABILITAS SPERMA Diteteskan cairan semen diatas obyek glass ditambahkan eosin , diaduk sampai homogen Ditutup dengan kaca penutup, lalu diamati dibawah mikroskop, pembesaran 40 kali Diamati jumlah sperma yang hidup dan mati Dihitung dalam persen c. Perhitungan jumlah sperma Menggunakan hemocitometer Hisap sperma s.d angka 0,5 kemudian hisap pengencer sperma / aquades s.d angka 11 . Kocok Buang 3 – 4 tetes pertama. Kemdn teteskan di bilik hitung. Lihat pd mikroskop dgn perbesaran 40 x . Hitung pd 1 bilik besar (L = 1 mm3) Jmlh x 200.000 / cc N = 20 – 60 juta / ml d. Morfologi sperma Dibuat preparat apusan spt apusan darah Dikeringkan , kmdn di fixaxi dgn metanol slma 5 menit. Bilas. Di cat dgn Giemsa slma 20 – 30 menit. Bilas. Keringkan. Lihat di mikroskop dgn perbesaran 100 x Hitung prosentase yang normal dan tidak normal Normal ≥ 40% Abnormal Sperms Abnormal Sperms 1. Triple head sperm 2. Acrosome reacted sperm 3. Sperm with no acrosome 4. Sperm with a tapering head and swollen mid-piece In response to a growing need for the standardization of human semen, the WHO first published a Laboratory Manual For Examination of Human Semen in 1980. The second, third & fourth editions, of the manual followed in 1987,1992 & 1999 respectively. Over the past 30 years, the manual has been translated into a number of languages & recognized as providing global standards and used extensively by research and clinical laboratories throughout the world. Despite this success, it has become apparent that some recommendations from previous editions of the manual needed to be revised in light of new evidence. Prompted by these considerations, established the fifth edition in 2010. WHO Gradation of sperm motility (WHO)-2010 Grade 4 (A): Sperm with progressive motility. These are the strongest and swim fast in a straight line. Grade 3 (B): Sperm with non-linear forward motility. These also move forward but tend to travel in a curved or crooked motion. Grade 2 (C): These have non-progressive motility because they do not move forward despite they move their tails . Grade 1 (D): These are immotile and fail to move at all . Nomenclature for semen variable (WHO) Normal semen quality Normospermic No ejaculate Aspermia Low volume Hypospermia High volume Hyperspermia No spermatozoa Azoospermia Nomenclature for semen variable (WHO) Low spermatozoa conc. Oligozoospermia Low spermatozoal motility Asthenozoospermia Low normal morphology Teratozoospermia Excessively high sperm conc., Polyzoospermia WBCs in semen Pyospermia RBCs in semen Heamatospermia Non viable sperms (dead). Necrozospermia Kesimpulan Aspermia : tidak ada ejakulat Azoospermia : didalam ejakulat tidak ditemukan adanya spermatozoa Normospermia : jml ejakulat 2 – 6 ml Hipospermia : jml ejakulat < 2 ml Hiperspermia : jml ejakulat > 6 ml Normozoospermia : jml sperma N Oligozoospermia : Jml sperma < 20 jta / ml Polizoospermia : jml sperma > Asthenozoospermia : motilitas sperma < 50 % Teratozoospermia : morfologi abnormal sperma > 40 % Nekrozoospermia : bila tidak ada sperma yang hidup