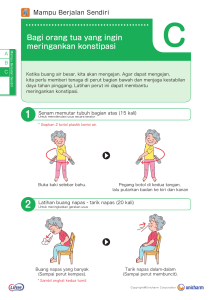
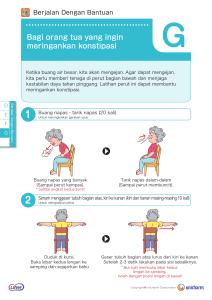
bagian 3 Patah tulang dan Cedera Bersama 22 Pengelolaan cedera utama 627 23 Prinsip patah tulang 687 24 Cedera bahu, lengan atas dan siku 733 25 Cedera lengan bawah dan pergelangan tangan 767 26 cedera tangan 787 27 Cedera tulang belakang 805 28 Cedera panggul 829 29 Cedera pinggul dan tulang paha 843 30 Cedera lutut dan kaki 875 31 Cedera pergelangan kaki dan kaki 907 halaman ini sengaja dibiarkan kosong 22 Pengelolaan cedera utama David Sutton, Max Jonas 100% PENGANTAR Etiologi trauma besar Lain 80% Bus atau pelatih Trauma merupakan penyebab tersering dari kematian pada orang 1-44 tahun di seluruh dunia berkembang. Proporsi terbesar dari kematian (1,2 juta per tahun) hasil dari kecelakaan di jalan. Organisasi Kesehatan Dunia (WHO) memprediksi bahwa pada tahun 2020 jalan lalu lintas fi cedera c penghuni mobil 60% akan peringkat ketiga dalam penyebab kematian prematur dan hilangnya kesehatan dari kecacatan (Peden et al., 2004). Dalam kecelakaan kendaraan UK menyebabkan kematian atau cedera serius biasanya mobil terkait (Gambar 22.1 dan 22.2). Pengendara sepeda motor 40% pedal sepeda 20% Persentase global Kematian akibat Cedera (1999) 5.0% 5.0% Pejalan kaki 0% 11,0% Semua 4.0% 22,2 Proporsi korban menurut jenis pengguna jalan ( UK 2007 data 14,0% Departemen Transportasi). Untuk setiap kematian dari trauma, tiga korban menderita cacat permanen. Serta menyebabkan tragedi pribadi, ini merupakan 23,0% menguras besar pada ekonomi kesehatan suatu bangsa; manajemen yang tepat waktu dan efektif dari cedera utama dapat mengurangi 17,0% baik morbiditas dan mortalitas. 0,3% 18,0% Perang Pembunuhan dan Modus kematian Yg akibat perbuatan sendiri Kekerasan Lain ranjau darat dari yang tingkat ekonomi suatu bangsa adalah penentu utama. 2004 Lalu Lintas jalan Cedera yang tidak Laporan WHO (Mock et al., 2004) mengutip angka kematian untuk orang dewasa terluka parah, yaitu mereka yang memiliki skor keparahan cedera ( ISS) disengaja Peracunan Kematian setelah trauma utama adalah tergantung pada sejumlah faktor, dari 9 atau lebih tinggi. ISS akan dijelaskan secara lebih rinci dalam Air terjun Api Sumber: SIAPA 22,1 persen Global kematian karena cedera (1999) ( Organisasi Kesehatan Dunia, Departemen Kekerasan dan Pencegahan Cedera). bagian berikutnya. Tingkat kematian secara keseluruhan, termasuk kematian pra-rumah sakit dan di rumah sakit, 35 persen di negara-negara berpenghasilan tinggi, tapi naik ke 55 persen di negara berpendapatan menengah dan 22 63 persen di negara berpenghasilan rendah. pasien luka lebih serius (ISS 15-24) mencapai rumah sakit menunjukkan peningkatan enam kali lipat mortalitas di berpenghasilan rendah ekonomi. Jalan lalu lintas fi c kematian dan cedera serius menunjukkan mengemudi) dan 23. Ada kontras antara mortalitas trauma besar di sebuah rumah sakit FRACTURES AND JOINT INJURIES negara berpenghasilan tinggi (6 persen) dan di daerah pedesaan negara berpenghasilan rendah (36 persen). Statistik ini menunjukkan Death rate puncak insiden pada orang muda antara usia 17 (usia belajar dampak yang ekonomi berpenghasilan tinggi dengan sistem medis darurat yang dikembangkan dapat memiliki pada hasil dari trauma besar. 0 Kematian sebagai akibat dari trauma klasik mengikuti pola trimodal, dengan tiga gelombang berikut cedera. Beberapa 50 persen dari korban terluka parah meninggal karena luka-luka non-survivable segera, atau dalam beberapa menit setelah 2 1 jam 3456 Minggu 3 0 1 2 22,4 Kematian trauma berikut Pola trimodal kematian berikut trauma berat. kecelakaan; 30 persen bertahan trauma awal, tetapi meninggal dalam waktu 1-3 jam; sisanya 20 persen meninggal akibat komplikasi pada tahap akhir selama 6 minggu setelah cedera. trimodality ini cedera otak sekunder yang disebabkan oleh hipoksia dan merupakan kematian trauma sipil; kematian tempur dalam fi perang t hiperkarbia terkait dengan obstruksi jalan napas dan disfungsi distribusi bimodal, dengan penggabungan dari puncak kedua dan pernapasan. ketiga karena sifat penetrasi dari cedera dan jadwal diperpanjang perawatan medis canggih (clasper dan Rew, 2003). Kedua puncak kematian selama pertama beberapa jam setelah cedera yang paling sering disebabkan oleh hipoksia dan syok hipovolemik. Sebagian yang signifikan dari kematian ini dapat dihindari dengan layanan medis darurat yang efektif (EMS); Puncak kematian awal biasanya karena sistem saraf pusat karenanya, periode ini telah disebut ' jam emas'. Sepertiga dari non-survivable atau gangguan kardiovaskular. Sifat parah cedera, semua kematian terjadi setelah cedera utama mungkin dicegah di sifat langsung dari kematian dan lokasi yang biasa di lingkungan rumah sakit dengan sumber daya yang tepat (Komisi Penyediaan pra-rumah sakit berarti bahwa sangat sedikit dari korban tersebut Layanan Bedah, 1988). Puncak ketiga dalam tingkat kematian dapat disimpan. Namun, sebagian kecil mati sebagai akibat dari kumulatif dalam 6 minggu setelah cedera sebagian besar karena obstruksi jalan napas awal dan perdarahan eksternal, dan kematian kegagalan multisistem dan sepsis. Komplikasi ini trauma ini dapat dicegah dengan segera fi langkah pertama-bantuan. memerlukan tingkat tinggi perawatan intensif, tapi dapat dikurangi Sebagian yang signifikan dari korban cedera kepala yang dengan pengobatan dini dan efektif selama fase sebelumnya meninggal di tempat kejadian mengalah untuk tidak cedera otak manajemen korban. primer tetapi untuk 1200 penumpang pengemudi mobil Mobil Sepeda 1000 motor pengendara / penumpang Pedal sepeda Pedestrian 800 600 400 200 0 0 628 5 10 15 20 25 30 35 40 45 50 55 60 65 70 75 80 85 90 22,3 Kematian dan cedera serius menurut jenis pengguna jalan dan usia ( UK 2007 data Departemen Transportasi). 22 Urutan manajemen Dalam sistem kesehatan maju, EMS yang efektif yang tersedia untuk memulai manajemen di tempat kejadian cedera dan mentransfer korban dengan cepat ke rumah sakit. Segera fi manuver pertama-bantuan seperti membuka jalan napas dan mengendalikan perdarahan eksternal dengan tekanan langsung adalah intervensi yang menyelamatkan jiwa yang pengobatan yang lebih kompleks membutuhkan peralatan khusus dan pelatihan ahli tidak selalu tersedia di tempat kejadian, dan kecepatan transfer ke pusat medis adalah wajib. Namun, tim medis dapat memberikan manajemen canggih untuk korban terjebak. pengobatan tersebut adalah sulit untuk memberikan kendaraan dan pesawat, dan keseimbangan harus ditarik antara menunda untuk memberikan 22,5 Asam luka bakar Pasien dengan asam membakar telinga dan dada dari baterai asam tumpah selama kecelakaan mobil. perawatan di tempat kejadian dan mentransfer suatu korban yang tidak stabil. Dalam sistem kesehatan canggih, korban dibawa ke rumah sakit Sistem yang paling terintegrasi mungkin adalah Jasa Perancis de terdekat menawarkan manajemen Departemen Darurat komprehensif. l'Aide Medis Urgente (SAMU): semua keadaan darurat yang Pengobatan berpusat pada evaluasi, hal menyadarkan dan stabilisasi. diprioritaskan oleh tim ruang kontrol, yang meliputi dokter, dan respons yang tepat dipasang. Untuk kasus-kasus besar, intervensi The management of major injuries membutuhkan peralatan minimal dan pelatihan. disediakan oleh Mobile Services d'Urgence et de Reanimation Fase ini menyatu ke dalam perawatan definitif fi de di ruang (SMUR) tim - berbasis rumah sakit tim medis dengan peralatan operasi, dengan kontrol jalan napas, ventilasi dan manajemen canggih dan akses ke berbagai transportasi termasuk helikopter. tim bedah perdarahan. cedera muskuloskeletal pada awalnya stabil, SMUR dapat memberikan tingkat lanjutan perawatan di tempat diikuti oleh pengobatan definitif de. kejadian dengan kecepatan transfer ke sebuah rumah sakit yang tepat, dan pengalaman Eropa (Frankema et al., 2004) adalah bahwa Level 2 atau 3 perawatan kritis mungkin diperlukan untuk layanan pra-rumah sakit dokter yang dipimpin mengarah ke meminimalkan komplikasi dan mencegah kematian-fase ketiga, dan peningkatan 2,8 kali lipat dalam kematian untuk terluka parah paten. rehabilitasi berkepanjangan mungkin diperlukan untuk mengatasi Namun, layanan ini sangat mahal dan menuntut sejumlah besar staf kebutuhan korban dengan cedera otak dan kerusakan muskuloskeletal medis mengalami (Earlam, 1997). kompleks. Keselamatan di tempat kejadian dan peralatan pelindung MANAJEMEN PRE-RUMAH SAKIT elemen penting meliputi: 1. Organisasi. diri dokter rumah sakit di spesialisasi akut mungkin diperlukan untuk membentuk bagian dari tim medis untuk menangani kasus trauma di tempat kejadian. Meskipun operasi pada terperangkap 2. Keselamatan di tempat kejadian. 3. tindakan segera dan triase. 4. Penilaian dan manajemen awal. 5. Pelepasan dan imobilisasi. 6. Transfer ke rumah sakit. 7. ambulans udara. Organisasi Penyediaan pra-rumah sakit EMS tergantung pada sumber daya ekonomi, dan bervariasi dari tidak ada ketentuan di negara-negara pedesaan, berpenghasilan rendah untuk layanan canggih terkait dengan perawatan rumah sakit di negara maju. EMS di sebagian besar negara didasarkan pada ambulans diawaki oleh teknisi medis atau paramedis. dukungan medis adalah variabel, mulai dari dokter relawan di Inggris oleh Asosiasi Inggris untuk Segera Perawatan (DASAR) ke tim berbasis rumah sakit di Amerika Utara. (Sebuah) (B) 22,6 alat pelindung diri Medis (PPE) (a) PPE yang tidak memadai. ( b) PPE yang benar. 629 22 korban adalah peristiwa langka, ahli bedah dapat dikirim keluar untuk insiden serius prioritas 1 Segera atau besar, dan beberapa pengetahuan tentang perawatan pra-rumah sakit adalah prioritas 2 Penting penting. prioritas 3 Terlambat prioritas 4 Mati Adegan insiden traumatis adalah selalu berbahaya, dan prioritas utama untuk dokter di tempat kejadian adalah keselamatan pribadi; jika hal ini diabaikan, dokter dapat menjadi korban bukan penyelamat. Beberapa bahaya yang jelas, seperti puing-puing yang tidak stabil, puing-puing logam bergerigi dan kebakaran. Namun, FRACTURES AND JOINT INJURIES ada bahaya tersembunyi yang bisa melukai waspada. airbag undeployed dapat dipicu, dan berbagai bahan kimia beracun dapat dilepaskan, seperti asam baterai. Semua anggota tim medis pra-rumah sakit karenanya harus dilengkapi dengan alat pelindung (PPE) dan pakaian yang sesuai dengan insiden itu, dan ini harus dikerahkan sebelum adegan yang dimasukkan (Calland, 2000). Keselamatan adegan langsung biasanya akan menjadi tanggung Dalam hal jumlah besar korban, kategori hamil dapat digunakan. korban fi identifikasi ini es yang cedera menunjukkan bahwa kelangsungan hidup tidak mungkin, memungkinkan sumber daya medis yang akan dikerahkan untuk orang-orang lebih mungkin untuk bertahan hidup. Dalam hal peningkatan sumber daya, korban hamil adalah re-dikategorikan sebagai Prioritas 1. Kategori korban tidak selalu mendikte urutan evakuasi atau pengobatan; misalnya, 'berjalan yang terluka dan tidak terluka ( Prioritas 3) dapat dievakuasi pertama ( 'triase terbalik'). jawab layanan kebakaran, polisi mengendalikan insiden tersebut secara keseluruhan. Bangsa berbeda EMS akan memiliki sendiri peraturan spesifik mereka meliputi fi kasi spesifik APD bagi dokter yang bekerja di lingkungan pra-rumah sakit. Sebagai aturan, APD Penilaian dan manajemen awal harus melindungi kepala, mata, tangan, kaki, tungkai dan tubuh ke Setelah keselamatan, perintah, komunikasi dan prioritas telah tingkat yang tepat terhadap fisik, kimia, termal dan risiko akustik. ditetapkan, pasien dapat diberikan perhatian individu. Ini panggilan kimia penuh, perlindungan biologi, radiologi dan nuklir merupakan untuk pendekatan yang terorganisasi yang melibatkan wareness, persyaratan spesialis jarang berlaku untuk dokter di luar pengaturan pengakuan dan pengelolaan militer. (LENGAN). KESADARAN Kesadaran lingkungan, pola kerusakan kendaraan dan sifat kejadian dapat membantu dokter menghadiri memprediksi cedera kemungkinan dan memfasilitasi pengakuan awal mereka. Misalnya, tindakan segera dan triase ejeksi dari kendaraan atau kematian penghuni meningkatkan kemungkinan cedera serius. pola impaksi tertentu dan intrusi dari Tindakan awal dokter tiba di tempat kejadian adalah untuk rongsokan ke dalam kompartemen penumpang dapat menyarankan membangun keselamatan - keamanan pribadi, keselamatan cedera yang spesifik; fraktur bulls-eye dari kaca depan dari dalam adegan dan keselamatan korban. Hubungi harus dibuat dengan mobil menunjukkan impaksi kepala penumpang terhadap kaca perwira komandan medis, re fi dan layanan darurat polisi untuk depan dan kemungkinan kepala, rahang atas dan leher cedera. laporan situasi dan arah untuk korban berdasarkan prioritas. Jebakan dalam kebakaran dikaitkan dengan menghirup asap dan Komunikasi harus ditetapkan. Dalam hal beberapa korban, kemungkinan luka bakar inhalasi. prioritas ditetapkan oleh triase. Triage adalah sistem penyortiran medis yang berasal dari medan pertempuran fi Napoleon untuk mengidentifikasi korban dalam urutan PENGAKUAN prioritas untuk evakuasi dan pengobatan. Dalam manajemen trauma, Pengakuan cedera didasarkan pada pertanyaan cepat dan triase digunakan ketika jumlah korban lebih besar dari dapat dikelola sistematis dan pemeriksaan korban tersebut. Penilaian langsung secara bersamaan oleh tenaga medis yang tersedia. Ada dua tahap dibuat jalan napas, pernapasan dan sirkulasi - yang 'ABC' penilaian yang berlaku di lingkungan pra-rumah sakit: a triase saringan dan triase trauma. Penilaian instan dapat dibuat dengan mempertanyakan semacam ( Hodgetts dan Porter, 2002). pasien dan memunculkan respon verbal; kemampuan untuk berbicara berarti bahwa otak sedang perfusi dengan darah beroksigen dan karenanya pasien memiliki napas paten, bernapas The triase saringan adalah sistem cepat dan tidak rumit berdasarkan 630 dan memiliki sirkulasi yang cukup. cedera kepala yang pengamatan klinis sederhana dari kemampuan korban untuk berjalan, menyebabkan kehilangan kesadaran adalah penyebab paling umum bernapas dan menjaga denyut nadi. Hal ini dapat dilakukan oleh tenaga dari obstruksi jalan napas dan hipoksia konsekuen dan hiperkarbia; terlatih tetapi non-klinis. The triase semacam membutuhkan tingkat kurangnya respon terhadap perintah atau stimulus yang pelatihan klinis dan menggunakan pengukuran fisiologis untuk mencetak gol menyakitkan menunjukkan tingkat yang signifikan dari koma. Akses korban dan menempatkan mereka ke dalam kelompok prioritas. Kedua ke korban terperangkap mungkin sangat terbatas, tetapi penilaian sistem triase tempat korban menjadi empat, kategori prioritas warna-kode: biasanya dapat dibuat dari jalan napas dan bernapas, kehadiran denyut perifer dan perfusi perifer, kepala, dada, perut, panggul dan anggota badan. Penilaian awal ini memandu manajemen segera dan urgensi pelepasan dan transfer ke rumah sakit. Manajemen cedera diprioritaskan pada mengobati cedera yang paling segera mengancam jiwa terlebih dahulu, secara tradisional mengikuti urutan ABCDE. Pengecualian untuk ini adalah korban menderita eksternal, perdarahan perifer. pengalaman militer telah menunjukkan bahwa perdarahan dari luka ekstremitas adalah penyebab utama kematian tempur korban, sebuah fi kan proporsi ongkos fl telah menghilang segera sebelum serangan jantung. Tingkat kelangsungan hidup dari intubasi dalam situasi ini adalah, tidak mengherankan, sangat miskin, namun intubasi dengan urutan yang cepat induksi anestesi tetap menjadi standar emas securement saluran napas untuk korban trauma, karena menawarkan perlindungan yang handal dari kebocoran saluran napas dan aspirasi. upaya berkepanjangan di intubasi tidak boleh dilakukan tanpa oksigenasi yang efektif dan ventilasi; korban tidak mati dari tidak diintubasi, mereka mati dari hipoksia dan hiperkarbia. signifikan dari yang dihindari. Hal ini telah menyebabkan perkembangan dari urutan CABC, di mana C singkatan perdarahan bencana (Hodgetts et al., 2006). , Perdarahan eksternal mengancam jiwa dikendalikan, dan kemudian biasa ABC urutan diikuti. Sebagai korban dengan obstruksi jalan napas menyerah dalam beberapa menit, mengamankan jalan napas paten selalu menjadi prioritas. Setelah jalan nafas terbuka, korban harus oksigen dan ventilasi jika pernapasan tidak memadai. Selanjutnya kompromi peredaran darah ditujukan terutama oleh kontrol perdarahan eksternal; sebuah kanula intravena harus ditempatkan, tetapi fluida harus diberikan dengan hati-hati (lihat nanti). Pernafasan Setelah jalan napas dibuka dan aman, penilaian pernapasan korban ini dibuat. Jika pernapasan jelas memadai, 22 The management of major injuries PENGELOLAAN krikotiroidotomi sangat sulit di korban terjebak. Tanpa menggunakan obat-obatan dan relaksan otot anestesi, korban hanya bisa diintubasi ketika rahang nada dan pelindung ulang oksigen diberikan dari fl ow yang tinggi, waduk masker non-re-bernapas. Dengan tingkat alir dari 15 L / menit, sekitar 85 persen oksigen disampaikan; tidak ada tempat untuk konsentrasi yang lebih rendah oksigen dalam situasi ini. Jika ada keraguan bahwa pernapasan memadai, maka ventilasi harus didukung dengan bag-valve-mask (BVM) perakitan. Ini harus memiliki reservoir melekat dengan mengalir oksigen fl dari 15 L / menit. ventilasi BVM adalah fi Selama fase manajemen langsung ini, asumsi selalu dibuat bahwa kerusakan pada tulang belakang leher dan thoraco-lumbal mungkin terjadi. Stabilitas tulang belakang leher harus dilindungi setiap kali sampai leher dapat dibersihkan dari risiko cedera. Stabilisasi dicapai dengan dua metode: user imobilisasi, atau securement dengan blok kepala, tali kepala dan kerah leher rahim kaku. Tulang belakang thoraco-lumbal dilindungi oleh imobilisasi dengan tali di papan spinal panjang atau perangkat Pelepasan lainnya. keterampilan kultus dif bahkan dalam situasi yang ideal, tetapi kemungkinan keberhasilan dapat ditingkatkan dengan teknik dua orang; satu orang memegang masker di tempat atas wajah dengan kedua tangan dan menarik rahang menjadi topeng untuk membuka jalan napas, sementara kedua meremas kantong. Kecukupan oksigenasi harus dinilai oleh penilaian klinis dari warna bibir untuk mendeteksi sianosis, atau penggunaan oksimeter pulsa. Kecukupan ventilasi dapat dinilai dengan penilaian klinis ekspansi dada dan napas berbunyi, atau penggunaan bahan kimia atau endtidal elektronik karbon dioksida (ETCO 2) memantau, jika perangkat nafas atau trakea tabung supraglottic di tempat. Tidak adanya suara nafas menunjukkan pneumotoraks atau haemothorax, dan ketika Airway jalan napas dibuka awalnya dengan manuver yang 'tangan berhubungan dengan deviasi trakea dan hiper-resonansi, tension kosong' angkat dagu dan rahang dorong; kepala tidak harus pneumothorax. SEBUAH tension pneumothorax adalah diately cedera diperpanjang dan harus disimpan dalam posisi netral. Jika darah, air yang mengancam jiwa Imme, dan dirawat di fi contoh pertama oleh liur atau muntah yang hadir dalam jalan napas, suction harus dekompresi dengan besar-menanggung (14gauge) kanula intravena digunakan. Jika teknik 'tangan kosong' tidak memadai, jalan napas melalui ruang interkostal kedua di garis mid-klavikularis. Ini mengubah orofaringeal atau nasofaring (NP) jalan napas harus hati-hati tension pneumothorax menjadi pneumotoraks sederhana; pengobatan ditempatkan untuk mencegah aspek posterior lidah menghalangi definitif dari pneumotoraks sederhana dalam korban spontan faring. NP saluran udara sangat berguna dalam korban dengan pernapasan adalah untuk menyisipkan menguras dada widebore di menghalangi saluran udara yang telah mempertahankan cukup dari ruang intercostal 5, anterior ke garis mid-aksilaris, dengan saluran gag ulang mantan fl untuk menolak oropharyngeal saluran udara, pembuangan yang terhubung ke katup Heimlich-jenis. Namun, jika namun mereka harus digunakan dengan hati-hati di korban dengan orang tewas patah tulang tengkorak basal klinis jelas. Jika manuver ini tidak berhasil, ada berbagai perangkat supraglottic seperti laring mask airway (LMA), yang dapat dimasukkan dalam situasi fi kultus dif. adalah bernapas dan stabil dengan pneumotoraks sederhana, De fi securement definitif jalan nafas dengan intubasi atau kecepatan transfer ke rumah sakit adalah lebih baik. 631 22 pneumothoraces terbuka atau mengisap harus ditutupi dengan meningkatkan tekanan darah dan perdarahan dapat melanjutkan yang sebelumnya saus oklusif dijamin di tiga sisi - sisi keempat terbuka mencegah telah berhenti karena tekanan rendah. Tekanan darah turun lagi, dan administrasi berkembang ketegangan pneumothorax. cairan lebih fl menyebabkan peningkatan anemia. volume besar fluida intravena diberikan kepada korban dengan perdarahan telah terbukti meningkatkan mortalitas, FRACTURES AND JOINT INJURIES ventilasi tekanan positif kemungkinan akan mempercepat konversi dan bimbingan saat ini di Inggris (National Institute for Clinical Excellence, 2004) pneumotoraks sederhana menjadi tension pneumothorax. Jika adalah untuk titrasi fluida terhadap kehadiran pulsa radial di 250 bolus mL, dengan korban tersebut diintubasi dan berventilasi, dan pneumotoraks solusi kristaloid seperti Ringer laktat atau Hartmann senyawa natrium laktat menjadi dicurigai, thoracostomy sederhana dibuat di ruang intercostal 5, cairan yang disukai (besar, volume diresapi natrium klorida 0,9 persen dapat dikaitkan anterior ke garis mid-klavikularis. Hal ini memungkinkan tension dengan pengembangan asidosis hiperkloremik dan harus dihindari). Parah, shock pneumothorax untuk dekompresi; Namun, paru-paru masih bisa di fl tidak responsif cenderung hasil dari perdarahan tidak terkendali eksternal atau ke ated sebagai korban sedang berventilasi. Sebuah thoracostomy dada, perut, panggul dan beberapa tulang panjang (yang terkandung dalam aperçu dibuat dengan membuat 3 cm sayatan horisontal tepat di atas tulang 'ke lantai fl dan empat lagi'). Kehilangan cardiac output juga dapat disebabkan oleh rusuk 6, hanya anterior ke garis mid-aksila, membedah jaringan ketegangan pneumothorax atau tamponade jantung. tamponade jantung paling sering subkutan dengan besar, tang Spencer Wells lurus sampai rongga dikaitkan dengan trauma tembus dada dalam garis puting anterior atau skapula dada dimasukkan. Sebuah jari digunakan untuk membuka posterior. shock berat yang mengarah ke pulseless aktivitas listrik (PEA) atau thoracostomy dan memastikan tidak ada struktur vital dirasakan. serangan jantung asistolik merupakan indikasi untuk thoracostomies bilateral dan / atau membuka cangkang kerang dada dan sayatan dari perikardium. manuver ini akan mengobati penyebab reversibel dari trauma serangan jantung - hipoksia, hipovolemia, tension pneumothorax dan tamponade jantung, dan dapat mendahului intubasi, ventilasi dan kanulasi intravena di mengerikan, situasi pra-mortem ini. Sirkulasi perdarahan eksternal dikendalikan terutama oleh tekanan Kehilangan cardiac output juga dapat disebabkan oleh ketegangan pneumothorax langsung dengan saus, dan anggota tubuh elevasi jika memungkinkan. atau tamponade jantung. tamponade jantung paling sering dikaitkan dengan trauma Metode lain yang digunakan adalah kemasan, teknik mesin kerek, tekanan tembus dada dalam garis puting anterior atau skapula posterior. shock berat yang langsung dan penggunaan tourniquet luka; dressing hemostatik juga dapat mengarah ke pulseless aktivitas listrik (PEA) atau serangan jantung asistolik digunakan pada setiap tahap (Lee et al., 2007). merupakan indikasi untuk thoracostomies bilateral dan / atau membuka cangkang kerang dada dan sayatan dari perikardium. manuver ini akan mengobati penyebab Teknik mesin kerek melibatkan aplikasi dari berpakaian langsung di reversibel dari trauma serangan jantung - hipoksia, hipovolemia, tension atas luka, yang kemudian diadakan di tempat dengan perban yang pneumothorax dan tamponade jantung, dan dapat mendahului intubasi, ventilasi dan tepat, diikat di atas luka. Sebuah pena atau serupa objek ditempatkan kanulasi intravena di mengerikan, situasi pra-mortem ini. Kehilangan cardiac output di bawah simpul, diputar untuk memberikan tekanan langsung atas juga dapat disebabkan oleh ketegangan pneumothorax atau tamponade jantung. lokasi perdarahan, dan kemudian diamankan. tamponade jantung paling sering dikaitkan dengan trauma tembus dada dalam garis puting anterior atau skapula posterior. shock berat yang mengarah ke pulseless aktivitas listrik (PEA Torniket telah putus asa dalam kontemporer, sipil, perawatan pra-rumah sakit, karena risiko yang signifikan dari komplikasi serius. torniket tidak tepat diterapkan dapat meningkatkan perdarahan (dari efek tourniquet vena), mengakibatkan iskemia tungkai distal, dan Disabilitas korban yang cepat dinilai untuk neuro cacat logis menggunakan Skala Koma Glasgow (GCS) dan penilaian untuk ukuran pupil dan ketidaksetaraan. menyebabkan kerusakan tekanan langsung pada kulit, otot dan saraf. Namun, dengan cedera ekstremitas mengakibatkan perdarahan bencana, bijaksana penggunaan torniket bisa menyelamatkan nyawa. indikasi sipil meliputi (Hodgetts et al, 2006.): Pelepasan dan imobilisasi manajemen yang lebih kompleks sering tidak praktis dalam korban terperangkap, dan Pelepasan menjadi prioritas. Hal ini harus dilakukan berkenaan dengan perlindungan tulang • yang mengancam jiwa anggota tubuh perdarahan karena menembak, menusuk dan kecelakaan industri atau pertanian; • hemoragik, amputasi traumatik; • tungkai perdarahan tidak dapat dikontrol dengan tekanan langsung, atau di mana tekanan langsung tidak dapat diterapkan karena tidak dapat diaksesnya luka dari jebakan; • beberapa korban dengan kurangnya tenaga kerja untuk menerapkan tekanan langsung. Jika memungkinkan, kanula lebar bore harus diletakkan dalam imobilisasi kaku lainnya. tungkai retak harus splinted dalam posisi anatomi untuk melestarikan fungsi vaskular neuro. Analgesia mungkin diperlukan untuk melepaskan sebuah korban terluka, dan ini dapat dicapai dengan agen inhalasi atau intravena. Manuver awal dalam proses pelepasan adalah imobilisasi manual dari tulang belakang leher. Hal ini dapat dilakukan dari belakang korban (biasanya dalam korban saja duduk terperangkap dalam kendaraan dengan penyelamat di belakang kendaraan), atau dari depan dan samping jika akses pembuluh darah besar, atau akses intraosseus dicapai dengan terbatas. Sebuah kerah leher rahim kaku ukuran dan fi tted pada perangkat penempatan seperti EZ-IO ®, FAST1 ™ atau BIG tulang kesempatan pertama, Injection Gun. Administrasi fluida intravena harus bijaksana dalam lingkungan pra-rumah sakit; infus yang cepat dari volume besar fluida 632 belakang, biasanya menggunakan papan spinal atau perangkat dapat imobilisasi lebih lanjut dan Pelepasan mungkin mustahil sampai intravena, dan anestesi umum dalam dosis 2- 4 mg / kg. puing-puing telah dibersihkan cukup untuk memungkinkan Keuntungan dari ketamin adalah bahwa hal itu tidak menyebabkan perangkat Pelepasan akan diposisikan di bawah tewas. Mengelola depresi pernafasan, dan jalan napas korban ini lebih diduga reruntuhan adalah keterampilan spesialis yang merupakan provinsi dipertahankan. Dosis dan administrasi kali dari semua obat yang Kebakaran dan Penyelamatan awak; Namun, dokter pra-rumah diberikan harus dicatat. 22 sakit harus akrab dengan teknik yang digunakan untuk menyebabkan cedera tambahan untuk korban tersebut. manuver umum di jalan kendaraan reruntuhan adalah penghapusan kaca Transfer ke rumah sakit dan pintu, roll dashboard untuk mengangkat dashboard anggota Tertunda atau berkepanjangan transfer ke rumah sakit dikaitkan dengan badan terperangkap, dan penghapusan atap dengan memotong hasil yang buruk, dan setiap upaya harus dilakukan untuk meminimalkan melalui A, B dan C pilar. Kursi itu bisa dengan hati-hati fl attened, on-scene kali untuk korban terluka. Ada keseimbangan antara 'sendok dan papan spinal panjang meluncur di bawah korban dari belakang dan menjalankan' dan 'tinggal dan bermain' manajemen. jalan nafas harus kendaraan, meminimalkan pergerakan tulang belakang. Jika korban diamankan, dan cedera yang mengancam jiwa dada (misalnya tension yang memburuk dengan cepat, pneumothorax) dan bencana, perdarahan eksternal ditangani sebelum transfer dimulai. upaya berkepanjangan di manajemen yang kompleks di tempat kejadian yang merugikan, dan harus dibatasi untuk intervensi menyelamatkan jiwa di mana mungkin. patah tulang tungkai dan dislokasi harus dikurangi dan anggota tubuh itu kembali, jika mungkin, untuk posisi anatomi dengan traksi lembut dan meluruskan. Ini mungkin membutuhkan analgesia. Perhatikan bahwa beberapa cedera seperti dislokasi posterior hip mungkin mencegah keselarasan anatomi, dan anggota tubuh tidak boleh dipaksa. dahan kemudian harus displint dengan traksi, selokan atau vakum splints yang sesuai. Hal ini akan mengurangi rasa sakit dan perdarahan, dan meminimalkan kerusakan neurovaskular. Femoralis splints traksi seperti Thomas efektif untuk patah tulang femur mid-poros, memberikan cincin panggul utuh. traksi mengurangi fraktur, dan kompresi fusiform dari hematoma fraktur mengurangi perdarahan lebih lanjut. Sebuah unilateral, ditutup, fraktur femur dapat menyebabkan 1. The management of major injuries menyarankan bagaimana Pelepasan dapat dikelola tanpa Metode yang tepat transportasi harus dipilih, dengan helikopter menawarkan beberapa keuntungan untuk transfer jarak jauh atau penyelamatan dari medan terpencil dan kasar. pengawalan polisi dapat digunakan untuk membantu kemajuan ambulans, dan keseimbangan dicari antara kecepatan transfer dan gerakan kekerasan korban dan petugas. Rumah sakit tujuan yang tepat harus dipilih untuk cedera kemungkinan korban, dan ini mungkin berarti melewati sebuah unit kecil yang tidak memiliki fasilitas yang sesuai. Jika memungkinkan, tim medis menerima harus langsung diberitahukan mengenai perkiraan waktu kedatangan (ETA) dan cedera fi ed identifikasi, memungkinkan tim trauma yang tepat untuk berdiri. Buka-buku patah tulang panggul menyebabkan perdarahan Selama transfer, tanda-tanda vital korban ini harus dipantau retroperitoneal tak terkendali. kehilangan darah dapat diminimalkan dengan secara klinis dan dengan peralatan yang tersedia. korban sadar menstabilkan dan mengurangi fraktur menggunakan spesialis, perangkat harus terus-menerus dinilai dengan berbicara kepada mereka, dan kompresi panggul atau lembar rolled sekitar panggul dan memutar di atas. penurunan tingkat sadar terdeteksi dini. EKG dan denyut nadi harus terus dimonitor, tekanan darah diukur dengan tekanan non-invasif Analgesia mungkin diperlukan untuk melepaskan sebuah korban terluka. Ini dapat diberikan jika terhirup dengan Entonox, darah (NIBP) memantau, dan saturasi oksigen diukur jika perfusi 50:50 campuran nitrous oxide dan oksigen, yang disampaikan melalui regulator valve napas digerakkan dan masker atau corong. analgesik parenteral hanya harus diberikan secara kecukupan ventilasi di korban diintubasi dan berventilasi. jalan intravena, dan dititrasi hati-hati terhadap efek. rute lain administrasi yang sangat tidak terduga, terutama di korban terkejut. agonis opioid murni seperti morfin, diamorfin dan fentanil yang paling efektif, namun perlu dicatat bahwa ada variasi yang luas dalam respon antara individu, dan perawatan atas 95 persen jika mungkin, dan korban berventilasi memiliki ETCO harus diambil untuk tidak menyebabkan depresi pernafasan oleh medis harus memutuskan apakah akan mencoba resusitasi overdosis. agonis opioid parsial seperti nalbuphine digunakan, tetapi memiliki tingkat antagonisme narkotika yang dapat membuat administrasi lebih lanjut dari opioid tak terduga. sementara di pindahkan, berhenti dan menyadarkan atau membuat perifer memungkinkan. ETCO 2 monitor berguna untuk mengukur napas korban ini harus dijaga setiap saat, dan oksigenasi dan ventilasi dipertahankan. saturasi oksigen harus dipertahankan di mereka 2 dipertahankan pada tingkat yang normal rendah (4,0-4,5 kPa). Perdarahan dikendalikan dengan tekanan langsung, dan larutan Hartmann dititrasi secara intravena untuk mempertahankan radial pulsa teraba. Jika pasien memburuk sedang dalam perjalanan, petugas kabur rumah sakit terdekat. Keputusan ini akan 633 22 tergantung pada sifat dari intervensi yang diperlukan dan ETA di rumah sakit. catatan kontemporer hampir mustahil untuk mempertahankan Ruang kabin sempit dan akses pasien miskin di helikopter tersebut sangat membatasi intervensi pasien mungkin selama fl ight. Pesawat berisik dan getaran yang cukup besar, sehingga selama transfer, tapi peralatan elektronik biasanya dapat pemantauan kondisi pasien adalah sulit. Faktor-faktor ini men-download kertas atau catatan elektronik. Jika tidak, catatan membuat penting bahwa pasien stabil dan bergerak sebelum harus dibuat sesegera mungkin setelah tiba di rumah sakit. Pada mentransfer; jalan nafas harus diamankan dan dilindungi, saat kedatangan, petugas medis harus tetap menjadi bagian dari tim ventilasi dipertahankan, perdarahan dikontrol dan akses resusitasi sampai penyerahan efektif dapat dibuat. intravena untuk administrasi fluida diawetkan. Pemantauan harus FRACTURES AND JOINT INJURIES dapat diandalkan, dan EKG, tekanan darah, saturasi oksigen dan karbon dioksida end-tidal diamati. Helikopter dan ambulans udara Sebuah layanan medis helikopter darurat (keliman) sangat ideal, tetapi Keselamatan adalah yang terpenting bagi dokter bekerja dengan mahal untuk menjalankan. Keliman (London) Data menunjukkan bahwa helikopter, dan semua personil harus dilatih dan akrab dengan pedoman utama hidup hemat bene fi t adalah pengiriman cepat keterampilan keselamatan. Helikopter tidak boleh keluar sampai diarahkan oleh awak. resusitasi maju ke TKP. Keterampilan hidup hemat yang paling penting Jika diminta untuk turun sementara baling-baling yang berputar, personel adalah manajemen jalan napas maju, dan ini membutuhkan seorang harus menjaga kepala mereka turun dan menyadari bahwa disk rotor dokter anaesthetically terlatih yang dapat melakukan induksi urutan terkulai karena memperlambat dan mungkin datang di bawah kepala tinggi, anestesi yang cepat dan mengelola intubasi trakea dalam keadaan fi terutama menanjak jika mendarat di sebuah lereng. kultus dif. Data internasional menunjukkan bahwa, sebagai akibat dari intervensi ini, ada pengurangan dari 15 persen kematian dari cedera kepala, dan pengurangan antara 5 dan 7 hari dalam tetap perawatan intensif. MANAJEMEN RUMAH SAKIT Namun, ketersediaan dokter yang terlatih adalah variabel; banyak keliman yang diawaki oleh paramedis saja, dan ini mengurangi Setelah mencapai rumah sakit, berikut ini adalah penting dalam manajemen efektivitas layanan untuk mendukung kehidupan yang kurang maju rumah sakit: dan pengiriman yang cepat dan evakuasi korban ke fasilitas yang tepat. Sebuah standar umum untuk waktu respon di Inggris dan Eropa adalah 12 menit dari panggilan-out kedatangan. Kemampuan untuk mengangkut korban cepat jarak besar juga berarti bahwa lebih kecil, kurang lengkap dan rumah sakit baik-staf dapat dilewati mendukung, pusat-pusat spesialis besar. 1. Organisasi. 2. tim Trauma. 3. Penilaian dan manajemen. The ATLS konsep. 4. manajemen awal. 5. manajemen sistemik. Organisasi Berbagai macam helikopter yang digunakan secara internasional untuk pekerjaan keliman, mulai dari pesawat besar seperti Sikorsky S61-N untuk kerajinan kecil seperti Bolkow 105-DBS. Sebuah fitur umum untuk semua HEMSs adalah bahwa helikopter adalah bermesin ganda untuk keamanan dan fleksibilitas dari jalur ight fl. Sebagai biaya meningkat secara dramatis Tujuan dari setiap terpadu EMS adalah untuk “mendapatkan pasien yang tepat untuk rumah sakit yang tepat dalam jumlah yang tepat waktu” (Trunkey). jasa regional didirikan di Amerika Serikat pada tahun 1973, dengan tiga tingkat rumah sakit yang ditunjuk sebagai mampu mengelola trauma ke tingkat yang berbeda: dengan peningkatan ukuran helikopter, pesawat keliman yang kompromi. Dengan pengecualian kerajinan militer dan Coastguard, ukuran biasanya Tingkat III pusat: mampu mengobati paling trauma korban, dan menstabilkan pasien sakit kritis sebelum mentransfer. dibatasi. 22,7 keliman helikopter interior (a) Interior dari Bolkow 105-DBS menunjukkan medis petugas kursi (menghadap) dan akses pasien dibatasi (tandu di sebelah kanan). ( b) Belakang pintu clam-shell untuk loading pasien. 634 (Sebuah) (B) Tingkat pusat II: mampu mengelola hampir semua pasien sakit kritis, tetapi tidak menawarkan semua subspesialisasi. pusat Tingkat I: mampu mengelola semua pasien trauma dengan semua kebutuhan spesialis yang disediakan di situs. Namun, pengembangan dan integrasi sistem ini tambal sulam, tiba di rumah sakit. Anggota tim biasanya mencakup personil berikut: • Tanggapan pertama-tier: Darurat departemen dokter departemen darurat Dokter anestesi perawat Radiographer mungkin efektif dalam masyarakat dengan tingkat tinggi trauma tembus, sesuai untuk semua lingkungan. Di Inggris, sebuah pusat trauma eksperimental dan sistem trauma daerah didirikan di Northwest Midlands di 1991-1992, dan diperiksa selama pertama 4 tahun. Penilaian ini menemukan sedikit bukti dari sistem trauma terpadu telah dikembangkan, dan tidak ada bukti terpercaya yang • Pertama atau kedua-tier respon: Bedah dari spesialis perawatan intensif khusus sesuai Spesifik spesialis c, misalnya anak, kebidanan, telinga, hidung dan tenggorokan (THT), rahang atas dll Perkembangan pengobatan darurat, dan meningkatnya tingkat kelangsungan hidup dari trauma utama di wilayah ini telah ketersediaan obat dokter darurat yang berpengalaman dan senior meningkat (Nicholl dan Turner, 1997). Namun, setelah 5 tahun, ketersediaan pencitraan trauma canggih pada 'sepanjang jam' signi perbaikan fi kan dalam kelangsungan hidup yang dicatat dasar, telah memungkinkan dua-tier panggilan-out untuk tim (Oakley et al., 1998). Hal ini menunjukkan bahwa sistem trauma trauma. penilaian awal dan resusitasi jarang membutuhkan daerah mengambil beberapa waktu untuk mengembangkan untuk keterampilan spesialis bedah segera; setelah penilaian awal dan efektivitas maksimum, tapi lakukan menunjukkan penurunan angka pencitraan telah selesai, dokter bedah spesialis yang tepat dapat kematian. Temuan ini didukung oleh meta-analisis dari pusat dipanggil atau berdiri di teater operasi untuk manajemen bedah trauma AS dan Kanada. definitif de fi cedera yang spesifik. The management of major injuries dan biaya sistem seperti mencegah pengembangan penuh di banyak negara. Ada juga argumen apakah sistem tersebut, yang 22 tim trauma harus berfungsi dalam lingkungan yang sesuai, dan Sistem trauma regionalisasi sekarang beroperasi di banyak negara, kebanyakan rumah sakit akan memiliki ruang resusitasi dengan termasuk Amerika Serikat, Kanada, Australia, dan di seluruh Eropa. Di semua peralatan yang diperlukan segera tersedia. alat pelindung diri Inggris, penyelidikan yang didanai secara nasional pada tahun 2007 untuk memasukkan gaun, sarung tangan, dan pelindung mata harus menganjurkan regionalisasi perawatan trauma dan pembentukan pusat tersedia. Sebuah ruang resusitasi canggih akan memiliki anestesi Level 1 trauma (Findlay et al., 2007). Namun, dalam banyak atau pengiriman sistem, peralatan dan obat-obatan untuk manajemen perawatan kesehatan yang paling ekonomi, mayoritas rumah sakit yang jalan napas, intravena cairan dan sistem administrasi yang cepat tersedia tidak akan memiliki semua staf spesialis dan fasilitas memadai untuk manajemen shock, dan berbagai kemasan bedah untuk mengelola luka berat. Setiap rumah sakit karena itu harus memiliki spesifik intervensi seperti drainase dada penyisipan dll troli Pasien prosedur operasi standar (SOP) untuk menilai, mengelola dan jika harus kompatibel dengan mengambil dari x-ray, dan peralatan x-ray diindikasikan, mentransfer korban trauma, tergantung pada fasilitas yang dapat dibangun ke sebuah gantry atas kepala. USG pencitraan tersedia. peralatan harus tersedia untuk kanulasi vena sentral dan Difokuskan Penilaian Sonografi di Trauma (FAST ). Keduanya e nvironment Sebuah nd intravena tim trauma Korban yang selamat trauma awal mereka dan sampai di rumah sakit hidup perlu kajian cepat dan resusitasi yang tepat untuk menghindari kematian mereka selama 'jam emas'. Penting untuk fl UID harus dihangatkan untuk meminimalkan hipotermia. Konsep ATLS manajemen yang efektif dari korban luka parah adalah ketersediaan dari dokter yang terlatih dan berpengalaman dan cedera muskuloskeletal utama dapat dramatis dan mengganggu, tetapi profesional kesehatan, dan kebutuhan ini telah menyebabkan pengembangan konsep tim trauma. adanya perdarahan bencana. Kesalahan klasik ketika merawat trauma jarang bagi mereka untuk segera mengancam jiwa dengan tidak adalah untuk fokus pada fraktur senyawa yang menarik perhatian, dan kehilangan napas yang menghambat, yang jauh lebih mungkin menyebabkan kematian 'emas jam'. Oleh karena cedera yang paling Tim ini dipimpin oleh seorang dokter senior dengan keterampilan segera mengancam jiwa harus selalu diperlakukan pertama. Namun, trauma canggih, yang spesialisasinya dasar kurang penting daripada meskipun ciple prin ini telah dikenal selama beberapa generasi, dalam pelatihan dan pengalaman nya. Tim trauma sebaiknya diaktifkan oleh stres saat itu urutan logis tidak dapat diikuti kecuali dokter yang praktisi pra-rumah sakit sesuai dengan seperangkat kriteria standar, menangani dilatih dan dipraktekkan. Untuk memenuhi kebutuhan ini, dan karenanya harus menunggu korban karena mereka 635 22 sejumlah sistem pelatihan telah dikembangkan selama bertahun-tahun, yang terbaik dikenal adalah Program Dukungan Lanjutan Trauma Hidup untuk Dokter ( ATLS ®) ( Amerika n Bersama ll ege Komite Ahli Bedah pada Trauma, 2005), yang dikembangkan oleh American College of Surgeons Komite pada Trauma. 2004 edisi ke-7 telah direvisi dengan pembaruan dari subkomite ATLS internasional untuk kembali perkembangan trauma FRACTURES AND JOINT INJURIES mencerminkan seluruh dunia (Kortbeek et al., 2008). ATLS berasal dari tahun 1976, ketika James Styner, ahli bedah ortopedi, jatuh pesawat ringan di pedesaan Nebraska bersama istri dan empat anak di papan. Istrinya tewas seketika dan tiga dari empat anaknya menderita luka kritis. Setelah tiba di rumah sakit terdekat, Styner menemukan bahwa perawatan dikirimkan ke keluarganya tidak memadai dan tidak pantas, dan ini merangsang dia untuk memulai program pelatihan perawatan trauma yang menjadi ATLS. Tentu saja karena telah menjadi standar yang diakui secara internasional dan saat ini diajarkan di lebih dari 40 negara di seluruh dunia. The ATLS saja didasarkan pada teknik mengajar divalidasi, dan menggunakan sistem perkuliahan konten inti dan stasiun keterampilan praktis untuk penilaian awal dan manajemen Penilaian awal dan manajemen merupakan bagian dari urutan yang mengarah ke transfer dan fi perawatan definitif de dari korban a. Selama survei primer dan sekunder, sejumlah pemantauan dan investigasi tambahan berarti digunakan bersama pemeriksaan klinis seperti yang diberikan pada Gambar 22,8 dan Box yang menyertainya. THE ABC Prinsip yang mendasari ATLS adalah untuk mengidentifikasi cedera paling segera mengancam jiwa terlebih dahulu dan mulai resusitasi. Sebagai aturan umum, obstruksi jalan napas membunuh dalam hitungan menit, diikuti dengan kegagalan pernafasan, kegagalan sirkulasi dan memperluas lesi massa intrakranial. Ini urutan kemungkinan kerusakan telah menyebabkan perkembangan trauma 'ABC', urutan direncanakan manajemen didasarkan pada mengobati paling mematikan cedera pertama. Sepanjang urutan ini, asumsi dibuat (sampai terbukti sebaliknya) bahwa mungkin ada cedera tulang belakang leher yang belum diakui dan tidak stabil. Oleh karena itu, urutan adalah: mengembangkan keterampilan yang dipraktekkan dan akhirnya diuji dalam skenario trauma simulasi. Sistem diajarkan didasarkan pada pendekatan tiga tahap: perawatan definitif Cedera survei primer 1. survei primer dan resusitasi simultan - penilaian cepat dan pengobatan cedera yang mengancam jiwa. Transfer adjuncts 2. survei sekunder - rinci, head-to-toe evaluasi untuk hal menyadarkan mengidentifikasi semua cedera lainnya. Evaluasi ulang 3. De fi perawatan definitif - pengobatan spesialis cedera fi ed identifikasi. Evaluasi ulang survei sekunder Survei primer dan sekunder merupakan penilaian awal dan manajemen, yang mengarah ke fi perawatan definitif de dari korban berikut pengalihan jika diperlukan. adjuncts 22,8 Algoritma ATLS penilaian awal dan manajemen Tujuan dari ATLS adalah untuk melatih dokter yang tidak mengelola trauma besar secara teratur, tapi itu berlaku untuk setiap situasi trauma sebagai sistem yang mendasari yang ke manajemen basis dari korban terluka. Urutan ini diajarkan dengan asumsi satu dokter nonspesialis didukung oleh salah satu perawat, bekerja pada sebuah korban tunggal, tetapi berbagai komponen dapat dilakukan secara bersamaan jika sebuah tim yang tersedia. Pelatihan ini didaktik, tetapi penggunaan ketrampilan khusus (misalnya anestesi) tidak boleh dikecualikan. Meskipun kursus ini diperbarui secara 4-tahunan, ada jeda waktu yang tak terelakkan, dan cepat-berkembang bidang-bidang seperti pencitraan dapat memperkenalkan perubahan manajemen trauma lokal tidak ditemukan dalam kursus ATLS saat ini. Ada juga variasi nasional dan lokal dalam praktek yang perlu diperhitungkan, dan ini dibahas kemudian dalam bab ini; Tambahan berarti TO SURVEY PRIMER Tanda-tanda vital EKG Pulse oksimetri karbon dioksida end-tidal gas darah arteri output urin Kateter uretra (kecuali kontraindikasi) tabung naso-lambung (kecuali kontraindikasi) Dada x-ray Panggul x-ray 636 Kesadaran - cedera kepala adalah penyebab paling mungkin dari saluran A A irway dengan perlindungan tulang belakang leher. BB reathing. napas ketidaksadaran dan terhalang di korban trauma. 22 CC irculation dengan kontrol perdarahan. Pengakuan - jalan napas terhambat diakui oleh DD isability atau status neurologis. EE xposure dan E nvironment - menghapus pakaian, melihat, mendengar dan perasaan tanda-tanda diagnostik. tetap hangat. kosong', tambahan berarti saluran napas, intervensi jalan napas dikendalikan sebelum saluran napas, yang ditunjuk oleh urutan ABC; canggih atau teknik napas bedah. Namun, kematian akhirnya disebabkan oleh anoksia serebral, terlepas dari apakah anoksia adalah hasil dari obstruksi jalan napas, kegagalan pernapasan, syok atau usia tua. Oleh karena itu, tujuan resusitasi adalah untuk melestarikan perfusi otak dengan darah beroksigen. Karena setiap tahap dalam ABC selesai, korban ini kembali dievaluasi untuk kerusakan atau perbaikan; pada saat penyelesaian penilaian pernapasan, saluran udara tersebut kembali diperiksa dan saluran napas dan bernapas dinilai ulang sebelum pindah ke sirkulasi TRIAGE dll Triage, seperti yang dijelaskan di bagian pra-rumah sakit bab ini, adalah pemilahan medis untuk memprioritaskan beberapa korban untuk resusitasi, dan digunakan ketika jumlah korban melampaui sumber daya yang tersedia. Awal dua fase triase, biasanya pra-rumah A - Airway dan kontrol tulang belakang leher Tulang belakang leher distabilkan segera atas dasar bahwa cedera yang tidak stabil tidak dapat awalnya dikesampingkan. Ada dua teknik untuk ini: sakit, adalah saringan dan menyortir, kelompok korban ke dalam empat kelompok prioritas segera, mendesak, tertunda atau mati. Dalam ATLS ® sistem, beberapa korban yang diprioritaskan dengan menilai pesat setiap pasien ABC s. Mereka yang pertama paling segera cedera yang The management of major injuries Pengelolaan - jalan napas didirikan dengan manuver sederhana 'tangan Seperti dijelaskan sebelumnya, perdarahan bencana dapat • manual, in-line imobilisasi • cervical collar, mendukung kepala dan tegap. Secara bersamaan, jalan napas diperiksa untuk obstruksi oleh melihat, mendengar dan perasaan tanda-tanda seperti gangguan pernapasan, mengancam nyawa diperlakukan; ini adalah cedera dari: penggunaan otot bantu pernapasan, penurunan tingkat kesadaran dan SEBUAH irway: Aktual atau yang akan datang prioritas 1 B reathing: halangan Hipoksia atau ventilasi prioritas 2 kegagalan C irculation: perdarahan eksternal prioritas 3 atau syok kurangnya napas terdeteksi di tangan atau pipi. napas didukung awalnya dengan mengangkat dagu atau menyodorkan rahang ke depan dari bawah sudut mandibula. Sekresi dan darah secara hati-hati disedot, dan oropharyngeal atau NP saluran udara yang digunakan untuk menahan lidah ke depan. Jika ini manuver sederhana tidak berhasil, pilihan perangkat supraglottic jalan napas (misalnya laryngeal mask airway), intubasi trakea atau saluran napas bedah. Semua teknik ini dapat dilakukan tanpa memperpanjang leher. SURVEY PRIMER DAN RESUSITASI Selama survei primer, kondisi yang mengancam jiwa yang diidentifikasi dan resusitasi dimulai secara bersamaan, lagi mengikuti urutan ABCDE. Kesadaran Sistem Pengakuan Manajemen memungkinkan memperlakukan di g dokter untuk f ocus B - Breathing Sebuah saluran napas yang jelas tidak berarti korban cepat pada masalah kemungkinan; sebagai contoh: bernapas cukup memadai untuk memungkinkan oksigenasi jaringan perifer. Begitu jalan napas adalah 22,9 prioritas Triage (a) Prioritas 1 - Airway: wajah yang parah dan luka leher. ( b) Prioritas 2 - Breathing: luka dada yang parah; (C) Prioritas 3 - Sirkulasi: pendarahan parah dan shock. (Sebuah) (B) (C) 637 22 dijamin, dada harus terbuka dan diperiksa oleh mencari, mendengarkan dan perasaan. Memadai dan simetris pesiar, memar, luka terbuka dan takipnea yang mencari, dan dada auskultasi untuk suara napas yang abnormal atau tidak ada, yang FRACTURES AND JOINT INJURIES menunjukkan pneumotoraks atau haemothorax. trakea teraba di Tabel 22.1 Glasgow Coma Score Tanggapan Skor Membuka mata: Spontan 4 pada perintah 3 kedudukan supra-sternal untuk mendeteksi penyimpangan yang pada nyeri 2 disebabkan oleh pneumothorax ketegangan, dan dada percussed Nol 1 untuk hiper-resonansi dari pneumothorax ketegangan atau kusam respon motor terbaik: dari haemothorax a. Sebuah pneumotoraks ketegangan harus Mematuhi segera diobati jika tanda-tanda diagnostik napas absen terdengar, melokalisasi nyeri 5 exor fl yang normal 4 hiper-resonansi dan menyimpang trakea Ditemukan. manajemen awal adalah dekompresi dengan kanula 14-gauge ditempatkan di ruang intercostal kedua di linea, diikuti oleh penempatan menguras dada. Jika ada keraguan terhadap kecukupan pernapasan korban dan oksigenasi, ventilasi harus dimulai dengan perakitan waduk BVM menggunakan fl ow tinggi oksigen. Setiap korban trauma yang telah diperlukan intubasi harus berventilasi. C - Sirkulasi dengan kontrol perdarahan sirkulasi dinilai dengan mencari perdarahan eksternal dan terlihat tanda-tanda syok seperti pucat, berkepanjangan ulang kapiler fi ll dan tingkat kesadaran menurun. jantung auskultasi untuk mendeteksi fl ed muf terdengar dari tamponade jantung, dan perfusi miskin dinilai oleh perasaan untuk kulit lembab dan dingin. Pulsa perifer dan sentral teraba untuk mendeteksi tachycardia dan berkurang atau tidak ada tekanan nadi. perdarahan eksternal dikendalikan oleh tekanan, dan dua 6 Abnormal fl exor 3 ekstensor 2 Nol 1 respon verbal: berorientasi 5 Bingung 4 kata-kata 3 suara 2 Nol 1 E - Exposure dan lingkungan Pasien harus memiliki semua pakaian dihapus untuk memungkinkan pemeriksaan penuh dari luas permukaan tubuh seluruh berlangsung. Hal ini akan membutuhkan log bergulir untuk memeriksa aspek posterior, dan memungkinkan penghapusan setiap kaca atau puing-puing. korban harus tetap hangat untuk menjaga suhu tubuh sebagai dekat dengan 37 º C sebagai poss ible, dan semua fluida dan gas berventilasi hangat. Meskipun pendinginan pasien digunakan dalam beberapa situasi spesialis, ini tidak ditunjukkan dalam resusitasi awal. Seorang pasien hipotermia menjadi perifer ditutup dan asidosis, dan jika menggigil, telah sangat meningkat tuntutan oksigen. 14-gauge kanula diletakkan untuk administrasi di fluida dan darah. sampel darah dapat diambil dari kanula untuk tes diagnostik awal dan transfusi pencocokan silang. Seperti darah tersedia dengan cepat di rumah sakit, menghangatkan, kristaloid fluida intravena dapat diberikan dalam volume awal dari 2 L untuk mempertahankan curah jantung. D - Cacat Elemen kunci dari penilaian status neurologis pasien adalah Glasgow Coma Score (GCS) (Tabel 22.1). Ini membuka Tambahan berarti TO SURVEY PRIMER Sejumlah monitoring dan diagnostik tambahan berarti digunakan untuk melengkapi survei primer dan resusitasi, selain tanda-tanda vital monitoring dan tes hematologi: • Elektrokardiografi (EKG) pemantauan - digunakan untuk memantau detak jantung dan mendeteksi aritmia dan perubahan iskemik. catatan skor mata, respon motorik terbaik dan respon verbal, memberikan skor antara 15 untuk respon normal, dan 3 untuk ada • Pulse oksimetri - langkah arteri saturasi oksigen (SaO 2) dan memonitor tanggapan. Ulangi GCS scoring dapat melacak penurunan tingkat perfusi jaringan perifer (ini tidak dapat diandalkan di negara-negara sadar, dan menunjukkan kebutuhan untuk intubasi elektif dan rendah-output, hipotermia dan dengan artefak gerak). ventilasi. Hal ini jauh lebih tepat daripada nilai AVPU ( SEBUAH ware, V erbally responsif, • End-pasang pemantauan karbon dioksida (ETCO 2) - memberikan estimasi karbon dioksida arteri tekanan parsial pada pasien P ain responsif dan U nresponsive). Perangkap klasik keracunan harus dipertimbangkan, tetapi GCS menurunkan diasumsikan sekunder cedera otak sampai terbukti sebaliknya. Para murid diperiksa untuk setiap perbedaan ukuran yang menunjukkan 638 diintubasi dan berventilasi, yang memungkinkan optimalisasi ventilasi paru-paru. Hal ini juga con fi rms intubasi trakea dan peringatan praktisi penurunan curah jantung. • gas darah arteri (GDA) - memungkinkan kuantifikasi oksigen arteri peningkatan tekanan intra-otak, dan murid tidak responsif, ditetapkan sebesar dan karbon dioksida tekanan parsial dengan keseimbangan titik tengah, yang dapat mengindikasikan kerusakan otak serius. asam-basa. Ini juga akan memberikan hemoglobin, natrium dan kalium tingkat. • kateter uretra - memungkinkan pengukuran output urin per jam (kecuali kontraindikasi, misalnya dalam kasus uretra pecah). • tabung nasogastrik - decompress perut dan membantu mencegah aspirasi (kecuali kontraindikasi, misalnya karena patah tulang tengkorak basal). Perintah-perintah membimbing adalah melihat, mendengar dan merasa. Kepala diperiksa untuk memar, laserasi dan patah tulang secara klinis terdeteksi. Mata dan telinga diperiksa untuk kerusakan lokal, dan diperiksa secara internal dengan oftalmoskop / otoscope tanda-tanda perdarahan dll Perdarahan dari telinga dapat menunjukkan patah tulang tengkorak basal. GCS harus diulang. seperti pneumotoraks, yang akan memerlukan pengobatan dini. • Panggul x-ray - memungkinkan panggul patah untuk didiagnosis, yang akan mengingatkan dengan kemungkinan perdarahan retroperitoneal. Muka diperiksa untuk tanda-tanda patah tulang dengan risiko akibat obstruksi jalan napas - memar, laserasi, deformitas, maloklusi gigi dan krepitus. Cerebrospinal cairan yang keluar dari hidung ( CATATAN: lateral yang tulang belakang leher x-ray tidak mengecualikan fraktur atau leher yang tidak stabil dan tidak mengubah manajemen; meskipun penting, mereka dapat dibiarkan sampai survei sekunder.) (rhineorrhoea) merupakan indikasi dari patah tulang tengkorak basal. Semua aspek leher diperiksa untuk memar, laserasi, pembengkakan, nyeri, dan langkah di tulang belakang leher indikasi fraktur / dislokasi. Minorlooking memar selama leher anterior dapat SURVEY SEKUNDER Survei sekunder adalah rinci, head-to-toe evaluasi untuk mengidentifikasi semua cedera tidak diakui dalam survei primer. Ini 22 menjadi indikasi kerusakan yang mendasari untuk laring dan trakea struktur, yang berhubungan dengan obstruksi jalan napas. Sebuah serviks tulang belakang x-ray lateral yang diambil pada tahap ini. The management of major injuries • Dada x-ray - untuk diagnosis cedera dada yang mengancam jiwa log-roll untuk memastikan bahwa semua permukaan tubuh diperiksa. terjadi setelah survei primer telah selesai, jika pasien cukup dan tidak stabil segera membutuhkan de fi perawatan definitif; mungkin, pada kenyataannya, terjadi setelah operasi, atau pada unit perawatan intensif (ICU). Pentingnya survei sekunder adalah bahwa cedera yang relatif kecil dapat terjawab selama survei primer dan resusitasi, tapi menyebabkan morbiditas jangka panjang jika diabaikan, misalnya dislokasi sendi kecil. Dada diperiksa untuk deformitas, memar seperti klasik 'sabuk pengaman' tanda dan terbuka, mungkin menembus, luka. Sebuah stetoskop digunakan untuk auskultasi paru-paru, membandingkan apeks kiri dan kanan dan basa untuk mengidentifikasi hilangnya bunyi nafas, menunjukkan pneumotoraks. Merasakan kelembutan dan krepitus karena patah tulang rusuk dan tulang dada, yang mungkin berkaitan dengan yang mendasari paru-paru dan jantung memar. Perkusi dapat Komponen survei sekunder adalah: • • • • • • mengungkapkan hiper-resonansi dari pneumothorax ketegangan, dan kebodohan dari haemothorax a. sejarah pemeriksaan fisik 'Tabung dan jari-jari di setiap kantor ori' pemeriksaan neurologis tes diagnostik lebih lanjut evaluasi ulang. Sejarah Pengalaman yang sedang berlangsung pasien luka nya, serta rincian peristiwa segera sebelum, selama dan setelah cedera harus dicatat. Terutama penting adalah untuk menetapkan apakah trauma itu setelah keruntuhan medis: apakah pasien menderita infark miokard perut diperiksa untuk memar dan luka, dan auskultasi untuk tidak adanya bising usus indikasi dari kerusakan visceral. Palpasi terutama mendeteksi kekakuan dan nyeri pada pasien yang sadar, dan perkusi dapat mengidentifikasi distensi lambung, tetapi ini tidak bisa diandalkan dalam banyak korban trauma. Penggunaan awal pencitraan khusus seperti USG dan computed tomography (CT) diindikasikan. daerah diskrit seperti perineum, rektum dan vagina tidak boleh dilupakan, dan harus diperiksa untuk perdarahan, memar, laserasi dll menyebabkan kecelakaan mobil, atau adalah infark akibat dari hipovolemia? Dengan meningkatnya proporsi orang tua di masyarakat berkembang, lebih banyak pasien yang menerima pengobatan kronis untuk hipertensi dll, yang dapat memiliki efek mendalam pada respon mereka terhadap hipovolemia. Contoh dari ini adalah kombinasi dari beta-blocker dan enzim angiotensinconverting (ACE) inhibitor, yang menyebabkan penurunan besar dalam tekanan darah jika curah jantung pasien yang minimal dikompromikan. Sebuah mnemonic yang bermanfaat adalah AMPLE: alergi; obat; penyakit masa lalu; makanan terakhir; peristiwa dan envir Hai nment. Indikator kunci untuk fraktur panggul tidak sama panjang kaki dan rasa sakit atau crepitus pada palpasi atau kompresi lembut panggul. Jika tanda-tanda ini adalah positif, patah tulang panggul ditunjukkan, dengan risiko perdarahan yang mendalam. Pemeriksaan tidak harus diulang. Semua empat anggota badan diperiksa untuk memar, deformitas dan pucat. Rasa sakit dan krepitus pada palpasi adalah indikasi dari fraktur yang mendasari atau dislokasi, dan pemeriksaan ini tidak harus diulang jika positif. pucat distal dan tidak adanya pulsa menyarankan cedera vaskular, dan gangguan sensorik, kerusakan saraf. sinar-X yang mencakup sendi di atas dan di bawah situs cedera ditunjukkan. Pemeriksaan Pemeriksaan mengikuti urutan logis dari kepala sampai ke kaki, termasuk 639 FRACTURES AND JOINT INJURIES 22 Tabel 22,2 pulsa teraba pada tekanan darah yang berbeda dan risiko sedasi dan depresi pernafasan. Namun, di tangan ahli, ada berbagai teknik yang dapat digunakan di rumah sakit. pulsa teraba tekanan darah sistolik mungkin Karotis, femoralis, radial > 80 mmHg Karotis, femoralis > 70 mmHg adalah opioid agonis murni dan harus diencerkan dan dititrasi karotis > 60 mmHg terhadap respon pasien karena ada variasi yang luas dalam efek Tidak ada denyut nadi <60 mmHg antara individu. Hal ini juga menyediakan tingkat detasemen mental analgesia intravena - Ini adalah yang paling umum Teknik disukai, dengan morfin menjadi obat yang biasa. Morfin dan euforia berguna pada pasien trauma, namun memiliki efek samping yang terkait dengan opioid pernapasan depresi, sedasi, hipotensi, mual dan dysphoria. Menjadi agonis murni, efeknya dapat Sebuah penilaian neurologis yang cepat dilakukan untuk mendeteksi tanda-tanda lateralisasi, hilangnya sensasi dan daya motor, dan kelainan kembali ongkos fl. Tingkat kehilangan indera harus hati-hati didokumentasikan untuk memungkinkan kerusakan atau perbaikan menjadi quanti fi ed. sinar-X dan CT dapat diindikasikan untuk mendeteksi patah tulang belakang. dibalik dengan nalokson. depresi pernafasan dapat dibalik sementara melestarikan analgesia dengan stimulan doxapram pernapasan. agonis parsial seperti buprenorfin harus dihindari karena mereka tidak sepenuhnya terbalik oleh nalokson. Obat antiemetik seperti cyclizine atau ondansetron harus diberikan dengan morfin untuk meminimalkan mual. pencitraan teknik pencitraan yang berkembang pesat, dan mengubah praktek. Penggunaan dada dan panggul x-ray analgesia inhalasi - Nitrous oxide / oksigen 50:50 campuran masih standar dalam survei primer, tetapi hasil negatif palsu dengan (Entonox) berguna untuk analgesia jangka pendek ketika bergerak radiografi tulang belakang leher membatasi penggunaannya. Insiden pasien atau menyelaraskan patah tulang. Namun, nitrous oxide cedera tulang belakang tanpa kelainan radio grafis (SCIWORA) adalah berdifusi ke ber fi diisi rongga tertutup seperti pneumotoraks, dan sekitar 10 persen dari semua cedera tulang belakang, dan lebih sering akan memperluas volume dengan faktor empat, berpotensi terjadi pada anak-anak. menyebabkan pneumotoraks undrained ketegangan. CT scan di masa lalu memiliki kelemahan yang mengirim korban blok saraf - blok saraf dapat digunakan dengan efek yang besar yang tidak stabil untuk prosedur yang panjang di sebuah departemen di beberapa cedera ekstremitas, tetapi seharusnya hanya radiologi terpencil terlalu berbahaya. Namun, modern spiral CT scanner diberikan setelah diskusi dengan ahli bedah ortopedi karena risiko yang cepat, dan jika terletak berdekatan dengan Departemen Darurat, masking sindrom kompartemen. blok saraf femoral secara teknis seluruh tubuh trauma CT dapat diselesaikan dalam hitungan menit. sederhana dan dapat digunakan untuk mid-poros tulang paha, Risiko ketidakstabilan pasien karena itu dapat sebanding dengan paha anterior dan cedera lutut. manfaat t dari CT scan dalam memungkinkan diagnosis yang akurat, dan teknik ini menjadi standar emas. INTRA-RUMAH SAKIT DAN INTER-RUMAH SAKIT TRANSFER Beberapa rumah sakit menikmati kemewahan memiliki bagian gawat Magnetic resonance imaging ( MRI) biasanya tidak tersedia sebagai prosedur darurat, radiologi, ruang operasi dan ICU semua di lokasi yang sama, darurat, dan tidak aman dengan korban yang tidak stabil. Namun, kemampuannya dan transfer korban terluka parah tidak bisa dihindari di beberapa titik. untuk mengidentifikasi cedera jaringan lunak adalah penggunaan dalam Transfer ditunjukkan ketika kebutuhan pasien melebihi apa yang dapat mendiagnosis SCIWORA; penghapusan tindakan pencegahan tulang belakang disampaikan dengan sumber daya segera tersedia. transfer mungkin mungkin tidak aman sampai MRI telah dikecualikan cedera tulang belakang tidak antara unit dalam rumah sakit yang sama, dari sebuah rumah sakit stabil. kecil untuk fasilitas yang lebih besar (misalnya Tingkat I trauma center), atau ke unit spesialis (misalnya luka bakar, bedah saraf atau USG scanning sering membantu, terutama untuk kardiotoraks). Bahkan transfer terpendek dalam rumah sakit penuh mendiagnosis perdarahan intra-abdominal. Dalam banyak dengan bahaya pemantauan dan resusitasi yang sulit bergerak, departemen penilaian difokuskan dengan sonografi di trauma ( CEPAT)sehingga harus direncanakan secara hati-hati. Sejumlah pertanyaan memiliki l argely digantikan lavage peritoneal diagnostik; Namun, harus dijawab sebelum transfer dimulai: Kapan? Dimana? Siapa? cara kegunaannya terbatas untuk mendeteksi cairan di peritoneum, apa? Dengan? Kapan untuk mentransfer ditentukan oleh kondisi dan tidak akan andal memungkinkan diagnosis spesifik cedera korban dan urgensi de fi perawatan definitif. hasil pasien secara visceral. Meskipun tetap cepat dan berguna Departemen Darurat langsung berhubungan dengan waktu dari cedera untuk de perawatan tambahan, tidak memberikan informasi diagnostik CT. definitif fi, sehingga penundaan harus diminimalkan. Namun, mentransfer pasien sebagian dinilai dan tidak stabil berbahaya, dan sehingga transfer tidak biasanya MANAJEMEN NYERI manajemen nyeri telah di masa lalu telah underemphasized, karena 640 kekhawatiran tentang masking tanda-tanda bedah cedera tulang belakang tidak bisa dikesampingkan. Ini mungkin Idealnya, pasien harus stabil ketika ditransfer, tapi ini mungkin membutuhkan imobilisasi pada papan spinal dengan serviks kerah dan tidak dapat dilakukan jika perdarahan parah. De perawatan kepala pengekangan; diingat bahwa erat fi kerah leher rahim tting dapat definitif mungkin begitu mendesak bahwa intervensi diperlukan meningkatkan tekanan intraserebral, dan menahan diri berkepanjangan sebelum survei sekunder tercapai, misalnya untuk evakuasi dari pada hasil papan tulang belakang cedera tekanan. korban harus perdarahan intraserebral berkembang. Transfer tidak boleh ditransfer pada troli yang sesuai, dan kit medis dengan peralatan untuk ditunda untuk investigasi seperti tulang belakang leher x-ray, intervensi ABC harus dilakukan. pemantauan penuh untuk memasukkan yang tidak akan berubah manajemen. Namun, sangat penting EKG, NIBP / intra-arteri BP, SaO 2 bahwa ABC dibahas; jalan nafas harus dijamin dan dilindungi, pasien harus oksigen dan ventilasi secara optimal, dan shock dan ETCO 2 harus tersedia. Untuk transfer antara rumah sakit, harus ditangani. bentuk yang tepat dari transportasi harus tersedia. Dengan korban harus pergi set lengkap dokumen untuk Dimana untuk mentransfer korban untuk ditentukan oleh perawatan menyertakan identitas pasien dan dokumentasi dari penilaian definitif de fi diperlukan dan fasilitas terbaik yang tersedia yang dapat awal penuh; itu sangat penting untuk dicatat apakah survei menawarkan perawatan itu. Kalikan-luka pasien mungkin memiliki luka sekunder telah dilakukan, dengan luka dicatat. Jika urgensi yang membutuhkan masukan dari berbeda spesialisasi bedah seperti transfer telah mengambil didahulukan dari survei sekunder, bedah saraf dan bedah umum; dalam situasi ini, fi de ahli bedah maka ini harus disorot sehingga survei dapat diselesaikan perawatan definitif harus menentukan prioritas, setelah dinilai pasien. setelah awal, hidup hemat, de fi perawatan definitif. Hasil semua Bagian belakang kepala harus selalu diperiksa sebagai luka di bagian tes darah dan pemeriksaan penunjang seperti x-ray harus belakang kepala kadang-kadang terlewatkan (Gambar. 22,10). Dalam menemani pasien. 22 The management of major injuries merenung sampai survei primer dan resusitasi telah selesai. keadaan yang mengancam jiwa (misalnya dengan memperluas pendarahan intraserebral dan intraabdominal), PERAWATAN DEFINITIVE pasien mungkin memerlukan manajemen simultan dari kedua cedera. Siapa melakukan transfer ditentukan oleh staf yang tersedia. Dokter mentransfer harus memiliki set sesuai kompetensi perawatan kritis termasuk keterampilan napas canggih - ini bukan pekerjaan untuk dokter junior terdekat. Transfer harus disahkan oleh dokter senior dengan tanggung jawab untuk pasien, dan tim yang tepat perawat, teknisi dan paramedis harus menemani pasien. Dokter merujuk harus memiliki komunikasi langsung dengan dokter penerima, yang harus diberitahu tentang kondisi, tujuan pasien dan ETA. De perawatan definitif menjelaskan perawatan spesialis yang dibutuhkan untuk mengelola cedera diidentifikasi selama penilaian awal dan investigasi selanjutnya. Ini mungkin operasi spesialis untuk mengatasi masalah tertentu (misalnya evakuasi bedah saraf dari perdarahan intraserebral), atau manajemen perawatan kritis di ICU untuk memberikan dukungan sistemik (misalnya oksigenasi dan ventilasi pasien dengan kontusio paru yang parah). S MANAJEMEN YSTEMIC manajemen akurat dan efektif dari korban dengan beberapa luka-luka Dengan cara yang transfer dicapai tergantung pada faktor-faktor tergantung pada perkembangan logis dari pemeriksaan, bergerak melalui seperti apakah transfer antara rumah sakit atau dalam unit fasilitas sistem dalam urutan paling mungkin untuk mengidentifikasi paling segera yang sama. korban harus diamankan dan stabilisasi tulang belakang mengancam kehidupan cedera pertama. Menggunakan sistem ARM penuh di tempat jika dijelaskan sebelumnya membantu struktur pendekatan: Kesadaran - menggunakan mekanisme sejarah dan kecelakaan untuk memprediksi cedera kemungkinan dan mengantisipasi masalah. Pengakuan - memeriksa pasien secara logis menggunakan melihat - mendengarkan - merasa Urutan untuk mengidentifikasi tanda-tanda fisik dari cedera. Manajemen - memiliki luka fi ed identifikasi, menerapkan intervensi yang paling efektif dan menyelamatkan nyawa terlebih dahulu. manajemen sistemik dapat berkembang secara bersamaan di lokasi rumah sakit dengan tim trauma; dengan tidak adanya tim, bekerja melalui sistem berikut format ABCDE. Pengecualian untuk ini akan menjadi kontrol perdarahan bencana sebelumnya 22.10 Kepala Kegagalan untuk memeriksa belakang kepala dapat mengakibatkan cedera terjawab !! manajemen jalan napas. 641 22 A - Airway dan tulang belakang leher Manajemen jalan nafas dalam segala bentuk dapat diimplementasikan sementara melindungi tulang belakang leher. Sampai jalan napas baik dijamin dan dilindungi, ini paling baik dilakukan oleh imobilisasi in-line, sebagai penggunaan kerah leher rahim kaku membuat intubasi sulit. Konvensional, in-line imobilisasi dilakukan dengan praktisi berdiri di kepala korban, memegang kepala di kedua sisi dengan tangan dan mempertahankan itu dalam FRACTURES AND JOINT INJURIES posisi netral, sejalan dengan leher dan dada. Hal ini dapat membuat manajemen jalan nafas sulit, dengan inline immobilizer jongkok dengan canggung ke satu sisi. Sikap alternatif dan lebih efektif adalah untuk immobilizer untuk berdiri ke satu sisi bahu korban dan (B) (Sebuah) 22,11 fraktur mandibula (a, b) Pasien dengan fraktur mandibula menunjukkan posisi karakteristik untuk mempertahankan jalan napas. melumpuhkan kepala dari bawah. Teknik tambahan adalah untuk berdiri di kepala korban dan mendukung kepala antara lengan sementara yang menghubungkan tangan di belakang leher. Hal ini secara efektif melumpuhkan tulang belakang leher, tetapi membuat pemeriksaan leher posterior sulit, dan tidak nyaman untuk praktisi tinggi. Setelah jalan nafas dijamin dan dilindungi, trinitas kerah kaku, blok kepala dan rekaman harus dilaksanakan. Apapun teknik yang digunakan, tulang belakang leher harus bergerak setiap saat sampai cedera yang tidak stabil dikecualikan - ini mungkin memerlukan CT scan atau MRI, dan menjadi setelah perawatan definitif de fi. struktur, yang mengarah ke obstruksi jalan napas segera atau baru jadi. Tanda-tanda bisa halus; memar di atas laring dengan suara serak, batuk darah merah terang dan emfisema bedah harus waspada praktisi untuk kemungkinan obstruksi jalan napas tiba-tiba. luka bakar inhalasi Menghirup udara super-panas membakar jalan napas dan dapat mengakibatkan perkembangan pesat dari pembengkakan dan obstruksi jalan napas. Tanda-tanda seperti luka bakar wajah, pewarnaan asap dan rambut hidung hangus menyarankan bakar inhalasi, membutuhkan awal dan ahli intubasi. AIRWAY - PENGAKUAN AIRWAY - KESADARAN Cedera kepala Ini adalah jauh penyebab paling umum dari kompromi jalan napas pada pasien trauma. Sebagai tingkat kesadaran menurun, begitu juga otot, dan faring runtuh sekitar glotis, menghalangi jalan napas. Dalam posisi terlentang, lidah tetes mundur, ditusuk glotis anterior. obstruksi jalan napas dapat tiba-tiba atau berbahaya, dan sebagian atau lengkap, tapi akan menghasilkan hipoksia merusak dan hiperkarbia, yang sangat berbahaya dalam korban cedera kepala. Obstruksi jalan napas dan gagal pernafasan mungkin jelas (ke dokter berpengalaman), tapi tanda-tanda awal kadang-kadang bisa halus dan perlu pemeriksaan sistematis untuk mendeteksi: Melihat Agitasi, agresi, kecemasan - menyarankan hipoksia. tingkat sadar Obtunded - menunjukkan hiperkarbia. Sianosis - warna biru tempat tidur kuku dan bibir disebabkan oleh hipoksemia karena oksigenasi yang tidak memadai. trauma maksilofasial Gangguan tulang wajah memungkinkan wajah untuk jatuh kembali, mengompresi dan menghalangi faring. Hal ini terkait dengan pembengkakan jaringan lunak dan perdarahan, yang selanjutnya obtund jalan napas. Biasanya, pasien ini perlu duduk untuk memungkinkan wajah jatuh jauh dari faring dan membuka jalan napas. dan pembengkakan, yang kompres, mendistorsi dan menghalangi saluran udara bagian atas. Ini dapat berkembang dengan cepat dan membuat intubasi mustahil dan bedah saluran napas sulit. 642 aksesori ventilasi; korban kecelakaan klasik duduk depan splinting dada, dan menggunakan otot-otot leher dan bahu untuk membantu pernapasan. Mungkin juga menampilkan lubang hidung fl ared. Trakea tunda dan interkostal retraksi - yang disebabkan oleh berlebihan ayunan tekanan intrathoracic. trauma leher Penetrasi atau hasil trauma tumpul-kekuatan dalam perdarahan trakea Berkeringat - peningkatan aktivitas otonom. Penggunaan otot Mendengarkan otot faring runtuh - pernapasan bising menghalangi jalan napas yang menyebabkan suara mendengkur. Stridor - udara mengalir melalui menghalangi atas saluran napas perubahan dari laminar menjadi turbulen, mengakibatkan mengi serak khas stridor - tanda menyeramkan, seperti pengurangan lebih lanjut trauma laring Blunt kekuatan trauma dari dampak leher anterior bahkan minimal dalam lumen saluran napas dapat mengakibatkan obstruksi (pada roda kemudi mobil, misalnya) dapat mengganggu laring jalan napas kritis. dan mematahkan tulang rawan 22 22,12 faring saluran udara mencegah lidah jatuh kembali melintasi glotis (a) Terbuka jalan napas. ( b) Terhalang jalan napas. Runtuhnya faring dan lidah di glotis. ( c) Airway dijamin dengan napas orofaringeal. (Sebuah) suara serak (disfonia) - kerusakan fungsional untuk pangkal tenggorokan. Tidak adanya kebisingan - mungkin menunjukkan jalan nafas lengkap obstruksi atau apnea. The management of major injuries (C) (B) Pengangkatan dagu dagu diangkat ke depan dengan praktisi diposisikan di kepala korban atau samping, menggunakan satu tangan. Ini menarik rahang dan faring struktur maju dari posterior faring dinding dan glotis, dan membuka jalan napas. Merasa Merasa untuk perjalanan udara melalui mulut dan hidung dengan telapak tangan; sangat sensitif untuk mendeteksi fl ow udara. Palpasi trakea di kedudukan supra-sternum akan dorong rahang Ini adalah manuver lebih tegas yang efektif pada pasien dengan rahang kecil atau leher tebal, atau yang edentulous. Dari kepala korban, para eminences tenar yang beristirahat pada mendeteksi penyimpangan terkait dengan pneumothorax maksila korban ini (dengan asumsi tidak ada fraktur jelas), dan ketegangan. empat jari-jari diposisikan di bawah sudut mandibula. Menggunakan eminences tenar untuk memberikan tandingan di maxillae tersebut, AIRWAY - MANAJEMEN mandibula diangkat ke atas dan ke depan untuk membuka jalan Berbagai manuver tersedia untuk mengamankan jalan napas paten, napas seperti angkat dagu. tekanan yang cukup dapat diberikan mulai dari teknik 'tangan kosong' ke saluran napas bedah. Semua tanpa menggusur kepala pada leher, dan manuver dapat teknik ini dapat dilakukan tanpa memperluas kepala dan dikombinasikan dengan aplikasi perakitan BVM untuk ventilasi mengorbankan sebuah tulang belakang leher yang tidak stabil. paru-paru. Anestesi 'snif fi ng dini hari udara' posisi (kepala diperpanjang dan leher fl Exed) tidak boleh digunakan pada pasien trauma. teknik tangan kosong dan penggunaan faring saluran udara yang digunakan bersama-sama untuk menarik jaringan faring dan lidah dari dinding posterior faring dan jauh dari glotis, membuka jalan napas. perangkat napas supra-glotis (misalnya laryngeal mask airway) menyediakan perawatan saluran napas lebih dapat diandalkan, tetapi hanya intubasi dan saluran napas bedah akan memberikan jalan napas definitif yang baik dijamin dan dilindungi. Semua manuver jalan napas non-bedah dijelaskan berlaku untuk anak-anak, tetapi membutuhkan beberapa modi fi kasi dalam teknik untuk mengakomodasi perbedaan anatomi dan fisiologis mereka. krikotiroidotomi bedah tidak dianjurkan pada anak di bawah usia 12 tahun, sebagai kartilago krikoid bisa rusak, yang mengarah ke trakea runtuh. 22,13 Chin angkat 643 FRACTURES AND JOINT INJURIES 22 22,14 Jaw dorong Pelepasan angkat dagu dan dorong rahang hampir pasti mengakibatkan 22.15 Jaw dorong dengan O 2 topeng Sebuah OP napas ukuran benar tidak harus memproyeksikan sampai di luar gigi, atau hilangnya jalan napas, dan pengembangan menjadi tambahan berarti napas akan menghilang ke dalam rongga bukal. Penggunaan saluran napas OP mungkin perlu diminta untuk membebaskan praktisi. dikombinasikan dengan mengangkat dagu atau rahang dorong untuk Orofaringeal (OP) airway The orofaringeal, atau Guedel, saluran napas adalah melengkung dan fl attened, keras, tabung plastik dengan proksimal fl ange, yang dibentuk dan ukuran untuk menahan lidah dan faring dari dinding posterior faring. Mereka tersedia dalam berbagai ukuran dari neonatus untuk orang dewasa besar; pemilihan ukuran yang benar adalah penting, karena jaringan faring akan runtuh di akhir perangkat terlalu kecil, sementara salah satu terlalu besar akan risiko menimpa glotis. Ukuran yang benar dipilih oleh berbaris napas OP bersama rahang pasien; fl ange ke ujung panjang jalan napas OP harus sesuai dengan jarak dari sudut mulut pasien untuk saluran pendengaran eksternal. OP napas dimasukkan di atas lidah, awalnya dengan aspek cekung ke atas. Sebagai ujung melewati lidah, saluran napas OP diputar sehingga aspek cekung slide atas lidah, mempertahankan jalan napas paten, karena mereka hanya boleh digunakan pada pasien obtunded dengan gag absen ulang ongkos fl. Nasofaring (NP) airway NP saluran napas adalah lembut, tabung plastik dengan halus, bevel distal dan fl ange proksimal. Beberapa merek memiliki peniti untuk memasukkan melalui ange fl untuk mencegah nafas NP menghilang ke dalam hidung. Hal ini disediakan di sejumlah ukuran diameter, dan harus dipilih sesuai dengan ukuran perkiraan korban ini sedikit jari. NP napas dilumasi dengan jelly berair, dan dimasukkan sepanjang lantai fl dari rongga hidung ke nasofaring. NP napas tidak boleh dimasukkan sampai hidung seperti ini risiko perdarahan dari mukosa dan turbinat, lanjut mengorbankan jalan napas, dan juga memperkenalkan kemungkinan memasuki rongga tengkorak melalui patah tulang tengkorak basal. NP saluran udara sangat berguna karena mereka dapat tol- 644 22,16 OP saluran napas (Guedel) 22,17 OP napas - posisi yang benar 22 22,19 NP napas - posisi yang benar erated oleh korban responsif dengan menghalangi saluran udara. keuntungan yang lebih efektif daripada perangkat saluran napas Mereka juga menyediakan akses untuk suction nasofaring dengan lainnya, tetapi tidak memerlukan keterampilan dan pelatihan yang hisap kateter lembut. diperlukan untuk sukses intubasi trakea. Mounting bukti internasional hisap orofaringeal Sekresi dan darah harus dibersihkan dengan spesialis faring pengisap seperti Yankauer. Perawatan harus diambil untuk tidak merusak jaringan lunak, dan sebagai aturan umum, parasit tidak boleh dilewatkan lebih jauh dari bisa dilihat. Hisap dari oronasopharynx dengan pengisap Yankauer, di bawah penglihatan langsung menggunakan laringoskop, efektif pada The management of major injuries 22,18 NP napas menunjukkan bahwa intubasi dilakukan oleh praktisi tanpa pelatihan anestesi dapat merugikan kelangsungan hidup pasien, dan di Inggris layanan ambulans peraturan tubuh (Joint Royal Colleges Ambulance Service Liaison Committee, 2008) telah dihapus intubasi trakea sebagai keterampilan paramedis inti, dan merekomendasikan penggunaan perangkat saluran napas supra-glotis. pasien obtunded. perangkat napas supra-glotis Ini adalah perangkat yang berfungsi antara jalan napas OP dan tabung trakea, dan termasuk perangkat multi-lumen esofagus airway (misalnya Combitube), saluran napas tabung laring, dan saluran napas laring topeng. Perangkat yang paling umum digunakan adalah laring mask airway (LMA). LMA dikembangkan oleh Dr Archie Otak dan diperkenalkan awalnya di Inggris untuk digunakan anestesi di akhir 1980-an. Sejak itu telah ditemukan peran internasional untuk resusitasi dan jalan nafas trauma manajemen, dengan LMA tersedia dalam berbagai ukuran dari neonatal untuk dewasa besar; untuk digunakan dewasa, ukuran 3 akan fi wanita t kecil, ukuran 4 besar perempuan dan laki-laki yang lebih kecil, dan ukuran 5, pria yang lebih besar. Perangkat ini terdiri dari bagian distal diborgol dibentuk untuk fi t ke dalam orofaring atas glotis. manset di fl ated dengan pesawat ke fi t pas terhadap faring, tapi tidak menutup seperti halnya trakea tabung manset, dan karenanya tidak andal melindungi jalan napas. LMA dilumasi dan dimasukkan melalui lidah dengan ujung terbuka dari bagian distal yang diborgol diposisikan inferior. Perangkat ini tergelincir sekitar orofaring sampai itu pas berada di atas glotis, dan manset di fl ated sesuai dengan ukuran perangkat (# 3 20 mL, # 4 30 mL, # 5 40 mL). Sebagai masker laring, kesamaan dengan perangkat nafas supra-glotis lainnya, tidak memberikan definitif de dan saluran napas dilindungi, Trakea intubasi intubasi oro-trakea adalah metode yang disukai untuk mengamankan dan melindungi jalan nafas terganggu pada pasien trauma. Namun, itu adalah prosedur fi kultus dif dengan tingkat ketahanan hidup minimal di un-dianestesi, korban trauma; korban un-dibius biasanya hanya bisa diintubasi saat ulang pelindung ongkos fl absen, memungkinkan pandangan pita suara pada laringoskopi. Kurangnya kembali ongkos fl untuk gelar ini dikaitkan dengan tingkat parah mendalam 22.20 Supraglottic saluran udara 645 22 koma, saat korban berada di titik kematian. Korban membutuhkan definitif napas de karenanya harus diidentifikasi dan geser tabung trakea selama bougie ke dalam trakea, lebih awal, dan bantuan pakar dicari dari seorang ahli anestesi atau dokter perawatan kritis. Indikasi untuk oro-intubasi trakea adalah: 11. Connect diri dalam tas resusitasi fl Ating ke tabung trakea secara • apnea FRACTURES AND JOINT INJURIES • ketidakmampuan untuk mempertahankan jalan napas dengan cara lain. • perlu melindungi jalan nafas dari aspirasi darah dan isi perut • obstruksi jalan napas yang akan datang, misalnya luka bakar inhalasi, memperluas leher hematoma, fraktur wajah • • cedera kepala tertutup dengan GCS di bawah 8 kemudian hapus bougie tersebut. langsung atau dengan kateter mount, melalui panas / kelembaban penukar (HME) fi lter. 12. Dalam fl makan manset sampai tidak ada kebocoran udara terdengar selama ventilasi. 13. Amankan tabung trakea dengan ikatan atau kaset. 14. Con fi rm intubasi dengan auskultasi dada dan ETCO 2 deteksi, dan ventilasi pasien dengan 100 persen oksigen ke ETCO yang normal 2 tingkat. Semua diintubasi, pasien trauma harus berventilasi, karena tidak ketidakmampuan untuk mempertahankan oksigenasi yang memadai dan ventilasi mungkin bahwa mereka akan mampu mempertahankan oksigenasi dan dengan masker wajah atau perakitan BVM. ventilasi yang memadai secara spontan. intubasi nasotrakeal diindikasikan hanya pada pasien spontan jarum krikotiroidotomi krikotiroidotomi jarum adalah penyisipan jarum pernapasan, dan memiliki tingkat keberhasilan yang buruk dengan melalui membran krikotiroid ke dalam trakea untuk memungkinkan tingginya insiden komplikasi seperti hidung perdarahan. jet insufisiensi inflasi dari paru-paru dengan oksigen. Hal ini digunakan dalam darurat 'tidak bisa intubasi, tidak bisa ventilasi' Trauma intubasi trakea harus dilakukan dengan urutan yang situasi untuk membeli waktu sementara bantuan ahli dicari, atau cepat induksi (RSI) anestesi; setelah pre-oksigenasi, anestesi definitif napas bedah de disiapkan. Oksigenasi dicapai, tetapi dengan cepat diinduksi dengan agen intravena, tekanan krikoid ventilasi terbatas, sehingga karbon dioksida terakumulasi dan diterapkan untuk memegang kerongkongan ditutup dan mencegah ETCO 2 naik. peralatan khusus tersedia (misalnya ventilasi dengan re pasif fluks dari isi perut, pasien lumpuh dengan suxamethonium injektor Sanders didorong dari sumber oksigen tinggipompa dan tabung trakea ditempatkan di bawah visi langsung dengan tekanan, melalui jarum krikotiroid melengkung). Namun, sistem menggunakan laringoskop. Tabung trakea manset di fl ated sampai dapat dengan cepat dirakit dari komponen rutin tersedia. Urutan tidak ada kebocoran terdeteksi, dan tekanan krikoid tidak dirilis berikut harus diikuti: sampai dokter anestesi con fi rms tabung trakea aman. Prosedur ini tidak harus dilakukan oleh praktisi apapun tanpa pelatihan yang diperlukan dan pengalaman dalam teknik anestesi, sebagai penggunaan gegabah dari relaksan otot dapat menyebabkan hilangnya langsung dari saluran napas dan skenario 'tidak bisa intubasi, tidak bisa ventilasi'. Jika non-anaesthetically terlatih, praktisi trauma harus mencoba intubasi di extremis, urutan berikut harus diikuti: 1. Siapkan 12 atau 14-gauge, sebaiknya Unported, kanula intravena, dan pasangkan ke jarum suntik 10 ml. 2. Siapkan panjang tabung oksigen dengan konektor Y distal, tiga-cara tap atau memotong sisi-lubang, dan melampirkannya ke sumber oksigen silinder atau dinding dengan tingkat ow fl ditetapkan pada 15 L / menit. 3. Siapkan kulit dengan 2 persen chlorhexidine di 70 persen isopropil alkohol, dan masukkan kanula melalui membran 1. Pilih tepat tabung trakea berukuran; ukuran 8 (diameter) akan sesuai untuk kebanyakan pria dan kebanyakan krikotiroid pasien di garis tengah, caudally miring di 45 derajat, aspirasi udara sebagai trakea dimasukkan. wanita. 2. tabung Cuti dipotong tapi memastikan konektor proksimal terpasang dengan. 3. Memiliki tabung diameter yang lebih kecil tersedia sebagai cadangan. 4. Geser cannula sepenuhnya ke trakea selama trochar dan aman secara manual atau dengan pita. 5. Pasang Y konektor akhir tabung oksigen ke cannula. 4. Lumasi manset dan uji di fl makan, kemudian de fl makan, untuk mendeteksi manset kebocoran. 5. Memiliki dua berfungsi laryngoscopes tersedia dengan lampu terang. 6. Memiliki intubasi bougie atau kateter yang tersedia. 7. Menjaga kepala dan leher bergerak di netral, posisi in-line. 6. menutup jalan konektor Y selama 1 detik untuk memungkinkan paru-paru insufisiensi inflasi. 7. Biarkan jeda 4 detik dengan Y konektor un-tersumbat untuk memungkinkan paru-paru de fl asi. 8. Lanjutkan 1: 4 siklus negosiasi fl insufisiensi sampai nafas definitif de fi dijamin. 8. Pre-oksigenat pasien, jika memungkinkan, dengan perakitan BVM. 9. Gunakan laringoskop di tangan kiri untuk memvisualisasikan pita suara. 646 10. Insert, intubasi bougie melalui tali Komplikasi jarum krikotiroidotomi dan jet insufisiensi inflasi umumnya salah penempatan, emfisema bedah dan barotrauma. Ini hanya harus berusaha jika intubasi dan pemeliharaan saluran napas lainnya teknik telah gagal. krikotiroidotomi bedah krikotiroidotomi bedah adalah penyisipan Take-rumah pesan Apapun cara manajemen jalan napas yang digunakan, tabung trakea atau trakeostomi melalui sayatan di membran tujuannya adalah untuk mengamankan dan melindungi jalan napas. krikotiroid ke dalam trakea. Hal ini digunakan dalam situasi darurat saat intubasi oro-trakea telah dicoba, dan gagal, dan akan baik aman dan melindungi jalan napas. ventilasi yang Fokusnya harus pada oksigenasi dan ventilasi, tidak intubasi. Korban meninggal akibat hipoksia dan hiperkarbia, bukan kegagalan intubasi. B - Pernapasan dan luka dada Dari berat pasien cedera dirawat di rumah sakit di Inggris, 20 1. Siapkan kulit di atas membran krikotiroid dengan 2 persen chlorhexidine di 70 persen isopropil alkohol, dan Infiltrasi dengan anestesi lokal jika pasien sadar. 2. Siapkan tabung trakea yang tepat; 6 mm diameter, diperkuat / lapis persen memiliki cedera dada (Joint Royal Colleges Ambulance Service Liaison Committee (JRCALC), 2008), dan trauma toraks merupakan penyebab yang signifikan dari kematian (Findlay et al., 2007). Namun, mayoritas cedera dada yang tidak fatal dan tidak memerlukan spesialis, intervensi bedah. baja tabung trakea optimal, karena hal ini memungkinkan penggunaan sebuah bougie intubasi dan tidak akan berbelit dan menghalangi. Atau, tabung trakeostomi dengan obturator dapat digunakan. 3. Siapkan pisau bedah, idealnya dengan melengkung No. 10 pisau. 4. Siapkan bougie intubasi atau kateter, misalnya Masak Medis Frova intubasi kateter. 5. Identifikasi membran krikotiroid; menempatkan jari pada tiroid tulang rawan menonjol dan gulung turun ke takik membran krikotiroid. 6. Ketegangan kulit di atas membran krikotiroid dengan ibu jari dan bagian depan jari di kedua sisi. 7. Membuat tunggal, 1-2 cm melintang sayatan melalui kulit dan membran krikotiroid ke dalam trakea. 8. Tanpa melepaskan ketegangan kulit, masukkan kateter intubasi melalui sayatan dan menyebarkannya inferior bawah trakea. 9. Geser tabung trakea selama kateter intubasi ke dalam trakea sampai manset adalah dalam lumen trakea. PERNAPASAN / DADA CEDERA - KESADARAN Proporsi penetrasi untuk menumpulkan cedera dada bervariasi antara negara-negara, dan antara lingkungan pedesaan dan perkotaan. Hanya 10 persen dari cedera dada tumpul dan 20 The management of major injuries memadai sama dicapai seperti dengan intubasi oro-trakea, dan 100 persen oksigen dapat disampaikan. Urutan berikut harus diikuti: 22 persen dari luka tembus membutuhkan torakotomi (Findlay et al, 2007;. Bersama Royal Colleges Ambulance Service Liaison Committee (JRCALC), 2008). manajemen non-bedah berpusat pada terapi suportif paru-paru Dipipis dan penyisipan saluran air dada. Namun dengan trauma tumpul, kekuatan dampak dan energi transfer ke parenkim paru harus waspada dokter untuk kemungkinan kerusakan intratoraks parah dan potensi masalah cardiopulmonary progresif. pengenalan dini dan pengelolaan cedera segera mengancam jiwa dalam survei primer sangat penting, dengan pencitraan awal diulang seperlunya. Berpotensi cedera yang mengancam jiwa dicari selama survei sekunder, dan modalitas pencitraan canggih seperti CT dan MRI dapat diindikasikan. cedera dada besar akan membutuhkan rujukan mendesak untuk dokter bedah toraks atau kardiotoraks spesialis, dan dokter bedah mampu torakotomi segera harus tersedia di rumah sakit yang ditunjuk sebagai penerima kasus trauma besar. 10. Dalam fl makan manset sampai kebocoran disegel pada ventilasi. 11. ventilasi dengan diri-in fl tas Ating dan tinggi fl ow oksigen. 12. Amankan tabung trakea dengan ikatan atau tape. 13. Con fi rm bahwa kedua paru-paru ventilasi; jika ventilasi satu-paru PERNAPASAN / DADA CEDERA - PENGAKUAN dada pasien, leher dan perut harus terkena sepenuhnya untuk memungkinkan menilai ment dada. Pemeriksaan harus sistematis: terdeteksi (biasanya di sebelah kanan), de fl makan manset, menarik kembali tabung trakea dan re-in fl makan manset. Melihat • Pernapasan tingkat - takipnea adalah indikasi hipoksia. • Dangkal, terengah-engah atau sesak napas - menunjukkan kegagalan krikotiroidotomi bedah dapat menjadi dif fi prosedur kultus di pernafasan. korban dengan menantang anatomi, dan komplikasi bisa serius; • Sianosis - menunjukkan hipoksia. Prosedur ini hanya boleh digunakan jika intubasi oro-trakea telah dicoba dan gagal. Komplikasi meliputi perdarahan, kerusakan struktur laring, pembentukan bagian palsu, salah penempatan tabung trakea, emfisema bedah dan barotrauma. • Kebanyakan dan petechiae - menyarankan asfiksia dan dada menghancurkan. • respirasi paradoks; 'Pendulum' bernapas dengan asynchronization antara dada dan perut, sehingga gerakan jungkat-jungkit menunjukkan kegagalan pernapasan atau kerusakan struktural. 647 22 • Tidak sama dada inflasi - sugestif dada pneumothorax atau fl ail. • Memar dan memar - menunjukkan perpindahan fi kan energi signifikan dan konsekuen memar paru-paru yang mendasari dan potensi hipoksia (misalnya 'sabuk pengaman' sign). Luka tembus dada - potensi pneumotoraks dan terbuka, mengisap pneumotoraks. • vena leher distensi - peningkatan tekanan vena sekunder pneumothorax ketegangan atau tamponade jantung. FRACTURES AND JOINT INJURIES • DADA SEGERA Ganas CEDERA (SURVEI PRIMARY) 1. Ketegangan pneumotoraks 2. Buka pneumotoraks (mengisap luka dada) 3. haemothorax besar-besaran 4. tamponade jantung 5. dada Flail Mendengarkan • napas Absen suara - menunjukkan apnea atau ketegangan 6. Gangguan pohon trakea-bronkus pneumothorax. • Bising pernapasan / krepitasi / stridor / mengi - menyarankan napas sebagian terhalang, darah dan sekresi di saluran udara, trakea atau kerusakan bronkus. • Mengurangi masuknya udara secara sepihak - menunjukkan pneumotoraks, haemothorax atau haemo-pneumotoraks, dan fl ail dada. ventilasi-perfusi mismatch mengarah ke hipoksia. Namun,, acara terminal yang mengancam hidup adalah pergeseran mediastinum jauh dari sisi yang terkena, pengkusutan pembuluh darah besar dan menghalangi aliran balik vena ke jantung. Hal ini menghasilkan kombinasi mematikan hipoksia dan hilangnya cardiac output, dengan aktivitas listrik (PEA) serangan jantung pulseless. Diagnosis biasanya Merasa • • Deviasi trakea - indikasi ketegangan pneumotoraks, pergeseran mediastinum ( catatan: trakea dirasakan inferior dalam kedudukan suprasternal; jangan bingung dengan laring, yang ekstra-toraks dan karenanya tidak bergeser.) Kelembutan - menunjukkan signifikan dinding dada memar dan / atau patah tulang rusuk • Krepitus / ketidakstabilan - patah tulang rusuk yang mendasari • emfisema bedah (klasik 'wrap bubble' merasa untuk jaringan harus klinis, tidak radiologi, dan dokter harus melihat secara khusus untuk tiga tanda kardinal: • napas absen suara - di sisi pneumotoraks • menyimpang trakea - jauh dari sisi pneumothorax ketegangan • hiper-resonansi - di sisi thorax pneumo. subkutan pada palpasi, karena adanya udara dipaksa ke dalam jaringan di bawah tekanan) - tension pneumothorax, pecah bronkus atau trakea, dan retak laring. PERNAPASAN / DADA CEDERA - MANAJEMEN manajemen segera adalah untuk menstabilkan tulang belakang leher, mengendalikan bencana tungkai perdarahan, mengamankan jalan napas, berikan oksigen di aliran tinggi dan ventilasi paru-paru jika napas tidak ada Vena leher dapat buncit, karena aliran balik vena terhambat; Namun, ini mungkin tidak mudah terlihat, dan tidak dapat diandalkan dengan hipovolemia bersamaan. Ada argumen untuk diagnosis radiologi apakah ini segera tersedia di ruang resusitasi, dan pasien tidak menunjukkan kompromi kardiovaskular; tension pneumothorax dapat menirukan dengan kondisi lain seperti intubasi endo-bronkial dengan kolaps paru distal. atau tidak memadai. Sangat penting untuk secara cepat mengidentifikasi kerusakan yang cepat; pneumotoraks sederhana dapat dikonversi ke Manajemen langsung adalah dekompresi (jarum thoracocentesis) dari pneumotoraks tensioning oleh penyisipan dari 14-gauge kanula ke dalam rongga pleura melalui ruang pneumothorax ketegangan, dan pneumothorax ketegangan akan interkostal kedua, di garis mid-klavikularis. dan mengelola segera cedera dada yang mengancam jiwa selama survei primer, seperti ventilasi tekanan positif dari paru-paru dapat menyebabkan meningkat tekanan, menyebabkan keruntuhan tiba-tiba dan serangan jantung. Oleh karena itu, jika seorang pasien diintubasi dan berventilasi, Diagnosa, desisan terdengar seperti udara di bawah lolos tekanan. tanda-tanda pneumotoraks harus segera dicari dan, jika ada, didekompresi Namun, ini tidak dapat diandalkan, dan relatif singkat 50 mm kanula dan dikeringkan. Berpotensi cedera yang mengancam jiwa maka dapat intravena umum digunakan mungkin tidak menembus dinding dada yang diidentifikasi selama survei sekunder. tebal di korban otot atau obesitas. Kehadiran kanula dalam pleura kemungkinan jika udara dapat disedot dengan jarum suntik, dan penggunaan lebih lama 140 mm kanula akan membuat penempatan yang benar lebih mungkin. Setelah diletakkan, cannula harus dibiarkan terbuka untuk mengurangi risiko re-tensioning. tension pneumothorax Sebuah pneumotoraks ketegangan adalah build-up dari udara di bawah tekanan dalam rongga pleura, yang menyebabkan kompresi dan runtuhnya 648 paru-paru yang mendasarinya. resultan Jarum dekompresi tidak boleh dilakukan jika satu-satunya tanda menimbulkan berkurang atau napas tidak ada tidak efektif dalam praktek, dan oklusif berpakaian dengan menguras dada segera mungkin lebih handal. Pasien mungkin 22 perlu intubasi dan ventilasi. haemothorax MASSIVE Rongga dada menyajikan potensi ruang yang sangat besar di mana berikut (salah satu dari empat 'pendarahan ke lantai fl dan empat lagi'). 1500 mL atau sepertiga dari volume darah pasien dapat dengan cepat menumpuk, menyebabkan kombinasi hipoksia dan shock. haemothoraces lebih kecil biasanya karena air mata parenkim paru-paru, patah tulang rusuk dan luka vena ringan dan membatasi diri. perdarahan masif biasanya karena arteri kerusakan, yang lebih mungkin untuk memerlukan operasi perbaikan dan lobektomi paru. Diagnosis didasarkan pada kehadiran hipoksia, ekspansi dada berkurang, napas tidak ada suara dan / atau kusam pada perkusi dada, dan syok hipovolemik. perkusi dada terlentang mungkin tidak menunjukkan kusam, dan x-ray terlentang mungkin tidak mengungkapkan haemothoraces moderat. Spesifik manajemen fi c adalah dengan penyisipan The management of major injuries darah bisa menumpuk kedua cedera dada tumpul dan penetrasi menguras dada, koreksi hipovolemia dan transfusi darah. Jika total volume darah awalnya terkuras lebih besar dari 1500 mL, atau perdarahan berlanjut pada 200 mL / jam, atau pasien tetap hemodinamik tidak stabil, rujukan bedah dan torakotomi 22,21 Kiri-sisi tension pneumothorax ditunjukkan. terdengar, karena ada yang terkait komplikasi seperti salah penempatan dan kerusakan pada paru-paru yang mendasari. Penyisipan jarum ke dalam rongga pleura akan mengkonversi tension pneumothorax menjadi pneumotoraks sederhana, yang pada gilirannya akan perlu menguras. Pada pasien diintubasi dan berventilasi, thoracostomies segera dapat dilakukan sebelum penyisipan menguras dada formal; ventilasi tekanan positif dari paru-paru akan memungkinkan paru-paru untuk memuaskan di fl ated. Jika segera tersedia, penyisipan menguras dada dikendalikan adalah lebih baik untuk dekompresi jarum buta. tamponade jantung tamponade jantung adalah akumulasi darah di dalam perikardium, membatasi kemampuan jantung untuk fi ll, dan mengakibatkan hilangnya progresif curah jantung yang mengarah ke PEA serangan jantung. Hal ini lebih sering dikaitkan dengan penetrasi daripada trauma tumpul, terutama luka tusukan antara garis puting atau skapula, dan luka tembak. diagnosis klinis dapat sulit, sebagai tanda-tanda bisa halus dan sulit untuk memperoleh di ruang trauma. Tiga kriteria diagnostik klasik merupakan Beck Triad: OPEN pneumotoraks (mengisap DADA LUKA) Luka terbuka di dinding dada akan segera menghasilkan pneumotoraks sederhana seperti tekanan intrathoracic kesetimbangan dengan tekanan atmosfer. Jika cacat lebih besar dari sekitar dua-pertiga dari diameter trakea (yang memiliki diameter lateral 20-25 mm), udara istimewa ditarik ke dalam rongga pleura bukan ke 1. vena leher buncit karena tekanan vena meningkat. 2. muf fl ed bunyi jantung. 3. Jatuh tekanan darah arteri. Jika garis arteri hadir, penurunan tekanan darah sistolik dapat paru-paru melalui trakea. Hal ini menyebabkan respirasi paradoks, di dilihat pada inspirasi (pulsus paradoksus). Jika tekanan vena mana de paru fl ates inspirasi, dengan mengakibatkan hipoventilasi (CVP) jalur sentral in situ, kenaikan CVP dapat dilihat pada dan hipoksia. Jika efek fl ap katup terjadi, tekanan intra-pleural akan inspirasi, berbeda dengan musim gugur normal pada inspirasi meningkat dengan setiap napas, yang mengarah ke pneumothorax (tanda Kussmaul). ketegangan. diagnosis diandalkan mungkin memerlukan pencitraan canggih. Spesifik, manajemen langsung adalah aplikasi dressing oklusif, Tidak ada perubahan terlihat pada x-ray dada standar, tetapi CT scan, disegel di tiga sisi, tetapi meninggalkan sisi ketiga terbuka untuk MRI scanning, USG CEPAT dan trans-esofagus echo-kardiogram memungkinkan membangun dari tekanan intra-pleura positif untuk (TOE) semua dapat digunakan untuk con fi rm diagnosis. melampiaskan. Hal ini dapat 649 22 Pengelolaan memiliki dua komponen; menghilangkan tekanan GANGGUAN DARI tracheobronchial TREE di dalam pericardium oleh menguras akumulasi darah, dan gangguan besar dari pohon trakeobronkial dapat menghasilkan menghentikan sumber perdarahan untuk mencegah broncho-pleura fistula; trakea terganggu atau bronkus memungkinkan re-akumulasi. Karena pendarahan kemungkinan berasal dari kebocoran udara ke dalam pleura yang, jika cukup besar, tidak akan hati, bedah perbaikan segera untuk miokardium mungkin membiarkan inflasi paru-paru, bahkan dengan menguras dada diperlukan, dan bantuan bedah harus dicari dini. besar-menanggung in situ. Diagnosa dibuat dengan kehadiran pneumotoraks terus-menerus, pneumomediastinum, FRACTURES AND JOINT INJURIES Klasik, aspirasi darah dari perikardium dicapai dengan jarum peri-cardiocentesis, yang harus dipandang sebagai prosedur diagnostik daripada kuratif. EKG dipantau, dan kanula panjang (16-14 gauge, 14 cm seperti di atas) melekat jarum suntik. Kulit disiapkan, ditusuk dengan kanula di sebelah kiri xiphisternum, pneumoperikardium atau udara di bawah fasia profunda leher, sering pada pasien yang telah menderita cedera deselerasi. manajemen segera dengan intubasi trakea mungkin tidak berhasil, karena kebocoran udara dapat mencegah di asi fl baik paru-paru. dan kanula diarahkan pada pericardium ke arah ujung tulang belikat kiri. Sebagai perikardium dimasukkan, darah disedot. Jarum kemudian dapat dihapus dari kanula, dan tiga-cara tap Dalam situasi ini, intubasi endobronkial dari paru-paru yang melekat cannula untuk memungkinkan aspirasi lebih lanjut. Kemajuan terlalu jauh akan menyebabkan ujung jarum kanula untuk memasuki miokardium, yang akan terlihat pada EKG sebagai ektopik ventrikel, pelebaran kompleks QRS atau ST-T gelombang perubahan. Pericardiocentesis dapat dilakukan di bawah bimbingan USG. prosedur definitif alternatif dan lebih de adalah jendela subxiphoid perikardial, atau torakotomi darurat dan pericardiotomy. Ini optimal dilakukan di ruang operasi jika kondisi pasien memungkinkan. mungkin perlu jasa seorang ahli anestesi dada. berlawanan atau penggunaan blocker bronkial mungkin diperlukan sebelum ventilasi paru-paru yang memadai dapat dicapai, dan ini pneumotoraks SEDERHANA Sebuah hasil pneumotoraks sederhana dari udara memasuki rongga pleura, menyebabkan runtuhnya paru-paru dengan ketidakcocokan ventilasi-perfusi dihasilkan dan hipoksia. Seperti udara pada tekanan atmosfer, dan tidak ada efek katup satu arah, tidak ada pergeseran mediastinum berkembang, dan cardiac output dipertahankan. Penyebabnya biasanya adalah laserasi paru-paru, yang dapat mengikuti kedua trauma dada tumpul dan penetrasi atau toraks tulang fraktur-dislokasi. diagnosis dibuat selama survei primer atau sekunder, terutama dengan tidak adanya atau pengurangan suara napas. FLAIL DADA Hyper-resonansi mungkin tidak jelas, dan x-ray dada mungkin dampak besar pada dinding dada dapat mengakibatkan beberapa patah diperlukan untuk con fi rm pneumotoraks. Jika pneumothorax stabil, tulang rusuk, dan ini lebih umum pada orang tua yang memiliki kurang fl de fi pengobatan definitif dengan menguras dada dapat kandang tulang rusuk fleksibel. The beberapa patah tulang, terutama jika ditangguhkan untuk survei sekunder. Namun, pneumotoraks anterior dan posterior, dapat mengakibatkan hilangnya integritas struktural sederhana dapat berkembang menjadi pneumotoraks ketegangan dari dinding dada, dan segmen dapat 'oat fl'; sebagai pasien setiap saat, dan indeks kecurigaan yang tinggi harus dipertahankan. menginspirasi, fl segmen ail tersedot dan paru-paru tidak dapat di fl makan (paradoks respirasi). Hal ini menyebabkan hipoksia dan kompromi ventilasi. Namun, gaya yang dibutuhkan untuk menyebabkan cedera ini pasti menyebabkan parah, yang mendasari memar paru-paru, dan ini adalah penyebab fi kan lebih signifikan hipoksia tersebut. terkait, rasa sakit yang parah lanjut kompromi fungsi pernafasan, dan gagal Berpotensi mengancam nyawa DADA CEDERA (SURVEI SEKUNDER) pernafasan dapat terjadi. 1. pneumotoraks Sederhana Diagnosis adalah dengan pemeriksaan klinis, x-ray dada untuk mengungkapkan patah tulang dan memar paru-paru, dan gas darah arteri untuk mengukur hipoksia tersebut. Pengelolaan awalnya mendukung dengan pemberian oksigen dan analgesia. Canggih menghilangkan rasa sakit metode seperti epidural mungkin diperlukan. hipoksia yang mendalam mungkin mengharuskan pasien diintubasi dan berventilasi sampai memar telah cukup diselesaikan, dan nyeri dapat dikontrol. fluida intravena mungkin perlu dibatasi untuk menghindari overload dan memburuknya hipoksia. Sangat jarang, patah tulang rusuk atau gangguan costo-chondral mungkin memerlukan stabilisasi bedah. 650 2. haemothorax 3. memar paru 4. cedera pohon tracheobronchial 5. Blunt cedera jantung 6. gangguan aorta Trauma 7. cedera diafragma Trauma 8. luka mediastinum melintasi 9. pneumothorax Sederhana 22 Intubasi dan ventilasi di hadapan pneumotoraks predisposisi untuk pengembangan pneumotoraks ketegangan, dan saluran dada harus segera ditempatkan. Anestesi dengan anestesi nitrous berbasis oksida akan meningkatkan ruang udara dengan faktor empat, dan karena itu dapat menyebabkan tensioning cepat, karena dapat udara transportasi di ketinggian. Dalam situasi ini, saluran air dada harus ditempatkan air dada korban sebelum mentransfer dalam kasus pneumotoraks ketegangan berkembang sedang dalam perjalanan. (Sebuah) (B) (C) (D) Dada menguras penyisipan adalah prosedur dengan komplikasi yang berpotensi berbahaya kerusakan visceral, dan teknik menguras dada klasik menggunakan trochar runcing tidak boleh digunakan. Teknik yang tepat adalah: 1. Con fi rm sisi yang benar di dada x-ray. 2. Identifikasi fi ruang kelima interkostal, hanya anterior ke garis mid-aksila pada sisi yang terkena. 3. Siapkan kulit dengan 2 persen chlorhexidine di 70 persen isopropil alkohol atau yodium beralkohol. The management of major injuries profilaksis, dan itu adalah praktik yang baik untuk memasukkan saluran 4. Dalam Infiltrasi kulit dan jaringan subkutan dengan lignocaine jika pasien sadar. 5. Buatlah 2-3 cm, insisi horisontal melalui kulit, tepat di atas tulang rusuk keenam (untuk menghindari pembuluh interkostalis bawah kelima tulang rusuk). 6. Terus terang membedah melalui jaringan subkutan dengan tang lurus, dan menusuk pleura parietal dengan tips. (E) 7. Masukkan Anda bersarung sedikit jari melalui sayatan ke dalam rongga dada dan menyapu jari di sekitar untuk memastikan rongga kosong dan sayatan di atas diafragma (tidak ada viskus (F) dirasakan). 8. Pegang ujung sebuah berukuran tepat tabung thoracostomy antara ujung forsep dan memperkenalkan melalui sayatan 22,22 Dada menguras penyisipan urut (a) Dada x-ray untuk con sisi yang benar perusahaan. ( b) Mengidentifikasi fi ruang kelima interkostal, hanya anterior ke garis ke dalam rongga dada; unclamp tang dan geser tabung mid-aksilaris di sisi yang terkena. ( c) Masukkan bersarung sedikit jari melalui posterior sepanjang bagian dalam dinding dada. sayatan ke dalam rongga dada dan jari menyapu untuk memastikan rongga kosong 9. Pasang tabung ke saluran air atau katup Heimlich dan amati untuk tabung fogging dan menggelegak di bawah air. dan sayatan di atas diafragma (tidak ada viskus dirasakan). (D) Pegang ujung sebuah berukuran tepat thoracostomy tabung antara ujung tang dan memperkenalkan melalui sayatan ke dalam rongga dada. Unclamp tang dan geser tabung posterior bersama dalam dinding dada. ( e) Melampirkan tabung untuk menguras air atau katup Heimlich dan amati untuk tabung fogging 10. Jahitan drain dada di tempat dan menerapkan saus. dan menggelegak di bawah air. ( f) Periksa rein paru inflasi dengan x-ray dada. 11. Periksa rein paru inflasi dengan x-ray dada. Langkah-langkah penting diilustrasikan pada Gambar 22.22. tegak fi lm, 400-500 ml darah yang diperlukan untuk melenyapkan sudut costo-frenikus. Diagnosis mungkin memerlukan penggunaan CEPAT atau haemothorax Haemothoraces terutama disebabkan oleh laserasi CT scan. Sebuah haemothorax akut terlihat pada x-ray dada diperlakukan paru-paru atau kerusakan interkostalis dan pembuluh mammae dengan menguras dada kaliber besar, dimasukkan menggunakan teknik internal. dislokasi tulang fraktur dada juga dapat mengakibatkan yang dijelaskan sebelumnya. Jika lebih dari 1500 mL dikeringkan awalnya, haemothoraces. Mereka biasanya membatasi diri, dan jarang atau drainase terus pada 200 mL / jam atau lebih cepat, torakotomi harus memerlukan intervensi operasi. Diagnosis dapat sulit pada pasien dipertimbangkan. terlentang sebagai suara nafas akan tetap hadir. Kusam pada perkusi akan posterior dan tidak dapat diandalkan. x-ray terlentang dada tidak akan mengungkapkan jumlah moderat darah, meskipun film-film ereksi memar PARU lebih sensitif; bahkan dengan memar paru adalah yang paling umum cedera dada yang berpotensi mengancam jiwa, terjadi di 20 persen 651 22 korban dengan skor keparahan cedera (ISS) dari> 15. berkisar Pengobatan awalnya dengan satu atau lebih, saluran dada besar Kematian 15-20 persen dan 40-60 persen pasien akan memerlukan yang mungkin perlu volume tinggi / pompa tekanan rendah untuk ventilasi. Blunt kekuatan trauma pada dinding dada, atau cedera memungkinkan paru-paru kembali inflasi. Persistent bronkopleural fistula menghancurkan, akan melukai memar paru-paru yang mendasari, mungkin memerlukan intervensi operasi. cedera tracheobronchial utama yang kemudian menjadi edema dan perdarahan, dengan runtuhnya segera mengancam jiwa, dan manajemen dijelaskan sebelumnya. berikutnya dan konsolidasi. Hal ini menyebabkan ketidakcocokan FRACTURES AND JOINT INJURIES ventilasi-perfusi dan hipoksia, tergantung pada sejauh mana luka memar dan keterbatasan ventilasi pasien dengan nyeri. Sekitar Blunt JANTUNG CEDERA setengah dari pasien ini akan mengembangkan bilateral sindrom akut cedera jantung tumpul berikut pukulan langsung ke dada respiratory distress (ARDS), sistemik respons peradangan cedera anterior, dan berhubungan dengan sternum retak. Hal ini dapat mengakibatkan memar miokard, atau lebih jarang, ruang pecah dan gangguan katup. Kerusakan miokard dapat mengakibatkan tersebut. memar paru tidak dapat dikaitkan dengan patah tulang rusuk yang jelas, terutama pada anak-anak dan remaja dengan kandang tulang rusuk lentur. Awal x-ray dada mungkin tidak mengungkapkan sejauh mana luka memar itu, yang dapat berkembang selama 48 jam berikutnya. Diagnosis harus dibuat dengan mempertimbangkan hipotensi karena disfungsi miokard, kelainan konduksi, dan disritmia. tiba-tiba disritmia dapat mengakibatkan kematian dari ventrikel fi brillation. mekanisme cedera dan tingkat hipoksia diungkapkan oleh pembacaan jenuh oksimeter dan estimasi gas darah arteri. Pengelolaan mendukung, dan pasien harus dipantau secara ketat selama minimal 24 jam, berikut yang risiko disritmia tiba-tiba berkurang secara substansial. Pengobatan adalah dengan langkah-langkah mendukung dan pemberian oksigen. Pasien dengan hipoksia berat meskipun terinspirasi TRAUMA GANGGUAN AORTA oksigen (misalnya PaO 2 < 8,5 kPa atau SaO 2 < 90 persen) harus Cedera aorta tumpul adalah cedera perlambatan umum berikut jalan dipertimbangkan untuk ventilasi elektif. Yang sudah ada penyakit paru berkecepatan tinggi lalu lintas fi c crash (RTCs) dan jatuh dari harus diperhitungkan. ketinggian. Sampai dengan 15 persen dari kematian akibat tabrakan kendaraan jalan adalah hasil dari kerusakan aorta toraks (Williams et al., 1994). Sebagian besar cedera terjadi di aorta toraks proksimal, di Tracheobronchial TREE CEDERA mana lengkungan aorta yang relatif mobile dapat bergerak melawan fi cedera pohon tracheobronchial jarang terjadi, tetapi dapat dengan mudah xed turun aorta dekat ligamentum arteriosum. Lengkap transeksi atau diabaikan sebagai tanda-tanda bisa halus. Beberapa 3 persen dari cedera pecah segera fatal, namun hematoma dapat dikandung oleh lapisan dada-menghancurkan berhubungan dengan cedera saluran napas bagian adventisia dari dinding aorta, memungkinkan pasien untuk bertahan atas, tetapi kebanyakan cedera pohon trakea-bronkus berada dalam 1 inci hidup untuk mencapai rumah sakit. dari karina. Pasien sering hadir dengan hemoptisis, emfisema bedah dan pneumothorax sederhana atau ketegangan. pneumotoraks mungkin tahan untuk kembali inflasi dengan menguras dada, dan pasca-drain dan tanda-tanda klinis spesifik dan gejala yang sering absen, dan kebocoran udara persisten menunjukkan adanya suatu fistula mekanisme cedera harus memprovokasi indeks kecurigaan yang bronkopleural. CT dan MRI pencitraan mungkin con fi rm diagnosis, tetapi tinggi. Diagnosis dibantu oleh x-ray dada temuan, klasik dari bronkoskopi mungkin diperlukan. mediastinum yang melebar (dicatat bahwa anteroposterior (AP) fi lm akan memperbesar lebar mediastinum normal), hilangnya buku jari aorta 22.23 Ruptur aorta (a) Angiogram menunjukkan pecahnya lengkungan aorta. ( b) CT memindai menunjukkan hematoma di sekitar pecahan. 652 (Sebuah) (B) dan deviasi trakea ke kanan. Sementara angiography telah menjadi standar emas alat diagnostik, munculnya multidetector struktur nal (jantung, pembuluh darah besar, trakeobronkial pohon heliks CT scanner telah menggantikan teknik yang lebih invasif. Modern CT scan memiliki akurasi mendekati 100 persen, dan sangat spesifik untuk mendeteksi cedera. hati-hati dada, didukung oleh dada x-ray dan trauma CT dan kerongkongan). Diagnosis dibuat dengan pemeriksaan 22 pencitraan. The signifikan klinis Merintis sebuah pintu masuk luka dalam satu hemithorax dan luka keluar atau rudal radiologis terlihat di lain. Peluru dan pecahan peluru bisa jatuh, sehingga lintasan tidak dapat diprediksi. Kehadiran fragmen berdekatan dengan mediastinum pada x-ray harus meningkatkan kecurigaan cedera melintasi. Pasien dengan gejala, luka melintasi mediastinal hemodinamik tidak stabil harus diasumsikan memiliki haemothorax yang sedang berlangsung, pneumothorax ketegangan atau tamponade jantung. manajemen awal adalah ABC resusitasi dengan saluran dada bilateral, sebelum de definitif manajemen bedah. pasien stabil harus TRAUMA CEDERA diafragma pecah traumatis diafragma berhubungan dengan trauma tumpul dan tembus ke perut. trauma tumpul biasanya merupakan hasil dari tabrakan kendaraan lateral atau frontal, dengan distorsi dari dinding dada, geser dari diafragma dan kenaikan tekan tekanan intra-abdomen. Pecahnya lebih umum (di selamat) di sisi kiri, mungkin karena keparahan cedera yang diperlukan untuk menyebabkan pecahnya sisi kanan atas hati pelindung lebih biasanya berakibat fatal. Cedera ini jarang ditemukan dalam isolasi, dan berhubungan dengan dada lainnya, perut dan cedera panggul. pecah diafragma terkait dengan trauma tembus biasanya karena tembakan dan menusuk luka, dan mengakibatkan air mata yang lebih kecil dengan jaringan kurang visceral menonjol melalui diafragma. menjalani penyelidikan mendalam dengan USG, CT trauma, angiografi, oesophagoscopy dan bronkoskopi seperti yang ditunjukkan, dan konsultasi awal dengan ahli bedah kardiotoraks. pasien stabil harus terus dievaluasi kembali karena mereka bisa The management of major injuries manajemen awal mendukung, tapi hematoma yang terkandung dapat pecah jika pasien hipertensi. Tekanan darah karenanya harus dikendalikan pada pasien dengan dugaan cedera aorta tumpul sampai CT scan telah dikeluarkan cedera. Setelah cedera adalah con fi rmed, tekanan darah harus dikendalikan sampai pasien dapat dibawa ke ruang operasi untuk de fi perbaikan kardiotoraks definitif. perbaikan Endovascular mungkin bagi beberapa luka aorta tumpul. tiba-tiba memburuk dan memerlukan intervensi bedah yang mendesak; 50 persen dari pasien dengan luka melintasi mediastinum yang hemodinamik tidak stabil pada presentasi, dengan angka kematian dua kali lipat dari 40 persen lebih mereka yang stabil (Findlay et al., 2007). MENGAMBIL RUMAH PESAN Tujuan utama dalam pengelolaan cedera dada traumatis adalah untuk dengan cepat mengidentifikasi dan mengelola enam luka segera mengancam jiwa dalam survei primer. Delapan cedera Tanda dan gejala dapat halus, dan cedera terjawab, hanya berpotensi mengancam nyawa harus dicari dalam survei primer menjadi jelas tahun kemudian sebagai herniasi berkembang. dan sekunder, dan mungkin memerlukan pencitraan canggih untuk Standar x-ray dada mungkin hanya menunjukkan hemidiafragma mendiagnosa. Hanya 15 persen dari cedera dada memerlukan tinggi tetapi tidak jelas; Namun, penampilan gas usus atau tabung intervensi operasi. nasogastrik dalam dada akan membantu con fi rm diagnosis. Studi kontras melalui selang nasogastrik, CT dan MRI scan semua tambahan yang berguna. pecah diafragma dan herniasi visceral dapat keliru untuk haemothorax di dataran dada x-ray; Namun, penyisipan sebuah jari ke dada selama dada menguras penyisipan dapat mengungkapkan adanya lambung atau usus loop (maka menghindari trochars tajam untuk mencegah cedera visceral). manajemen awal adalah mendukung dengan penilaian hati-hati dan pengelolaan ABC. Hati-hati penyisipan menguras dada disarankan sebelum mentransfer atau anestesi. Pengobatan definitif adalah bedah - pecahnya diafragma dapat C - Sirkulasi dan syok Untuk profesional kesehatan 'kejutan' tidak kondisi emosional sering dilaporkan pada seseorang menyaksikan insiden yang mengganggu. Hal ini dapat secara luas didefinisikan sebagai kegagalan sirkulasi, atau perfusi yang tidak memadai dari jaringan dan organ dengan darah beroksigen. Tidak diobati, atau tidak diobati, shock menyebabkan kerusakan organ dan akhirnya kematian akibat gagal multi-organ. Pengakuan shock, diagnosis penyebab dan manajemen berikutnya karena itu merupakan langkah penting dalam resusitasi dan perawatan pasien sakit parah atau trauma. C untuk sirkulasi mengikuti A diperbaiki selama laparotomy trauma, tetapi mungkin memerlukan untuk airway dan B untuk bernafas, tetapi dengan adanya torakotomi atau pendekatan thoraco-abdominal. bencana perdarahan eksternal, dari luka tungkai, kontrol perdarahan diutamakan. Ini adalah urutan ABC, LUKA melintasi mediastinum Menembus benda-benda yang melintasi mediastinum dapat menyebabkan kerusakan paru-paru dan ke mediasti- utama 653 22 SIRKULASI DAN SHOCK - KESADARAN dalam usus sekunder untuk usus kerusakan yang disebabkan oleh Ada lima jenis utama dari shock yang dapat dikelompokkan menjadi iskemia. The vasodilatasi yang mendalam yang dihasilkan secara dua kelompok patogen: dramatis mengurangi afterload; bahkan dengan volume sirkulasi 1. vasokonstriksi: hipovolemik dan kardiogenik syok. 2. vasodilative: septic, neurogenik dan anafilaksis FRACTURES AND JOINT INJURIES syok. Mayoritas pasien dengan syok setelah cedera besar akan menderita syok hipovolemik; Namun, setiap pasien dapat hadir darah normal dan dibesarkan cardiac output, tekanan darah pasien jatuh dan tekanan nadi melebar, misalnya 110/70 Æ 90/30. Oksigen meningkat konsumsi, dan meskipun curah jantung yang tinggi, perfusi jaringan dan oksigenasi berkurang, dan hasil kerusakan organ. Racun juga dapat merusak kebocoran miokardium dan menyebabkan kapiler, rumit presentasi dengan unsur syok kardiogenik dan hipovolemik. dengan kombinasi jenis shock. syok hipovolemik Hasil syok hipovolemik dari kehilangan volume dalam sirkulasi; mungkin karena kehilangan seluruh darah dari perdarahan, atau plasma dan kehilangan fluida dari luka bakar atau kondisi medis yang parah. Sebagai volume darah yang beredar menurun, mekanisme kompensasi dipicu untuk melestarikan tekanan darah dan perfusi organ vital. Mekanisme ini dapat menjaga tekanan darah sistolik hingga sekitar 30 persen kehilangan syok neurogenik syok neurogenik diproduksi oleh cedera tulang belakang yang tinggi, yang mengganggu saraf simpatik mengendalikan vasokonstriksi. Pembuluh darah perifer relaks dan menjadi mendalam melebar, mengurangi pra-beban dan afterload. Bahkan dengan cardiac output mengangkat, pasien tidak dapat mempertahankan tekanan darah yang memadai, dan shock terjadi kemudian. darah pada pasien fi t. Di atas ini, kompensasi semakin gagal syok neurogenik tidak disebabkan oleh cedera kepala yang terisolasi, dan berbeda sampai tidak sadarkan diri, diikuti oleh kematian sekitar 50 persen dari 'kejutan tulang belakang', yang merupakan accidity fl sementara berikut kehilangan darah. mekanisme kompensasi awal adalah takikardia kerusakan tulang belakang. Sejak syok neurogenik selalu berhubungan dengan dan vasokonstriksi perifer dengan tekanan nadi menyempit kerusakan sumsum tulang belakang traumatis, kemungkinan untuk hidup [vasokonstriksi menimbulkan tekanan darah diastolik, membawa berdampingan dengan tingkat hipovolemia dari trauma terkait. lebih dekat ke sistolik, misalnya 120/60 Æ 120/90]. kompensasi lebih lanjut termasuk takipnea, pergeseran cairan dari jaringan ke dalam sirkulasi dan mengurangi produksi urine. syok anafilaktik Ini adalah jenis reaksi alergi. Paparan antigen yang seorang individu sebelumnya telah peka memicu off reaksi kaskade. Sel-sel mast berdegranulasi dan melepaskan sejumlah besar histamin ke dalam aliran darah. zat vasoaktif lainnya dilepaskan, Beberapa cedera meniru syok hipovolemik, klasik tension pneumothorax dan tamponade jantung; negara rendah-output berikut obstruksi pada aliran balik vena dan curah jantung, masing-masing. vasokonstriksi perifer bukan merupakan fitur dari kondisi ini dengan tidak adanya hipovolemia, tidak seperti syok kardiogenik, dan pembuluh darah tetap penuh. dan vasodilatasi yang mendalam disebabkan. Hasil kebocoran kapiler besar-besaran di edema tiba-tiba, yang dengan hilangnya cairan ke dalam usus menyebabkan hipovolemia [1 mendalam mm dari edema di seluruh permukaan tubuh setara dengan fl 1,5 L hilangnya cairan]. Gambar ini rumit oleh efek lain seperti bronkospasme. Anafilaksis dapat dipicu oleh banyak antigen umum seperti shell ikan atau kacang. Dari tertentu signifikansi untuk praktisi rumah sakit yang alergi terhadap obat-obatan dan lateks. Serangan jantung Hasil syok kardiogenik dari penurunan kontraktilitas miokard, dan karenanya penurunan stroke volume dan cardiac output. Ini klasik berikut infark miokard atau iskemia berat, namun dapat mengikuti kerusakan trauma pada miokardium dari cedera tumpul atau penetrasi, misalnya fraktur sternum. Vasokonstriksi tidak proporsional karena tidak hipovolemia, tapi curahan katekolamin dan stimulus otonom yang mendalam, yang dapat menempatkan beban lebih lanjut pada jantung dengan menyebabkan vasokonstriksi dan meningkatkan afterload. pasien trauma dapat hadir dengan syok kardiogenik jika acara jantung mendahului, dan memang menyebabkan, peristiwa traumatik. SIRKULASI DAN SHOCK - PENGAKUAN Pengakuan shock relatif mudah dalam tahap akhir ketika tanda-tanda underperfusion yang jelas. tahap awal shock hadir dengan tanda-tanda yang lebih halus yang memerlukan pemeriksaan pasien-hati untuk menjelaskan; misalnya, tekanan darah sistolik mungkin tidak drop secara signifikan sampai 30 persen dari volume darah pasien telah hilang. syok hipovolemik melewati sejumlah tahapan klinis sebagai kehilangan darah meningkat, dan ini telah dikelompokkan ke dalam empat kelas syok, dengan tanda-tanda semakin jelas [volume darah orang dewasa adalah sekitar 7 persen dari berat badan ideal, atau 5 L untuk non Orang 654 syok septik Ini hasil dari masuknya racun ke dalam sirkulasi, yang gemuk dengan berat 70 kg]. Harus diingat, bagaimanapun, bahwa racun mekanisme vasokonstriksi dalam pembuluh darah. racun ini biasanya berasal dari infeksi, atau dilepaskan dari pengembangan dan perkembangan shock adalah kontinum. kehilangan darah lebih besar dari 50 persen (> 2500 ml) hasil kerugian, tetapi mereka memburuk sangat cepat ketika mereka dekompensasi. hilangnya kesadaran, denyut nadi dan tekanan darah, dan akhirnya Denyut nadi merupakan indikator yang baik dari tingkat shock, seperti tingkat respirasi, menyebabkan PEA serangan jantung hipovolemik. pernapasan; tabel yang menunjukkan parameter normal untuk anak-anak pada 22 usia yang berbeda yang tersedia. Nilai-nilai yang ditunjukkan pada Tabel 22.1 berhubungan dengan orang dewasa dan anak-anak di atas usia 12. Anak-anak muda kompensasi lebih Sebuah pendekatan yang masuk akal dari tekanan darah dapat diperoleh dari palpasi pulsa. Namun, praktisi cenderung melebih-lebihkan tekanan darah jika pulsa teraba, meskipun ada variasi yang luas (Deakin dan Low, 2000). KELAS OF SHOCK Pengakuan shock karena itu tergantung pada penilaian klinis cepat kelas 1 - <15 persen volume darah kerugian (<750 ml dalam laki-laki pasien, dengan pengukuran tanda-tanda vital yang sesuai. tampilan, dengan berat 70 kg) mendengarkan, merasakan urutan harus diterapkan untuk (Tidak ada perubahan dalam BP, tekanan nadi, laju pernapasan atau kapiler re fi mengidentifikasi tanda-tanda ll) • minimal takikardia <100 bpm • pucat kulit mungkin kelas 2 - 15-30 persen volume darah kerugian (750-1500 mL) (Tidak ada perubahan dalam tekanan darah sistolik) hipovolemik syok; tekanan darah dan denyut nadi saja tidak memadai. Lihat dan dengarkan • perifer / sianosis sentral dan pucat • berkeringat • takipnea dan gangguan pernapasan • perubahan status mental - kecemasan, ketakutan, agresi, agitasi • HAI perfusi perifer dengan dingin, pucat, kulit lembab dan dingin • tingkat depresi kesadaran atau ketidaksadaran • ≠ kapiler re fi ll> 2 detik Merasa • takikardia> 100 bpm • HAI tekanan nadi sebagai diastolik BP naik • peningkatan frekuensi napas (takipnea) 20-30 bpm • Kapiler re fi ll waktu> 2 detik (ini tidak dapat diandalkan dalam dingin dan halus perubahan status mental: cemas, takut, agresi • denyut nadi dan karakter - takikardia dan pulsa benang • The management of major injuries efektif untuk tingkat yang lebih besar darah • Peripheral perfusi miskin - dingin, lembab, menutup ketakutan pasien) • Kehilangan pulsa - radial, kemudian femorals, maka karotis sebagai kelas 3 - 30-40 persen volume darah kerugian (1500 2000 mL) ditandai takikardia> 120 bpm • keparahan syok meningkat • Tekanan darah - awalnya diastolik dibesarkan dengan tekanan nadi menyempit, kemudian turun di sistolik dan diastolik, dan akhirnya tekanan darah unrecordable. terukur penurunan tekanan darah sistolik dari normal, misalnya <100 mmHg pasien Pengamatan faktor-faktor ini biasanya akan memungkinkan pengkajian • denyut perifer thready • harus dibuat dari kehadiran dan tingkat shock, dan kemungkinan tingkat fl di / vena kosong • ditandai takipnea> 30 bpm kehilangan darah. Hal ini akan bertindak sebagai panduan untuk apakah • signi fi perubahan status mental tidak bisa: gelisah ++ • menjatuhkan urin kelas 4 -> 40 persen kehilangan volume darah (> 2000 ml) penggantian volume diindikasikan, dan jika demikian berapa banyak. syok hipovolemik yang tetap responsif terhadap pengobatan mungkin karena perdarahan ke dalam rongga tubuh atau ruang yang potensial, dan bukti ini harus dicari. Diagnosis dapat dibantu dengan pencitraan trauma seperti CEPAT atau CT. Sebuah pengingat berguna di mana • takikardia berat> 140 bpm • hampir mati, penurunan tingkat kesadaran • signi fi kan penurunan tekanan darah sistolik, misalnya <70 mmHg • denyut perifer teraba, pulsa pusat yang lemah • gangguan pernapasan • sianosis sentral dan perifer • Output urine minimal mencarinya adalah slogan yang mudah diingat: perdarahan ke lantai fl dan empat lagi ( perdarahan eksternal yaitu dan dada, perut, panggul / retroperitoneum, tulang panjang). Ingatlah, meskipun, bahwa ada bentuk-bentuk lain dari kejutan yang perlu dikecualikan. Serangan jantung dapat meniru banyak tanda-tanda syok hipovolemik. Sejarah akan memberikan indikasi yang baik dari kemungkinan penyebab. Pembuluh darah cenderung penuh dalam syok kardiogenik, dan sianosis lebih mendalam. 655 22 Mungkin ada tanda-tanda diagnostik lain yang hadir seperti edema paru. dressing hemostatik berguna untuk kontrol darurat dari arteri dan vena perdarahan dari situs proksimal mana torniket tidak dapat Septic, neurogenik dan syok anafilaktik ditandai dengan diterapkan (Mahoney et al., 2005). Quikclot ™ ( zeolit granular, vasodilatasi yang bertentangan dengan vasokonstriksi. Pembuluh berasal dari batuan vulkanik) dapat secara efektif mengontrol darah cenderung penuh, dan denyut perifer mudah teraba dan berlari. perdarahan yang menghancurkan dari kapal-kapal besar, tapi perfusi perifer mungkin baik, dengan hangat dan fl perifer ushed, menghasilkan suhu jaringan hingga 570ºC, berpotensi tetapi kulit dapat berbintik-bintik atau mengalami sianosis dengan menyebabkan nekrosis jaringan. HemCon ™ ( chitosan, berasal dari sepsis. hancur shell ikan) adalah sebuah alternatif, yang memiliki FRACTURES AND JOINT INJURIES keuntungan tidak menghasilkan reaksi eksotermik. Clamping poin pendarahan sulit dan dapat merusak pembuluh; ini harus tetap SIRKULASI DAN SHOCK - MANAJEMEN Pengendalian jalan napas (dengan kontrol cervical spine), provinsi ahli bedah yang berpengalaman. oksigenasi optimal dan ventilasi merupakan prasyarat untuk shock manajemen. manajemen segera syok hemoragik tergantung pada kontrol perdarahan dan administrasi fluida intravena dan darah untuk mengembalikan volume intravaskular dan hematokrit. Fraktur panggul dapat mengakibatkan menghancurkan retroperitoneal perdarahan; ini dapat dikurangi dengan mengompresi panggul untuk mendekati situs fraktur perdarahan. Kompresi dapat dicapai secara manual, dengan handuk atau selimut lewat di bawah Pengendalian perdarahan Hal ini dicapai dengan tekanan langsung pasien dan memperketat dari kedua belah pihak di atas panggul, atau pada luka pendarahan dengan dressing yang tepat, dan elevasi dengan perangkat khusus seperti SAM Sling ™. Ini adalah kompresi bila memungkinkan. Melanjutkan perkembangan dari pengalaman sabuk sistem ratchet untuk menerapkan tekanan melingkar di sekitar militer telah menyebabkan pengenalan langkah-langkah tambahan panggul. celana MAST tidak praktis dan sekarang jarang digunakan. untuk mengendalikan perdarahan eksternal dan anggota tubuh. Luka dapat dikemas dengan saus, dan perban melingkar diterapkan sekitar dan di atas luka dikemas. pembalut kemudian dapat memutar di teknik mesin kerek untuk menekan pak ke dalam luka. perban spesialis telah dirancang untuk tujuan ini, seperti Oales ™ Modular perban. Ini menggabungkan perban untuk packing luka, dengan cangkir plastik untuk kompres ke dalam luka dikemas di bawah melingkar, perban elastis. kanulasi vena perifer akses intravena harus diamankan pada kesempatan paling awal; ini bisa sangat sulit di tahap-tahap selanjutnya syok. Ukuran kanula adalah penting karena efeknya pada fl ow, yang berbanding lurus dengan pangkat empat jari-jari kanula (Poiseuille Hukum). Sebagai contoh, mengurangi separuh radius kanul mengurangi tingkat fl ow yang dengan faktor 16. Arus juga berkurang sebagai cannula memanjang. Torniket telah dikembangkan untuk mengendalikan perifer ekstremitas perdarahan, dengan perangkat seperti Tempur Aplikasi Tourniquet (CAT ™). C-AT ™ adalah satu perangkat-tangan yang menggunakan sistem mesin kerek dengan bergerak Band internal bebas untuk memberikan tekanan melingkar di sekitar ekstremitas. Setelah diperketat dan pendarahan berhenti, mesin kerek terkunci di tempat. Sebuah tali Velcro ® kemudian diterapkan Jelas itu sulit, jika bukan tidak mungkin, untuk bersaing dengan perdarahan besar tanpa minimal dua pendek, besar-menanggung kanula. Oleh karena itu, ATLS ® pedoman untuk di rumah sakit trauma kanulasi adalah penyisipan dua kanula, minimal ukuran 16-gauge, tetapi sebaiknya 14-gauge, ke dalam pembuluh darah perifer yang besar, biasanya di antecubital fossa. untuk mengamankan lebih lanjut dari mesin kerek selama evakuasi kanulasi vena sentral Ini adalah pilihan diperuntukkan bagi mereka korban. dengan keahlian yang tepat; itu bisa sangat sulit dan membawa Setelah di tempat dan mengendalikan perdarahan, tourniquet tidak (pneumothorax dan kerusakan arteri yang paling umum). Di Inggris, de fi nitively memperbaiki cedera. penggunaan dua mesin kerek tali 656 risiko yang signifikan dari komplikasi yang mengancam jiwa harus melonggarkan atau dihapus sampai ahli bedah yang tersedia untuk (Sebuah) (B) Band diri mengikuti batang mesin klip mesin kerek kerek 22,24 CAT ™ tourniquet (a) Tourniquet digunakan. ( b) komponen tourniquet. 22 The management of major injuries (Sebuah) 22,25 SAM Sling ™ tergeser belt kompresi digunakan dimensi (2D) pencitraan USG sangat dianjurkan dalam penentuan tapak rutin garis CVP. Akses ke jugularis internal dapat menjadi sulit pada pasien trauma, terutama jika ia sedang bergerak dengan kerah dan kepala serviks kaku blok di tempat. Pendekatan subklavia memiliki insiden tertinggi komplikasi; kanulasi femoralis adalah pilihan yang lebih aman daripada pendekatan baik pusat dan kanula yang panjang sering dapat berlokasi di vena femoralis, medial arteri femoral. Intraosseus kanulasi kanulasi intraoseus sebelumnya telah (B) disediakan untuk anak-anak sampai usia sekitar 5 tahun, di 22.27 intraosseous kanulasi. (Sebuah) Cook pediatrik intraosseus jarum. ( b) jarum intraosseous di tempat di tibia proksimal medial. mana kanulasi intravena tidak mungkin. Korteks tulang tipis dan relatif lunak pada anak-anak, dan sumsum yang berlimpah dan pembuluh darah. Sebuah 16-gauge intraosseus jarum khusus dapat didorong atau mengacaukan ke tulang tibia, bawah dan medial sendi lutut. waktu respon untuk pemberian obat dekat dengan pemberian IV, dan seluruh resusitasi dapat dilakukan melalui intraosseus kanula, termasuk semua obat bius dan fluida. Intraosseus kanulasi untuk orang dewasa telah divalidasi, dan tibia. FAST1 The ® adalah dirancang untuk secara manual mendorong kanula ke dalam manubrium. Semakin baru EZ-IO ® sistem terdiri dari bor listrik genggam untuk 'bor' kanula melalui korteks tibia atau kepala humerus. peralatan khusus yang tersedia untuk penentuan tapak kanula melalui tebal dan sulit korteks tulang dewasa. The Bone Injection Gun (BIG) adalah perangkat springloaded yang fi res kanula melalui korteks pemberian cairan Pemberian cairan telah lama menjadi isu kontroversial. Pendekatan ATLS tradisional untuk resusitasi sirkulasi trauma, berdasarkan pengalaman militer, adalah situs dua besar-bore kanula intravena dan mengelola bolus awal 2 L laktat menghangatkan Ringer atau larutan Hartmann. Hal ini tentunya berhasil meningkatkan perfusi pada pasien perdarahan, tetapi sekarang tidak disarankan untuk digunakan pra-rumah sakit di mana perdarahan tidak bisa diangkat dengan operasi dikendalikan dan darah tidak tersedia untuk transfusi. Korban perdarahan ke tingkat 3 atau 4 syok dapat mencapai keadaan mantap sebagai tekanan darah menurun ke titik di mana perdarahan aktif mungkin berhenti. Mengembalikan Volume vaskular dengan kristaloid atau koloid dapat mengembalikan tekanan darah ke titik di mana perdarahan resume; administrasi lebih lanjut dari fluida yang jelas mengulangi siklus sampai tingkat hemoglobin turun di bawah titik di 22.26 Kanula Sebuah kanula 16-gauge (tap abu-abu) memiliki diameter mana oksigen yang cukup dapat dilakukan. 20 persen lebih kecil tapi 40 persen lebih fl ow dari 14-gauge kanula (tap oranye). 657 FRACTURES AND JOINT INJURIES 22 serangan jantung dan kematian kemudian hasil dari hipoksia anemia. and CVP are all used to assess response. Serial measurement of metabolic acidosis parameters such as bicarbonate, base deficit Di Inggris, bimbingan NICE pada Inisiasi Pra-rumah sakit Terapi Penggantian Cairan di Trauma (Institut Nasional untuk Clinical Excellence, 2004), yang berkaitan dengan korban and lactate levels can be used to gauge adequate response to fluid trauma dengan kemungkinan perdarahan, adalah untuk titrasi intravena fluida kristaloid di 250 bolus mL terhadap denyut nadi radial. Jika pulsa radial tidak dapat dirasakan, yang fluida diberikan sampai kembali pulsa, kemudian dipotong. BAGUS setting. The use of hypertonic saline has been successfully menekankan pentingnya tidak menunda transfer ke rumah sakit, dan menyarankan fluida diberikan jika perlu sedang dalam perjalanan. Dalam luka tembus dada, fluida dititrasi terhadap pressure and oxygen delivery are improved. Capillary damage is pulsa pusat teraba. Strategi ini dikenal sebagai hipotensi permisif. Dengan asumsi O darah Rhesus negatif segera tersedia di Departemen Darurat, tekanan darah dapat dibawa dengan improved, but the role of hypertonic solutions has yet to be kristaloid tertunda transfusi cepat. Dalam prakteknya UK, solusi koloid non-albumin yang biasa digunakan sebagai ekspander plasma (gelatin dan pati formulasi). Ini memiliki keuntungan teoritis dalam bahwa mereka tetap dalam sirkulasi rusak selama lebih dari kristaloid (saline dan Hartmann). Namun, ada sedikit bukti kuat bahwa ada keuntungan praktis, terutama karena setiap pasien terkejut akan mengembangkan kapiler bocor dan membatalkan manfaat t koloid. Ada risiko reaksi alergi terhadap koloid tersebut, dan pedoman BAGUS merekomendasikan penggunaan kristaloid saja. volume besar (> 2 L) dari normal saline 0,9 persen dapat menyebabkan asidosis hiperkloremik, dan laktat yang, replaced the supremely efficient red blood cell. Blood transfusion therapy. More sophisticated methods such as oesophageal Doppler and arterial waveform analysis are also used in the critical care demonstrated, and may have some benefits over the current use of isotonic fluids. Research with 7.5 per cent saline and dextran (as opposed to isotonic 0.9 per cent) suggests that mean arterial blood lessened, and organ perfusion improved, with a much larger increase in the intravascular volume. Short-term survival is determined. The ultimate goal of synthetic, oxygen-carrying fluids has been researched for decades, but as yet nothing has effectively should be given early if haemorrhagic shock is demonstrated, with O Rhesusnegative, type-specific or cross-matched blood. Transfusion should be titrated against the haematocrit, and blood products such as fresh-frozen plasma, platelet concentrates and clotting factors given during massive transfusions on the advice of the haematologists. The information given earlier refers to resuscitation of hypovolaemic patients only. Most other forms of shock will respond initially to IV fluids pending accurate assessment and diagnosis. However, shock in elderly casualties without evidence of major trauma should raise a high index of suspicion for cardiogenic shock. Infusion of even small volumes of fluid can overload the circulation and cause collapse and cardiac arrest. Elderly patients may also be on medication for hypertension etc., which can severely limit their ability to maintain an adequate blood pressure and cardiac output. A drug history should be obtained as soon as possible; patients on vasodilator drugs such as ACE inhibitors and sartans may need inotropes to support the Respon dinamis untuk tantangan fluida akan memberikan informasi circulation, even if the patient is hypovolaemic. apakah perdarahan terus menerus atau dikendalikan. Sebuah volume 2 L hangat Hartmann awalnya diberikan (20 mL / kg pada anak-anak), dan respon dalam tanda-tanda vital mencatat: responden cepat - merespon dengan cepat dan tetap hemodinamik normal, setelah kehilangan <20 per volume darah persen. Tidak ada cairan lebih lanjut diperlukan dan intervensi bedah mungkin diperlukan. responden transient - menanggapi bolus awal, kemudian hypovolaemic shock the source of the bleeding must be identified and surgically or radiologically controlled. The priorities darah, dengan intervensi bedah mungkin. for restoring and maintaining adequate circulation are: Non-penanggap – show minimal or no response to the initial bolus. These patients are likely to require immediate transfusion and surgery to stop exsanguinating haemorrhage. There may be other causes such as tension pneumothorax, cardiac tamponade or non-haemorrhagic shock. Fluids should be titrated against response, with optimum 658 Take home message In patients suffering from haemorrhagic, Pasien-pasien ini perlu administrasi lanjut cairan dan transfusi memburuk, setelah kehilangan 20-40 persen volume darah. organ and peripheral tissue perfusion the goal. Blood pressure, pulse rate, peripheral perfusion • control external bleeding • restore intravascular volume • transfuse blood • turn off the tap – call a surgeon early. D – Disability – head injury The immediate management of the seriously headinjured patient is designed to prevent secondary injury and to provide the neurosurgeon with a live patient who has some hope of recovery. A significant number of fatalities from head injury are caused by the secondary and not the 1. Dura mater – a tough, fibrous layer, firmly adherent to the inner skull. 22 2. Arachnoid mater – a thin, transparent layer, not adherent to the primary injury; prevention of this secondary brain injury is overlying dura and so presenting a potential space. facilitated by following the ABC principles set out in ATLS ®. Cerebrospinal fluid (CSF) is contained and circulates within this space. HEAD INJURIES – AWARENESS In the UK, severe head injuries account for more than 50 per cent underlying surface of the brain. The brain itself is divided into three main structures: of trauma-related deaths, and these usually follow road traffic crashes, assaults and falls (Flannery and Buxton, 2001). Injury patterns differ between countries; in the UK patients experience predominantly closed injuries, with a peak incidence in males between the ages of 16 and 25 years. A second peak occurs in the elderly, with a high incidence of chronic subdural haematomas. Only 10 per cent of head-injured patients presenting at Emergency Departments have a severe injury. The injuries can be classified into three groups based on the GCS (American College of Surgeons Committee on Trauma, 2004): 1. Cerebrum – composed of right and left hemispheres, divided into: • frontal lobes – emotions, motor function, speech • parietal lobes – sensory function, special orientation • temporal lobes – some memory and speech functions • occipital lobes – vision The management of major injuries 3. Pia mater – a thin, transparent layer, firmly adherent to the 2. Cerebellum – coordination and balance 3. Brainstem – composed of three main structures: Mild (80 per cent) GCS 13–15 Moderate (10 per cent) GCS 9–12 Severe (10 per cent) GCS 3–8 Investigation, management and outcomes depend on the severity of the injury; however, this is a continuum, and the classification given earlier is only a guideline. Even mild head injuries can be associated with prolonged morbidity in the form of headaches and memory problems; only 45 per cent are fully recovered 1 year later. With moderate head injuries, 63 per cent of patients remain disabled 1 year after the trauma, and this rises to 85 per cent with severe injuries (Royal College of Surgeons of England, • midbrain – reticular activating system (alertness) • pons – relays sensory information between cerebrum and cerebellum • medulla – vital cardiorespiratory centres. The midbrain passes through a large opening in the tentorium, a fibrous membrane that divides the middle and posterior fossae. The third cranial nerve, which controls pupillary constriction, also runs through this opening, and is vulnerable to pressure damage if the cerebral hemispheres swell. This results in pupillary dilatation, an early sign of a significant rise in intracerebral pressure. Pathophysiology The skull is in effect an enclosed, bony box 1999). A knowledge of anatomy and pathophysiology is needed to containing the brain, blood vessels and the CSF. The understand and anticipate the development of a head injury. approximately 10 mmHg, and is a balance of brain, intravascular intracerebral pressure (ICP) is normally maintained at and CSF volumes. Traumatic damage to the brain can cause The scalp comprises five layers of tissue, with the mnemonic swelling of the brain tissue itself, and bleeds from arteries and SCALP: skin, connective tissue, aponeurosis, loose areolar t i ssue, andveins into the extradural space, subdural space or brain periosteum. It has a generous blood supply and ser i ous scalp substance lacerations can result in major blood loss and shock if bleeding is (intracerebral bleed) increase the not controlled. intracerebral volume and raise the ICP. If the ICP is sustained at above 20 mmHg, permanent brain damage can result, with poor The skull is composed of the cranial vault and the base. The outcomes; this is the secondary brain injury. There is only vault has an inner and outer table of bone, and is particularly thin limited, intracranial compensation for rising ICP, and this is in the temporal regions, although protected by the temporalis largely achieved by a reduction in CSF volume (Monroe-Kelly muscle. The base of the skull is irregular, which may contribute to doctrine). Once pressure compensation has reached its limits, accelerative injuries. The floor of the cranial cavity has three the ICP rises rapidly in a breakaway exponential. distinct regions: the anterior, middle and posterior fossae: As the pressure rises, the conscious level decreases and the The meninges cover the brain and consist of three layers: GCS falls. The medial part of the temporal lobe (the uncus) herniates through the tentorial 659 FRACTURES AND JOINT INJURIES 22 (a) (c) (b) (d) (e) (f) 22.28 Fractured skull – imaging (a) X-ray showing a depressed fracture of the skull. ( b–f) CT scans showing various injuries: ( b) a fracture; ( c) an extradural haematoma; ( d) a subdural haematoma and compression of the left ventricle; (e) an intracerebral haematoma; ( f) diffuse brain injury with loss of both ventricles. notch, compressing the third cranial nerve and the midbrain pyramidal tracts. This usually results in pupillary dilatation on the side of the injury, and hemiplegia on the opposite side. Pressure changes in the medulla cause a sympathetic discharge, with a rise in blood pressure and reflex bradycardia. With further pressure rise, cerebral blood flow is compromised, and ceases terminally when the ICP rises above the mean arterial pressure (MAP). Ultimately, the cerebellar tonsil is forced into the foramen magnum, resulting in a loss of vital cardiorespiratory function; this is known as brain stem or brain death, and is a terminal event. brain injury as the resultant pressure wave moves across the brain. The secondary brain injury is pressure related, and is caused by swelling within the brain, causing a rise in ICP as described earlier. This is compounded by hypoxia, hypercarbia and hypotension. Severity of brain injury The GCS is a well-tested and objective score for assessing the severity of brain injury: 13–15 is mild; 9–13 is moderate; 8 or less is severe. Morphology of brain injury Skull fractures are seen in the cranial vault or skull base; they may be linear or stellate, and open or closed. Mechanism of brain injury Brain injury can be blunt or penetrating. The significance of a skull fracture is in the energy transfer to the The primary brain injury occurs at the time of the trauma, and brain tissue as a result of the considerable force required to fracture results from sudden distortion and shearing of brain tissue within the bone. Open skull fractures may tear the underlying dura, the rigid skull. The damage sustained may be focal, typically resulting in a direct communication between the scalp laceration resulting from a localized blow or penetrating injury, or diffuse, and the cerebral surface, which may be extruded as ICP rises. typically resulting from a high-momentum impact. Sudden acceleration or deceleration can cause a contracoup injury, as the brain impacts on the side of the skull away from the impact. 660 Basal skull fractures are caused by a blow to the back of the High-velocity missile penetrating injuries will also cause a diffuse head, or rapid deceleration of the torso with the head unrestrained, and severe as in high-speed vehicular crashes. Fractures are rare, occurring in 4 per cent of severe head injuries, but can cause severe damage, and are a made that the neck is unstable until proved otherwise. As the cause of death in front-end collisions and motor sport crashes. cervical spine x-ray does not rule out a fracture, full immobilization There are key physical signs pathognomic of basal skull fracture: should remain in place until the neck is cleared clinically or with 22 further imaging such as CT. • peri-orbital ecchymosis (bruising – ‘raccoon’ or ‘panda’ eyes) retro-auricular ecchymosis (Battle sign – bruising behind ears) • oto-rhinorrhea (CSF leakage from nose and ears) • VIIth and VIIIth cranial nerve dysfunction (facial paralysis and hearing loss) re-evaluated, lateralizing signs are looked for, and the upper and lower limb motor and sensory function evaluated. If the patient is stable, further imaging may be indicated, and a number of guidelines exist to aid the decision. CT scanning is the primary examination of choice for patients Basal skull fractures are not always visible on x-ray or CT, but blood in the sinus cavities and the clinical signs should suggest with a clinically important brain injury (National Institute for their presence. Health and Clinical Excellence, Diffuse brain injury is due to axonal disruption of the neurones and varies from minor, resulting in mild concussion, to severe, resulting in an ultimately fatal hypoxic and ischaemic insult to the brain. Extradural (epidural) haematomas are relatively uncommon, occurring in 0.5 per cent of all braininjured patients, and 9 per cent of those who are comatose (Findlay et al., 2007). The haematoma is contained outside the dura but within the skull, and is typically biconvex or lenticular in shape. They are commonly located in the temporal or temporoparietal region, and usually result from a middle meningeal artery caused by a fracture. 2007). Modern, fast, spiral CT scanners are increasingly available Subdural haematomas are more common, and constitute 30 per cent of severe brain injuries (Findlay et al., 2007). They usually result from tearing of cortical surface vessels, and normally cover the entire surface of the hemisphere. Underlying brain damage is usually much more severe due to the greater energy transfer. adjacent to Emergency Departments, enabling rapid trauma CTs in the course of minutes. All patients suffering a severe head injury require an urgent CT scan. Specific indications for a head CT are (Royal College of Surgeons of England, 1999): The management of major injuries • A more thorough assessment of the neurological status takes place during the secondary survey. The GCS and pupils are • GCS < 13 on first Emergency department assessment • • • • • • • • GCS < 15 2 hours after initial assessment suspected open or depressed skull fracture clinical basal skull fracture post-traumatic seizure focal neurological deficit > 1 episode of vomiting amnesia of events > 30 minutes before impact post-injury amnesia if: age > 65 years associated with coagulopathy due to a dangerous mechanism of injury (pedestrian versus motor vehicle, ejection from motor vehicle, fall from height > 1 m). Contusions and intracerebral haematomas are fairly common (20–30 per cent of severe brain injuries). The majority occur in the frontal and temporal lobes. Inoperative contusions can evolve into haematomas requiring surgical evacuation over a period of hours or days, and repeat CT scanning within 24 hours may be indicated. HEAD INJURIES – MANAGEMENT The management of head injuries depends on the severity, as assessed by the clinical examination, GCS and CT scan. Patients with a mild head injury should be admitted and monitored, with frequent neurological observations. Should there be any HEAD INJURIES – RECOGNITION Initial recognition of a head injury takes place in the primary survey as part of the ABCDE sequence. The airway, cervical spine, breathing and circulation must all be assessed and resuscitation deterioration, CT scanning is indicated, and referral to the local neurosurgical unit is necessary. Discharge is when a complete neurological recovery has been made and provided the patient can be supervised at home by a responsible adult. commenced before the brief neurological assessment takes place, as these measures will prevent the development of a secondary brain injury. The AVPU score is an instant and useful assessment but the level of consciousness should be assessed accurately at this point, using the GCS. The pupils are assessed for equality, diameter and response to light. Patients sustaining moderate head injuries will need CT scanning and discussion with a neurosurgeon to decide on the need for transfer and definitive care. Other indications for neurosurgical referral, regardless of imaging findings, include: • persistent coma after initial resuscitation (GCS < 8) As there is a 5–10 per cent association of cervical spine fracture with head injury, the assumption is • unexplained confusion > 4 hours • post-admission deterioration in GCS 661 22 • progressive, focal neurological signs • seizure without full recovery • definite or suspected penetrating injury • CSF leak. Patients with severe head injuries will require immediate E – Abdominal injuries The abdomen is difficult to assess in the multiply injured trauma patient, especially when the patient is unconscious. The immediately life-threatening injury is bleeding into the abdominal cavity, and this is one of the ‘onto the floor and four more’ areas resuscitation as described previously. The cervical spine must be into which lethal volumes of blood may be sequestered. The immobilized whilst the airway is secured; this will require a abdomen is therefore examined in the primary survey as part of competent, rapid sequence induction (RSI) of anaesthesia, and the circulation assessment. FRACTURES AND JOINT INJURIES an anaesthetist must be involved early. Once the airway is secured and protected with a tracheal tube, the oxygenation and ventilation must be optimized. Hypoxia and hypercarbia must be ABDOMINAL INJURIES – AWARENESS avoided, but overventilation is equally damaging, as cerebral Abdominal injuries may be blunt or penetrating. Unrecognized abdominal injury is a cause of avoidable death after blunt trauma and may be difficult to detect. A direct blow from wreckage blood flow is compromised. Ventilation must be monitored with endtidal carbon dioxide analysis, and the minute volume adjusted to maintain a low-normal EtCO 2 ( 4.5 kPa). Oxygen saturation levels should be maintained above 95 per cent, and sequential arterial blood gas estimations made to ensure the oxygen partial pressure is maintained in the normal range (> 13 kPa) as far as is possible. The circulation should be monitored to maintain intravascular filling within an appropriate range. Overfilling will worsen cerebral oedema, but hypovolaemia will result in persistent shock. Central venous pressure should be monitored, and arterial pressures kept within a normal range for that patient, with reference to the ICP. This requires expert critical care skills, and patients with a severe brain injury must be managed in an appropriate critical care unit. The rapid administration of intravenous mannitol at a dose of 0.5 mg/kg may be indicated to reduce ICP, and this should be given following discussion with the referral neurosurgeon. It can be a useful holding measure if signs of rising ICP (e.g. a dilated pupil) develop prior to or during transfer to a specialist centre. intrusion or crushing from restraints can compress and distort hollow viscera, causing rupture and bleeding. Deceleration causes differential movement of organs, and the spleen and liver are frequently lacerated at the site of supporting ligaments. In patients requiring laparotomy following blunt trauma, the organs most commonly injured are (Findlay et al., 2007): • spleen (40–55 per cent) • liver (35–45 per cent • small bowel (5–10 per cent) • retroperitoneum (15 per cent). The mechanism of injury should lead to a high index of suspicion, e.g. flexion lap-belt injuries in car crashes can rupture the duodenum, with retroperitoneal leakage and subtle signs. Early imaging and exploratory laparotomy may be required. Penetrating injuries between the nipples and the perineum may cause intra-abdominal injury, with unpredictable and widespread damage resulting from tumbling and fragmenting bullet fragments. Highvelocity rounds transfer significant kinetic energy to the abdominal viscera, causing cavitation and tissue destruction. Gunshot wounds most commonly involve the: Patients with significant head injuries in units without neurosurgical capability will require transfer, on discussion with the neurosurgeons. An expanding intracerebral haematoma will need to be evacuated within 4 hours of injury to prevent serious and permanent secondary brain injury. TAKE HOME MESSAGE Head-injured patients require early assessment and recognition of their brain injury. With severe head injuries, it should be remembered that: 1. A blow to the head causes a primary brain injury. 2. Hypoxia and hypercarbia cause cerebral swelling and a secondary brain injury. 3. Secondary brain injury should be minimized by optimal oxygenation, ventilation and blood pressure management. 662 22.29 Abdominal injury Ruptured duodenum following flexion lap belt injury. • small bowel (50 per cent) • colon (40 per cent) • liver (30 per cent) • abdominal vasculature (25 per cent). Stab wounds injure adjacent abdominal structures. Small wounds may result from thin-bladed knives that have penetrated injuries being: for laparotomy include: • unexplained shock • rigid silent abdomen • evisceration • radiological evidence of intraperitoneal gas • radiological evidence of ruptured diaphragm • gunshot wounds. • liver (40 per cent) • small bowel (30 per cent) • diaphragm (20 per cent) trauma patients; this should be passed orally in the presence of • colon (15 per cent). passed unless urethral bleeding or other signs of urethral injury A naso- or oro-gastric tube should be passed in all multiple facial and basal skull fractures. A urinary catheter should be such as genital bruising or a high-riding prostate are present. ABDOMINAL INJURIES – RECOGNITION The abdomen is initially examined during the primary survey to Laparotomy is the definitive management and the province of the surgeon; general principles at initial operation are to: determine if shock is due to an abdominal injury. A history from the patient, bystanders and paramedics is important, as the mechanism of injury can be identified and injuries predicted. • control haemorrhage with ligation of vessels and packing Examination of the abdomen follows the ‘look, listen, feel’ format. The patient must be fully exposed, and the anterior abdomen inspected for wounds, abrasions and contusions. • remove dead tissue • control contamination with clamps, suturing and stapling devices • lavage the abdominal cavity • close the abdomen without tension. The flanks and posterior abdomen and back should be examined, and this may require log rolling to both sides. Auscultation is difficult in a noisy resuscitation room, but may reveal absence of bowel sounds caused by free intraperitoneal blood or gastrointestinal fluid. Percussion and palpitation may reveal tenderness or peritonism. The genitalia and perineum should be examined, and a rectal examination performed during the log roll. Early imaging is indicated (a FAST examination will reveal the presence of intraperitoneal fluid) and can be performed in the resuscitation room; however, the technique has a high specificity but low sensitivity. Presence of fluid is an indication for laparotomy. CT scanning requires the patient to be stable, but is a much more effective diagnostic tool. Diagnostic peritoneal lavage is a technique largely supplanted by FAST and CT, but if these are unavailable it may still be used. It should be performed by the surgeon who would take the patient to the operating theatre. 22 The management of major injuries deep and damaged several structures, with the most common may not be possible with an unstable patient. Other indications Initial surgery may be for damage limitation rather than definitive treatment, and a second-look laparotomy at 24–48 hours may be indicated to allow: • • • • • removal of packs removal of dead tissue definitive treatment of injuries restoration of intestinal continuity closure of musculofacial layers of the abdominal wall. The patient will require supportive critical care, and may require ventilation on an ICU until after the second-look laparotomy. TAKE HOME MESSAGE Abdominal injuries are difficult to assess in the multiply injured patient. The immediate threat to life is bleeding into the peritoneal cavity, and early imaging with FAST and CT should be considered. Shock should be treated, and early consultation with a surgeon facilitated. Diagnostic or definitive treatment laparotomy may be required. ABDOMINAL INJURIES – MANAGEMENT Initial management of an abdominal injury is to manage shock as described in circulation management. External bleeding is controlled with direct pressure, wound packing or haemostatic F – Musculoskeletal injuries dressings. Intravenous access is established with two large-bore In the absence of catastrophic bleeding, musculo skeletal injuries cannulae, and 2 L of warmed Hartmann’s or Ringer’s lactate are not immediately life-threatening. They are, however, limb infused at speed. If the shock remains unresponsive, further fluid is threatening and potentially life-threatening. Definitive administered, and blood transfused. Confirmation of bleeding into management is detailed elsewhere in this book, so this section the abdomen is an indication for immediate laparotomy, and will merely put these injuries into the context of the overall imaging other than FAST management of a severely injured casualty. 663 22 PELVIC FRACTURES multiple injuries. A missed spinal injury can have devastating Awareness The pelvis and retroperitoneum constitute one of the consequences. ‘onto the floor and four more’ spaces into which blood can be therefore focuses on immobilization, recognition and referral for sequestered to a level resulting in non-responsive shock. A definitive care. haemorrhaging fracture of the pelvis therefore becomes a life-threatening emergency, and should be considered in every patient with a serious abdominal or lower limb injury. Potential causes are road accidents, falls from a height or crush injuries. Immediate management Awareness Spinal injuries can be stable or unstable, an unstable injury being one where there is a significant risk of fracture displacement and neurological sequelae. The mechanisms of injury are traction (avulsion), direct injury and indirect injury. Direct FRACTURES AND JOINT INJURIES injuries are penetrating wounds usually associated with firearms and knives. Indirect injuries are the most common, and are typically Recognition The pelvis is examined in the primary survey as part of the result of falls from a height or vehicular accidents where there is the C – circulation assessment, once the airway and breathing violent free movement of the neck or trunk. There is an association have been assessed, and the cervical spine immobilized. of cervical spinal damage with injuries above the clavicles, and Significant signs are swelling and bruising of the lower abdomen, some 5 per cent of head-injured patients have an associated spinal thighs, perineum, scrotum or vulva, and blood at the urethral injury; 10 per cent of those with a cervical spine fracture have a meatus. The pelvic ring should be gently palpated for tenderness second, non-contiguous spinal fracture. Regional occurrences of side to side and front to back; however, if clinical suspicion is high, the pelvis should not be compressed for crepitus, as this can spinal dislodge a clot from the fracture site and provoke further bleeding. If tenderness and crepitus are elicited, the examination should not be repeated. An AP x-ray should be obtained during the primary survey, and in most cases will enable a preliminary diagnosis of pelvic injuries are approximately: • • • • cervical (55 per cent) thoracic (15 per cent) thoracolumbar junction (15 per cent) lumbosacral (15 per cent). Spinal fractures with spinal cord transection also disrupt the fracture to be made. If the patient is stable, a trauma CT scan will give more detailed information, and also provide information on sympathetic nerve supply and cause distal vasodilatation. A high intraabdominal and retroperitoneal bleeding. spinal transection will therefore cause neurogenic shock – this is vasodilatory shock and is characterized by hypotension, a low Management The immediate management of a pelvic fracture resulting in shock is to control the bleeding and restore volume as described previously. There are a number of proprietary devices available to wrap around the pelvis and apply compression to approximate the bleeding fracture sites and allow clot formation. If these are not available, manual approximation can be used; this can be facilitated with a sheet wrapped around the pelvis and twisted anteriorly. Once in place, the pelvic compression devices should not be removed until surgical interventions such as external fixation are available. Developments in interventional radiology and angiography have enabled embolization to be used to control haemorrhage from a fractured pelvis. diastolic blood pressure, widened pulse pressure, warm and well perfused peripheries and bradycardia. However, neurogenic shock can be complicated by hypovolaemic shock in multiply injured patients. Recognition The spinal column and neurological function are examined in the secondary survey, with immobilization maintained throughout. Whilst the head is immobilized manually, and the patient logrolled, the cervical spine and vertebral column from neck to sacrum are examined for: • bruising, contusions and ecchymosis • penetrating injury • swelling or ‘bogginess’ • tenderness on palpation • step or misalignment between vertebrae. Take home message Pelvic fractures can result in lifethreatening haemorrhage and should be recognized and managed as part of the circulation assessment during the primary survey. Pelvic compression devices should be used to minimize bleeding, and a rapid, surgical referral made for definitive management. A rectal examination is performed to assess anal tone. A neurological examination is carried out to identify loss of sensory and motor function. If the casualty is conscious, has no neck pain, has no distracting painful injury, is not intoxicated and has not received any analgesia, the cervical spine can be examined and a fracture clinically excluded. Head blocks, cervical collar and tape are removed, and the patient taken through a full range 664 SPINAL INJURIES of active movements (i.e. patient’s voluntary movement). If there Vertebral column injury, with or without neurological damage, must be considered in all patients with is neither pain nor neurological symptoms on movement, the cervical spine can be cleared. X-rays are of limited use in the resuscitation phase as they do not reliably exclude unstable fracture-dislocations. Hence, they do to the ABCs. Immobilization is crucial throughout, and ventilatory and circulatory failure must be recognized and managed. Injuries 22 should be excluded clinically, or with CT and MRI, as soon as possible. not alter initial management. Plain x-rays of the spinal column are therefore taken during the secondary survey. Since cervical meet the criteria for clinical cervical spine clearance as above, CT or MRI may be required. LONG-BONE INJURIES Long bone injuries can be spectacular, but should not distract from the injuries compromising the airway, breathing or circulation. They are limb threatening, but not immediately life-threatening, and in the absence of catastrophic bleeding can Management Initial management follows the ATLS ® be addressed in the secondary survey. ABCDE sequence. The cervical spine must be immobilized at all times; deterioration of neurological function of even one myotome can cause a devastating loss of motor function, with absence of any useful function. However, only 5 per cent of multiply injured patients have cervical spine injuries, in contrast to the high percentage of patients with compromised airways; this is particularly significant with head injuries. In high spinal transections, the patient’s respiratory function may be compromised, leading to ventilatory failure. The airway must be maintained without causing neck flexion or extension, and secured and protected with careful anaesthetic induction and intubation. This can be successfully done with specialist laryngoscopes such Awareness Musculoskeletal injuries occur in 85 per cent of patients sustaining blunt trauma (Findlay et al., 2007). Major injuries signify significant force applied to the body, and so are associated with an increased incidence of chest, abdomen and pelvis damage. Although not immediately-life threatening, they present a potential threat to life and prejudice the integrity and survival of the limb. Crush injuries can lead to compartment syndrome, and myoglobin release with the risk of renal failure. These injuries must therefore be addressed as soon as the resuscitation priorities have been addressed. The management of major injuries fractures cannot be radiologically excluded in patients who do not as the McCoy (lever activated, flexing tip to lift the epiglottis), in conjunction with an intubating catheter. The procedure should be carried out by an experienced anaesthetist. Recognition The casualty must be fully exposed, logrolled and examined from head to toe in all planes. The limbs are examined visually for: Oxygenation and ventilation is optimized, monitoring SaO 2 and EtCO 2. The neurogenic shock will require judicious use of intravenous fluids, and may need circulatory support with vasoconstrictors and chronotropes. The spinal fracture and neurological deficits are managed by immobilization and referral to a spinal surgeon. • • • • • colour and perfusion wounds deformity (angulation and shortening) swelling discoloration and bruising. The extremities are then palpated to detect tenderness, swelling and deformity, indicating underlying fractures and dislocations. Crepitus may be felt, but should not be specifically Take home message Spinal injuries should be identified during the secondary survey and managed according elicited. Peripheral circulation is assessed with palpation of pulses and capillary refill. Doppler ultrasound examination may be needed to confirm the presence of pulses – however, the presence of a pulse does not exclude compartment syndrome. X-rays should be obtained as indicated as soon as the patient is stable. Management The immediate management is to ensure the airway and ventilation are optimized, and then control limb haemorrhage with direct pressure, tourniquets, wound packing and haemostatic dressings as described previously. Large tissue deficits may need ongoing fluid and blood replacement as immediate haemorrhage control can be difficult. Fractures and dislocations are splinted in the anatomical position where possible, to minimize neurovas cular compromise, and significant analgesia may be required to facilitate this (e.g. Entonox, morphine or ketamine 0.5 mg/kg intravenously). The anatomical 22.30 McCoy flexing tip laryngoscope 665 22 THERMAL BURNS – AWARENESS Major burns can present a threat to life through compromise of the airway, breathing and circulation. In addition, those burned may suffer other traumatic harm due to explosions etc. and can present with any of the systemic injuries described previously. Circumferential burns around the neck can cause tissue swelling (b) FRACTURES AND JOINT INJURIES (a) 22.31 (a) Traumatic amputation, (b) blast dressing and (c) blast dressing in situ and airway obstruction, and burns around the chest may cause restrictive respiratory failure. Large burns result in significant fluid shifts, and resultant shock. In combination with coma from toxin inhalation, burns present a potent mix of assaults on a casualty’s life. Cell damage occurs at a temperature greater than 45°C (113°F) owing to denaturation of cellular protein; a burn’s size and depth are functions of the burning agent, its temperature and the duration of exposure. Thermal injury to the skin damages the skin’s ability (c) to function as a semi-permeable barrier to evaporative water loss, resulting in free water loss in moderate to large burns. Other position should not be forced if resistance is felt, e.g. posterior hip dislocation. Tetanus toxoid should be given, and the patient referred urgently to an orthopaedic surgeon for definitive management. Significant fractures, compound fractures and dislocations may need operative intervention whilst life-saving abdominal or neurological surgery is taking place. Take home message Limb injuries are not immediately life-threatening in the absence of catastrophic haemorrhage. They should be recognized and initially managed in the secondary survey. Splinting and immobilization are instituted before prompt surgical consultation. functions such as protection from the environment, control of body temperature, sensation and excretion can also be harmed. Systemic effects include hormonal alterations, changes in tissue acid– base balance, haemodynamic changes and haematological derangement. Massive thermal injury results in an increase in haematocrit with increased blood viscosity during the early phase, followed by anaemia from erythrocyte extravasation and destruction. Vasoactive substances are released and a systemic inflammatory reaction can result. Inhalational burns Inhalation of super-heated gases and inhalation can be initially managed with specialist blast dressings. of toxic smoke in entrapment result in inhalational burns and smoke inhalation. Inhalational injury is now the main cause of mortality in the burns patient, and half of all fire-related deaths are due to smoke inhalation. Direct thermal injury is usually G – Burns (thermal, chemical, electrical, cold injury) limited to the upper airway above the vocal cords, and can result in rapid development of airway obstruction due to mucosal oedema. Smoke has two noxious components: particulate matter Traumatic amputations, de-gloving injuries and blast injuries A burn is a broad term that encompasses not only thermal injury to tissues from heat, but injury from electric shock, chemicals and cold. In the UK, some 250 000 burn victims attend hospital each year, of whom 16 000 are admitted; in the USA, about 1.25 million burns occur annually, with 51 000 patients hospitalized. The risk is highest in the 18–35 year age group, with a male to and toxic inhalants. The particles are due to incomplete combustion, are usually less than 0.5 μm in size and can reach the terminal bronchioles, where they initiate an inflammatory reaction, leading to bronchospasm, oedema and respiratory failure. Toxic inhalants are divided into three main female ratio of 2:1 for both injury and death, and serious burns occur most frequently in children under 5 years of age. There are some 4500 burns deaths each year in the USA, and the death groups: (1) tissue asphyxiants; (2) pulmonary irritants; (3) rate is much higher in those over the age of a well-known consequence of smoke inhalation injury. Severe systemic toxins. The two major tissue asphyxiants are carbon monoxide and hydrogen cyanide. Carbon monoxide poisoning is carbon monoxide poisoning will produce brain hypoxia and coma, with loss of airway protective mechanisms, resulting in 666 65. The last two decades have seen much improvement in burns aspiration that exacerbates the pulmonary injury from smoke care, and the mortality rate is now 4 per cent in those treated in specialist burns centres (Schwartz and Balakrishnan, 2004). inhalation. The tight binding of the carbon monoxide to the haemoglobin, forming carboxyhaemoglobin, is resistant to displacement by oxygen, and so hypoxia is airway, breathing and circulation and conscious level. The persistent. Hydrogen cyanide is formed when nitrogen-containing polymers such as wool, silk, polyurethane, or vinyl are burned. Cyanide binds to and disrupts mitochondrial remembered. The patient is examined following the look, listen, oxidative phosphorylation, leading to profound tissue hypoxia. reddening and pain without blistering. They heal within 7 days and require only symptomatic treatment. Second degree burns extend into the dermis, and can be feel format. Diagnosis of an inhalational burn is made from the history of a fire in an enclosed space and physical signs that include facial burns, singed nasal hair, soot in the mouth or nose, hoarseness, carbonaceous sputum, and expiratory wheezing. There is no single method capable of demonstrating the extent of inhalation injury. Stridor is a particularly sinister finding, as it indicates an imminent loss of the airway. Carboxyhaemoglobin levels for carbon monoxide poisoning are useful to document prolonged exposure within an enclosed space with incomplete combustion, as the cherry red skin colour is rare. subdivided into superficial partial-thickness and deep partial-thickness burns. In superficial partial-thickness burns, the epidermis and the superficial dermis are injured. The deeper layers of the dermis, hair follicles, and sweat and sebaceous glands are spared. A common Table 22.3 Diagnosis of carbon monoxide poisoning cause is hot water scalding. There is blistering of the skin and the Carbon monoxide level Physical symptoms exposed dermis is red and moist at the blister’s base. These burns < 20 per cent No physical symptoms are very painful to touch. There is good perfusion of the dermis with 20–30 per cent Headache and nausea intact capillary refill. Superficial partialthickness burns heal in 14–21 days, scarring is usually minimal, and there is full return of function. 30–40 per cent Confusion 40–60 per cent Coma > 60 per cent Death 22 The management of major injuries Depth of burns The depth of a burn is classified according to the degree and extent of tissue damage: First degree burns involve only the epidermis, and cause likelihood of coincidental traumatic injuries should be Deep partial-thickness burns extend into the deep dermis. There is damage to hair follicles as well as sweat and sebaceous glands, but their deeper portions usually survive. Hot liquids, steam, grease, or flame usually cause deep partial-thickness burns. The skin may be blistered and the exposed dermis is pale white to yellow. The burned area does not blanch, has no capillary refill and no pain sensation. Deep partial-thickness burns may be difficult to distinguish from full-thickness burns. Healing takes 3 weeks to 2 months. Scarring is common and is related to the depth of the The chest x-ray may be normal initially; bronchoscopy and radionuclide scanning are useful in determining the full extent of injury. Arterial blood gas analysis will track hypoxia, ventilatory failure and the development of metabolic acidosis. Signs of shock are looked for, as detailed previously, and the GCS and pupillary response assessed. The patient is fully exposed to allow evaluation of the whole-body surface area. injury. Surgical debridement and skin grafting may be necessary to obtain maximum function. The burnt areas are assessed for depth of burn, as described earlier. This is a subjective clinical assessment. The extent of the Third-degree or full-thickness burns involve the entire thickness of the skin, and all epidermal and dermal structures are destroyed. They are usually caused by flame, hot oil, steam, or contact with hot objects. The skin is charred, pale, painless, and leathery. These burn is assessed and expressed as a percentage of body surface area (BSA). This can be done using the ‘rule of nines’, or with aids such as the Lund and Browder charts. The rule of nines is an approximate tool, and tends to overestimate the extent of a burn. injuries will not heal spontaneously, as all dermal elements are destroyed. Surgical repair and skin grafting are necessary, and there will be significant scarring. Fourth-degree burns are those that extend through the skin to the subcutaneous fat, muscle, and even bone. These are devastating, life-threatening injuries. Amputation or extensive reconstruction is sometimes required. For irregular burns, the palmar surface of the patient’s hand, including the fingers, represents approximately 1 per cent of the patient’s body surface area. Body surface areas are different in infants; they have a disproportionately larger head surface area and smaller lower limb surface area. THERMAL BURNS – MANAGEMENT THERMAL BURNS – RECOGNITION The initial assessment of burns takes place during the primary survey, and is designed to recognize imme diately life-threatening injuries compromising the The airway is secured as described previously. Inhalational burns can cause pharyngeal oedema and swelling, which can make tracheal intubation difficult if not impossible, leaving a surgical airway as the only 667 22 (9%) Head and neck (21%) 9% Each arm (10%) FRACTURES AND JOINT INJURIES Back (13%) 9% Abdomen (13%) Each leg Hand (1%) arm (4.5%) Head and neck Each leg (9%) (13.5%) Buttocks (5%) Genital area (1%) 22.33 Burns in infants Surface areas differ markedly from those in adults. experienced anaesthetist, with a range of difficult intubation equipment available. Needle cricothyroidotomy and surgical airway sets should be immediately accessible. Breathing should be supported with high-flow oxygen administered via a non-rebreathing, reservoir mask that delivers 9% 85 per cent at a flow rate of 15 L/min. The ventilation may need support using a BVM assembly with a reservoir and high-flow oxygen. Stridor can be eased, as a holding measure pending airway securement, by administering high-flow helium and 9% Each arm (4.5%) Each oxygen, as this gas mixture has a low density that increases flow through the obstructing airway. However, heliox is only 21 per cent oxygen and will not address hypoxia and carbon monoxide poisoning. Once the airway has been secured by tracheal intubation, the inspired oxygen concentration and ventilation should be adjusted to give optimum SaO 2 levels (> 95 per cent) and low normal EtCO 2 ( 4.5 kPa). Each leg (9%) The presence of an inhalational burn and pulmonary oedema may hinder oxygenation and ventilation, and a critical care physician should be involved early. Significant carbon monoxide levels may indicate the need for ventilation with 100 per cent oxygen and hyperbaric therapy, and an early referral should be made to a 22.32 Burns. Rule of nines for assessment of extent of burns in adults. hyperbaric unit; these are often found located in diving and naval centres. Circumferential neck and chest burns may need to be incised to allow effective breathing and ventilation. recourse. The airway may need fibre-optic assessment, and warning signs such as stridor and respiratory distress indicate the 668 The circulation should be supported in any burn patient with need for early intubation. This should be performed under general signs of shock or a burn less than 20 per cent BSA. Two anaesthesia by an large-bore intravenous cannulae are sited, preferably, although not necessarily, through unburned skin. If intravenous cannulation or central venous cannulation are not possible, intraosseus or intravenous cut-down techniques should be used, as shock will develop rapidly in patients with large and deep burns. hyperchloraemic acidosis. Colloids and hypertonic saline have no proven beneficial role. If shock is present, 2 L should be administered as in the ATLS ® guidelines for shock management. the midlateral side of the limb, allowing the fat to bulge through. This may be extended to the hand and fingers. Escharotomy may cause substantial soft tissue bleeding. Analgesia will be required for partial-thickness burns, which are most painful. Cooling and dressing will help, but opioids may be required. These should be administered intravenously, and can be given by infusion or patient-controlled analgesia (PCA) systems. If haemorrhagic shock is excluded, the volume and rate of fluid Consultation is important. A burns specialist should be involved administration is calculated according to the Parkland formula as given later. This regimen applies to partialand full-thickness burns from the outset for all patients with severe or unusual burns. only; superficial burns do not require intravenous fluids. The Transfer will be required for these patients as outcomes are administration time is calculated from the time of the burn, not improved in specialist centres. Indications for transfer are: from the time of admission or time of assessment. Deeper burns are likely to cause more tissue damage and consequent fluid shifts. The Parkland formula is a guide only, and fluid administration should be titrated against response. Blood pressure, central venous pressure, pulse, peripheral perfusion and urine outputs are used, but more sophisticated techniques such as oesophageal Doppler and arterial waveform analysis may aid optimization. Fluid overload should be avoided in patients with inhalational burns and systemic inflammatory reactions. Documented anaemia may indicate the need for blood transfusion. Wound care starts in the pre-hospital environment with the removal of burnt clothing and the cooling and dressing of wounds. Rings, jewellery, watches and belts are removed as they retain heat and can cause compression as tissues swell. Wounds can initially be dressed with loose, clean, dry dressings. Alternatives are plastic sandwich wrap (known as cling film in the UK, plastic wrap in USA and cling wrap in Australia), specialized gel burns dressings or saline-moistened dressings. Cooling eases pain, but hypothermia should be avoided. 22 • partial-thickness burns > 20 per cent BSA • partial-thickness burns > 10 per cent BSA in ages 10–50 years The management of major injuries Warmed Hartmann’s or Ringer’s lactate is the fluid of choice; large volumes of normal saline 0.9 per cent can cause a palpable. If there is compromise to the circulation, surgical escharotomy will be needed. The eschar should be incised on • full-thickness burns > 5 per cent any age • partial- and full-thickness burns involving: face, eyes, ears, hands, feet, genitals, perineum, skin over major joints • • • • significant electrical burns (and lightning) significant chemical burns inhalational burns burns in patients with complicating illness, trauma, and long-term rehabilitation needs • children. CHEMICAL BURNS Awareness Most chemical burns result from exposure of the skin to strong alkalis and acids, and phosphorus, phenol and petroleum products can also damage tissue. However, 25 000 products are capable of causing chemical burns, and they account for 5–10 per cent of US burns centre admissions. Full development of chemical burns is slower than thermal injury, so the true extent of the burn can be underestimated on initial evaluation. Alkali burns tend to be more serious and deeper, as the alkalis soften and penetrate Patients with circumferential deep burns of the limbs may develop eschars (thick, black, dry and necrotic tissue that constricts) with compromise of the distal circulation. Distal pulses need to be monitored closely, with a Doppler probe if not easily tissue, whereas acids tend to form a protective eschar. Recognition Definitive diagnosis depends on the history, and both the chemical involved and its Table 22.4 Intravenous fluid requirements in partial- and full-thickness burn patients (Parkland formula) Adults Children Hartmann’s or Ringer’s lactate: Hartmann’s or Ringer’s lactate: 4 mL ¥ weight (kg) ¥ per cent BSA over initial 24 hours 3 mL ¥ weight (kg) ¥ per cent BSA over initial 24 hours plus maintenance Half over first 8 hours from the time of burn Half over first 8 hours from the time of burn (other half over subsequent 16 hours) (other half over subsequent 16 hours) (Example: an adult weighing 70 kg with 40 per cent second- and third-degree burns would require 4 mL ¥ 70 kg ¥ 40 = 11 200 mL over 24 hours). 669 22 domestic, low-voltage shocks are not associated with skin burns even though they may cause death from ventricular fibrillation. Alternating current (AC) shocks produce tetanic muscle spasm, which can cause the victim’s hand to clutch onto the electrical source, and the respiratory muscles can be paralyzed, resulting in respiratory arrest. Electrical muscle damage can result in rhabdomyolysis and renal failure. FRACTURES AND JOINT INJURIES Recognition The assessment of an electrical shock victim should follow the ABC principles of ATLS ®. The airway may be obstructed if the victim is unconscious, and Right ear Left ear 22.34 Chemical burns Sulphuric acid burn to left ear from car battery acid in roll-over traffic accident. concentration should be determined if possible. Alkali burns are frequently full-thickness injuries, appear pale, and feel leathery and slippery. Acid burns are often partial-thickness injuries and prolonged apnoea may follow paralysis of the respiratory muscles. The heart may be arrested in ventricular fibrillation or asystole depending on the nature of the shock. Of high voltage electrical shock victims, 50 per cent will have a neurological injury with coma, and spinal injuries can result from violent muscle spasms. The entry and exit points should be examined for burns that may be full thickness, and the true extent of underlying muscle damage may not be apparent. There may be musculoskeletal injuries from associated trauma or muscle spasm, and all long bones should be examined and x-rayed when indicated. are accompanied by erythema and erosion. Skin is stained black by hydrochloric acid, yellow by nitric acid, and brown by sulphuric acid. Management The immediate priority is to avoid personal injury if the casualty is in contact with or even adjacent to a high-voltage Management The goal of treatment is to minimize any area of electrical source. Initial management is to secure the airway, irreversible damage, and maximize salvage in the zone of reversible damage. If dry powder is present, it should be brushed off before irrigation with water, which is the mainstay of treatment. Irrigation should be commenced immediately when the injury is recognized, with copious amounts of tap water. Neutralizing agents (e.g. an acid to treat an alkali burn) should not be used, as there is a risk that heat generated by the neutralizing reaction will cause further thermal injury. protect the cervical spine and oxygenate and ventilate the casualty. Intravenous access is secured, and fluids administered if the casualty is shocked. If in cardiac arrest, advanced life support should be instituted, following the appropriate Advanced Life Support algorithms for VF/VT and non-shockable arrests as indicated. The heart should be monitored for arrhythmias, which can occur in 30 per cent of high-voltage shock victims. Tissue damage may need surgical debridement, and compartment syndrome may develop, requiring fasciotomies. A urinary catheter is sited, and the urine observed for the brown After copious water irrigation, some specific treatments are discoloration indicative of development of myoglobinuria; this is possible, e.g. calcium gluconate for hydrofluoric acid burns and treated by giving intravenous fluids to promote a diuresis, and polyethylene glycol for phenol. An urgent referral to a burns administration of mannitol. Myoglobinuria should be considered surgeon should be made; eschar formation may make irrigation present if a urine dipstick test registers positive for haemoglobin, ineffective and require emergency surgical excision. but the freshly spun urine sediment shows no red blood cells. As ongoing treatment will be complex in severe electrical injuries and burns, early consultation should be made with a burns ELECTRICAL BURNS surgeon and critical care specialist. Management on a critical Awareness Electrical burns are caused when an individual makes care unit will be required. contact between an electrical source and the earth, and severe, non-lethal electrical injuries constitute 3–5 per cent of admissions to US burns units. Current flows through the skin and variably through different tissues from the point of electrical contact to the ground contact, causing burns and necrosis. The physiological effects of an electric shock are related to the amount, duration, COLD INJURY BURNS type (AC or DC), and path of current flow. Severe electrical skin Awareness Cold injury can be systemic, leading to hypothermia, or burns are associated with high-voltage shocks, whereas most localized, leading to localized tissue damage to varying degrees dependent on the degree of freezing. 670 Hypothermia is defined as a core body temperature of below 35 o C (95 o F). The systemic effects depend on the severity of the drop in core temperature: Mild hypothermia Moderate hypothermia Severe hypothermia 35–32 o C (95–89.6 o F) 32–30 o C (89.6–86 o F) < 30 o C (< 86 o F) cardiac functions deteriorate until respiratory and cardiac arrest result. Localized cold injury is seen in three forms: 1. Frostnip – the mildest form, which is reversible on warming. warming gradient should not be greater than this to avoid thermal injury. Re-warming should be slow to minimize peripheral dilation, which can cause hypovolaemic shock. Severe hypothermia and hypothermic cardiac arrest require active internal (core) rewarming: • extracorporeal blood rewarming (cardiopulmonary, venovenous, or arteriovenous femorofemoral bypass) is the treatment of choice, especially with cardiac arrest • without equipment for extracorporeal re-warming, left-sided thoracotomy followed by pericardial cavity irrigation with warmed saline and cardiac massage is effective in systemic 2. Frostbite – due to freezing of tissue and resultant damage from intracellular ice crystals and microvascular occlusion. There are four degrees of frostbite: • First degree – hyperaemia and oedema without skin necrosis. • Second degree – vesicle formation with partial-thickness skin necrosis. • Third degree – full-thickness and subcutaneous tissue necrosis, with haemorrhagic vesicle formation. • Fourth degree – full-thickness necrosis, including muscle and bone gangrene. hypothermia < 28°C • thoracic lavage or haemodialysis is also effective • repeated peritoneal dialysis with 2 L of warm (43°C) potassium-free dialysate solution exchanged every 10–12 minutes until core temperature is raised to ~35°C • parenteral fluids warmed to 43°C • administer humidified air heated to 42°C through a face mask or tracheal tube • ( NOTE: warm colonic and gastrointestinal [GI] irrigations are of less value.) Localized cold injury is initially managed in the field. The 3. Non-freezing injury – trench foot or immersion foot, with hypothermia and dehydration associated with frostbite should be microvascular endothelial damage, stasis and vascular addressed. Wet and constrictive clothing should be removed, the occlusion. involved extremities should be elevated and wrapped carefully in Recognition Systemic cold injury is recognized in the primary survey as the airway, breathing and circulation and neurological function are assessed. The patient is cold to the touch, and looks gray and peripherally cyanosed. Strikingly, the expired breath can feel deathly cold on the hand. A low reading rectal or oesophageal temperature probe will be needed to accurately gauge the degree of hypothermia. Local injuries are assessed during the secondary survey and the musculoskeletal survey. The affected part of the body initially appears hard, cold, white and anaesthetic, but the appearance changes frequently during treatment. 22 The management of major injuries As core temperature drops, the conscious level deteriorates, and the airway can obstruct as coma develops. Respiratory and 40–42°C moving water (re-warming rate: ~1– 2°C/hour) The dry sterile gauze, and affected fingers and toes separated. Further cold injury should be avoided. Rapid rewarming is the single most effective therapy for frostbite. As soon as possible, the injured extremity should be placed in gently circulating water at a temperature of 40–42°C (104–107.6°F) for approximately 10–30 minutes, until the distal extremity is pliable and erythematous. The current consensus is that clear blisters are aspirated or debrided and dressed. Early surgical intervention in the form of tissue debridement and amputation is not indicated; full demarcation of dead tissue can take 3–4 weeks to fully demarcate, and debridement at this point will avoid unnecessary tissue loss (Rabold, 2004). Management Hypothermia is treated by securing the airway, oxygenating and ventilating the patient to normal parameters, gaining intravenous access and treating shock with warmed intravenous fluids. In addition, the patient is re-warmed depending on the degree of hypothermia. Mild and moderate hypothermia is treated by active external re-warming: • heated blankets, warm baths, forced hot air. It is easier to monitor and perform diagnostic and therapeutic procedures using heated blankets • warm bath re-warming is best done in a bath of Take home message Thermal burns are assessed by depth and extent, and managed by addressing the airway, breathing and circulation. Huge volumes of intravenous fluids may be required to maintain homeostasis. Chemical burn s are treated primarily by copious irrigation with water. Electrical burns may be associated with severe tissue damage and systemic disturbance, and need treatment for the local burns and systemic cardiac, respiratory and renal complications. Cold injury can be systemic hypothermia, which is treated by active external and 671 22 internal re-warming, depending on severity, or localized tissue damage. Localized tissue damage is treated by rapid re-warming and delayed surgical debridement. ml/min/M 2 mean increase in VO2 - 44% n 200 200 180 160 140 120 INITIAL RESPONSE TO TRAUMA 100 80 FRACTURES AND JOINT INJURIES 60 The physiological effects of trauma are both widespread and predictable, invoking a range of hormonal and cellular mechanisms that have evolved to maximize the chances of survival following serious injury. These adaptations for survival can be considered as a whole body, fluid conservation and repair strategy. Following injury the first survival offensive is a plan to prevent blood loss. Direct injury to blood vessels should induce an arterial vasospasm to reduce blood loss followed by the 40 20 0 colorectal abdominal abdominal mean aortic aneurysm pre-op post-op 22.35 Oxygen consumption before and after surgery (Older and Smith, 1988). formation of a ‘vascular patch’ consisting of a fibrin-reinforced, aggregation of platelets. If despite this strategy significant blood loss still occurs, some preservation of intravascular volume occurs by fluid redistribution between the vascular, cellular and interstitial fluid compartments. The resulting change in compartmental volumes will stimulate an endocrine response with the release of a number of renal, adrenal and pituitary hormones (renin, aldosterone, cortisol and antidiuretic hormone [ADH]). This hormonal response not only represents a secondary fluid conservation project but also heralds another survival strategy. and generating a lactic acidosis as a consequence. This is clearly unsustainable and clinical studies show that an inability to mount a sustained cardiovascular response is directly proportional to an increase in morbidity and mortality. Survival and outcome relies on the speed of repayment of this oxygen debt. The slower the payback, the greater the ensuing complications. As a synopsis trauma and major surgery can be considered to be like running a marathon. To survive, cardiorespiratory function and cellular physiology have to remain intact. Systemic failure, for whatever reason, to maintain tissue perfusion leads to shock, which is one of the most frequently misused and misunderstood terms in medicine and the media. Correctly used it implies tissue hypoperfusion Serious injury, which in evolutionary terms would have limited the ability to hunt and feed, produces a metabolic re-conditioning. Under endocrine guidance, cellular metabolic priorities, and the type of substrate used, change with a falling basal metabolic rate. leading to cellular hypoxia and describes a medical emergency with a high mortality rate from multiple organ failure. From an intensive care perspective, the recognition and appreciation of the type of shock is essential as other reasons for hypoperfusion may coexist. These marked changes in metabolism represent an approach to energy conservation, allowing a channelling of reserves to damage control and repair whilst still keeping the brain fuelled. Ultimately a successful outcome following trauma (or major surgery) depends on the integration of these strategies and the maintenance of whole-body physiology. The integrity of the cardiorespiratory system is pivotal. Failure to maintain cellular (organ) perfusion, oxygenation and ATP regeneration will lead to cell apoptosis and death. Co-morbidities such as preexisting lung disease or cardiac failure will increase complications and the chance of dying. The normal physiological response to the increased metabolic demands of trauma, illness and surgery is to increase oxygen delivery in response to an increase in tissue oxygen consumption. Failure to respond to this demand will generate an oxygen debt with metabolic consequences. This limitation of oxygen availability will favour anaerobic metabolism over aerobic, 672 reducing metabolic efficiency 22.36 Hypoperfusion This 70-year-old man with severe sepsis developed hypoperfusion of the lower limbs. Note the typical marbling of the skin. mechanisms are unable to maintain adequate tissue flow, leading SHOCK to critical hypoperfusion. In health, cardiac output and the delivery of oxygen (global arterial blood flow multiplied by the blood oxygen content) and local tissue perfusion are closely matched to metabolic requirements. Shock follows a mismatch of metabolic demand to uncorrected) to tissue and organ failure. The causes of circulatory shock can be classified as abnormalities of cardiac output, of Obstructive shock ‘Obstruction’ arises when venous return is compromised by raised intrathoracic or pericardial pressure (pneumothorax and cardiac tamponade), or if right ventricular ejection is blocked by a massive pulmonary embolus, resulting in right ventricular overload and impaired left heart filling. Plain x-rays may not show changes and CT angiography is the initial investigation of choice. systemic vascular resistance, or a combination of both. Reduced systemic vascular resistance Impaired performance Cardiogenic shock is an intrinsic failure of Neurogenic shock This occurs when spinal cord injury – usually at a cervical or high thoracic level – leads to loss of sympathetic tone and hence peripheral vasodilatation, venous cardiac function despite adequate circulating volume and venous pooling and reduced venous return. This is aggravated by the return, most commonly as a result of acute myocardial infarction. absence of direct sympathetic nervous system connection into Cardiogenic shock may occur following an apparently minor insult the heart, and hence impaired compensatory responses. Reduced cardiac output to a heart with any pre-existing functional impairment. Anaphylactic shock A drug or parenteral fluid may be the trigger Impaired venous return Hypovolaemic shock exists when a fall in that provokes an immunological response with histamine release, circulating volume of sufficient magnitude occurs resulting in cardiovascular instability and (potentially) respiratory such that compensatory physiological The management of major injuries oxygen delivery at tissue level, leading to cellular hypoxia and (if 22 distress. Septic shock This condition is defined as severe sepsis with AETIOLOGY OF CIRCULATORY SHOCK 1. Reduction in cardiac output a. HYPOVOLAEMIC SHOCK: associated hypotension, evidence of tissue hypo perfusion that is unresponsive to fluid resuscitation. Various mechanisms are responsible for the vasodilatatory response and catecholamine resistance, which are characteristic of septic shock. It is becoming clearer that this host response does not appear to be determined by Reduced circulating volume causing a reduction in venous the infecting organism and there is a suggestion of genetic return and cardiac output (e.g. haemorrhage) susceptibility being a contributory factor in dictating the severity of subsequent illness. b. OBSTRUCTIVE SHOCK: Mechanical obstruction to normal venous return or cardiac output, e.g. tension pneumothorax, cardiac tamponade or massive pulmonary embolism Diagnosis of shock Early recognition, immediate resuscitation and treatment of the c. CARDIOGENIC SHOCK: Failure of cardiac pump to maintain cardiac output, e.g. post myocardial infarction. 2. Reduction in peripheral resistance a. DISTRIBUTIVE SHOCK: A drop in peripheral resistance due to vasodilatation, which is often associated with an increase in cardiac output but not sufficient to maintain blood pressure, e.g. anaphylaxis, neurogenic shock, SIRS, septic shock underlying cause are the cornerstones of successful therapy. There may be an easily identifiable cause of shock, but often the aetiology is difficult to establish. Following massive trauma, shock may be hypovolaemic (blood loss), obstructive (tamponade or tension pneumothorax), cardiogenic (cardiac contusion), neurogenic (spinal cord injury) or anaphylactic (drug reaction). Careful examination should clarify the aetiology in most cases, and will aid in determining severity by identifying end-organ effects. Examination should be thorough and structured to avoid missing useful signs. Tests should include a full blood count and estimation of electrolytes as well as b. ENDOCRINE SHOCK: In the intensive care setting hypothyroidism, hyperthyroidism and adrenal insufficiency can all lead to reduced tissue perfusion. assessment of renal function, liver function, clotting and blood group/ cross-match, serum glucose, blood cultures and inflammatory markers (e.g. C-reactive protein, procal- 673 22 CLINICAL EXAMINATION IN SHOCK Cardiovascular system • Pulse (rate/rhythm), blood pressure, JVP (or CVP if central line in situ), heart sounds (muffling/ murmurs), peripheral perfusion (capillary refill time/skin colour) heart to rest within a branch of the pulmonary artery. Inflation of the distal balloon permits measurement of the pulmonary artery occlusion pressure (PAOP), which allows an estimate of left atrial pressure and hence (it is assumed) left ventricular preload. Many errors may, however, confound this measurement. The PAFC also allows measurement of cardiac output by way of thermodilution (either by cold injectate or by proximal heating FRACTURES AND JOINT INJURIES coil, allowing semi-continuous data to be recorded). This is Respiratory system calculated from the area under a curve of distal temperature • Respiratory rate, work of breathing, tracheal deviation, air (recorded by a thermistor at the catheter tip) plotted against time. entry, added sounds, oxygen saturations (relative to Cardiac output is inversely proportional to this area. PAFC use inspired oxygen) has declined in popularity recently due to concern regarding the Abdomen • Pain, distension, peritonitis, localizing signs, urine output complications of what is a highly invasive modality, failure to show outcome benefit in studies of patients monitored by PAFC, and the increasing availability of alternative, less invasive monitors that generate similar data. Central nervous system • Level of consciousness, peripheral neurological signs (e.g. power, reflexes) Other systems • Temperature, skin signs (e.g. rashes), limbs (bony integrity/perfusion) citonin). Arterial blood gas analysis provides rapid results, and the newer analyzers often measure a serum lactate level. This is a non-specific marker, but may indicate hypoperfusion if elevated. CARDIAC OUTPUT FROM ANALYSIS OF ARTERIAL WAVEFORM Pulse contour analysis The PiCCO® cardiac output monitor employs a mathematical analysis of the shape of the arterial waveform using a dedicated femoral arterial cannula to derive cardiac output data. It is calibrated by a transpulmonary thermodilution technique, following injection of cold saline into a central line. X-ray examination, ultrasound scanning (e.g. a FAST scan) or CT may identify sources of blood loss and identify likely foci in the case of severe sepsis. An ECG and urgent echocardiography are obligatory if a cardiogenic cause of shock is suspected. Careful Pulse power analysis The Lithium Dilution Cardiac Output (LiDCO®) monitor also employs the arterial and regularly repeated recording of vital signs (heart rate, respiratory rate, blood pressure, oxygen saturation) and indicators of end-organ perfusion (consciousness level, urine output) are crucial. The initial severity of illness at assessment, and Monitoring History Observation (non Invasive) Clinical Examination ECG/BP Pulse Oximetry subsequent response to initial resuscitative and treatment measures will dictate the need for more advanced and invasive monitoring tools. Continuous invasive blood pressure and central venous pressure monitoring are generally required, and are essential if vasoactive drugs are required, both to enable safe Early Recognition Education Early Warning drug delivery and to allow titration of dosing. Scoring Early Resuscitation and Treatment Advanced monitoring systems Invasive techniques that allow an estimation of cardiac output – and thereby tissue oxygen delivery – are used in the sickest patients, both as an aid to diagnosis and a guide to therapy. PULMONARY ARTERY FLOTATION CATHETERIZATION In pulmonary artery flotation catheterization (PAFC), a catheter is 674 passed via a central vein through the right History Clinical Examination Improvement Deterioration Monitoring (Invasive) Arterial monitoring Bloods eg lactate CVP CO Oxygen flux Continuing Resuscitation and Treatment 22.37 Investigation and monitoring shock waveform to derive haemodynamic data but using a power TREATMENT OF UNDERLYING CAUSE OF SHOCK algorithm that can be used in any artery, and thus does not require insertion of a proprietary arterial line. The monitor is calibrated using either the lithium dilution technique (LiDCO plus) Hypovolaemic Rapid monitor. As with pulse contour analysis, peripheral • Control of haemorrhage (may require surgery) • Restoration of circulating volume (fluid and blood resistance and data indicating likely fluid responsiveness are calculated beat-to-beat. It does also have, unlike many other products) devices, positive outcome data in high-risk patients. Obstructive • Needle decompression of tension pneumothorax Management of shock • Pericardiocentesis (tamponade) Initial approach Initially attention should be focussed on rapid • Thrombolysis or surgical removal of pulmonary embolus assessment, with airway, breathing and circulation (ABC) addressed in the first instance. Highflow oxygen (F I O 2 0.6 or greater) should be administered via a patent airway, and intravenous access obtained. Definitive treatment of the underlying cause of shock should be commenced alongside resuscitative measures. The aim should be to support the circulation to allow adequate tissue oxygen delivery, whilst mitigating or reversing the effects of the initial insult. This may be rapidly successful, for example in decompression of a tension pneumothorax; in other cases it may prove impossible to correct the underlying pathology (e.g. cardiogenic shock due to extensive myocardial infarction). Cardiogenic • Inotropes • Anti-arrhythmics • Revascularization • Aortic balloon counterpulsation • Surgical repair of valve lesions The management of major injuries or using a nomogram of patient demographics with the LiDCO 22 Distributive • Early treatment of infection (source control, e.g. drainage, early antibiotic administration) Fluid therapy Often large volumes are needed, guided by clinical response and monitored indicators of filling (e.g. central venous pressure). The response of these variables to a fluid challenge, and trends, are considerably more useful than ‘snapshot’ values. Indeed targeting a particular value of CVP or MAP is physiologically unsound and may be to the patient’s detriment. It is always preferable to use fluid boluses or ‘challenge techniques’ cardiogenic shock. Combinations may be required, guided by haemodynamic data from monitoring equipment and clinical response. Significant doses of either inotropes or vasopressors should be mandatory. Cardiac output monitoring is much better than making decisions based on the arterial blood pressure. to interpret volaemic status. In ventilated patients, changes in intrathoracic pressure generate cyclical changes in systolic Endocrine support There is recent evidence that treatment with pressure and using the LiDCO or PiCCO monitors generates a ‘physiological’ doses of corticosteroid in cases where adrenal stroke volume variation that is related to volaemic status under response is inadequate may not improve outcomes as had certain conditions. These variations in stroke volume may be previously been hoped. There is considered to be some benefit more useful indicators of likely fluid responsiveness than other from the use of steroids with septic shock with an improvement in methods. haemodynamic response but this is still the subject of considerable debate and there is a lack of cogent outcome data. The use of vasopressin has traditionally been reserved for patients The choice of fluid is dictated by the underlying cause of the shock and local policies. There is an optimum amount of fluid to with catecholamine-resistant septic shock but new evidence target resuscitation and it should be recognized that overenthusiastic transfusion, as with fluid restriction, is also associated with increased complications. doses of noradrenaline. suggests that there may be some benefit for those requiring lower Tight control of blood glucose levels has also been shown to Inotropes/vasopressors This treatment should be instituted if the patient remains hypotensive despite adequate fluid resuscitation. lead to improved outcomes in the sickest patients in intensive care. Again, choice is determined by aetiology: vasopressor (e.g. Systemic support Shock leads to multiple organ impairment or norepinephrine) for distributive shock and inotrope (e.g. failure. Support of other organ systems may well be required during treatment. dobutamine) for 675 22 Outcome Mortality is determined both by aetiology of circulatory shock and the response to treatment. Early recognition and prompt therapy are the most important factors. criteria used and the case-mix of the population of ICU patients studied. The outcome data is remarkably consistent between the studies, with mortality linked to the number of organs failed. The appearance of MODS broadly follows two clinical courses, differing in onset relative to the initial event, time course and sequence of organ failure. The first pattern usually follows a direct pulmonary insult, such as trauma or aspiration. In this form FRACTURES AND JOINT INJURIES MULTIPLE ORGAN FAILURE Multiple organ failure or dysfunction syndrome (MODS) is the clinical appearance of a seemingly poorly controlled severe systemic inflammatory reaction, following a triggering event such as infection, inflammation or trauma. It represents the net result of altered host defence and deregulation of the inflammatory the overall course of the disease may be relatively short and MODS occurs as a pre-terminal event, becoming evident just prior to death. The second type is the more classical form, as found in severe sepsis, with pulmonary manifestations of acute respiratory distress syndrome (ARDS). MODS is present early in the course of the illness but does not become progressive until after a 7–10-day delay, with manifestations of hepatic and subsequently renal failure becoming apparent. response and the immune system. The condition has emerged with medical advances as a result of increasing availability of intensive care facilities. Recognized as a syndrome in the early 1970s, progress in the management of critically ill patients has unmasked this frequently lethal cocktail of sequential pulmonary, hepatic and renal failure. The initiating events for MODS are many and diverse but by far the most common association is with severe sepsis and ARDS. The likelihood of occurrence and the progression of disease is related not only to the severity of the initiating event but also to This pattern of progressive organ impairment and failure the premorbid physiological reserve of the patient, i.e. old age and complicates illnesses with diverse aetiologies and, despite pre-existing disease such as cardiac failure, cirrhosis, drug abuse progress in understanding the underlying mechanisms involved, it etc. carries a mortality rate that remains depressingly high. MODS has now become the commonest cause of stays in surgical ITUs of more than 5 days and (among these patients) the most frequent cause of death. It is essential to differentiate MODS from postoperative or traumatic, isolated organ dysfunction, which has a different pathogenesis and markedly different survival outcomes. INITIATING EVENTS FOR MODS Severe sepsis Surgery • Peritonitis • Vascular • Abdominal Trauma Medical • Chest injury • Pancreatitis • Burns • Aspiration Definitions of organ failure use two types of criteria based on either measures of physiological derangement (e.g. hypotension, Shock Other acidosis, serum creatinine concentration) or on the treatment methods (e.g. dialysis, ventilation, etc.). • Cardiogenic • • Haemorrhagic Epidemiology Massive transfusion The degrees of organ dysfunction, from covert physiological impairment to overt failure, coupled with the difficulties of monitoring the function of all the organs involved has led to Pathogenesis controversies about the definition of organ failure and the clinical MODS is now recognized as a systemic disorder resulting in entities involved. This has hampered epidemiological surveys widespread microvascular injury. Most of the initiating events can and the assessment of treatment outcomes. Confusion over the be characterized as infective, traumatic or ischaemic and exact incidence of MODS stems from an absence of universal mechanistically it is unravelling as a disorder of the host defence diagnostic criteria; many of the published studies have used system, with an unregulated and exaggerated immune response, differing clinical and temporal definitions of organ failure. resulting in an excessive release of inflammatory mediators. It is these mediators that produce the widespread microvascular damage leading to organ failure. As a syndrome, the classical Review of the published studies suggests that MODS 676 develops in 5–15 per cent of patients requiring ICU admission, depending on the diagnostic form of MODS appears to progress through four clinical phases: 1. Shock (hypoperfusion). MEDIATORS OF THE SIRS\SEPSIS RESPONSE AND MODS 2. Period of active resuscitation. 3. Stable hypermetabolism (systemic inflammatory response). 22 The metabolic and physiological alterations found in the hyperdynamic\hypermetabolic phase and the subsequent cellular 4. Organ failure. Shock Common to all the initiating events associated with MODS the passage of time to adequate resuscitation and the reserve functional capacity of the organs concerned, appear to provide the key to the path of organ dysfunction and eventual failure. exogenous mediators. These substances are mainly released from the host endothelial and reticulo-endothelial cells, principally macrophages, in response to provocation by a variety of stimuli including ischaemia, sepsis and cytokines. Experimental administration of endogenously produced mediators such as tumour necrosis factor (TNF), interleukins IL1, IL2 and IL6 and plateletactivating factor and exogenously produced mediators such as bacterial endotoxin produce not only similar physiological effects to those found in the SIRS\sepsis syndrome, but also organ dysfunction similar to that found in patients with MODS. Active resuscitation If resuscitation is rapid and effective the The wide variety of substances with vastly differing molecular sequence of events precipitating MODS may be aborted. However, structures implicated in the pathogenesis of the SIRS\sepsis in many cases, despite apparently adequate management the syndrome, all producing the same characteristic physiological syndrome progresses, suggesting a genetic component. response, suggests a ‘preprogrammed’ or stereotyped host reaction. The effector systems involved in the translation of Systemic inflammatory response If resuscitation fails to prevent further progression of the disease, the presence of widespread cellular damage manifests after several days with a picture of panendothelial dysfunction. This endothelial damage is manifest by increased microvascular permeability with the formation of protein-rich oedema fluid. This period of hypermetabolism has characteristic features that are a consequence of the host response. This has been referred to as the systemic inflammatory response (SIRS) in the absence of proven sepsis and the sepsis syndrome when associated with an identifiable invading pathogen. Once this phase is entered the mortality rises to the 25–40 per cent range. The management of major injuries are periods of relative or total ischaemia relating to regional or global perfusion deficits, which may go clinically unrecognized, i.e. cellular hypoperfusion as discussed earlier. The severity of these deficits, damage are caused by complex interactions of endogenous and triggering injury to pathogenesis of MODS are additive and synergistic, and involve not only the endocrine and central nervous systems, but also the cellular and humoral components of the inflammatory responses. Following injury a local inflammatory response occurs resulting from the products of the damaged endothelium and platelets. Leucocytes and macrophages are presumably attracted to the area as a result of these products and secondary activation of complement, coagulation and other components of the inflammatory system occurs. If the injury is severe or persistent enough, this localized reaction may spill over into the systemic circulation, producing the systemic inflammatory response, or if identified with infection the sepsis syndrome. MODS may subsequently develop. In health, cytokine production is strongly repressed since they are produced by immune cells following activation by foreign particles, e.g. Organ failure Failure adequately to control the inciting event and the bacteria. Cytokine induction and production is then closely inexorable progression of the disease is marked in this final stage regulated so as to benefit the host by localizing and destroying by increasing organ dysfunction, failure and death. The the foreign organisms. However in certain situations, this control appearance of clinically overt organ failure is a significant system appears inadequate and cytokine production becomes prognostic event signalling another leap in the mortality rate from both inappropriate and excessive, leading to destruction of the 25–40 per cent range to 40–60 per cent in the early stages and normal cells with a generalized inflammatory response. 90–100 per cent as the disease progresses with increasing hepatic and renal dysfunction. CLINICAL FEATURES OF SIR Fever Tachycardia Hyperdynamic circulation Tachypnoea Oliguria A decade of studies has underlined the importance of the immune system and these mediators in the sequence of events ultimately producing MODS. Interleukin-1 is the most extensively investigated cytokine; produced by macrophages, this polypeptide (as well as interleukin-6) can induce fever, hypermetabolism, muscle breakdown and hepatic acute phase protein synthesis. The interleukins, however, appear 677 22 relatively late in the sequence of events as compared to TNF. TNF appears early in the systemic circulation during critical infective illness, mediating directly or indirectly many of the major features of sepsis. It is probably one of the pivotal mediators with FRACTURES AND JOINT INJURIES multiple effects, producing endothelial membrane permeability changes and cell death. Many of these effects appear to be secondarily mediated by prostaglandins and TNF-induced release of other cytokines; the full extent of its actions are poorly understood. SPECIFIC ORGAN INVOLVEMENT IN MODS Respiratory system In the majority of critically ill patients who develop MODS the lungs are the first organ to fail, the other organs following in a sequential fashion. The lung appears to be a pivotal organ in the development of MODS, appearing either to generate inflammatory mediators that aggravate peripheral endothelial dysfunction or allow the persistence of mediators in the circulation following its decreased capacity to clear and metabolize inflammatory substances. As with other organs, a spectrum of dysfunction exists ranging from minor demonstrable pathology, designated acute lung injury ( ALI), to massive alterations in pulmonary pathophysiology – the so-called 22.38 ARDS – x-ray Chest radiograph of a patient with ARDS following pulmonary contusion. Infiltrates and patchy consolidation are typical features. Note the pulmonary artery catheter in situ. leucocyte aggregation and oxygen free radical formation. Platelet clumping and intravascular coagulation have also been implicated. Pathologically in ARDS pulmonary capillary endothelial damage causes fluid leakage and surfactant abnormalities resulting in alveolar and interstitial oedema and fibrosis. This damage to pulmonary architecture causes a reduction in functional residual capacity, increased ventilation\perfusion mismatching and a predilection for secondary infection. The net result is failure of gaseous exchange with hypoxia, hypercarbia and therefore an aggravation of the peripheral tissue hypoxia. adult respiratory distress syndrome ( ARDS). ARDS has been defined as a condition characterized by severe hypoxia despite high concentrations of supplemental Cardiovascular system oxygen, with a radiographic appearance demonstrating diffuse Under normal physiological conditions, tissue oxygen utilization is infiltrates in the absence of infection or any other explanation for closely matched by its delivery to the tissues. Oxygen uptake by the respiratory distress. Included in this definition are clinical cells is normally dictated by need. Cardiac output, minute values reflecting the derangement of respiratory function. ventilation and regional blood flow in the microcirculation are regulated to prevent cellular ischaemia. If stressed in this situation, cells cope with increasing metabolic demands by FEATURES DEFINING ARDS increasing oxygen extraction. However, under the pathological conditions found in patients with SIRS who are developing Hypoxia (PaO 2/ FiO 2< 300 mmHg) MODS, the tissues appear unable to extract oxygen efficiently Bilateral infiltrates on chest x-ray rely on increased oxygen delivery rather than extraction – the Pulmonary capillary wedge pressure < 18 mmHg or no clinical from the blood, thus resulting in cellular oxygenation having to so-called pathological oxygen, supply or flow, dependency. evidence of increased left atrial pressure ARDS is considered to be a more severe form of ALI, in which the same criteria apply except that the hypoxia is more severe 678 There may be a number of reasons for this. Microvascular [PaO 2/ FiO 2 < 200 mmHg regardless of positive end-expiratory pressure (PEEP)]. The pathogenesis of this lung injury has in part been suggested to be endothelial damage initiated by inflammatory injury with endothelial and interstitial oedema hinders the diffusion of oxygen, and furthermore altered membrane characteristics of the erythrocytes render them less deformable and therefore less accessible to transit within the complement activation with subsequent microcirculation. Altered concious level wall to prevent seepage of these contents into the circulation. This epithelial barrier is, however, also involved in the systemic 22 disease process, especially as preferential redistribution of the blood from the splanchnic circulation to muscle predisposes the Tachycardia Hypotension Acidosis pathogenic bacteria, or endotoxins into the portal circulation. Creatinine products into the portal circulation would be cleared by hepatic reticulo-endothelial system. In the presence of MODS the hepatic clearance of these substances is greatly reduced and spillage of toxins will be washed into the pulmonary Failure to absorb Platelets PT/APTT Protein C D-dimer 22.39 Physiological effects of MODS microcapillary network. The appearance of endotoxin and bacteria in the lung will activate pulmonary alveolar macrophages with local damage occurring from macrophage-derived mediator release, adding to the destruction of pulmonary architecture already occurring in ARDS. In the hypermetabolic SIRS phase, the response to increased The management of major injuries Oliguria Anuria Diarrhoea GI bleeding epithelial barrier is then likely to fail, allowing translocation of Under normal circumstances overspill of gut luminal toxic Jaundice Enzymes Tachypnoea Hypoxia Albumin PT gut mucosa to ischaemia and membrane reperfusion injury. The metabolic demands coupled with less effective utilization of oxygen must be met by an increased cardiac output. This increase, in conjunction with mediator-induced systemic vasodilation, gives rise to the hyperdynamic state characteristic of the SIRS– sepsis syndrome. Failure to meet this increased oxygen demand heralds a diminished likelihood of survival. Poor cardiac performance may also contribute to the oxygen supply–utilization disequilibrium. It is well documented in sepsis that certain circulating factors adversely affect ventricular compliance and contractility. Furthermore, if pre-existing coronary artery disease co-exists with this hyperdynamic state, myocardial ischaemia and failure may progressively ensue. The effects of this may not only cause a decrease in organ perfusion but may also aggravate existing pulmonary dysfunction with raised left atrial pressures and the generation of pulmonary oedema, further aggravating oxygen delivery. Kidney The involvement of renal dysfunction and failure as part of classical MODS heralds a large increase in mortality. The explanation for this excess mortality is unknown; perhaps the failing kidneys act as a further source of inflammatory mediators ‘fuelling’ the systemic disease process further. The loss of intravascular volume control may exacerbate ARDS and heart failure with the potential for volume overload. In addition, institution of methods of renal support will have the potential for further activation of the reticuloendothelial cells caused by bio-incompatibility problems of the extracorporeal circuit and haemofilter/ dialyzer. Haematological system Coagulopathy is common after major trauma. Initially this may just reflect massive fluid replacement and transfusion. Massive Gastrointestinal tract transfusion, the replacement of greater than one circulating blood volume (approximately 10 u of blood) in less than 24 hours, may The gastrointestinal tract is particularly vulnerable to the result in diffuse microvascular bleeding from surgical wounds, processes occurring in MODS. There is a growing body of intravenous catheter sites and areas of minor trauma. The source evidence to suggest that the persistence of the SIRS–sepsis of the coagulopathy, ignoring the presumed continuing syndrome may be driven by abnormal colonization of the consumption, is the dilution of coagulation factors through the normally sterile upper gastrointestinal tract with pathogenic infusion of products deficient in these factors (e.g. packed red enteric bacteria. Some investigators believe that the development blood cells, crystalloids and colloids). Laboratory tests of MODS in the absence of a recognized focus of infection is demonstrate thrombocytopaenia, hypofibrinogenemia and caused by gut failure with translocation of bacteria and toxins prolongation of the prothrobin times. An insidious complication of from the gut eventually into the systemic circulation. This severe injury and blood loss is a widespread disorder of abnormal colonization of the gut, coupled with potentially toxic coagulation and haemostasis. This is due, at least in part, to the gut luminal contents, forms a deadly reservoir of pathogenic release of tissue thromboplastins into the circulation, en- substances. The body relies on the epithelial integrity of the gut 679 FRACTURES AND JOINT INJURIES 22 dothelial damage and platelet activation. The result is a complex The treatment of ALI/ARDS remains mainly supportive and mixture of intravascular coagulation, depletion of clotting factors, includes the management of precipitating causes. A large fibrinolysis and thrombocytopaenia. Microvascular occlusion prospective study, supported by the National Heart Lung and causes haemorrhagic infarctions and tissue necrosis, while Blood Institute in the USA has shown that the use of low tidal deficient haemostasis leads to abnormal bleeding. This resulting volume ventilatory strategies (6 mL/kg) and limited plateau coagulopathy is termed disseminated intravascular coagulation pressure (< 30 cm H 2 O) was effective in reducing the mortality (DIC). The pathophysiology results from the generation of rate from 40 per cent to 31 per cent. Other measures to improve excessive amounts of thrombin. Thrombin generation in florid DIC oxygenation – e.g. prone positioning, high-frequency ventilation, is sufficiently intense that anticoagulant mechanisms such as anti nitrous oxide inhalation and extracorporeal life support – have thrombin and activated protein C systems become ineffective. limited success in improving overall outcome. Renal and Fibrin deposition in the microvasculature undergoes fibrinolysis haematological management strategies are also largely and promotes the consumption of clotting factors (especially supportive with renal replacement therapy and blood products fibrinogen, platelet factors V and VIII). This in turn leads to a frequently requiring expert involvement. consumptive coagulopathy characterized by thrombocytopaenia, hypofibrinogenaemia and ongoing thrombolysis. The consequences of DIC are variable but include excessive bleeding due to consumption of haemostatic factors and secondary fibrinolysis, organ dysfunction, skin infarction, haemolysis, and disseminated thrombosis. The clinical features are those of diffuse microvascular thrombosis: restlessness, confusion, neurological dysfunction, skin infarcts, oliguria and renal failure. Abnormal haemostasis causes excessive bleeding at operation, oozing drip sites and wounds, spontaneous bruising, gastrointestinal bleeding and haematuria. The diagnosis is confirmed by finding a low haemoglobin concentration, prolonged prothrombin and thrombin times, thrombocytopaenia, hypofibrinogenaemia and raised levels of fibrinogen degradation products. Malnutrition is a common and major contributing factor to MODS. Nutritional starvation combined with hypermetabolism leads to structural catabolism. Unlike starvation the substrates metabolized are mixed, with a significant increase in amino-acid oxidation. With the temporal progression of MODS, direct amino-acid oxidation increasingly becomes prevalent with rapid dissolution of skeletal muscle. Metabolic support in terms of providing adequate calories and maintaining nitrogen balance is essential if lean body mass is to be preserved and ‘autocannabilism’ slowed. This has led to recommendations for early parenteral feeding (this is still controversial). Providing a calorie source for these patients requires care and a balance of substrates has to be given to prevent adding iatrogenic problems to the metabolic mayhem already occurring. Whilst it is known that glucose has a Management of MODS protein-sparing effect, excessive amounts confers no additive advantages and may cause complications such as fatty liver, Once the clinical syndrome of MODS is established, despite major hyperosmolarity, hyperglycaemia, and increased CO 2 production, advances in ITU technology and management strategies, the increasing the excretory load of the lungs and further chances of survival dwindle. The best treatment for MODS exacerbating respiratory failure. The glucose load remains prevention. This entails early aggressive resuscitation of risk factors, e.g. by early excision of necrotic tissue, early should not therefore exceed 4–5 mg/kg/minute, with a non-protein calorific load of 25–30 fracture stabilization and ambulation, and appropriate antibiotic kcal/kg/day and 0.5–1.0 g/kg/day of lipids. Protein requirements usage following drainage of sources of sepsis. Early circulatory run at 1–2 g/kg/day with modified amino acid preparations as these appear to be the most efficient protein source, producing less urea and better nitrogen retention. Rigorous attention to following insult, avoidance of hypotensive episodes and removal resuscitation is of paramount importance and this should be guided by invasive monitoring. Oxygen delivery should be markers for the adequacy of the circulation, such as mean arterial these details has brought improvements in prevention and outcome in MODS. Other newer treatment strategies are still largely unproven in terms of outcome. Selective decontamination of the digestive tract (SDD) by administration of non-absorbable pressure, temperature gradients and urine output, may not entirely antimicrobial agents may reduce the incidence of nosocomial reflect the success of microcirculatory resuscitation. Once the organ support, (e.g. endotracheal intubation and ventilation) is pneumonia by re-sterilizing the upper gastrointestinal tract. Trials of SDD have shown some benefit but large-scale effects on antibiotic resistance from widespread use of antio biotics are essential. awaited. The use of aggressive early enteral maximized to a point where oxygen consumption no longer rises or to the level where markers of anaerobic metabolism such as serum lactate fall. It appears that the use of less invasive clinical sequence of MODS is established, early appro priate institution of 680 μm in diameter occur in most adults after closed fractures of long effects of catabolism but also prevent upper gut colonization by bones and histological traces of fat can be found in the lungs and bacteria and hence nosocomial pneumonia by stimulation of other internal organs. A small percentage of these patients bactericidal gastric acid secretion. Recent studies appear to develop clinical features similar to those of ARDS; this was suggest that this may have a positive effect on outcome. recognized as the fat embolism syndrome long before ARDS Probably the most recent advances in treatment of MODS have entered the medical literature. Whether the fat embolism been in relation to modulation of the hypermetabolic syndrome is an expression of the same condition or whether it is inflammatory response by use of specific agents. These include an entirely separate entity is still uncertain. monoclonal antibodies against endotoxin and TNF inhibitors of nitric oxide synthase and receptor antagonists for interleukin-1. Unfortunately interim reports of the therapeutic effectiveness are conflicting and it would appear as yet that the ‘magic bullet’ The source of the fat emboli is probably the bone marrow, and the condition is more common in patients with multiple fractures. remains elusive. Again it must be emphasized that prevention is better than attempting cure for MODS, the major killer of critically ill patients in intensive care. Clinical features Early warning signs of fat embolism (usually within 72 hours of injury) are a slight rise of temperature and pulse rate. In more pronounced cases there is breathlessness and mild mental confusion or restlessness. Pathognomonic signs are petechiae on TETANUS 22 The management of major injuries feeding in patients without an ileus may not only reduce the the trunk, axillae and in the conjunctival folds and retinae. In more severe cases there may be respiratory distress and coma, due both to brain emboli and hypoxia from involvement of the lungs. The tetanus organism Clostridium tetani flourishes only in dead The features at this stage are essentially those of ARDS. There is tissue. The exotoxin released passes to the central nervous no infallible test for fat embolism; however, urinalysis may show system via the blood and the perineural lymphatics from the fat globules in the urine and the blood P O 2 should always be infected region. The toxin is fixed in the anterior horn cells and monitored; values below 8 kPa (60 mmHg or less) within the first therefore cannot be neutralized by antitoxin. 72 hours of any major injury must be regarded as suspicious. A chest x-ray may show classical changes in the lungs. Established tetanus is characterized by tonic, and later clonic, contractions, especially of the muscles of the jaw and face (trismus, risus sardonicus), those near the wound itself, and later of the neck and trunk. Ultimately, the diaphragm and intercostal muscles may be ‘locked’ by spasm resulting in asphyxia. Management TREATMENT With established tetanus, intravenous antitoxin (human for choice) is advisable. Heavy sedation and muscle relaxant drugs may help; tracheal intubation and ventilation are the only options to treat respiratory muscle involvement. Prophylaxis against tetanus by active immunization with tetanus toxoid vaccine is a valuable goal. If the patient has been immunized, booster doses of toxoid are given after all but trivial Management of severe fat embolism is supportive. Symptoms of the syndrome can be reduced with the use of supplemental high inspired oxygen concentrations immediately after injury and the incidence appears to be reduced by the prompt stabilization of long-bone fractures. Intramedullary nailing is not thought to increase the risk of developing the syndrome. Fixation of fractures also allows the patient to be nursed in the sitting position, which optimizes the ventilation–perfusion match in the lungs. skin wounds. In the nonimmunized patient prompt and thorough wound toilet together with antibiotics may be adequate, but if the wound is contaminated, and particularly with a delay before operation, antitoxin is advisable. CRUSH SYNDROME This is seen when a limb is compressed for extended periods, e.g. FAT EMBOLISM SYNDROME Fat embolism is a common phenomenon following limb fractures. Circulating fat globules larger than 10 following entrapment in a vehicle or rubble, but also after prolonged use of a pneumatic antishock garment. The crushed limb is underperfused and myonecrosis follows, leading to the release of toxic metabolites 681 22 when the limb is freed and so generating a reperfusion injury. Reactive Logical regression analysis, a multivariate statistical procedure, oxygen metabolites create further tissue injury. Membrane is used to convert a score to a predicted probability of the outcome damage and capillary fluid reabsorption failure result in swelling measured, usually morbidity or mortality, using a large patient that may lead to a compartment syndrome, thus creating more database suitable to the scoring system being developed. Finally tissue damage from escalating ischaemia. Tissue necrosis also the scoring system has to be validated on a population of patients causes systemic problems such as renal failure from free independent from those used to develop the scoring system. myoglobin, which is precipitated in the renal glomeruli. Myonecrosis may cause a metabolic acidosis with hyperkalaemia FRACTURES AND JOINT INJURIES and hypocalcaemia. Patients form a heterogeneous population and differ in many respects including age, previous health status, reason for admission and severity of illness. When comparing patients on Clinical features and treatment intensive care for the purpose of research or audit, it is often The compromised limb is pulseless and becomes red, swollen diversity of patients and their conditions. Scoring systems are and blistered; sensation and muscle power may be lost. The most important measure is prevention. From an intensive care perspective a high urine flow is encouraged with alkalization of the urine with sodium bicarbonate, which prevents myoglobin precipitating in the renal tubules. If oliguria or renal failure occurs then renal haemofiltration will be needed. If a compartment syndrome develops, and is confirmed by pressure measurements, then a fasciotomy is indicated. Excision of dead muscle must be radical to avoid sepsis. Similarly, if there is an open wound then this should be managed aggressively. If there is no open wound and the compartment pressures are not high, then the risk of infection is probably lower if early surgery is avoided. difficult to standardize for all physiological variables due to the therefore used to standardize for the physiological variables, age and reason for admission, allowing comparisons to be made between patients with different severity of illness. In the majority of scoring systems a high score reflects a patient who is more sick than one with a lower score (with the notable exception of the Glasgow Coma Score), but the score does not always follow a linear scale. Therefore a patient with a score of 20 is neither necessarily twice as sick nor has double the chance of dying than a patient with a score of 10. However, using logical regression it is possible to derive from the score a probability of morbidity, or mortality in hospital. Audit INTENSIVE CARE UNIT SCORING SYSTEMS The most common use for scoring systems is for audit. This allows ICUs to assess their performance in comparison to other units and also their own performance from year to year. If an ICU admitted patients who were not very sick, then their actual mortality on that The role of scoring systems in medicine has expanded since the unit would be lower than on a unit that admitted extremely sick 1950s. There are now many scoring systems catering for most patients and therefore it would be difficult to compare the organ dysfunction, disease states, trauma and critical illness. New performance between those units. This has led to the comparisons scoring systems are regularly being developed and older systems of actual mortality to a predicted mortality. The ratio of the actual to refined. This widespread use relates to their role in communication, predicted mortality gives a figure for the standardized mortality audit and research as well as the clinical management of patients. ratio (SMR). Therefore an ICU with an SMR of less than 1 is theoretically performing better than expected and a unit with an SMR of more than 1 is performing worse than expected. The SMR Scoring systems can theoretically be created from many types can then be used to compare performance between units. Also if of variables. However, to be clinically useful, scoring systems the severity of illness of patients varies, or if different types of must have predictive properties, and the information has to be patients are admitted from year to year, the SMR can be used to unambiguous, reliable and easy to determine and collect. Ideally assess the performance of a unit over time. Statistical significance the variables should be frequently recorded or measured. of different SMRs can be evaluated using confidence intervals. Variables can be selected using clinical judgement and recognized physiological associations, or by using computerized searching of data collected from patient databases and relating it to outcome. The variables are then assigned a weighting in relation to their importance to the predictive power of the scoring system, again either by clinical relevance or from computerized databases. Research The diversity of patients and different pathologies on the ICU 682 makes comparisons between treatments or (APACHE) model in 1981 and revised it to APACHE II in 1985. the differences in case-mix in patients recruited for trials, so if an APACHE III was presented in 1991 but as the regression intervention is used on all patients, the scoring systems can analysis modelling is not in the public domain its uptake has standardize for any heterogenicity between the groups prior to been slow. APACHE II is made up of four basic components: (1) the intervention being initiated. Stratification of the risk of death acute physiology score; (2) chronic health evaluation; (3) age; can also be inferred from the scoring systems, allowing for (4) urgency of admission to critical care. The acute physiology investigation in different subgroups of patients in the ITU, and score is composed of 12 variables, with the most deranged allowing researchers to assess response to interventions in measurement during the first 24 hours of admission to critical patients at different risk of mortality. care being used to calculate the score. The original data collection for APACHE II occurred between 1979 and 1982 from ICUs in North America, and the population studied included relatively few surgical and trauma patients. Also, there have Clinical management been many advances in patient care since the1980s, which have made APACHE II dated, despite its continued popularity. As well as quantifying the degree of physiological derangement or clinical intervention, and promoting better communication between clinicians, scoring systems can also be used to guide patient management. Some scoring systems lend themselves to sequential reassessment and thus can be used to monitor a patient’s progress over time. Also, as most research conducted in ICUs use scoring systems, the recommendations from research can sometimes be applied to subsets of patients with a severity of illness score within a certain range. This allows therapies to be directed sensibly at patients with an appropriate severity of illness. As most ITU scoring systems are an assessment of risk of mortality they have also been used to trigger admission to highdependency or intensive care. Simplified acute physiology score 22 The management of major injuries procedures difficult. Scoring systems can be used to adjust for The Simplified Acute Physiology Score (SAPS) initially used 14 variabl e s, and did not pr o vide any probability of survival. In 1993 it was revised to SAPS II with the data originating from European and North American ICUs. The score includes 12 physiological variables (the worst value within the first 24 hours), age, type of admission and three underlying disease variables (acquired immune deficiency syndrome (AIDS), metastatic cancer, and haematological malignancy). Using logistic regression, SAPS II can also be used to estimate the probability of survival. It is a simpler scoring system than APACHE and is also in the public domain, Scoring systems on the ICU Scoring systems are often classified into three subsets: (1) resulting in its widespread use, particularly in Europe. It suffers similar disadvantages to APACHE with regards to the timing of data collection, but is based on more recent and international data. anatomical (e.g. the injury severity score); (2) physiological (e.g. the GCS) and therapeutic (e.g. therapeutic intervention scoring systems). Most intensive care scoring systems are based on physiological variables; however other data are also included in the score, making simple classification very difficult. An ideal scoring system would be simple to use and be applicable to all intensive care patients irrespective of age, diagnosis and urgency of admission. It should also not be dependent upon treatment given prior to and on admission to ICU. The outcome prediction modelling should have a high sensitivity and specificity. The intensive care scoring systems are developed from large databases incorporating data from many ICUs. The data include physiological variables, co-morbidities, age, diagnoses, urgency of admission, and outcome at discharge from hospital. Mortality prediction model The original mortality prediction model (MPM) was derived in the late 1980s with data from a single hospital, and differed from many of the scoring systems by not depending on physiological data but on the presence or absence of pathology. Therefore there was less of an impact by treatment on the physiology prior to and on admission to intensive care. In 1993 the MPM was revised to MPM II based on the same data set as SAPS II but with the inclusion of six extra ICUs. Initially the model was constructed of two time points: within 1 hour (MPM II 0) and the first 24 hours (MPM II 24) of admission. Now it can be used for 48and 72-hour points as well, giving a prediction of mortality at those time points. Its variables include physiological parameters, age, acute diagnoses, chronic diseases, type of admission, as Acute physiology and chronic health evaluation well as others. The MPM II 0 is useful as it is minimally affected by the treatment given in an ICU. Knaus et al (1981) introduced the first the Acute Physiology and Chronic Health Evalu a tion 683 22 Therapeutic intervention scoring system The original therapeutic intervention scoring system (TISS) was devised in 1976, consisting of 76 therapeutic activities and was used initially to stratify the severity of illness. Its use for this purpose has largely been superseded by the newer scoring systems, but it is still commonly used to assess nursing workload and in resource management, for which it was not designed. A simplified TISS was developed in 1996, which included only 28 FRACTURES AND JOINT INJURIES therapeutic activities. Clasper J, Rew D. Trauma life support in conflict. Br Med J 2003; 327: 1178–9. Commission on the Provision of Surgical Services. The Management of Patients with Major Injuries. The Royal College of Surgeons of England, 1988. Deakin CD, Low JL. Do Advanced Trauma Life Support guidelines accurately predict systolic blood pressure by palpation of carotid, femoral and radial pulses? An observational study. Br Med J 2000; 321: 674–5. Earlam R. Trauma Care. Helicopter Emergency Medical Service (HEMS), London, 1997. Findlay G et al. Compilers. Trauma: Who cares? A report of Limitations Overall there is very little to choose between the third-generation scoring systems (APACHE III, SAPS II, MPM II) in terms of their predictive power. Despite this, APACHE II continues to dominate the literature and continues to be the most widely used score to date. The APACHE II/III and SAPS I/II scoring systems measure physiological variables during the first 24 hours of ITU admission and there has been concern that this can lead to bias. If a patient is treated prior to admission to ITU, their physiological variables will have been improved and the patients will have lower scores. Similarly if a patient is admitted to the ITU and receives inappropriate treatment over the first 24 hours, their scores will suggest that the ITU is dealing with sicker patients. Lastly, if a patient dies within 24 hours their scores before death will be very high, and therefore skew the SMR of a unit to suggest that it is the National Confidential Enquiry into Patient Outcome and Death (2007). NCEPOD 2007. Flannery T, Buxton N. Modern management of head injuries. J R Coll Surg Edinb 2001; 46: 150–3. Frankema SP, Ringburg AN, Steyerberg EW et al. Beneficial effect of helicopter emergency medical services on survival of severely injured patients. Br J Surg 2004; 91: 1520–6. Hodgetts T, Mahoney P, Russell M, Byers M. ABC to ABC: redefining the military trauma paradigm. Emergency Med J 2006; 23: 745–6. Hodgetts T, Porter C. Major Incident Management System. BMJ Books, London, 2002. Joint Royal Colleges Ambulance Service Liaison Committee (JRCALC) 2008. A Joint Report from the Royal College of Surgeons of England and the British Orthopaedic Association. Better Care for the Severely Injured. The Royal College of Surgeons of England. London, 2000. admitting very sick patients. MPM II measures variables during the first hour and within the first 24 hours, thereby reducing the bias that may occur in the score when measured over 24 hours. Limitations and errors associated with the use of the scoring systems include missing data, observer error and interobserver variability. Even the method of data collection (manual data entry versus data collected automatically from monitoring systems) leads to wide variations in scores. Although the above scoring systems are useful to assess and compare outcomes in patient populations, such scores may not be appropriate to provide individual risk assessment in critically ill patients. Knaus WA, Zimmerman JE, Wagner DP. APACHE: Acute Physiology and Chronic Health Evaluation, a physio logically based classification system. Crit Care Med 1981; 16: 470–8. Kortbeek JB, Al Turki SA, Ali J et al. Advanced Trauma Life Support ( 8th edition) The Evidence for Change. J Trauma 2008; 64: 1638–50. Lee C, Porter K, Hodgetts T. Tourniquet use in the civilian prehospital setting. Emergency Med J 2007; 24: 584–7. Mock C, Lormand JD, Goosen J, Joshipura M, Peden M. Guidelines for Essential Trauma Care. World Health Organization, Geneva, 2004. Mahoney PF, Russell RJ, Russell MQ, Hodgetts TJ. Novel haemostatic techniques in military medicine. J R Army Med Corps 2005; 151: 139–41. National Institute for Clinical Excellence. Pre-hospital initiation of fluid replacement therapy in trauma. Technology Appraisal 74, January REFERENCES 2004. National Institute for Health and Clinical Excellence. Head injury. Triage, assessment, investigation and early American College of Surgeons Committee on Trauma. Advanced Trauma Life Support® Program for Doctors. (8th edition) American College of Surgeons, Chicago, 2008. Calland V. Safety at Scene. A Manual for Paramedics and 684 Immediate Care Doctors. Mosby, Edinburgh, 2000. management of head injury in infants, children and adults. NICE clinical guideline 56, London, September 2007. Nicholl J, Turner J. Effectiveness of a regional trauma system in reducing mortality from major trauma: before and after study. Br Med J 1997; 315: 1349–54. Oakley P, Kirby R, Redmond A, Templeton J. Effectiveness of regional Royal College of Surgeons of England. Report of the trauma systems. Improvements have occurred since study. Br Med J 1998; Working Party on the Management of Patients with Head Injuries. Royal 316: 1383. Peden M, Scurfield R, Sleet D et al. The World Report on Road Traffic Injury Prevention. World Health Organization, Geneva, 2004. 22 College of Surgeons of England, London, 1999. Schwartz LR, Balakrishnan C. Thermal burns. In: Tintinalli JE, Kelen GD, Stapczynski JS, Ma OJ, Cline DM: Tintinalli JE, Kelen GD, Stapczynski JS, Ma OJ, Cline DM. Tintinalli’s Emergency Medicine: A Comprehensive Study Guide ( 6th Edition) The American College of Emergency Physicians, Dallas, Texas, 2004. Tintinalli’s Emergency Medicine: A Comprehensive Study Guide ( 6th Edition) The American College of Emergency Physicians, Dallas, Texas, 2004. Williams JS, Graff JA, Uku JM, Steinig JP. Aortic injury in vehicular trauma. Ann Thorac Surg 1994; 57: 726–30. The management of major injuries Rabold MB. Frostbite and other localized cold-related injuries In: 685