Erna Marbun-Ukrida
advertisement

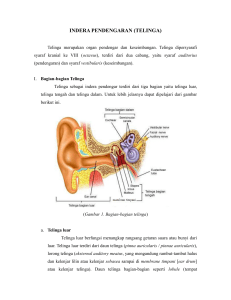
Abstrak Gangguan pendengaran konduktif pada celah bibir dan langit-langit telah diketahui lebih dari 1 abad yang lalu, dengan penyebab utama adalah disfungsi tuba Eustachius sehingga terjadi otitis media efusi. Tujuan penelitian ini adalah untuk mengetahui gambaran fungsi pendengaran pada anak dengan celah bibir dan langit-langit dengan pemeriksaan ABR dan timpanometri, distribusi penderita menurut jenis kelamin, kelainan penyerta, tipe celah dan riwayat keluarga. Dari 142 pasien, didapatkan 54,2 % jenis kelamin laki-laki, riwayat keluarga dengan kelainan yang sama ditemukan pada palatoskisis lebih banyak dari pada celah bibir dan langit-langit, kelainan penyerta ditemukan pada 10 pasien. Sebesar 55 pasien ( 38,7 % ) celah terdapat disisi kiri ( labiognatopalatoskisis unilateral kiri ). Pemeriksaan ABR, 86 ( 60,6 % ) memberikan hasil ambang sebesar 40 dB, 4,2 % tidak memberi respons pada pemeriksaan ABR hingga 90 dB . Hanya 1,4 % memberi respons pada 30 dB, sedangkan 60 dB, 14,1 % dan 50 dB, 19,7 %. Pada pemeriksaan timpanometri seluruh pasien hasilnya adalah tipe B yang menggambarkan otitis media efusi. Abstract The presence of conductive hearing loss in patients with cleft lip and palate has been known for more than a century, with Eustachian tube dysfunction being the primary cause of middle ear disease. The aim of this study was to examine the audiological status of patients with cleft lip, cleft palate or both. The hearing health status of the patients was analyzed on the basis of tympanometry and ABR examination. The patients’s sex, age, type of cleft, other anomaly and related with the family were included . The records a total of 142 patients attending ENT department Children and Women Harapan Kita hospital, from January 2002 to December 2007 were reviewed . In the whole patients with clefts ( n = 142 ), there were 88 patients give respons to ABR, 40 dB this response more in cleft lip and palate rather than cleft palate only. 6 patients no respons until 90 dB indicated sensori nerve hearing loss. Only 2 patients give respons 30 dB. Tympanometric examination were found 100 % type B ,indicated there was otitis media effusion. Of these patient, 77 (54,2 % ) were males and 65 ( 45,8%) female patients, cleft lip and palate unilateral left side in 55 ( 38,7% ), right side 23 ( 16,2% ) , both side 22 ( 15,5 % ) and cleft palate 42 ( 29,6 % ) patients. 10 ( 0,07 %) associated with another anomaly such microtia, micrognathia, Pierre Robin Syndrome, fistel preauricula, torsch and 2 patients with history mump in gestation. 32 ( 22,5 % ) patients with history same anomaly in the family, 10 patiens cleft palate, 8 patients cleft lip and palate in left side, 7 patients cleft lip and palate in right side. . PENDAHULUAN LATAR BELAKANG Celah bibir dan langit-langit merupakan kelainan kongenital bibir dan langit langit atau keduanya bersamaan, yang dapat terjadi dalam berbagai bentuk konfigurasinya dari yang ringan sampai berat. Celah terjadi oleh karena tidak bersatunya jaringan yang membentuk bibir dan langit-langit selama trimester pertama kehamilan ( Middleton and Pannbacker, 1997 ). Diantara berbagai bentuk kelainan di kraniofasial, celah langit-langit yang paling banyak ditemukan, dengan prevalensi 1 diantara 500 sampai 750 kelahiran hidup ( Carrie et al, 1999). Di Indonesia dilaporkan angka kejadian 1 per 1000 kelahiran hidup ( Hendrarto, 2001 ) Celah bibir , celah langit – langit atau keduanya mempunyai prevalensi sekitar 1/1000 hingga 2,69/1000 diberbagai negara di dunia. Orang Asia lebih banyak dari Kaukasia atau kulit hitam. Distribusi jenis kelamin terlihat kecenderungan laki-laki lebih banyak terkena daripada perempuan. Rasio antara celah pada satu sisi dibanding celah pada dua sisi adalah dua dibanding satu. Diantara celah yang unilateral, celah disebelah kiri dilaporkan lebih banyak dari pada disebelah kanan Keadaan ini merupakan kelainan kongenital yang terjadi pada duabelas minggu pertama kehamilan . Gangguan pendengaran adalah salah satu masalah yang berhubungan dengan kelainan ini, terutama pada anak . Bagian telinga yang biasanya terkena adalah bagian telinga tengah. Secara umum seratus persen anak sampai umur tujuh tahun pernah menderita otitis media efusi , setidaknya satu episode. Biasanya pada umur enam atau tujuh tahun, sesuai dengan perkembangan anatomi wajah, maka saluran tuba Eustachius berubah dari bentuk horizontal menjadi vertikal. Dengan perubahan letak tuba Eustcahius , infeksi dari tenggorok tidak mempunyai akses langsung ke telinga tengah. Oleh karena itu masalah infeksi di telinga tengah menurun sesuai dengan pertambahan usia Gangguan pendengaran konduktif pada penderita kelainan celah bibir dan langitlangit sudah dikemukakan oleh para ahli , fungsi tuba Eustachius yang tidak baik adalah penyebab utamanya . Adanya hubungan antara masalah pendengaran dan celah bibir dan langit-langit pertama kali dikemukakan oleh Alt pada tahun 1878. Berbagai penelitian secara konsisten mencatat tingginya risiko gangguan pendengaran konduktif pada pasien celah bibir dan langit-langit. Penelitian di Amerika ( Broen, Et al, 1996), Croatia ( Handzic – Cuk et al,1996) dan Australia ( Sheahan et al, 2002 ) menemukan 50 % atau lebih pasien celah bibir dan langit-langit menderita gangguan pendengaran. Pada tahun 1906, kebutuhan akan pemeriksaan telinga pasien celah bibir dan langit-langit ditekankan oleh Brunck. Sejak saat itu banyak laporan yang berhubungan dengan insiden, keadaan dan derajat gangguan pendengaran pada pasien celah bibir dan langit-langit. Celah bibir dan langit-langit juga berpengaruh pada fungsi mengunyah, bicara dan menelan. Doyle , 1984, mengatakan hampir 100 % anak dengan celah bibir dan langit-langit menderita otitis media efusi, hal ini mengakibatkan gangguan pendengaran yang fluktuatif dari ringan sampai sedang , hal ini juga mempengaruhi berbicara dan bahasa bahkan perkembangan kognitif . Hendrarto ( 2001 ) dalam penelitiannya menemukan adanya otitis media efusi 100 % pada anak – anak dengan celah langit – langit. Schonweiler et al, 1994 menemukan 417 anak dengan celah langit-langit mengalami gangguan berbahasa dan berbicara, 80 % disebabkan oleh otitis media efusi. Pemeriksaan timpanometri merupakan alat diagnostik untuk melihat keadaan di telinga tengah. Sedangkan untuk menilai fungsi pendengaran pada anak dibawah 2 tahun dilakukan dengan test ABR, yaitu dengan merekam potensial listrik yang dikeluarkan oleh sel-sel koklea hingga mencapai inti-inti tertentu di batang otak. Di Rumah Sakit Anak dan Bunda Harapan Kita, penanganan anak dengan kelainan celah bibir dan langit-langit dilakukan secara terpadu dengan multidisiplin ilmu, di Klinik Sehati. Multidisiplin ilmu yang terdiri dari dokter spesialis THT, Bedah Plastik, Bedah Mulut, Anak,Anestesi, spesialis Gizi, Dokter gigi, Ortodontis, psikolog dan ahli terapi wicara. Pemeriksaan THT dari pasien pertama datang, dilakukan pemeriksaan THT secara keseluruhan, umur 6 bulan dilakukan test ABR dan timpanometri. Selama ini belum ada data mengenai fungsi pendengaran anak dengan celah bibir dan langit-langit maka penulis tertarik melakukan penelitian ini. Tujuan Penelitian Mengetahui keadaan di rongga telinga tengah dan fungsi pendengaran pada pasien celah bibir dan langit-langit Mengetahui perkiraan ambang dengar anak dengan celah bibir dan langit-langit dengan pemeriksaan ABR dan timpanometri Manfaat Penelitian Mengetahui jumlah pasien celah bibir dan langit-langit yang diperiksa timpanometri dan ABR Mendeteksi angka kejadian otitis media efusi pasien celah bibir dan langit-langit Untuk mengetahui data dasar yang dapat digunakan untuk penelitian selanjutnya Untuk FK UKRIDA Dapat mengembangkan keilmuannya mengenai pemeriksaan pendengaran , ABR dan timpanometri Mengajarkan anatomi hubungan nasofaring dan telinga khususnya telinga tengah Jenis Penelitian Penelitian bersifat deskriptif analitik Lokasi dan Waktu Penelitian Penelitian dilakukan di bagian THT RS Anak dan Bunda Harapan Kita, berlangsung dari 10 Maret 2008 sampai 30 Juni 2008. TINJAUAN PUSTAKA EMBRIOLOGI CELAH BIBIR DAN LANGIT-LANGIT Ahli embriologi membagi hidung, bibir dan palatum menjadi palatum primer dan palatum sekunder. Palatum primer terdiri dari hidung, bibir, prolabium dan premaksila. Palatum sekunder terdiri dari sebagian besar palatum durum dan seluruh palatum mole. Pembentukan palatum primer dimulai kira-kira masa kehamilan minggu ke empat dan lima, dengan munculnya tonjolan-tonjolan wajah. Tonjolan-tonjolan ini terdiri dari tiga pasang yaitu prosesus nasalis medialis, prosesus nasalis lateralis dan prosesus maksilaris. Penyatuan prosesus nasalis medialis dan prosesus nasalis maksilaris diikuti dengan prosesus nasalis lateralis dengan prosesus nasalis medialis melengkapi pembentukan palatum primer. Avery,1994, megatakan kegagalan penyatuan ini menyebabkan terjadinya celah bibir. Clarke B mengatakan perkembangan wajah pada kehamilan 6 minggu, prosesus nasal media mengalami migrasi menuju masing-masing sisi sehingga menyatu. Minggu ke 7 ujung inferior prosesus nasal medial mengalami ekspansi ke lateral untuk membentuk prosesus intermaksilaris. Ujung maskila membengkak bertumbuh bertemu prosesus intermaksilaris dan kemudian menyatu. Bila pembengkakan maksila untuk menyatu dengan prosesus intermaksilaris gagal, maka akan terjadi celah bibir Selanjutnya terjadi pembentukan palatum sekunder pada masa kehamilan antara delapan, sembilan minggu. Pembentukan palatum primer, bibir dan alveolus dari proliferasi mesodermal dan ektodermal prosesus maksilaris dan prosesus frontonasal. Palatum sekunder berkembang sebagai perkembangan bagian medial maksila lateral yang menyatu ditengah. Kegagalan penyatuan ini menyebabkan celah langit-langit. Clarke B mengatakan, pembentukan palatum / langit-langit terjadi pada kehamilan 6 minggu, pada saat ini nasal pits dari prosesus nasal lateral mengalami invaginasi dan menyatu, prosesus intermaksilaris berkembang membentuk palatum primer Kehamilan minggu ke 8 – 9, dinding medial prosesus maksilaris membentuk palatine shelves. Palatine shelves ini bertumbuh kebawah, sejajar dengan permukaan lidah dan menyatu satu dengan yang lain dengan palatum primer membentuk palatum sekunder . Gambar 1 : Anatomi normal bibir dan langit-langit ( dikutip dari Clinical Aspects of Cleft lip / palate reconstruction, Clarke B ) Gambar 2: embriologi bibir ( dikutip dari Clinical aspects of Cleft lip/palate reconstruction, Clarke B ) Gambar 3 : perkembangan palatum pada usia kehamilan 6 minggu (dikutip dari Clinical aspect of Cleft Lip/Palate, Clarke B ) Gambar 4 : Perkembangan palatum usia kehamilan 8 – 9 minggu ( dikutip dari Clinical aspect of CLP , Clarke B) Gambar 5 :celah bibir,gusi dan langit-langit Gambar 6 :celah bibir gusi dan langit- langit unilateral kiri (Gbr 5 & 6 : dikutip dari Clinical Aspect of CLP, Clarke B ) bilateral EP IDEMIOLOGI Clarke B mengatakan secara keseluruhan angka kejadian celah bibir dan langit-langit adalah 1 dalam 1000 kelahiran hidup, sedangkan celah langit-langit saja 1 dalam 2000 kelahiran hidup. Celah bibir dan langit-langit bervariasi dengan ras dan jenis kelamin, dikatakan Asian lebih banyak dari Kaukasian . Laki-laki lebih banyak dari perempuan, kecuali pada celah langit-langit saja. Diantara jumlah celah, celah bibir 20 % ( 18 % satu sisi /unilateral , 2 % bilateral / dua sisi ), 50% celah bibir dan langit-langit ( 38 % satu sisi / unilateral , 12 % bilateral / dua sisi ) dan 30 % celah langit-langit saja Etiologi / penyebab celah ini merupakan multifaktor, genetik dan lingkungan merupakan faktor yang memegang peranan serta pengaruh lingkungan saat perkembangan dini embrio . Hampir 70 % kasus celah bibir dan langit - langit adalah non – sindromik, sedangkan 30 % adalah kasus sindromik, terjadi bersama kelainan kongenital yang lain, dikatakan lebih dari 150 sindrom. Risiko meningkat dengan usia, faktor lingkungan, seperti infeksi virus ( misalnya rubella ), teratogens ( misalnya steroid, antikonvulsant , alkohol, derivatif dari asam retinoik) Pengertian kita mengenai etiologi dan patogenesis kelainan ini, terutama yang nonsindromik tetap masih sangat kurang EMBRIOLOGI TELINGA Perkembangan pembentukan telinga pada mudigah sangat menakjubkan dan tidak sejajar dengan pembentukan organ lain di dalam tubuh. Telinga dalam merupakan satu-satunya organ yang telah mencapai ukuran dewasa dan sudah berdifferensiasi lengkap pada pertengahan masa kehamilan. Meskipun mudigah belum dapat dikatakan bayi prematur, tetapi telinga bagian dalam telah terbentuk sempurna. ( Glasscock, 1987 ; Adam, 1994) Pembentukan telinga dimulai umur mudigah tiga minggu , berasal dari penebalan lapisan ektoderm yang disebut “placode”, dan mengalami invaginasi ke arah mesodem membentuk “auditorypit” Bagian mulut “auditory pit” menutup dan membentuk auditory vesicle atau otocyst pada minggu ke empat. Otocyst ini mengandung cairan yang menjadi endolimf. Pada umur empat setengah minggu otocyst akan memanjang dan terbagi dua, bagian pertama menjadi duktus endolimfatikus dan sakus endolimfatikus, bagian kedua menjadi utrikulus dan sakulus ( Adams , 1994 ) Pada minggu ke enam jaringan mesenkhim yang mengelilingi epitel labirin akan berubah menjadi tulang rawan dan kemudian mengalami osifikasi membentuk labirin tulang dan koklea. Kemudian koklea memanjang dan melingkar, pada minggu ke sebelas membentuk dua setengah kali putaran Reseptor alat pendengaran terletak di koklea disebut organ Corti melekat pada membran basilaris. ANATOMI DAN FISIOLOGI PENDENGARAN Fisiologi pendengaran sangat penting bagi manusia sebagai alat penerima suara dan komunikasi dengan sesamanya. Fungsi pendengaran sangat menentukan perkembangan kemampuan bahasa. Sistem pendengaran dibagi dalam empat bagian, yaitu telinga luar, telinga tengah, telinga dalam dan sistem saraf pendengaran, disertai pusat pendengaran di otak. Telinga luar terdiri dari daun telinga, liang telinga dan membran timpani. Daun telinga merupakan penangkap suara dan berperan menentukan sumber bunyi. Liang telinga luar panjangnya 2,5 sampai 3 sentimeter dan diameter 0,75 sentimeter meresonansi bunyi. Se pertiga bagian luar liang telinga terdiri dari tulang rawan, dua pertiga bagian dalam terdiri dari tulang yang bersatu dengan tulang tengkorak. Membran timpani memisahkan bagian dalam liang telinga luar dengan rongga telinga tengah. Telinga tengah berbentuk kubus. Tuba Eustachius menghubungkan rongga telinga tengah dengan rongga hidung, sehingga selalu terdapat keseimbangan tekanan udara di rongga telinga tengah dengan tekanan udara di luar tubuh. Di dalam telinga tengah terdapat tiga tulang pendengaran yaitu maleus, inkus dan stapes. Fungsi ketiga tulang ini adalah untuk memperkuat energi suara. Pada lengan maleus melekat insersio otot tensor timpani, selain itu di rongga telinga tengah terdapat juga otot stapedius yang berperan juga pada proses pendengaran dan proteksi. Telinga dalam terdiri dari dua bagian, yaitu koklea yang merupakan bagian pendengaran, dan vestibula , kanalis semisirkularis yang merupakan organ keseimbangan. Secara singkat, mekanisme pendengaran adalah sebagai berikut: Daun telinga menangkap suara, kemudian suara diresonansi di liang telinga luar dan diteruskan ke membran timpani, getaran suara ini diteruskan ke telinga tengah, maleus ,inkus, stapes kemudian ke fenestra ovalis, disini terjadi peninggian getaran 22 kali disebabkan perbedaan penampang membran timpani dengan fenestra ovalis. Getaran ini diteruskan ke perilimf ke skala vestibuli, kemudian melalui membran basilaris ke skala timpani untuk mencapai fenestra rotundum. Getaran membran basilaris menyebabkan sel-sel rambut yang melekat pada membran tektoria bergerak. Getaran mekanik dirubah menjadi potensial listrik dan selanjutnya diteruskan ke pusat pendengaran melalui nervus koklearis . Dari Nervus koklearis ,impuls diteruskan ke nukleus koklearis ventralis dan dorsalis. Dari nukleus koklearis sebagian menuju ke nukleus olivatorius homolateral dan sebagian ke nukleus olivatorius kontralateral. Neuron dari nukleus koklearis ada yang menuju korpus genikulatum mediale, sebagian neuron bersinaps pada nukleus lemniskus lateralis dan kolikulus inferior. Dari korpus genikulatum medial impuls saraf pendengaran diteruskan ke korteks auditorius. Korteks pendengaran primer terdapat di area 41 Brodmann yang terletak pada girus temporalis superior. Fungsi pendengaran sangat menentukan perkembangan kemampuan bahasa. Pada tahun pertama kehidupan merupakan ”golden periode” perkembangan psikolinguistik pada bayi dengan pendengaran normal. Gambar 7 : Proses jalannya suara dari telinga sampai pusat pendengaran di otak (dikutip dari Rappaport) ANATOMI NASOFARING – TUBA EUSTACHIUS – TELINGA TENGAH Telinga tengah adalah bagian dari sistem organ yang berkesinambungan, yang melibatkan hidung, nasofaring, tuba Eustachius, telinga tengah dan mastoid. Mukosa respirasi adalah sistem yang berkesinambungan tersebut. Oleh karena itu akibat dari inflamasi, infeksi atau penyumbatan ( obstruksi ) di satu area akan mengenai area lain. Telinga tengah berisi udara terletak di bagian petrosa tulang temporal, didalamnya terdapat tulang – tulang perndengaran , maleus inkus dan stapes. Disebelah posterior telinga tengah terdapat bagian yang berisi udara disebut antrum mastoid. Antrum ini berfungsi menghubungkan telinga tengah dengan sel-sel mastoid. Pada bayi prosesus mastoid berkembang dan derajat pneumatisasi masih rendah. Pada usia antara 5 sampai 10 tahun, proses pneumatisasi hampir lengkap. Perkembangan yang tidak lengkap dari sistem udara berhubungan dengan sering terjadinya otitis media pada bayi dan anak-anak. Nasofaring terletak dibelakang rongga hidung dan diatas palatum molle, tidak seperti palatum mlolle bagian ini paten tidak bergerak. Berhubungan dengan rongga hidung melalui koana. Oleh velofaringeal nasofaring berhubungan dengan rongga mulut yang akan menutup dengan terangkatnya palatum molle. Tuba Eustachius adalah saluran yang menghubungkan rongga telinga tengah dengan bagian dari rongga mulut yang disebut nasofaring. Pada orang dewasa panjangnya kira-kira 37 mm, terdiri dari sepertiga bagian tulang disebelah luar seluruhnya terletak di bagian petrosa tulang temporal tengkorak sedangkan dua pertiga bagian dalam terdiri dari tulang rawan . Bagian tulang selalu terbuka sedangkan bagian tulang rawan selalu tertutup, bagian ini terbuka bila mengunyah, menelan dan menguap. Pada anak-anak panjang saluran rata-rata 18 mm, saluran ini letaknya relatif lebih mendatar lebih pendek dan lebih lebar dari pada orang dewasa. Akibatnya infeksi daerah tenggorok akan lebih mudah mencapai telinga tengah. Holbrow ( 1975 ) mendemonstrasikan bahwa pada bayi bagian tulang rawan tuba eustachius relatif lebih pendek disebabkan oleh jaringan tuba lebih sedikit dan lebih kaku dari pada anak yang lebih tua dan dewasa. Otot tensor veli palatini kurang efisien pada bayi. Mukosa yang melapisi tuba Eustachius merupakan lanjutan dari mukosa nasofaring dan telinga tengah Fungsi tuba Eustachius adalah ventilasi, proteksi dan pembersih. Fungsi ventilasi untuk mempertahankan tekanan udara didalam rongga telinga tengah agar sama dengan tekanan udara luar. Fungsi proteksi , untuk melindungi telinga tengah dari suara yang keras dengan jalan mengatur tekanan udara di dalam rongga telinga tengah dan mencegah masuknya sekret ke dalam rongga telinga tengah dari nasofaring. Fungsi pembersih untuk mengalirkan sekret dari ronga telinga tengah ke nasofaring. Fungsi ventilasi merupakan fungsi yang terpenting dari tuba Eustachius. Cantekin et al, 1979, Honjo et al,1979, Rich 1920, mengatakan pada fungsi tuba Eustachius yang ideal, pembukaan aktif tuba Eustachius yang intermiten hanya disebabkan oleh kontraksi otot levator veli palatini selama menelan. Fungsi ventilasi dari tuba Eustachius pada anak-anak kurang efisien dari pada dewasa. Bylander , 1980 dalam penelitiannya mrnyimpulkan pada anak-anak normal, fungsi tuba Eustachius tidak sebaik pada dewasa, sehingga otitis media efusi lebih banyak terdapat pada anak-anak. Fungsi ini akan semakin baik dengan bertambahnya usia terlihat dari penurunan otitis media pada dewasa. Brooks( 1969) mengukur tekanan udara di telinga tengah dengan timpanometri, pada anak normal berkisar antara 0 – 175 mm H2O . Tekanan negatif yang tinggi tidak selalu mengidentifikasi adanya suatu penyakit, tapi dapat mengidentifikasikan obstruksi tuba fisiologik, diperkirakan bahwa anak ini mempunyai faktor risiko akan menderita otitis media efusi Gambar 8 a: Hubungan tuba eustachius dengan sekitarnya (dikutip dari Jackson and Jackson ) Gambar 8 b : Hubungan tuba eustachius dengan sekitarnya ( dikutip dari Scott Smith) Gambar 9 : Anatomi Tuba Eustachius (dikutip dari Timothy C. Hain) Otot yang berhubungan dengan tuba Eustachius Ada 4 otot yang letaknya berhubungan dengan tuba Eustachius yaitu tensor veli palatini, levator veli palatini, salpingopharingeus dan tensor timpani. Otot yang berperan dalam membuka tuba Eustachius adalah muskulus Levator veli palatini dan tensor veli palatini. Muskulus Levator Veli Palatini Berbentuk silinder yang bundel bagian posteriornya berasal dari petrosus tulang temporal. Bundel bagian anteriornya berasal dari sisi medial dari kartilago tuba eustachius. Otot ini merupakan pembuka tuba yang utama, bila otot ini berkontraksi akan membuka tuba Eeustachius. Muskulus Tensor Timpani Merupakan otot yang berbentuk pipih. Berasal dari fossa scaphoid ( medial pterygoid palate ), spina sphenoid dan sisi lateral tuba eustachius. Otot ini berjalan anterior inferior menyempit dan sebagian melekat pada hamulus. Sebagian besar dari bundel mengitari hamulus dan menyebar seperti kipas menuju tengah dari palatum. Otot ini tidak banyak berperan dalam fungsi tuba Eustachius Gambar 10a : Anatomi palatum dengan otot levator veli palatini dan otot tensor veli palatini (dikutip dari Zol B. Kryger) Gambar 10b : Otot langit-langit (dikutip dari Ann W. Kummer) Kelainan otot langit-langit pada keadaan adanya celah Adanya celah menyebabkan perbedaan susunan otot-otot. Pada orang normal, otot bertemu di garis tengah dengan orientasi transversal. Pada celah langit-langit otot-otot berinsersi pada tepi posterior pada tulang palatine dengan arah orientasi bundel longitudinal, keadan ini menyebabkan otot-otot ini tidak bisa berfungsi maksimal serta mengganggu pertumbuhan dan perkembangannya ( Mc Carthy, 1990 ) Otot tensor veli palatini serabut-serabutnya berbelok ke arah medial. Pada bagian ini jaringan otot sementara diganti jaringan ikat sehingga merupakan katrol ( Kriens, 1990 ). Otot tensor veli palatini merupakan pembuka tuba Eustachius yang utama, bila otot ini berkontraksi terjadi gerakan langit-langit lunak dan terbukanya tuba Eustachius. Pada kelainan celah langit-kangit terjadi devíasi ke arah kraniolateral sehingga tidak dapat mengangkat tuba akibatnya terjadi disfungsi tuba Eustachius (Mc Carthy,1990 ) Bila otot levator veli palatini berkontraksi akan mengangkat langit-langit ke posterior dan kartilago tuba ke medial. Adanya celah menyebabkan fungsi ini tidak terjadi Gambar 11 a : variasi tipe celah bibir dan langit-langit ( dikutip dari Children hospital of Winconsin ) gambar Gambar 11 b : bibir normal dan tipe celah bibir ( dikutip dari Ann W Kummer ) OTITIS MEDIA EFUSI Telinga terdapat bagian konduktif atau bagian yang pneumotik. Telinga sangat erat hubungannya dengan saluran nafas atas dan merupakan bagian yang berisi udara. Kelainan pada hidung dan palatum seperti yang terjadi pada celah bibir dan langit-langit mempunyai akibat sekunder terhadap pneumatisasi. Itulah sebabnya sering terjadi otitis media efusi yang mengakibatkan penurunan mobilitas membran timpani Otitis media efusi adalah terdapatnya sekret non purulen di rongga telinga tengah dengan membran timpani yang utuh Etiologi dan patogenesis otitis media efusi adalah multi faktor. Anatomi dan fungsi tuba Eustachius merupakan penyebab utama. Tuba Eustachius adalah bagian dari sistem yang berdampingan dengan organ-organ lain seperti hidung, nasofaring, telinga tengah dan sel-sel mastoid . Gangguan pada salah satu organ ini misalnya infeksi atau obstruksi akan mempengaruhi organ lain. Pada fungsi tuba Eustachius yang normal udara di rongga telinga tengah mempunyai tekanan sebesar satu atmosfir, apabila kurang dari satu maka akan terjadi tekanan negatif dalam rongga telinga tengah, hal ini meningkatkan permeabilitas vaskuler dan aktifitas sekresi telinga tengah, sehingga timbul efusi telinga tengah. Para peneliti mengatakan dengan pemeriksaan timpanometri pada pasien celah bibir dan langit-langit ditemukan berbagai derajat kesulitan mengimbangi tekanan negatif dalam telinga tengah dengan aktif menelan . Doyle ( 1980 ) menemukan tuba Eustachius anak dengan celah langit-langit, mengalami konstriksi dari pada dilatasi selama menelan. Semua penelitian ini mengidentifikasikan bahwa tuba Eustachius pada celah langit-langit mengalami fungsional obstruksi dan keadaan ini mengakibatkan kelainan di telinga tengah dengan karakteristik tingginya tekanan negatif di telinga tengah yang persisten, efusi atau keduanya. Patofisiologi gangguan pendengaran pada otitis media efusi Tekanan udara di rongga telinga tengah secara fisiologis dipertahankan sedikit dibawah atau diatas tekanan atmosfir. Kegagalan mempertahankan tekanan ini dapat mengakibatkan keadaan patologik. Dengan timpanometri tekanan udara di telinga tengah dapat diukur. Pada orang normal tekanan – 150 mm H20. Bila tekanan berkurang / negatif akan menyebabkan eksudasi serum , dikatakan tekanan berbeda – 70 mm H2O diantara kapiler dan sekitarnya yaitu rongga telinga tengah akan meyebabkan keluarnya cairan dari pembuluh darah dan berkumpul di rongga telinga tengah. Gangguan pendengaran disebabkan beberapa faktor. Cairan yang terdapat di rongga telinga tengah menyebabkan penurunan dan perlambatan hantaran suara sampai ke koklea. Walby ( 1983 ) mengatakan bahwa pada otitis media efusi yang kronik terjadi gangguan transmisi mekanik suara, sehingga menimbulkan tuli konduktif derajat ringan dan sedang . Ambang dengar rata-rata anak dengan otitis media efusi adalah 20 dB hingga 25 dB HL. Fria (1985) menyatakan bahwa 40 % anak-anak yang menderita otitis media efusi memiliki ambang dengar antara 25 dB – 30 dB, sedangkan 30 % didapatkan lebih dari 30 dB. Paparella mengatakan ambang dengar anak – anak penderita otitis media efusi berkisar antara 10 dB hingga 40 dB , ketulian bersifat konduktif. Ambang dengar anak dengan otitis media efusi berbeda berdasarkan usia, lateralisasi dan durasi. Pada usia bayi atau anak berusia kurang dari 18 bulan, maturitas inti-inti saraf belum sempurna sehingga proses hantaran suara lebih lambat dibandingkan dengan anak yang berusia lebih tua. Pada anak berusia lebih dari 2 tahun proses maturasi inti-inti saraf telah sempurna dan dianggap seperti orang dewasa. Fenitzio mengatakan bahwa anak-anak yang menderita otitis media efusi dalam waktu yang lama akan mengalami gangguan bicara lebih besar dari pada yang menderita otitis media efusi lebih pendek. Pada otitis media efusi dapat terjadi tuli sensorineural, hal ini disebabkan oleh toksin yang mencapai tingkap bundar dan memasuki koklea Gejala Kebanyakan kasus otitis media efusi asimptomatik ( tidak ada gejala ). Anak jarang dapat mengatakan keluhannya. Diagnosis sering terlambat beberapa bulan atau tahun dan sering sudah menimbulkan kesulitan dalam bicara maupun perkembangan bahasa. Karena penyakit sering tenang ( silent ) maka sulit untuk menegakkan diagnosis dan sering terlambat. Diagnosis yang sederhana dengan anamnesa yang teliti, pemeriksaan otoskopi dan evaluasi audiologis. Timpanometri dapat dilakukan pada seluruh pasien dan merupakan tes yang obyektif yang tidak membutuhkan respons penderita. Pada otitis media efusi timpanogram terbanyak menunjukkan kurve B yang datar ( flat). TIMPANOMETRI Adalah suatu teknik untuk menentukan kelenturan ( compliance ) membran timpani dan memperkirakan tekanan telinga tengah secara tidak langsung dengan menggunakan elektroakustik dan manometrik. Pengukuran ini dilakukan di liang telinga luar dengan alat yang disebut electroacustic impedance bridge. Ujung sumbat ditutupkan rapat ke liang telinga luar dengan menggunakan balon ( cuff ) karet sehingga mengubah liang telinga luar sebagai ruang yang tertutup. Ujung ini menghubungkan 3 saluran, osilator penerima yang menyampaikan nada dengan frekuensi tetap, satu mikrofon yang memonitor ambang tekanan suara, pompa manometer yang dapat berubah dan mengukur tekanan udara. Nada diberikan pada statu intensitas tertentu dan ambang tekanan suara di liang telinga luar dimonitor ketika diberikan tekanan udara yang bervariasi dari + 200 mmH2O sampai - 400 mmH2O. Pada keadaan normal, ketika membran timpani ditegangkan baik oleh tekanan luar yang positif atau negatif, impedansnya akan meningkat dan kelenturan menurun. Refleksi suara oleh oleh membran timpani meningkat sesuai dengan ambang suara di dalam kanal yang meningkat. Ambang tekanan suara dimonitor secara terus menerus, perubahan ambang suara secara langsung diubah menjadi kelenturan membran timpani, sehingga kelenturan membran timpani dapat dibaca secara kontinu. Kurve yang memperlihatkan perubahan kelenturan membran timpani yang timbul respons dari perubahan dalam tekanan udara liang telinga luar, disebut sebagai timpanogram. Timpanogram adalah statu penyajian dalam bentuk grafik dari kelenturan relatif sistem timpano-osikular, sementara tekanan udara liang telinga luar diubah-ubah. Dalam grafik, kelenturan membran timpani dicatat pada garis vertikal dan tekanan udara pada garis mendatar sehingga diperoleh suatu kurva. Untuk pembacaan timpanogram yang perlu diperhatikan adalah 1) tinggi kurve ,menunjukkan kelenturan efektif telinga tengah, 2) lokasi puncak, menunjukkan tekanan telinga tengah 3) gradien puncak ( rata-rata perubahan tinggi kurve pada puncak ). Pengukuran gradien penting untuk membedakan efusi dari non efusi, gradien yang sama atau kurang dari 0,15 disebut landai, yang lebih besar dari 0,15 disebut curam. Liden dan Jarger membuat klasifikasi timpanogram . Timpanogram tipe A mempunyai beberapa hal yang khas, yaitu terdapatnya puncak dari grafik. Puncak berada pada atau dekat tekanan 0 decapascal ( 1 daPa = 1,02 mmH2O). Pada orang dewasa, diantara + 50 daPa sampai dengan – 50 daPa, pada anak-anak antara + 50 daPa sampai dengan – 150 daPa. Kelenturan puncak berada diatas 0,5 cm 3 . Timpanogram tipe A adalah tipe normal berarti membran timpani utuh, dapat bergerak normal dan tekanan dalam telinga tengah dalam batas normal yang menunjukkan bahwa rongga telinga tengah berisi udara. Timpanogram tipe B compílance rendah , tidak terdapat puncak. Tekanan telinga tengah tidak diketahui, kemungkinan negatif , mengindikasikan adanya cairan di telinga tengah. Timpanogram tipe C puncak compliance normal, puncak berada di daerah bertekanan negatif dibawah – 150 daPa untuk anak-anak, menunjukkan fungsi tuba Eustachius yang buruk. Gambar 12 : Skema pemeriksaan timpanometri (dikutip dari Core Curriculum Syllabus) Gambar 13 : Hasil pemeriksaan timpanometri (dikutip dari Edward Onusko) ABR ( Audiometry Brain Stem Response ) ABR adalah test fungsi saraf pendengaran yang merupakan respons terhadap stimulus suara / click. Pertama kali dikemukakan oleh Jewett dan Williston pada tahun 1971. ABR merupakan suatu test untuk menilai fungsi pendengaran dan fungsi saraf ke VIII dengan merekam potensial listrik yang dikeluarkan sel-sel koklea hingga mencapai inti – inti tertentu di batang otak. Jewett mengatakan bahwa ABR merupakan gambaran reaksi bioelektrik saraf ke VIII dan inti- inti di batang otak. Reaksinya adalah berupa gelombang yang timbul dalam waktu 10 milidetik , terdapat 5 atau 7 gelombang positif. Gelombang 6 dan 7 merupakan aktifitas rostral Prinsip pemeriksaan ABR adalah menilai perubahan potensial listrik di otak, setelah pemberian rangsang sensorik berupa suara. Rangsang suara yang diberikan lewat head phone akan menempuh perjalanan melalui koklea , nucleus koklearis, nukleus olivatorius superior, lemniskus lateralis dan folikulus inferior kemudian menuju korteks auditosius di lobus temporalis otak Perubahan potensial listrik di otak akan diterima oleh ketiga elektrode di kulit kepala. Impuls yang timbul dari setiap inti dapat dinilai dalam bentuk gelombang. Waktu yang diperlukan dari setiap gelombang mulai dari saat pemberian rangsang suara sampai mencapai inti saraf dapat dinilai dengan melihat latensinya. Pemeriksaan ABR sangat bermanfaat karena dapat dipergunakan pada keadaan sulit dilakukan pemeriksaan dengan cara biasa, misalnya pada bayi, gangguan sifat dan tingkah laku, inteligensia rendah, cacat ganda dan kesadaran yang menurun. Pemeriksan ini dapat digunakan untuk menilai fungsi pendengaran bayi baru lahir, bahkan pada bayi dengan masa gestasi 26 minggu. ABR dapat memberikan informasi mengenai fungsi pendengaran perifer dan sentral Cara pemeriksaan ABR, dengan memasang 3 buah elektrode, di verteks, dahi dan prosesus mastoid kiri dan kanan . Stimulus yang diberikan berupa jenis klik dengan frekuensi menengah yaitu 1000 Hz sampai 4000 Hz yang diberikan melalui head phone pada masing-masing telinga secara bergantian. Pemeriksaan dilakukan dalam keadaan bayi tertidur setelah minum sehingga akan memberikan gambaran yang lebih baik. Reaksi yang timbul akibat rangsang suara sepanjang jalur saraf pendengaran ini dapat dibedakan menjadi 3 bagian berdasarkan waktu yang diperlukan mulai dari saat pemberian rangsang suara sampai menimbulkan reaksi dakam bentuk gelombag, yaitu Early response timbul dalam waktu kurang dari 10 milidetik ( 0 – 10 milidetik ) dan merupakan reaksi dari batang otak, Middle response , atara 10 – 50 milidetik merupakan reaksi dari talamus dan korteks auditori primer, Late response , antara 50 – 500 milidetik yang timbul dari area auditoris primer dan sekitarnya. Jewett pada tahun 1970 menulis dalam angka Romawi untuk gelombang-gelombang yang timbul. Gelombang yang timbul 10 milidetik, gelombang I berasal dari koklea, gelombang II berasal dari nukleus koklearis, gelombang III berasal dari nukleus olivarius superior, gelombang IV berasal dari lemniskus lateralis dan gelombang V berasal dari kolikulus inferior. Gelombang V selalu ada pada setiap orang, paling mudah diidentifikasi karena berasal dari bagian paling superior yang mengalami maturasi lebih tinggi dibandingkan dengan bagian yang lebih kaudal. Gelombang V dapat dipakai sebagai penilaian ambang dengar. Gelombang V lebih mudah diidentifikasi sehingga pada intensitas yang rendah hanya gelombang V yang dapat dipakai sebagai pegangan penilaian ada tidaknya reaksi pada ABR. Gambaran ABR pada orang dewasa dapat dijumpai 7 bentuk gelombang, sedangkan pada bayi biasanya hanya 3 bentuk gelombang yaitu I/II, III, IV/V. Pemeriksaan ABR memiliki korelasi yang baik dengan pemeriksaan konvensional. Bashiruddin dalam penelitiannya mendapatkan korelasi yang positif antara pemeriksaan free field test dengan pemeriksaan ABR. Owen mendapatkan anak-anak dengan otitis media efusi yang diperiksa audiometri dibandingkan dengan pemeriksaan ABR, memberikan hasil yang hampir sama. Pemeriksaan ABR mempunyai keunggulan yaitu tidak invasif, aman dan stabil, dapat mengetahui fungsi pendengaran dari perifer sampai sentral dan dapat menentukan lesi. Pemeriksaan ABR juga bersifat obyektif tidak tergantung pada sikap kooperatif pasien dan kesadaran pasien. Kekurangan alat ini adalah mahal dan tidak setiap institusi memilikinya. Adanya gangguan fungsi pendengaran pada frekuensi rendah kadang-kadang sulit dinilai dengan pemeriksaan ABR Parameter pemeriksaan ABR adalah, a) masa laten absolut yaitu waktu yang diperlukan mulai saat pemberian rangsang hingga timbul gelombang,Masa laten absolut gelombang I, III, V mempunyai nilai lebih penting dari pada gelombang yang lain, b) beda masing-masing masa laten absolut gelombang, antara gelombang I– III, I - V dan III - V, c) beda masa laten absolut telinga kanan dan kiri; d) beda masa laten pada penurunan intensitas suara dan e) rasio amplitudo gelombang V/I yaitu rasio antara nilai puncak ke puncak gelombang I dan gelombang V. Hal ini berguna untuk menilai brainstem auditory integrity Pada tuli konduktif dengan pemeriksaan ABR didapatkan pemanjangan latensi gelombang I, III dan V, oleh karena impuls yang sampai di koklea lebih lambat akibat gangguan konduksi suara. Gelombang I merupakan gelombang yang paling sensitif terhadap gangguan konduksi karena merupakan bagian yang paling perifer dalam sistem hantaran suara ke sentral. Gelombang V paling sering muncul karena gelombang ini berasal dari folikulus inferior yang merupakan inti yang paling sempurna mengalami maturasi dibandingkan dengan inti-inti yang lain. Pada tuli konduktif kadang-kadang tidak semua gelombang dapat dilihat adanya perlambatan terutama gelombang III. Hal tersebut tergantung dari durasi proses patologik dan intensitas yang diberikan. Pada otitis media efusi kadang-kadang tidak ditemukan perlambatan gelombang III, menurut Owen bila ada perlambatan gelombang III menunjukkan bahwa otitis media efusi sudah kronis. Menurut Yamada dkk, terdapat sedikit perbedaan ambang pendengaran normal ABR antara bayi baru lahir ( 10 – 20 dB ) dan dewasa ( 5 – 10 dB ). Galambos melaporkan hasil penelitian yang sama, ambang dengar bayi baru lahir lebih tinggi 10 dB dibandingkan orang dewasa. Masa latensi ABR bayi baru lahir lebih panjang dari dewasa. Perbedaan tersebut karena maturitas sel saraf pada bayi belum sempurna. Kaga melaporkan ambang dengar ABR, gelombang V , berubah sesuai dengan bertambahnya usia Gambar 14 : Pemeriksaan ABR (dikutip dari http://www.bradingrao.com/abr.htm) Gambar 15. hasil pemeriksaan ABR ( dikutip dari Lippincott Williams and Wilkins ) Penanganan Multidisiplin kelainan celah bibir dan langit-langit di RS Anak dan Bunda Harapan Kita Kelainan celah bibir dan langit-langit merupakan kelainan yang kompleks melibatkan berbicara, pendengaran dan kosmetik. Hal ini membutuhkan evaluasi dan perhatian dari multidisiplin ilmu termasuk dokter spesialis THT, anak, bedah plastik, terapi wicara, audiolog dan orthodontist. Koordinasi dan usaha dari para spesialis ini sangat penting dalam menangani anak dengan kelainan celah bibir dan langit- langit Di RS Anak dan Bunda Harapan Kita anak dengan kelainan celah bibir, celah langit-langit atau keduanya bersamaan ditangani oleh tim yang terdiri dari berbagai disiplin ilmu yang bergabung dalam Klinik Sehati. Tim ini terdiri dari multidisiplin ilmu yaitu , dokter spesialis THT, spesialis Bedah Plastik, spesialis Bedah mulut, dokter gigi, ortodontis, dokter anak, spesialis anestesi, psikolog, ahli terapi wicara, tenaga paramedik, dan petugas administrasi. Pada prinsipnya semua disiplin ilmu saling memberi saran untuk penanganan kasus celah bibir dan langit-langit sesuai bidang masing – masing. METODOLOGI PENELITIAN Desain penelitian Penelitian ini merupakan deskriptif analitik. Dalam penelitian ini dicari sampai intensitas berapa dapat dinilai gelombang pada pemeriksaan ABR, dan pada pemeriksaan timpanometri dilihat tipe grafik serta dinilai juga faktor-faktor yang mempengaruhinya. Populasi penelitian Populasi adalah semua pasien celah bibir dan langit-langit yang diperiksa ABR dan timpanometri dari 1 Januari 2000 sampai 31 Desember 2007 Kriteria penerimaan adalah pasien dengan kelainan celah bibir,gusi dan langit-langit atau celah langit-langit saja, usia antara 6 bulan sampai 6 tahun Kriteria penolakan kelainan hanya celah bibir saja berusia lebih dari 6 tahun Cara Kerja Pasien yang datang ke bagian THT dijadwalkan untuk diperiksa ABR dan timpanometri. Dilakukan anmnesis yang meliputi : - nama, umur,jenis kelamin - riwayat keluarga - penyakit yang diderita ibu selama kehamilan - kelainan yang lain yang menyertai kelainan yang ada Alat-alat penelitian - Rekam medik pasien - Alat diagnostik : lampu kepala, otoskop, ABR dan timpanometer Pengumpulan data meliputi : - File Rekam medis pasien dikumpulkan - Pemeriksaan THT - Pemeriksaan ABR kemudian diikuti pemeriksaan timpanometri - Sebelum penelitian, dilakukan penelusuran kepustakaan Proses pengumpulan data Data diperoleh dari : Rekam medis, anamnesis , pemeriksaan THT kemudian dilakukan pemeriksaan ABR dan timpanometri Rancangan pengolahan data dan analisis data Langkah yang dilakukan dalam pengolahan data : Hasil pemeriksaan ABR dilihat gelombang yang timbul, gelombang V dilihat sampai intensitas berapa masih nyata ada. Pemeriksaan timpanometri dilihat grafik yang timbul. Sebelum pemeriksaan anak diberi obat tidur Chloral Hidrat Teknik Pengukuran ABR merupakan respons listrik saraf kedelapan dan sebagian batang otak yang timbul dalam 10 sampai 12 milidetik setelah rangsang suara ditamgkap telinga dalam. Pemeriksaan dilakukan dengan menggunakan rangsang klik dengan frekuensi 1000 Hz – 4000 Hz. Pasien dalam keadaan tidur setelah diberi chloral hidrat. Elektroda dipasang tiga buah, satu pada vertex atau dahi dan dibelakang telinga di prosesus mastoideus kanan dan kiri. Akan terlihat V gelombang, gelombang I berasal dari saraf ke delapan, gelombang II berasal dari nucleus koklearias, Gelombang III dari kompleks olivari superior ( setinggi pons ), gelombang IV dari lemniskus lateralis dan gelombang V berasal dari bagian kollikulus inferior setinggi otak bagian tengah ( midbrain) Pada penelitian ini dipakai alat ABR merk Nihon Kohden MEB 7102 K neuropack 2. Timpanometri Pemeriksaan timpanometri dilakukan dengan alat timpanometer, alat ini mengukur kelenturan relative sistem timpano-osikular sementara tekanan telinga tengah diubah- ubah. Ujung probe disumbatkan ke liang telinga dengan rapat dengan cuff karet, sehingga menjadikan liang telinga luar sebagai ruang tertutup. Ujung ini menghubungkan tiga saluran berupa 1), osilator penerima, yang menyampaikan nada dengan frekuensi tetap 2) mikrofon yang memonitor ambang tekanan suara dan 3) pompa manometer yang dapat merubah dan mengukur tekanan udara . Nada diberikan pada suatu intensitas tertentu, ambang tekanan suara dimonitor Ketika diberikan tekanan udara bervariasi dari + 200 mm H2O sampai – 400 mmH2O. Tekanan setinggi + 200 mmH2O menyebabkan membran timpani dan tulang pendengaran menjadi kaku, sehingga sedikit sekali suara yang diteruskan compliance ) dicatat. pada keadaan ini kelenturan membran ( Kemudian berangsur- angsur sehingga maksimal. dicapai tekanan udara diturunkan kelenturan membran timpani Dalam keadaan normal, hal ini terjadi pada tekanan antara + 50 mmH2O dan - 5 mmH2O. Tekanan pada saat kelenturan maksimal dianggap sama dengan tekanan telinga tengah. Kemudian tekanan udara diturunkan sampai – 400 mmH2O, pada saat ini terjadi kekakuan membran timpani. Perubahan kelenturan akibat perubahan tekanan tersebut dicatat , terlihat berupa grafik disebut timpanogram. Klasifikasinya , tipe A, tipe B, tipe AD dan tipe C Pada penelitian ini dipakai alat timpanoeter merk ear scan DPV 411 HASIL PENELITIAN DAN PEMBAHASAN Telah dilakukan penelitian terhadap 142 pasien celah bibir dan celah langitlangit yang memenuhi kriteria inklusi dan kriteria eksklusi, sejak 1 Januari 2002 hingga 31 Desember 2007 di bagian THT RS Anak dan Bunda Harapan Kita Jakarta. Data Dasar Penelitian Data dasar yang dicatat pada penelitian ini meliputi distribusi pasien berdasarkan tahun, jenis kelamin, umur, riwayat keluarga menderita celah bibir dan / atau celah langit-langit, kelainan penyerta, serta tipe celah. Tabel 1. Distribusi sampel berdasarkan tahun periksa Tahun periksa Frekuensi Persentase (%) 2002 20 14,1 2003 19 13,4 2004 33 23,2 2005 35 24,6 2006 20 14,1 2007 15 10,6 TOTAL 142 100 Sampel penelitian terbanyak dijumpai pada tahun 2005, yaitu sebesar 35 sampel (24,6 %) dan paling sedikit pada tahun 2007 sebesar 15 sampel (10,6 %). Tabel 2. Karakteristik demografik sampel Karakteristik Demografik Frekuensi Persentase (%) Laki-laki 77 54,2 Perempuan 65 45,8 1 105 73,9 2 25 17,6 3 6 4,2 4 3 2,1 5 2 1,4 6 1 0,7 142 100 Jenis Kelamin Umur (tahun) TOTAL Berdasarkan jenis kelamin, dijumpai sampel penelitian terbanyak berjenis kelamin laki-laki sebesar 77 sampel (54,2%). Sementara berdasarkan umur dijumpai terbanyak pada umur 1 tahun sebesar 105 sampel (73,9%) dan paling kecil persentase pada umur 6 tahun yaitu 0,7% (1 sampel). Tabel 3. Distribusi tipe celah berdasarkan riwayat keluarga Riwayat Keluarga Tipe Celah Total Palato Lgp uni ka Lgp uni ki Lgp bilat Ada 10 7 8 7 32 Tidak ada 32 16 47 15 110 TOTAL 42 23 55 22 142 Riwayat keluarga menderita celah bibir dan langit-langit terbanyak, dijumpai pada kelompok sampel dengan palatoskisis yaitu sebesar 10 sampel dari 32 sampel yang memiliki riwayat keluarga menderita kelainan yang sama. 110, 77% Riwayat keluarga (+) Tidak ada 32, 23% Diagram 1. Diagram sampel berdasarkan adanya riwayat keluarga menderita celah bibir dan/atau celah langit-langit Dijumpai sebesar 23% (32 sampel) yang memiliki riwayat keluarga menderita celah bibir dan / atau celah langit-langit. Tabel 4. Distribusi tipe celah yang disertai kelainan lain Kelainan Penyerta Tipe Celah Total Palato Lgp uni ka Lgp uni ki Lgp bilat Mikrotia 1 0 0 0 1 Ankylosis OD 0 0 1 0 1 Fistel preaurikuler kiri 1 0 0 0 1 1 0 0 0 1 1 0 0 0 1 0 0 1 0 1 1 0 0 0 1 0 0 2 0 2 Assesori ear 0 0 1 0 1 Tidak ada 37 23 50 22 132 TOTAL 42 23 55 22 142 Micrognatia + Pierre Robin Synd Pierre Robin Synd TORSCH + cortical blindness + tetraparesis spastis vander Ward syndrome Riw kehamilan dg peny (campak, mumps) Dari 142 sampel penelitian, terdapat 10 sampel memiliki kelainan penyerta yaitu mikrotia, ankylosis Oculi Dextra, fistel preaurikuler, micrognatia dan Pierre-Robin Syndrome, TORSCH-cortical blindness-tetraparesis spastis, vander Ward Syndrome, telinga dengan asesori, masing-masing pada 1 sampel, dan riwayat kehamilan ibu dengan penyakit (campak, mumps) pada 2 sampel. Tabel 5. Distribusi sampel berdasarkan tipe celah Tipe celah Frekuensi Persentase (%) Palatoskisis 42 29,6 Labiognatopalatoskisis unilateral kanan 23 16,2 Labiognatopalatoskisis unilateral kiri 55 38,7 Labiognatopalatoskisis bilateral 22 15,5 TOTAL 142 100 Sebesar 55 sampel (38,7%) menderita labiognatopalatoskisis unilateral kiri (celah bibir-rahang-langit satu sisi kiri).Celah bibir dan langit-langit satu sisi kanan sebesar 23 sampel ( 16,2 % ) Hanya terdapat 15,5% (22 sampel) yang menderita labiognatopalatoskisis bilateral (celah bibir-rahang-langit dua sisi). HASIL PEMERIKSAAN AUDIOLOGI SAMPEL PENELITIAN Tabel 6. Distribusi sampel berdasarkan hasil pemeriksaan ABR Ambang Respons ABR (dB) Frekuensi Persentase (%) 30 2 1,4 40 86 60,6 50 28 19,7 60 20 14,1 Tidak ada gelombang 6 4,2 TOTAL 142 100 Pada 86 sampel penelitian (60,6%) memberikan hasil ambang respons ABR sebesar 40 dB. Sebesar 4,2% (6 sampel) tidak memberikan respons pada pemeriksaan ABR hingga 90 dB. Hanya 2 sampel ( 1,4 % ) memberikan respons pada 30 dB.Sedangkan 60 dB ditemukan pada 20 sampel ( 14,1 % ). 50 dB pada 28 sampel ( 19,7 % ) Dari 142 sampel penelitian, ditemukan semua sampel (100%) memberikan hasil pemeriksaan timpanometri tipe B. ANALISIS STATISTIK HASIL PEMERIKSAAN AUDIOLOGI SAMPEL PENELITIAN Tabel 7. Tabel silang jenis kelamin sampel penelitian dengan tipe celah Tipe celah Jenis Total kelamin Palatoskisis Lgp uni ka Lgp uni ki Lgb bilat Laki-laki 20 17 30 10 77 Perempuan 22 6 25 12 65 TOTAL 42 23 55 22 142 Keterangan : lgp uni ka = labiognatopalatoskisis unilateral kanan lgp uni ki = labiognatopalatoskisis unilateral kiri lgp bilat = labiognatopalatoskisis bilateral Sampel penelitian berjenis kelamin laki-laki paling banyak menderita labiognatopalatoskisis unilateral kiri, demikian juga dengan sampel penelitian perempuan Secara keseluruhan pasien laki-laki lebih banyak dari perempuan. Tabel 8. Tabel silang umur sampel penelitian dengan tipe celah Tipe celah Umur Total (tahun) Palatoskisis Lgp uni ka Lgp uni ki Lgb bilat 1 31 15 39 20 105 2 6 5 12 2 25 3 3 2 1 0 6 4 1 1 1 0 3 5 1 0 1 0 2 6 0 0 1 0 1 TOTAL 42 23 55 22 142 Keterangan : lgp uni ka = labiognatopalatoskisis unilateral kanan lgp uni ki = labiognatopalatoskisis unilateral kiri lgp bilat = labiognatopalatoskisis bilateral Pemeriksaan ABR dan timpanometri paling banyak dilakukan pada usia 1 tahun yaitu pada 105 sampel, dengan tipe celah langit- langit yaitu 31 sampel Tabel 9. Tabel silang adanya riwayat keluarga menderita celah bibir dan/atau celah langit-langit pada sampel penelitian dengan tipe celah Tipe celah Riwayat Total Keluarga Palatoskisis Lgp uni ka Lgp uni ki Lgb bilat Ada 10 7 8 7 32 Tidak ada 32 16 47 15 110 TOTAL 42 23 55 22 142 Keterangan : lgp uni ka = labiognatopalatoskisis unilateral kanan lgp uni ki = labiognatopalatoskisis unilateral kiri lgp bilat = labiognatopalatoskisis bilateral Sampel penelitian dengan tipe palatoskisis merupakan kelompok terbesar (10 sampel) yang memiliki riwayat keluarga menderita celah bibir dan/atau celah langitlangit. Dari kelompok sampel penelitian yang tidak memiliki riwayat keluarga menderita celah bibir dan/atau celah langit-langit, tipe celah yang terbanyak adalah labiognatopalatoskisis unilateral kiri yaitu sebesar 47 sampel. Tabel 10. Tabel silang hasil pemeriksaan ABR sampel penelitian dengan tipe celah Tipe celah Ambang Total respons ABR Palatoskisis Lgp uni ka Lgp uni ki Lgb bilat 30 dB 0 2 0 0 2 40 dB 25 16 32 13 86 50 dB 7 3 12 6 28 60 dB 8 1 9 2 20 2 1 2 1 6 42 23 55 22 142 Tidak ada gel TOTAL Keterangan : lgp uni ka = labiognatopalatoskisis unilateral kanan lgp uni ki = labiognatopalatoskisis unilateral kiri lgp bilat = labiognatopalatoskisis bilateral Sampel penelitian yang dilakukan pemeriksaan ABR didapatkan, hasil 40 dB yang terbanyak, yaitu 25 sampel palatoskisis , labiognatopalatoskisis kanan sebanyak 16 sampel, labiognatopalatoskisis unilateral kiri sebanyak 32 sampel dan labiognatopalatoskisis bilateral sebanyak 13 sampel. Hasil pemeriksaan ABR yang tidak dijumpai gelombang ditemukan pada semua sampel penelitian, celah langitlangit dan celah bibir dan langit-langit satu sisi kiri masing-masing 2 sampel Tabel 11. Tabel 2 x 2 jenis kelamin dengan tipe palatoskisis sampel penelitian Jenis Kelamin Tipe celah Total Palatoskisis Non-palatoskisis Laki-laki 20 57 77 Perempuan 22 43 65 TOTAL 42 100 142 Dengan uji McNemar didapatkan angka signifikan menunjukkan angka 0,000. Karena nilai p < 0,05 maka diambil kesimpulan bahwa terdapat perbedaan bermakna antara jenis kelamin sampel penelitian laki-laki dan perempuan. Tabel 12. Tabel 2 x 2 hasil pemeriksaan ABR dengan tipe palatoskisis sampel penelitian Ambang respons ABR Tipe celah Total Palatoskisis Non-palatoskisis </= 40 dB 25 63 88 >40 dB 17 37 54 TOTAL 42 100 142 Dengan uji McNemar didapatkan angka signifikan menunjukkan angka 0,000. Karena nilai p < 0,05 maka diambil kesimpulan bahwa terdapat perbedaan bermakna antara ambang respons ABR kurang atau sama dengan 40 dB dan ambang respons ABR lebih dari 40 dB. PEMBAHASAN Celah bibir dan langit-langit mempunyai prevalensi berkisar antara 1/1000 ke 2,69/1000 di berbagai negara di dunia ini. Orang Asia lebih berisiko tinggi dari pada Kaukasian dan kulit hitam. Distribusi jenis kelamin cenderung laki-laki lebih banyak. Dalam penelitian ini dijumpai jumlah pasien jenis kelamin laki-laki lebih banyak dari pada perempuan yaitu 77 (54,2 % ), sedangkan Chu dkk dalam penelitiannya di Hong Kong menemukan jumlah yang hampir sama antara laki-laki dan perempuan. Dalam kepustakaan dikatakan bahwa celah bibir dan langit-langit satu sisi lebih banyak di sisi kiri dari pada sisi kanan. Dalam penelitian ini ditemukan celah bibir gusi langit-langit satu sisi lebih banyak disisi kiri dari pada kanan yaitu 55 pasien ( 38,7 % ) Diantara kelainan kongenital dikatakan bahwa kelainan celah bibir dan langitlangit menduduki tempat ke tiga , terjadi sekitar 1 dalam 700 kelahiran . Dikatakan lebih dari 150 sindrom genetik bersamaan dengan celah bibir dan langit-langit. Dua kelainan paling sering ditemukan yaitu Hemifacial Microsomia dan Pierre Robin Sequence. Hal ini terjadi berturut-turut 1 dalam 4000 dan 1 dalam 8000. Kelainan ini menyebabkan konsekuensi yang sangat penting dalam perkembangan anak tersebut, yaitu perkembangan makan, bernafas, pertumbuhan, tumbuh kembang, pendengaran , berbicara dan berbahasa, belajar dan sosial integrasi. Dalam penelitian ini didapatkan 10 penderita menderita kelainan kongenital yang lain, yaitu mikrotia 1 pasien, fistel preaurikula 1 pasien, Vander Ward sindrome 1 pasien, Ankylosis Okuli Dextra 1 pasien, Pierre Robin Sequence 3 pasien, Cortical blindness, gangguan pendengaran saraf berat 2 pasien. Faktor keluarga dalam penelitian ditemukan 32 pasien ( 23 % ) ada riwayat keluarga yang menderita celah juga, paling banyak ditemukan pada celah langit-langit saja yaitu 10 pasien. Dalam kepustakaan dikatakan celah bibir dengan atau tanpa celah langit-langit 2% ditemukan ada riwayat keluarga, celah langit-langit saja 7% ditemukan keluarga yang juga menderita kalainan yang sama. Ditemukannya gangguan pendengaran konduktif pada pasien celah bibir dan langit langit telah diketahui lebih dari 1 abad, dengan penyebab utama adalah disfungsi tuba Eustachius. Malfungsi saluran yang menghubungkan telinga tengah dengan bagian belakang hidung ini menyebabkan terjadinya otitis media efusi yang rekuren yang mempengaruhi fungsi pendengaran. Fungsi tuba Eustachius adalah ventilasi, proteksi dari sekret nasofaring agar tidak masuk ke telinga tengah dan drainase sekret dari telinga tengah ke nasofaring. Otot tensor veli palatini mempunyai fungsi utama untuk membuka tuba Eustachius, pasien dengan celah bibir dan langit- langit otot ini tidak bersambung oleh adanya celah sehingga tidak dapat membuka tuba Eustachius. Banyak peneliti menemukan hampir 100 % pasien celah bibir dan langit-langit menderita otitis media efusi ( adanya cairan di rongga telinga tengah ) Derajat gangguan pendengaran tergantung jumlah cairan yang terjadi di telinga tengah. Ratarata gangguan pendengaran adalah 15 – 45 dB. Gangguan pendengaran merupakan hal yang sering ditemukan pada penderita celah bibir dan langit-langit, gangguan ini akan mengakibatkan gangguan perkembangan bahasa dan berbicara. Bluestone mengatakan bahwa fungsi tuba terganggu akibat celah sehingga hampir 100 % mengalami gangguan fungsi tuba Eustachius. Cuk et all dalam penelitiannya menemukan seluruh pasien mengalami otitis media efusi. Saraf pendengaran dapat terkena oleh toksin inflamasi yang masuk ke telinga dalam melalui tingkap lonjong dan tingkap bundar yang menyebabakan labirintitis serosa atau kerusakan organ corti. Dalam penelitian ini respons pada pemeriksaan ABR sama dengan 40 dB didapatkan pada 77 pasien , ditemukan pada celah bibir dan langit-langit lebih banyak dibandingkan pada celah langit-langit saja. Ditemukan 6 pasien tidak ada respons ( tidak ada gelombang) yang berarti ditemukan gangguan saraf pendengaran, disini gangguan pendengarn saraf telinga ini akibat penyakit yang diderita ibu waktu hamil yaitu mumps dan torsch, jadi merupakan kelainan kongenital penyerta. Tunbileck et al dalam penelitiannya menemukan gangguan pendengaran konduktif sebanyak 18 %, sedangkan gangguan saraf tidak ditemukan. Mello dkk dalam penelitiannya menemukan 88,4 % terdapat gangguan pendengaran konduktif, 1 kasus terdapat gangguan pendengaran campur. Derajat gangguan pendengaran berkisar antara 25 – 68 dB yang mengindikasikan adanya otitis media efusi yang tidak diobati mengakibatkan gangguan pendengaran dari ringan sampai berat. Pada pemeriksaan timpanometri, Mello dkk menemukan 63,38% terdapat hasil tipe B. Dalam penelitian ini semua pasien hasil pemeriksaan timpanometri adalah tipe B Grant et al pada tahun 1988 menemukan 97 % pasien dengan celah langit-langit mengalami otitis media efusi. Cuk dkk mendapatkan 51,7 % hasil timpanometri tipe B pada usia rata-rata 5 tahun, sedangkan tipe A sebesar 41,6 % pada usia rata-rata 11 tahun . Banyaknya hasil timpanometri tipe B pada pasien usia sampai 7 tahun menunjukkan adanya otitis media efusi yang diakibatkan oleh tidak ada koordinasi antara otot tensor levator veli palatini dan levator veli palatini, neuromuskular kontrol yang masih immatur dan seringnya infeksi saluran nafas atas yang khas pada usia ini. Holborow memperkirakan fungsi otot tensor veli palatini dan otot levator veli palatini menjadi lengkap hanya setelah usia 7 tahun, sehingga konsekuensinya frekuensi otitis media efusi pada pasien yang tidak ada celah akan turun secara signifikan pada usia diatas 7 tahun. Pada pasien celah bibir dan langit-langit tingginya frekuensi tipe B setelah usia 7 tahun tetap tidak menurun oleh karena terhambatnya maturitas dari neuromuskular dan terganggunya perkembangan wajah bagian tengah . Pada pemeriksaan timpanometri dengan hasil tipe B didapatkan ambang pendengaran sekitar 21-40 dB pada usia 7 tahun tetapi akan membaik sampai 11 – 20 dB setelah usia bertambah. Rata-rata gangguan pendengaran terjadi dari yang ringan sampai berat, disebabkan oleh orang tua yang tidak waspada terhadap adanya otitis media efusi sehingga tidak diobati, bila dibiarkan maka gangguan pendengaran dapat lebih berat. Dalam penelitiannya, Boltezar menemukan kelainan dibidang telinga, hidung, tenggorok pada hampir dua pertiga pasien dengan celah. Sekalipun langit-langit telah dilakukan operasi rekontruksi, tidak ada perbedaan antara celah langit-langit dengan celah bibir dan langit-langit dalam kelainan telinga. Oleh karena itu telinga, hidung, tenggorok harus diberi perhatian sedini mungkin pada kasus-kasus celah. Boltezar dan kawan-kawan juga berusaha mengidentifikasi faktor-faktor yang mempengaruhi kelainan suara pada kasus celah ini. Dari adanya insufisiensi velofaringeal pada kasus celah langit-langit, dimana kelainan suara telah diketahui banyak terjadi , tetapi dari hasil penelitian ditemukan bahwa tidak menunjukkan ada perbedaan kelainan suara terutama fungsional disfoni pada pasien celah langit-langit dan celah bibir dan langitlangit. Faktor gangguan pendengaran yang lama ditemukan merupakan faktor yang mempengaruhi terjadinya disfoni pada pasien celah. Setiap gangguan pendengaran mempengaruhi kontrol pendengaran pada suara anak. Anak dengan gangguan pendengaran seringkali bersuara keras. Pemeriksaan telinga dan pendengaran merupakan hal yang sangat perlu dan penting, sehingga setiap anak yang lahir dengan deformitas wajah harus dilakukan skrining pendengaran. Dilakukan test pendengaran secara periodik untuk mengetahui keadaan telinga tengah, dan fungsi tuba Eustachius dapat dimonitor dan bila ada gangguan saraf pendengaran dapat ditemukan segera DAFTAR PUSTAKA 1. Adams, G.L, et al. Boies Fundamentals of Otolaryngology. 6 th ed. WB Saundwers, p 29 – 80, 1994 2. Avery, JK., et al. Oral development and Histology. New York. Thieme Medical Publisher Inc, p : 24 – 29, 1994 2. Boltezar IH, Jarc A, Kozelj V. Ear, nose and voice problems in children with orofacial cleft. The Journal of Laringology and Otology. London : Apr 2006. Vol.120, Iss. 4 :pg.276 3. Bluestone CD, Klein JO. Diagnosis. In : Otitis media in infants and children 2 nd ed. WB Saunders Company. 1995 : 89-144 4. Bashiruddin J. Analisis Hubungan Hasil Pemeriksaan FFT dan Bera pada Anak dengan Gangguan Pendengaran. Skripsi Ahli THT pada FKUI Jakarta 5. Cantekin EI. Identification of otitis media with effusion in children. Ann Otol Rhinol Laryngol 1980;89 : 190-5 6. Cawthorne ST.Pathology and clinical course of inflammatory disease of the middle ear. In : Glassock ME, Shambough GE, Johnsons GD, editors, Surgery of the ear, 4 th ed. Philadelphia : Saunders 1987 : 167 – 93. 7. Children’s hospital of Wisconsin. Available at: http:www.chw.org/display //DocID/35472/Nav/1/router.asp 8. Chu KMY, McPherson B. Audilogical Status of Chinese Patients With Cleft Lip /Palate.. The Cleft-Palate – Craniofacial Journal , vol 42, Iss 3; pg 280, May 2005 9. Cinamon U and Sade J. Tympanometry Versus Direct Middle Ear Pressure Measurement in an Artificial Model : I Tympanometry an Accurate Method in Measure Middle Ear Pressure ?. Otology and Neurology 24 : 850 – 853, 2003 10. Clarke B. clinical Aspects of Cleft Lip / Palate Reconstruction. Dalhousie universi Ty. Halifax, Nova Scotia. 11. Cuk JH, Cuk V, Gluhinic M, Risavi R, Katusic. Tympanometric findings in cleft Palate patients : Influence of age and cleft type. The Journal of Laryngology and Otology. Vol 115, Iss 2; pg 91 – 98, London, Feb 2001. 12. Core curriculum sylabus audiology. Available at: http://www.bcm.edu/oto/studs/aud.html . 13. D’Mello J, Kumar S. Audilogical findings in cleft palate patients attending speech camp. Indian J Med Res 125, pp 777-782, June 2007 14. Finitzo T. Imcidence, prevalence and duration of otitis media in infant. In : Lim DJ,Bluestone CD, Klein JO eds. Proceedings of fourth International Symposium of Recent Advances in Otitis Media. Decker Inc, Toronto,Philadelphia: 15 - 7 15. Fria TJ. Hearing Acuity of Children with Otitis Media Effusion. Arch Otolaryngol 203 p : 310 – 16, 1985. 16. Galambos CS, Galambos R. Brain stem E#voked Response Audiometry in New Born Hearing Screening Arch Otolaryngol 105, p : 86 – 90, 1979 17. Glassock ME, Jackson CG, Josey AF. The ABR Handbook: Auditory Brainstem Response, 2 nd. New York. Thieme Medical Publisher, p 1 – 149, 1987 18. Hendrarto. Pengaruh Tindakan Palatoplasti Terhadap Aerasi Telinga Tengah pada Anak usia 2-3,5 tahun dengan Kelainan Celah Langit-langit di Rumah Sakit Dr Hasan Sadikin Bandung. ( Karya Ilmiah Ahir Program Dokter Spesialis THT) Hal 9-15 17. Holborow CA. Deafness associated with cleft palate. J Laryngol Otol; 76 p 762 – 773, 1962. 18. Jackson and Jackson.. Disease of The Nose Throat and Ear.. WB Saunders company Philadelphia and London, p 423, 1959. 19. Kahn SY, Paul R, Sengupta A, Roy.P . Clinical study of otological manifestations in cases of cleft palate.. Indian Journal of Otolaryngology and Head and Neck Sur gery vol 58, No 1, January – March 2006 20. Liston SL, Duvall AJ . Embriology, anatomy and physiology of the ear 21. Milczuk, HA. Comprehensive Mangement of Children with Cleft Lip, Cleft Palate, or Craniofacial. Avalaible from www.ohsu.edu/ent/peds/hamcomp.html 22. Owen MJ, Nechay KN, Howie VM. Brainstem auditory evoked potensials in young children before and after tympanostomy tube replacement. Int J Ped Otorhinolaryngol ; 25 : 105 – 17,1993 23. Paradise J, Bluestone CD. Tympanometric detection of middle ear effusion in infant and young children. Pediatrics 58 : 198 -210,1976 24 .Rappaport JM, Provençal C. Neuro-otology for audiologists. Dalam: Katz J, Burkard RF, Medwetsky editors. Handbook of clinical audiology edisi ke-5. Philadelphia: Lippincott Williams & Wilkins; . p.9-30., 2002 25. Shah P, Wong D. Management of children with cleft lip and palate. CMA Journal vol122, January 12, 1980 26. Scott Smith. Medical Encyclopedia Eustachian Tube. Available at: http://www.nlm.nih.gov/medlineplus/ency/imagepages/19596.html 27. Stool, S.E, et al. Ear disease in Children with Cleft Palate : State of the Art. In : Bardach JB Morris, HL. Multidisiciplilinary of Cleft Lip and Palate. WB Saunders Company p 85 – 91, 1990 28. Tuncbilek G, Ozgur F, Begin E. Audilogic and Tympanometric Findings in Childr en With Cleft lip and Palate .The Cleft Palate – Craniofacial Journal: vol 40, No 3, pp 34 – 309, 2002. 29. Timothy C.Hain. Eustachian tube dysfunction. Available at: http://www.tchain.com/otoneurology/disorders/symptoms/etdysfunction.htm 30. Onusko E. Tympanometry. American Family Physician. Available at: http://www.aafp.org/afp/AFPprinter/20041101/1713.html?print=yes 31. Zol B. Kryger, Mark Cisco. Practical Plastic Surgery. Austin, Texas, USA: Landes Bioscience, 2007.