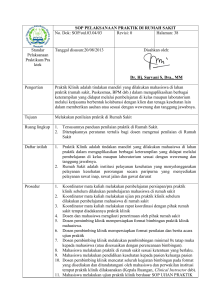
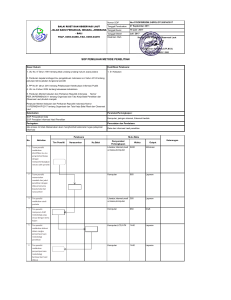
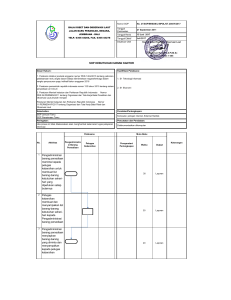
AMBULANCE Prosedur Tetap Pelayanan, Kriteria dan Persyaratan
advertisement

AMBULANCE Prosedur Tetap Pelayanan, Kriteria dan Persyaratan TUGAS Untuk Memenuhi Tugas Emergency And Critical Nursing di Blok 4.2 Minggu I Program Studi Ilmu Keperawatan Fakultas Kedokteran UGM Disusun oleh : Habibi Rohman Rosyad Listyanti Aninda Anki Tias Yolanda Yunifah Amanda Kurniasih Arifka Uli Nur H Firqoh Nur Azizah F. Patrisia R.W.L.P Reny Noorhayanti Dannys Mina Ardhyani Yohana Safetri Fatimah Yuni D 128 128 62 128 63 127 82 128 50 127 128 37 128 09 127 83 127 128 37 127 51 PROGRAM STUDI ILMU KEPERAWATAN FAKULTAS KEDOKTERAN UNIVERSITAS GADJAH MADA 2011 1 DEFINISI AMBULANS Ambulance adalah kendaraan yang dirancang khusus untuk mengangkut orang sakit atau terluka untuk mendapatkan fasilitas medis. KEbanyakan ambulans adalah kendaraan bermotor, meskipun helicopter, pesawat terbang, dan perahu juga digunakan. Interior ambulans memiliki ruang untuk satu atau lebih pasien ditambah beberapa personel gawat darurat medis. Hal ini juga berisi berbagai perlengkapan dan peralatan yang digunakan untuk member pertolongan kepada pasien saat perjalanan. Tujuan penggunaan ambulans adalah: 1. Pertolongan Penderita Gawat Darurat Pra Rumah Sakit; 2. Pengangkutan penderita dawat darurat yang sudah distabilkan dari lokasi kejadian ke tempat tindakan definitif atau ke Rumah Sakit; 3. Sebagai kendaraan transport rujukan. Para ambulans awal sederhana dua roda gerobak digunakan untuk membawa prajurit sakit atau terluka yang tidak mampu berjalan sendiri. Kata ambulans berasal dari ambulare kata Latin, yang berarti berjalan atau bergerak. Ambulans pertama khusus digunakan untuk mengangkut pasien ke fasilitas medis yang dikembangkan di akhir 1700an di Perancis oleh Dominique-Jean Larrey, ahli bedah-in-chief di tentara Napoleon. Larrey mencatat bahwa butuh waktu hampir satu hari penuh untuk tentara yang terluka harus dibawa ke rumah sakit lapangan, dan bahwa sebagian besar dari mereka meninggal pada saat itu "dari ingin bantuan." Untuk memberikan bantuan lebih cepat dan menyediakan transportasi cepat, dia merancang kereta yang ditarik kuda-dikelola oleh petugas medis dan asisten dengan ruang untuk beberapa pasien dengan tandu. Korp ambulans pertama militer di Amerika Serikat diselenggarakan pada tahun 1862 selama Perang Sipil sebagai bagian dari pasukan Uni. Layanan ambulans pertama sipil di Amerika Serikat diselenggarakan tiga tahun kemudian oleh Cincinnati Commercial Rumah Sakit. PAda pergantian abad ini, rumah sakit paling besar memiliki ambulans pribadi. Ambulans bermotor pertama kali pergi ke dalam operasi di Chicago pada tahun 1899. Kebanyakan ambulans awal yang hanya ditujukan untuk transportasi pasien. Setelah tim dokter atau kebakaran departemen penyelamatan diterapkan pertolongan pertama, pasien dimasukkan ke bagian belakang ambulans untuk naik cepat ke rumah sakit. Di Amerika Serikat mengalami perubahan dramatis ketika pemerintahan federal melewati Jalan Keselamatan Act pada tahun 1966. Diantaranya banyaknya standar, 2 tindakan baru menetapkan persyaratan untuk desain ambulans dan perawatan gawat darurat. Hingga saat ini, ambulans mengalami perkembangan yang pesat. Dari yang sederhana, BLS, sampai ALS. AMbulans dapat dioperasikan oleh perusahaan swasta, rumah sakit, pemadam kebakaran, polisi, atau lembaga lain. Emergency medical service (ambulan gawat darurat Amerika Serikat) yang diikuti oleh beberapa negara mempunyai lambang Star of Life. The Star of Life didesian oleh Leo R. Schwartz kepala bagian EMS pada National Highway Traffic Safety Administration (NHTSA) saat itu. The Star of Life dirancang karena ada keberatan dari American Red Cross (Palang Merah Amerika) tentang penggunaan Palang Kuning Omaha yang menurut mereka merupakan peniruan dari lambang palang merah internasional yang juga menyalahi konvensi Geneva. Penggunaan lambang palang merah/bulan sabit merah pada rekan/teman yang anggota PMI (KSR, PMR dll) Diadopsi dari lambang American Medical Association (AMA), lambang ini menggunakan palang enam yang kemudian dipatenkan sebagai lambang EMS pada 1 Februari 1977. 6 palang biru mengambarkan 6 point fungsi dari emergency medical services atau EMS yang dapat diuraikan sebagai berikut: 1.Detection 2.Reporting 3.Response 4.On Scene Care 5.Care in Transit 6.Transfer to Definitive Care Ular dan tongkat pada lambang ini mengambarkan tongkat dewa Asculapius, yang menurut mitologi Yunani ia merupakan dewa penyembuh dan putra Apollo. 3 NHTSA sampai saat ini selalu memonitor penggunaan lambang ini di Amerika Serikat. Izin penggunaan lambang ini diberikan pada: 1. Pengidentifikasian pada peralatan medis, perlengkapan penunjang dan kendaran (ambulan/non - ambulan) 2. Menunjukkan lokasi untuk pusat pelayanan kegawatdaruratan 3. Digunakan sebagai tanda yang dipakai seseorang yang sudah mengikuti pelatihan dari EMS. 4. Digunakan pada peralatan EMS seperti badges, plakat, buklet dst. 5. Digunakan pada buku, manual, laporan atau materi cetak lain yang berhubungan dengan EMS. 6. Simbol Star of Life dimugkinkan dipakai oleh tenaga adminitrasi, pengawas, penasehat atau staf yang lain pada suatu organisasi EMS. Jika dipakai sebagai badge di bahu maka lambang Star of Life berwarna biru dan berlatar belakang putih Lambang Star of Life dilindungi oleh Commissioner of Patents and Trademarks atas nama National Highway Safety Administration yang akan berlaku selama 20 tahun (sampai tahun 1997). Artinya sekarang lambang Star of Life menjadi lambang publik maka sering kita lihat di seluruh dunia (termasuk Indonesia). Namun penggunaan lambang ini walaupun tidak terstandar kadang salah kaprah dipakai oleh organisasi yang mempunyai visi dan misi (Detection, Reporting, Response, On Scene Care, Care in Transit,Transfer to Definitive Care) sebagai relawan / teknisi / paramedis ambulan gawat darurat yang terlepas dari profesi dokter dan perawat. Di Indonesia sendiri lambang ini mulai populer setelah Indonesia menggunakan sistem penanggulangan gawat darurat terpadu (SPGDT) yang sedikit mengadopsi dari EMS, sekarang sudah lazim kita lihat di ambulan di jalan2x. Nah buat anda yang bukan tenaga medis seperti yang dikatakan diatas anda bebas menggunakan lambang tersebut (selama belum ada peraturan yang mengatur di Indonesia). EMS selain dikenal dokter, perawat darurat, paramedis ambulan (EMT) dikenal juga first responder. First Responder adalah orang awam dilatih khsusu pertolongan pertama tingakat lanjut (kemampuan hampir menyamai paramedis ambulan) bisa siapa saja polisi, mahasiswa, tim sar, relawan palang merah dll. Nah anda yang bukan tenaga medis bisa mengambil posisi di sini, asalkan mempunyai kemampuan 6 point fungsi EMS anda "bisa" memakai lambang ini. Di Indonesia First Responder sudah masuk dibawa oleh Basarnas, AGD 118 dan PMI dengan nama Medical First Responder. 4 PERSYARATAN AMBULANS Persyaratan : Teknis Kendaraan : - Kendaraan roda empat atau lebih dengan suspensi lunak - Warna kendaraan : kuning muda - Tanda pengenal kendaraan : di depan - gawat darurat/ emergency, disamping kanan dan kiri tertulis : Ambulans dan logo : Star of Life, bintang enam biru dan ular tongkat. - Menggunakan pengatur udara AC dengan pengendali di ruang pengemudi. - Pintu belakang dapat dibuka ke arah atas. - Ruang penderita tidak dipisahkan dari ruang pengemudi - Tempat duduk petugas di ruang penderita dapat diatur/ dilipat - Dilengkapi sabuk pengaman bagi pengemudi dan pasien - Ruang penderita cukup luas untuk sekurangnya dua tandu. Tandu dapat dilipat. - Ruang penderita cukup tinggi sehingga petugas dapat berdiri tegak untuk melakukan tindakan - Gantungan infus terletak sekurang-kurangnya 90 sm di atas tempat penderita - Stop kontak khusus 12 V DC di ruang penderita - Lampu ruangan secukupnya/ bukan neon dan lampu sorot yang dapat digerakan - Meja yang dapat dilipat - Lemari obat dan peralatan - Tersedia peta wilayah dan detailnya - Penyimpan air bersih 20 liter, wastafel dan penampungan air limbah - Sirine dua nada - Lampu rotator warna merah dan biru - Radio komunikasi dan telepon genggam di ruang kemudi - Buku petunjuk pemeliharaan semua alat berbahasa Indonesia Tata tertib berkendara - Saat menuju ke tempat penderita boleh menghidupkan sirine dan lampu rotator. Selama mengangkut penderita hanya lampu rotator yang dihidupkan - Mematuhi peraturan lalu lintas yang berlaku - Kecepatan kendaraan kurang dari 40 km di jalan biasa, 80 km di jalan bebas hambatan. 5 Petugas membuat/ mengisi laporan selama perjalanan yang disebut dengan lembar catatan penderita yang mencakup identitas, waktu dan keadaan penderita setiap 15 menit. - Petugas memakai seragam ambulans dengan identitas yang jelas. Bahan Dasar Kerangka tubuh ambulan biasanya terbuat dari alumunium yang dibentuk atau diekstrusi. Dinding luar dicat lembaran alumunium dan dinding interior biasanya ditutupi lembaran alumunium dengan lapisan vinyl atau plastic dilamasi. Lantainya dapat dibuat dari kayu lapis atau mungkin menggunakan plastic sarang lebah terbuka berintikan dilamasi pada lembar alumunium. Pada penetup inferior biasanya menggunakan lapisan vinil untuk memudahkan pembersihan. Lemari interior dalam kompartemen pasien biasanya terbuat dari alumunium transparan dengan panel plastic pecah di pintu. Permukaan meja dan dinding dalam wilayah tindakan biasanya ditutupi dengan selembar stainless steel untuk melawan efek dari darah dan cairan tubuh lainnya. Tempat duduk inferior dan daerah berlapis kain lainnya memiliki bantalan busa tahan api dengan penutup vinyl. Rel terbuat dari stainless steel dan potongan trim inferior lainnya dapat dibuat dari berbagai karet atau bahan plastic. Standar peralatan EmICU ambulance yang berlaku di Pro Emergency adalah sebagai berikut : AIRWAY EQUIPMENT 1. Laringoscope 2. Oropharyngeal Airway 3. Nasopharyngeal Airway 4. 5. Endotracheal Tube Mouth Gage 6. Magil Forcep 7. 8. Tounge Spatel Suction Manual 9. Suction Electric 10. Suction Canule 11. Xylocain Jelly BREATHING EQUIPMENT 1. Bag Valve Mask 6 Nasal Canule 2. 3. Simple Mask Rebreathing Mask 4. Non Rebreathing Mask 5. 6. Pocket Mask Oxygen Tube 7. Portable Oxygen Tube CIRCULATION EQUIPMENT 1. 2. Veno Catheter / IV Catheter Infuse Set 3. Infusion Fluid 4. 5. Spuit Tensimeter 6. Stetoscope 7. 8. Foley Catheter Urine Bag 9. Steril Gauge 10. Roll Bandage 11. Trauma Bandage 12. Triangular Bandage 13. Elastic Bandage EXTRICATION & STABILIZATION EQUIPMENT 1. Rigid Splint 2. Scoope Strecher 3. 4. long Spine Board Safety Belt 5. Head Immobilizer 6. Neck Collar 7. Extrication Device ADVANCE EQUIPMENT 1. Ventilator 2. 3. Pulse Oxymeter Defibrilator 4. Patient Monitor 7 ECG Monitor (3 Lead) EMERGENCY DRUG 1. Adrenalin / Ephyneprin 2. Sulfas Atrophyn 3. 4. Kalmethason Buscopan 5. Dextrose 40 % 6. Lasix 7. 8. Aminophylin Cylocard 100 mg 9. Neurobion 5000 10. Lidocain 2 % 11. Diazepam 12. valium 10 mg 13. Nitrogliserin SL OTHER 1. Bandage Scissor 2. Anatomy Pincet 3. 4. Cirurgy Pincet Artery Clamp 5. Plester 6. 7. Pen light ECG Electrode 8. Thermometre 9. Gastrictube 10. Neirbeken 11. Urinal / Pispot 12. handscoon 13. Masker 14. ETC Ambulance Equipment Levels Basic Life Support RLEMS Advanced Life Support 8 · Oxygen · Nasal Cannulas & Oxygen masks · Bag Valve Mask · · Oxygen Nasal Cannulas & Oxygen masks · Bag Valve Mask · Pulse Oximeter · Laryngoscopes for Intubation (Tube down throat) · Cricothyrotomy (Surgical hole in Airway Equipment · o u t o f l u n g s ) · Chest Decompression Kits (placing hole in chest to relieve collapsed lung) · Numerous Medications (Albuterol, Alupent, Atrovent, Hurricane Spray, Terbutaline, Versed) · Splints & Bandages · · Cervical collars and · Cervical collars and backboards · Burn Sheets backboards · Burn Sheets · Trauma Equipment Splints & Bandages · MAST pants Intravenous (IV) fluids to treat shock (Lactated Ringers and Sodium Chloride 0.9%) · Medication – Dexamethasone (head injuries) · only) AED (defibrillation · 12 Lead EKG Monitor (identify heart attacks and transmit to hospital) Cardiac Care · Equipment (slow rapid heart rates) ( A d e n o s i n e , Synchronized Cardioversion · Pacemaker (speeds up heart rates) · · Manual Defibrillator (restart heart) Numerous Medications 9 Amiodarone, Aspirin, Atropine, Calcium Chloride, Dopamine, Epinephrine, Lasix, Lidocaine, Magnesium Sulfate, Morphine, Nitro- paste, Nitroglycerine, Sodium Bicarbonate, Verapamil, Zofran) · Glucometer · Oral Glucose · Oral Glucose (conscious patients) · Intravenous (IV) fluids (conscious patients Diabetic Treatment only) · · Medications - Dextrose 50% (for unconscious patients) & Glucagon Supportive care only · Intravenous (IV) fluids Seizure Treatment · Medications - Ativan and Valium (To stop seizures) · Epi pen · Intravenous (IV) fluids (Intramuscular · Epinephrine (subcutaneous or IV Allergic Reactions injection) for severe reactions) · Benadryl (Given in IV to slow reaction) · OB Kits · OB Kits · Intraosseous drills-ability to drill into Bone marrow to adminster Specialty Equipment medication · Children's Tylenol · Narcan (for narcotic overdoses) · Pain medications (Morphine, Dilaudid, Valium, C. Versed) PERSYARATAN PETUGAS AMBULANS Ketenagaan pada ambulans sebaiknya sudah terlatih ambulance crew. Lingkaran tugas paramedik 10 Pada dasarnya tugas di ambulans adalah lingkaran tugas yang terdiri atas persiapan – respons kontrol TKP - akses - penilaian awal keadaan penderita dan resusitasi – ekstrikasi – evakuasi – transportasi ke rumah sakit yang sesuai, lalu kembali ke persiapan. • Persiapan Fase persiapan dimulai saat mulai bertugas atau kembali ke markas setelah menolong penderita • Respons Pengemudi harus dapat mengemudi dalam berbagai cuaca. Cara mengemudi harus dengan cara defensif (defensive driving). Rotator selalu dinyalakan, sirene hanya dalam keadaan terpaksa. Mengemudi tanpa mengikuti protokol, akan mengakibatkan cedera lebih lanjut, baik pada diri sendiri, lingkungan maupun penderita. • Kontrol TKP Diperlukan pengetahuan mengenai daerah bahaya, harus diketahui cara parkir, serta kontrol lingkungan. • Akses ke penderita Masuk ke dalam rumah atau ke dalam mobil yang hancur, tetap harus memakai prosedur yang baku. • Penilaian keadaan penderita dan pertolongan darurat Hal ini sedapatnya dilakukan sebelum melakukan ekstrikasi ataupun evakuasi. • Ekstrikasi Mengeluarkan penderita dari jepitan memerlukan keahlian tersendiri. Penderita mungkin berada di jalan raya, dalam mobil, dalam sumur, dalam air ataupun dalam medan sulit lainnya. Setiap jenis ekstrikasi memerlukan pengetahuan tersendiri, agar tidak menimbulkan cedera lebih lanjut. • Evakuasi dan transportasi penderita Syarat Pengemudi Ambulans Untuk menjadi seorang pengemudi ambulans yang aman : 1. Sehat secara fisik. Anda tidak boleh memiliki kelainan yang dapat menghambat Anda dalam mengoperasikan ambulans, tidak juga kondisi medis yang mengganggu Anda saat mengemudi. 2. Sehat secara mental. Emosi terkontrol. Mengemudikan ambulans bukanlah perkerjaan bagi seseorang yang gemar memainkan lampu dan sirine. 3. Bisa mengemudi di bawah tekanan 11 Memiliki keyakinan positif atas kemampuan diri sebagai seorang pengemudi tapi jangan terlalu percaya diri dengan menantang resiko. 4. Bersikap toleran dengan pengemudi lain. Selalu ingat bahwa orang akan bereaksi berbeda ketika melihat kendaraan emergensi. Terima dan toleransi kebiasaan buruk pengemudi lain tanpa harus marah. 5. Tidak dalam pengaruh obat-obat yang berbahaya. Alkohol, obat-obatan terlarang seperti marijuana dan kokain, obat-obatan seperti antihistamin dan obat penenang lainnya. 6. 7. Mempunyai Surat Izin mengemudi yang masih berlaku. Pakai selalu kaca mata atau lensa kontak jika dibutuhkan saat menyetir. 8. Evaluasi kemampuan diri dalam menyetir berdasarkan respon diri Anda terhadap tekanan perorangan, penyakit, kelelahan, dan mengantuk. Aturan ambulans gawat darurat di jalan raya Berikut adalah beberapa hal yang mencakup peraturan pengoperasian ambulans: 1. Pengemudi ambulans harus memiliki lisensi mengemudi yang sah dan harus menyelesaikan program pelatihannya. 2. Hak-hak khusus memperbolehkan pengemudi ambulans untuk tidak mematuhi peraturan ketika ambulans digunakan untuk respon emergency atau untuk transportasi pasien darurat. Ketika ambulans tidak dalam respon emergency, maka peraturan yang berlaku bagi setiap pengemudi kendaraan non-darurat, juga berlaku untuk ambulans. 3. Walaupun memiliki hak istimewa dalam keadaan darurat, hal tersebut tidak menjadikan pengemudi ambulans kebal terhadap peraturan terutama jika mengemudikan ambulans dengan ceroboh atau tidak memperdulikan keselamatan orang lain. 4. Hak istimewa selama situasi darurat hanya berlaku jika pengemudi menggunakan alat- alat peringatan (warning devices) dengan tata cara yang diatur oleh peraturan. 5. Sebagian besar undang-undang memperbolehkan pengemudi kendaraan emergensi untuk: • Memarkir kendaraannya di manapun, selama tidak merusak hak milik atau membahayakan nyawa orang lain. • Melewati lampu merah dan tanda berhenti. Beberapa negara mengharuskan pengemudi ambulans untuk berhenti terlebih dahulu saat lampu merah, lalu melintas dengan hati-hati. Negara lain hanya menginstruksikan pengemudi untuk memperlambat laju kendaraan dan melintas dengan hati-hati. 12 Melewati batas kecepatan maksimum yang diperbolehkkan selama tidak membahayakan nyawa dan hak milik orang lain. • Mendahului kendaraan lain di daerah larangan mendahului setelah memberi sinyal yang tepat, memastikan jalurnya aman, dan menghindari hal-hal yang membahayakan nyawa dan harta benda. • Mengabaikan peraturan yang mengatur arah jalur dan aturan berbelok ke arah tertentu, setelah memberi sinyal dan peringatan yang tepat. Tugas seorang EMD (Emergency Medical Dispathcer/Pengirim Pesan Medis Emergensi): • Menanyakan informasi secara lengkap dari penelepon dan menilai tingkat prioritas panggilan emergensi tersebut. • Memberikan instruksi medis kepada penelepon sebelum ambulans datang dan menyampaikan informasi adanya panggilan emergensi kepada kru ambulans. • Mengirimkan kabar dan melakukan koordinasi petugas pelayanan kesehatan (termasuk ambulans gawat darurat) • Berkoordinasi dengan agen keselamatan masyarakat lainnya. Saat menerima panggilan emergensi, seorang EMD harus mampu memperoleh informasi sebanyak mungkin mengenai situasi dan kondisi kejadian untuk membantu menentukan tingkat prioritas panggilan. Pertanyaan yang harus diajukan oleh EMD adalah : 1. Di mana lokasi tepat pasien? Seorang EMD harus menanyakan nomor rumah atau bangunan. Sangat penting untuk menanyakan nama jalan dengan penunjuk arah mata angin yang jelas (misalnya utara, selatan), persimpangan jalan terdekat, dan lokasi tepat kejadian. Apabila terjadi kecelakaan lalu lintas perlu ditanyakan mengenai arus lalu lintas, dan jalur yang dapat dilewati , kemacetan dll. Jika EMD menemukan bahwa semua jalur menuju lokasi tabrakan terhambat, maka EMD akan memberitahu pengemudi ambulans untuk memilih jalur alternatif. EMD akan berkoordinasi dengan unit ambulance service dan akan menghubungi ambulance yang terdekat dengan lokasi pasien, sehingga ambulance akan cepat sampai lokasi kejadian. 2. Nomor telepon yang dapat dihubungi untuk melakukan panggilan balik? Minta penelepon untuk tetap menjaga sambungan telepon. Jangan ditutup kecuali atas pemberitahuan EMD. Untuk situasi/kasus yang mengancam jiwa, EMD akan memberikan instruksi medis kepada penelepon sesaat setelah ambulans dikirim. 13 Penelepon atau orang lain yang ada di lokasi kejadian harus mengikuti instruksi ini hingga ambulans datang. Hal penting lain yang perlu diperhatikan oleh penelepon adalah agar tetap terhubung dengan EMD untuk menjelaskan lokasi tepat kejadian seandainya ambulans yang telah dikirim tidak menemukan lokasi yang diinformasikan sebelumnya. 3. Apa masalahnya? Tanyakan keluhan utama yang dihadapi pasien. Ini akan membantu EMD untuk memutuskan panggilan emergensi mana yang akan ditanggapi (jika panggilan lebih dari satu) dan membantu menentukan tingkat prioritas pasien dalam pengiriman ambulans. 4. Berapa usia pasien? Ada beberapa jenis ambulans yang dirancang khusus untuk penanganan kasus emergensi anak-anak daripada dewasa, sehingga akan lebih dipilih untuk dikirim. Selain itu, usia juga sangat penting untuk membedakan antara bayi, anakanak, dan dewasa terutama jika EMD memberikan instruksi kepada penelepon untuk melakukan RJP sebelum ambulans datang. 5. Apakah pasien sadar? Pasien yang tidak sadar memiliki tingkat kegawatan/prioritas yang lebih tinggi untuk dilakukan pertolongan. 6. Apakah pasien bisa bernafas? Jika pasien sadar dan bisa bernafas, EMD akan mengajukan pertanyaan tambahan mengenai keluhan utama untuk menentukan tingkat tanggap darurat yang tepat, hal ini menentukan apakah jenis panggilan termasuk dalam kategori EMERGENCY atau Non EMERGENCY sehingga menentukan apakah akan dikirim ambulans respon non emergency dengan kecepatan kendaraan normal atau ambulans respon emergency (keadaan darurat, lampu dan sirine dinyalakan). Jika pasien tidak bernafas atau penelepon tidak yakin, EMD akan mengirimkan ambulans tanggap darurat maksimum dan akan memberikan instruksi medis sebelum ambulans datang termasuk instruksi RJP via telepon jika didapatkan denyut nadi pasien tidak teraba. Jika panggilan darurat adalah untuk kecelakaan lalu lintas, serangkaian pertanyaan kunci harus diajukan untuk membantu menentukan prioritas dan besarnya tanggapan. Melalui interogasi yang baik dengan penelepon, EMD bisa saja mengirimkan sekaligus satu atau lebih unit ambulans respon emergency dan beberapa unit ambulans pembantu respon untuk penanganan korban. 7. Berapa banyak dan apa sajakah jenis kendaraan yang terlibat? EMD harus mampu menetukan, berapa banyak kendaraan yang terlibat dalam kecelakaan dan apakah kecelakaan melibatkan mobil, truk, atau bis. Cedera apapun yang diakibatkan dari 14 tabrakan yang melibatkan sepeda, motor, atau pejalan kaki dengan mobil harus memperoleh prioritas tanggap darurat yang lebih tinggi. Jika EMD menemukan bahwa kecelakaan tersebut melibatkan truk, EMD harus mencoba menentukan kemungkinan apakah kendaraan tersebut membawa bahan muatan yang berbahaya. 8. Berapa banyak kemungkinan korban cedera? Ketika EMD memperoleh informasi dari penelepon bahwa ada lima orang yang cedera, maka EMD akan mengirimkan dua atau tiga ambulans dalam saat yang bersamaan. Waktu dan mungkin nyawa, dapat diselamatkan dengan mengetahui jumlah korban cedera pada kecelakaan/tabrakan. 9. Apakah korban terjebak? Jika korban terjebak, maka dibutuhkan pula pengiriman unit penyelamat. PETUGAS - 1 (satu) pengemudi berkemampuan PPGD dan berkomunikasi - 1 (satu) perawat berkemampuan PPGD - 1 (satu) dokter berkemampuan PPGD atau ATLS/ACLS AGD harus mampu: ? ? ? ? ? ? ? ? D. Idealnya sampai di tempat pasien dalam waktu 6-8 menit agar dapat mencegah kematian karena sumbatan jalan nafas, henti nafas, henti jantung atau perdarahan masif (“to save life and limb”) Berkomunikasi dengan pusat komunikasi, rumah sakit dan ambulans lainnya Melakukan pertolongan pada persalinan Melakukan transportasi pasien dari tempat kejadian ke RS atau dari RS ke RS Menjadi rumah sakit lapangan dalam penanggulangan bencana. Mampu menanggulangi gangguan A (airway), B (breathing), C (circulation) dalam batas-batas Bantuan Hidup Dasar. Juga dilengkapi dengan alat-alat ekstrikasi, fiksasi, stabilisasi dan transportasi Dilengkapi dengan semua alat/obat untuk semua jenis kegawat-daruratan medic TYPE/JENIS AMBULANS Tipe Ambulans berdasarkan desainya: 1. Tipe ambulan I memiliki tubuh, modular atau dilepas dibangun di atas chassis truk. Kabin truk terhubung ke tubuh ambulan melalui jendela kecil, tapi penghuni truk harus pergi keluar kendaraan untuk memasuki tubuh ambulan. 15 2. 2. Tipe ambulan II menggunakan van ambulan dengan atap terangkay. Karena konstruksi van, para penumpang dapat dengan mudah memasuki tubuh ambulan dari dalam, walaupun ruang interior terbatas. 16 17 Tipe ambulan III memiliki tubuh modular dibangun diatas chassis van cut. Desain ini menggabungkan kemampuan tubuh lebih besar modular dengan berjalan melalui aksesibilitas sebiah van. 18 Tipe ambulans berdasarkan basic dan advance Ambulan BLS Tingkat layanan ambulans BLS ini dirancang untuk pasien rawat jalan non-terikat, tandu yang tidak memerlukan terapi medis yang canggih saat dalam perjalanan. BLS armada ambulans yang kami dikelola 24 jam per hari. Peralatan ventilasi dan jalan napas 1. Peralatan portable suction dan fixed suction dengan regulator 2. Peralatan portable oksigen dengan tabung yang adekuat 3. Peralatan suplai portable oksigen dan suplai fixed oksigen 4. Peralatan untuk pemberian oksigen 5. Manual resusitator (Rebreathing Masker) 6. Peralatan untul jalan napas (nasofaringeal dan orofaringeal) 7. Pulse oksimetri 8. Saline tetes dan bola hisap untuk bayi 9. Alat monitor dan defibrillator 10. AED (otomatis defibrillator eksternal) Perangkat imobilisasi 1. Collar servik 2. Pengimobilisasi kepala 3. Perangkat traksi ekstremitas bawah 4. Perangkat imobilisasi ekstremitas atas dan bawah : kardus, logam, kayu, plastic,dll 5. Penahan backboard 6. Perban : mitela, alat untuk dressing, kasa gulungan, cairan untuk dressing (steril), plester, torniket arteri Alat komunikasi Perangkat komunikasi dua arah Obstetrik kit 1. Kit (alat-alat steril) 2. Selimut penyerap panas Macam-macam 1. Sphgnomanometer 2. Stetoskop 3. Pengukur berat dan panjang badan 4. Thermometer 19 Perban berat atau gunting paramedic 5. Cool pack 6. Cairan saline steril untuk irigasi 7. Senter 8. selimut 9. linen 10. handuk 11. tag trise 12. 13. kantong emesis pispot (BAB dan BAK) 14. tandu 15. 16. tandu kursi grafik perawatan pasien 17. jeli untuk lubrikasi Pengendali infeksi 1. pelindung mata (kacamata) 2. pelindung wajah (masker bedah) 3. sarung tangan nonsteril 4. baju 5. penutup sepatu 6. air pembersih tangan dengan antimikrobakteri 7. cairan desinfektan 8. bengkok 9. tempat sampah 10. pelindung pernapasan Peralatan pencegah cidera 1. Semua orang di ambulan perlu di restrain 2. Helm pelindung 3. Pemadam api 4. Panduan materi berbahaya 5. Perangkat sinyal lalu lintas 6. Reflektif keselamatan untuk setiap awak Ambulan ALS 20 ALS ambulans membawa peralatan dan perlengkapan yang mirip dengan yang ditemukan dalam sebuah departemen darurat rumah sakit atau unit perawat kritis. ALS ambulans membawa peralatan perawatan kritis termasuk monitor EKG dan defibrillator, alat pacu jantung eksternal, intravena dan alat mengambil darah, obat pra-rumah sakit, perlatan jalan nafas canggih dengan peralatan pemantauan khusus dan banyak lagi. ALS ambulan memberikan perawatan mendukung kehidupan canggih untuk pasien yang sakit atau terluka yang membutuhkan bantuan medis. PAramedis merespon semua jenis panggilan dari orang yang memiliki kesulitan bernafas dan korban kecelakaan di ALS paramedic melakukan keterampilan secara signifikan lebih canggih seperti mendalam penilaian pasien, pemantauan, dan evaluasi jantung, kardioversi defribrilasi, dan maju jalan nafas pemeliharaan seperti administrasi intubasi, obat, dll. Peralatan airway dan ventilasi 1. Laringoskop 2. Pisau laringoskop 3. Tabung endotrakeal 4. Aspirator mekonium 5. Jarum suntik 6. Pemotong tabung endotrakeal 7. Magill forsep 8. Jeli pelicin 9. Pendeteksi kapasitas tidal CO Akses vaskuler 1. Larutan kristaloid 2. Antiseptic 3. Tiang IV 4. Kateter intravena 5. Jarum intraoseus 6. Torniket vena 2 (colorimetri) 7. Jarum suntik berbagai ukuran 8. Jarum berbagai ukuran 9. Intravena 10. Papan inravena lengan Cardiac/jantung 1. Defibrillator 21 Transkutaneous jantung/alat pacu jantung Alat tambahan yang lain 1. nebulizer 2. Glukometer atau alat pengukur gula darah 3. jarum besar Obat Obat-obatan untuk masalah kardiovaskuler, kardiopulmonary, larutan dektrosa, analgesic, antiepilepsi, sadium bikarbonat, sodium klorin untuk injeksi dan obat-obatan per oral. E. PROSEDUR TETAP AMBULANS Prosedur tetap operasional Ambulans PERSIAPAN AMBULANS GAWAT DARURAT Sebuah ambulans modern yang dilengkapi dengan berbagai perlengkapan canggih sekalipun tidak akan bernilai apa-apa kecuali jika selalu dalam keadaan siap untuk memberikan pelayanan kapanpun dan di manapun terjadi kasus emergensi. Suatu program preventif yang terencana pasti mencakup perbaikan ambulans secara periodik. Pemeriksaan Ambulans (mesin mati) = Berikut ini adalah langkah-langkah pemeriksaan yang dapat dilakukan ketika ambulans berada di pangkalan: 1. Periksa seluruh badan ambulans. Cari kerusakan yang dapat mempengaruhi jalannya pengoperasian yang aman. 2. Periksa roda dan ban. Periksa adanya kerusakan atau robeknya pelek roda dan bagian luar ban. Gunakan alat pengecek/meteran tekanan untuk memastikan semua ban mengembang dengan tekanan tepat. 3. Periksa spion dan jendela. Cari kaca yang pecah dan longgar dan periksa apakah ada bagian yang hilang. Pastikan spion bersih dan diposisikan dengan tepat sehingga didapatkan lapang pandang maksimum. 4. Periksa fungsi setiap pintu dan kunci. 5. Periksa bagian-bagian sistem pendingin. Periksa jumlah freon/bahan pendingin. Periksa selang pipa sistem pendingin dari kebocoran atau keretakan. 6. Periksa jumlah cairan kendaraan, termasuk minyak mesin dan pelumas rem, air aki, dan pelumas setir. 22 Periksa aki. Jika jenisnya aki basah yang bisa diisi ulang, periksa jumlah cairannya. Jika aki tipenya aki kering, nilai keadaannya dengan memeriksa portal indikator. Periksa kekencangan hubungan antar kabel dan tanda-tanda korosi. 7. Periksa kebersihan permukaan bagian dalam ambulans termasuk dashboard dan periksa adanya kerusakan. 8. Periksa fungsi jendela. Pastikan bahwa permukaan dalam setiap jendela bersih. 9. Tes fungsi klakson 10. Tes fungsi sirine untuk jarak dengar maksimum 11. Periksa sabuk pengman. Pastikan setiap sabuk tidak rusak. Tarik setiap sabuk dari gulungannya untuk memastikan bahwa mekanisme retraktor bekerja dengan baik. 12. Posisikan kursi pengemudi senyaman mungkin sehingga bisa mengendalikan setir dan pedal dengan optimal. 13. Periksa jumlah bahan bakar. Isi bahan bakar setelah setiap kali panggilan dimanapun kejadiannya. Pemeriksaan Ambulans (mesin menyala) Nyalakan mesin terlebih dahulu untuk memulai pemeriksaan selanjutnya. Keluarkan ambulans dari ruangan penyimpanan jika mesin mengeluarkan asap yang mungkin bisa menjadi masalah. Set rem parkir, pindahkan perseneling ke posisi parkir dan minta rekan Anda mengganjal roda sebelum melakukan tahapan berikut : 1. Tes fungsi indikator yang terletak di dashboard untuk melihat apakah lampu indikator dapat menyala dengan baik untuk menunjukkan adanya kemungkinan masalah yang terjadi pada tekanan oli, suhu mesin, atau sistem elektrik ambulan lainnya. 2. Periksa meteran yang terletak di dashboard untuk pengoperasian ambulans yang optimal. 3. Tes fungsi rem, injak rem kaki, catat apakah fungsi pedal rem sudah tepat atau berlebihan. Periksa tekanan udara rem kaki jika dibutuhkan. 4. Tes fungsi rem parkir (rem tangan). Pindahkan perseneling ke posisi mengemudi. Pindahkan kembali perseneling ke posisi parkir segera setelah Anda memastikan bahwa rem parkir berfungsi dengan baik. 5. Tes fungsi setir. Putar setir ke berbagai arah. 6. Periksa fungsi alat penyapu kaca (wiper) depan dan alat pencucinya (washer). Kaca harus bisa disapu bersih setiap kali alat penyapu digerakkan. 23 Tes fungsi lampu peringatan (warning lights) ambulans. Minta rekan Anda berjalan mengitari ambulans dan memeriksa fungsi setiap lampu kilat (flashing light) dan lampu putar (revolving light). 7. Tes fungsi lampu ambulans lainnya. Minta rekan Anda berjalan lagi mengitari dan memeriksa ambulans. Pada kesempatan ini periksa lampu depan (sinar jauh dan dekat), nyalakan lampu sinyal/weser (signal light), lampu kilat perempatan (four way flasher), lampu rem (brake light), lampu samping (side light) dan lampu belakang (rear light) untuk penerangan tempat kejadian. 8. Periksa fungsi perlengkapan pemanas dan pendingin baik di kompartemen pengemudi maupun kompateman pasien. Lakukan juga pemeriksaan alat isap (suction) on-board pada kesempatan ini jika mesin sedang menyala. 9. Periksa cairan perseneling. 10. Operasikan perlengkapan komunikasi. Lakukan uji radio portabel dan demikian pula dengan radio terfikrsir serta alat komunikasi radio telepon lain. Pemeriksaan Persediaan dan Perlengkapan Kompartemen Pasien Periksa persediaan dan perlengkapan perawatan serta perlengkapan ”life support”. Pastikan bahwa telah dilakukan pemeriksaan atas setiap peralatan yang harus dibawa dalam ambulans, dengan mencatat setiap temuan pada laporan pemeriksaan. Peralatan tersebut tidak sekedar diidentifikasi, namun harus diperiksa pula kelengkapan, keadaan, dan fungsinya. Beberapa hal yang perlu dilakukan pemeriksaan meliputi: 1. Periksa tekanan tabung oksigen. 2. 3. Pompa bidai udara dan periksa apakah ada kebocoran. Pastikan semua perlengkapan oksigen dan ventilasi berfungsi dengan baik. 4. Periksa juga apakah peralatan penyelamatan berdebu dan berkarat. 5. Nyalakan semua peralatan bertenaga aki untuk memastikan bahwa setrum aki berfungsi dengan baik. 6. Untuk perlengkapan khusus, seperti defibrilator eksterna otomatis (AED) membutuhkan pemeriksaan tambahan. 7. lengkapilah laporan pemeriksaan Anda. Perbaiki segala kekurangan. Ganti barang- barang yang hilang. Pastikan pengawas Anda mengetahui adanya kekurangan yang tidak bisa Anda perbaiki langsung. 8. Di akhir pemeriksaan, bersihkan unit ambulans untuk mengendalikan kemungkinan adanya infeksi dan untuk memperbaiki tampilan. 24 Menjaga penampilan ambulans juga akan menambah kesan positif Ambulans Anda di mata masyarakat. Mereka yang bangga pada pekerjaan ini, akan menunjukkan rasa bangganya dengan menjaga penampilan ambulansnya Contoh Prosedur Tetap Pelayanan Ambulans PROTAP DAN SOP PELAYANAN OLEH TENAGA MEDIS/PARAMEDIS DI AMBULANS I. PROTAP PELAYANAN OLEH TENAGA MEDIS/ PARAMEDIS DI AMBULANS A. PENGERTIAN Serangkaian tindakan yang dilakukan oleh tenaga medis/ paramedis terhadap pasien di dalam ambulans. B. TUJUAN Meningkatkan kualitas pelayanan tenaga medis/ paramedis di ambulans. C. SASARAN Pasien gawat darurat yang memerlukan transportasi ke Rumah Sakit Rujukan. D. TENAGA PELAKSANA 1. 1 orang tenaga medis yang sudah dilatih BLS/ PPGD. 2. 2 orang tenaga paramedis sebagai operator peralatan medis dan pelaksana perawatan yang sudah dilatih BLS/ PPGD. 3. 1 orang tenaga sopir ambulans. E. SARANA dan PRASARANA YANG DIBUTUHKAN 1. Medis : a. Steril Nasofaringeal tube : 2 buah Orofaringeal tube : 2 buah Laringoscope : 2 buah Endotracheal tube : 2 buah Sungkup : 2 buah Alat suction : 2 buah Masker : 5 buah Handscoen : 5 pasang Bengkok : 2 buah Cairan RL : 20 botol Infusion set : 30 buah Abocath : 50 buah Desinfektan : 5 liter Cateter + urobag : 20 set Kassa steril : 10 Pak b. Non steril : Tabung O2 dan regulator : 1 buah Bag valve mask : 1 buah 25 Defibrillator : 1 buah ECG Monitor : 1 buah Tempat sampah medis tertutup : 1 buah Strelisator : 1 buah Tensimeter : 1 buah Stetoskop : 1 buah Neck Collar : 1 buah Bidai : 1 set Plester : 2 roll Standard infus : 1 buah Gunting : 1 buah c. Obat- obatan Adrenalin inj : 10 Ampul Efedrin inj : 10 Ampul Dopamin inj : 10 Ampul Atropin inj : 10 Ampul Dexamethason inj : 10 Ampul Lidocain inj : 10 Ampul Aminofilin inj : 10 Ampul Furosemid : 10 Ampul 2. Non Medis Ambulans transport pasien sesuai standard yang berisi : a. Brancart : 1 buah b. Lemari Alkes : 1 buah c. Meja Instrument : 1 buah d. Lembar observasi : 100 lembar e. Lembar Informed consent : 100 lembar f. Scort : 6 buah g. Tempat sampah medis tertutup : 1 buah h. Alat tulis ( ballpoint hitam, merah, biru ) : 2 buah i. Tempat cuci tangan dengan air mengalir : 1 buah j. Sabun cair : 2 botol k. Handuk kecil : 5 buah l. Sikat tangan halus : 5 buah m. Selimut : 5 buah n. Lampu tindakan : 1 buah o. Buku register rujukan : 1 buah p. Kursi : 2 buah F. PROSEDUR Mempersiapkan pelayanan. Melaksanakan serah terima pasien dengan petugas di tempat pelayanan / lokasi awal ke petugas ambulans. 3. Memindahkan pasien dari tempat /lokasi awal ke ambulans. 4. Mempertahankan kondisi pasien meliputi Airway, Breathing, Circulation agar tetap stabil selama perjalanan. 5. Melakukan observasi dan mencatat perubahan-perubahan yang terjadi, bila perlu menghubungi unit IRD yang akan dituju. 1. 2. 26 Melakukan tindakan apabila ada gangguan pada Airway, Breathing, Circulation. 6. Setelah tiba di tempat tujuan, melakukan serah terima pasien kepada petugas di tempat tujuan. II. SOP PELAYANAN MEDIS/ PARAMEDIS DI AMBULANS A. PERSIAPAN PELAYANAN 1. Memastikan tempat tersedia dengan menghubungi di rumah sakit yang dituju dengan cara menelpon. 2. Memastikan kondisi ambulans telah siap untuk pelayanan. ( lihat SOP Ambulans dan sopir ). 3. Memastikan alat-alat medis dan non medis di ambulans dalam keadaan rapi dan siap pakai. ( Lihat SOP Sterilisasi Alkes ) dan melaksanakan checklist daftar tilik peralatan medis dan non medis di ambulans. 4. Mencatat nama petugas yang berangkat (pada daftar petugas) pada buku register rujukan. 5. Petugas mencuci tangan ( lihat SOP Mencuci Tangan ). 6. Petugas memakai alat pelindung diri ( lihat SOP Alat Pelindung Diri / APD ). B. MELAKUKAN SERAH TERIMA PASIEN DENGAN PETUGAS DI TEMPAT PELAYANAN/ LOKASI AWAL. 1. Petugas mendatangi lokasi, menemui petugas di lokasi pelayanan awal. 2. Memberi salam, menyapa dan memperkenalkan diri sebagai petugas ambulans. 3. Menanyakan/konfirmasi identitas pasien yang akan diangkut dengan ambulans, meliputi nama, umur, jenis kelamin, alamat, pekerjaan, diagnosis sementara. 4. Mencatat instruksi dokter tentang hal-hal yang harus diperhatikan/ diberikan kepada pasien selama perjalanan. 5. Mencatat jenis dan dosis obat serta alat yang diperlukan pasien selama perjalanan, antara lain : Adrenalin inj : 10 Amp Efedrin inj : 10 Amp Aminofilin : 10 Amp Dopamin : 10 Amp Atropin : 10 Amp Lidocain : 10 Amp Dexamethason : 10 Amp 6. Mencatat keadaan pasien sebelum berangkat, meliputi diagnosis, tanda vital ( kesadaran, tensi, nadi, suhu, kecepatan respirasi ) dan problem yang sedang dihadapi ( mencakup problemairway, breathing, circulation ). 7. Meminta surat rujukan ( bila ada ). 8. Menanyakan kondisi umum pasien apakah pasien telah siap dipindahkan ke ambulans, antara lain : ” Apakah pasien sudah bisa dipindahkan ke ambulans ? ” C. MEMINDAHKAN PASIEN KE AMBULANS 1. Memastikan kondisi pasien dalam keadaan siap untuk dipindahkan ke ambulans dengan cara melakukan pemeriksaan A B C ( Lihat SOP Pemeriksaan ABC ). 2. Mengambil brancart dari ambulans dan dibawa ke lokasi pasien berada. 3. Memindahkan pasien ke brancart ( lihat SOP Memindahkan Pasien ). 4. Memasukkan brancart berisi pasien ke dalam ambulans. 5. Mengatur posisi pasien senyaman mungkin di dalam ambulans. 27 Petugas mengambil posisi sesuai dengan tugasnya. 6. Sopir duduk di kursi pengemudi ( lihat SOP Sopir Ambulans ). 7. Memposisikan pasien senyaman mungkin sesuai dengan kondisinya. 8. 1 orang paramedis operator alat medis di sebelah kiri pasien ( menyesuaikan kondisi pasien ). D. Petugas memberi komando kepada sopir agar ambulans segera berjalan, lampu rotator dinyalakan, sirene dibunyikan menyesuaikan kondisi jalan. E. Mempertahankan keadaan ABC pasien agar tetap stabil selama perjalanan dan melakukan tindakan jika terjadi kegawatdaruratan (lihat SOP Mempertahankan Kondisi ABC). F. Mencatat semua perubahan yang meliputi kesadaran , vital sign ( nadi, pernafasan, tekanan darah ) pasien / obat yang diberikan selama perjalanan. 1. Menghitung denyut nadi arteri radialis klien a. Meminta klien duduk dengan posisi yang nyaman dan rileks dan meletakan kedua tangan di atas paha. b. Memberitahukan kepada klien bahwa akan dilakukan penilaian denyut nadi yang bertujuan untuk menilai apakah terjadi perubahan denyut nadi. c. Mencari arteri radialis pada tangan kiri dengan cara menggunakan tiga jari dan hitung selama 60 detik sekaligus melakukan juga penilaian terhadap ritme / irama ( reguler / irreguler ) dan kekuatan denyut nadi (kuat / cukup / lemah). d. Memberitahukan hasil perhitungan dan mengucapkan terima kasih. e. Mencatat hasil pada status. 2. Menghitung pernafasan a. Klien tetap dalam posisi duduk dan memberitahukan kepada klien bahwa akan dilakukan penghitungan pernafasan untuk mengetahui apakah klien mengalami sesak nafas / tidak. b. Meminta klien meletakan tangan kanan ke dinding dada sebelah kiri. c. Meletakkan arloji ditempat yang mudah dilihat jarum detiknya. d. Mengamati irama gerakan tangan yang berada di dinding dada sebelah kiri dan menghitung frekuensi gerakan pernafasan selama 60 detik. e. Memberitahukan hasil pengukuran, mencatat pada status. 3. Mengukur tekanan darah klien a. Menyiapkan alat tensimeter dan stetoskop. 1). Memeriksa manset, skrup dan pompa apakah ada kebocoran atau tidak. 2). Memposisikan air raksa pada reservoirnya dan membuka kunci air raksa pada posisi on, manset dalam keadaan kosong tanpa ada udara setelah itu tutup skrup pada pompa. b. Menyiapkan klien 1). Meminta klien untuk diperiksa dengan santai dan posisi kaki tidak menyilang. 2). Meminta klien untuk membuka lengan baju sampai bahu, sehingga lengan bebas dari tekanan baju. Bila lengan baju menekan lengan kiri atas, klien diberi kain penutup bagian atas tubuh dan meminta klien membuka baju sehingga lengan kiri bebas dari tekanan ( terbuka ). 3). Meletakan tensi meter di atas meja dan mengukur tinggi air raksa sejajar dengan letak jantung klien. Bila letak jantung lebih rendah dari batas bawah air raksa, maka klien diberi alas tempat duduk sehingga batas bawah air raksa sejajar jantung atau bila batas bawah air raksa lebih rendah dari batas jantung, maka tensi meter diberi alas agar tingggi air raksa sejajar jantung. 28 Posisi tensi meter di ambulans biasanya tetap, jadi harus disesuaikan dengan realita di ambulans. Tidak bisa sama dengan yang di poli. c. Mengukur tekanan darah 1). Memberitahu pada klien dan atau keluarganya dengan suara lembut dan ramah bahwa akan dilakukan pengukuran tekanan darah untuk mengetahui keadaan tekanan darah klien. 2). Meminta klien meletakkan lengan kiri di atas meja. 3). Meraba arteri brachialis lengan kiri yang terletak pada sisi medial lengan atas (dengan cara meminta klien meluruskan lengan kiri dengan telapak tangan di atas. Meraba dengan 2 jari tangan telunjuk dan tengah pada tepi lateral lengan mulai dari kelingking sampai ke lengan atas, dan meraba denyut arteri brachialis lengan kiri. 4). Memasang manset pada lengan atas dan meletakkan pipa karet tepat di atas arteri brachialis ( pada sisi dalam lengan atas ) dan sisi bawah manset ± 2,5 cm di atas fossa ante cubiti dengan posisi lengan penderita sedikit fleksi pada siku. 5). Menanyakan pada klien apakah manset terlalu ketat / longgar. Bila terlalu ketat dilonggarkan. 6). Menghubungkan pipa manset dengan pipa tensi meter. 7). Meraba arteri brachialis yang berada di fossa cubiti untuk menentukan letak stetoskop. 8). Meraba denyut nadi arteri radialis yang berada di pergelangan tangan dengan 3 jari dilanjutkan dengan memompa pompa tensi meter secara perlahan-lahn sambil mata menatap naiknya air raksa dalam tabung tensi meter. Teruskan memompa sampai dengan arteri radialis tidak teraba tentukan batas air raksa dan teruskan memompa dengan menambah 30 mm Hg di atas batas tersebut ( nadi tidak teraba ). 9). Memasang earpiece stetoskop langsung tepat pada lubang di kedua telinga. 10). Meletakan ujung / corong stetoskop di atasarteri brachialis di fossa cubiti. 11). Melepaskan klep pompa tensi meter perlahan-lahan ( 2-3 mm per detik ), mendengarkan denyut arteri brachialis sambil mata sejajar mengikuti turunnya permukaan air raksa. 12). Memastikan tinggi air raksa saat terdengar perubahan detakan pertama arteri brachialis ( korotkoff I ) : disebut tekanan Sistole. 13). Melanjutkan, menurunkan air raksa saat terjadi perubahan suara yang tibatiba melemah (korotkoff IV) : disebut tekanan Diastole. 14). Melepas stetoskop dari telinga dan melepas manset dari lengan ibu 15). Membersihkan earpiece dan bel / diaphragma stetoskop dengan kapas alkohol. 16). Menutup klep air raksa dan melipat manset serta mengembalikan manset ke dalam bak tensi meter. 17). Menginformasikan pada klien hasil pengukuran, mencatat pada kartu status ibu. 18). Menanyakan kepada klien apakah ada yang ingin ditanyakan tentang hasil tekanan darahnya. G. Mencatat keadaan pasien saat tiba di rumah sakit tujuan. H. Sampai di unit IRD, persiapan untuk serah terima pasien kepada petugas IRD, dengan cara : 1. Petugas ambulans menemui petugas IRD. 29 Memberi salam, menyapa dan memperkenalkan diri sebagai petugas ambulans. 2. Menyerahkan surat rujukan dan catatan berisi perkembangan kondisi pasien selama dalam perjalanan. 3. Memastikan keadaan pasien siap dipindahkan ( Lihat SOP Mobil dan Sopir Ambulans) I. Mengeluarkan pasien dengan brancart dari ambulans dan menyerahkan kepada petugas IRD. ( Lihat SOP Mobil dan Sopir Ambulans ). J. Memindahkan pasien ke bed IRD (Lihat SOP Mobil dan Sopir Ambulans). Mengembalikan brancart ke ambulans. K. PENCATATAN DAN PELAPORAN 1. Mencatat nama petugas yang berangkat. 2. Mencatat identitas pasien dan informasi dasar ( diagnosis sementara, tanda vital, problem pasien ) berdasarkan informasi dari lokasi awal. 3. Mencatat perkembangan kondisi pasien selama perjalanan. 4. Mencatat tindakan yang dilakukan dan obat yang diberikan kepada pasien selama perjalanan. 5. Menyerahkan catatan rekam medis kepada petugas IRD. L. KEGIATAN PASCA PELAYANAN 1. Membersihkan alat-alat yang telah digunakan ( Lihat SOP Strerilisasi Alat ). 2. Merapikan dan mengembalikan alat medis ke tempat semula. 3. Mengumpulkan dan membuang sampah medis pada tempat sampah medis. 4. Mengumpulkan dan membuang sampah non medis ke tempat sampah non medis. 5. Memastikan ambulans siap dipakai kembali ( Lihat SOP Mobil dan Sopir Ambulans) . 6. Petugas mencuci tangan (lihat SOP Mencuci Tangan). III. JENIS-JENIS SOP YANG DILAKSANAKAN PADA PELAYANAN DI AMBULANS A. SOP CUCI TANGAN 1. Mendekatkan bahan dan alat yang dibutuhkan seperti sabun serta handuk bersih dan kering. 2. Melepas semua perhiasan yang ada ditangan dan jari tangan meletakkanya di tempat yang aman/ saku baju / celana. 3. Membuka kran air memakai tangan. 4. Menggosok tangan di bawah air mengalir. 5. Mengambil sabun cair dengan menekankan siku pada penutup sabun cair. 6. Menggosok tangan dengan sabun secara merata pada celah jari tangan. 7. Mengulangi kegiatan di atas secara berulang-ulang minimal 7 kali. 8. Menggosok juga pergelangan tangan dengan melingkarkan jari-jari satu tangan ke tangan satunya. 9. Membersihkan kuku dan bawah kuku sampai bersih ( dapat digunakan sikat yang lembut dan menyikat searah ke arah distal ). 10. Mencuci tangan dan dan telapak tangan dari arah jari-jari ke arah pergelangan hingga bersih. 11. Mengeringkan jari tangan dan pergelangan tangan dengan handuk bersih dan kering. Atau biarkan mengering dengan sendirinya ( jika handuk tidak tersedia ). B. SOP ALAT PELINDUNG DIRI ( APD ) 1. SOP Pemakaian Scort a. Mengambil scort dari tempatnya. 30 Membuka scort dengan tangan kanan, bagian dalam ( jangan menyentuh bagian luar ). b. Memasukkan tangan kanan ke lubang lengan kanan, begitu sebaliknya untuk tangan kiri. c. Meminta tolong kepada asisten untuk mengikatkan tali scort di belakang punggung. 2. SOP Pemakaian Handscoen a. Mengambil sarung tangan steril dengan menggunakan tangan dominan. b. Menerima sarung tangan kiri dengan memegang bagian dalam dari sarung tangan yang terlipat dari lipatannya. c. Mengecek adanya kebocoran sarung tangan dengan cara membuka hanscoen. Jika terdapat lubang atau terasa adanya udara keluar dari hanscoen ( bocor ) maka handscoen dibuang. Jika tidak ada kebocoran, letakkan sarung tangan kiri di tempat yang steril. Memegang sarung tangan dengan tangan kiri pada bagian dalam sarung tangan, masukkan jari-jari perlahan sampai semua jari pas pada bagiannya, lalu dengan tangan kiri tetap memegang bagian dalam sarung tangan ke dalam hingga sarung tangan terpakai dengan sempurna. d. Begitu juga sebaliknya pada saat memakai sarung tangan kiri. Prosedur pemakaian handschoen baru a. Cuci tangan sesuai prosedur. b. Packing steril di sobek pada pada bagian tepi yang diberi tanda sehingga lapiran kertas terbuka. c. Menarik keluar bungkus dalam handschooen, meletakkan bungkus dalam dalam posisi terbuka diatas meja datar. d. Mengambil handschoon tangan kanan dengan menggunakan tangan kiri dengan memegang bagian pergelangan handschoen yang terlipat keluar. e. Memasukkan tangan kanan kedalam handschoen. f. Mengambil handschoon tangan kiri dengan menggunakan 3 jari ( telunjuk, tengah dan manis ) diselipkan di lipatan handschoon ( hanya menyentuh sisi luar handschoon ). g. Memasukkan tangan kiri kedalam handschoon. h. Merapikan posisi jari dan tangan didalam handschoon. i. Selama prosedur, tangan yang belum terpasang handschooen hanya boleh menyentuh sisi dalam handschoen. Tangan yang sudah memakai handschoen hanya boleh menyentuh sisi luar handschoon. j. Bila kidal, dapat dipasang handschoon tangan kiri lebih dahulu. C. SOP MEMINDAHKAN PASIEN KE ATAS BRANCART 1. Kenali kemampuan diri dan kemampuan teamwork.Petugas dengan badan paling kuat memposisikan diri mengangkat pasien di bagian tengah. Petugas yang mengangkat di bagian kepala pasien bertindak sebagai komando. 2. Nilai beban yang diangkat, jika tidak mampu jangan dipaksakan. 3. Selalu komunukasi dengan team komando. 4. Kedua kaki berejarak sebahu, 1 kaki sedikit ke depan. 5. Berjongkok, jangan membungkuk saat mengangkat. 6. Tangan yang memegang menghadap ke depan jarak ± 30 cm, dimasukkan ke bawah badan pasien. 7. Tubuh sedekat mungkin ke badan pasien jarak ± 50 cm. 8. Mengangkat pasien bersama-sama sesuai komando. 9. Jangan memutar tubuh saat mengangkat. 31 Letakkan pasien di atas brancart secara perlahan dan pastikan pasien dalam posisi aman ( Pasien telah di fiksasi di brancart ). 11.Masukkan brancart dengan pasien ke ambulans. D. SOP MEMPERTAHANKAN KONDISI ABC 1. AIRWAY ( Kelancaran Jalan Napas ) a. Minta ijin dan melakukan penjelasan kepada pasien/keluarga pasien bahwa akan dilakukan pemeriksaan dan pembebasan jalan napas dengan menengadahkan pasien. b. Jika penderita dapat berbicara, dianggap tidak ada sumbatan jalan napas. c. Jika penderita muntah, segera penderita dimiringkan ke arah pemeriksa/ petugas untuk mencegah aspirasi. d. Jika terjadi penurunan kesadaran dan diduga ada sumbatan jalan, dilakukan prosedur membuka jalan nafas dan pembebasan jalan dari sumbatan muntahan, lendir, gigi palsu, pangkal lidah, dll. e. Posisi kepala ditengadahkan (ekstensi) dengan cara : PASANG HANSCHOEN (LIHAT SOP Memasang Hanschoen) 1. Chin lift Jari jemari salah satu tangan diletakkan dibawah rahang dan secara hati-hati ke atas untuk membawa dagu ke arah depan. Ibu jari tangan yang sama, dengan ringan menekan bibir bawah untuk membuka mulut, atau Ibu jari diletakkan di belakang gigi seri bawah, dan secara bersamaan dagu dengan hati-hati diangkat, atau 2. Jaw thrust Sudut rahang bawah kanan dan kiri dipegang sambil mendorong rahang bawah ke depan. Jika perlu, dan pasien tidak muntah, dilakukan pemasangan oropharyngeal airway(pipa mayo). SOP Pemasangan Oropharyngeal Airway ( pipa mayo/guedel ) Minta ijin dan melakukan penjelasan kepada keluarga pasien bahwa akan dilakukan pemasanganoropharyngeal airway untuk membebaskan jalan napas, dengan cara : a. Oropharyngeal airway yang akan dipasang disiapkan. Menentukan ukuran yang sesuai dengan mengukur oropharyngeal airway dari ujung bibir sampai ke angulus mandibulaepasien. b. Ibu jari dan jari telunjuk tangan yang sama disilangkan dan diletakkan pada gigi bagian atas dan bawah di sudut mulut pasien. Lebarkan/ jauhkan jari anda untuk membuka rahang pasien (tehnik crossed-finger). c. Mengambil Oropharingeal airway, kemudian disisipkan ke sudut mulut secara terbalik sehingga bagian yang cekung mengarah ke cranial, sampai daerah palatum molle. d. Alat diputar ke kiri/ kanan sampai 180 derajat, bagian cekung mengarah ke kaudal, alat diselipkan di tempatnya di atas lidah. e. Catat bahwa telah dilakukan pemasangan oropharingeal airway pada status pasien. f. Informasikan kepada penderita/ pengantar hasil pemasangan. 2. BREATHING Minta ijin dan melakukan penjelasan kepada keluarga pasien bahwa akan dilakukun 32 pemeriksaan pernapasan pasien dan akan dilakukan tindakan sesuai hasil pemeriksaan, dengan cara : a. Telapak tangan kanan pasien diletakkan di atas dada. b. Rasakan gerakan napas dengan memegang tangan kanan pasien atau lihat gerakan dada/ tangan pasien yang naik turun (gerakan naik dan turun dihitung, frekwensi napas). c. Frekwensi napas dihitung selama 1 menit, tentukan normal atau tidak, (baru lahir 35-50kl/mnt, usia <2 th 25-35 kl/mnt, usia 2-12 th 18-26kl/mnt, dewasa 16-35 kl/mnt, bradipnea (< 10 kl/mnt), takhipnea (> 24 kl/mnt), apnea (tidak bernapas). d. Informasikan hasil pengukuran dan catat pada kartu pasien, tanyakan pada penderita apakah ada yang ditanyakan tentang hasil pengukuran pernapasannya, jika terdapat henti napas, lakukanbantuan pernapasan. Bantuan pernapasan Jika tidak didapatkan respirator, dilakukan pernapasan buatan. Tidak disarankan pemberian napas bantuan dari mulut ke mulut secara langsung pada pasien keracunan, juga adanya resiko penularan penyakit (terutama hepatitis HIV). Pemberian napas bantuan dilakukan dengan tehnik dari mulut ke mulut menggunakan Barrier device, dengan cara : a. Kepala pasien masih dalam posisi ekstensi . b. Barrier device salah satu ujungnya diletakkan di mulut pasien dan ujung yang lain di mulut penolong. c. Tarik napas dalam-dalam, letakkan mulut ke atas barrier device sampai menutupi seluruh mulut pasien jangan sampai ada kebocoran, hidung pasien ditutup, tiupkan napas ke dalam mulut pasien secara pelan-pelan, perhatikan gerakan dada pasien akibat dari tiupan napas penolong yang menunjukkan oksigen telah masuk ke dalam paru-paru pasien. d. Lepaskan mulut dari barrier device di atas mulut pasien, beri kesempatan agar dada pasien kembali pada posisi semula. e. Ulangi sekali lagi . f. Denyut arteri carotis di leher diperiksa ( Lihat SOP Pemeriksaan Nadi Karotis ). Jika terdapat denyut nadi teraba, tetapi denyut napas tidak ada, lakukan bantuan napas lagi (langkah 1-4), dengan frekwensi : dewasa 10-12 kali/menit, anak 1212-20 kali/menit, bayi 12-20 kali/menit. Jika denyut nadi tetap tidak teraba, lakukan kompresi jantung luar, dengan cara : a. Telapak tangan diletakkan (telapak lainnya mengunci di atasnya) pada pertengahan bawah sternum 1-2 jari di atas epigastrium. b. Lengan diluruskan, dan kunci siku, tidak boleh menekuk siku ketika memberikan atau melepaskan kompresi. c. Bahu dipastikan tepat di atas tangan (tepat di atas sternum pasien) sehingga akan memungkinkan untuk memberikan kompresi lurus ke bawah lokasi. d. Kompresi diberikan secara tegak lurus dengan tenaga yang cukup untuk menurunkan sternum pada orang dewasa yaitu sepanjang 1-2 inchi/ 4-5 cm dengan kecepatan 100 x kompresi tiap menit. Catatan : Ketika kompresi RJP dilakukan dengan benar, kompresi ini akan menimbulkan denyut nadi karotis. 3. CIRCULATION 33 Pemeriksaan tensi, nadi secara berkala tiap ¼ jam (sesuai sop pemeriksaan nadi). a. Memeriksa jika ada tanda-tanda syok (lihat SOP Syok). b. Jika terjadi syok, lakukan tindakan (lihat SOP Syok). SOP SYOK a. Pasien ditidurkan dengan posisi pasien kedua tungkai diangkat 20 derajat ( posisi syok ) dan posisi kepala lebih rendah dari kaki. b. Apabila syok terjadi karena perdarahan tindakan pertama menghentikan perdarahan dengan cara balut tekan. c. Bebaskan jalan napas dan pemberian oksigen, mempertahankan keadaan umum serta airway ( Lihat SOP ABC ) d. Perawat melakukan pengkajian dan observasi keadaan umum pasien (tensi, nadi, respirasi, suhu, kesadaran, akral ). (lihat SOP Pengukuran Tensi, Nadi, Respirasi, Suhu, Kesadaran dan Akral). e. Pasang infus (bila belum) dan berikan cairan. Jumlah cairan yang diberikan sebaiknya bukan “sebanyak mungkin”. Pada trauma (syok hemoragik), ATLS menganjurkan 2000 cc inisial, dan kemudian disesuaikan respons. Pada syok lain, bisa diberikan secara titrasi tiap 250 cc, dievaluasi responnya. Cairan yang berlebihan dapat menyebabkan masalah lain, edema paru. f. Tetap mengawasi tanda vital. ( jenis cairan kristalloid ), (lihat SOP Pemasangan Infus). g. Konsultasi dengan IRD, jika syok tidak teratasi. h. Memberikan terapi sesuai instruksi dokter. F. GAMBAR-GAMBAR Contoh ambulans 34 Gambar dalam ambulans 35 Medical Kits : 36 INTUBASI Kits : 37 G. DAFTAR PUSTAKA American College of Surgeons Committe on Trauma. Equipment for Ambulances. April 2009. A Victorian Government Initiative. Guidlines for ambulance presentations in the emergency department. Marc 2007. Blog Dinas Kesehatan Kabupaten Magetan. Protap dan SOP pelayanan oleh tenaga medis/paramedic di ambulans. Diambil dari http://yankesdinkesmagetan.blogspot.com/2011/09/protap-dan-sop-pelayanan-olehtenaga.html pada tanggal 4 November 2011 Blog PMI Jakarta Selatan. Ambulans. Diambil dari http://ambulanspmikotajakartaselatan.blogspot.com pada tanggal 4 November 2011 General Services Administration: Federal Supply Service. Federal Specification for the Star-of-Life Ambulance. 1 June 2002. Pro Emergency (Emergency Assistance, training, and ambulance service. Diambil dari http://proemergency-ems.blogspot.com pada tanggal 4 november 2011. NHIC, Corp. Ambulance Billing Guide. CMS: Centers For Medicare & Medicand Services. October 2010. Suhartono. 2007. Emergency Medical System Sistim Pelayana GAwat Darurat Terpadu. Universitas Indonesia. Tanggal upload 28 April 2009. 38