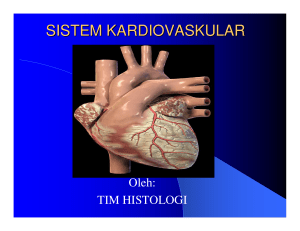
6 BAB II KONSEP DASAR A. Pengertian Menurut Doengoes (2000
advertisement

BAB II KONSEP DASAR A. Pengertian Menurut Doengoes (2000) pengertian gagal jantung kongestif adalah kegagalan ventrikel kiri dan atau kanan dari jantung yang mengakibatkan ketidakmampuan untuk memberikan cardiac output yang cukup untuk memenuhi kebutuhan jaringan, menyebabkan terjadinya kongesti pulmonal dan sistemik. Sedangkan menurut Brunner dan Suddarth (2001) gagal jantung kongestif merupakan kongesti sirkulasi akibat disfungsi miokardium. Sedangkan pengertian menurut Mansjoer, Arif dkk. (2001) gagal jantung didefinisikan sebagai kondisi dimana jantung gagal untuk mengeluarkan isinya secara adekuat. Selain pengertian diatas ada juga yang mendefisinikan gagal jantung kongestif sebagai suatu keadaan ketidakmampuan jantung untuk memompa darah pada kecepatan yang sesuai dengan kebutuhan jaringan, yang bermetabolisme dan atau hanya dapat melakukannya dari volume diastolik, ventrikel yang meningkat secara abnormal (Asdie, AH, 2000). Congestive Heart Failure (CHF) atau gagal jantung adalah ketidakmampuan jantung untuk memompa darah secara adekuat ke seluruh tubuh (www.medicastore.com). 6 B. Anatomi dan Fisiologi Jantung (bahasa latin, cor) adalah sebuah rongga, organ berotot yang memompa darah lewat pembuluh darah oleh kontraksi berirama yang berulang. Istilah kardiak berarti berhubungan dengan jantung, dari Yunani cardia untuk jantung. Ukuran jantung kira-kira panjang 12 cm, lebar 8-9 cm seta tebal kirakira 6cm. Berat jantung sekitar 7-15 ons atau 200 sampai 425 gram dan sedikit lebih besar dari kepalan tangan. Setiap harinya jantung berdetak 100.000 kali dan dalam masa periode itu jantung memompa 2000 galon darah atau setara dengan 7.571 liter darah. Gb.1a. anatomi jantung parietal Gb.1b. anatomi jantung viseral Keterangan : 1. Right Coronary 2. Left Anterior discending 3. Left Circumflex 7 4. Superior Vena Cava 5. Inferior Vena Cava 6. Aorta 7. Pulmonary Artery 8. Pulmonary Vein 9. Right Atrium 10. Right Ventricle 11. Left Atrium 12. Left Ventricle 13. Papillary Muscles 14. Chordae Tendineae 15. Tricuspid Valve 16. Mitral Valve 17. Pulmonary Valve 18. Aorta Valve Ukuran jantung manusia kurang lebih sebesar kepalan tangan seorang laki-laki dewasa. Jantung adalah satu otot tunggal yang terdiri dari lapisan endothelium. Jantung terletak di dalam rongga thoracic, di balik tulang dada atau sternum. Struktur jantung berbelok ke bawah dan sedikit ke arah kiri. Jantung hampir sepenuhnya diselubungi oleh paru-paru, namun tertutup oleh selaput ganda yang bernama perikardium, Lapisan pertama menempel sangat erat kepada jantung, disebut dengan perikardium viseral, yang dipersarafi oleh saraf otonom. Sedangkan lapisan luarnya lebih longgar 8 yang dinamakan dengan perikardium parietal. Secara internal, jantung terbagi atas 4 ruangan, 2 atrium (serambi) dan 2 ventrikel (bilik). Dinding otot ventrikel lebih tebal dibandingkan atrium, terkait dengan fungsinya dalam memompa darah ke seluruh tubuh. Secara skematis, urutan perjalanan darah dalam sirkulasinya pada manusia (kecuali janin), yaitu : Darah dari seluruh tubuh – bertemu di muaranya pada vena cava superior dan inferior pada jantung – bergabung di Atrium kanan – masuk ke ventrikel kiri – arteri pulmonalis ke paru – keluar dari paru melalui vena pulmonalis ke atrium kiri (darah yang kaya O2) – masuk ke ventrikel kiri, kemudian dipompakan kembali ke seluruh tubuh melaui aorta. Keluar masuknya darah ke masing-masing ruangan dikontrol juga dengan peran 4 buah katup di dalamnya : 1. Katup trikuspidal : katup yang terletak antara atrium kanan dan ventrikel kanan. 2. Katup mitral : katup yang terletak antara atrium kiri dan ventrikel kiri. 3. Katup pulmonalis : katup yang terletak antara ventrikel kanan ke arteri pulmonalis. 4. Katup aorta : katup yang terletak antara ventrikel kiri ke aorta. Mekanisme denyut jantung Jantung dapat berdenyut karena adanya impuls listrik yang dipengaruhi juga oleh saraf otonom yang berasal dari SA node, SA node ini terletak di dekat muara vena cava superior, atrium kanan. Impuls ini menghantarkan 9 konduksinya ke AV Node yang masih terletak di atrium kanan, kemudian impuls tersebut dihantarkan kembali ke berkas his, dan mengalami percabangan (bundle branch) menuju serat-serat purkinje di miokardium. Jika ada gangguan pada kecepatan denyut ataupun hantaran impulnya, maka disebut dengan aritmia, atau kini lebih sering digunakan istilah disritmia. Jantung terbungkus di dalam kantung pericardium membranosa berdinding ganda. Lapisan luar kantung adalah membran fibrosa yang kuat melekat ke partisi jaringan ikat yang memisahkan paru. Perlekatan ini menambatkan jantung, sehingga jantung tetap berada pada posisinya di dalam dada. Jantung memiliki pangkal yang lebar di sebelah atas dan meruncing membentuk ujung yang disebut apeks di dasar. Dinding jantung terdiri dari tiga lapisan yang berbeda, yaitu: 1. Endokardium Merupakan lapisan tipis endothelium, suatu jaringan epitel unik yang melapisi bagian dalam seluruh sistem sirkulasi di sebelah dalam. 2. Miokardium Merupakan lapisan tengah yang terdiri dari otot jantung, membentuk sebagian dinding jantung. 3. Epikardium Suatu membran tipis di bagian luar yang membungkus jantung. 10 1. Aktifitas Kelistrikan Jantung Kontraksi sel otot jantung untuk mendorong darah dicetuskan oleh potensial aksi yang menyebar melalui membran sel-sel otot. Jantung berkontraksi atau berdenyut secara berirama akibat potensial aksi yang ditimbulkannya sendiri, suatu sifat yang dikenal sebagai otoritmisitas. Ada 2 jenis otot jantung: a. 90% sel otot jantung adalah sel kontraktil, yang melakukan kerja mekanis, yaitu memompa. Sel-sel pekerja ini dalam keadaan normal tidak menghasilkan sendiri potensial aksi. b. Sebaliknya, sebagian kecil sel sisanya sel otoritmik, tidak berkontraksi tetapi mengkhususkan diri mencetuskan dan menghantarkan potensial aksi yang bertanggung jawab untuk berkontraksi sel-sel pekerja. Sel-sel jantung yang mampu mengalami otoritmitas ditemukan di lokasi-lokasi berikut ini: a. Nodus Sinoatrium (SA), daerah kecil khusus di dinding atrium kanan dekat lubang (muara) vena kava superior. b. Nodus Antrioventrikular (AV), sebuah berkas kecil sel-sel otot jantung di dasar atrium kanan dekat septum, tepat di atas pertautan atrium dan ventrikel. c. Berkas HIS (berkas atrioventrikel), suatu jaras sel-sek khusus yang berasal dari nodus AV dan masuk ke septum antar ventrikel, tempat berkas tersebut bercabang membentuk berkas kanan dan kiri yang 11 berjalan ke bawah melalui septum, melingkari ujung bilik ventrikel, dan kembali ke atrium di sepanjang dinding luar. d. Serat Purkinje, serat-serat terminal halus yang berjalan dari berkas HIS dan menyebar ke seluruh miokardium ventrikel seperti ranting-ranting pohon. Sel-sel jantung yang memiliki pembentukan potensial aksi tertinggi terletak di nodus SA. Sekali potensial aksi timbul di sel otot jantung, potensial aksi tersebut akan menyebar ke seluruh miokardium melalui gap junction dan sistem penghatar khusus. Oleh karena itu, nodus SA, yang dalam keadaan normal memperlihatkan kecepatan otoritmisitas tertinggi, yaitu 70-80 potensial aksi /menit, menjalankan bagian jantung sisanya dengan kecepatan ini dan dikenal sebagai pemacu (pacemaker, penentu irama) jantung. Jaringan otoritmik lain tidak mampu menjalankan kecepatan mereka yang rendah, karena mereka sudah diaktifkan oleh potensial aksi yang berasal dari nodus SA sebelum mereka mencapai ambang dengan irama mereka yang lebih lambat. Setelah dimulai di nodus SA, potensial aksi menyebar ke seluruh jantung. Agar jantung berfungsi secara efisien, penyebaran eksitasi (kegiatan menstimulasi suatu organ) harus memenuhi tiga kriteria: a. Eksitasi dan kontraksi atrium harus selesai sebelum kontraksi ventrikel dimulai. Pengisian ventrikel sempurna memerlukan kondisi atrium yang mendahului kontraksi ventrikel. 12 b. Eksitasi serat-serat otot jantung harus dikoordinasi untuk memastikan bahwa setiap bilik jantung berkontraksi sebagai suatu kesehatan untuk menghasilkan daya pompa yang efisien. Apabila serat-serat otot di bilik jantung tereksitasi dan berkontraksi secara acak, tidak secara simultan dan terkoordinasi, darah tidak dapat terpompa. Eksitasi dan kontraksi sel-sel jantung yang secara acak dan tidak terkoordinasi seperti itu dikenal dengan fibrilasi. c. Pasangan atrium dan pasangan ventrikel harus secara fungsional terkoordinasi, sehingga kedua anggota pasangan tersebut kontraksi secara simultan. Hal ini memungkinkan darah terpompa ke sirkulasi paru dan sistemik. 2. Proses Mekanis Siklus Jantung Proses jantung terdiri dari tiga kejadian penting: a. Pembentukan aktivitas listrik sewaktu jantung secara otoritmis mengalami depolarisasi dan repolarisasi. (dalam aktivitas kalistrikan jantung) b. Aktivitas mekanis yang terdiri dari periode sistol (kontraksi dan pengosongan ventrikel) dan diastole (relaksasi dan pengisian ventrikel) berganti-ganti yang dicetuskan oleh siklus listrik yang berirama. c. Arah aliran darah melintasi bilik-bilik jantung, yang ditentukan oleh pembukaan dan penutupan katup-katup akibat perubahan tekanan yang dihasilkan oleh aktivitas mekanis. 13 3. Curah Jantung Curah jantung bergantung pada kecepatan denyut jantung dan volume sekuncup. Curah jantung adalah volume darah yang disemprotkan oleh setiap ventrikel setiap menit, ditentukan oleh kecepatan denyut jantung dan volume sekuncup. Dua penentu curah jantung adalah kecepatan denyut jantung (denyut per menit) dan volume sekuncup (volume darah yang dipompa per denyut). (Charlie,2005). C. Etiologi / Predisposisi Penyebab gagal jantung kongestif meliputi : 1. Disritmia Gangguan irama jantung dapat menghasilkan atau mempengaruhi kegagalan. 2. Malfungsi katup Malfungsi katup dapat menimbulkan kegagalan pompa baik oleh kelebihan beban tekanan atau dengan kelebihan beban volume. 3. Abnormalitas otot jantung Abnormalitas jantung menyebabkan kegagalan ventrikel meliputi infark miokard, aneurisme ventrikel, fibrosis miokard luas (biasanya dari aterosklerosis koroner jantung atau hipertensi lama), fibrosis endokardium, penyakit miokard primer (kardiomiopati), hipertensi pulmonal, stenosis aortic atau hipertensi sistemik. 14 4. Ruptur miokard 5. Ruptur otot papillaris 6. Ruptur ventrikel kiri 7. Anemia 8. Infeksi 9. Emboli paru 10. Hipertensi system 11. Infark miokard (Doenges, 2000); Smeltzer, Suzanne C.(2001); Asdie, AH (2000) D. Tanda dan Gejala 1. Aktivitas atau istirahat a. Gejala 1) Keletihan / kelelahan terus menerus sepanjang hari, insomnia 2) Nyeri dada dengan aktivitas 3) Dispnea pada istirahat atau pada pengerahan tenaga b. Tanda Gelisah, perubahan status mental, misal : letargi, tanda vital berubah pada aktivitas. 2. Sirkulasi a. Gejala Riwayat hipertensi. Im baru / akut, episode gagal jantung kongestif (GJK) sebelumnya, penyakit katup jantung, bedah jantung, 15 endokarditis, SLE, anemia, syok septik. Bengkak pada kaki, telapak kakai, abdomen “sabuk terlalu kuat / ketat” (pada gagal bagian kanan). b. Tanda 1) TD : mungkin rendah (gagal pemompaan); normal (GJK ringan atau kronis); atau tinggi (kelebihan beban cairan / peningkatan tekanan vena) 2) Tekanan darah : mungkin sempit, menunjukkan penurunan volume sekuncup 3) Frekuensi jantung : takikardia (gagal jantung kiri) 4) Irama jantung : Disritmia, misal fibrilasi atrium, kontraksi ventrikel prematur / takikardia, blok jantung 5) Bunyi jantung S3 (gallop) adalah diagnostik : S4 terjadi : S1 dan S2 melemah 6) Murmur sistolik dan diastolik dapat menandakan adanya stenosis katup atau insufisiensi 7) Nadi : nadi perifer berkurang : perubahan dalam kekuatan denyutan dapat terjadi; nadi sentral mungkin kuat misal : nadi jugularis, karotis, abdominal terlihat 8) Warna : kebiruan, pucat, abu-abu, sianotik 9) Punggung kuku : pucat atau sianotik dengan pengisian kapiler lambat 10) Hepar : pembesaran dapat teraba, refleks hepato jugularis 16 11) Bunyi nafas : Krekels, ronchi 12) Edema : mungkin dependen, umum atau pitting, khususnya pada ekstremitas c. Integritas Ego 1) Gejala 1) Ansietas, kuatir, takut 2) Stress yang berhubungan dengan penyakit / keprihatinan (pekerjaan / biaya perawatan medik) 2) Tanda Berbagai manifestasi perilaku, misal : ansietas, marah, tekanan, mudah tersinggung. d. Eliminasi 1) Gejala : 1) Penurunan berkemih, urine berwarna gelap 2) Berkemih malam hari (nokturia), diare / konstipasi e. Makanan / cairan 1) Gejala 1) Kehilangan nafsu makan, mual / muntah 2) Penambahan berat badan signifikan, pembengkakan pada ekstremitas bawah 3) Pakaian / sepatu terasa sesak 4) Diet tinggi garam / makanan yang telah diproses, lemak, gula dan kafein 17 5) Penggunaan diuretic 2) Tanda 1) Penambahan berat badan cepat 2) Distensi abdomen (asites) : Edema (umum, dependen, tekanan, pitting) f. Hygiene 1) Gejala : keletihan / kelelahan, kelelahan selama aktivitas perawatan diri 2) Tanda : Penampilan menandakan kelelahan perawatan personal g. Neurosensori 1) Gejala Kelemahan, pening, episode pingsan. 2) Tanda 1) Leragi, kusut pikir, disorientasi 2) Perubahan perilaku, mudah tersinggung h. Nyeri / kenyamanan 1) Gejala a) Nyeri dada, angina akut atau kronis b) Nyeri abdomen kanan atas (Aka A), sakit pada otot 2) Tanda a) Tidak tenang, gelisah b) Fokus menyempit (menarik diri). Perilaku melindungi diri 18 i. Pernafasan 1) Gejala a) Dispnea saat aktivitas, tidur sambil duduk atau dengan beberapa bantal b) Batuk dengan / tanpa pembentukan sputum c) Riwayat penyakit paru kronis d) Pengunaan bantuan pernafasan misal : oksigen atau medikasi 2) Tanda a) Pernafasan : takipnea, nafas dangkal pernafasan labored; penggunaan otot aksesori pernafasan, nafas flaring b) Batuk : kering / nyeri / non produktif atau mungkin batuk terus menerus dengan / tanpa pembentukan sputum c) Sputum : mungkin bersemu darah, merah muda / berbuih (edema pulmonal). Bunyi nafas : mungkin tidak terdengar, mengi d) Warna kulit : Pucat atau sianosis j. Keamanan Gejala : Perubahan dalam fungsi mental, kulit lecet. k. Interaksi Sosial Gejala : Penurunan keikutsertaan dalam aktivitas sosial yang biasa dilakukan l. Pembelajaran / pengajaran 1) Gejala : Menggunakan / lupa menggunakan obat-obat jantung 19 2) Tanda : Bukti tentang ketidakberhasilan untuk meningkatkan m. Pertimbangan rencana Pemulangan bantuan untuk berbelanja, transportasi, kebutuhan perawatan diri, perubahan dalam tatanan fisik rumah. (Doenges, 2000) E. Patofisiologi Gagal jantung kongestif merupakan kongesti sirkulasi akibat disfungsi miokardium. Tetapi kongesti tergantung dari ventrikel yang terlibat. Disfungsi ventrikel kiri atau gagal jantung kiri, menimbulkan kongesti pada vena pulmonalis, sedangkan disfungsi ventrikel kanan atau gagal jantung kanan mengakibatkan kongesti vena sistemik. Kegagalan pada kedua ventrikel dinamakan gagal biventrikular. Infark miokardium mengganggu fungsi miokardium karena menyebabkan pengurangan kontraktilitas, menimbulkan gerakan dinding yang abnormal, dan mengubah daya kembang ruang jantung tersebut. Dengan berkurangnya kemampuan ventrikel kiri untuk mengosongkan diri, maka besar curah jantung sekuncup berkurang sehingga volume sisa ventrikel meningkat. Akibatnya tekanan jantung sebelah kiri meningkat. Bila tekanan hidrostatik dalam kapiler paru-paru melebihi tekanan osmotik vaskuler maka terjadi proses transudasi ke dalam ruang interstisial. Bila tekanan ini masih meningkat lagi, terjadi edema paru-paru akibat perembesan cairan ke dalam alveoli. 20 Penurunan curah sekuncup akan menimbulkan respon kompensasi simpatis, kecepatan denyut jantung dan daya kontraksi meningkat untuk mempertahankan curah jantung. Terjadi vasokontriksi perifer untuk menstabilkan tekanan arteria dan redistrubusi aliran darah dari organ-organ vital. Venokontriksi akan mengakibatkan aliran balik vena ke jantung kanan, sehingga sesuai dengan hukum jantung dari starling, akan meningkatkan kekuatan kontraksi. Pengurangan aliran darah ginjal dan laju filtrasi glomerulus akan mengakibatkan pengaktifan sistem rennin angiotensin aldosteron dimana terjadi retensi natrium dan air oleh ginjal. Hal ini akan meningkatkan aliran balik vena. Gagal jantung kiri dapat berkembang menjadi gagal jantung kanan akibat meningkatnya tekanan vaskuler paru-paru hingga membebani ventrikel kanan. Selain tak langsung melalui pembuluh paru-paru tersebut, disfungsi ventrikel kiri juga mempunyai pengaruh langsung terhadap fungsi ventrikel kanan melalui fungsi anatomis dan biokimianya. Berkurangnya cadangan norepinefrin miokardium selama gagal jantung dapat merugikan luka ventrikel. Infark ventrikel kanan jelas merupakan predisposisi gagal jantung kanan. Kongesti vena sistemik akibat gagal jantung kanan bermanifestasi sebagai pelebaran vena leher, hepatomegali, dan edema perifer (Hudack & Gallo, 1997). 21 F. Pathway - Disfungsi ventrikel kiri (gagal jantung kiri) Faktor Resiko : Hipertensi Anemia Infark Miokard Infeksi Emboli paru Abnormal otot jantung Penyakit paru obstruksi kronis Preload meningkat Afterload menurun Kontraktilitas menurun Disfungsi ventrikel kanan Respon kompensasi simpatis (kenaikan frekuensi jantung, dilatasi, hipertrofi, kenaikan isi sekuncup) Kongesti vena sistemik Preload melebihi kemampuan pemompa Kongesti vaskuler pulmonal Edema pulmonal manifestasi - Peningkatan kebutuhan oksigen - Manifestasi Hepatomegali Pelebaran vena lehar Oedem perifer Resiko tinggi kerusakan integritas kulit Peningkatan kebutuhan oksigen pada organ vital Asidosis tingkat jaringan manifestasi : - Orhtopnea Sesak nafas Dispnea Kelemahan Pucat Akral dingin Sianosis Nadi lemah Penurunan perfusi jaringan - Kerusakan pertukaran gas Resti kurang pengetahuan Resti intoleran aktivitas Penurunan aliran darah ke ginjal, usus dan kulit Penurunan keluaran urine, kenaikan letargi, kulit dingin, sianosis Pengaruh jaringan lanjut Akhirnya iskemi miokard Penurunan curah jantung Menahan Na + H2O Manifestasi : oedem - Kelebihan volume cairan - Resti kerusakan integritas kulit (Hudack dan Gallo, 1997) (Carpenito, 2001) 22 G. Penatalaksanaan 1. Non Farmakologis a. CHF Kronik Meningkatkan oksigenasi dengan pemberian oksigen dan menurunkan konsumsi oksigen melalui istirahat atau pembatasan aktivitas. 1) Diet pembatasan natrium 2) Menghentikan obat-obatan yang memperparah seperti NSAID karena efek prostaglandin pada ginjal menyebabkan retensi air dan natrium 3) Pembatasan cairan (kurang lebih 1200-1500 cc/hari) 4) Olah raga secara teratur b. CHF Akut 1) Oksigenasi (ventilasi mekanik) 2) Pembatasan cairan 2. Farmakologis Tujuan: untuk mengurangi afterload dan preload a. First line drugs; diuretic Tujuan: mengurangi afterload pada disfungsi sistolik dan mengurangi kongesti pulmonal pada disfungsi diastolic. Obatnya adalah: thiazide diuretics untuk CHF sedang, loop diuretic, metolazon (kombinasi dari loop diuretic untuk meningkatkan pengeluaran cairan), Kalium-Sparing diuretic 23 b. Second Line drugs; ACE inhibitor Tujuan: membantu meningkatkan COP dan menurunkan kerja jantung. Obatnya adalah: 1) Digoxin; meningkatkan kontraktilitas. Obat ini tidak digunakan untuk kegagalan diastolik yang mana dibutuhkan pengembangan ventrikel untuk relaksasi 2) Hidralazin; menurunkan afterload pada disfungsi sistolik. 3) Isobarbide dinitrat; mengurangi preload dan afterload untuk disfungsi sistolik, hindari vasodilator pada disfungsi sistolik. 4) Calsium Channel Blocker; untuk kegagalan diastolic, meningkatkan relaksasi dan pengisian dan pengisian ventrikel (jangan dipakai pada CHF kronik). 5) Beta Blocker; sering dikontraindikasikan karena menekan respon miokard. Digunakan pada disfungsi diastolik untuk mengurangi HR, mencegah iskemi miocard, menurunkan TD, hipertrofi ventrikel kiri. 3. Pendidikan Kesehatan a. Informasikan pada klien, keluarga dan pemberi perawatan tentang penyakit dan penanganannya. b. Informasi difokuskan pada: monitoring BB setiap hari dan intake natrium. c. Diet yang sesuai untuk lansia CHF: pemberian makanan tambahan yang banyak mengandung kalium seperti; pisang, jeruk, dll. 24 d. Teknik konservasi energi dan latihan aktivitas yang dapat ditoleransi dengan bantuan terapis. H. Manifestasi Klinis 1. Tanda dominan : a. Meningkatnya volume intravaskuler Kongestif jaringan akibat tekanan arteri dan vena meningkat akibat penurunan curah jantung manifestasi kongesti dapat berbeda tergantung pada kegagalan ventrikel mana yang terjadi . 1) Gagal jantung kiri : Kongesti paru menonjol pada gagal ventrikel kiri krn ventrikel kiri tak mampu memompa darah yang datang dari paru. Manifestasi klinis yang terjadi yaitu : a) Dispneu Terjadi akibat penimbunan cairan dalam alveoli dan mengganggu pertukaran gas.Dapat terjadi ortopnu.Bebrapa pasien dapat mengalami ortopnu pda malam hari yang dinamakan Paroksimal Nokturnal Dispnea ( PND) b) Batuk c) Mudah lelah Terjadi karena curah jantung yang kurang yang menghambat jaringan dari sirkulasi normal dan oksigen serta menurunnya pembuangan sisa hasil katabolisme juga terjadi karena 25 meningkatnya energi yang digunakan untuk bernafas dan insomnia yang terjadi karena distress pernafasan dan batuk. d) Kegelisahan dan kecemasan Terjadi akibat gangguan oksigenasi jaringan, stress akibat kesakitan bernafas dan pengetahuan bahwa jantung tidak berfungsi dengan baik. 2) Gagal jantung kanan a) Kongestif jaringan perifer dan viseral. b) Edema ekstrimitas bawah (edema dependen), biasanya edema pitting, penambahan berat badan, c) Hepatomegali. Dan nyeri tekan pada kuadran kanan atas abdomen terjadi akibat pembesaran vena di hepar. d) Anoreksia dan mual. Terjadi akibat pembesaran vena dan statis vena dalam rongga abdomen. e) Nokturia f) Kelemahan. I. Pemeriksaan Penunjang 1. EKG; mengetahui hipertrofi atrial atau ventrikuler, penyimpanan aksis, iskemia dan kerusakan pola. 2. ECG; mengetahui adanya sinus takikardi, iskemi, infark/fibrilasi atrium, ventrikel hipertrofi, disfungsi penyakit katub jantung. 3. Rontgen dada; Menunjukkan pembesaran jantung. Bayangan 26 mencerminkan dilatasi atau hipertrofi bilik atau perubahan dalam pembuluh darah atau peningkatan tekanan pulmonal. 4. Scan Jantung; Tindakan penyuntikan fraksi dan memperkirakan gerakan jantung. 5. Kateterisasi jantung; Tekanan abnormal menunjukkan indikasi dan membantu membedakan gagal jantung sisi kanan dan kiri, stenosis katub atau insufisiensi serta mengkaji potensi arteri koroner. 6. Elektrolit; mungkin berubah karena perpindahan cairan atau penurunan fungsi ginjal, terapi diuretic. 7. Oksimetri nadi; Saturasi oksigen mungkin rendah terutama jika CHF memperburuk PPOM. 8. AGD; Gagal ventrikel kiri ditandai alkalosis respiratorik ringan atau hipoksemia dengan peningkatan tekanan karbondioksida. 9. Enzim jantung; meningkat bila terjadi kerusakan jaringan-jaringan jantung, misal infark miokard (Kreatinin fosfokinase/CPK, isoenzim CPK dan Dehidrogenase Laktat/LDH, isoenzim LDH).(Maman, 2009) J. Komplikasi 1. Trombosis vena dalam, karena pembentukan bekuan vena karena stasis darah. 2. Syok Kardiogenik, akibat disfungsi nyata 3. Toksisitas digitalis akibat pemakaian obat-obatan digitalis. 27 K. Diagnosa Keperawatan 1. Penurunan curah jantung yang berhubungan dengan perubahan kontraktilitas miokardial, perubahan frekuensi, irama, perubahan struktural (Doenges, 2000). 2. Penurunan perfusi jaringan yang berhubungan dengan menurunnya curah jantung, hipoksemia jaringan, asidosis (Hudack & Gallo, 1997). 3. Kerusakan pertukaran gas yang berhubungan dengan kongesti paru, hipertensi pulmonal, penurunan perfusi perifer yang mengakibatkan asidosis dan penuruan curah jantung (Hudack & Gallo, 1997). 4. Intoleran aktivitas yang berhubungan dengan kelemahan umum, tirah baring lama / immobilisasi, ketidakseimbangan antara suplai oksigen dengan kebutuhan (Doenges, 2000). 5. Kurang pengetahuan mengenai kondisi penyakit yang berhubungan dengan kurangnya pemahaman (Doenges, 2000). 6. Resiko tinggi terjadinya kerusakan integritas kulit berhubungan dengan imobilitas, efek tekanan, gesekan (Carpenito, 2001). L. Pengkajian Fokus 1. Penurunan curah jantung yang berhubungan dengan perubahan kontraktilitas miokardial, perubahan frekuensi, irama, perubahan struktural Tujuan : Mempertahankan stabilitas hemodinamik. Kriteria Hasil : Menunjukkan tanda vital dalam batas yang dapat diterima, bebas gejala gagal jantung, misalnya : 28 hemodinamik dalam batas normal, haluaran urin adekuat. Melaporkan penurunan episode dispnea, angina Intervensi : a. Auskultasi nadi apikal : kaji frekuensi irama jantung b. Catat bunyi jantung S1 dan S2 c. Palpasi nadi perifer d. Pantau tekanan darah e. Pantau haluaran urine, catat penurunan haluran dan kepekatan konsentrasi urine f. Kaji kulit terhadap pucat dan sianosis g. Kaji perubahan pada sensori, contoh : letargi, bingung, disorientasi, cemas dan depresi h. Berikan istirahat semu rekumben pada tempat tidur atau kursi i. Berikan lingkungan yang tenang : membantu pasien menghindari situasi stress j. Berikan pispot disamping tempat tidur, hindari aktivitas respon valsava, contoh mengejan selama defekasi, menahan nafas selama perubahan posisi k. Tinggikan kaki, hindari tekanan pada bawah lutut. Tingkatkan aktivitas sesuai toleransi l. Kolaborasi : Berikan oksigen, berikan obat sesuai indikasi : diuretic, vasodilator, digoksin, morfin sulfat, transquilizer / sedatif, antikoagulan, pemberian cairan IV, EKG, Foto dada 29 2. Penurunan perfusi jaringan yang berhubungan dengan menurunnya curah jantung, hipoksemia jaringan, asidosis Tujuan : Tidak terjadi penurunan perfusi jaringan Kriteria Hasil : Kulit akan hangat dan kering, pasien akan memperlihatkan perbaikan status mental yang baik Intervensi : a. Kaji perubahan mental tiap 1 jam bila perlu b. Kaji warna kulit, sianosis, suhu dan diaporesis tiap 2 jam c. Kaji haluaran urine dan berat jenis tiap 1 jam d. Kaji kualitas dan adanya nadi perifer distal tiap 2 jam e. Kaji bunyi usus tiap 4 jam, pasang NGT bila ada obstruksi usus f. Kaji adanya kongesti hepar (nyeri kuadran kanan atas), peningkatan nyeri hepar dan peningkatan ukuran hepar tiap 4 jam g. Ukur tanda vital tiap 1-4 jam sesuai indikasi h. Tempatkan pasien untuk mengurangi tekanan pada area dependen tubuh i. Kaji betis untuk tanda Homan’s j. Evaluasi nilai laboratorium kreatinin, Hb, Ht, GDA k. Pertahankan tirah baring 3. Kerusakan pertukaran gas yang berhubungan dengan kongesti paru, hipertensi pulmonal, penurunan perfusi perifer yang mengakibatkan asidosis dan penuruan curah jantung Tujuan : Kebutuhan oksigenasi adekuat 30 Kriteria hasil : Mempertahankan ventilasi dan oksigenasi adekuat Intervensi : a. Kaji kerja pernafasan (frekuensi, irama dan dalamnya) tiap 2 jam b. Kaji bunyi nafas 2 jam bila perlu c. Kaji sianosis, jika ada d. Berikan tambahan oksigen dengan alat oksimetri e. Periksa GDA sesuai pesanan dan bila perlu f. Minimalkan konsumsi oksigen dengan memberikan tirah baring g. Berikan pasien posisi semi fowler h. Cegah atelektasis dengan batuk efektif i. Kolaborasi : diuretic, bronkodilator, digoksisn 4. Intoleransi aktivitas yang berhubungan dengan kelemahan umum, tirah baring lama / immobilisasi, ketidakseimbangan antara suplai oksigen dengan kebutuhan Tujuan : Mencapai peningkatan toleransi aktivitas Kriteria Hasil : i. Berpartisipasi pada aktivitas yang diinginkan, memenuhi kebutuhan perawatan diri sendiri ii. Mencapai peningkatan toleransi aktivitas yang dapat diukur, dibuktikan menurunnya kelemahan dan kelelahan dan tanda vital dalam batas normal 31 Intervensi : a. Periksa tanda vital sebelum dan segera setelah aktivitas b. Catat cardiopulmonal terhadap aktivitas, catat : takikardia, nyeri, dispnea, berkeringat, pucat c. Kaji presipitator / penyebab kelemahan, contoh pengobatan, nyeri, obat d. Evaluasi peningkatan intoleran aktivitas e. Berikan bantuan dalam aktivitas perawatan diri sesuai indikasi 5. Kurang pengetahuan mengenai kondisi penyakit yang berhubungan dengan kurangnya pemahaman Tujuan : Memahami tentang penyakitnya Kriteria Hasil : Mengidentifikasi hubungan terapi (program pengobatan) untuk menurunkan episode berulang dan mencegah komplikasi, melakukan perubahan pola hidup Intervensi : a. Diskusikan pentingnya pembatasan natrium b. Diskusikan pentingnya menjadi seefektif mungkin tanpa menjadi kelelahan dan istirahat diantara aktivitas c. Diskusikan obat, tujuan dan efek samping d. Jelaskan dan diskusikan peran pasien dalam mengontrol faktor resiko (contoh : merokok) dan faktor pencetus atau pemberat (contoh : diet tinggi garam, tidak aktif / terlalu aktif) e. Bahas ulang tanda / gejala yang memerlukan perhatian medik, contoh peningkatan berat badan cepat, edema, nafas pendek, peningkatan 32 kelelahan, batuk, demam 6. Resiko tinggi terjadinya kerusakan integritas kulit berhubungan dengan imobilitas, efek tekanan, gesekan Tujuan : Setelah dilakukan tindakan perawatan tidak terjadi kerusakan integritas kulit Kriteria Hasil : Tidak mengalami kerusakan kulit, tidak terdapat daerah yang kemerahan Intervensi : a. Jaga kulit tetap bersih dan kering setelah dibersihkan b. Jaga suhu dan kelembaban lingkungan c. Inspeksi kulit terhadap adanya kemerahan d. Berikan pelumas pada kulit e. Masase kulit dan rubah posisi f. Hindarkan tekanan pada kulit dan otot-otot yang menonjol dengan lotion setiap 2 jam g. Bila pasien tirah baring, rubah posisi pasien setiap 1 sampai 2 jam h. Ajarkan pasien untuk merubah posisi bila memungkinkan i. Jangan masase pada daerah yang kemerahan j. Tinggikan kaki untuk mencegah edema 33