kanker payudara - Konsultasi Kanker
advertisement

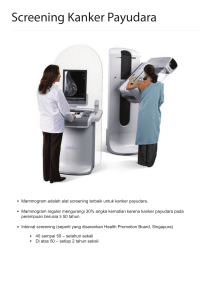
KANKER PAYUDARA I. Pendahuluan Kanker Payudara adalah tumor ganas yang tumbuh didalam jaringan payudara. Kanker ini bisa mulai tumbuh di dalam kelenjar, duktus, jaringan lemak, maupun jaringan ikat pada payudara. 1 Perkembangan embrio payudara pada manusia dimulai sejak usia kehamilan enam minggu, dimana embrio payudara dikenal sebagai “milk streak”. Payudara terdiri dari komponen moskulokutis dan lemak. Batas atas payudara iga kedua, batas bawah iga keenam, batas medial linea parastenalis, batas lateral linea axila media atau anterior. Payudara normal mengandung jaringan kelenjar, duktus dan jaringan penyokong, lemak, pembuluh darah, saraf dan pembuluh limfe. Jaringan kelenjarnya terdiri dari 15-25 lobulus dan masing-masing bermuara kedalam duktus ekskretorius tersendiri dan berakhir di puting susu. Puting susu maupun areola mengandung otot polos yang befungsi menyempitkan areola dan menekan puting susu. Kulit puting susu berpigmen banyak dan tidak berambut. Papila dermis banyak mengandung kelenjar sebacea yang berkelompok di dekat lubang sinus susu. Kulit areola juga berpigmen banyak tetapi berbeda dengan kulit puting susu, kadang-kadang mengandung folikel rambut. Kelenjar sebaceanya biasanya terlihat sebagai nodulus kecil pada permukaan areola dan disebut tuberkel montgomery.1,2,3,4,5 Gambar 1. Anatomi payudara tampak depan (kanan) dan lateral (kiri) (dikutip dari kepustakaan 6 ) Persarafan kulit payudara bersifat segmental dan berasal dari segmen dermatom T2-T6. Sela iga pertama terutama dipersarafi oleh saraf ke musculus subclavius. Juga dipersarafi oleh nervus intercostobrachialis, nervus thoracodorsalis, dan nervus pectoralis lateralis. Pasokan arteri berasal dari rami perforantes medial arteri mamaria interna, arteri thoracalis lateralis yang merupakan cabang dari a. axillaris disebelah lateral dari otot pectoralis mayor, dan cabang pektoral dari a. acromiothoracalis sebelah medial otot.1,5,7 Drainase vena melalui vena-vena subcutaneus superfisialis masuk ke vena mamaria interna atau vena-vena leher. Sistem limfatik payudara meliputi limfonodus mamaria interna dan aksillaris yang mendrainase payudara.5,7 Secara histologis, payudara terdiri dari kelenjar alveolar multipel. Ductus terminalis dilapisi epitel kolumnar. Sinus lactoferus pada regio subareolar dilapisi oleh sel squamosa. Alveoli multipel membentuk lobulus-lobulus.2,3,4,7 Kanker payudara merupakan kanker yang menduduki tempat kedua setelah karsinoma serviks di Indonesia dan terdapat kecenderungan dari tahun ke tahun insidens ini meningkat. Seperti halnya di Amerika Serikat, angka kejadiannya 92 per 100.000 wanita pertahun dengan mortalitas yang cukup tinggi, yaitu 27 per 100.000 atau sekitar 18% dari kematian wanita, dan juga merupakan 28% kanker pada kulit putih dan 25% pada kulit hitam. Di Indonesia berdasarkan “pathological based registration” kanker payudara mempunyai insidens relatif 11,5% dan diperkirakan di Indonesia mempunyai insidens minimal 20.000 kasus baru pertahun dengan kenyataan bahwa lebih dari 50% kasus masih dalam stadium lanjut. 2,3,4,9,10,11 Kurva insidens usia bergerak naik terus sejak usia 30 tahun. Kanker ini jarang sekali ditemukan pada wanita usia dibawah 20 tahun. Angka tertinggi terdapat pada usia 45-66 tahun. Insidens karsinoma payudara pada laki-laki hanya 1% dari kejadian pada perempuan.3 Etiologi pada kanker payudara belum diketahui. Faktor endogen yang diduga memegang peranan dalam proses kejadian tumor ini adalah faktor estrogen.1,2,3 II. Klasifikasi kanker payudara. A. Klasifikasi stadium TNM (UICC/AJCC) 2002 Stadium kanker payudara ditentukan berdasarkan TNM system dari UICC/AJCC tahun 2002 adalah sebagai berikut : 1,2,3,5,7,8,9,13,14 1 T = Ukuran tumor primer Ukuran T secara klinis, radiologi dan mikroskopis adalah sama. Nilai T dalam cm. Nilai paling kecil dibulatkan ke angka 0,1 cm. Tx : Tumor primer tidak dapat dinilai T0 : Tidak terdapat tumor primer Tis : Karsinoma in situ Tis(DCIS) : Ductal carcinoma in situ Tis(LCIS) : Lobular carcinoma in situ T1 : Tumor dengan ukuran diameter terbesarnya 2 cm atau kurang T1mic : Adanya mikro invasi ukuran 0,1 cm atau kurang T1a : Tumor dengan ukuran lebih dari 0,1 cm – 0,5 cm T1b : Tumor dengan ukuran lebih dari 0,5 cm – 1 cm T1c : Tumor dengan ukuran lebih dari 1 cm – 2 cm T2 : Tumor dengan ukuran diameter 2 cm- 5 cm T3 : Tumor dengan ukuran lebih dari 5 cm T4 : Ukuran tumor berapapun dengan ekstensi langsung ke dinding dada atau kulit. T4a : Ekstensi ke dinding dada, tidak termasuk otot pectoralis T4b : Edema (termasuk peau d’orange), ulserasi, nodul satelit pada kulit yang terbatas pada 1 payudara. T4c : Mencakup kedua hal diatas. T4d : Mastitis karsinomatosa. N = Kelenjar getah bening regoinal. Klinis : Nx : Kgb. regional tidak bisa dinilai (telah diangkat sebelumnya). N0 : Tidak terdapat metastasis Kgb. N1 : Metastasis ke Kgb. Aksilla ipsilateral yang mobile. 2 N2 : Metastasis ke Kgb. Aksilla ipsilateral terfiksir, berkonglomerasi, atau adanya perbesaran Kgb.mamaria interna ipsilateral tanpa adanya metastasis ke Kgb. Aksilla. N2a : Metastasis pada Kgb. Aksilla terfiksir atau berkonglomerasi atau melekat ke struktur lainnya. N2b : Metastasis hanya pada Kgb. mamaria interna ipsilateral secara klinis dan tidak terdapat metastasis pada Kgb. Aksilla. N3 : Metastasis pada Kgb. Infraclavicular ipsilateral dengan atau tanpa metastasis Kgb. Aksilla atau klinis terdapat metastasis pada Kgb. Mamaria interna ipsilateral klinis dan metastasis pada kgb. Aksilla; atau metastasis pada Kgb. Supraclavicular ipsilateral dengan atau tanpa metastasis pada kgb. Aksilla/mamaria interna. N3a : Metastasis ke Kgb. Infraclavicular ipsilateral N3b : Metastasis ke Kgb. Mamaria interna dan Kgb. Aksilla N3c : Metastasis ke Kgb. Supraclavicular. M = Metastasis jauh Mx : Metastasis jauh belum dapat dinilai M0 : Tidak terdapat metastasis jauh M1 : Terdapat metastasis jauh Grup Stadium : Stadium 0 : Tis N0 M0 Stadium 1 : T1 N0 M0 Stadium IIA : T0 N1 M0 T1 N1 M0 T2 N0 M0 : T2 N1 M0 T3 N0 M0 : T0 N2 M0 T1 N2 M0 T2 N2 M0 Stadium Stadium IIB IIIA 3 Stadium IIIB T3 N1 M0 T3 N2 M0 : T4 N0 M0 T4 N1 M0 T4 N2 M0 M0 Stadium IIIC : AnyT N3 Stadium IV : AnyT AnyN M1 Berdasarkan group stadium dapat ditentukan stadium, dan tindakan. Pembagian stadium sebagai berikut: a. Lesi In situ non metastatis : Stadium O b. Kanker pada stadium dini/operabel : Stadium I - IIA c. Kanker stadium intermediate operabel : Stadium IIB - IIIA d. Kanker payudara locally advance (lokal lanjut)/inoperabel: Stadium IIIB - IIIC e. Kanker payudara lanjut metastasis jauh : Stadium IV A. 9 G = Gradasi histopatologis Seluruh kanker payudara kecuali tipe medulare harus dibuat gradasi histologisnya. Sistem gradasi histologis yang direkomendasikan adalah menurut “the Nottingham combined histologic grade” (menurut Elston-Ellis yang merupakan modifikasi dari Bloom Richardson). Gradasinya adalah menurut sebagai berikut: Gx : Grading tidak dapat dinilai G1 : Low Grade G2 : Intermediate Grade G3 : High Grade Stadium klinik (cTNM) harus dicantumkan pada setiap diagnosa Kanker Payudara atau suspect Kanker Payudara. pTNM harus dicantumkan pada setiap hasil pemeriksaan Kanker Payudara yang disertai dengan cTNM.8 4 B. Klasifikasi Histologik WHO/Japanese breast cancer society. Untuk kanker payudara dipakai klasifikasi histologi berdasarkan: a. WHO histological clasification of breast tumors b. Japanese breast cancer society (1984) histological clasification of breast tumors Carsinoma malignant 1. Non invasive carcinoma a. Non invasive ductal carcinoma b. Lobular carcinoma in situ 2. Invasive carcinoma a. Invasive ductal carcinoma - Papillobular carcinoma - Solid-tubular carcinoma - Scirrhous carcinoma b. Special types - Mucinous carcinoma - Medullary carcinoma - Invasive lobular carcinoma - Adenoid cystic carcinoma - Squamous cell carcinoma - Apocrine carcinoma - Carcinoma with cartilagineus and or oseous metaplasia - Tubular carcinoma - Secretory carcinoma c. Paget`s disease.1,8,11,12 III. Prosedur Diagnostik A. Pemeriksaan klinis a. Anamnesis Perlu ditanyakan ada tidaknya keluhan di payudara atau ketiak berupa benjolan, dan atau nodul, kecepatan tumbuh, rasa sakit, nipple discharge, nipple retraksi, krusta 5 pada areola, kelainan pada kulit : dimpling, peau d`orange, ulserasi, venectasi. Perubahan warna kulit dan ada benjolan di ketiak. Bahkan keluhan ditempat lain yang berhubungan dengan metastase, antara lain: nyeri tulang (vertebra, femur), rasa penuh di ulu hati, batuk, sesak, sakit kepala hebat.8,15,17 Perlu juga ditanyakan faktor-faktor resiko seperti usia penderita, riwayat menstruasi (menstruasi pertama pada usia berapa, keteraturan siklus, atau menopause pada usia berapa), punya anak atau tidak, usia melahirkan anak pertama, riwayat menyusui. Riwayat pemakaian obat hormonal, riwayat keluarga sehubungan dengan kanker payudara atau kanker lainnya, riwayat pernah operasi tumor payudara atau tumor ginekologi, dan riwayat radiasi dinding dada.1,8,17 b. Pemeriksaan Fisik Status generalis perlu dicantumkan. Pada status lokalis : payudara kanan dan kiri harus diperiksa, massa tumor perlu diketahui lokasi, ukuran, konsistensi, permukaan, bentuk dan batas tumor, jumlah tumor, terfiksasi atau tidak kejaringan sekitarnya. Selain itu perubahan kulit seperti kemerahan, dimpling, edema, nodul satelit, ulserasi, peau d`orange juga perlu diketahui. Selain itu perlu juga diperiksa nipple, status kelenjar getah bening (KGB) dan pemeriksaan pada daerah yang dicurigai metastasis (paru, tulang, hepar dan otak).14 Gambar 2. pemeriksaan payudara sendiri (SADARI) (dikutip dari kepustakaan 6) c. Pemerikasaan radiodiagnostik/imaging Diharuskan atau direkomendasikan untuk pemeriksaan USG payudara dan mammografi untuk ukuran < 4cm, foto thorax dan USG abdomen, bahkan dapat 6 pula dilakukan CT-Scan bilamana sitologi klinis sangat mencurigai pada lesi >5 cm.8,16,17 Gambar 3. Mammografi Ca Payudara posisi lateral (kanan) Obliq (kiri) (dikutip dari kepustakaan 10) Pemeriksaan fine needle aspiration biopsi-sitologi (FNA) dilakukan pada lesi yang secara klinik dan radiologik curiga ganas, tapi belum merupakan gold standard. Pemeriksaan histopatologik (gold standard diagnostic) dilakukan dengan potong beku dan atau parafin. Gambar 4. Gambaran histologik Ca. Payudara (dikutip dari kepustakaan 6) Laboratorium rutin dan pemeriksaan kimia darah sesuai perkiraan metastatis.8 7 Olgaritme Penanganan keluhan pada payudara Keluhan Pada Payudara: Teraba massa, hasil cek up mammogram yang abnormal, Tampak nodul, nipple discharge, nyeri pada payudara, infeksi atau inflamasi pada payudara. Teraba Massa: Dicuriga ganas bila: Ada Dimpling Teraba kel. Axilla Pinggir tidak teratur Umur yang tinggi Mammogram abnormal: Curiga ganas bila: Tidak normal Soft tissue tumor Lesi bentuk stellata mikrokalsifikasi Nodul : Curiga ganas bila: Kulit berubah Asimetris kiri – kanan Tdk mengkomsumsi obat hormonal. Teraba kel. Axilla Kista: Jika tidak terbentuk massa kembali setelah aspirasi maka diterapi sebagai simple kista Massa Padat: Jika terbentuk massa maka perlu di FNA atau biopsy eksisi. Curiga ganas: Dilakukan biopsi Curiga ganas : Dilakukan open biopsy Tidak dicurigai ganas: Follow up mammogram setiap 6 bulan sampai 2 tahun Tidak dicurigai ganas: Lakukan pemeriksaan ulang setelah dua kali siklus menstruasi, jk nodul tetap ada dan tidak berubah FNA Keganasan: Tentukan stadium Rencanakan terapi Tentukan terapi tambahan Bukan suatu Keganasan: Pemeriksaan rutin dan teratur 8 Prosedur Kerja: Anamnesis termasuk faktor resiko Pemeriksaan Fisis Pemeriksaan Penunjang (diantaranya mammografi) Nipple discharge: Dicuriga ganas bila: Ada Darah unilateral Teraba massa Mammogam abnormal Nyeri: Curiga ganas bila: Kulit yang abnormal Nyeri nonsiklik Lakukan mammogram umur lebih dari 30 thn dan ada rwyt keluarga Infeksi dan Inflamasi : Curiga ganas bila: Leukosit normal Respon (-) antibiotik Gejala tidak pada masa laktasi Curiga ganas: Mammogram, biopsi luka, tentukan kuadran terhadap perubahan patologi Tidak dicurigai ganas: Tidak perlu dilakukan terapi. Mammogram abnormal dan teraba massa: Prosedur mammogram abnormal Mammogram normal & pem. fisis normal: Lakukan pemeriksaan ulang 2 bulan kemudian Masa laktasi: Berikan antibiotik gram positif Bukan masa laktasi: Insisi dan drainanti biotik Keganasan: Tentukan stadium Rencanakan terapi Tentukan terapi tambahan Bukan suatu Keganasan: Pemeriksaan rutin dan teratur 9 IV. Management Penanganan Modalitas terapi pada kanker payudara adalah operasi, kemoterapi, radiasi, terapi hormonal maupun molecular targeting therapy (terapi biologi). A. Operasi Jenis operasi untuk terapi berupa BCS (breast conserving surgery), simpel mastektomi, modified radikal mastektomi, dan radikal mastektomi.8,17 Gambar 5. Jenis mastektomi.( kanan) dan post masstektomi (kiri) (dikutip dari kepustakaan 6) B. Radiasi : bisa dengan primer, adjuvan dan paliatif. C. Kemoterapi Harus kombinasi, dan kombinasi yang dipakai adalah : - CMF - CAF, CEF - Taxane + Docorubicin - Capecetabin D. Hormonal terapi - ablatif : ovorektomi bilateral - additif : tamoxifen - optional : aromatase inhibitor, GnRH E. Molecular targeting therapy (terapi biologi).1,2,3,8.15,17 10 Pemberian terapi tersebut diatas dapat dilakukan berdasarkan stadium kanker payudara sebagai berikut: A. Kanker payudara stadium O (Lesi In situ Non Metastasis) Dapat dilakukan BCS atau mastektomi simple. Terapi defenitif pada T0 tergantung dari pemeriksaan blok parafin, lokasi didasarkan pada hasil pemeriksaan imaging. Syarat BCS : 1. Keinginan penderita setelah dilakukan inform consent. 2. Penderita dapat melakukan kontrol rutin setelah pengobatan. 3. Tumor tidak terletak sentral. 4. Perbandingan ukuran tumor dan volume payudara cukup baik untuk kosmetik pasca BCS. 5. Mamografi tidak memperlihatkan mikrokalsifikasi/ tanda keganasan lain yang difuse (luas). 6. Tumor tidak multipel. 7. Belum pernah terapi radiasi di dada. 8. Tidak menderita penyakit LE atau penyakit kolagen. 9. Terdapat sarana radioterapi yang memadai. B. Kanker pada stadium dini/operabel Dapat dilakukan BCS, mastektomi radikal, modified mastektomi radikal Terapi adjuvant: dibedakan pada keadaan Node (-) dan Node (+). Pemberian terapi juga tergantung dari ER/PR, usia premonopause atau postmenopause. Terapi dapat berupa adjuvant radiasi, kemoterapi maupun terapi hormonal. 1. Radiasi Radiasi diberikan apabila ditemukan keadaan : setelah tindakan operasi terbatas (BCS), tepi sayatan dekat (T > = 2)/ tidak bebas tumor, tumor sentral/medial, dan KGB (+) dengan ekstensi ekstra kapsuler. 2. Kemoterapi Kemoterapi yang diberikan berupa kombinasi CAF (CEF), CMF, AC dengan kemoterapi adjuvant 6 siklus, atau kemoterapi paliatif 12 siklus atau kemoterapi 11 neoadjuvant berupa 3 siklus pra terapi primer ditambah 3 siklus pasca terapi primer 3. Hormonal C. Kanker payudara locally advance (lokal lanjut) Terapi dapat berupa : 1. operable locally advance yakni mastektomi simpel + radiasi kuratif, kemoterapi adjuvant + hormonal terapi. 2. inoperable locally advance berupa : - radiasi kuratif + kemoterapi + hormonal terapi - radiasi + operasi + kemoterapi + hormonal terapi - kemoterapi neoadjuvant + operasi + kemoterapi + radiasi + hormonal terapi D. Kanker payudara lanjut metastasis jauh. Prinsipnya : - sifat terapi paliatif - terapi sistemik merupakan terapi primer (kemoterapi dan hormonal terapi) - terapi lekoregional (radiasi dan bedah) apabila diperlukan.1,2,3,4,8,9,12,17. V. Rehabilitasi dan Follow Up Untuk rehabilitasi pro operative biasanya dengan latihan pernafasan dan latihan batuk efektif. Pada pasca operasi hari pertama sampai hari ke dua, dilakukan latihan lingkup gerak sendi untuk siku pergelangan tangan dan jari lengan daerah yang dioperasi, untuk sisi sehat latihan lingkup gerak sendi lengan secara penuh, latihan relaksasi otot leher dan thoraks dan aktif mobilisasi. Pada pasca operasi hari ke tiga sampai hari ke lima dilakukan latihan lingkup gerak sendi untuk bahu sisi operasi (bertahap), latihan relaksasi, dan aktif dalam sehari-hari dimana sisi operasi tidak di bebani. Untuk pasca operasi hari ke enam dan seterusnya bebas gerakan dan edukasi untuk mempertahankan lingkup gerak sendi dan usaha untuk mencegah menghilangkan timbulnya lymphedema.8 12 Untuk follow up tahun pertama dan ke dua, kontrol tiap dua bulan. Tahun ke tiga sampai ke lima kontrol tiap tiga bulan dan setelah lima tahun kontrol tiap enam bulan. Sementara pemeriksaan fisik tiap kali kontrol, foto thorax tiap enam bulan, lab dan marker tiap dua atau tiga bulan, mamografi kontralateral tiap tahun atau ada indikasi, USG abdomen/lever tiap enam bulan atau ada indikasi dan bone scanning tiap dua tahun atau ada indikasi.8 13 DAFTAR PUSTAKA 1. Anonim. Kanker Payudara avilable from URL : http://www.medicastore.com accessed on August 25th 2006 2. Sabiston, David. Payudara dalam Buku Ajar Bedah . Bagian pertama. EGC. Jakarta. 1995. 3. Schwartz, Seymour. Payudara dalam Intisari Prinsip-Prinsip Ilmu Bedah. Edisi ke enam. EGC. Jakarta. 2000. 4. De Jong, Wim. Payudara dalam Buku Ajar Ilmu Bedah. Edisi revisi. EGC. Jakarta. 1997. 5. Swartz, Mark H. Payudara dalam Buku Ajar Diagnostik Fisik. EGC. Jakarta. 1995. 6. Anonim. payudara Available fromURL: http://www.google.com/serach/payudara+image accessed on july 28th 2006 7. Anonim. Penyakit Tumor/Kanker payudara avilable from URL : http://www.nursyifa.hypermart.net/kaker_payudara.htm accessed on july 28th 2006 8. Peraboi, Protokol Penatalaksanaan Kanker Payudara. Grand Candi Hotel. Semarang. 2003. 9. Ramli, Muchlis. Management of Breast cancer Paraboi. Grand Candi Hotel. Semarang. 2003. 10. Anonim. Payudara-carcinom Available from URL: http://www.online-media.unimarburg.de/readiologie/ accessed on july 28th 2006 11. Dalimartha, Setiawan. Kanker Payudara dalam Deteksi Dini Kanker dam Simplisia Anti Kanker. Penebar Swadaya. Jakarta. 2004. 12. Handojo, Maylani. Karsinoma Payudara dalam Diagnosis dan tatalaksana Sepuluh Penyakit Kanker Terbanyak Di Indonesia. EGC. Jakarta. 1995. 13. Manuaba, Ida Bagus. Deteksi Karsinoma Payudara dalam Kapita Selekta Penatalaksanaan Rutin Obstetri Ginekologi dan KB. EGC. Jakarta. 2001. 14. Cunningham, Gary. Penyakit Neoplatik dalam Obstetri Williams edisi 21.EGC. Jakarta. 2001. 15. Hacker, Neville. Prinsip Terapi Kanker dalam Esensial Obstetri dan Ginekologi. Edisi dua. Hipokrates. Jakarta. 2001. dalam Kumpulan Slide Muktamar 14 16. Powles, T.J. Diagnostic of primary Breast Cancer dalam Breast cancer Management. Academic press. Toronto-London. 1981. 17. Cameron John L. Terapi Bedah Mutakhir. Edisi Ke empat. Jilid Ke Dua. Bina Rupa Aksara. Jakarta. 1997. 15